Какие существуют степени тяжести рахита?
Существуют следующие степени тяжести рахита:
- первая степень (легкая);
- вторая степень (средней тяжести);
- третья степень (тяжелая).
| Степени тяжести рахита | Клинические проявления |
| Первая степень (легкая) | Поражается нервная система, а также наблюдаются незначительные изменения костной структуры. Проявлениями первой степени тяжести рахита являются:
|
| Вторая степень (средней тяжести) | Характеризуется более выраженным поражением костной, мышечной и нервной систем. При второй степени тяжести рахита у ребенка наблюдаются следующие проявления:
|
| Третья степень (тяжелая) | Поражаются длинные трубчатые кости, а также наблюдается усугубление всех вышеперечисленных симптомов. При третьей степени рахита образуются следующие патологические изменения:
|
В зависимости от степени тяжести рахита, терапевтические дозы витамина D2 назначаются в следующем порядке:
- при рахите первой степени тяжести назначается по две – четыре тысячи международных единиц в день в течение четырех – шести недель; курсовая доза составляет 120 – 180 тысяч международных единиц;
- при рахите второй степени тяжести назначается по четыре – шесть тысяч международных единиц в день в течение четырех – шести недель; курсовая доза составляет 180 – 270 тысяч международных единиц;
- при рахите третей степени тяжести назначается по восемь – двенадцать тысяч международных единиц в день в течение шести – восьми недель; курсовая доза составляет 400 – 700 тысяч международных единиц.
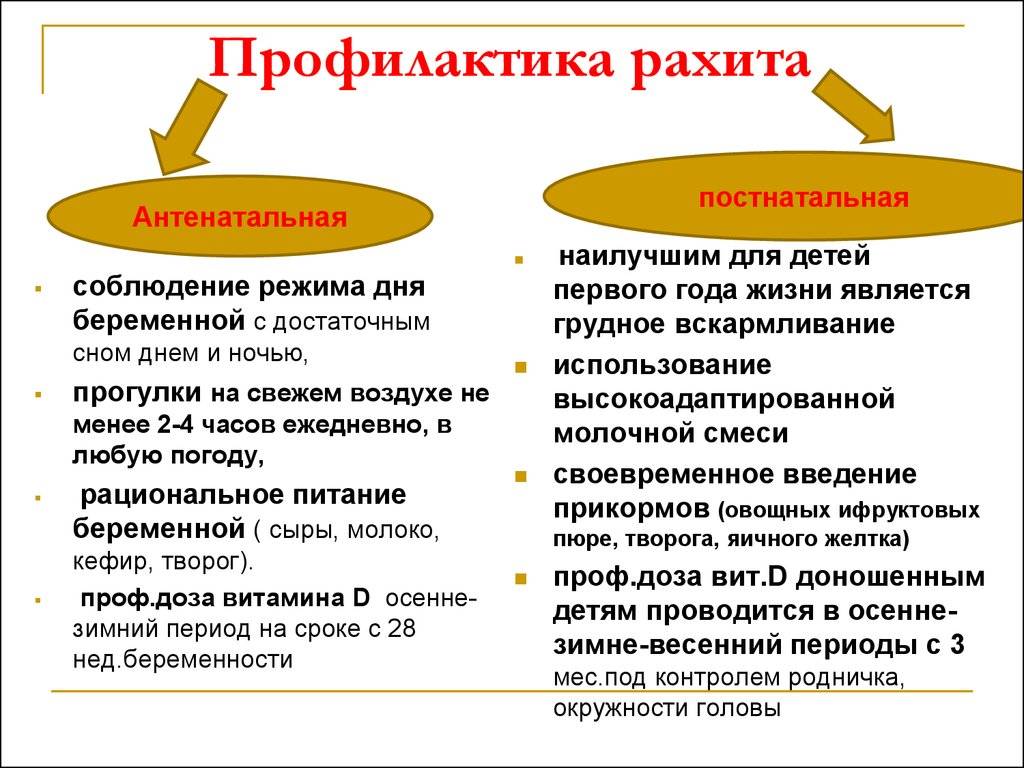
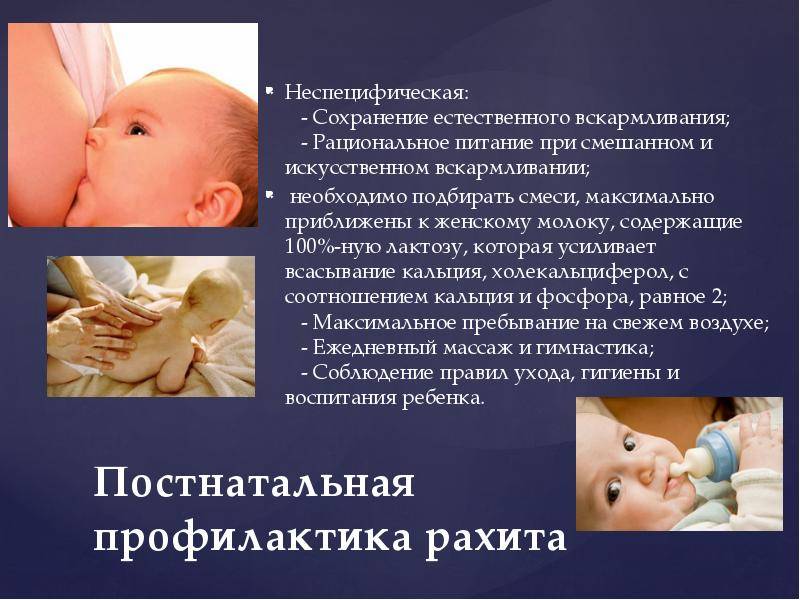
Профилактика рахита у детей
Начинать профилактику заболевания необходимо пока малыш еще в утробе. Для этого будущая мама должна каждый день и в любую погоду гулять минимум два часа, есть специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью, способные предупредить
нарушения фосфорно-кальциевого обмена у матери и ребенка.
Так же будущая мама должна хорошо питаться и употреблять продукты, богатые витамином D. К пищевым источникам витамина D относятся: в рыбий жир, печень рыб, сливочное масло, яичный желток, икра, некоторые грибы, петрушка.
Меню беременной должно ежедневно включать в себя: 180-200 г мяса; 100 г рыбы; 150 г творога; 30 г сыра; 0,5 л молока или кисломолочных продуктов.
Женщинам из группы риска (нефропатия, сахарный диабет, гипертония, ревматизм) нужно начиная с 28-32-й недели беременности принимать витамин Д в дозе 1000-1500 МЕ (международных единиц) в течение 8 недель – даже летом. А если она живет в условиях полярной ночи, вместо этого потребуется 20-30 сеансов ультрафиолетового облучения (с расстояния минимум 1 метр).
Когда малыш родится необходимо продолжать прогулки и, на сколько это возможно, прием солнечных ванн.
Для выработки витамина D нужно всего лишь на 30 мин. в неделю подставить лицо и руки солнцу. При этом нельзя пользоваться солнцезащитными средствами, так как они устраняют воздействие солнечных лучей. Солнцезащитное средство с SPF 15 блокирует образование витамина D на 99%.
Выходите с малышом на улицу – даже при явном отсутствии солнца на небе ультрафиолетовое излучение есть.
Откройте его личико и подставьте под солнечный свет. И старайтесь без нужды не закрывать коляску пластиковыми чехлами – чем больше света и воздуха попадает вашему ребенку – тем здоровей он будет.
Конечно, климат в большинстве регионов России не располагает к долгим прогулкам. Часть из них вполне можно заменить прогулками на балконе
Важно помнить, что стекло и пластик, из которого сделаны окна Вашей квартиры или дома, не пропускают ультрафиолет, необходимый для ребенка. Оденьте спящего малыша по погоде, разместите коляску или люльку на балконе, откройте окна (желательно, чтобы они были с сеточкой), чтобы смог проходить ультрафиолет
Разумеется, этот способ хорош для совсем маленьких деток, которые не пытаются, проснувшись, сесть или вылезти из коляски.
Правильное питание ребенка – один из важнейших аспектов в профилактике рахита.
В организации питания следует придерживаться следующих принципов:
- осуществлять вскармливание грудью так долго, как это возможно, потому как в грудном молоке есть наилучшее соотношение между кальцием, фосфором и витамином D, благодаря чему они хорошо усваиваются. Помогают в этом и другие компоненты женского молока: основной углевод – лактоза, биологически активные вещества – нуклеотиды. Поэтому доношенному ребенку на грудном вскармливании, хорошо прибавляющему в весе и не имеющему начальных признаков рахита, специально пить витамин D не требуется. А вот после того как ребенка отняли от груди, необходимо в осенне-зимне-весенний период давать ему профилактическую дозу в 500 МЕ;
- с 1 мес вводить фруктовые, ягодные, овощные соки;
- детям с рахитическими проявлениями в качестве первого прикорма рекомендуется овощное пюре (с 3,5—4 месяцев).
- к овощному пюре необходимо добавлять сваренный вкрутую яичный желток, богатый жирорастворимыми витаминами и витаминами группы В, а также фосфором, кальцием, микроэлементами.
- второй прикорм (в виде молочной каши — гречневой, овсяной, рисовой, манной) вводят спустя 7—10 дней.
- творог дают с 4 месяцев,
- мясное пюре — с 5—6 месяцев.
Содержание витамина D в заменителях грудного молока следует учитывать при назначении профилактических доз витамина.
С 1,5 месяцев следует обязательно делать ребенку массаж и заниматься гимнастикой.
В зимнее время года необходимо давать малышу витамин D, недоношенным детям витамин D назначают с 2 недель жизни.
Помните, легче предупредить болезнь, чем потом стражать от ее последствий. В случае с рахитом к таким последствиям можно отнести сколиоз, деформацию грудной клетки, таза, искривление ног, повышенную склонность к кариесу зубов – они могут остаться на всю жизнь.
Диагностика Рахита у детей:
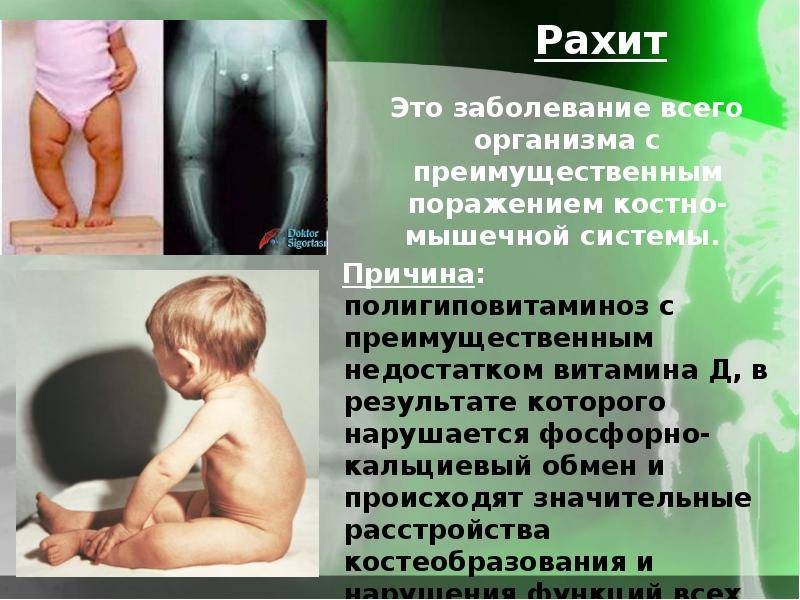
Диагностировать рахит довольно просто, поскольку всегда ярко выражены типичные симптомы. Сначала возникает неврологическая симптоматика. На пике болезни фиксируют костные деформации. В этот период довольно сложно не заподозрить рахит и не обратиться к доктору.
Чтобы уточнить диагноз, прибегают к биохимическим лабораторным исследованиям. Проверяют кровь на уровень кальция и фосфора. Необходимо проведение таких исследований:
1. Кальций. Норма: 2,5-2,7 ммоль/л. Если значение снижается до 2,0 ммоль/л – данный показатель говорит о рахите у ребенка.
2. Фосфор. У маленьких детей норма фосфора в крови 1,3-2,3 ммоль/л. В тяжелых случаях рахита значение может составлять даже 0,65 ммоль/л.
3. Щелочная фосфатаза. Это фермент, который нужен для обмена веществ. Щелочная фосфатаза переносит фосфор и кальций в кости и обратно. Норма: до 200 ЕД/л. Если количество в крови повышено, подтверждают диагноз рахита.
С помощью рентгенограммы выясняют, насколько деминерализирована костная ткань, и проверяют наличие деформаций скелета. Костная ткань у детей сначала складывается из органических веществ, куда со временем откладываются соли кальция и фосфора. Рентгенограмма показывает четкую структуру кости, если костная ткань малыша в норме. Если минеральные вещества откладываются в большем количестве, чем нужно, то при помощи рентгена можно увидеть уплотнение костной ткани. Патология наблюдается в плоских и длинных трубчатых костях.
При рахите у детей вымываются соли из кости. Из-за этого кости становятся непрочными, могут легко ломаться. Если рахит не лечить, то в кости формируется соединительная ткань на том месте, где должны были быть кальций и фосфор. Она разрастается в поперечном направлении.
Рентгенограмма при рахите показывает:
- рахитические четки
- деформацию ребер и грудины
- рахитические браслеты
- искривление нижних конечностей
Рентгенологическая диагностика включает компьютерную томографию. Основное преимущество – точность и информативность, если сравнивать со стандартными рентгенологическими снимками.
Иногда, не смотря на полноценное лечение, состояние ребенка не улучшается. Тогда врачи подозревают наследственные рахитоподобные болезни, при которых организм не усваивает витамин D. Проводят заново диагностику, чтобы назначить новое лечение.
Неспецифические методы лечения рахита
Лечебная гимнастика.
Массаж.
Прием витаминов группы В и С.
Повышение уровня кальция в организме ребенка при необходимости. Глюконат кальция.
Нормализация кислотно-щелочного баланса. Оротат калия, димефосфон.
При диагностированной анемии рекомендован прием препаратов железа. Мальтофер, тардиферон.
Диета
Важно употреблять в зависимости от возраста ребенка вареный яичный желток, печень трески, икра, молоко, кефир, сливки. В некоторых продуктах не содержится витамин D, но включает в себя фосфор, кальций, калий и прочие необходимые для выздоровления микроэлементы
К ним относятся творог, печень, овощи, куриное мясо, говядина, овсяная, рисовая, и гречневая крупы, картофель, капуста, морковь. А печенье, сухари и манную кашу лучше граничить.
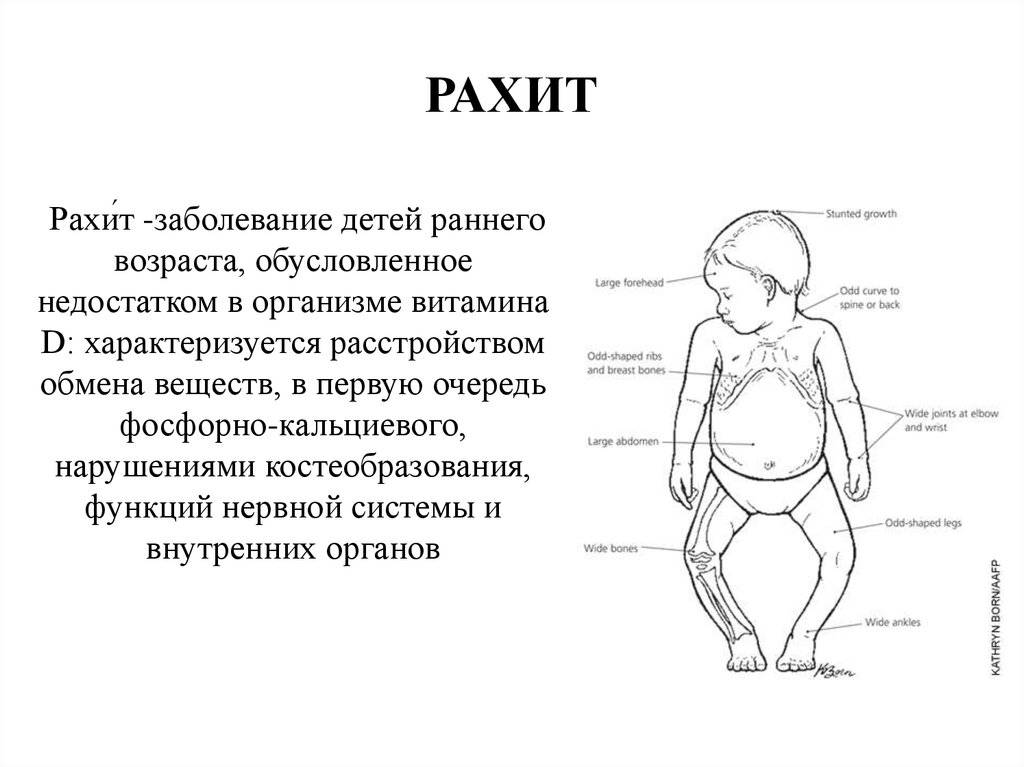
Симптомы и диагностика
Первые признаки рахита у детей появляются незаметно и большинство родителей не обращают на них должного внимания, списывая все на капризы и особенности поведения ребенка.
Итак, перечислим основные симптомы заболевания:
- проблемы с засыпанием, нарушение биологического ритма сна и бодрствования;
- внезапная пугливость ребенка, необъяснимое тревожное поведение;
- вялое заторможенное состояние, отсутствие интереса к окружающей действительности;
- выраженная раздражительность, постоянные капризы без очевидной причины;
- избыточная потливость, особенно во время кормления, при этом пот имеет неприятный кислый запах;
- раздражение и зуд кожных покровов;
- отсутствие волос в затылочной области из-за того, что ребенок во время сна трется о подушку;
- постоянный аммиачный запах от гениталий, опрелости и раздражение на половых органах из-за контакта с мочой;
- судорожный синдром, особенно во время сна;
- стойкие проблемы с пищеварением — диарея или запоры.
Перечисленные признаки рахита обычно развиваются через несколько месяцев после рождения ребенка. Начало заболевания обычно приходится на холодное время года — позднюю осень или зимне-весенний период.
Первые симптомы рахита в большей степени затрагивают поведение ребенка: он становится крайне капризным и требовательным, нервозность связана с повышенной потливостью, зудом и раздражением кожи, характерным облысением затылочной части головы.
Если оставить эти симптомы без должного внимания, то к шести месяцам у ребенка уже будет полная картина заболевания.
Вслед за первыми симптомами болезни появляется задержка в физическом развитии: малыш начинает позднее поднимать и держать головку, садиться и ходить, у него позже появляются молочные зубки, а родничок остается открытым дольше положенного срока.
На все это и педиатр и родители должны обязательно обратить внимание и своевременно провести биохимическое исследование крови: изменения в анализе укажут на низкую концентрацию фосфора и повышенную активность фосфотазы. Признаки рахита, которые появляются в более позднем периоде, являются уже самостоятельной необратимой патологией
Опасность заключается в серьезных нарушениях развития, что в дальнейшем становится причиной инвалидности
Признаки рахита, которые появляются в более позднем периоде, являются уже самостоятельной необратимой патологией. Опасность заключается в серьезных нарушениях развития, что в дальнейшем становится причиной инвалидности.
Детский рахит поражает хрящевую и костную ткани, иммунную систему и внутренние органы. У детей, страдающих рахитом с первых месяцев жизни, чаще возникают инфекционные и вирусные заболевания.
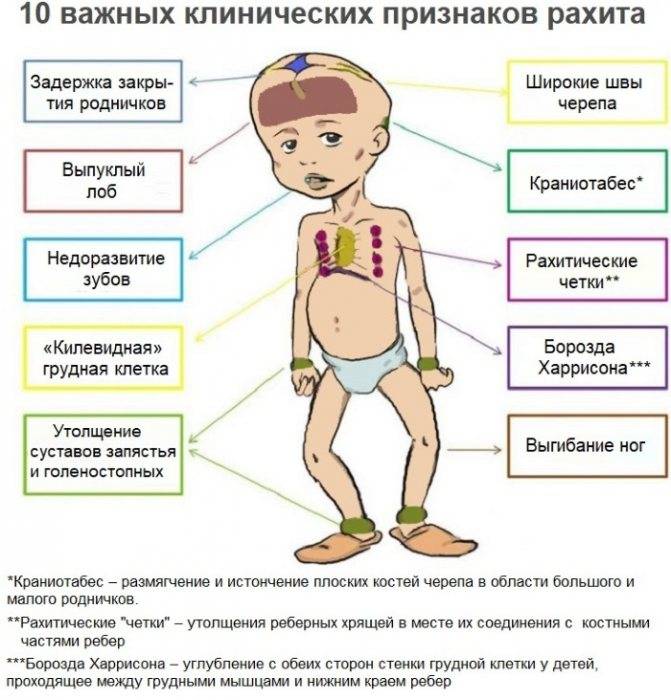
Об осложнениях рахита говорят следующие симптомы:
- патологическое увеличение селезенки и печени;
- хроническая анемия;
- аномальная подвижность суставов;
- гипотония мышц, например, живота — он становится плоским и бесформенным, когда ребенок лежит на спине;
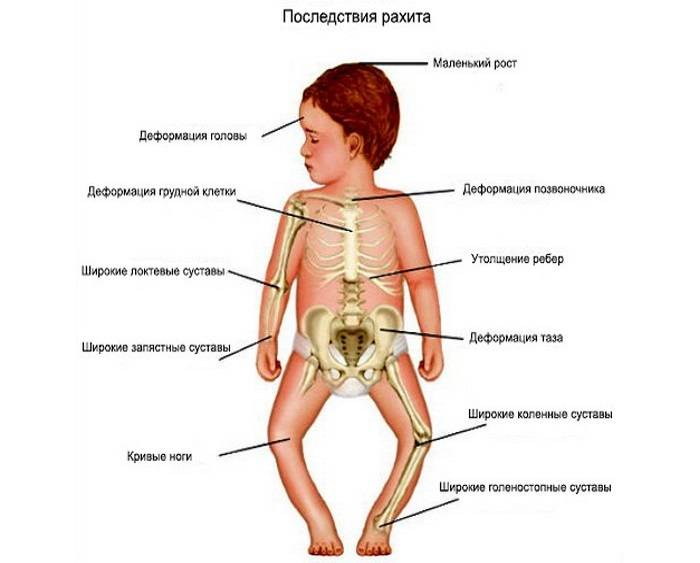
- неестественная кривизна ног буквами О или Х (появляется с момента когда ребенок начинает ходить);
- западение или выпирание грудной клетки;
- искривление позвоночника;
- рахитические наросты на ребрах, заметные невооруженным глазом;
- размягчение костей черепа;
- костные наросты по надбровным дугам, теменным и лобным выступам;
- заметное увеличение головы в объеме;
- утолщение щиколоток и запястий — рахитические «браслеты».
Если откладывать лечение, последствия могут быть катастрофическими. В дальнейшем у ребенка формируется горб на фоне искривления позвоночника, на нем появляются специфические костные утолщения. Анатомически недоразвитый таз и патологическое формирование хрящевой и костной ткани приводят к развитию дисплазии тазобедренных суставов.
Также список осложнений можно дополнить плоскостопием, асимметрией черепа и инвалидностью ребенка. Остаточные симптомы рахита остаются с человеком в течение всей его последующей жизни. Речь идет об устойчивой деформации скелета.
Диагноз ставится на основании осмотра и лабораторно-инструментальных методов исследования. При подозрении на рахит педиатр направляет маленького пациента на консультации к детскому хирургу и ортопеду, которые знают как определить рахит на ранней стадии.
Специалисты могут назначить следующие дополнительные исследования:
- биохимические анализы мочи и крови для определения количества фосфора, кальция и кальциферола;
- компьютерную томографию и рентгенографическое обследование, позволяющее рассмотреть очаги поражения хрящевой и костной ткани в организме.
На основании диагностического обследования врач подбирает соответствующее лечение или назначает профилактические мероприятия.
Сколько времени после прививки АКДС и и полиомиелита может держаться температура, что делать родителям?
Родители сталкиваются с необходимостью делать малышу прививку АКДС, которая «славится» своей тяжелой переносимостью в связи с возможными осложнениями и сильной лихорадкой у привитого малыша. Некоторые мамы отказываются от вакцинации, забывая, что последствия в случае болезни будут намного тяжелее, чем побочные реакции на саму прививку
Однако формирование иммунитета от таких серьезных заболеваний, как дифтерия или коклюш, является важной задачей каждого родителя. Возможное повышение температуры после прививки АКДС не должно стать поводом для отказа от вакцинации
Симптомы заболевания
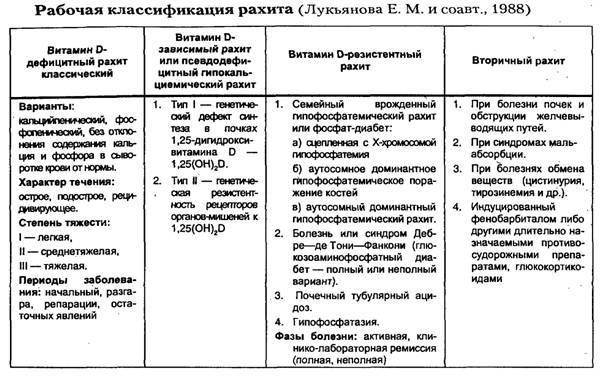
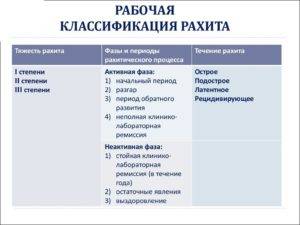
Появление и интенсивность симптомов зависит от периода рахита, степени тяжести процесса и характера течения. В связи с этим существует 3 рабочих классификации заболевания.
По периодам:
- начальный;
- разгара;
- реконвалисценции;
- остаточных явлений.
По степени тяжести:
- легкая (I) – слабо выраженные изменения cо стороны нервной и костной систем;
- средняя (II) – умеренные признаки поражения нервной, мышечной и костной систем, увеличений печени и селезенки;
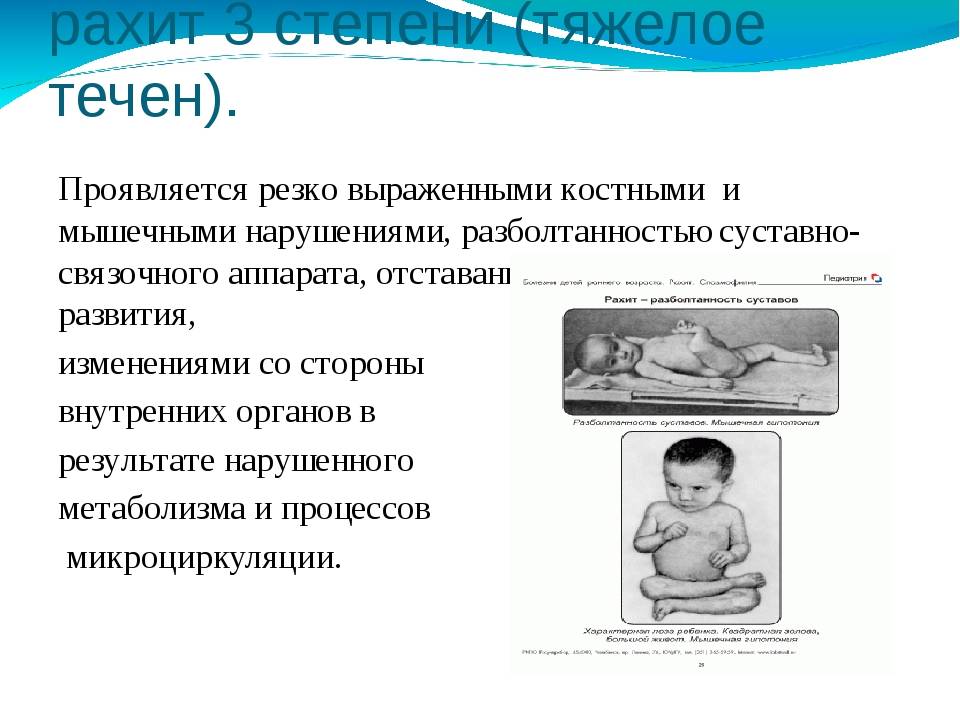
- тяжелая (III) – яркая клиническая картина с деформацией костей, расшатанностью суставов, мышечной гипотонией, увеличением печени и селезенки, вовлечением в процесс сердечно-сосудистой, дыхательной и пищеварительной систем.
По характеру течения:
- острое (преобладают явления размягчения и деформации костной ткани – признаки рахита у грудничков);
- подострое (характеризуется костной гиперплазией с образованием бугорков и узлов);
- рецидивирующее течение (периодическая смена острого и подострого течения).
Приблизительно через месяц присоединяются изменения костной ткани, что свидетельствует о начале разгара болезни.
Важно! При рахите поражается весь скелет, но прежде всего те кости, которые в данный возрастной период растут наиболее интенсивно. Поэтому по костным деформациям можно судить о времени появления заболевания
Обычно все костные симптомы рахита у детей успевают развиться до года.
Деформация костей черепа возникает в первые 3 месяца жизни, туловища и грудной клетки – с третьего по шестой, а конечностей – во втором полугодии.
- При рахите у младенцев задний родничок размягчается, а края переднего – становятся мягкими.
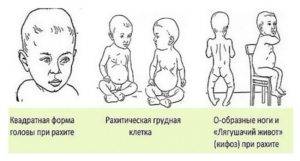
- Размягчаются и плоские кости черепа, которые могут прогибаться при надавливании, а затем возвращаться в прежнее положение (краниотабес). В результате неравномерного распределения давления на голову (при постоянном лежании на спине или боку) развивается деформация черепа – плоский затылок, асимметрия головы. Для уравновешивания внутричерепного давления лобные и теменные бугры увеличиваются, что придает голове квадратную форму.
Фото: краниота без при рахите у детей Изменения грудной клетки в острый период характеризуются размягчением ребер с появлением боковых вдавлений, поперечного углубления, соответствующего прикреплению диафрагмы. При этом грудина выступает вперед в виде киля, а мечевидный отросток вдавливается. Это довольно частые симптомы рахита у грудничков. В дальнейшем возможен кифоз или сколиоз. В подостром периоде в области грудинно-реберных соединений появляются утолщения – четки.
Фото: деформация грудной клетки
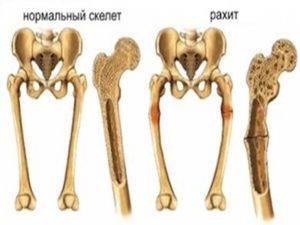
Последними в процесс вовлекаются кости конечностей и таза. Для острого течения характерны искривления длинных костей, в основном ног (О-образные или Х-образные деформации), а также таза (плоский рахитический таз). В подостром периоде в области эпифизов образуются «рахитические браслеты» (или «жемчужные нити»).
Фото: деформация ног
Одновременно с поражением костного скелета развивается гипотония мышц, которая приводит к расшатанности суставов, увеличению двигательного диапазона в них, распластыванию живота («лягушачий живот»).
В период реконвалисценции основные симптомы утихают: восстанавливается работа нервной системы, кости уплотняются, уменьшается их деформация, обменные процессы нормализуются.
При своевременно начатом и адекватном лечении признаки рахита у детей после года исчезают. После среднетяжелого или тяжелого рахита могут оставаться костные деформации, увеличенные печень и селезенка.
Редкие формы
- Врожденный рахит развивается внутриутробно. Он обусловлен неполноценным питанием, гиповитаминозом, патологией эндокринной или костной системы беременной женщины. Особенно если перечисленные проблемы возникли в третьем триместре. Ребенок рождается со всеми клиническими проявлениями рахита.
- Поздний рахит – по сути прогрессирование или обострение процесса у детей 5 лет. Проявляется снижением аппетита, повышенной потливостью, деформацией и болями в ногах, что сопровождается анемией.
Знаете ли вы? Среднестатистически рахитом чаще всего болеют дети до года, реже – до 2 лет, и очень редко – на 3-4 году жизни.
Классификация
Современная медицина подразделяет рахит на три степени:
Рахит 1 степени (легкий). При таком рахите у ребенка заметны небольшие нарушения со стороны нервной системы, незначительные мышечные проблемы (например, тонус), а также не более двух симптомов со стороны костной системы (например, относительное размягчение черепных костей). Обычно эта степень сопровождает самую начальную стадию развития рахита.
Рахит 2 степени (средний). При этом заболевании у малыша симптомы со стороны костного скелета выражены умеренно, также фиксируются нарушения нервной системы (перевозбуждение, повышенная активность, беспокойство), иногда могут прослеживаться проблемы с работой внутренних органов.
Рахит 3 степени (тяжелый)
При такой степени недуга поражается несколько фрагментов костной системы, а, кроме того, имеются выраженные нервные нарушения, поражения внутренних органов, появление так называемого рахитического сердца – смещения этого важного органа вправо из-за расширения желудочков и деформации грудной клетки. Обычно бывает достаточно одного этого признака, чтобы ребенку автоматически был поставлен диагноз «рахит 3 степени».
Течение рахита оценивается по трем параметрам:
- Острая стадия. При ней у ребенка есть только нарушения минерализации костей и проявления нарушений со стороны нервной системы. Обычно эта стадия развивается в первые полгода жизни ребенка.
- Подострая стадия. Она обычно сопровождает вторые полгода самостоятельной жизни малыша. На этой стадии очевидными становятся не только нарушения минерализации костей (остеомаляция), но и разрастание остеоидной ткани.
- Волнообразная стадия (рецидивирующая). При ней в костях откалываются нерастворенные соли кальция. Заметить это можно только на рентгеновском снимке. Обычно о такой стадии можно говорить тогда, когда при остром рахите у ребенка находят такие солевые отложения, что свидетельствует о том, что однажды в активной форме он уже перенес рахит, а значит, имеет место рецидив болезни. Встречается такая стадия чрезвычайно редко.
Большое значение в формировании прогноза и определении объема медицинской помощи для конкретного ребенка играет и период, в течение которого развивается недуг:
- Начальный период. Считается, что он стартует, когда ребенку исполняется 1 месяц и заканчивается, когда малышу исполняется 3 месяца. Это максимальные значения. На деле начальный период рахита может длиться и две недели, и месяц, и полтора. В это время происходит снижение в анализах крови содержания фосфора, хотя уровень кальция может оставаться вполне нормальным. Периоду характерны признаки заболевания первой степени.
- Период разгара болезни. Длиться такой период может максимум от полугода до девяти месяцев, как правило, в возрасте 1 года у ребенка разгар переходит на «новый уровень». В крови заметно снижение кальция и фосфора, выражен дефицит витамина D.
- Период репарации. Это период восстановления, он может длиться достаточно долго — до полутора лет. В это время на рентгеновских снимках врачи будут видеть остаточные признаки рахита. В анализах крови будет прослеживаться явный дефицит кальция, но это будет скорее благоприятный признак — кальций уходит в кости, идет на восстановление. Уровень фосфора будет нормальным. В этот период из-за ухода кальция в костную ткань могут наблюдаться судороги.
- Период остаточных явлений. Конкретными временными рамками этот период не ограничивается, кальций и фосфор в анализах крови — в норме. Изменения, которые вызвала активная стадия рахита, могут самостоятельно восстановиться, а могут оставаться.
Классификация
 |
Медицина современного общества разделяет заболевание на 3 стадии. Каждая из них имеет свою характеристику и особенности. Течение рахита также определяется тремя параметрами:
- Острое течение болезни;
- Подострое течение заболевания;
- Волнообразная болезнь.
При остром течении болезни наблюдаются в основном проблемы с усваиванием минеральных веществ и серьезные нарушения нервной системы. Данный этап длится на протяжении 5-6 месяцев, далее происходит переход к подострой форме заболевания. Подострое течение болезни обычно происходит во втором полугодии жизни грудничка.
На данном этапе деформация костей может стать достаточно заметной, а также нарушения нервной системы усиливаются.
Волнообразный этап наступает, если ранее крохой было перенесено заболевание, но не получилось вылечить его до конца. То есть болезнь уходит в латентную форму и ожидает наступления рецидива.
Стадия отличается тем, что при её течении наблюдается отложений солей в костях грудничка, однако увидеть это можно исключительно при помощи рентгеновского снимка. К счастью, такая стадия встречается крайне редко (один случай из десяти болеющих).
 |
 |
Стадии рахита у ребенка
Для правильного назначения лечения следует обратиться к классификации стадий недуга:
- Начальная стадия;
- Стадия разгара заболевания;
- Стадия выздоровления;
- Остаточное чувство.
На начальной стадии устанавливается понижения фосфора или кальция, иногда возможно понижение обоих ферментов. Отметить подобные изменения можно посредством сдачи анализов крови и мочи, и диагностируется он в период от одного до трех месяцев. Временные рамки являются субъективными, на деле же период может варьироваться от двух недель до одного месяца.
Стадия разгара заболевания может длиться максимально от 6 до 9 месяцев, при этом ярко выражен недостаток фосфора в организме и кальция.
 |
В период восстановления (в медицине называется стадия репарации) отмечается заметное повышение фосфора, однако кальций может быть также понижен. Объясняется это тем, что компонент уходит в кости крохи, именно поэтому данную стадию и называют периодом восстановления. Однако стадия восстановления может быть предельно длительной, вплоть до 1,5 лет, также могут проявляться судороги.
Во время стадии остаточного чувства врачи отмечают возможные остатки деформации костей, однако может быть такое, что всё восстановится самостоятельно. Временными рамками данный период не ограничивается, анализы остаются в пределах нормы.
Причины развития
Существует несколько предрасполагающих факторов, которые способствуют развитию рахита. Они могут встречаться как все вместе, так и по отдельности.
- Недостаточное количество солнечного света, в том числе и из-за погодных и климатических условий.
- Неправильное вскармливание ребенка, и, как следствие, плохое усвоение кальция и фосфора, а также чрезмерное содержание в пище жиров животного происхождения.
- Глубокая недоношенность новорожденного.
- Генетически обусловленные нарушения образования и метаболизма витамина D.
- Расовая предрасположенность.
У заболевания нет излюбленного места на карте мира, оно встречается повсеместно. Чаще всего манифестация его происходит в холодное время года, когда ввиду естественных причин развивается недостаток солнечного света. Особенно сильно страдают дети, рожденные поздней осенью и зимой.
Кроме того, современные матери не хотят вскармливать ребенка естественным путем, предпочитая смеси или коровье молоко. Это нарушает процесс правильной колонизации кишечника ребенка. Также в искусственных заменителях содержится недостаточное количество необходимых веществ для гармоничного роста и развития младенца. Малыши страдают от ожирения, нарушения метаболизма, кишечных колик и, конечно, рахита.
Эпидемиология рахита
Рахит встречается во всех странах, но особенно часто у северных народов, которые живут в условиях недостатка солнечного света. Дети, родившиеся осенью и зимой, болеют рахитом чаще и тяжелее. В начале XX в. рахит отмечали у 50-80% детей раннего возраста в странах Западной Европы. До 70% детей в Украине в эти годы также имели рахит. По данным А.И. Рывкина (1985), рахит у детей первого года жизни встречается до 56,5%, по мнению СВ. Мальцева (1987), его распространённость достигает 80%. Наиболее тяжело протекает заболевание у недоношенных детей.
До настоящего времени классический (витамин D-дефицитный) рахит занимает значительное место в структуре заболеваемости детей раннего возраста. В России его частота в последние годы колеблется от 54 до 66%. По данным педиатров г. Москвы, классический рахит в настоящее время встречается у 30% детей раннего возраста. Этот показатель можно считать заниженным, поскольку регистрируются только тяжёлые и среднетяжёлые формы болезни. В развитых странах, где введены специфическая профилактика рахита витамином D и витаминизация продуктов детского питания, тяжёлые формы рахита стали редкостью, но субклинические и рентгенологические его проявления остаются широко распространёнными. Так. во Франции скрытый дефицит витамина D выявлен у 39%, а явные клинические проявления — у 3% детей, поступавших в стационары по поводу различных заболеваний. В северных провинциях Канады гиповитаминоз D обнаружен у 43% обследованных детей. В южных странах, несмотря на достаточную интенсивность ультрафиолетового облучения, рахит остаётся весьма распространённым заболеванием. В Турции рахит выявлялся у 24% детей в возрасте 3-6 мес, хотя введение профилактики витамином D позволило снизить его распространённость до 4%.
Рахит, особенно средней и тяжёлой степени, перенесённый в раннем детстве, может оказать неблагоприятное влияние на последующее развитие детей. У таких детей развиваются нарушение осанки, плоскостопие, уплощение и деформация тазовых костей, кариес, близорукость. Доказана роль рахита в развитии остеопений и остеопороза, которые широко распространены у подростков. Последствия дефицита витамина D в детском возрасте приведены в табл. 11-1.
Последствия дефицита витамина D
|
Органы |
Последствия дефицита |
|
Кости и костный мозг |
Остеопороз, остеомаляция, миелофиброз, анемия, миелодная дисплазия |
|
ЖКТ |
Снижение всасывания кальция, фосфора, магния, гепатолиенальный синдром, нарушение моторики ЖКТ |
|
Лимфоидная система |
Снижение иммунитета, синтеза интерлейкинов 1, 2, фагоцитоза, продукции интерферона. Недостаточная экспрессия la антигена, реализующая предрасположенность к атопии |
|
Мышечная система |
Мышечная гипотония, судороги (спазмофилия) |
Профилактика рахита после рождения ребенка
Особое внимание с первых дней жизни младенца должно быть обращено не только на его питание, но и на правильный режим дня. С ребенком обязательно нужно гулять с первых дней его жизни
Ведь только под влиянием ультрафиолетовых лучей в коже провитамин Д переходит в активную форму.
И даже зимой в средней полосе достаточно того излучения, которое попадает на лицо малыша. Но летом нужно следить, чтобы ребенок не находился под прямыми солнечными лучами, так как они могут навредить его нежной коже. Воздушные и солнечные ванны лучше всего принимать до 11 часов дня или после 16 часов, а летом – только в тени. Кроме того, обязательно защищать голову малыша панамкой.
Кожа ребенка должна получать достаточное количество света и воздуха. Поэтому в последнее время рекомендуют не пеленать младенцев после 1-2 месяцев, а до этого применять свободное пеленание, оставляя свободными ручки и не накрывая головку. Во время бодрствования полезно проводить воздушные ванны, оставляя ребенка на некоторое время обнаженным. Хорошо, если это будет на веранде или в хорошо проветриваемом помещении. Но стоит избегать сквозняков. Нужно также предоставить ребенку возможность свободно двигать ручками и ножками, переворачиваться, пытаться ползать, садиться, вставать.
Двигательная активность младенца способствует правильному развитию опорно-двигательного аппарата
Очень важным фактором для профилактики рахита является общение с ребенком. Необходимо чаще брать его на руки, играть с ним, делать ему массаж и гимнастику. Было замечено, что брошенные малыши даже при получении дополнительных доз витамина Д чаще заболевают рахитом. Поэтому правильный уход за младенцем, закаливание, применение нужных гигиенических процедур – способствуют нормальному развитию опорно-двигательного аппарата.
Очень важно, чтобы сон малыша был достаточно продолжительным. Желательно, чтобы 1-2 раза в день он спал на открытом воздухе
Но нужно стараться, чтобы во время отдыха ребенку не мешали громкие звуки. Детскую комнату необходимо регулярно убирать, проветривать и обеспечить в нее доступ солнечного света во время бодрствования малыша. Необходимо также ежедневно купать ребенка, можно добавлять в ванну отвары трав. К концу первого года жизни полезно приучать его к прохладной воде, проводя обтирания или обливания.
Грудное вскармливание – это лучшая профилактика рахита
Клинические проявления гипервитаминоза D у детей
Симптоматика будет зависеть от выраженности гиперкальциемии и индивидуальных особенностей ребёнка. При остром течении болезни, которое характерно для детей с повышенной чувствительностью к «солнечному элементу», появятся признаки тяжёлой интоксикации с неврологическими симптомами.
Хронический вариант патологии протекает с умеренным токсикозом. Для него свойственны признаки поражения внутренних органов, вследствие выраженного и иногда необратимого кальциноза. В зависимости от степени тяжести, будет наблюдаться соответствующая клиническая картина:
При 1 степени тяжести
- интоксикация отсутствует,
- наблюдается снижение аппетита,
- нарушение сна,
- потливость,
- беспокойство,
- плохая прибавка в весе,
- ребёнок много пьёт жидкости и также много выделяет её с мочой,
- в анализах определяется повышенная концентрация кальция и фосфора.
При 2 степени тяжести
- присутствует умеренный токсикоз,
- аппетит значительно снижен, вследствие чего наблюдается дефицит массы тела,
- беспокоит тошнота, рвота до 1-2 раз в сутки и постоянная жажда из-за полиурии,
- изменяется поведение ребёнка,
- при осмотре выявляется тахикардия, приглушённость сердечных тонов и систолический шум,
- кальция в крови много, а фосфора, магния и глюкозы мало,
- проба Сулковича ++++.
При 3 степени тяжести
- наблюдается выраженная интоксикация организма,
- периоды сонливости сменяются фазами беспокойства,
- артериальное давление повышается, пульс учащается,
- беспокоит упорная частая рвота,
- могут появиться абдоминальные боли,
- значительно снижается масса тела,
- выражена мышечная гипотония,
- в анализах отмечается резкое отклонение показателей от нормы,
- характерен очень высокий уровень кальция в моче и крови на фоне снижения фосфатов, белка, глюкозы, калия и магния.
Особенности гипервитаминоза Д у младенцев
Наиболее опасен переизбыток кальциферола для малышей грудного возраста. Именно у них чаще развивается острый гипервитаминоз Д.
При острой интоксикации появляется:
- резкое ухудшение аппетита вплоть до полного отказа от еды;
- упорная рвота;
- чередование диареи и запоров;
- резкая потеря веса;
- выраженная жажда;
- нарушение сна;
- субфебрильная температура тела;
- неадекватное поведение со сменой периодов возбуждения и заторможенности;
- судорожный синдром;
- тахикардия;
- сухость языка, слизистых оболочек и кожного покрова;
- полиурия.
На фоне данного состояния, легко присоединяются инфекции, развиваются пневмонии и бронхиты. Может наблюдаться анемия, увеличение печени и селезёнки, интерстициальный пиелонефрит и другие серьёзные изменения в организме. В тяжёлых случаях возможен летальный исход.
Особенности избытка Д у детей старшего возраста
Как правило, у детей дошкольного и школьного возраста гипервитаминоз Д протекает в хронической форме.
Ребёнка могут беспокоить:
- боли в мышцах, костях и суставах,
- мышечные судороги,
- быстрая физическая и умственная утомляемость,
- бессонница,
- перепады настроения,
- головные боли и головокружения, вплоть до потери сознания,
- диспепсические явления,
- полиурия,
- ноктурия,
- жажда,
- периодические сердцебиения и другие симптомы.
Нередко успеваемость в школе снижается. Ребёнок чаще заболевает простудными и вирусными заболеваниями. Могут наблюдаться гормональные нарушения, задержка физического и психического развития.