Задачи перекатки пожарного рукава внутреннего водопровода
В процессе перемотки пожарных рукавов предполагаются такие процедуры:
- проверка наличия всех компонентов ПК;
- скатка шланга на новое ребро;
- визуальный осмотр на целостность, отсутствие заломов, трещин и иных повреждений;
- проведение гидравлических испытаний.
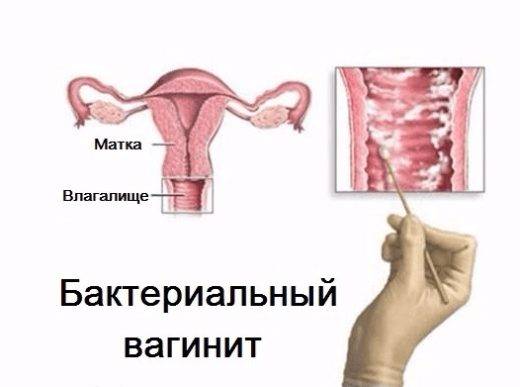
Как лечить бактериальный вагинит
Появление неприятных ощущений и специфических признаков — повод для обращения к гинекологу. Поздняя диагностика и несвоевременное лечение усугубят течение бактериального вагинита и увеличат риск развития осложнений.
Терапия проходит в несколько этапов:
- устранение болезнетворной микрофлоры;
- нормализация работы иммунной системы;
- восстановление микрофлоры влагалища;
- уничтожение патогенных бактерий;
- предотвращение рецидива болезни;
- полное восстановление микрофлоры.
Медикаментозная терапия
Медикаментозный способ лечения включает в себя применение общих и местных средств:
- Лекарства с молочнокислыми микроорганизмами для нормализации микрофлоры: Бифиформ, Лацидофил, Бифидумбактерин, Ацилак, Вагилак.
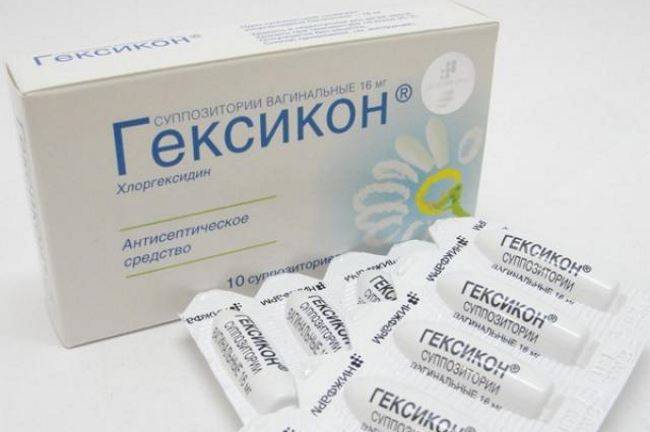
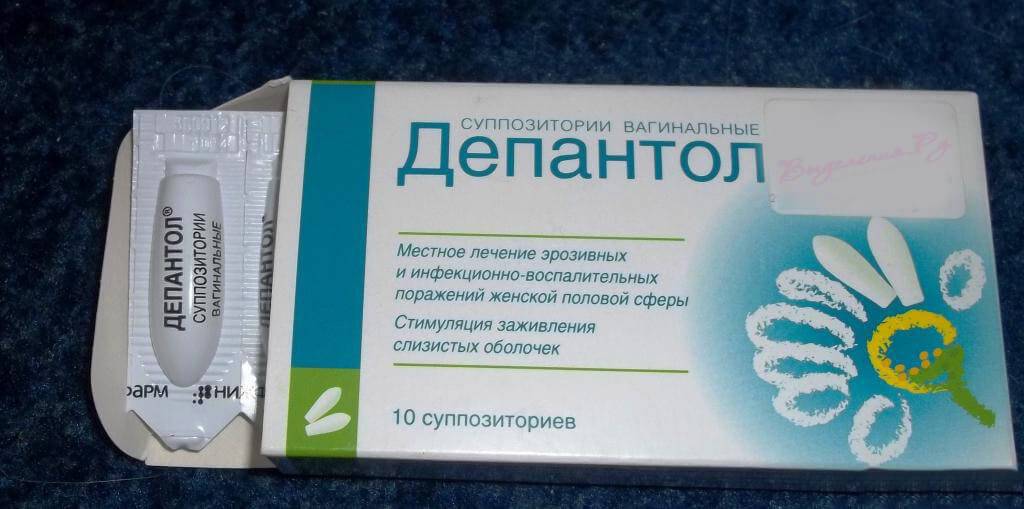
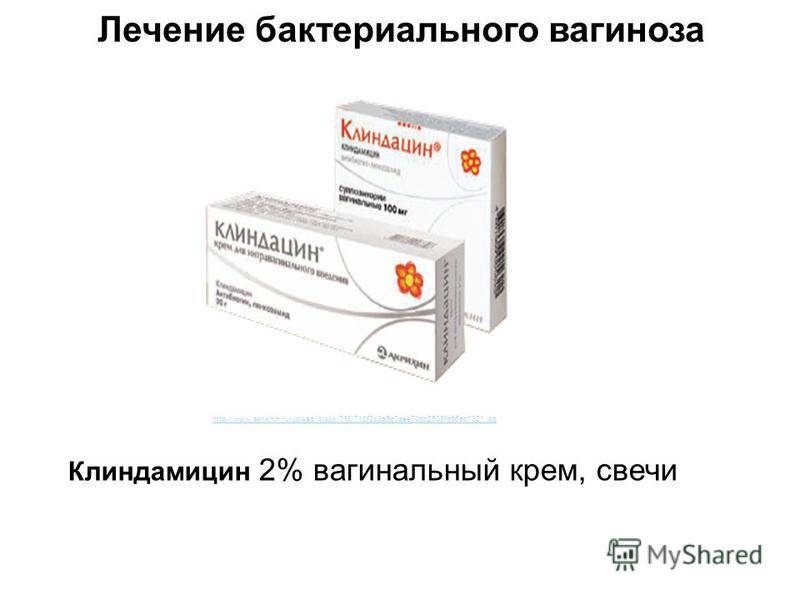
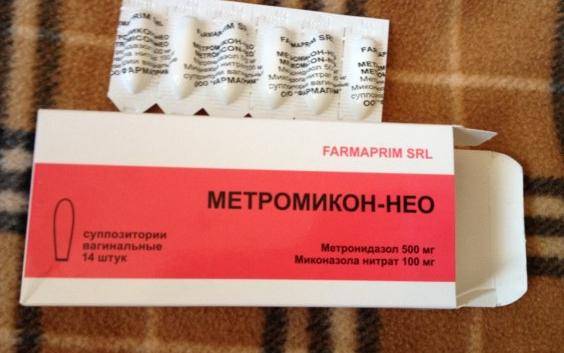
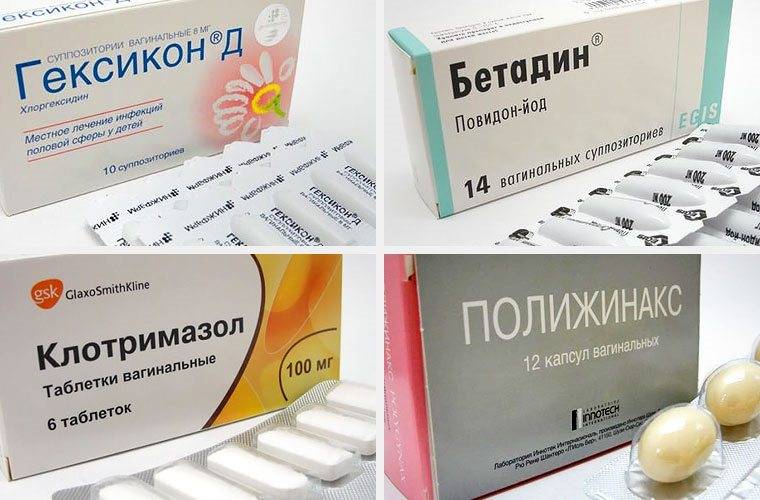
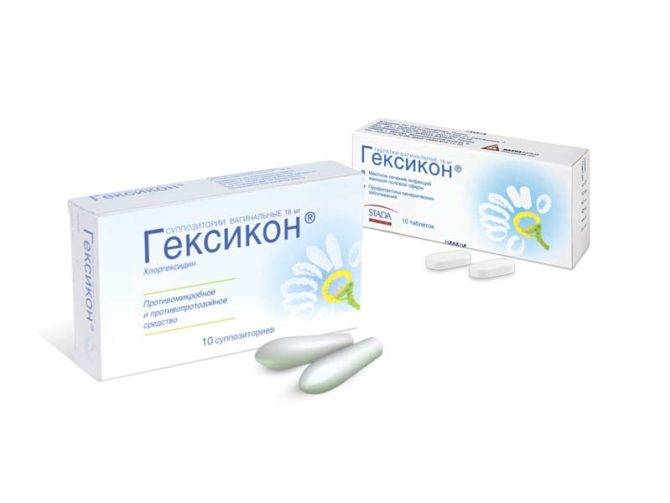
- Антибактериальные препараты (кремы, свечи, таблетки, раствор в ампулах и пр.): Гексикон, Вокадин, Мератин комби, Тержинан, Гентамицин, Амоксиклав, Метронидазол, Далацин и Цефтриаксон.
- Антисептики: Мирамистин, Хлоргексидин (используют для спринцевания), Фурацилин, Марганцовка (для ванночек).
- Иммуномодуляторы и витаминные комплексы.
Антибиотики и другие препараты при бактериальном вагините — галерея
Тержинан — антибактериальный препарат для введения во влагалище
Бифиформ восстанавливает полезную микрофлору

Метронидазол — антибактериальное средство, выпускаемое в форме таблеток и свечей

Хлоргексидин — раствор для спринцевания во время лечения бактериального вагинита
Народные средства
Средства народной медицины эффективны исключительно в составе комплексной терапии. Предварительно рекомендуется обратиться к врачу и обсудить все нюансы лечения.
Для орошения влагалища чаще всего используют следующие средства:
- Отвар бадана. Заливают 2 ст. л. растения 0,5 л кипятка. Ставят средство на огонь и варят 20 минут. Оставляют лекарство настаиваться на 4 часа с закрытой крышкой.
- Настой календулы. В 0,5 л кипятка добавляют 1 ст. л сырья. Спустя 6–7 часов процеживают через марлю.
- Настой чистотела. 1 ст. л. измельчённого растения заливают 1 л горячей воды. Настаивают 3 часа, затем процеживают, а сырье отжимают.
- Отвар листьев шалфея, календулы и ромашки. Указанные растения берут в равном количестве и мелко нарезают. 2 ст. л. сырья заливают 0,2 л кипятка. Средство подогревают полчаса на водяной бане, процеживают, охлаждают, а сырьё отжимают. Лекарство разбавляют кипячёной водой до получения первоначального объёма — 0,2 л.
Проводят процедуру утром и вечером. В случае возникновения аллергической реакции следует прекратить лечение и обратиться к гинекологу.
Средства нетрадиционной медицины — галерея

Настой календулы хорошо устраняет жжение и дискомфорт

Чистотел подавляет развитие патогенной микрофлоры и избавляет от воспаления

Ромашка поможет избавиться от воспаления
Герпес на ягодицах: отчего возникает и как его лечить?
Лечение
Как лечить кольпит
При лечении кольпита используется комплексный подход, который включает в себя:
- антибиотики, воздействующие на возбудителя инфекции;
- общеукрепляющее лечение при нарушениях иммунитета;
- подмывания наружных половых органов растворами, влагалищные спринцевания средствами, обладающими противомикробным действием;
- соблюдение диеты (исключение алкоголя, острой, жирной и соленой пищи).
В процессе лечения периодически проводят лабораторные исследования выделений. У женщин детородного возраста контрольный мазок берут на 4-5 день менструального цикла, а у женщин старше 55-60 лет и девочек мазок берут после окончания курса лечения.
Атрофический кольпит: лечение
Развитие атрофического кольпита происходит у женщин в постменопаузе, при минимальном уровне половых гормонов в крови. Поэтому основным методом лечения при атрофическом кольпите является заместительная гормональная терапия, которая осуществляется двумя методами.
- Местно — вагинальные свечи и таблетки.
- Системно – таблетки и уколы.
В лечении атрофического кольпита используются Овестин, Климонорм, Гинодиан депо.
Лечение хронического кольпита
Эффективное лечение должно быть комплексным и проводиться под руководством врача-гинеколога. Схема лечения зависит от причин, которые привели к развитию хронического кольпита. Лечение включает антибактериальную, противовоспалительную, общеукрепляющую терапию.
Для вспомогательного лечения специалисты используют местную терапию:
- обработку лекарственными препаратами;
- промывание, спринцевание;
- лечебные тампоны во влагалище, свечи;
- проведение физиотерапии (магнитолазерная).
Во время лечения хронического кольпита нужно воздержаться от половых контактов для предотвращения повторного заболевания.
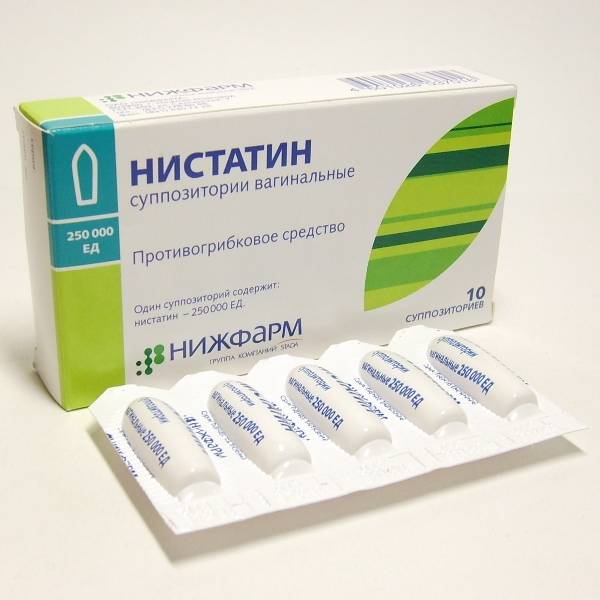
Препараты для лечения кольпита включают:
- Нистанин в форме свечей.
- Неотризол – свечи.
- Цефалексин – капсулы.
- Метронидазол – таблетки и вагинальные свечи.
- Дифлюкан – таблетки.
- Ампициллин в форме таблеток.
- Кетоконазол – крем.
- Бетадин – свечи.
- Йодоксид – свечи.
- Ацилак, Лактобактерин, Бификол для восстановления нормальной микрофлоры влагалища.
При необходимости лечение проходит также половой партнер пациентки.
Комплексную терапию дополняют диетой. Рацион обогащают продуктами, содержащими витаминами и полиненасыщенными кислотами – треска, тунец, лосось, орехи, бобовые, морская капуста, брокколи.
Лечение кольпита народными средствами
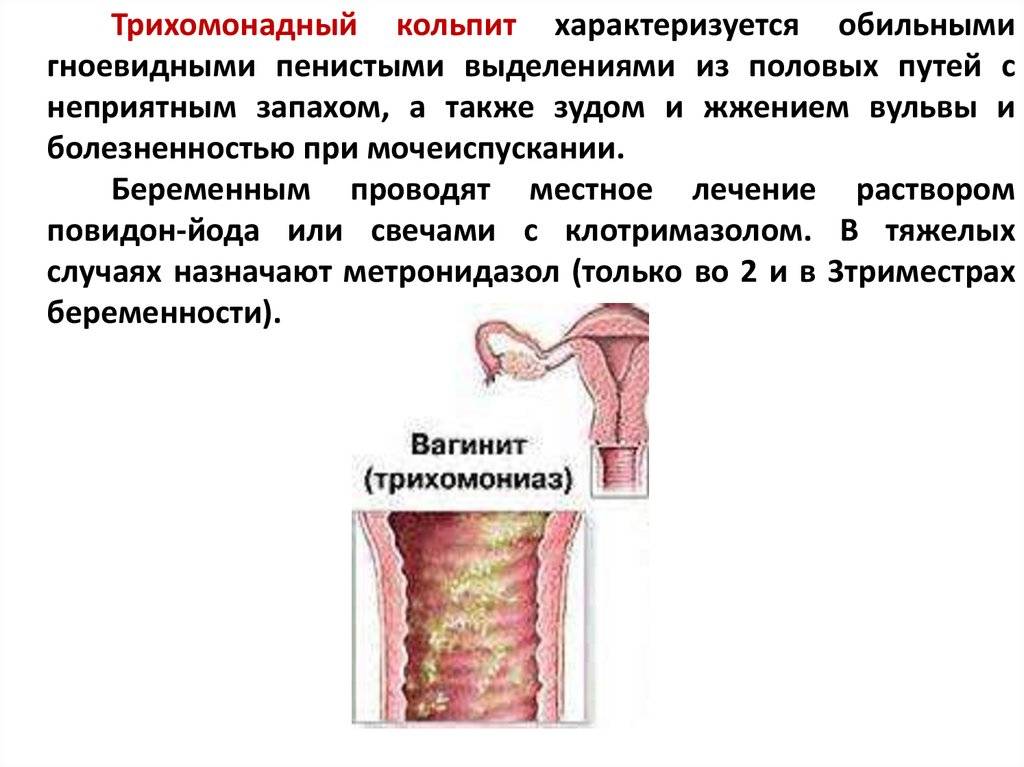
Лечение кольпита травами и народными рецептами может быть эффективным только при сочетании его с медикаментозным лечением. Обычно в народном лечении кольпита используются спринцевания отварами трав, которые наделены противовоспалительными и ранозаживляющими свойствами. Для лечения трихомонадного кольпита применяют тампоны из кашицы черемши.
Вот несколько рецептов отваров:
- Отвар ромашки: в литр воды добавляют 2 столовые ложки цветков ромашки и в течение 15 минут кипятят. Затем отвар охлаждают, процеживают через марлю и используют для проведения спринцевания два раза в день в течение двух недель (также готовится и отвар из календулы).
- Лист мать-и-мачехи — 2 части, лист крапивы двудомной — 1 часть, трава зверобоя продырявленного — 1 часть, трава тимьяна обыкновенного — 2 части, корневище аира — 2 части, кора крушины ломкой — 1 часть. Две столовые ложки полученной смеси поместить в термос и залить 2 стаканами кипятка. Оставить на ночь, а утром процедить и принимать по полстакана 3 раза в день.
- Соцветие ромашки аптечной — 25 г, цветки мальвы лесной — 10 г, листья шалфея лекарственного — 15 г, кора дуба черешчатого — 10 г. Две столовые ложки полученной смеси залить литром кипятка. Применять для спринцевания и вагинальных тампонов.
- Залить 50 г сухих измельченных листьев мать-и-мачехи литром кипятка, настаивать 1 час, затем процедить. Настой используется для спринцеваний при хроническом воспалении влагалища, сопровождающимся болями (также готовится отвар из листьев ежевики сизой).
- Трава тысячелистника — 20 г, листья шалфея лекарственного — 20 г, кора дуба черешчатого — 40 г, лист розмарина лекарственного — 20 г. Все смешать, залить тремя литрами воды и прокипятить.
Применять два раза в день для спринцевания. Для лечения воспалений влагалища и шейки матки, которые вызваны трихомониазом, патогенными грибами и различными бактериальными инфекциями, используют 3-процентный раствор прополиса, смешанный с 96%-ным этиловым спиртом. Лечение продолжается 7-10 дней, препарат применять 1 раз в день.
Favorite Exclusive Twitch Special 662M
Лечение
Стоит сразу заметить, что при точном, своевременном и тщательном лечении возможно предотвратить любые серьезные осложнения. Главное, сразу же после обнаружения подозрительных симптомов обратиться за квалифицированной помощью. Только врач-специалист поставит диагноз и назначит нужное лечение. Если же заниматься самолечением, то есть очень большой риск перерастания вагинита именно в хроническую форму.
Изначально следует провести тщательное лабораторное обследование для определения возбудителей: бактериологический посев, микроскопия мазка, анализ крови, мочи и т.д. А уже от полученных результатов анализов будет зависеть назначение соответствующего лечения:
- антибиотики, вагинальные свечи – при бактериальном вагините;
- противогрибковые таблетки, свечи, кремы, мази – при грибковом вагините;
- вагинальные таблетки, крема с эстрогенами – при атрофическом вагините.
Очень важно исключить факторы, провоцирующие раздражение, например, при неинфекционных вагинитах нужно определить, что же именно является возбудителем (гигиенические средства, стиральный порошок, интимные гели или спреи) и прекратить их использование или применение. При лечении вагинита важен комплексный подход
Поэтому нужно также принимать препараты, способствующие повышению общего иммунитета организма, восстанавливающие нормальную микрофлору влагалища. Однако, как правило, хронические вагиниты очень сложно окончательно вылечить, поэтому следует быть готовому к повторным рецидивам и длительному процессу лечения
При лечении вагинита важен комплексный подход. Поэтому нужно также принимать препараты, способствующие повышению общего иммунитета организма, восстанавливающие нормальную микрофлору влагалища. Однако, как правило, хронические вагиниты очень сложно окончательно вылечить, поэтому следует быть готовому к повторным рецидивам и длительному процессу лечения.
Лечение заболевания
Лечение кольпита при беременности должно назначаться специалистом! Происходит это лишь после того, как будет точно выявлен тип возбудителя. Главная сложность состоит в том, что сейчас женщине противопоказано применение многих препаратов, так как они могут оказывать негативное влияние на плод.
Как правило, для лечения кольпита при беременности назначается комплексная терапия. Она может включать в себя:
- применение антибиотиков;
- физиотерапевтические процедуры;
- ванночки со щелочной средой;
- использование отваров лекарственных растений;
- препараты локального действия (свечи, мази, гели);
- специальную диету.
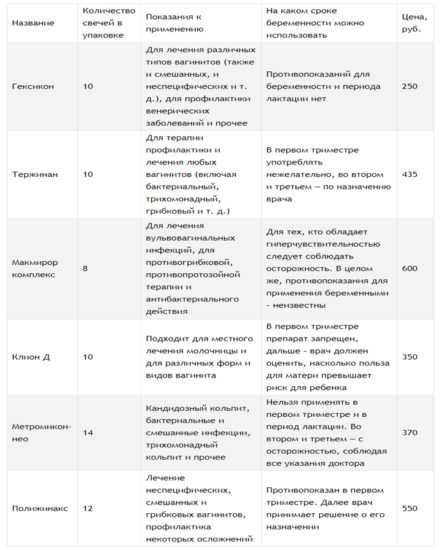
Кроме этого, тип лечения будет зависеть и от срока беременности. В первом триместре разрешены такие препараты, как:
- «Бетадин»;
- «Флуомизин»;
- «Гексикон».
Все они являются антисептиками широкого спектра действия. Отличие состоит в том, что лечение «Бетадином» и «Гексиконом» будет длиться 10-14 дней, а в случае с «Флуомизином» срок сокращается до 6 дней. Данные препараты не оказывают негативного влияния на плод и хорошо переносятся организмом самой женщины.
В дополнение врач назначит однократное введение вагинальных свечей.
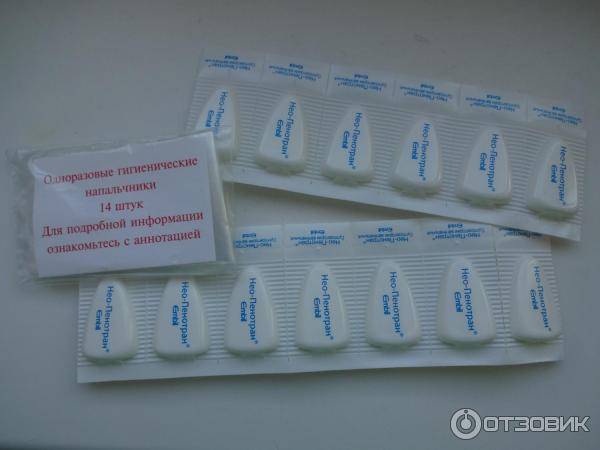
Во втором триместре беременности для лечения назначают еще и местные препараты:
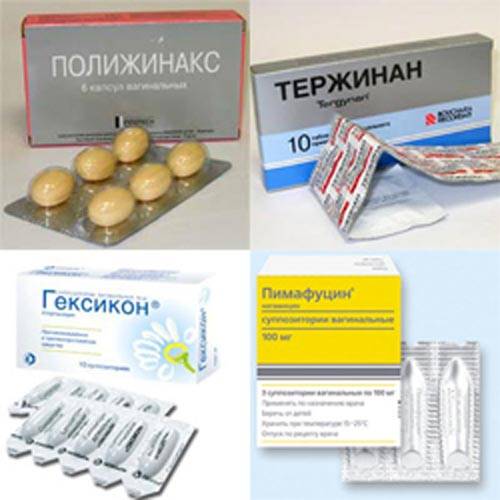
- «Тержинан»;
- «Клион-Д 100»;
- «Макмирор»;
- «Нео-Пенотран форте».
Средства обладают более широким спектром действия и способны оказывать влияние не только на бактерии, но и на грибы. Курс лечения составит около 7-10 дней. Стоит учесть, что в некоторых случаях применение вышеуказанных препаратов может привести к появлению побочных эффектов: аллергии, зуда, жжения.
Лечение кандидозного кольпита предусматривает использование различных вагинальных свечей:
- «Натамицин»;
- «Интраконазол»;
- «Клотримазол»;
- «Пимафуцин»;
- «Залаин» и другие.
Минус состоит в том, что подобные препараты воздействуют лишь на дрожжеподобные грибы и не смогут избавить от других возбудителей заболевания.
На этом лечение не заканчивается
Не менее важно восстановление иммунитета во влагалище. Сделать это можно с помощью таких препаратов, как «Лактагель» или «Вагилак»
Данные средства увеличивают число лактобактерий в половых путях и препятствуют повторному обострению заболевания.
В дополнение к медикаментозной терапии женщине нужно будет:
- соблюдать специальную диету, которая ограничивает количество употребляемых жареных, жирных и острых блюд;
- воздерживаться от половой близости на время приема медикаментов.
К слову, лечение в обязательном порядке должен будет пройти и ее партнер.
Течение болезни
В зависимости от продолжительности вагинита и клинической картины, его делят на три формы:
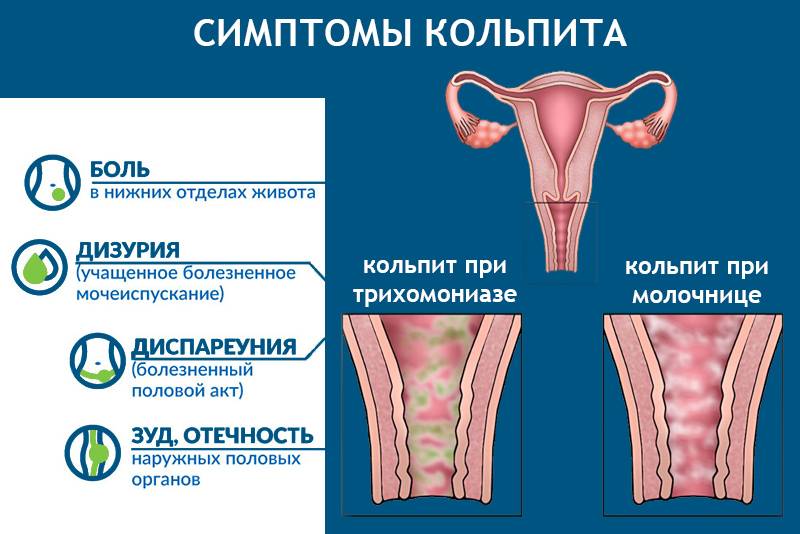
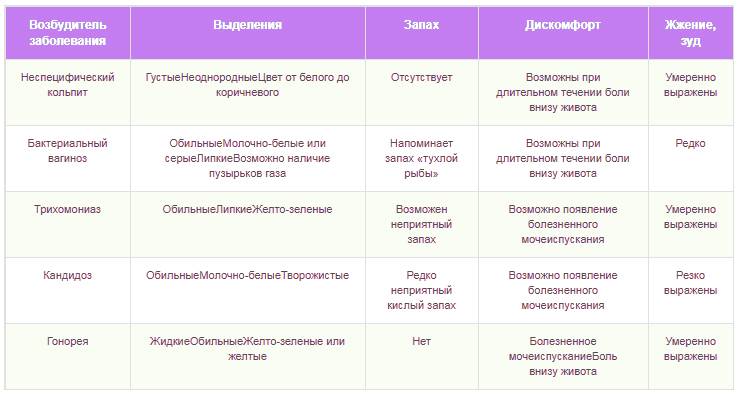
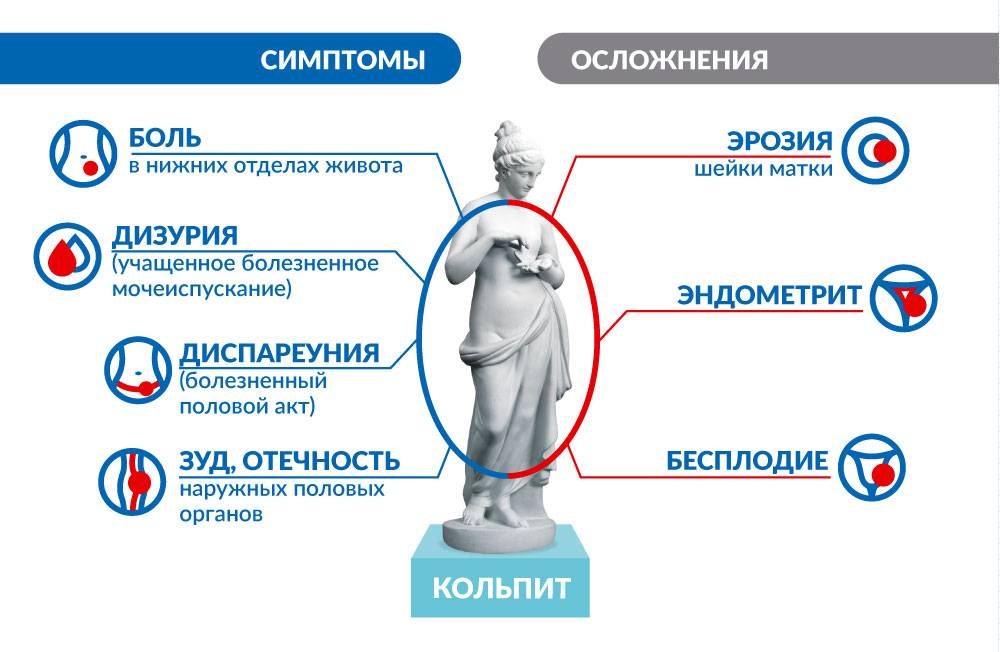
- острая – начальная стадия. Главным отличием является выраженная симптоматика. Проявляется обильными выделениями, характерными для заселившейся микрофлоры. Больные жалуются на боль, зуд, жжение. Они сопровождаются ухудшением самочувствия, слабостью, повышенной температурой тела;
- подострая – переход острой формы в хроническую. Зачастую, происходит не менее чем через 2 недели после заражения. На этом этапе происходит угасание яркой симптоматики и отсутствие выраженной клиники. Нормализируется общее состояние и температура тела. Уменьшается количество слизи, но остается неприятный запах и цвет. Неприятные симптомы сохранены, но менее выражены;
- хроническая – самая тяжелая стадия. Развивается при отсутствии должного лечения, пониженном иммунитете или неэффективности терапии. Характеризируется волнообразным течением: длительный «немой» период с последующим обострением. Эта форма чаще других осложняется вовлечением других органов и стойкими нарушениями функционирования пораженных тканей.
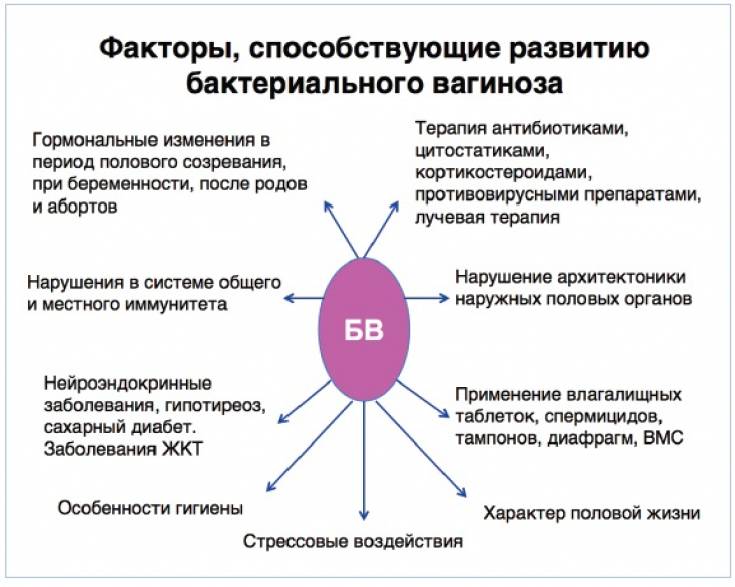
Причины
Вагинит может возникнуть в любом возрасте. В большинстве случаев в формировании патологического процесса участвует одновременно несколько факторов. Специфический тип развивается при венерических заболеваниях. При незащищенных половых отношениях патогенная микрофлора проникает во влагалище.
Если говорить о неспецифической форме, то катализатором его появления служат факторы, которые приводят к ухудшению биоценоза влагалища. В итоге условно-патогенная микрофлора выходит из-под контроля, начинает активно размножаться, вызывая вагинит.
Рассмотрим популярные причины неспецифического вагинита:
- длительные стрессовые ситуации. Не зря говорится, что все проблемы от нервов. Интересно, что и гормон стресса, и прогестерон образовываются из одного вещества, именно поэтому стресс может привести к гормональному дисбалансу;
- плохое соблюдение правил интимной гигиен. Это создает благоприятные условия для размножения болезнетворных микроорганизмов;
- аутоиммунные процессы, переохлаждение, простудные заболевания – все это приводит к ослаблению иммунной системы. В результате снижения защитной функции влагалища патогенные микроорганизмы чувствуют себя «хозяевами положения», что приводит к вагиниту;
- бесконтрольный или длительный прием антибактериальных или цитостатических препаратов. Как известно, антибиотики воздействуют не только на вредные, но и на полезные бактерии, а ведь именно они контролируют рост и размножение патогенной микрофлоры;
- сахарный диабет, ожирение, поликистоз яичников. В основу всех этих заболеваний ложится нарушение метаболизма, это затрагивает и обмен веществ женских гормонов;
- беременность, при которой приходит перестройка женского организма;
- менопауза;
- бурный половой акт, спринцевание, травма влагалища, аборт, выскабливание – все это может привести к повреждению влагалища. Из-за нарушения целостности слизистой оболочки риски занесения инфекции в разы увеличиваются.
Причины и факторы риска заболевания
В клинике различают понятия “специфического” и “неспецифического” воспаления слизистой оболочки влагалища. Первая группа возникает после попадания в половые пути определенных бактерий, вызывающих характерную клиническую картину и требующих определенного вида лечения. Наиболее часто специфический вагинит вызван:
- трихомонадами;
- гонококками;
- микоплазмой;
- уреаплазмой;
- грибами рода “Candida”;
- хламидиями;
- вирусами герпеса и папилломы человека.
Все эти инфекции входят в группу заболеваний, передающихся половым путем. Инфицирование влагалища происходит во время полового контакта от зараженного партнера (клинически он может быть здоровым).
Неспецифический процесс возникает вследствие активации условно патогенной флоры влагалища, которая присутствует в половых путях каждой женщины, не вызывая никакой клинической симптоматики. К этой флоре относятся стафилококки, стрептококки, гемофильная, кишечная палочка и другие бактерии. Они могут вызывать клинику вагинита в определённых условиях, являющихся факторами риска:
- при механическом повреждении слизистой оболочки влагалища (вследствие перенесенных оперативных вмешательств, родов, абортов);
- бесконтрольном приеме антибиотиков, подавляющем нормальную флору влагалища;
- недостаточном кровоснабжении слизистой влагалища, являющееся возрастными особенностями организма (атрофический вагинит);
- нарушении гормонального фона при заболеваниях яичников, надпочечников, климаксе;
- аллергии на презервативы, интимные гели и кремы, тампоны или свечи;
- несоблюдении личной гигиены.
Примечания
Воспалительный процесс
Внутри влагалищное проникновение инфекции происходит 2 путями — восходящим и нисходящим. В первом случае болезнетворные микроорганизмы переносятся с поверхности промежности, малых и больших половых губ, преддверия вагины. Несколько реже источником патогенной микрофлоры служит покров анального отверстия, уретры. Зачастую перенос инфекционных возбудителей происходит вследствие неправильного проведения процедуры интимной гигиены. Нисходящий путь инфицирования предполагает перемещение возбудителя из присутствующих в организме очагов хронического воспаления. Транспортировка микрофлоры происходит посредством кровообращения или циркуляции лимфы. К распространённым видам источников нисходящего инфицирования относится воспаление почек, проблемные зубы и/или миндалины.
Кольтип развивается в несколько этапов:
Разрушенные клетки эпителиальной ткани выделяют биоактивные вещества, расширяющие кровеносные сосуды. Происходит локальный застой крови.
Возрастает проницаемость стенок капилляров, что создаёт благоприятные условия для потери плазмы крови и основных иммунных клеток, представленных лейкоцитами.
Слизистый покров вагины постепенно отекает. Массивное поражение или повреждение становятся причиной вовлечения в патологический процесс мышечной и наружной оболочки органа.
Продукты метаболизма оказывают негативное воздействие на рецепторы нервной системы, характеризующиеся чувствительностью. Волокна находятся внутри слизистого покрова.
Возрастание импульсов повышает интенсивность болезненности — пациентка испытывает значительный дискомфорт.
По мере сдавливания рецепторами отечных тканей, возрастает зуд и сопровождающий его болевой синдром.
Эпителиальные клетки активно продуцируют слизистую секрецию, что способствует устранению с поверхности слизистого покрова скопления болезнетворных микроорганизмов
Подтверждение и проявление этого процесса — активное выделение секреции, на что женщина в 9 из 10 случаев обращает внимание.
Гибель большого объёма лейкоцитов вызывает развитие гнойного процесса. По достижении этого этапа, пациентка отмечает наличие гноя в вагинальной секреции.
Повреждение капилляров и сопровождающий его кровоподтёк вскоре становится причиной визуализации кровянистых белей.
Патогенная микрофлора, вызывающая венерические инфекции, приводить к активной выработке гнойной, специфической секреции из влагалища.
Различные способы лечение кольпита
Лечение всегда подразумевает комплексный подход. Подбор средств всегда происходит после тщательного обследования и сдачи анализов.
Схема лечения подбирается индивидуально. Грамотные специалисты всегда учитывают характер болезни, сопутствующие заболевания и общее состояние здоровья пациентки.
Схема лечения подбирается индивидуально
Врачи назначают:
- противовоспалительные препараты и этиотропные средства;
- табу на секс до выздоровления, а также обследование партнера;
- лечение заболеваний, которые сопутствуют кольпиту.
Специалисты стремятся произвести санацию вульвы и влагалища. Для этого женщине рекомендуют выполнять подмывания. Хорошие результаты приносят подмывания со слабым раствором марганца или с отварами трав (шалфей, ромашка, календула). Процедуры выполняют не реже трех раз в сутки.
Многие возбудители кольпита стойко переносят действие антибиотиков. Поэтому такие препараты обычно не назначают при бактериальном кольпите. Если заболевание имеет упорное течение, то антибактериальные средства используют местно (в виде эмульсий и растворов). Такие средства применяют кратковременно.
Как еще выполняется санация
1. Берут эмульсию стрептомицина (10%), масло шиповника и персиковое масло
Следует обратить внимание, что масло должно быть пастеризованным. Жидкости смешивают и получают состав, которым обрабатывают стенки влагалища
Процедуры проводятся неделю.
2. Хорошо помогают влагалищные ванночки с хлорофиллиптом и настоем ромашки.
Для повышения иммунитета врачи советуют принимать витаминные комплексы. Через 4 месяца курс лечения проводится еще раз. Это позволяет предупредить рецидив.
Лечение свечами
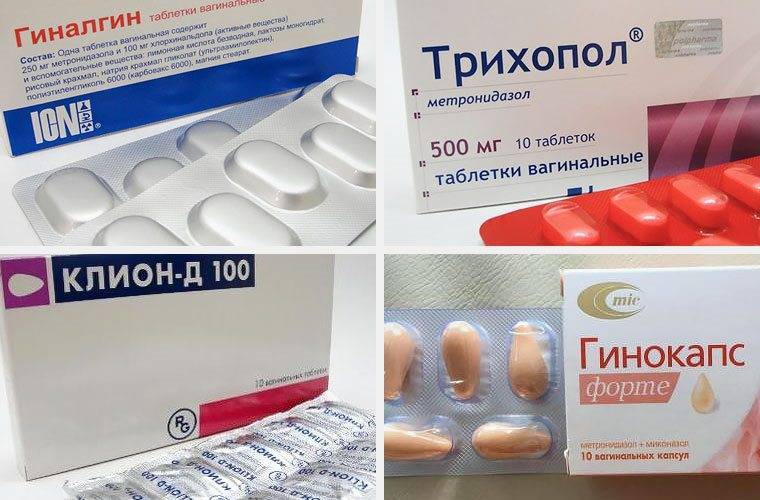
Свечи при кольпите назначает врач. Выбор препарата зависит от характера заболевания. Очень часто вагинит лечат свечами Тержинан. Это противомикробный и противогрибковый препарат, оказывающий противовоспалительное действие. Перед тем, как ввести свечу в влагалище, ее надо подержать 20 секунд в воде. Схема лечения предполагает ежедневное использование свечей.Обычно Тержинан вводят на ночь. Курс составляет 10 дней. При запущенной форме заболевания лечение продолжается 20 дней.
Эффективное лекарство в виде свечей — Вокадин. Свечи следует вводить очень глубоко во влагалище. Если кольпит протекает остро, то свечи используют 2 раза в день (по 1 шт.). Курс лечения этим препаратом — 1 неделя. Если вагинит сопровождается уреаплазмозом, хламидиозом или микоплазмозом, то назначают эффективные свечи Генферон. Их обязательно сочетают с таблетками (метронидазол, флуконазол и др.). В процессе лечения обязательно соблюдается чистота половых органов. Хорошие результаты приносят свечи Пимафуцин и Клион-Д 100.
Народные способы лечения
- Возьмите кору дуба — 1 ст. л. Ее надо измельчить и заварить стаканом кипятка. Далее подержать отвар на водяной бане. Готовую жидкость должна настояться (около 12 часов). После этого ее надо процедить и использовать для спринцеваний. Лучше делать это перед сном. Курс продолжается 10 дней.
- Потребуется: василек полевой, трава ивняка, клевер ползучий, кувшинка белая, пион садовый, соцветья кошачьей лапки, лепестки садовой розы, донник, ромашка и горец почечуйный. Все компоненты берутся в равных пропорциях (по 1 ложке). Сделав смесь из трав, возьмите одну ложку и залейте литром воды.Кипятить не менее 10 минут, процедить, настоять и принимать внутрь (полстакана перед едой). Чтобы жидкость казалась вкуснее, в нее можно добавить мед, варенье или сахар. Курс продолжается 3 месяца. Затем делается перерыв на 2 недели. После этого лечение продолжается снова.
- Для спринцеваний хорошо подходит следующая смесь: ромашка — 2 ст. л., лапчатка гусиная — 1 ст. л. Смесь залить литром кипятка, настоять. Через 20 мин процедить.
- Отлично помогает чистотел. Отваром из этой травки смачивают тампоны и вводят их во влагалище. Для отвара потребуется 3 ст. л. чистотела и литр кипятка. Жидкость лучше подержать на водяной бане около 30 мин.
Ссылки
Основные проявления дисбактериоза
При малейшем изменении во влагалище беременной женщины нужна срочная консультация гинеколога. Удостовериться в нарушении нормальной функции органа можно по ряду симптомов:
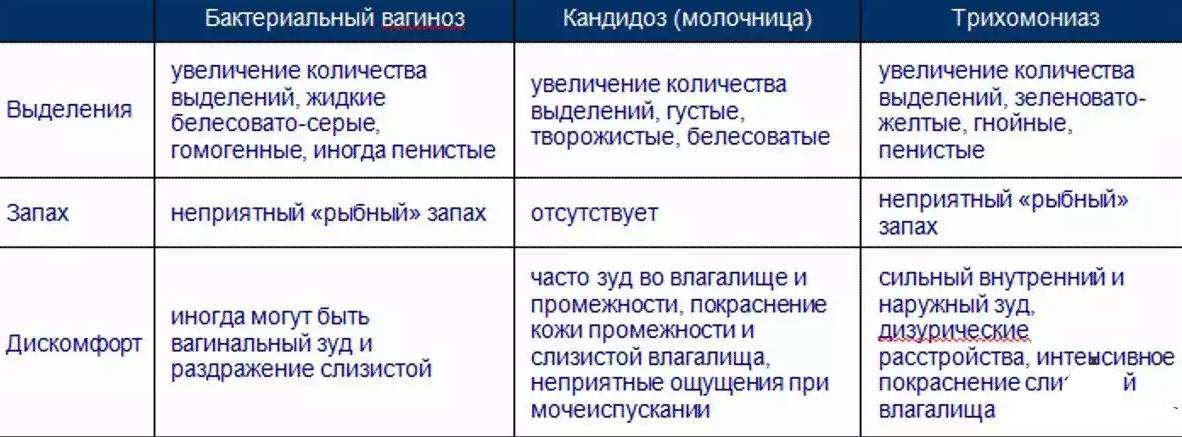
- Обильные выделения липкой и тягучей консистенции белого, серого, иногда коричневого цвета. Такое происходит в течение нескольких месяцев.
- Сильный зуд в области половых губ. Чаще возникает утром или вечером, усиливается после половых актов.
- Резь и боль при мочеиспускании, частое посещение туалета.
- Возникает неприятный кислый запах, иногда напоминающий рыбный. Он появляется при контакте спермы с флорой влагалища.
-
Тянущая, временами проявляющаяся боль внизу живота. Этот признак характерен при условии отсутствия других патологий (гипертонуса матки или воспалительных процессов).
Иногда эти симптомы у беременных могут отсутствовать. Такое часто встречается в последнем триместре беременности, но это опасно для плода, так как есть риск инфицирования новорожденного при прохождении через родовые пути.
Zemex Ultimate
Примечания
Бактериальный вагиноз у беременных
В норме у беременной женщины во влагалище живут молочнокислые бактерии — лактобактерии или их ещё называют палочками Дедерлейна. Их в организме около 98%, остальные — это различные патогенные микроорганизмы. Лактобактерии помогают создать кислую среду для борьбы с вредоносными бактериями и препятствуют увеличению их количества.
Лактобактерии создают благоприятную среду во влагалище женщины
Под воздействием различных факторов количество полезных бактерий снижается, нарушается микрофлора влагалища и размножаются вредоносные микробы. У беременной женщины развивается бактериальный вагиноз, иными словами, дисбактериоз влагалища.
Классификация бактериального вагиноза
Существует несколько видов классификации бактериального вагиноза.
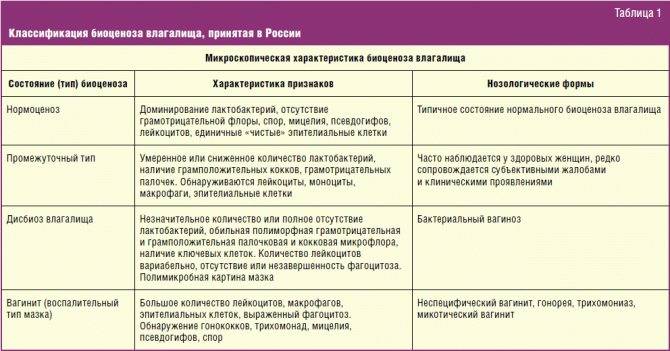
1. По степени тяжести выделяют:
- I стадия: в мазке отсутствует микрофлора. Обнаруженные клетки эпителия не изменены. Существует риск заражения другими половыми инфекциями;
- II стадия: количество палочек Дедерлейна уменьшается, наблюдается незначительное повышение патогенной микрофлоры и лейкоцитов;
- III стадия: лактобактерии полностью отсутствуют, высокое содержание патогенных микроорганизмов.
2. По характеру протекания различают:
- острый: диагностируется редко у беременной женщины. Основным симптомом болезни являются выделения с неприятным запахом рыбы;
- вялотекущий: в основном бессимптомный. Беременная женщина о бактериальном вагинозе может даже не догадываться;
- хронический: носит затяжной характер с периодами обострения и спада болезни.