Лечение скарлатины
Скарлатина – довольно тяжелое заболевание, которое может дать осложнения. В связи с этим терапия необходима, даже если симптомы размыты. В некоторых случаях пациенту показана терапия в условиях стационара. Направление на госпитализацию выписывается малышу, у которого не поддающаяся коррекции температура выше 39˚С, а также кашель, сопровождающийся удушьем, сильной рвотой. Остальным детям нужно соблюдать определенный режим в домашних условиях и принимать препараты, назначенные доктором.
Антибиотики
Так как возбудителем скарлатины является стрептококк, воздействовать на него необходимо антибиотиками пенициллинового ряда. Чаще всего медики назначают Флемоксин или Аугментин. Если у пациента имеются противопоказания к данным препаратам, либо по другим причинам, доктор может выписать Эритромицин или Амоксиклав. Эти медикаменты выпускаются в различных формах: в ампулах для инъекций, в таблетках, в виде суспензии. Врач выберет оптимальный режим приема.
- Флемоксил можно купить только в виде таблеток. Детям от 1 года до 3 следует принимать 1 таблетку 0,125 г раз в сутки, от 3 до 6 лет дозировка вдвое выше – 0.25 г в день.
- Аугментин можно приобрести не только в виде таблеток, но и в каплях, в суспензии или сиропе. Дозировку определяет доктор, она зависит от возраста пациента и формы выпуска препарата.
Антибиотик пить нужно так, чтобы между приемами были равные промежутки времени, тогда его количество в крови будет равномерным. Нормальный временной промежуток составляет 12 или 24 часа. Так как эти препараты не щадят желудок, пить их следует после еды. При лечении скарлатины курс антибиотиков обычно составляет 5-10 дней. При этом категорически запрещается прерывание курса даже при стойком улучшении. В редких случаях лекарство слишком быстро уничтожает стрептококк, что не позволяет организму наработать специфический иммунитет к этой инфекции. Ребенок может снова заразиться скарлатиной, однако повторное заболевание проходит в легкой форме.
ЧИТАЕМ ТАКЖЕ: как быстро вылечить красное горло у ребенка в домашних условиях?
Также следует принимать препараты, поддерживающие микрофлору кишечника. Замечено, что Флемоксин агрессивно воздействует на полезные бактерии, однако и лечение им довольно эффективное. Аугментин же действует мягче, щадя организм ребенка.
ЧИТАЕМ ТАКЖЕ: как принимать детям «Флемоксин»?
Дополнительные рекомендации
Кроме терапии медикаментами следует соблюдать и другие рекомендации доктора. Это поможет быстрее преодолеть все этапы заболевания, а главное, избежать осложнений:
Постельный режим. Врачи советуют в острый период заболевания соблюдать постельный режим. После того как ребенку станет легче, он должен избегать физических нагрузок, позволив организму восстановиться.
Пить достаточное количество жидкости. Во время высокой температуры следует употреблять много жидкости. При этом нужно следить, чтобы напитки имели температуру, максимально приближенную к температуре тела больного. Также не рекомендуется кислое питье.
Перетертые блюда
Принимая во внимание боль при глотании, стоит посадить малыша на диету – предлагать ему неострые перетертые блюда.
Местное лечение. Горло больного тоже требует к себе внимания (рекомендуем прочитать: как выглядит больное горло у ребенка: фото)
Врач назначает антибиотик местного действия (Биопарокс), спреи или растворы для полоскания, таблетки для рассасывания, а также полоскания горла содовым раствором, Ротоканом, либо настоями ромашки, эвкалипта, календулы.
Противоаллергические препараты. Их назначают для снятия зуда, отеков.
Кроме этого, врач обычно рекомендует принимать витамины, микроэлементы для ускорения восстановления организма.

Какова причина скарлатины?
Скарлатина – это инфекционное заболевание, причиной которого является микроорганизм. В данном случае возбудителем болезни является стрептококк группы А. Его еще называют бета-гемолитическим стрептококком. Эта бактерия имеет шаровидную форму. Она выделяет токсин Дика, вызывающий интоксикацию (отравление организма токсинами) и мелкую сыпь (экзантему). Поселяется на слизистых оболочках человека. Чаще всего они размножаются в носоглотке, но могут жить на коже, в кишечнике и во влагалище. Для защиты бактерии могут создавать вокруг себя капсулу, склонны к образованию скоплений – колоний. У некоторых людей стрептококк А может быть частью микрофлоры. То есть он мирно соседствует с организмом человека, не вызывая болезни. Но после стрессов, переохлаждений, когда иммунитет падает, стрептококки начинают активно размножаться. При этом они отравляют организм своими токсинами.Источником распространения инфекции при скарлатине является человек. Это может быть:
- Больной скарлатиной, ангиной или стрептококковым фарингитом. Особенно опасен такой человек для окружающих в первые дни болезни.
- Реконвалесцент – человек, который выздоровел после перенесенного заболевания. Он еще некоторое время может выделять стрептококки. Такое носительство может продолжаться до трех недель.
- Здоровый носитель – человек, у которого нет признаков заболевания, но стрептококки группы А живут на слизистой его носоглотки и выделяются в окружающую среду. Таких людей довольно много до 15% всего населения.
Основной путь передачи скарлатины – воздушно-капельный. При разговоре, кашле или чихании, бактерии выделяются вместе с капельками слюны и слизи. Они попадают на слизистую верхних дыхательных путей здорового человека. Стрептококки могут найти себе нового хозяина и другим путем. Например, через игрушки, постельное белье и полотенца, плохо помытую посуду, продукты питания. Бывали случаи, когда заражение происходило у рожениц через родовые пути.Эпидемиология скарлатины. На сегодняшний день это заболевание считается детской инфекцией. Большинству больных меньше 12 лет. Но болезнь может наблюдаться и у взрослых. А вот малыши до года практически не болеют. Это связанно с тем, что им по наследству достался материнский иммунитет. Больной считается заразным с первого по 22 день болезни. Существует мнение, что заразить окружающих он может за сутки до появления первых симптомов. Это вызвано тем, что в этот период стрептококки уже в большом количестве находятся в носоглотке и выделяются при разговоре. Но иммунные клетки организма еще держат ситуацию под контролем, поэтому признаков болезни не заметно. Пики заболевания отмечаются в сентябре-октябре и в зимний период, когда дети возвращаются с каникул в школу или детский сад. В летнее время количество заболевших уменьшается. В связи с большей густотой населения заболеваемость выше в городах. Городские дети переносят это заболевание в дошкольном и раннем школьном возрасте и приобретают иммунитет. А в сельской местности скарлатиной часто болеют и взрослые, если они общались с больным скарлатиной. Каждые 3-5 лет отмечаются эпидемии скарлатины. За последние десятилетия скарлатина стала значительно более легкой болезнью. Если раньше смертность от нее достигала 12-20% , то теперь не дотягивает и до тысячной доли процента. Это связано с применением антибиотиков для лечения скарлатины с ослаблением токсичности стафилококка. Однако некоторые исследователи утверждают, что каждые 40-50 лет случаются эпидемии «злокачественной» скарлатины. Когда количество осложнений и показатели смертности возрастают до 40%.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение
Механизм развития
Стандартное лечение
Лечение скарлатины на ранней стадии можно провести в домашних условиях, но при прогрессировании недуга больного кладут в стационар. Положить ребенка в больницу следует также в том случае, если в доме живут другие дети, не достигшие десятилетнего возраста.
Определим, как и чем лечить скарлатину у детей:
- Основной метод лечения – это антибиотики при скарлатине у детей. Принимать препараты широкого спектра действия следует четырнадцать дней. Избавиться от болезни можно при помощи синтетических пенициллинов. Лучшими препаратами в данной области считаются «Оксациллин», «Ампиокс», «Ампициллин», «Эритромицин».
- На четвертый день развития болезни малышу назначается «Бициллин-5». Принять средство следует один раз.
- Чтобы остановить развитие воспаления и облегчить симптомы, больному необходимы антигистаминные препараты – «Зиртек», «Тавегил», «Зодак», «Цетрин», «Фенистил», «Супрастин».
- Чтобы укрепить иммунную систему, принимайте витамины группы В, С.
- При высокой температуре тела, дайте малышу жаропонижающие « Нурофен» или «Парацетамол».
- Для укрепления стенок сосудов воспользуйтесь такими препаратами, как «Галаскорбин» или «Аскорутин».
- Для санации горла необходимы антисептики «Хлоргексидин», «Мирамистин» или «Гексетидин». Для закрепления результата воспользуйтесь настойками из целебных трав.
- Кроме основного курса лечения, не забывайте о необходимости ингаляций. Для ребенка в качестве раствора подойдёт препарат «Биопарокс».
Если воспаление сопровождается острыми симптомами, больному необходимо капельное введение или вливание внутривенно или под кожу лекарственных средств. Лекарственными препаратами в данном случае выступает раствор «Гемодеза».
Если у ребенка диагностировали нарушение работы сердца, назначаются такие средства, как «Эфедрин», «Камфора», «Кордиамин».
В качестве дополнительной терапии ребенку самый известный детский врач Комаровский советует провести физиотерапевтические процедуры.
Каковы возможные последствия скарлатины?
Все осложнения при скарлатине объясняются особенностью бактерии, которая ее вызывает. Бета-гемолитический стрептококк оказывает тройное воздействие на организм:
- токсическое – отравляет бактериальными ядами. Токсин Дика поражает сердце, сосуды, нервную систему, кору надпочечников, нарушается белковый и водно-минеральный обмен
- аллергическое – белки, которые образуются в результате распада бактерии вызывают аллергическую реакцию. Этот фактор считается наиболее опасным
- септическое – распространяется по телу с током крови и вызывает гнойные очаги воспаления в разных органах.
По данным статистики осложнения возникают у 5% заболевших. Из этого числа почти 10% — это поражения сердца (эндокардит, миокардит). На втором месте, 6% — пиелонефрит (воспаление почек). На третьем месте — гайморит (воспаление пазух носа). Осложнения после скарлатины разделяют на ранние и поздние.
Ранние осложнения скарлатины появляются через 3-4 дня после начала болезни.
Последствия, связанные с распространением инфекционного процесса и распространением бета-гемолитического стрептококка.Могут возникнуть:
- некротическая ангина – разрушения вызванные стрептококком могут привести к отмиранию участков слизистой на миндалинах
- параамигдалический абсцесс – скопление гноя под слизистой оболочкой носоглотки вокруг миндалин
- лимфаденит – воспаление лимфатических узлов в результате скопления в них бактерий и продуктов их распада
- отит – воспаление среднего уха
- фарингит – воспаление стенок глотки
- синуситы – воспаление околоносовых пазух
- гнойные очаги (абсцессы) в печени и почках
- сепсис – заражение крови
Токсические. Токсин стрептококка вызывает нарушения в тканях сердца «токсическое сердце». Его стенки отекают, размягчаются, и сердце увеличивается в размерах. Пульс замедляется, давление падает. Возникает одышка и боль в груди. Эти явления кратковременные и проходят после того, как в организме накопится достаточное количество антител, связывающих токсин.Аллергические. Аллергическая реакция организма на бактерию и ее токсины вызывают временное поражение почек. Его тяжесть зависит от индивидуальной реакции организма и от того, встречался ли он раньше с этой бактерией. Проявлением аллергии являются повреждение сосудов. Они становятся ломкими, возникают внутренние кровотечения. Из них особенно опасно кровоизлияние в мозг.
Поздние осложнения скарлатины
Поздние последствия наиболее опасны и связаны с сенсибилизацией организма – аллергией. В результате этого клетки иммунной системы атакуют собственные ткани и органы. Наиболее серьезные аллергические осложнения:
- Поражение клапанов сердца – клапаны, которые обеспечивают ток крови в нужном направлении, утолщаются. Одновременно ткань становится хрупкой и разрывается. Нарушается циркуляция крови в сердце, развивается сердечная недостаточность. Проявляется одышкой и ноющей болью в груди.
- Синовит– серозное воспаление суставов – результат аллергизации, возникает на второй неделе заболевания. Поражаются мелкие суставы пальцев и стоп. Проявляется припухлостью и болезненностью. Проходит самостоятельно без лечения.
- Ревматизм – поражение крупных суставов, возникает на 3-5 неделе. Кроме боли в конечностях могут появиться и осложнения со стороны сердца. Ревматизм cчитается самым распространенным и неприятным осложнением скарлатины.
- Гломерулонефрит – поражение почек. После выздоровления температура поднимается до 39°. Появляются отеки и боли в пояснице. Моча становится мутной, ее количество уменьшается. В большинстве случаев стрептококковый гломерулонефрит поддается лечению и проходит без следа. Но если вовремя не принять меры, то может развиться почечная недостаточность.
- Хорея Сиденгама – поражение головного мозга, которое возникает через 2-3 недели после выздоровления. Первые проявления: смех и плач без причины, беспокойный сон, рассеянность и забывчивость. Позже появляются неконтролируемые движения в конечностях. Они быстрые и беспорядочные. Нарушается координация, походка, речь. В некоторых случаях мозгу удается компенсировать нарушенную функцию, в других несогласованность движений остается на всю жизнь.
Поздние осложнения после скарлатины чаще всего возникают, если инфекционное заболевание лечили самостоятельно без антибиотиков или диагноз был поставлен неправильно. Профилактика осложнений – правильное и своевременное лечение скарлатины. При первых признаках болезни необходимо обратиться к врачу. Прием антибиотиков, противоаллергических средств и прием большого количества жидкости, это надежная защита от возникновения осложнений.
Чем и как лечить остеохондроз наиболее эффективные способы
Симптомы
В зависимости от тяжести симптомов, скарлатина у детей делится на:
- легкую;
- среднюю;
- тяжелую.
При скарлатине в легкой форме температура не выше 38,5 °C, сыпь необильная, неяркая, на миндалинах нет налета. Выздоровление наступает на 4-5 день.
При среднетяжелой форме наблюдается лихорадка не менее 40 °C, рвота, тахикардия, головная боль. Высыпания имеют яркую окраску, они обильные, а на миндалинах образуется гнойный налет. Острые симптомы скарлатины у детей при этой форме исчезают на 7 день заболевания.
Тяжелая форма также носит название септической или токсической. Встречается она нечасто. В случае развития тяжелой степени скарлатины может наблюдаться нагноение лимфоузлов. Ребенок подлежит срочной госпитализации.
Бывают и атипичные формы болезни:
- стертая — высыпание скудные, неяркие, быстро исчезают. Явления интоксикации слабые, ангина имеет катаральный характер;
- экстрабуккальная — возбудитель проникает через поврежденную кожу;
- скарлатина без сыпи — симптоматика болезни присутствует, но нет сыпи.
Как начинается скарлатина у детей? Первые признаки скарлатины следующие:
- начало острое. Температура поднимается резко до 38-40 °C, ее снижение происходит не ранее 3 суток;
- ребенок жалуется на головную боль, слабость;
- у малышей вероятно развитие судорог, эйфории, апатии, сонливости;
- иногда боли в животе;
- возможна однократная рвота;
- тахикардия.
Выделяют следующие основные признаки скарлатины у детей:
- болезненность в горле и корне языка при глотании;
- гиперемия мягкого неба, миндалин, дужек задней стенке глотки («пылающий зев»);
- еще один симптом скарлатины у детей — «малиновый» язык. В начале заболевания на языке формируется белый налет, в некоторых случаях он может приобретать гнойный характер. На второй день поверхность языка становится красной. На ней проявляются увеличенные сосочки;
- на вторые сутки появляется сыпь.
Сыпь
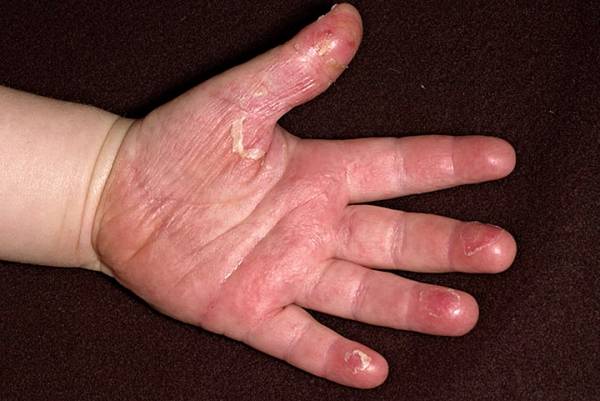
Как выглядит сыпь при скарлатине? Она появляется через двое суток от начала болезни. Она мелкоточечная, на гиперемированном фоне. Высыпание начинается с шеи и лица, далее переходит на сгибательную поверхность рук и ног, в паховую область, на боковые участки тела. В кожных складках скарлатинозная сыпь сгущается, формируя темно-красные полосы (симптом Пастиа).
Экзантема на лице локализуется на щеках и лбе. Носогубный треугольник не затрагивается сыпью, а, наоборот, бледнеет (симптом Филатова). Если нажать на высыпания, то они исчезают, а кожа приобретает желтоватый оттенок («симптом ладони»). Через 3-7 дней экзантема исчезает, на ее месте проявляется шелушение. Оно наиболее выражено на руках. На стопах и ладонях формируется крупнопластинчатое шелушение, на остальных участках тела — мелкопластинчатое (отрубевидное). Пигментированных зон после высыпаний не остается.
Дети болеют скарлатиной, в среднем, от 7 дней до трех недель. При осложненном течении этот интервал может удлиняться.
Симптомы у грудничков
Скарлатина у детей до года возникает редко из-за наличия материнских антител. Заражение может произойти при вскармливании младенца грудным молоком матери, которая болеет стрептококковой инфекцией.
Какие выделяют симптомы скарлатины у грудничков? Заболевание у новорожденных не имеет специфических симптомов. Болезнь может начинаться как простуда. Появляются воспалительные явления на слизистой оболочке носоглотки, заложенность носа и насморк. Кожа гиперемированна, сыпи нет. Благодаря отсутствию зрелой иммунной системы, скарлатина у грудничка протекает легко. Однако при таком течении болезни иммунитет не формируется.
Какой врач лечит скарлатину у взрослых?
Добавить комментарий Отменить ответ
Заразная ли болезнь скарлатина, способы заражения?
Скарлатина – это заразная болезнь. Для того, чтобы заболеть ею нужно пообщаться с больным ангиной, скарлатиной или носителем стрептококковой инфекции. Также опасны люди из окружения больного, у которых выявлен острый тонзиллит, назофарингит, бронхит. Чаще всего они тоже выделяют гемолитический стрептококк.Существует четыре механизма инфицирования:
Воздушно-капельный – заражение происходит при общении с больным или носителем. Болезнь быстро распространяется в детских коллективах. При кашле, разговоре в воздухе образуется аэрозоль из мелких капель слюны, содержащих возбудителя. При попадании на слизистую оболочку верхних дыхательных путей здорового человека, бактерии в первую очередь заселяют небные миндалины (гланды) и начинают вырабатывать токсин. Со временем они распространяются на окружающие ткани и региональные лимфатические узлы. Бытовой – через предметы обихода, которыми пользовался больной. Игрушки, посуда, белье могут стать источником инфекции, если на них попала слюна или слизистые выделения больного человека. Хотя стрептококк несколько теряет свои опасные свойства в окружающей среде, он может вызвать заражение. Это происходит, если микроорганизм с вещей с пылью попадает в рот или нос здорового человека. Бактерия, оказавшись в благоприятных условиях, прикрепляются к слизистой носоглотки, начинают активно размножаться и вырабатывать токсины
Поэтому так важно проводить текущую дезинфекцию в комнате, где он находится и не допускать совместного использования его вещей. Пищевой (алиментарный) – если при приготовлении пищи на нее попали бактерии, то такое блюдо может стать для них питательной средой и местом размножения
Особенно опасны в этом отношении молочные продукты, которые не подвергаются кипячению и различные студни. При употреблении такой пищи, в организм сразу попадает большое количество микроорганизмов. Они задерживаются на слизистой носоглотки и вызывают болезнь
Поэтому обследованию на бактериальное носительство поваров и других работников кухни уделяют такое большое внимание. Через поврежденную кожу – раны, ожоги, поврежденные слизистые половых органов, внутренняя оболочка матки после родов – могут стать входными воротами для инфекции
Стафилококк в этом случае размножается не в гландах, а на поврежденной ткани. Это вызывает сосредоточение сыпи вокруг раны и воспаление ближайших лимфатических узлов.
Сколько времени больной остается заразным: соблюдайте карантин
Источником заражения скарлатиной может явиться ребенок, только что перенесший скарлатину и выписанный из больницы. Раньше детей, больных скарлатиной, выписывали из больницы лишь на 40—42-й день от начала болезни.
Оказалось, однако, что, чем дольше находились эти дети в окружении других больных скарлатиной, тем длительнее они оставались носителями микробов — возбудителей этой болезни. Поэтому и после 40 дней болезни многие из них служили источником заражения окружающих.
В настоящее время больной в большинстве случаев выздоравливает к 8—10— 15-му дню от начала заболевания и, если нет осложнений, может быть выписан из больницы.
Для выписавшихся из больницы или перенесших скарлатину дома устанавливается 12-дневный срок домашней изоляции — карантин. Дети не должны посещать школу, детский сад или ясли, общаться с детьми дома. Соблюдение карантина предупреждает распространение болезни, а кроме того, ограждает ребенка, ослабленного перенесенным заболеванием, от других болезней.
В течение этого времени дети, перенесшие скарлатину, обычно перестают быть заразными. Однако у некоторых детей, особенно часто болеющих насморком и ангиной (у детей с хроническими воспалительными процессами в носоглотке), возбудители скарлатины сохраняются на слизистой оболочке носа и зева значительно дольше, и все это время они продолжают оставаться опасными для окружающих.
В течение карантинного срока возможно возникновение осложнений (гнойное воспаление среднего уха или ангина), и тогда больной снова становится заразным для окружающих до тех пор, пока продолжаются выделения из носа и ушей.
Каждая мать должна помнить, что после скарлатины ее ребенок может снова общаться с другими детьми только тогда, когда разрешит врач (даже в том случае, когда срок карантина у него истек)
Иногда, правда, нечасто, родители пренебрегают указаниями врача в отношении четкого выполнения мер предосторожности, направленных на предупреждение заражения других детей
Лечение дома
Обычно врач дает рекомендации соблюдать постельный режим до тех пор, пока есть высокая температура и красное горло. Потом ребенок может двигаться и играть, но нужно следить, чтобы он не простыл. Именно в период выздоровления иммунитет ребенка слаб, и могут проявиться такие осложнения как: отит, пневмония, пиелонефрит и другие. Если лечение проводилось неправильно, не были назначены антибиотики или курс их был прерван раньше, то может впоследствии проявиться ревматизм.
Стрептококк, затаившись, дремлет в организме и поражает слабые места. Именно поэтому для родителей важнее, чтобы ребенок прошел курс лечения и не получил осложнения, чем каждый день мыть его полностью, рискуя получить осложнение. Можно обойтись минимальной гигиеной, а уже после улучшения самочувствия сводить малыша в душ.
Полезно знать: Цвет языка при скарлатине

Вывод
Выполнение простых правил обезопасит ребенка от возможности инфицироваться. Поэтому профилактика скарлатины у детей проводится с помощью методов разъяснения родителям, в каких условиях должен содержаться ребенок. Вовремя замеченные признаки воспалительного процесса в носовых ходах или ротовой полости могут быть пролечены, без присоединения болезнетворных бактерий, провоцирующих серьезное заболевание.
Болезнь у детей проявляется характерными симптомами. Для уменьшения тяжести протекания и длительности, рекомендуется контролировать воспаление, и сразу вводить антибиотики для нейтрализации бактерий. Главное, придерживаться здорового образа жизни и меньше контактировать в период сезонных вспышек с зараженными людьми.