Методика лечения
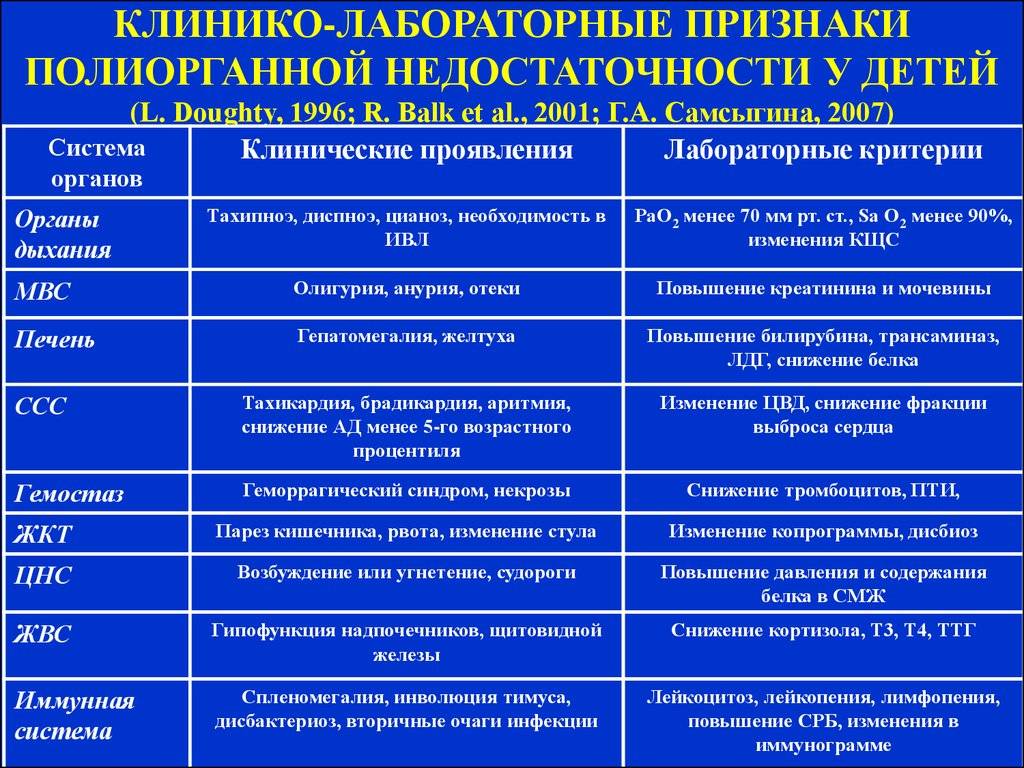
Для определения полиорганной дисфункции медики применяют лабораторные исследования. Диагноз подтверждается при наличии одновременно прогрессирующих признаков — нарушения функциональности системы гемостаза, острого респираторного дистресс-синдрома, почечной дисфункции, печеночной дисфункции, снижению функциональности ЦНС.
Ведение больных и лечение заболевания происходит по следующим стратегическим принципам:
- предупреждение развития критического состояния — своевременное устранение инфекции и факторов, запустивших патологические процессы, нормализация обменных процессов, восстановление дыхания и кровообращения, обеспечение питания тканей, профилактика некрозов;
- искусственное поддержание или замещение функционально несостоятельных систем, лечение пораженных органов;
- блокировка медиаторов воспаления;
- обеспечение детоксикации;
- комплексная терапия всех компонентов полиорганной недостаточности;
- применение малоинвазивных методов воздействия.
Кроме того, огромное значение имеет применение профилактических мер при ведении тяжелых больных, потенциально предрасположенных к развитию полиорганной недостаточности. Длительность курса комплексной терапии составляет от 7 до 20 дней, в зависимости от степени сложности заболевания.
Методы диагностики заболевания
Симптомы полиорганной недостаточности могут быть похожими на другие заболевания, поэтому для подтверждения диагноза врач назначает комплексное обследование, в которое входят следующие методы диагностики:
Осмотр пациента, анализ жалоб, сбор анамнеза. Уже на этом этапе специалист может заметить характерные признаки, которые свидетельствуют о поражении одного или нескольких органов. Это могут быть нарушения дыхательной и сердечной деятельности, метаболические изменения, отклонения в гемодинамике.
Инструментальное обследование. Его объем зависит от проявлений полиорганной недостаточности. В распоряжении врача имеются все неинвазивные методы, например, УЗИ, рентген, КТ, МРТ и др
Кроме того, важно регулярно отслеживать основные показатели жизнедеятельности организма — артериальное давление, частоту сердечных сокращений, частоту дыхания и др.
Лабораторные методы диагностики. Обычно назначаются базовые анализы, которые позволяют оценить и в дальнейшем контролировать основные показатели гемодинамики, уровень электролитов и ферментов в крови и др.
С учетом того факта, что пациенты в большинстве случаев находятся в условиях палаты реанимации и интенсивной терапии, полиорганную недостаточность удается выявить на ранних стадиях, когда полного отказа органа или системы не произошло.
Этиология
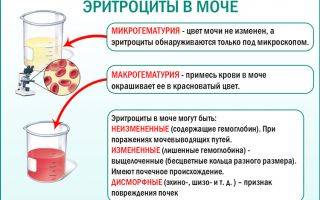
Эритроциты — это красные кровяные тельца, отвечающие за транспортировку кислорода к тканям. В норме эти форменные элементы крови не определяются в общем анализе мочи. Незначительное увеличение этого показателя может быть обусловлено функциональными изменениями в мочеполовой системе беременной, вызванными давлением увеличивающегося плода в 3 триместре на органы выделительной системы. Наличие у пациентки анемии различного генеза при появлении таких клеток в моче свидетельствует о развитии и прогрессировании патологии.
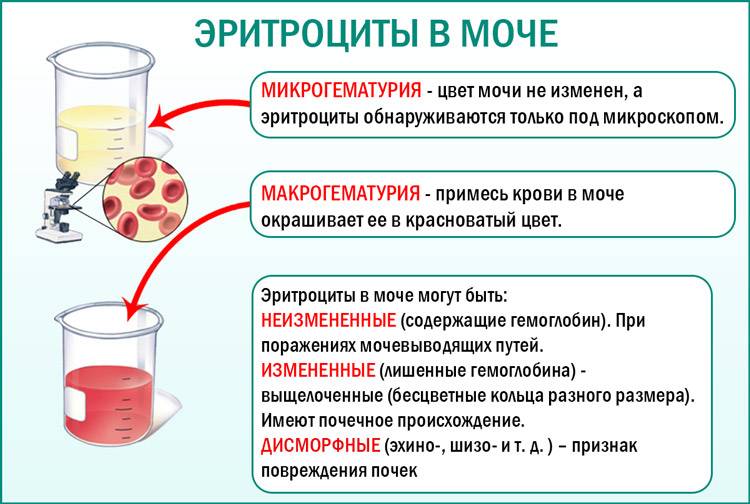
В 70% случаев эритроцитурия на разных сроках гестации — это следствие естественных физиологических процессов и изменений происходящих в организме беременной. В зависимости от клинической симптоматики и результатов дополнительных лабораторных исследований медицинским персоналом определяется точная причина, по которой появляются эритроциты в моче при беременности.
Выделяют следующие виды данной патологии в зависимости от этиологии:
- Ложная гематурия. Появление эритроцитов в результатах анализа вызвано изменениями, несвязанными с воспалительными заболеваниями выделительного тракта.
- Истинная эритроцитоурия — клинический симптом, связанный с острыми или хроническими воспалительными, инфекционными изменениями.
Физиологические изменения
Увеличивающаяся в объеме матка воздействует на мочевой пузырь, частично препятствует оттоку мочи на поздних сроках гестации и способствует появлению незначительных кровотечений. Кровь в моче при беременности может стать последствием гормональных перестроек в организме. Такая разновидность гематурии классифицируется как идиопатическая или первичная.
Изменение цвета мочи также может быть обусловлено употреблением отдельных продуктов (свекла, ревень, вишня, ежевика, напитки с пищевыми красителями). Придавать урине окраску красных оттенков могут некоторые медикаментозные средства («Рибофлавин», «Аспирин», «Ибупрофен», производные фенолфталеина).
Патологические процессы
Иногда появления эритроцитов в моче — это маркер развития или прогрессирования патологии различной локализации:
- Острый или хронический цистит — воспаление мочевого пузыря;
- Пиелонефрит — воспалительный процесс почечных лоханках;
- Инфекционные процессы органов малого таза;
- Осложнения сахарного диабета — значительные нарушение клубочковой почечной фильтрации;
- Мочекаменная болезнь;
- Аутоиммунные заболевания, вызывающие повреждения локальных капилляров в выделительном тракте (например, системная красная волчанка).
- Механические повреждения органов и тканей;
- Эрозия шейки матки, вагинит или кольпит, сопровождающиеся незначительными кровотечениями;
- Инфекции, передаваемые половым путем;
- Макрогематурия как следствие отслойки плаценты.
Навигация по записям
Причины развития
Кроме последствий повреждающих факторов, сказывающихся на функционировании сердечной мышцы, прогрессирования хронических заболеваний сердечно-сосудистой системы к развитию ХСН приводят и возрастные изменения биохимии и физиологии миокарда.
Прогрессирующие атеросклеротические изменения приводят к уплотнению сосудистых стенок. В патологический процесс вовлекается аорта, магистральные артерии и артериолы. Мелкие сосуды артериального русла вытягиваются, поражение распространяется на сосуды мозга и сердца.
Вследствие ишемии миокарда мышечная ткань постепенно замещается фиброзной, развивается диффузный или очаговый кардиосклероз, сократительная способность миокарда прогрессивно ухудшается.
Стеноз сосудов и другие изменения в сосудах приводят к перегрузке левого желудочка. Развивается ортостатическая гипотензия, проявляющаяся головокружениями при изменении положения тела.
Рубцовые изменения затрагивают аортальный клапан, потеря пластичности усугубляется постепенной кальцинизацией тканей. Нарушение смыкание створок увеличивает нагрузку на левый желудочек.
В патофизиологический процесс вовлекается митральный клапан. Проявления клапанной недостаточности возникают примерно на 10 лет позже.
С возрастом ослабевает функция вилочковой железы, нарушаются механизмы иммунной защиты, которые обеспечивают компенсацию функциональных расстройств.
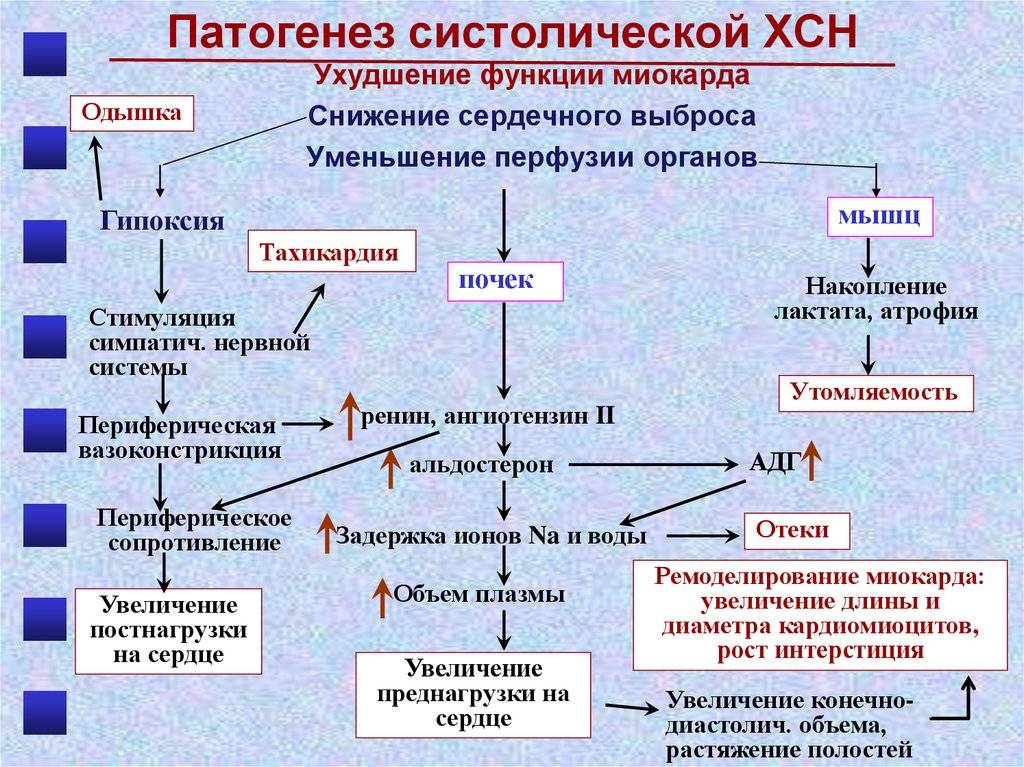
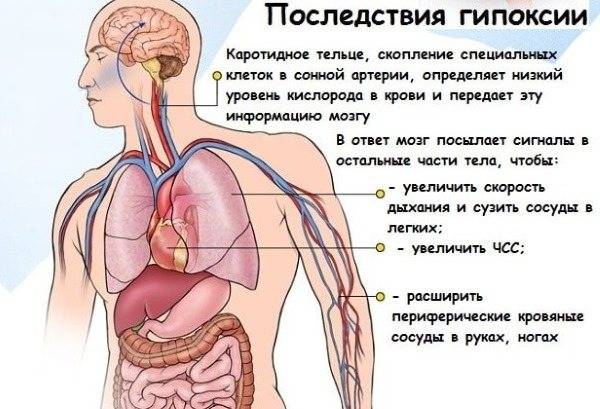
В конечном итоге способность сердца перекачивать необходимые объемы артериальной крови снижается, ткани организма страдают от кислородного голодания, начинаются перегрузки правых отделов сердца.
Риск развития ХСН повышается при наличии в анамнезе следующих заболеваний:
- артериальная гипертензия;
- тиреотоксикоз;
- миокардит;
- гипотиреоз;
- приобретенные и врожденные пороки сердца;
- перикардит;
- хроническая облитерирующая болезнь легких;
- кардиосклероз атеросклеротического или постинфарктного происхождения;
- токсические и аллергические повреждения миокарда.
Более подробно о причинах развития ХСН в любом возрасте рассказано в этой статье.
Ранними признаками, косвенно указывающими на развитие сердечной недостаточности, являются:
- напряженные поверхностные вены на висках, на лбу, пульсация шейных сосудов;
- одышка с затруднением вдоха в состоянии покоя;
- «холодный» цианоз пальцев, ушей, носа, губ;
- пастозность, отечность стоп и голеней.
Появление одного или нескольких симптомов уже является поводом для обращения к терапевту общей практики или гериатру.
При подозрении на ХСН пациента направят к кардиологу.
По мере прогрессирования ХСН выраженность симптомов нарастает, формируются разные симптомокомплексы, клинически напоминающие течение других патологий, в том числе и внесердечных.
Среди самых распространенных вариантов течения ХСН:
- Аритмический. У пациента возникают ощущения нарушения сердечного ритма, ускоренное сердцебиение, толчки в сердце.
- Абдоминальный. Пациенты жалуются на тяжесть в эпигастрии, плохой аппетит, нарушения пищеварения.
- Почечный. Стопы и голени отечны, прием диуретиков не влияет на степень выраженности отеков при сердечной недостаточности у пожилых. Выделение мочи понижено.
- Легочный. Пациента беспокоят одышка и кашель, не связанные с простудными заболеваниями. Усиливаются при физической нагрузке и при горизонтальном положении тела.
- Церебральный. Нарушения ориентации в пространстве, общая слабость без видимых причин, эмоциональная неустойчивость, беспокойство, сонливость.
При ишемической болезни сердца аналогичные симптомокомплексы могут свидетельствовать об атипичных приступах стенокардии или редких формах течения инфаркта миокарда.
Классификация и причины возникновения
Сердечная недостаточность – это синдром, при котором снижается сократительная способность миокарда, что приводит к недостаточному сердечному выбросу и, как следствие, плохому кровоснабжению всех органов и систем организма.
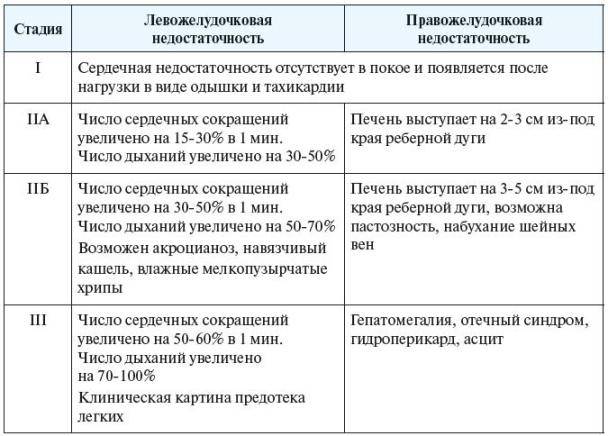
Общепринятые степени сердечной недостаточности в детском возрасте не применимы, поэтому у детей используется своя классификация:
I степень характеризуется одышкой в покое и увеличением сердцебиения на 25-30% от нормы. Цианоз слизистых оболочек, который исчезает при кислородотерапии. При аускультации сердца определяется приглушенность сердечных тонов.
II А степень: характеризуется сильной одышкой в покое (на 50% больше нормы) и усилением сердцебиения на 35-40%. При осмотре выявляется цианоз слизистых оболочек, акроцианоз, отеки вокруг глаз. При аускультации – глухость сердечных тонов.
II Б степень: характеризуется теми же изменениями, что и при А степени. Также возникают олигурия (уменьшение количества выделяемой мочи) и периферические отеки, локализующиеся, в первую очередь, на голенях и лице.
III степень является декомпенсационной. Характеризуется одышкой в покое (увеличение на 80% от нормы), усилением сердцебиения на 50-65% от возрастной нормы. Возникает отек легких. В терминальной стадии сердцебиение и дыхание замедляются (брадикардия и брадипноэ), снижается артериальное давление, возникает мышечная гипотония, угнетается сознание.
В каждой возрастной группе можно выделить свои наиболее часто встречаемые причины возникновения сердечной недостаточности.
Период новорожденности – первый месяц после рождения:
- Врожденные пороки сердца.
- Длительная гипоксия.
- Нарушение перестройки кровообращения новорожденного – с внутриутробного на внеутробное.
- Аномальное отхождение коронарных артерий от аорты.
Период грудного возраста:
- Миокардит, перикардит.
- Наследственный генетический синдром.
- Кардиомиопатии.
Ранний дошкольный период:
- Инфекционный эндокардит.
- Нарушения ритма сердца.
- Нервно-мышечные заболевания, мышечные дистрофии.
Поздний дошкольный период:
- Легочная гипертензия.
- Острая ревматическая лихорадка и ревматизм.
- Заболевания соединительной ткани (васкулиты).
 Во всех остальных периодах детства причины возникновения сердечной недостаточности могут встречаться из любого вышеописанного периода.
Во всех остальных периодах детства причины возникновения сердечной недостаточности могут встречаться из любого вышеописанного периода.
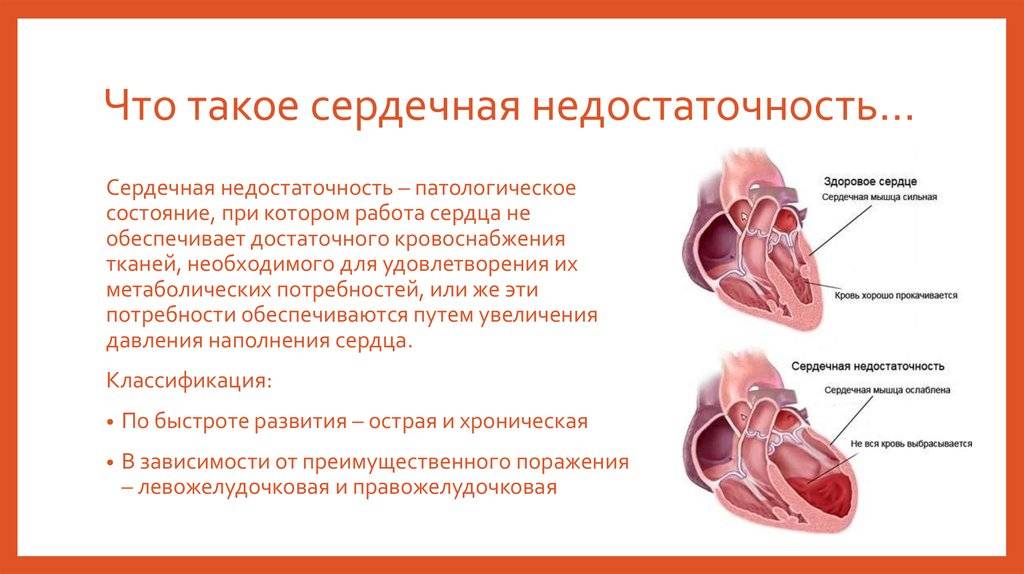
Таким образом, сердечная недостаточность может возникнуть вследствие повреждения сердечной мышцы на клеточном уровне (миокардиты, кардиомопатии), перегрузки сердца давлением (при аортальном, митральном, трикуспидальном стенозах – необходим сильный напор, чтобы протолкнуть кровь через суженное отверстие), или вследствие перегрузки сердца объемом (недостаточность сердечных клапанов, врожденные пороки сердца).
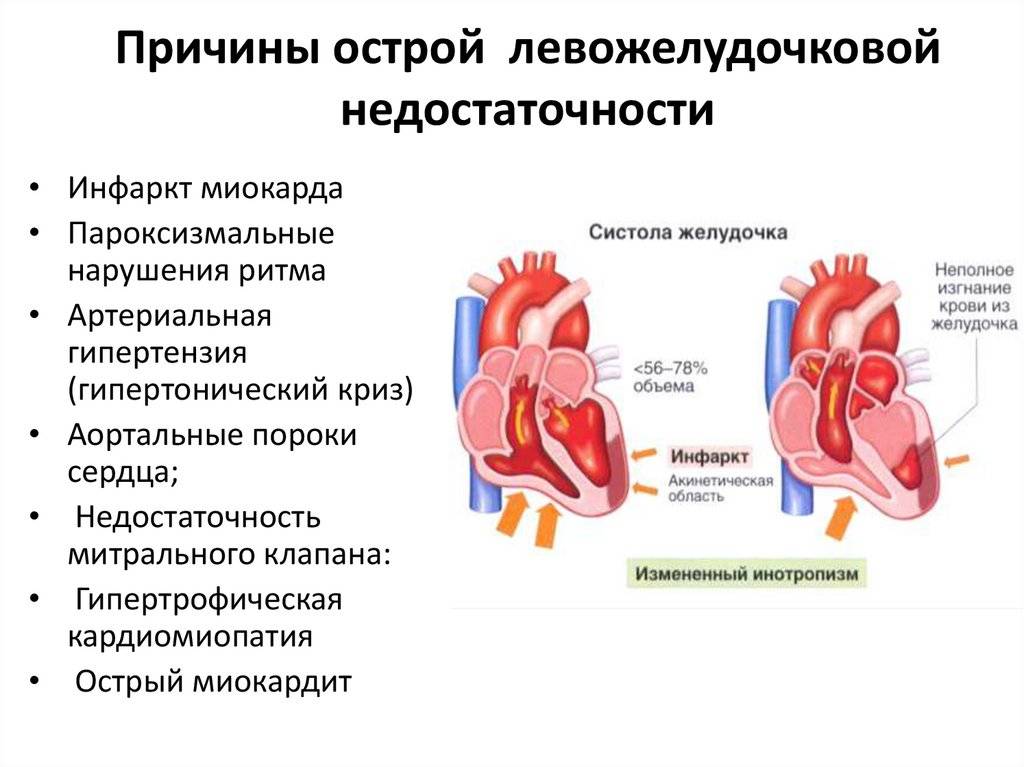
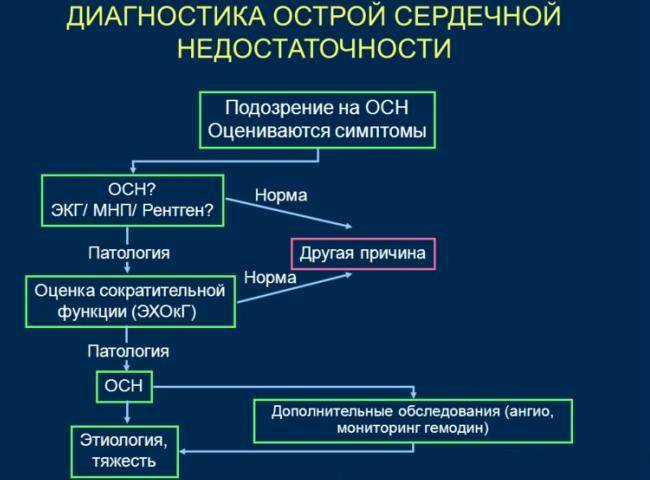
Острая сердечная недостаточность
Острая сердечная недостаточность может появиться как:
- резкое обострение хронической сердечной недостаточности, декомпенсация;
- отек легких;
- острая сердечная недостаточность с высоким артериальным давлением;
- кардиогенный шок;
- изолированная правожелудочковая острая сердечная недостаточность без отека легких с повышением давления в яремных венах;
- острый коронарный синдром (инфаркт миокарда, внезапная сердечная смерть).
ПМП или первая медицинская помощь при острой сердечной недостаточности включает в себя: оксигенотерапию, петлевые диуретики. Если развилась левожелудочковая недостаточность в комбинации с повышенным давлением, можно назначить вазодилятаторы (нитропрусид натрия 0,3 мкг/кг/мин, до макс. 5 мкг/кг/мин).
В случае низкого систолического артериального давления назначают дофамин или добутамин, чтобы увеличить сердечный выброс и сократимость миокарда.
Чем опасна сердечная недостаточность
Результатом развития сердечной недостаточности является ухудшение притока крови ко всем органам и системам организма. Риску подвергается не только сердце, но и печень, почки, нервная сеть и мышцы. Человек ходит, словно по лезвию бритвы, так как каждое обострение (декомпенсация) может привести к смерти.
Для того чтобы исключить такой вариант развития событий, нужно знать, что сердечная недостаточность — не болезнь, а осложнение различных заболеваний. В первую очередь — артериальной гипертонии, ишемической болезни сердца, нарушений ритма сердца, инфаркта миокарда, сахарного диабета, пороков сердца и прочих причин, а также их совокупности. Результатом появления сердечной недостаточности могут стать хронические болезни почек, анемия
Крайне важно диагностировать состояние здоровья, ведь выявление тревожных симптомов на ранних сроках и своевременное лечение уменьшат риск развития опасного для жизни состояния.
Риск развития сердечной недостаточности увеличивается с возрастом. Но если в Америке и Европе средний возраст тех, у кого выявляют проблемы с сердцем, составляет 70–89 лет, в России эта планка снижена до 50–69 лет, что, как правило, связано с поздним обращением за медицинской помощью, несоблюдением выданных специалистом рекомендаций и плана лечения. Повлиять на развитие сердечной недостаточности могут такие факторы как: тяжелая инфекция (пневмония, грипп), эмоциональный и физический стресс.
Наибольшую опасность для жизни представляют периоды обострения (декомпенсации) сердечной недостаточности, раз за разом все больше повреждается сердечная мышца, а также другие важные органы. Вследствие декомпенсации ухудшается общее состояние организма, появляются следующие симптомы: одышка, кашель, отеки в области лодыжек и живота, быстрая утомляемость, затруднение дыхания в положении лежа, быстрая прибавка в весе (что свидетельствует об отеках), учащенное сердцебиение. Если у пациента обнаружен любой из перечисленных выше симптомов, а также присутствуют другие признаки ухудшения общего состояния, больной должен незамедлительно обратиться в медицинское учреждение, а при тяжелом обострении сердечной недостаточности — лечь на госпитализацию в отделение кардиореанимации.
Что это такое
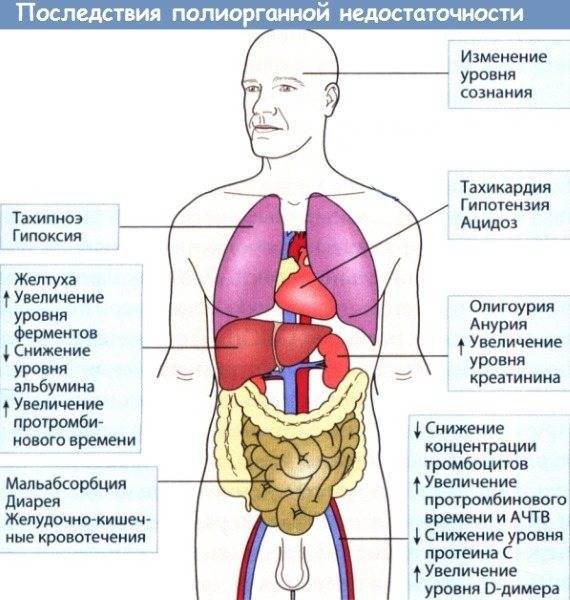
Полиорганная недостаточность — это болезнь, представляет собой сложное патологическое состояние человека, особенность течения обусловлена дисфункцией 1 или 2 органов человека (чаще ребенка, подростка). В 80% случаях болезнь приводит к высокой смертности, особенно если пренебрегать своевременным лечением и диагностикой.
Полиорганная недостаточность характеризуется в качестве базы появления критического показателя физиологических процессов организма. Степень поражения напрямую зависит от возможностей человеческого тела противостоять патогенным факторам, микроорганизмам.
Основной симптом
Проблемы с сердцем в пожилом возрасте встречаются все чаще. Они вполне объяснимы: организм изнашивается, развиваются и усугубляются различные заболевания, включая атеросклероз и другие проблемы сосудов. Все это неминуемо приводит к сердечной слабости. Поэтому знать, как лечить сердечную недостаточность у пожилых людей, необходимо всем.
С возрастом у человека проявляются некие функциональные изменения сердечно-сосудистой системы отрицательного характера. К ним приводит целый ряд факторов:
- Увеличение частоты артериальной гипертензии (проще— повышение артериального давления).
- Распространенность ишемической болезни сердца, а также совмещение этих двух заболеваний.
- Склероз и/или атрофирование миокарда у пожилого населения.
- Прогрессирующий атеросклероз и крупных, и мелких артерий, вызывающий снижение эластичности кровеносных сосудов, что, в свою очередь, провоцирует увеличение нагрузки на сердце.
- Снижение и изменение реакции сердца на различные нагрузки (и физические, и эмоциональные).
- Кальцификация сердечных клапанов, приводящие к гемодинамическому сдвигу/сдвигам.
- Регистрируемое повышение уровня ригидности сосудов, часто вызванное их утолщениями и очаговыми фиброзами.
Существует еще довольно значительное количество возрастных изменений, происходящих в организме, при столкновении человека с которыми наиболее незащищенным его органом оказывается именно сердце.
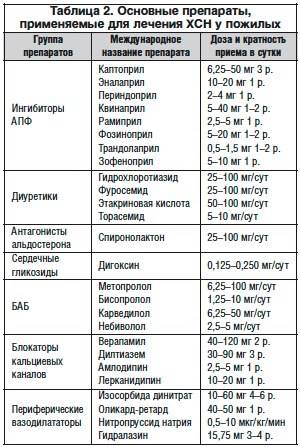
Лечение сердечной недостаточности у пожилых людей должно происходить комплексно, в нескольких наиболее важных направлениях. Среди них выделяют следующие:
- Усиление и поддержка сократительной способности сердечных тканей.
- Снижение задерживаемого объема воды и солей натрия.
- Частичное или полное нивелирование нагрузок и постнагрузок на сердце людей в преклонном возрасте, которое достигается приемом нескольких групп определенных сердечных препаратов (медикаментозное лечение).
Принято считать, что кашель — это малоопасный симптом некоторых заболеваний, в первую очередь, простудного характера. Иногда он может свидетельствовать о гораздо более серьезных проблемах. В том числе — о наличии сердечной недостаточности.
В медицине достаточно распространен такой термин, как «сердечный кашель». Это вид патологии, который вызывается частыми бронхоспазмами, в свою очередь, спровоцированными сбоями в венозном кровотоке.
Сердечный кашель бывает нескольких видов:
- Сухой, происходящий приступообразно / периодично. Зачастую свидетельствует о такой проблеме, как стеноз митрального клапана у больного.
- Изнуряющий кашель по вечерам, для которого характерна невозможность больного лечь горизонтально, в горизонтальном положении человек испытывает удушье. Зачастую свидетельствует о недостаточности левого желудочка.
- Сухой и раздражающий кашель — это застой крови в легких.
- Резкий и короткий кашель сопровождается болью в области грудины или в сердце, и зачастую свидетельствует о наличии ревматизма и перикардита одновременно.
«Кровавая мокрота», отделяемая при кашле, говорит о тяжелых сердечных недугах, таких как мерцательная аритмия у пожилого человека, осложненная при том тяжелым легочным застоем.
Абсолютное отсутствие мокроты (даже в минимальном количестве) — это один из симптомов того, что кашель может быть вызван сердечной недостаточностью.
Что касается лечения кашля при сердечной недостаточности в пожилом возрасте, то медики «в один голос» утверждают о том, что его можно полностью устранить, вылечив основное заболевание. А для облегчения состояния пациента предлагаются определенные медикаменты, не оказывающие влияния на сердце и сосуды: сосудорасширяющие препараты — для улучшения кровотока, препараты-анестетики с отхаркивающим действием, мочегонные и некоторые другие категории препаратов.
Методы лечения
Основная цель лечения пациента заключается в восстановлении утраченных функций, устранении негативных последствий полиорганной недостаточности и предупреждении осложнений. Для этого назначаются медикаментозные препараты из группы антибиотиков, НПВС, гормонов, антикоагулянтов и др. При необходимости выполняется переливание крови или ее компонентов, проводится профилактика ДВС-синдрома, внутренних кровотечений, коллапса. На всем протяжении лечения, пациент должен соблюдать строгий постельный режим.
При тяжелом течении применяются хирургические методы лечения. К ним относятся экстракорпоральная детоксикация, устранение кишечной непроходимости, удаление нежизнеспособных органов, которые начали некротизироваться.
Клиническая картина
Клинические проявления полиорганной недостаточности затрагивают практически каждую систему организма. При первых признаках развития полиорганной недостаточности активаторы повреждения функциональных систем затрагивают генерализованную общесистемную ответную реакцию.
В таком случае проявляются следующие клинические характеристики:
- Жар, температура от 37-38 градусов.
- Учащается пульс до 90-95 ударов в мин.
- Учащается частота вдохов более 20 раз в мин.
- Артериальная гипокапния – менее 32 мм рт. ст.
- Лейкопения – меньше 4000 мм.
- Лейкоцитоз – 12000 мм.
Полиорганная недостаточность (что это такое и как проявляется – знания, спасающие жизнь человека) начинается резко, температура повышается внезапно. В зависимости от крепости организма может наблюдаться озноб, рвота, сильные головные боли. На выраженность симптоматики влияет тот факт, какие конкретно системы затронуты болезнью.
После медицинских лабораторных анализов на наличие полиорганной недостаточности указывают следующие характеристики:
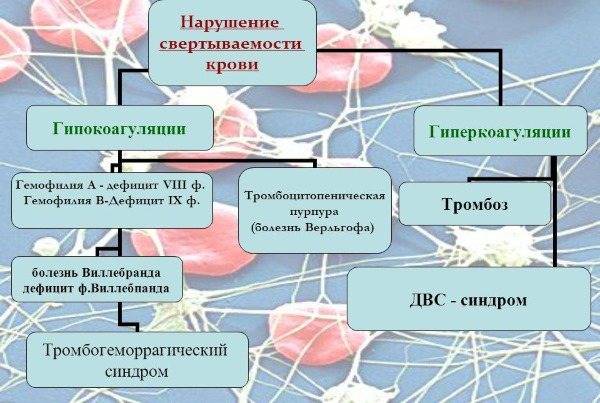
- Дисфункция гемостаза, при этом деградация фибриногена более 140, протромбиновый индекс менее 70%, тромбоциты – менее 150 гл.
- Острый респираторный синдром, при котором наблюдаются билатеральные легочные инфильтраты.
- Почечная дисфункция, при которой наблюдается креатин крови более 0,176 ммольл, натрий в моче снижается до 40 ммоль.
- Печеночная недостаточность, при которой АСТ и АЛТ повышаются в 2 раза больше нормы.
- Нарушения работы ЦНС, диагностируются по шкале Глазго – менее 15 баллов.

Острая сердечная недостаточность другого генеза
Ряд патологических состояний сопровождается развитием острой митральной недостаточности, основное проявление которой — сердечная астма.
Острая митральная недостаточность развивается вследствие разрыва сухожильных хорд митрального клапана при бактериальном эндокардите, инфаркте миокарда, синдроме Марфана, миксоме сердца и других заболеваниях. Разрыв хорд митрального клапана с развитием острой митральной недостаточности может произойти и у здоровых людей.
Практически здоровые лица с остро развившейся митральной недостаточностью в основном предъявляют жалобы на удушье во время физической нагрузки. Относительно редко у них наблюдается развернутая картина отека легких. В предсердной области определяется систолическое дрожание. Аускультативно выслушивается громкий скребущий систолический шум в предсердной области, который хорошо проводится в сосуды шеи.
Размеры сердца, в том числе и левого предсердия, у этой категории больных не увеличены. В случае, если острая митральная недостаточность возникает на фоне выраженной патологии сердечной мышцы, обычно развивается тяжелый, трудно поддающийся медикаментозной терапии отек легких. Классическим примером этого может послужить развитие острой левожелудочковой недостаточности у больных инфарктом миокарда с поражением сосочковых мышц.
[], [], [], [], [], [], [], [], [], []
Методика лечения
Прежде чем назначать лечение, необходимо провести лабораторные анализы и исследования, которые покажет степени и область поражения синдрома. Для этого применяют в основном только лабораторные исследования.
Полиорганная недостаточность: диагноз и, непосредственно, что это такое подтверждается формированием сразу нескольких признаков прогрессирования патологии функций систем и органов. Например, повреждение гемостаза и тяжелой дыхательной недостаточности, или, к примеру, почечная и печеночная недостаточность.
Терапия синдрома происходит комплексно, включая сразу несколько основных направлений:
Профилактика синдрома происходит по средствам своевременной диагностики и определения предела развития патологии. Это главная профилактика данного синдрома, для этого необходимо проводить функциональную оценку работоспособности тела, мониторинг и ликвидацию развития инфекций. В стационаре проводится нормализация системы кровообращения, пока патологи гемостаза не перешла критичную отметку
Также очень важно проводить восстановительные мероприятия дыхательной системы, лечение некроза, сильных травм и повреждений.
Второй принцип качественного лечения является этапность и точная последовательность действий. Наиболее эффективная схема терапии включает искусственное медикаментозное и терапевтическое поддержание работоспособности пораженной системы
Эффективно действует замещение вышедших из строя органов. Зачастую это относится к органам дыхания и кровообращения, усиление работоспособности физиологических механизмов, лечение пораженных органов, участков. Терапия по устранению у пациента состояния шока.
Антимедиаторное свойство, которое заключается в терапии, направленной на купирование работоспособности рецепторов эндотелиальных клеток, антагонистов их работы. Для этого в основном используют моноклональные антитела против TNFa IL-1.
Восстановление нормального уровня энергетического баланса. Для этого используют целую схему мероприятий: изменения процесса метаболизма, создание кислотно-щелочного баланса, нормализация работоспособности ферментной системы. Также назначают питание организма с помощью специального зонда, введение витаминов, аминокислот, а также искусственное обогащение тканей кислородом. В курс терапии входит восстановление нормальной работы системы легких и кровообращения, медикаментозная антигипоксическое и антиоксидантное лечение пациента.
Терапия устранения токсинов и их пагубного воздействия, а именно стимуляция естественной детоксикации. Для этого используют интра- и экстракорпоральные методы в стационарных условиях.
Синдромная терапия. Для этого составляющие синдрома полиорганной недостаточности в острой форме, например, гиповолемия, проблемы со свертываемостью, дистресс-синдром, острые болезни печени требуют индивидуального подхода для всех пациентов. Методы терапии разработаны для устранения симптомов, в них входят лекарственное замещение и поддержание тех или иных жизненно важных органов.
Снижение инвазивного действия. Комплексная методика, которая включает инвазивность инновационных технологий, чтобы снизить критичность проявления симптомов. В противном случае осложнения на фоне данного синдрома могут привести к ятрогенной полиорганной недостаточности. Несмотря на это многие врачи отказываются от инвазивных методов, ведь помимо пользы в их скрывается реальная угроза жизни и здоровью пациента.
На втором этапе выздоровления, могут назначить следующее лечение:
- Искусственную вентиляцию легких (если есть проблемы с дыханием).
- Использование кардиотонических лекарственных средств.
- Очищение крови от токсинов, тяжелых металлов (капельницы).
- Гемодиалез.
- Поддержание сердечного ритма искусственными методами.
Длительность комплексных мер лечения напрямую зависит от степени сложности и количества затронутых органов, длится от 7 до 20 суток
Немаловажное значение имеет возраст пациентов
Профилактические техники являются идеальным выбором лечебного воздействия на пострадавших при сложных критических сос?