Лечение
Методы лечения нейрогенного мочевого пузыря делят на:
- немедикаментозные;
- медикаментозные;
- хирургические.
Рассмотрим подробнее каждое из направлений.
Немедикаментозные методы лечения
Этот вид терапии отличается минимумом побочных эффектов и возможностью сочетания его с другими методами лечения.
Основными направлениями немедикаментозного лечения являются:
- охранительный режим с полноценным ночным сном и дополнительным дневным (в течение 60-120 минут), отсутствием активных игр перед сном и устранением факторов, травмирующих психику ребенка;
- прогулки на свежем воздухе;
- соблюдение больным установленного ранее режима мочеиспусканий; постепенное увеличение интервала между ними;
- регулярное использование комплекса упражнений Кегеля (для укрепления мышц таза);
- физиотерапия (воздействие лазером, гипербарическая оксигенация, лекарственный электрофорез, диадинамотерапия, амплипульстерапия, теплолечение, воздействие ультразвуком, электростимуляция мочевого пузыря);
- психотерапия.
Медикаментозное лечение
В зависимости от вида нейрогенного расстройства мочеиспускания для его коррекции могут быть использованы комбинации следующих препаратов:
- антихолинэргические средства (атропин, оксибутинин, убретид, детрузитол, пропиверин);
- холиномиметики (ацеклидин, дистигмина бромид, галантамин);
- ингибиторы синтеза простагландинов (индометацин, флурбипрофен);
- трициклические антидепрессанты (мелипрамин);
- ноотропы (пикамилон, пантогам);
- аминокислоты (глицин, глутаминовая кислота);
- антагонисты кальция (нифедипин);
- фитопрепараты (препараты корня пиона, валерианы, пустырника);
- десмопрессин;
- витамины группы В, РР, А, Е в форме таблеток или инъекций;
- адаптогены (экстракт женьшеня, элеутерококка, лимонника);
- корректоры иммунитета (левамизол).
Вышеуказанные препараты, как правило, назначают курсами по 1-1.5 месяца через 1-1.5 месяца. Если больному показан прием большого количества препаратов, одновременный прием их нежелателен – следует назначать их последовательно.
Для снижения тонуса стенки пузыря возможно введение в его стенку ботулотоксина, капсаицина, резинфератоксина.
В случае большого объема остаточной мочи при гипотоничном мочевом пузыре больному время от времени проводят катетеризации.
В качестве средств терапии инфекций мочевыводящих путей используют антибиотики широкого спектра действия (например, группы цефалоспоринов), уросептики (фурагин, налидиксовая кислота), комплексные препараты растительного происхождения (канефрон, тринефрон). Чтобы предупредить рецидив инфекции, после стихания острых ее признаков назначают поддерживающую терапию этими же препаратами в малых дозах в течение 30-45 дней.
Хирургическое лечение
Данное направление терапии нейрогенного мочевого пузыря применяется в тех случаях, когда консервативные методы оказываются неэффективны, или при имеющихся органических причинах, вызвавших расстройства мочеиспускания.
Как правило, хирургические вмешательства проводятся с использованием эндоскопических методик и выполняются в следующем объеме:
- имплантация коллагена в устье мочеточника;
- трансуретральная резекция шейки мочевого пузыря;
- операции на ганглиях, участвующих в регуляции акта мочеиспускания.
Кроме того, может быть выполнена операция по увеличению объема мочевого пузыря.
При каких заболеваниях изменяется цвет спермы?↑
Сперма желтоватого цвета зачастую свидетельствует о развитии серьезного воспалительного процесса в органах мочеполовой системы. Как правило, изменение цвета эякулята сопровождается такими болезненными проявлениями, как:
- Боли в области паха и мошонки.
- Болезненное мочеиспускание.
- Повышение вязкости спермы.
- Повышенная температура.
- Неприятный запах спермы.
- Увеличение размеров тестикул.
- Боль во время интимного контакта.
- Болезненная эякуляция.
Изменение цвета спермы на желтый характерно для различных инфекционно-воспалительных заболеваний репродуктивной системы. Так, при хламидиозе, микоплазмозе и уреаплазмозе сперма становится желтоватой, в ней появляются сгустки различного размера, которые прилипают к головке пениса, вызывая ощущение жжения и зуда.
Обнаружив, что сперма желтого цвета, мужчине не стоит паниковать и немедленно бежать к врачу. Начать нужно с внимательного изучения эякулята, его консистенции, наличия в нем сгустков и примесей нехарактерного оттенка.
Хотя в интернете вы можете найти массу информации по данному вопросу, не следует полагаться на это и самостоятельно принимать решение о появлении у вас той или иной болезни и выбирать способ ее лечения.
Для установления причины нарушения необходимо сдать спермограмму, провести анализы крови и мочи, простатического секрета, ультразвуковое исследование мочеполовых органов.
При изменении цвета спермы нужно проанализировать образ жизни, степень половой активность и характер питания. Также следует учитывать все изменения, которые происходили с организмом в последние дни.
Когда изменение цвета является единственным симптомом, следует подождать несколько суток. Если сперма станет белой, можно не беспокоиться. Главное, в этот период использовать презервативы при половых контактах. Но проконсультироваться с врачом все-таки нужно.
Обращаться к специалистам следует в том случае, если сперма приобретает красноватый или зеленоватый цвет. Это может быть признаком тяжелого заболевания или даже рака, поэтому нужно срочно найти причину.
Любое изменение цвета спермы не является нормой, поэтому следует разобраться в причинах этого явления. Когда такое происходит из-за продуктов питания и незначительных травм, волноваться не стоит
Но когда эякулят заметно темнеет или приобретает гнилостный запах, следует обратить пристальное внимание на свое здоровье
В случае половых инфекций ранняя диагностика обеспечивает успешность терапии. Специалисты не рекомендуют заниматься самолечением или следовать рекомендациям друзей.
Лечение нейрогенной дисфункции мочевого пузыря у детей
По протоколу лечения детям с подобным диагнозом назначают комплексное лечение, включающее:
- Немедикаментозные;
- Медикаментозные;
- Хирургические методы.
Это щадящий терапевтический метод, практически не имеющий побочных эффектов. Его можно сочетать с другими способами терапии.
Немедикаментозная терапия
В основе метода:
- Соблюдение охранительного режима, включая полноценный ночной сон и дополнительный сон в дневное время (1-2 часа). Перед сном должны быть полностью исключены активные игры и факторы, способные травмировать психику ребёнка.
- Регулярные прогулки на свежем воздухе.
- Контроль за соблюдением режима мочеиспусканий, установленного заранее, с постепенным увеличением интервала между опорожнением МП.
- Регулярное выполнение комплекса упражнений Кегеля, укрепляющих тазовые мышцы.
- Физиотерапевтические процедуры. Обычно назначают лазерную и ультразвуковую терапию, процедуры с лекарственным электрофорезом, гипербарическую оксигенацию, теплолечение, электростимуляцию МП.
- Психотерапевтические сеансы.
Лечение народными средствами
В качестве вспомогательной терапии можно использовать народные средства после консультации лечащего врача. Лекарственные сборы способствуют уменьшению инфекций.
Неплохой эффект даёт применение отваров брусничных листьев, обладающих антисептическим и мочегонным действием. Также побороться с недугом помогут рецепты с шалфеем, шиповником или свежевыжатый морковный сок.
Нейрогенный мочевой пузырь у детей лечение препаратами
Препараты назначаются в зависимости от вида нейрогенного нарушения МП. Обычно курс лечения составляет от 1 месяца до 1.5, через такое же время принимается следующий курс.
Если ребёнку назначено слишком большое количество лекарств, то принимать их одновременно не рекомендуется. Следует назначать их приём последовательно.
Медикаментозное лечение НМП проводится с помощью комбинаций:
- антихолинэргических средств (атропина, оксибутинина, детрузитола, пропиверина, убретида);
- ингибиторов синтеза простагландинов (индометацина, флурбипрофена);
- трициклическими антидепрессантами;
- ноотропными средствами (пикамилоном, пантогамом);
- холиномиметиками (ацеклидином, галантамином, дистигмина бромидом);
- фитопрепаратами (корнем пиона, валерианой, пустырником);
- десмопрессин;
- аминокислотами (глицином, глутаминовой кислотой);
- витаминами В, РР, А, Е (таблетки или инъекции);
- адаптогенами (экстрактом женьшеня, элеутерококком, лимонником);
- антагонистами кальция;
- корректорами иммунитета (левамизол).
Врач может назначить инъекции капсаицина, ботулотоксина или резинфератоксина для того, чтобы снизить тонус стенки МП.
Если при гипотоническом МП буде выявлен большой объём остаточной мочи ребёнку потребуется периодическая катетеризация.
Для борьбы с инфекционным процессом мочевыводящих путей назначаются антибиотики широкого спектра действия. Могут быть использованы препараты группы цефалоспоринов, уросептики или растительные препараты, такие как тринефрон или канефрон.
Для предупреждения рецидива инфекции, по достижению затихания её острых проявлений назначается поддерживающая терапия теме же средствами, но в малых дозах. Курс от 30 до 45 дней.
Хирургия
Хирургическое вмешательство рекомендуется при условии отсутствия эффекта от консервативной терапии, либо при причинах органического характера, ставших причиной болезни.
Операции проводятся с применением эндоскопических методов.
Как правило вмешательства ограничиваются:
- трансуретральной резекцией шейки МП;
- имплантацией коллагена в мочеточник (в его устье);
- манипуляцией на ганглиях, которые принимают участие в регулировании мочеиспускания.
В некоторых случаях, врач может рекомендовать операцию для увеличения объёма МП.
Классификация патологии
С возникновением изменений рефлекса пузырь может быть следующим:
- гипорефлекторный. Часто развивается из-за повреждений в поясничном отделе мозга спины. Позывы практически не возникают, а количество мочи может превышать 1.3 литра. В это же время ребенок не ощущает дискомфорта. В результате мочевой пузырь вынужден опорожняться самостоятельно, небольшими количествами или полностью. Такая ситуация также способна повлиять на заражение вышерасположенных органов из-за застоя мочи;
- арефлекторный – это самая сложная форма заболевания. Здесь ребенок не в силах контролировать опорожнение или терпеть нужду;
- гиперрефлекторный. Эта патология возникает на фоне проблем с головным мозгом, а точнее – центральной частью. Здесь моча не успевает заполнить мочевой пузырь и сразу же покидает его. При этом дети очень часто хотят в туалет, но моча выходит в очень маленьких количествах. В некоторых случаях ребенок не в силах контролировать мочеиспускание.
Если у дитя наблюдается гипорефлексия детрузора, рефлексы на мочеиспускание будут возникать после функционального наполнения мочевого пузыря. Это значительно превышает возрастную норму. При гиперрефлексии, позыв происходит до того, как пузырь наберет естественное для данного возраста количество жидкости.
Самая сложная ситуация обстоит с арефлекторной формой нейрогенного мочевого пузыря. Так как этот вид патологии подразумевает самостоятельные сокращения, не зависимо от того, сколько скопилось жидкости вместе с непроизвольным мочеиспусканием.
Патология может протекать в нескольких формах:
- Легкая – энурез, невозможность терпеть, спровоцированная тяжелой стрессовой ситуацией, а также частые походы в туалет на протяжении светового дня.
- Средней тяжести.
- Тяжелая степень. В этом случае ребенок страдает от синдрома Очоа, детрузорно-сфинктерной диссенергии и урофациального синдрома.

Диагностика
Детям с подозрениями на НМП необходимо комплексное обследование. Диагностический процесс начинается с изучения жалоб педиатрического пациента и его родителей, сбора анамнеза. Затем на основании полученной информации и предположения возможного диагноза врач назначит лабораторные и инструментальные исследования.
Обычно показаны следующие лабораторные исследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- посев мочи на микрофлору для выявление вида бактерий;
- анализ мочи по Нечипоренко и по Зимницкому.
В качестве инструментальной диагностики назначаются:
- уретроцистография;
- УЗИ МП с выявлением объёма остаточно мочи;
- рентгенография мочевой системы;
- рентгенография брюшной полости;
- ретроградная пиелография;
- МРТ и КТ-исследование;
- радиологическое исследолвание почек -сцинтиграфия;
- уретро- и цистоскопия;
- исследование запирательного аппарата прямой кишки или сфинктерометрия;
- электромиография;
- профилометрия уретры.
Помимо всех вышеперечисленных тестов нужно уточнить объём и количество суточных актов опорожнения МП с регистрацией по времени. При этом необходимо создать комфортную температуру в помещении и комфортный питьевой режим.
Если врач заподозрил органическую патологию ЦНС, то ребёнку придётся пройти:
- рентгенографию черепа;
- электроэнцефалографию;
- рентгенографию позвоночника;
- эхоэнцефалографию;
- МРТ или КТ-исследование спинного и головного мозга.
Противопоказания к цистостомии
Абсолютным противопоказанием к цистостомическому дренированию является:
- нарушение анатомической локализации МП с невозможным определением его контур и границ смещения даже ультразвуковой диагностикой,
- наличие в анамнезе онкологических патологий в МП различного генезиса.
Относительный характер противопоказаний обусловлен наличием у пациента:
- нарушений в процессе свертывания крови,
- хирургических вмешательств в зоне тазовой и нижней брюшной полости в анамнезе,
- ортопедических имплантатов в малом тазу для наращения костной ткани,
- не контролированного рефлекторного сокращения детрузора (мышечные ткани) МП,
- везико-уретрального рефлюкса (обратного хода мочи).
Лечение нейрогенного мочевого пузыря
Лечение данного заболевания всегда начинается с диагностики. Нужно отметить, что недуг сложно поддается диагностическим мероприятиям. Поэтому большое значение имеет грамотный сбор анамнеза. Изначально детально опрашивается пациент, на предмет присутствующих у него жалоб и симптомов, а также наличия каких-либо сопутствующих заболеваний, в первую очередь, связанных с центральной нервной системой, мочеполовой системой и желудочно-кишечным трактом.
Далее специалисты проверяют возможный наследственный фактор. Дело в том, что эта проблема может быть не только приобретенной, но и врожденной. Только после этого пациенту назначают ряд анализов:
- общий анализ крови;
- проба по Зимницкому;
- анализ по Нечипоренко;
- общий анализ мочи;
- клиренсовые пробы;
- биохимический анализ крови.
Все они нужны для того, чтобы определить текущие химические и физические свойства крови, выявить инфекцию в мочевыделительной системе, уточнить обменные процессы и получить массу другой, не менее важной информации. Необходимо сдать все анализы, которые будут назначены врачем
Необходимо сдать все анализы, которые будут назначены врачем
Особое место в диагностике занимает рентгенография:
| Тип рентгенографии | Зачем нужна |
| Обзорная | Необходима, чтобы точно оценить величину контуров почек и мочевого пузыря, определить расщепление спинномозгового канала в пояснично-крестцовом отделе, подтвердить или опровергнуть факт недоразвитости копчика, крестца, подтвердить наличие или отсутствие спинномозговых грыж и связанных с этой патологией структурных деформаций. |
| Обычная (микционная) | Используется для определения смещения мочевого пузыря, сужения или наоборот, расширения уретры. Также с помощью микционной уретроцистографии можно найти ложные дивертикулы, пузырно-мочеточниково-лоханочные рефлюксы и иные характерные проблемы. |
| Экскреторная | Применяется исключительно для оценивания текущего состояния почек. Позволяет увидеть изменения размеров чашечно-лоханочной системы. |
| Радиоизотопная | С помощью изотопов можно увидеть, как работают почки, и в каком состоянии они находятся. |
| Восходящая | Требуется для определения состояния мочеточников и почек. По сравнению с другими методами рентгенографии, он малоинформативен, а потому используется только в крайних случаях. |
Также могут прибегать к помощи таких диагностических мероприятий, как УЗИ, МРТ, цистоуретроскопия. Обязательно следует посетить психолога и невролога. Теперь что касается лечения. Всего существует шесть основных способов терапии данного заболевания:
- Медикаментозное лечение
Главными препаратами выступают спазмолитики, которые позволяют снизить тонус мышц мочевого пузыря, а также адреностимуляторы, которые, наоборот, способствуют повышению тонуса. Следует отметить, что медикаментозное лечение актуально на ранних стадиях заболевания, и только тогда, когда нет осложнений. Кроме того, эффект от такого лечения кратковременный.
Медикаментозное лечение актуально только на начальных этапах лечения
- Физиотерапия
Это может быть ультразвуковая терапия, электрофорез и другие методики, направленные на стимуляцию мышечной деятельности пораженного органа. Подбором оптимальной физиотерапевтической процедуры должен заниматься исключительно врач, ориентируясь на особенности и тип заболевания.
- Психотерапия
Иногда избавиться от нейрогенного мочевого пузыря можно с помощью посещений психотерапевта. Но только в комплексе с другими видами лечения. Психотерапия позволяет улучшить моральное состояние пациента и стимулировать его к дальнейшему лечению.
- Лечебная физкультура
Назначаемые упражнения помогают укрепить мышцы таза, а также стимулировать мышечную ткань мочевого пузыря. Наиболее эффективными здесь считаются упражнения Кегеля. Выполнять их можно не только дома, но и даже на работе и других общественных местах.
- Хирургия
Наиболее радикальный метод лечения. К нему прибегают, если консервативные способы не дали желаемого результата, а также, если болезнь имеет запущенный характер с множественными осложнениями. Потребуется длительный восстановительный период.
- Гомеопатия и народные средства
Лечение нейрогенного мочевого пузыря у женщин и мужчин с помощью нетрадиционных методов – это индивидуальное дело каждого человека. Такие способы актуальны только для ранних стадий заболеваний.
Виды лечения нейрогенного мочевого пузыря
Медикаментозная терапия
Выбор лекарственных препаратов зависит от причин вызвавших заболевание, формы нейрогенной дисфункции мочевого пузыря, возраста пациента.
Основной группой лекарственных препаратов, назначаемых с целью лечения нейрогенного мочевого пузыря являются производные антихолинэргетиков: оксибутина гидрохлорид, толтеродинатартрат (детрузитол), троспия хлорид (спазмекс) и др. Они предназначены для снятия повышенного тонуса мочевого пузыря и регуляции сократительной активности мочевого сфинктера (детрузора). Из большого спектра антиходинергических препаратов, имеющих сходную эффективность, они различаются по частоте и выраженности побочных эффектов.
Бета-адреноблокаторы (теразозин, альфузосин, доксазозин и др) снижают частоту мочеиспусканий, улучшают опорожнение мочевого пузыря, уменьшают объем остаточной мочи.
Успокаивающие препараты применяются для стабилизации деятельности нервной системы. Назначаются лекарственные средства, в том числе растительного происхождения: валериана, пустырник и препараты группы диазепама и др.
Аминокислоты назначаются для улучшения регулирующего действия нервной системы на мочевой пузырь: глутаминовая кислота и глицин.
Лекарственные препараты назначаются курсами на 1- 2 месяца несколько раз в год. Медикаментозные препараты имеют побочные эффекты.
Немедикаментозная терапия
Среди методов немедикаментозного лечения используют: поведенческую терапию, биологическую обратную связь, физиотерапию, рефлексотерапию. Отдельного внимания заслуживают методы рефлексотерапии, в частности центротерапия.
Центротерапия
У детей с нейрогенным мочевым пузырем психогенного (невротического) происхождения высоким лечебным эффектом обладает центротерапия (в качестве монотерапии и в сочетании с другими методами).
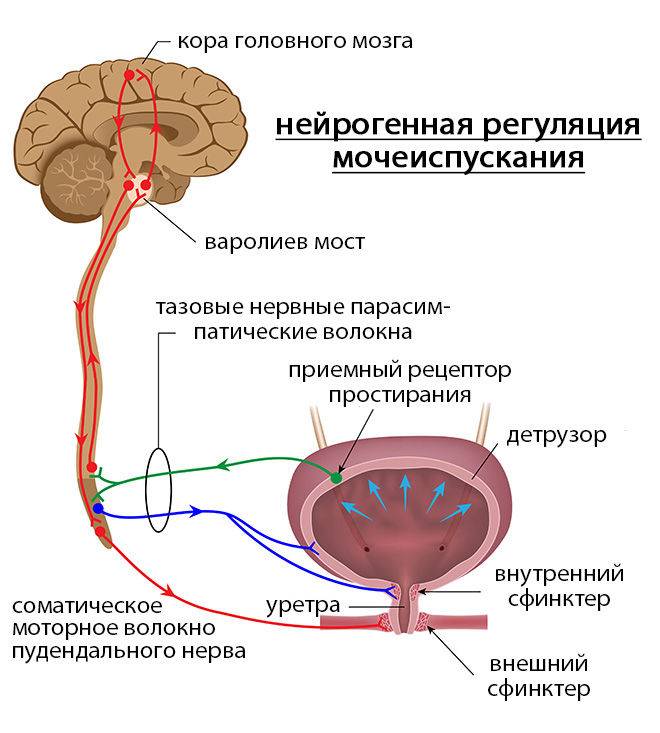
Центротерапия немедикаментозный метод, разработан во Франции более 100 лет назад. Метод направлен на устранение нарушений в структурах управления органами и системами (подкорковых нервных центрах головного мозга).
В процессе лечения восстанавливается функция «центра мочевого пузыря»*. Устранение гиперреактивности «центра мочевого пузыря»* проявляется исчезновением частых позывов к мочеиспусканию днем и ночью. Кроме того, центротерапия устраняет психоэмоциональное напряжение путем воздействия на «центр тревоги»*. Благодаря этому восстанавливается межцентровое взаимовлияние с «центром мочевого пузыря»*. Восстановленная таким образом работа «центра мочевого пузыря»*, обеспечивает его нормальную функцию (тонус мочевого пузыря, сфинктеры). Многие родители после лечения отмечают, что дети становятся спокойнее, более уравновешенными, менее тревожными.
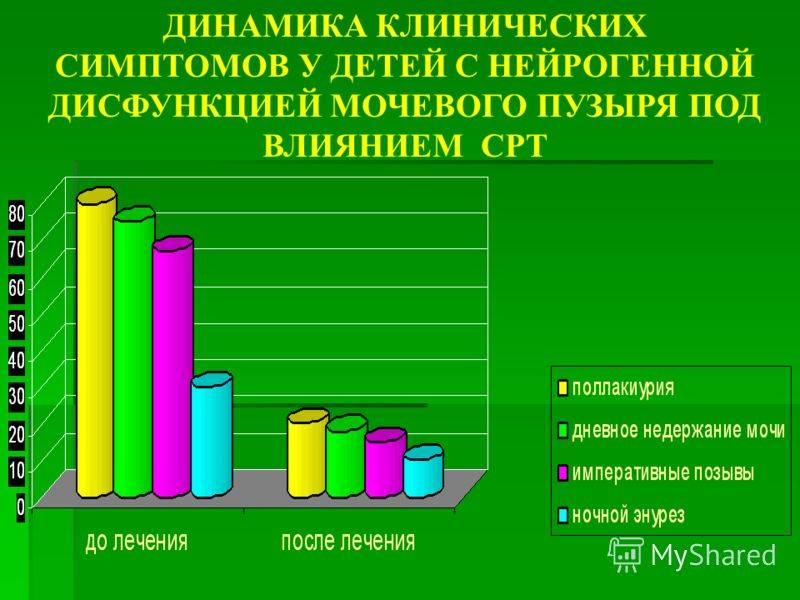
Как правило, требуется около 10 сеансов, частота – 2 раза в неделю. Метод безопасен, не имеет побочных эффектов. Процедура безболезненная, проводится детям с 5-6 лет.
https://youtube.com/watch?v=-qKyLDJYzNo
https://youtube.com/watch?v=GJJIHz22Pyg
Оперативное лечение
Оперативное лечение является вынужденной мерой, если другие методы лечения не помогли. Применяют следующие виды лечения: денервация мочевого пузыря, сфинктеротомия, расширяющая цистопластика.
Сфинктеротомия – удаление сфинктера мочевого пузыря. После операции отток мочи происходит постоянно и для ее сбора используют специальные приспособления – мочеприемники. Также выполняется крестцовая радиотомия, при этом моча отходит через искусственно сделанное отверстие на нижней части живота – уретростому.
При нарушении мочеиспускания очень важно обратиться к врачу как можно раньше. Своевременно начатое лечение поможет избежать осложнений и оперативного лечения
*терминология П. Бонье, основателя центротерапии
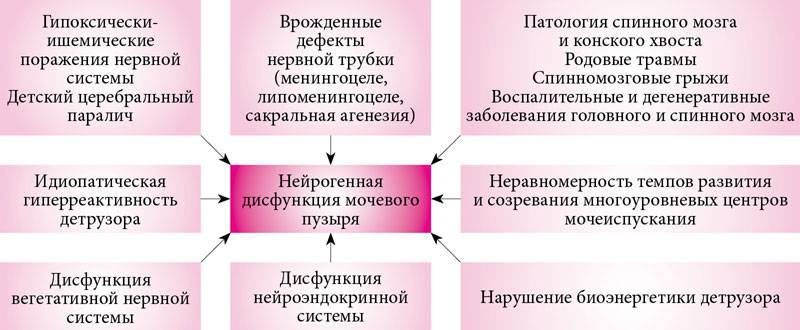
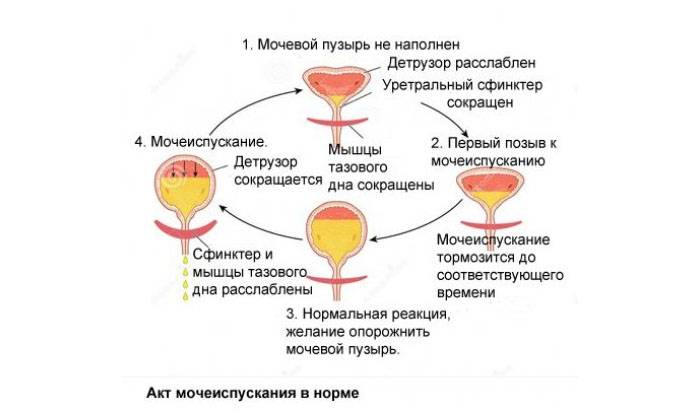
Нейрогенный мочевой пузырь
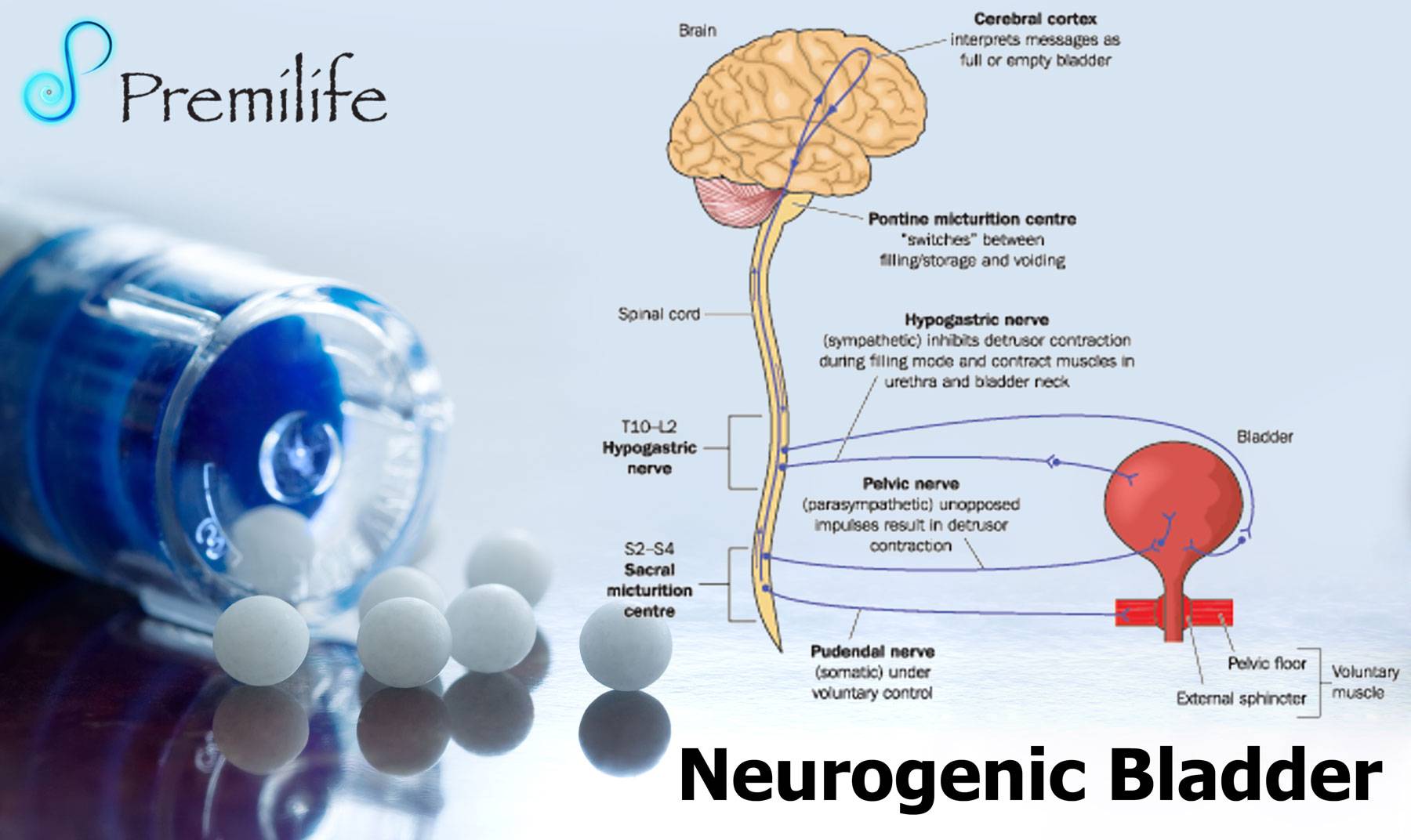
Нейрогенный мочевой пузырь — это патология, при которой из-за травмы центральной нервной системы нарушается функционирование мочевыделительной системы у женщин и мужчин. Проявляется это в виде задержки и недержания мочи.
Что вызывает нейрогенный мочевой пузырь
Сбой функционирования мочевого пузыря вызывается травмами ЦНС на фоне ранее перенесенных хронических и вирусных заболеваний.
Факторы риска
Различают следующие причины нейрогенного мочевого пузыря:
- органические — стрессы и сильные эмоциональные потрясения;
- функциональные — травмы ЦНС и мочевого пузыря вследствие операций, перелома позвоночника, опухолевых процессов, инсульта.
Симптомы и клиническая картина при нейрогенном мочевом пузыре
В зависимости от вида травмы ЦНС различают 2 вида симптомов нейрогенного мочевого пузыря.
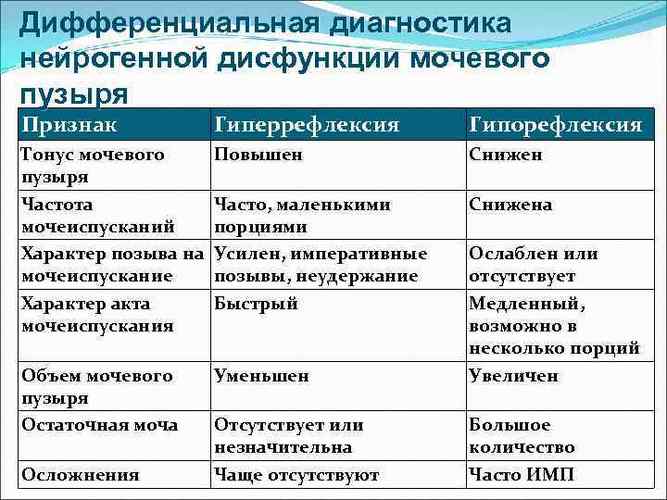
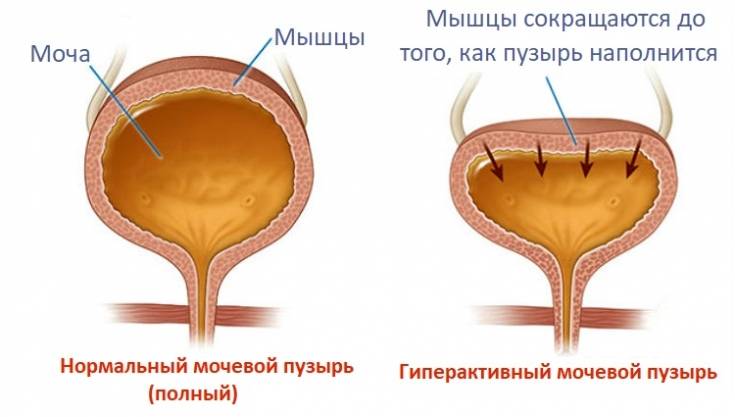
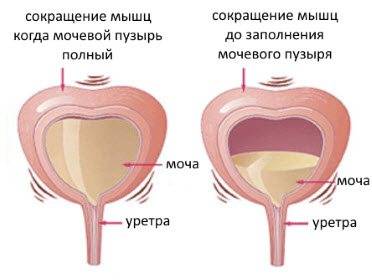
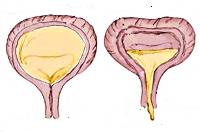
- Гипертонический. Характеризуется незначительным количеством выделяемой мочи при частых позывах, болезненным гипертонусом органа.
- Гипотонический. Для него характерно переполнение мочевого пузыря и невозможность мочеиспускания.
Учитывая то, что любой вид данной патологии для пациента становится тяжелым потрясением, признаки нейрогенного мочевого пузыря дополняются психическим расстройством.
Какой врач лечит нейрогенный мочевой пузырь
У взрослых нейрогенный мочевой пузырь лечит врач-уролог. У детей — терапевт и педиатр. Могут понадобиться консультации невролога и психолога.
Диагностика нейрогенного мочевого пузыря
Для правильной диагностики нейрогенного мочевого пузыря важное значение имеет ежедневный учет больным объема выделяемой урины и частоты мочеиспусканий. Первичный диагноз ставится врачом-урологом после осмотра пациента
Для его подтверждения назначаются инструментальные исследования и анализы на нейрогенный мочевой пузырь.
Методы диагностики
Проводятся следующие диагностические мероприятия:
- цистоскопия, МРТ, экскреторная урография, УЗИ мочевыделительной системы, урофлоуметрия, профилометрия;
- неврологические исследования спинного и головного мозга: МРТ, КТ, электроэнцефалография, рентгенография;
- дифференциальная диагностика;
- лабораторные исследования: анализ крови и мочи (общий и биохимический), анализ мочи на инфекции, по Зимницкому, по Нечипоренко.
Схема лечения нейрогенного мочевого пузыря
Как лечить нейрогенный мочевой пузырь, решают совместно уролог и невролог с учетом анамнестических сведений, результатов диагностических исследований и возрастных особенностей больного. Самолечение исключено.
Основные методы лечения и противопоказания
Лечение нейрогенного мочевого пузыря комплексное и проводится медикаментозными, немедикаментозными и хирургическими средствами.
- Медикаментозная терапия предусматривает применение антидепрессантов, адреноблокаторов, антагонистов кальция, внутрипузырные инъекции Капсаицина, Резинфератоксина.
- Немедикаментозная терапия представлена лечебной физкультурой, психотерапией, сбалансированным питанием.
- Хирургическое вмешательство проводится при необходимости установки цистостомического дренажа, увеличения вместительности мочевого пузыря, эвакуации мочи.
Повышению эффективности лечения способствует физиотерапия: сеансы электростимуляции, лазеротерапии, тепловые аппликации.
Возможные осложнения
Несвоевременная диагностика и запоздалое лечение чреваты следующими осложнениями нейрогенного мочевого пузыря: психическими расстройствами, застоем мочи, нарушением работы почек, уремией с последующим заражением крови токсинами. Невозможность сходить в туалет при переполненном мочевом пузыре приводит к разрыву мочевого пузыря и заражению крови.
Меры профилактики нейрогенного мочевого пузыря
Профилактика нейрогенного мочевого пузыря подразумевает полноценное питание с исключением острых и жирных блюд, отказ от курения и употребления алкоголя, предупреждение переохлаждения, своевременное выполнение всех предписаний врача.
Диагностика
Для диагностирования нейрогенной слабости мочевого резервуара используют ряд исследований. Обязательны:
- анализы крови — клинический, биохимический;
- анализы мочи: по Зимницкому, Нечипоренко, бакпосев;
- МРТ и КТ, рентгеноскопия с контрастом;
- сфинктерометрия;
- УЗИ почек и мочевого;
- урофлоуметрия;
- цистометрия;
- экскреторная или обзорная урография;
- энцефалография головного мозга.
Разновидность нейрогенной патологии определяют с помощью замера спонтанных суточных мочеиспусканий. Продолжительность теста — несколько дней.

Помимо консультаций у нефролога либо уролога, ребенку назначается обстоятельная беседа с психологом.
Нейрогенная дисфункция нижних мочевыводящих путей у взрослых: клинические рекомендации, протоколы лечения

Автономная дизрефлексия – это внезапная и усиленная реакция вегетативной нервной системы на различные стимулы у пациентов с травмой или нарушением функции спинного мозга на уровне T6 сегмента или выше него. Она определяется как повышение систолического артериального давления> 20 мм рт. ст.
от исходного уровня.
Автономная дизрефлексия может сопровождаться симптомами (головная боль, нечеткое зрение, заложенность носа, пилоэрекция, гиперемия лица, повышенное потоотделение выше уровня поражения (вазодилатация), бледность и холодная кожа (вазоконстрикция) ниже уровня поражения или бессимптомно.
Асептическая периодическая катетеризация – это периодическая катетеризация, которая выполняется с соблюдением стерильных условий. Предполагает дезинфекцию гениталий, применение стерильных катетеров и инструментов/перчаток.
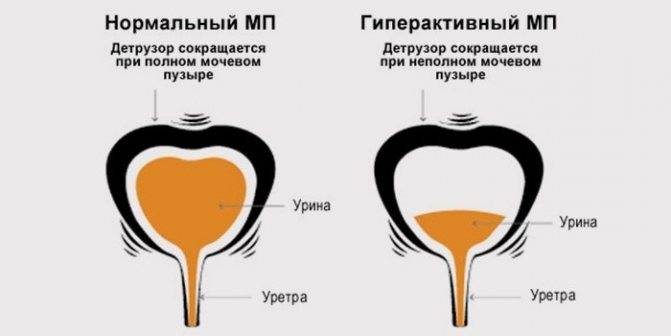
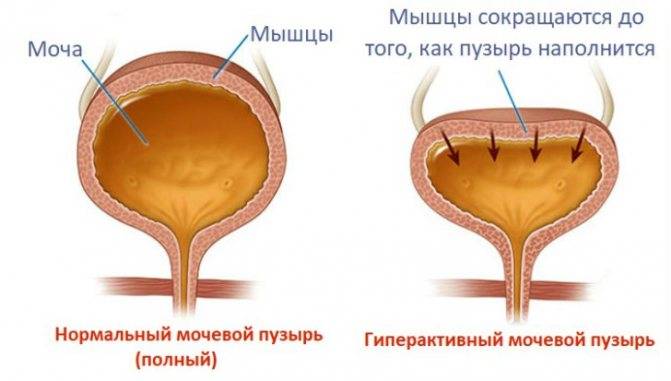
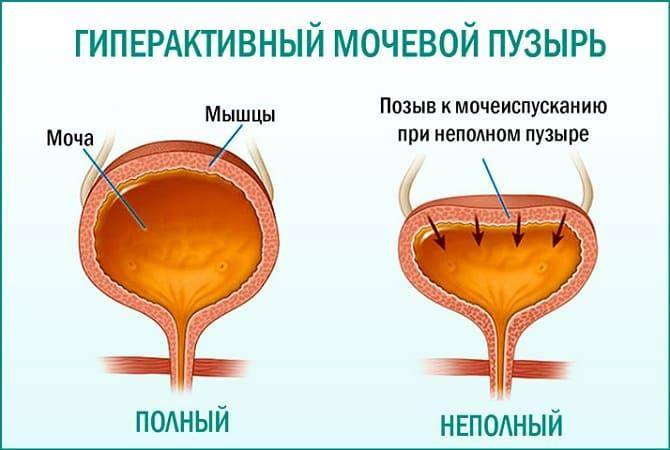
Гиперактивный мочевой пузырь (также ургентный синдром или синдром ургентности-учащенного мочеиспускания) – это синдром, включающий в себя несколько симптомов, таких как ургентность, обычно в сочетании с учащенным мочеиспусканием и ноктурией, иногда сопровождаемая недержанием мочи.
Дневник мочеиспусканий – это регистрация времени и объемов мочеиспускания, эпизодов НМ, использования прокладок, а также прочей информации, включая потребление жидкости, степень ургентности и недержания мочи (НМ).
Катетеризация – это техника опорожнения мочевого пузыря или кишечного резервуара для мочи, предполагающая использование катетера.
Недержание мочи – это любая непроизвольная утечка мочи.
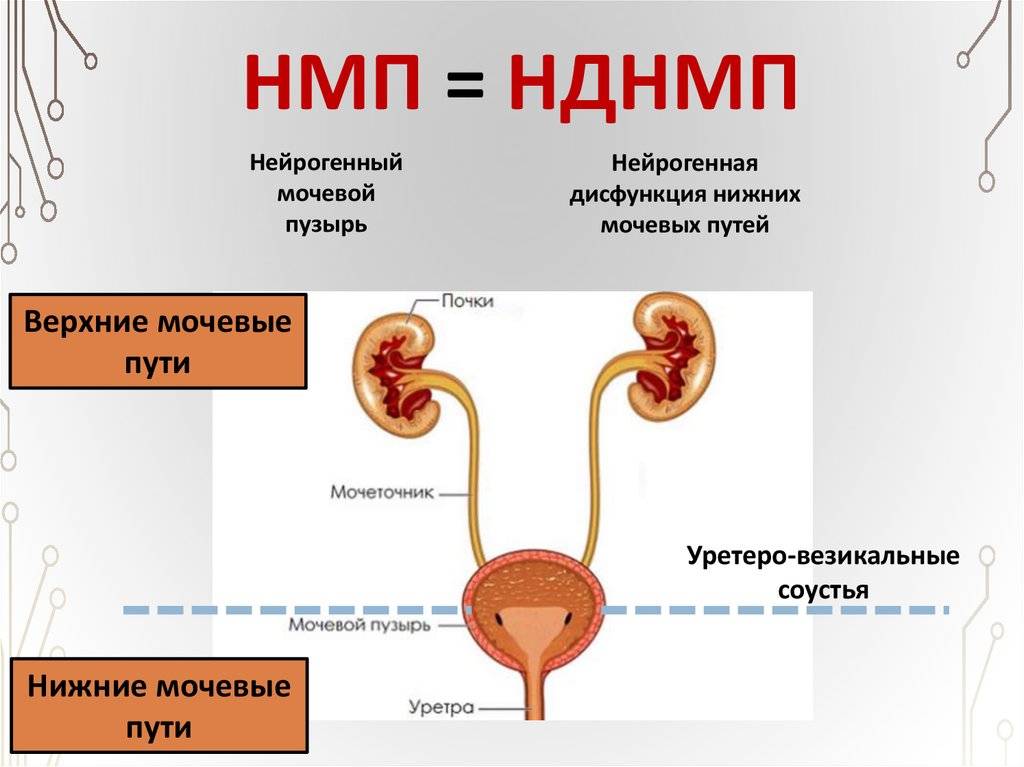
Нейрогенная дисфункция нижних мочевыводящих путей (НДНМП) – это нарушение функции нижних мочевыводящих путей, развивающееся вторично к подтвержденному нарушению иннервации.
Периодическая катетеризация – это опорожнение мочевого пузыря или мочевого резервуара при помощи катетера с последующим его удалением. Может выполняться в виде «самокатетеризации», когда манипуляция осуществляется самим пациентом, либо выполняется другим лицом (врачом, медсестрой или родственником).
Периодическая самостоятельная катетеризация (самокатетеризация) – это катетеризация мочевого пузыря, которая выполняется самим пациентом.
Повреждение спинного мозга полное – это отсутствии сенсорной и/или двигательной иннервации в самом нижнем крестцовом сегменте.
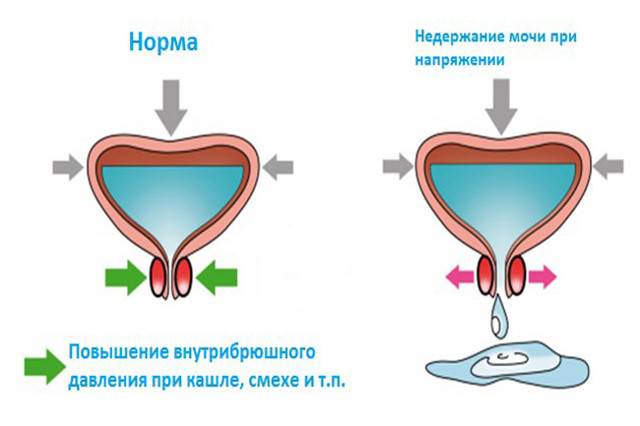
Стрессовое недержание мочи – это непроизвольное выделение мочи из уретры при физическом усилии, чихании и/или кашле.
Ургентное недержание мочи – это непроизвольное выделение мочи из уретры, сопровождаемая ургентным, повелительным позывом к мочеиспусканию.
Чистая периодическая катетеризация – это проведение катетеризации мочевого пузыря с соблюдением «чистых» условий. Предполагает использование одноразовых или многоразовых катетеров.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств |
| 1 | Собран анамнез, в том числе включающий в себя информацию о начале неврологического заболевания, появлении урологических симптомов с акцентом на ранее имевшиеся или сохраняющиеся симптомы, включая функцию мочеиспускания, кишечника, сексуальную функции | 4 | C |
| 2 | Заполнен дневник мочеиспусканий и проведен его анализ у пациентов с сохраненным мочеиспусканием | 3 | B |
| 3 | Выполнена оценка рефлексов в урогенитальной зоне, в особенности бульбокавернозного рефлекса и анального рефлекса | 5 | C |
| 4 | Выполнено комплексное уродинамическое обследование | 1 | A |
| 5 | Назначена медикаментозная терапия ургентного недержания мочи и гиперактивности детрузора | 1 | A |
| 6 | Пациентам, которые не могут полностью опорожнить мочевой пузырь, назначена периодическая катетеризация мочевого пузыря, проведено обучение пациента самостоятельной катетеризации мочевого пузыря | 3 | B |
| 7 | При ургентном недержании мочи, рефрактерном к приему медикаментов, или при выраженных побочных эффектах выполнено внутридетрузорное введение ботулинического токсина | 2 | A |
| 8 | Отсутствие гнойно-септических осложнений в период госпитализации и отсутствие повторных операций за время госпитализации | 5 | C |