МЫШЦЫ РУК
Как справиться с болями в спине?
Лечение гангрены нижних конечностей при диабете
 Современные методы терапии сахарной гангрены уже давно шагнули вперед и основываются на результатах последних научных исследований и открытий в области борьбы с проявлением осложненных форм сахарного диабета. Подобного рода лечение условно разделяют на консервативное, когда используется исключительно медикаментозная терапия лекарственными средствами без оперативного вмешательства и хирургическое. Последние манипуляции включают в себя местную санацию раневой поверхности и воспаленных тканей, либо же частичную ампутацию ноги.
Современные методы терапии сахарной гангрены уже давно шагнули вперед и основываются на результатах последних научных исследований и открытий в области борьбы с проявлением осложненных форм сахарного диабета. Подобного рода лечение условно разделяют на консервативное, когда используется исключительно медикаментозная терапия лекарственными средствами без оперативного вмешательства и хирургическое. Последние манипуляции включают в себя местную санацию раневой поверхности и воспаленных тканей, либо же частичную ампутацию ноги.
В целом же врачи хирурги применяют следующие способы избавления пациентов от признаков диабетической гангрены:
внутримышечное и внутривенное введение антибактериальных препаратов широкого спектра действия, чтобы патогенная микрофлора присутствующая в язвенном образовании, не увеличивала свою популяцию и не усугубляла и без того острую клиническую картину недуга (вид антибиотика подбирается индивидуально в каждом конкретном случае);
переливание крови (эффективно в тех случаях, когда гангрена достигла 4 стадии и в крови больного обнаружено избыточное количество токсинов, отравляющих организм, а также угрожающих заражением крови);
внутривенные капельницы с введением препаратов, обеспечивающих быструю очистку лимфатической жидкости и крови от ядовитых веществ, образующихся в результате гниения плоти нижней конечности;
употребление витаминных и минеральных комплексов, стимулирующих более активную деятельность клеток иммунной системы, что крайне важно при наличии острой формы воспалительного процесса в тканях ноги;
подкожное введение и корректировка доз инсулина, чтобы уменьшить уровень глюкозы в крови больного (это основная и главная задача, дабы в дальнейшем кристаллы сахара еще больше не забивали сосуды, провоцируя клиническое усугубление болезни);
нанесение местных противовоспалительных и антисептический мазей, которые обеспечивают более ускоренное заживление раны и регенерацию поврежденных тканей;
внутривенное введение обезболивающих средств, большинство из которых являются сильнодействующими наркотическими препаратами (только медикаменты данной категории способны на непродолжительный период времени купировать болевой синдром и облегчить страдания больного сахарным диабетом с признаками гангренозного поражения стопы);
хирургическое вскрытие гнойного образования, частичное иссечение отмерших мягких тканей, которые приобрели багровый или черный оттенок и больше не питались кровью.
 При своевременном обращении за медицинской помощью врачам удается обеспечить сохранение конечности исключительно за счет того, что в условиях операционного зала хирург с помощью медицинского инструментария выполняет очистку раневого образования от патогенной микрофлоры и оставляет только те ткани, которые показывают живую динамику. Крайним методом лечения является ампутация части нижней конечности, которая не может быть сохранена по объективным причинам, установленным в ходе проведения диагностических мероприятий. Есть и народные методы лечения гангрены, но мы не рекомендуем вам заниматься самолечением при таком серьезном диагнозе.
При своевременном обращении за медицинской помощью врачам удается обеспечить сохранение конечности исключительно за счет того, что в условиях операционного зала хирург с помощью медицинского инструментария выполняет очистку раневого образования от патогенной микрофлоры и оставляет только те ткани, которые показывают живую динамику. Крайним методом лечения является ампутация части нижней конечности, которая не может быть сохранена по объективным причинам, установленным в ходе проведения диагностических мероприятий. Есть и народные методы лечения гангрены, но мы не рекомендуем вам заниматься самолечением при таком серьезном диагнозе.
Причины поражения нижних конечностей при диабете
Основной фактор развития – это длительно повышенный уровень глюкозы крови. Ее молекулы травмируют сосудистую стенку, нервные волокна (ангиопатия, нейропатия), а кровь приобретает избыточную вязкость.
В результате проходимость артерий и чувствительность нижних конечностей снижаются. Мелкие травмы на этом фоне становятся причиной длительно незаживающих язв. При проникновении инфекции ферменты бактерий разрыхляют более глубокие ткани, помогая распространению гноя. Они взывают и гибель клеток – некроз.
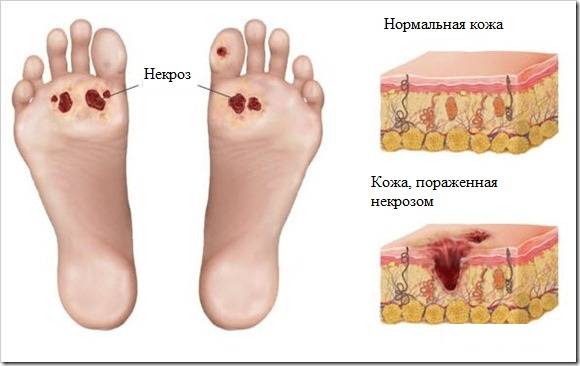
Второй причиной развития омертвения тканей становятся изменения опорной поверхности. Суставы и кости повреждаются из-за связывания белков с глюкозой, недостаточной иннервации. Так как голеностоп несет самую высокую нагрузку при ходьбе, то возникают деформации с перераспределением давления – подвывихи, сдавления тканей, ограничение подвижности.
Риск развития диабетической стопы и гангрены повышен при наличии дополнительных факторов риска:
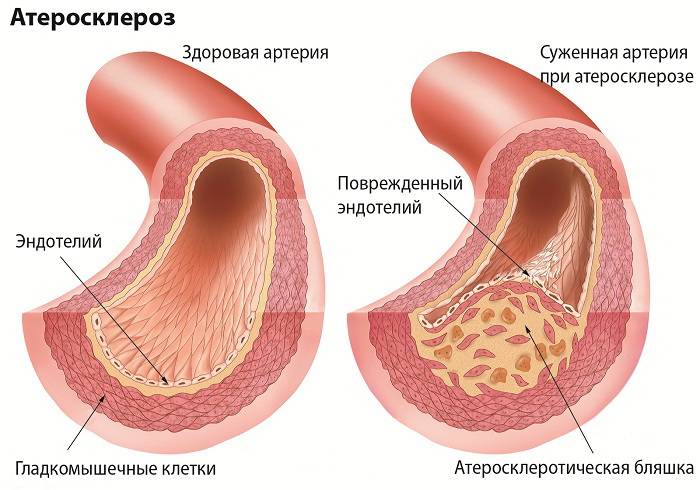
- обширный атеросклероз, избыточное потребление жира, нарушения липидного обмена – холестериновые бляшки перекрывают приток крови по артериям среднего и крупного калибра;
- артериальная гипертензия – высокое давление вызывает уплотнение, жесткость стенок артерий;
- алкоголизм – происходит быстрое разрушение нервных волокон;
- курение – провоцируют устойчивый сосудистый спазм;
- снижение иммунитета – облегчает проникновение и распространение инфекции;
- венозная недостаточность, варикоз нижних конечностей – нарушен отток крови, выведение продуктов обмена, отечные ткани сдавливают артерии;
- ожирение – создает дополнительную нагрузку на суставы, способствует прогрессированию атеросклероза, диабета и гипертонии;
- сердечная недостаточность – замедлено движение крови из-за низкой насосной функции сердца, имеются застойные явления, отеки.
Ускоренное развитие обширной гангрены вызывают:
- отсутствие лечения,
- пренебрежение правилами питания,
- асоциальный образ жизни,
- истощение,
- авитаминоз,
- переохлаждение,
- анемия.

Классификация
Различают несколько видов диабетической стопы, в зависимости от тех нарушений, которые происходят в организме больного.
- Ишемическая диабетическая стопа. При ишемической диабетической стопе нарушает кровоснабжение пациента. Кровь плохо циркулирует по сосудам ног, в результате чего стопа становится отёчной. Изменяется цвет кожи на ногах, а во время ходьбы пациент испытывает сильные боли. Язвы у такого больного имеют неровные края. Обычно язвы располагаются на пальцах ног, на прикосновение реагируют болезненно, но пульсация отсутствует. Вследствие нарушения кровообращения кожа на стопах у пациентов бледная, а на ощупь они холодные. Язвы не сопровождаются развитием мозолей.
- Нейропатическая диабетическая стопа. Такой вид стопы характеризуется нарушением нервных окончания ног пациента. Тактильная чувствительность ухудшается, кожа начинает трескаться и ссыхаться. Возможно развитие плоскостопие и сопутствующих ортопедических болезней. Язвы у такого больного имеют ровные края. Болезненных ощущений нет, а пульсация нормальная. Чаще всего такие язвы располагаются на подошвах стоп. У пациентов снижается чувствительность, а кровоток усиливается. Цвет видоизменяется в сторону красного, стопа горячая но ощупь.
- Смешанная форма. Характеризуется комбинацией признаков нейропатической и ишемической форм и проявляется поражением и нервов, и сосудов. Ведущие симптомы зависят от того, какое звено патогенеза выражено в большей степени. Эта форма заболевания особенно опасна, поскольку болевой синдром в данном случае выражен слабо или же отсутствует вообще – больные не всегда спешат обращаться за помощью («ведь не болит же») и приходят к врачу лишь тогда, когда язва достигла больших размеров и в тканях развились необратимые, не поддающиеся медикаментозному лечению изменения.
Гангрена ноги при сахарном диабете на начальной стадии: фото, лечение
При сухой гангрене обычно нет особых беспокойств относительно жизни пациента, ее несложно определить визуально, стопа отличается по цвету и объему от неповрежденных участков кожи. Никаких посторонних запахов на конечностях не присутствует. Сухая гангрена может развиться у больного, который борется с сахарным диабетом не менее 5-7 лет. В этот момент организм способен активировать свои защитные функции и способствовать заживлению ран. Сухая гангрена поражает, прежде всего, несколько пальцев ноги, но отмирающая ткань не инфицирована. Удаляют сухую гангрену чаще всего для того, чтобы она не переросла во влажную, более серьезную по своим симптомам.
При влажной гангрене ноги избежать ампутации ноги невозможно, потому как анаэробные микробы быстро поражают все здоровые ткани. Ткань пораженной стопы приобретает коричневый цвет и явный трупный запах. Если анаэробные микробы поразили только большой палец ноги, удаляют всю стопу. Если поражена стопа, то удаляют ногу до колена.
Сначала пробуют провести лечение без хирургического вмешательства. Больной должен уменьшить нагрузки на нижние конечности. Также проводят витаминную терапию, стараясь побудить организм к самоизлечению. Больной должен принимать назначенные антибиотики, для того, чтобы инфекция не распространялась на здоровые участки кожи.
Хирургический метод лечения влажной стопы включает в себя также прочищение сосудов и артерий от тромбов. В настоящее время эта операция может производиться при помощи зонда, что особенно положительно сказывается на больном, так как его организм плохо способен к восстановлению поврежденных тканей.
Больным проводят переливание крови и очищение от зараженных участков тканей.
Профилактика заболевания диабетической стопы на самом деле очень проста. Следует регулярно следить за кожей стоп, избегать трещин, царапин и ран. Стараться регулярно смазывать кожу полезными маслами. Нужно носить удобную обувь, которая не стесняла бы движений стопы, не способствовала натиранию мозолей. Ткань носков должна быть максимально легкой, дышащей.
При желании и регулярной заботе о своем здоровье таких страшных последствий сахарного диабета, как диабетическая стопа можно избежать. Главное, правильно подобрать лечащего специалиста, который сможет грамотно назначить рекомендации, и постоянно следовать им. Ведь лучше вас никто не сможет позаботиться о вашем здоровье.
Не забывайте регулярно сдавать анализы на измерение крови в сахаре. И при небольшом изменении нужно сразу же обращаться к врачу, который сможет проконсультировать и при необходимости назначить диету. Анализы нужно сдавать каждые 4 месяца. Необходимо проверить, в каком состоянии находится поджелудочная железа, ее способность вырабатывать инсулин. Также сдают анализы мочи, чтобы проверить состояние почек. При необходимости назначают медикаментозную терапию для поддержания здоровья остальных органов.
The following two tabs change content below.
- Как связано состояние печени и употребление сахара — 19.03.2019
- Симптомы и лечение стероидного диабета — 10.02.2019
- Как правильно нужно питаться при диабете — 08.01.2019
Лечение народными средствами
Если диабетическая стопа не имеет предпосылок к развитию гангрены, то можно применить лечение народными средствами. Так как при гангрене единственное эффективное хирургическое вмешательство в виде ампутации пораженного участка конечности.
Так как это заболевание может привести к серьезным последствиям, то проконсультируйтесь с лечащим врачом перед началом применения народных средств.
Лечение народными средствами при этом заболевании только местное. Их действие должно быть очищающим и обезвреживающим. Наиболее эффективное применение сосудорасширяющих травяных сборов, действие которых направлено на разжижение крови и улучшение микроциркуляции мелких сосудов.
Черника
Рекомендуется употреблять ягоды черники. Они не только снизят уровень сахара, но и активизируют все обменные процессы организма. Это способствует ранозаживлению и стимулированию работы периферийных нервных окончаний. В день можно съедать до 400 г ягод. Дополнит эффект действия выпиваемый чай, заваренный из листьев этого растения.
Репейник
Широко используется для заживления ран листья репейника. В весенне-летнее время используется свежее только что сорванное растение, а в другие периоды можно применять сухую смесь. Листья прикладываются к пораженной стопе. Перед этим нога должна быть тщательно вымыта. Смену повязки проводят дважды в день.
Масло гвоздики
В некоторых случаях может помочь масло гвоздики. Его свойство заживлять раны помогает при диабетической стопе. Такое масло можно приобрести в аптеке.
Кефир
Ускоряется заживление ран нанесением на них обычного кефира. На вымытую ногу наносится небольшой слой этого продукта. Сверху можно присыпать порошком, приготовленным из высушенных можжевеловых иголок. Витамины и эфирные масла, содержащиеся в иголках, ускорят процесс заживления.
Йод
При всех положительный качествах йода, оказывающих на раны для их заживления, применять его при диабетической стопе категорически не рекомендуется. Не действует надлежащим образом и другие спиртосодержащие настойки, в том числе и зеленка.
Мази
Применение мазей при лечении язв диабетической стопы также не рекомендуется. Вязкая структура может препятствовать оттоку жидкости, которая выделятся из раны и служить средой для размножения бактерий. Поэтому лучше не пользоваться ими, даже если они эффективно лечат раны у людей не больных диабетом.
Симптомы
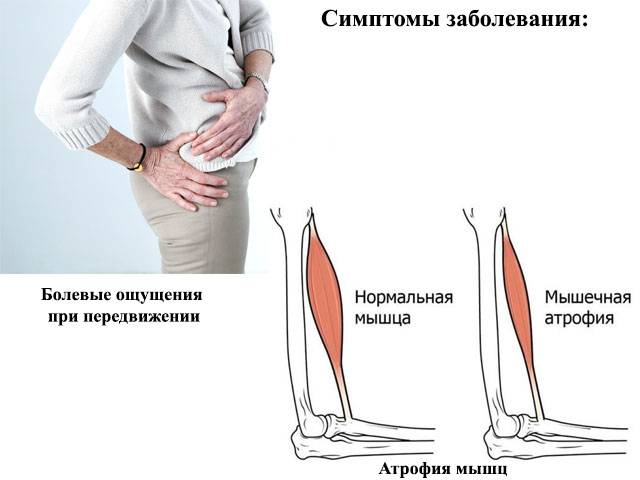
Симптомы обычно проявляются по-разному, однако есть некоторые общие:
- нарушается работа конечностей, движения сопровождаются болью или хромотой;
- подвижность конечностей ограничивается;
- возникает атрофия мышц;
- заболевание развивается быстро.
Эффективное лечение сухой гангрены народным методом
Обработайте рану 3-процентной перекисью водорода, смажьте облепиховым маслом (если гангрена мокрая – имеется гной – вместо масла используйте березовый деготь). Приложите кусочек бинта. Сверху разместите марлевый тампон, смоченный смесью меда с рыбьим жиром (10 чайных ложек и аптечный пузырек соответственно). Забинтуйте. На ночь можно зафиксировать эластичным бинтом в виде сетки. Когда повязка высохнет, следует поменять ее. После снятия старой повязки дайте коже подышать минимум 15 минут и можно накладывать новый компресс в той же последовательности. Смесь меда и рыбьего жира храните в холодильнике, перед применением подержите при комнатной температуре, но не на солнце.
Облепихой лечат сухую гангрену
Общие сведения
Люмбалгия вертебральная – медицинский термин, используемый для обозначения боли поясницы, вызываемой разными факторами и причинами. Она может возникать резко или усиливаться постепенно, быть простреливающей, жгучей, давящей, распирающей и т.д. Зачастую неприятные ощущения становятся настолько сильными, что приковывают больного к постели, снижают амплитуду движений.
Позвоночник человека – сложная система, состоящая из дисков, сухожилий, мышц, нервных окончаний. Повреждение любой из этих структур влечет возникновение болевого синдрома.
Диабетическая стопа
Одним из самых опасных и трудноизлечимых осложнений сахарного диабета является диабетическая стопа. Она возникает спустя десятилетия после начала заболевания и в той или иной форме встречается у большинства больных диабетом. Это осложнение развивается вследствие характерного для диабета нарушения кровоснабжения и иннервации тканей конечности. Воздействуя на мягкие ткани, суставы и кости, диабетическая ангио- и нейропатия приводит к их отмиранию. В результате диабетическая стопа зачастую влечет за собой ампутацию конечности.
Синдром диабетической стопы — явление комплексное. Оно состоит из:
- поражения артерий малого и сверхмалого диаметра;
- повреждения нервных волокон;
- прогрессирующего атеросклероза сосудов;
- разрушения костной ткани;
- снижение устойчивости к инфекциям;
- нарушению процессов заживления и восстановления тканей.
Симптомы диабетической стопы
На первых порах признаки диабетической стопы выглядят несерьёзными. Чувство жжения, «беганья мурашек», покалывания и онемения стоп многие больные оставляли без внимания, тем самым позволяя синдрому диабетической стопы прогрессировать, что приводит в итоге к печальным последствиям.
В результате больные диабетом теряют чувствительность ног. А раз так, травмы стоп становятся практически неизбежными. И это приводит к опасным осложнениям. Пониженный иммунитет провоцирует развитие инфекций, поэтому раны гноятся, воспаляются и долго заживают.
Специалисты различают три формы синдрома диабетической стопы:
- ишемическая форма — преобладают нарушения кровообращения. Характерны боли, формируются язвы;
- нейропатическая форма характеризуется диабетическим повреждением периферических нервов, снижением чувствительности;
- нейроишемическая, смешанная — объединяет симптомы двух вышеперечисленных форм диабетической стопы.
Только цифры
Диабетическая язва стопы — самая частая причина госпитализации людей с диабетом в мире.
Чаще всего синдром диабетической стопы встречается у пациентов в возрасте старше 40 лет.
Ампутации нижних конечностей у больных сахарным диабетом производятся в 17-45 раз чаще, чем у лиц, не страдающих диабетом. При этом 6-30% больных после первой ампутации подвергаются ампутации второй конечности в течение 1-3 лет, через 5 лет — 28-51%.
Диагностика синдрома диабетической стопы включает в себя исследование тактильной и температурной, а также вибрационной чувствительности; измерение давления в артериях ног, рентгенологическое исследование костей стопы, проведение ангиографии сосудов; исследование выделений из ран на бактерии; развернутый анализ крови.
Лечение диабетической стопы
Поскольку диабетическая стопа развивается на фоне сахарного диабета, в первую очередь, необходимо нормализовать углеводный обмен. Пациент должен находиться под наблюдением эндокринолога, строго выполнять его назначения самостоятельно контролировать уровень глюкозы крови. При наличии язв пациенту назначаются антибиотики, длительность их приема составляет от двух недель до нескольких месяцев. Чтобы разгрузить больную ногу, используются костыли, коляски или ортопедическая обувь. Для улучшения состояния сосудов при лечении диабетической стопы нужно регулярно ходить, принимать спазмолитики и витамин В, проходить сеансы физиотерапии. Зачастую назначаются средства для повышения иммунитета.
Тем не менее, прогрессирование синдрома диабетической стопы даже при правильном лечении далеко не всегда можно остановить. До сих пор развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75% случаев приводит к ампутациям.
| В нашей клинике применяются самые современные малоинвазивные методы рентгенангиохирургического, эндовазального лечения синдрома диабетической стопы. Баллонная дилатация пораженных диабетом артерий голени позволяет остановить инфекционный процесс, заживить язвы и избежать диабетической гангрены и ампутации на 1-3 стадиях заболевания. Восстановление проходимости артерий голени у больных с уже начавшейся диабетической гангреной (4-5 стадии) дает возможность ограничить объём операции удалением только необратимо пораженных тканей стопы (чаще всего — одного или двух пальцев), избежать «высокой» ампутации и сохранить ногу. |
Гангрена: что делать, и как лечить?
Влажная гангрена подразумевает исключительно два способы терапия. В первом варианте доктор пытается справиться посредством медикаментозных препаратов, чтобы восстановить конечностей пациента, и не допустить ампутации.
Во втором случае, лечение рекомендуется посредством хирургического вмешательства. Как показывает медицинская практика, именно данный вариант наиболее эффективный и результативный.
На начальной стадии заболевания в организм пациента вводится огромный объем жидкости – подкожно, внутривенной и внутримышечно. Обычно в качестве жидкости врач использует глюкозу, изотонический раствор, заменители крови. Чтобы снизить болезненные ощущения, доктор назначает мази и крема, оказывающие обезболивающий эффект.
Омертвевшие клетки удаляются посредством операции. После вмешательства, пациенту рекомендуют принимать огромное количество антибиотиков.
Лечение болезни может проводиться такими методами:
- Микрохирургическая процедура. Для вмешательства врач применяет такие инструменты, который способны проникнуть в сосуд крови, толщиной не больше 2 миллиметров и «раздвинуть» его до требуемого размера.
- Ангиопластика и стентирование. В данном случае в сосуды устанавливаются малого размера «баллончики», которые их расширяют, вследствие чего восстанавливается полноценная циркуляция крови. Делать такую процедуру необходимо в стерильных условиях, и только в современных клиниках.
Если стадия болезни запущена, и кроме ампутации, выхода нет, доктор старается максимально снизить уровень ампутации. То есть, нога человека ампутируется не полностью, а к той части, которая осталась, применяются все вышеописанные способы лечения.
Многие пациенты интересуются, сколько живут люди при таком диагнозе? В целом можно сказать, что при правильном и адекватном лечении, и даже при ампутации, в 50% ситуаций удается остановить некроз тканей, и человек будет полноценно жить.
Стоит отметить, что даже на начальной стадии болезни, нельзя заниматься самолечением, никакие мази и гели не восстановят полноценное кровообращение, ситуация только ухудшится.
Помимо этого, доктор рекомендует принимать различные витаминные комплексы и прочие препараты, помогающие восстановить иммунную систему человека, повысить его природные защитные силы.
Сколько же длится лечение? Точного ответа не существует, лечение и его продолжительность зависят от состояния пациента, стадии недуга, а также от диагнозов, которые включает в себя его история болезни.
Всё о заболевании
Эту болезнь ещё называют инфарктом сустава. Она влечёт изменения хрящей сустава и нарушение его функций. Главная причина – нарушенное кровоснабжение, которое приводит к тому, что ткани не получают питания и омертвевают. Наблюдаются дегенеративные или дистрофические изменения скелета. Чем дольше развивается заболевание, тем серьёзней его последствия.
Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
К осложнениям, развивающимся на фоне поражения нервов и сосудов, относятся:
- кожные и костные инфекции;
- деформация суставов и костей стопы;
- язвы;
- гангрена.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
Язвы
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.
Лечение гангрены при сахарном диабете
Традиционно диабетическая гангрена лечится двумя способами:
- Консервативным;
- Хирургическим.
Консервативное лечение ставит перед собой следующие цели:
- Компенсировать сахарный диабет;
- Пресечь распространение инфекции (антибактериальная терапия);
- Восстановить защитные силы (терапия витаминами и минералами).
- Снизить нагрузку на ноги.
Хирургическое лечение обычно рекомендовано, если выявлена влажная диабетическая гангрена. Пораженные гниением ткани вырезают, прилегающие ткани чистят.
Параллельно проводится лечение антибиотиками и применяется восстанавливающая терапия.
В настоящее время гангрена при диабете не обязательно заканчивается потерей конечности. Разрабатываются современные методики, позволяющие в 95% избежать ампутации путем восстановления кровообращения в пораженных областях:
- Установка шунта. Обход закупоренного тромбом сосуда позволяет восстановить кровоток в пораженной области. Омертвевшие ткани отторгаются, язвы заживают.
- Установка стена. Для восстановления суженного сосуда используется специальная сеточка (стен). После ангиопластики, расширяющей суженный сосуд, установленный стен заменит стенки пораженной артерии. Кровоток восстановится.
- Удаление тромбов. Разработаны специальные аппараты, позволяющие “разбить” тромб и убрать его остатки из артерии.
Остановить развитие гангрены при диабетической стопе помогает метод гипербарической оксигенации. Больной помещается в специальную камеру, а его нога подвергается обработке чистым кислородом. Метод позволяет ускорить заживление язв.
Хорошо забытое старое – “биотерапия” при помощи личинок мух. Специально выращенных личинок помещают в труднозаживающие раны. Они “выедают” больные ткани; выделяемые ими вещества убивают бактерии и ускоряют заживление ран.
Больные сахарным диабетом должны постоянно следить за состоянием своих ног. Особенно это относится к больным вторым типом диабета. На начальной стадии заболевания гангрена при сахарном диабете может купироваться комплексом мер, направленных на борьбу с инфекцией и восстановлением кровообращения. Если процесс зашел далеко, нога до бедра посинела и “дурно” пахнет, только ампутация спасет вашу жизнь.