Особенности диагностики
Если у пациента предполагается рефлюкс эзофагит, его лечение возможно только после правильно поставленного диагноза
Диагностика занимает важное место, поскольку от нее зависит, как дальше лечить рефлюкс эзофагит, какие лекарства назначать больному

Диагностика состоит из таких мер:
- Беседа с пациентом. При сборе анамнеза врач выявляет характерные жалобы больного, продолжительность симптомов и степень их выраженности.
- Осмотр полости рта. Наличие пораженных зубов, воспаление слизистых наводит на мысль, что у пациента может развиваться рефлюкс.
- Пальпация.
- ФЭГДС — основной метод диагностики, от которой будет зависеть дальнейшее лечение. При этом пациенту через рот вводится тонкий оптоволоконный зонд. Проводится изучение состояния желудочных и пищеводных слизистых. С помощью новейших компьютерных технологий изображение выводится на экран. При рефлюкс эзофагите слизистая гиперемирована и окрашена в красные оттенки.
- Рентгенография проводится с применением специального контрастного препарата (сульфата бария). Взвесь не имеет ярко выраженного вкуса, нетоксична для человека. При рассматриваемой патологии будет видно перемещение бариевой взвеси в пищевод.
- Обследование кислотного показателя пищевода. При патологии он будет снижен, так как проникновение желудочного сока в пищевод «закисляет» его оболочки.
- Эзофагоманометрия оценивает нормальную сократительную деятельность нижнего сфинктера. Такой метод уточняет диагноз.
- Кардиограмма проводится с целью дифференциальной диагностики.
- Рентгенография органов грудной полости проводится для исключения патологий легких.
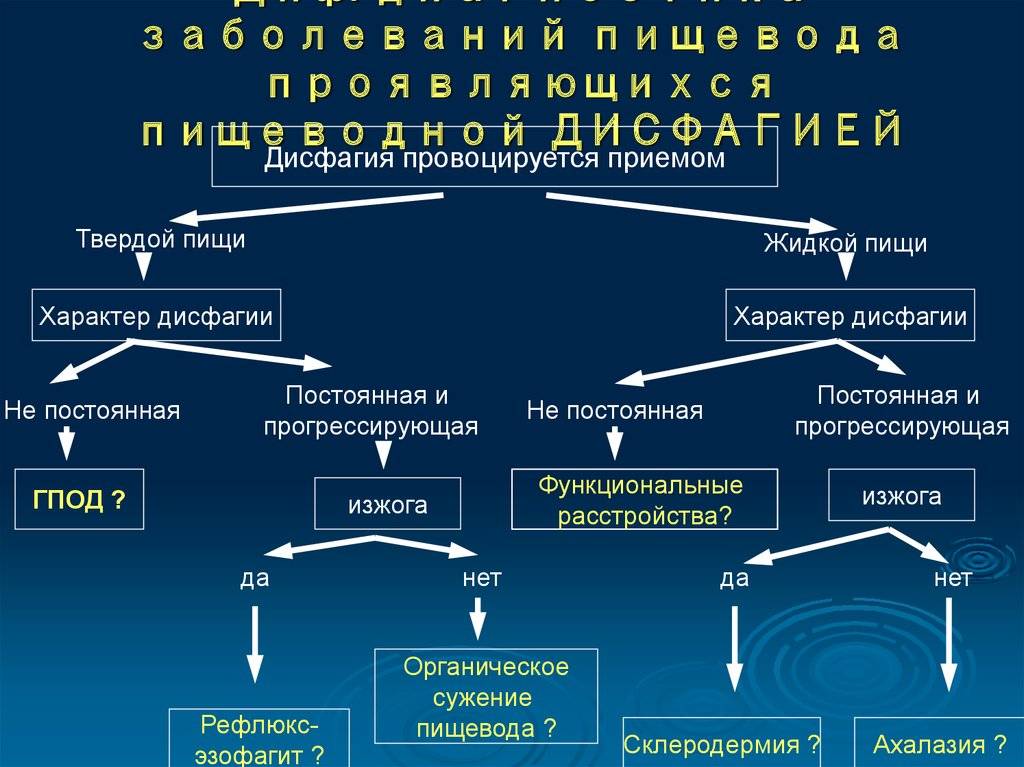
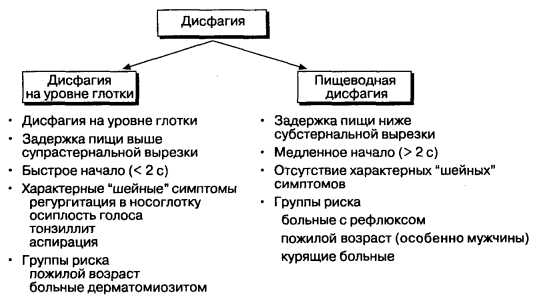
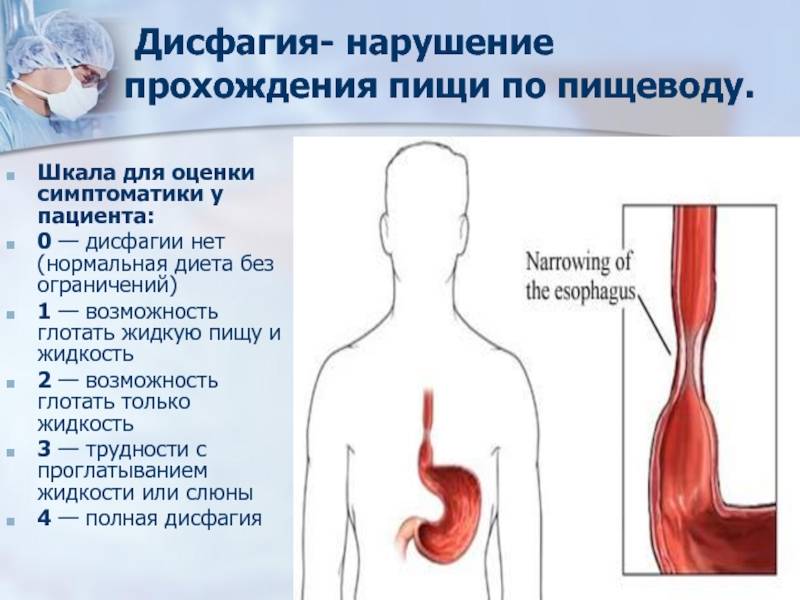
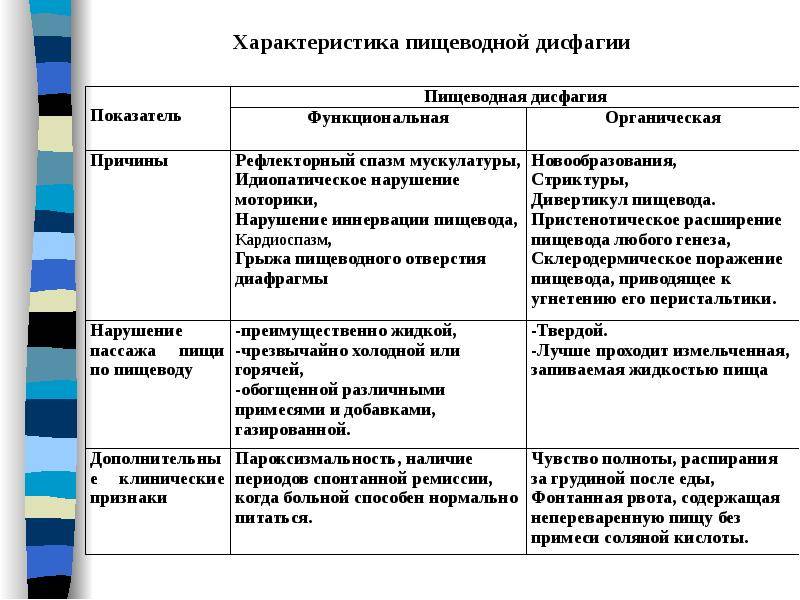
Диагностика дисфагии
Врач должен выяснить, в какой части пищевода возникает нарушение, сопровождается ли глотание болевым синдромом, есть ли кашель и изжога, насколько пациент теряет в весе, как долго длится приступ. Доктора должна интересовать консистенция пищи, которая способна вызвать дисфагию, если у пациента есть еще какие-то сопутствующие заболевания. Необходимо будет провести обследование глотки на предмет воспаления, проверить состояние щитовидной железы, выяснить, не страдает ли больной кардиомегалией, не отклонена ли трахея.
При необходимости следует сделать рентгенографию. Не лишней будет и эндоскопия, которая даст возможность детально осмотреть просвет пищевода, слизистую и верхние отделы двенадцатиперстной кишки. Если есть подозрение на нарушение моторики пищевода, то пациенту будет рекомендовано провести пищеводную манометрию. При ее проведении можно оценить работу верхнего и нижнего сфинктеров, а также проследить за перистальтикой пищевода.
Дисфагия приводит к аспирации в трахею, вследствие чего может возникнуть воспаление легких, которое со временем перейдет в хроническую стадию. Болезнь опасна недостаточным питанием и потерей веса.
Лечение гастроэзофагеального рефлюкса
- Давать пищу малышу чаще, но меньшими порциями.
- При аллергии исключить из рациона новорожденных и кормящей матери белки коровьего молока. Использовать для кормления специальные смеси, не имеющие в составе молочных белков, такие как Фрисопеп, Нутрилон Пепти. Эффект чаще достигается через три недели следования данной диете.
- Добавлять в рацион загустители или использовать готовые антирефлюксные смеси. В их состав входят вещества, тормозящие обратное поступление еды в пищевод. Этот вид питания включает в состав камедь рожкового дерева или крахмал (картофельный, кукурузный). Смеси, где загустителем выступает камедь – Нутрилак, Хумана Антирефлюкс, Фрисовом, Нутрилон; загуститель крахмал присутствует в детском питании марок NAN и Сэмпер Лемолак. Если младенец находится на грудном вскармливании, в сцеженное молоко добавляют загуститель, купить который можно в аптеке. Детям старше 2-х месяцев разрешается давать перед кормлением чайную ложку рисовой каши без молока, что способствует загущению съеденной пищи.
- После кормления обеспечить малышу пребывание в вертикальном положении минимум 20 минут. Для грудных детей подойдет ношение столбиком сразу после еды.
При отсутствии эффекта от таких мер понадобится применение лекарственных средств.
- Для нейтрализации желудочной кислоты и ослабления ее вреда на слизистую оболочку пищевода используют антациды (Маалокс, Фосфалюгель), энзимы (Протоникс).
- Для ускорения пищеварения и укрепления пищеводного сфинктера разработаны препараты Реглан, Пропульсид.
- Устранению проявлений изжоги у младенца способствует приём альгинатов.
- Снижение выработки желудочной кислоты вызывают ингибиторы протонной помпы (Омепразол).
- Блокаторы Н-2 гистамина (Пепсид, Зантак).
Если такое лечение не принесло заметных улучшений и состояние отягощено наличием дивертикулов или грыж пищевода, возникнет необходимость в хирургическом вмешательстве. Данная операция носит название фундопликация и заключается в формировании нового желудочно-пищеводного сфинктера. Пищевод удлиняется и соединяется с входом в желудок специальным мышечным кольцом. Процедура позволяет свести на нет приступы патологического рефлюкса.
Определить целесообразность хирургической операции помогут следующие методы диагностики:
- Рентген с барием позволяет проанализировать работу верхнего отдела пищеварительной системы.
- 24-часовой pH-мониторинг заключается в помещении тонкой трубки в пищевод для исследования кислотности и степени серьезности срыгиваний.
- Эндоскопия пищевода и желудка позволяет определить наличие язв, эрозий, отёка слизистой оболочки органов.
- Сфинктероманометрия предоставляет данные о работе органа, соединяющего пищевод с желудком. Изучается степень закрытия сфинктера после приёма пищи, что напрямую связано с эпизодами рефлюкса.
- Изотопное исследование позволяет определить движение пищи по верхней части пищеварительной системы у ребёнка.
Если осложненный желудочно-пищеводный рефлюкс начнет прогрессировать, есть опасность осложнений в виде гастроэзофагеальной рефлюксной болезни. Также существуют более серьезные, и даже угрожающие жизни последствия этого заболевания, такие как:
- невозможность принимать пищу из-за боли и дискомфорта, что приведет к потере массы тела и авитаминозу;
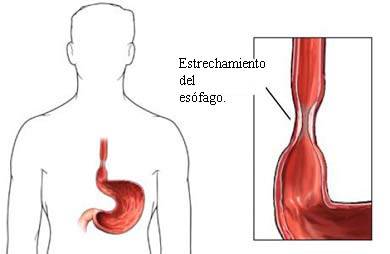
- эрозийные повреждения пищевода, его патологическое сужение, эзофагит (воспаление);
- попадание пищи в дыхательные пути, что способно вызвать удушье;
- кровоточивость и перфорация органа;
- перерождение клеток слизистой пищевода, что создает предпосылки к онкологическим заболеваниям.
В большинстве случаев гастроэзофагеальный рефлюкс у ребёнка до года не вызывает беспокойства у врачей, и нет необходимости его лечить, так как он бесследно проходит с возрастом. Если состояние продолжает повторяться у детей старше полутора лет, даже с уменьшением числа эпизодов, целесообразна консультация врача с последующим обследованием.
Гастроэзофагеальный рефлюкс у детей наблюдается обычно в первые несколько месяцев их жизни. Он проявляется в виде срыгивания и отрыжки воздухом после еды. Если у новорожденных он возникает не чаще двух раз в сутки и быстро проходит, то не стоит его бояться. Это нормальное явление. Если же кроха срыгивает часто и обильно, то рекомендуется как можно быстрее сказать об этом педиатру. Такой симптом может указывать на наличие у ребенка серьезных патологий.

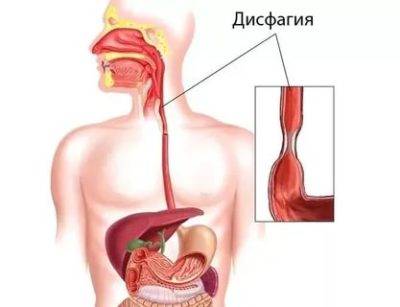
Дисфагия пищевода
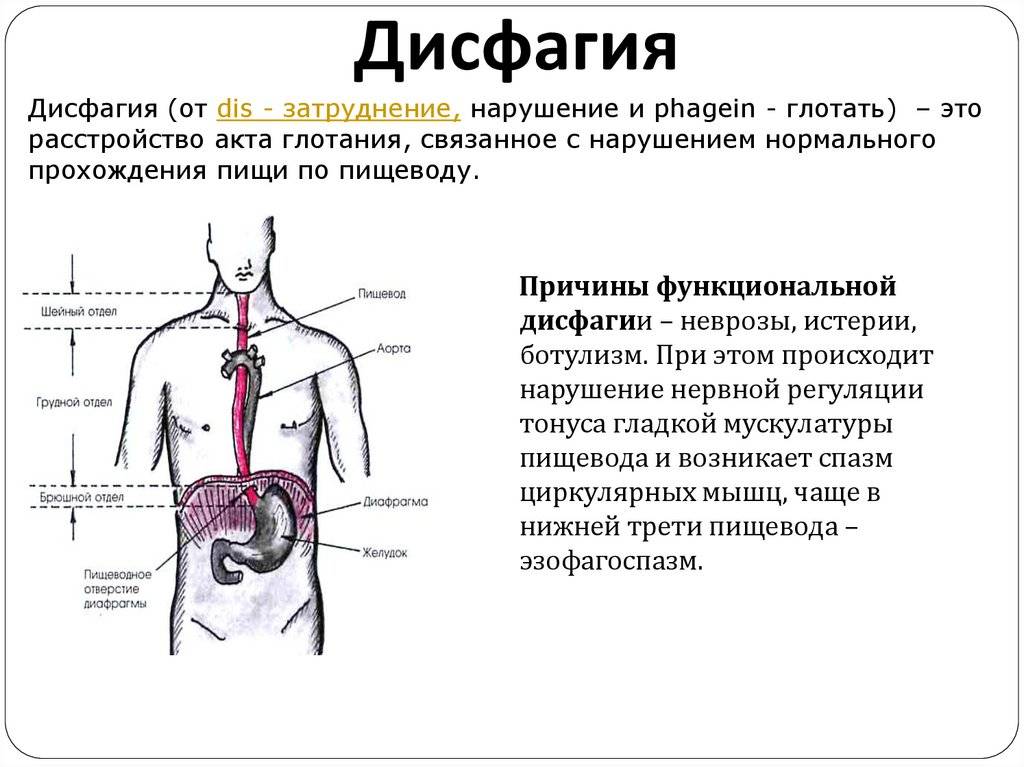
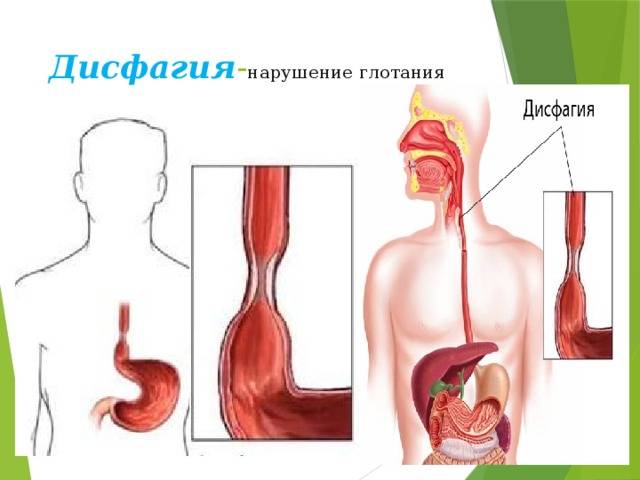
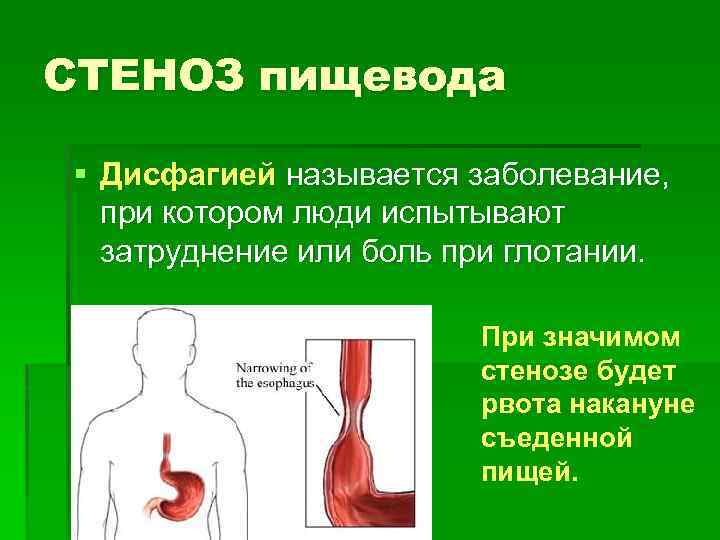
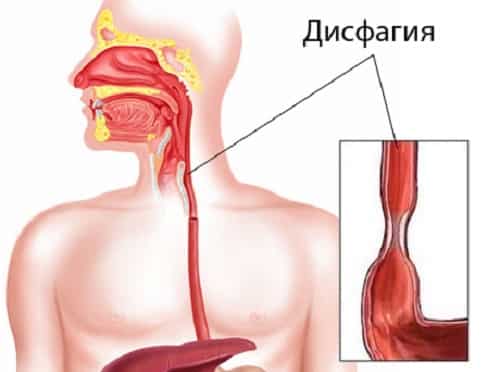
Дисфагия – клинический симптом нарушения функции глотания, при котором отмечаются трудности проглатывания пищи или дискомфорт при продвижении пищевого комка от ротовой полости до желудка.
Дисфагия пищевода это симптом заболевания заключающийся в затруднении глотания твердой и жидкой пищи
Дисфагия пищевода – это симптом заболевания, заключающийся в затруднении глотания твердой и жидкой пищи. Это состояние способно возникать как по причине болезней гортани, глотки, пищевода и смежных с ними органов, так и вследствие неврологических болезней, поскольку именно ЦНС осуществляет регуляцию процесса приема пищи.
Причиной возникновения дисфагии могут стать нарушения мозгового кровообращения, травмы головного мозга, доброкачественные или злокачественные опухоли, поражения черепно-мозговых нервов, нейромышечные заболевания и др.Вследствие дисфагии качество жизни резко ухудшается: нарушается статус питания, изменяется тонус мышц, организм обезвоживается, часто развивается аспирационная пневмония.
В тех случаях, когда нарушение глотания представляет угрозу жизни пациента, показано кормление через назогастральный зонд. Клинические варианты Дисфагий различны. Специфика расстройств обусловлена локализацией очага поражения, характером патологического процесса, нарушениями функционального генеза и др. Выделяют ротовую, глоточную и пищеводную фазы глотания.
Дисфагия пищевода жалобы
Жалобы при дисфагии пищевода указывают на нарушения продвижения пищи по пищеводу в желудок. При этом сам акт глотания не имеет никаких болевых ощущений.
Дисфагия клинический симптом нарушения функции глотания
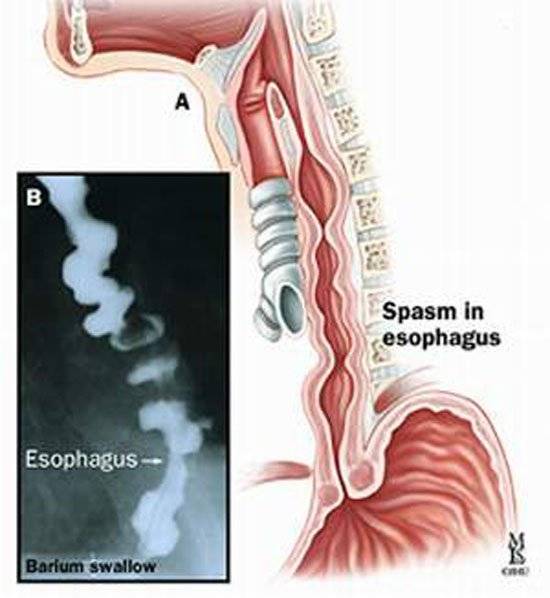
Но после больной отмечает «остановку и застревание» комка, ощущение распирания в задней части грудины. Обычно симптомы дисфагии не включают в себя сильной боли. Боль возможна только в случае диффузного спазма пищевода.
На что жалуются пациенты при дисфагии пищевода:
- нарушение продвижения пищи в пищевод на уровне ротоглотки, что сопровождается забросом комка в полость рта или носа;
- ощущение удушения; сильный кашель;
- обильное слюноотделение;
- невозможность проглатывания пищи или необходимость прикладывать большие усилия для проглатывания пищевого комка.
Чаще всего жалобы при дисфагии пищевода вызываются приемом твердой пищи, особенно в начале заболевания.
Медикаментозное лечение дисфагии пищевода какая пища при дисфагии пищевода
Лечение дисфагии, которая вызвана эзофагитом (воспаление пищевода), проводится с помощью антацидных алюминий содержащих препаратов. К таким средствам, снижающим кислотность желудка, относятся Альмагель, Фосфалюгель, Зантак и другие препараты.
Всем больным необходимо соблюдать диету, питаться дробно и часто, малыми порциями, тщательно соблюдать водный баланс организма, полностью исключить прием алкоголя. Пищу нужно принимать небольшими порциями, дробно. Запрещено питание всухомятку и наспех. Еда не должна быть жесткой или сухой.
Ложиться спать можно не раньше, чем через два часа после приема пищи. Рацион, применяемый при лечении дисфагии, должен содержать пищу, легкую для переваривания. Из него исключаются острые, пряные, копченые, жареные, жирные продукты, кофе, крепкий чай, шипучие напитки. Предпочтение отдается молочно-растительной диете.
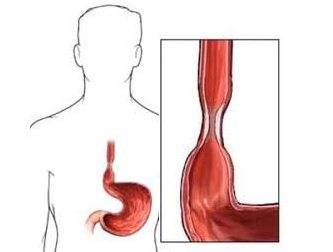
Ахалазия кардии пищевода
Ахалазия кардии – первичное нейромышечное заболевание, связанное с отсутствием или недостаточностью рефлекторного расслабления нижнего пищеводного сфинктера – регулировочного клапана, который разделяет между собой пищевод и желудок. Как правило, признаки болезни пищевода связаны с сужением его нижнего отдела, вследствие чего и происходит нарушение проходимости пищи в желудок.
Частота ахалазии кардии по различным данным медицинских экспертов составляет от 5 до 20% от всех болезней пищевода и желудка. В европейских странах распространенность различной стадии и степени ахалазии кардии достигает 5-8 тыс. человек на 100 тыс. населения.
Ахалазия пищевода
До настоящего времени истинные причины ахалазии кардии пищевода у человека не установлены. Выдвинуто несколько гипотез, согласно которым, в основе развития заболевания лежит генетический фактор, поражение вирусной инфекцией, аутоиммунные причины или дегенеративные процессы.
Симптомы ахалазии пищевода
Для данного вида заболевания пищеварительной системы характерна триада симптомов, которая выражается в следующих проявлениях:
- Дисфагия, то есть нарушение акта глотания при приёме твердой и жидкой пищи.
- Регургитация пищевода, или пищевая рвота.
- Схваткообразная боль за грудиной.
Дополнительным симптоматическим признаком заболевания пищевода при диагностическом обследовании является гипертензия, то есть повышенное давление в области сфинктера и низкая амплитуда перистальтических волн. В некоторых случаях перистальтика пищевода сохраняется, однако, моторные функции полностью отсутствуют.
Лечение ахалазии кардии
Основным способом медицинской помощи восстановления проходимости кардии была симптоматическая терапия. Из медикаментозных фармацевтических средств лечения наиболее рациональным считалось использование различных спазмолитиков, адреномиметиков, нитратов (Нитроглицерин) и прочих лекарственных форм, устраняющих основной болевой симптом.
Однако патогенетическое лечение заболевания пищевода медикаментозными лекарственными средствами при ахалазии кардии не дают положительного результата.
При эндоскопическом осмотре уже через год рецидив дисфагии возникал у 50% больных, а серьезные осложнения – перфорация или разрыв стенки пищевода, кровотечение или пептическая стриктура пищевода, наблюдалась у 15% пациентов.
На сегодняшний день существует более 60 способов операций ахалазии кардии, что свидетельствует о серьёзности данной клинической патологии.
Наиболее эффективным и оптимальным способом оперативного лечения, считается эндоскопическое интрасфинктерное введение ботулинового токсина в нижний эзофагеальный сфинктер, позволяющий увеличить средний показатель удовлетворительных результатов по восстановлению полноценного пассажа пищи.
Лечение дисфагии
Лечение дисфагии сводится к применению местных средств, облегчающих ее симптомы, так как основные терапевтические меры принимаются по отношению к тому заболеванию, которое послужило причиной дисфагии.
Часто лечение состоит в неотложной помощи при возникновении острых симптомов дисфагии. Так, в случае истинной дисфагии необходимо в первую очередь тщательно очистить дыхательные пути от попавшей в них пищи, следя за тем, чтобы пациент не задохнулся. Дальнейшее лечение дисфагии истинной проводится в стационаре, в тяжелых случаях пища и вода вводятся в пищевод через трубку.
Неотложное лечение дисфагии, вызванной воспалением пищевода, состоит в приеме антацидных алюминийсодержащих средств (снижающих кислотность, т.н. «лекарства от изжоги» типа Фосфалюгеля, Альмагеля и т.п.) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями (не менее 4 раз в день), пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1,5-2 часов избегать наклонов вперед, чтобы избежать регургитации. Последний прием пищи должен быть не позже, чем за 2 часа до сна.
Если у пациента дисфагия пищевода, его рацион должен состоять из легкой для переваривания пищи: овощи, сваренные или приготовленные на пару, нежирные сорта мяса, рыбы и птицы, причем предпочтение нужно отдавать белому мясу, исключается пища жирная, жареная и копченая, а также острая и пряная. Запрещены фаст-фуд и все виды шипучих напитков, а также крепкие чай и кофе. Алкоголь исключается полностью. Грубой растительной клетчатки также следует избегать. Рекомендованы молочные и кисломолочные продукты, вообще предпочтение нужно отдавать молочно-растительной диете, с добавлением слизистых супов и каш.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Человеческие кости крепче бетона в четыре раза.
Наши почки способны очистить за одну минуту три литра крови.
Детский офтальмолог: специализация и показания для обращения к специалисту
Детский офтальмолог – врач, в компетенции которого находятся профилактика, диагностика и лечение глазных заболеваний. Патологические признаки в органах зрения п…
Методы лечения
Терапия направлена на устранение основной причины и восстановление проходимости пищевода. Для этого требуются комплексные меры.
Лекарственные средства
Для лечения дисфагии используются следующие группы препаратов:
- стимуляторы моторики ЖКТ (Ганатон, Мотилиум);
- антацидные средства (Маалокс, Ренни);
- альгинаты (Гевискон);
- ингибиторы протонной помпы (Омез, Ультоп);
- блокаторы Н2-гистаминовых рецепторов (Ранитидин, Фамотидин).
Хирургическое лечение
В некоторых ситуациях может понадобиться хирургическое вмешательство:
- Бужирование и баллонная дилатация пищевода. В первом случае просвет пищевода расширяется с помощью введения специального бужа, а во втором — в пищевод устанавливается раздувающийся баллон. Увеличение проходимости обеспечивается постоянным давлением на стенки органа. Такие операции проводятся при кольцевидном стенозе, сужении пищевода и др.
- Хирургическое удаление опухолей, которые мешают продвижению пищи. При злокачественном новообразовании необходимо провести дополнительно лучевую терапию.
- Стентирование. В просвет пищевода устанавливается поддерживающий каркас. Выполняется при тяжёлом онкологическом заболевании, когда баллонная дилатация уже не подходит.
Диета
При дисфагии необходимо соблюдать строгую диету:
- принимать пищу не меньше 5 раз в день;
- порции небольшого размера;
- избегать твёрдых и сухих блюд;
- тщательно пережёвывать пищу;
- в течение 1,5 часа после еды не наклоняться вперёд;
- ужинать не позднее чем за 2 часа до сна.
К разрешённым продуктам относятся:
- овощи, приготовленные в пароварке;
- отварные нежирные мясо, рыба, птица;
- кисель;
- каши, супы;
- кисломолочные продукты.
Запрещённые продукты:
- жирные и острые блюда;
- крепкий чай и кофе, напитки с газом;
- продукты с грубыми растительными волокнами.
Физиотерапия
Физиолечение носит вспомогательный характер. Врач, в зависимости от причины заболевания, может назначить следующие виды физиотерапии:
Электрофорез с новокаином на заднюю поверхность шеи. Снижает спазм пищевода из-за воздействия на симпатические узлы.
Гальванический воротник по Щербакову. Назначается для воздействия на симпатические узлы.
Логопедический массаж на основе звуковых упражнений. Он активизирует мышцы ротовой полости и глотки. Рекомендуется пациентам, перенёсшим инсульт.
Общий массаж
Особое внимание следует уделить зоне шеи, груди и спины.
Водолечение (тёплые ванны с хвоей, компрессы на грудь, влажные укутывания). Успокаивают нервную систему, оказывают общее положительное воздействие.
Народные рецепты
Рецепты народной медицины не смогут вылечить основное заболевание, но уменьшат симптомы и окажут общее успокаивающее действие. Самые эффективные рецепты описаны в таблице.
| Компоненты | Эффект | Способ приготовления и применения |
|
Отвар уменьшает воспаление, оказывает успокаивающее действие |
|
|
Оказывает спазмолитическое действие и успокаивает нервную систему |
|
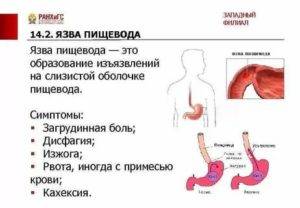
Симптомы воспаления пищевода у взрослых
При воспалении пищевода симптомы , в зависимости от формы заболевания могут несколько отличаться.
Симптомы острого эзофагита
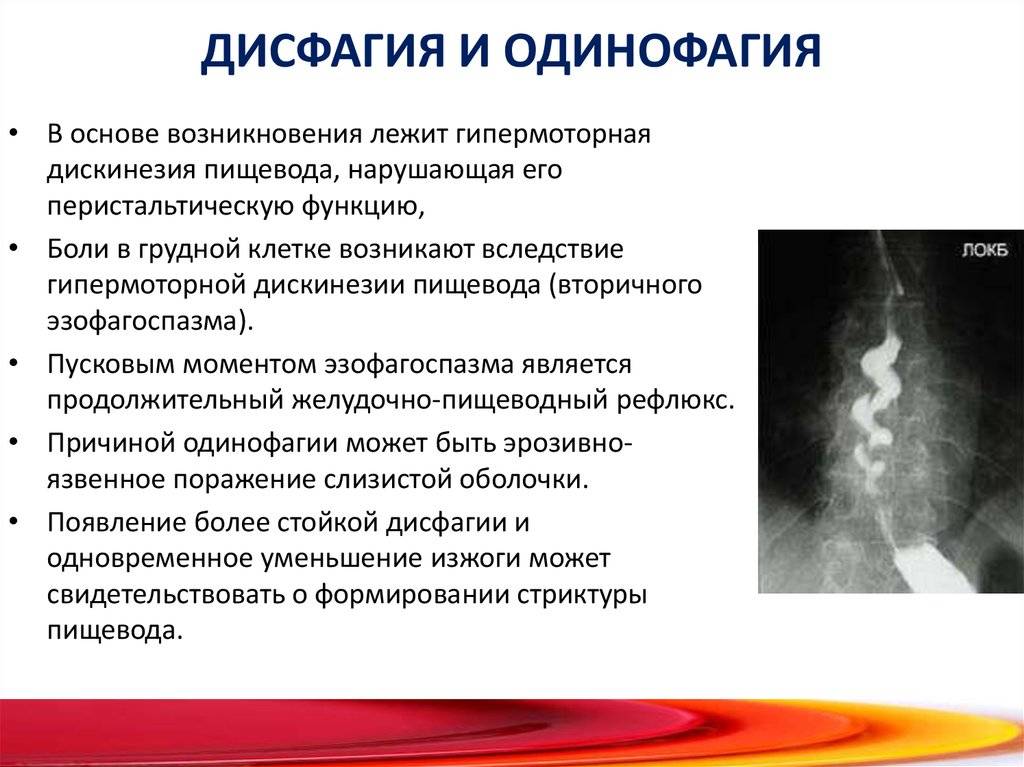
Острое воспаление слизистой пищевода, сопровождается клиникой, которая определяется причиной заболевания и выраженностью воспалительной реакции:
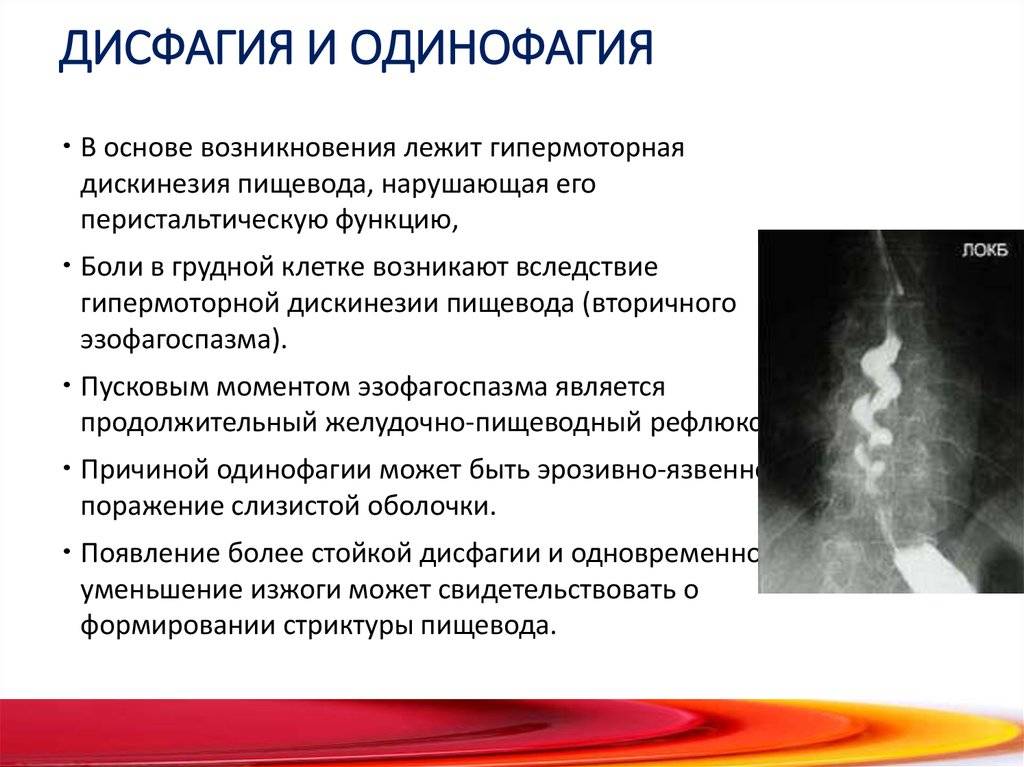
- При катаральном и эрозивном эзофагите клиническая картина может быть умеренно и мало выражена. Больных беспокоит умеренно выраженная дисфагия и одинофагия (боли при глотании) в основном при проглатывании грубой или горячей пищи, отрыжка воздухом, повышенная саливация, чувство «кома в горле».
- При геморрагическом эзофагите больных беспокоит отрыжка с кровавой слизью, рвота с примесью крови (возможны выраженные кровотечения), мелена (черный стул из-за примеси крови).
- При некротическом эзофагите, возникающем при инфекциях (все формы сепсиса, сыпной тиф, дифтерия) а также при химических ожогах (кислоты, щелочи) на фоне тяжелого общего состояния отмечаются дисфагии, резкие ретростернальные боли, рвота с фрагментами некротической ткани. Лечить такие состояния очень тяжело.
Симптомы хронического эзофагита
При хроническом эзофагите, чаще всего являющегося синдромом различных патологий, основной симптом – изжога и жжение в груди. Эти признаки усиливаются после приема жирной пищи, газированных напитков, кофе. Боли при хроническом эзофагите умеренные, их типичная локализация – за мечевидным отростком. Частой жалобой при хроническом эзофагите является отрыжка с горьким или кислым послевкусием.
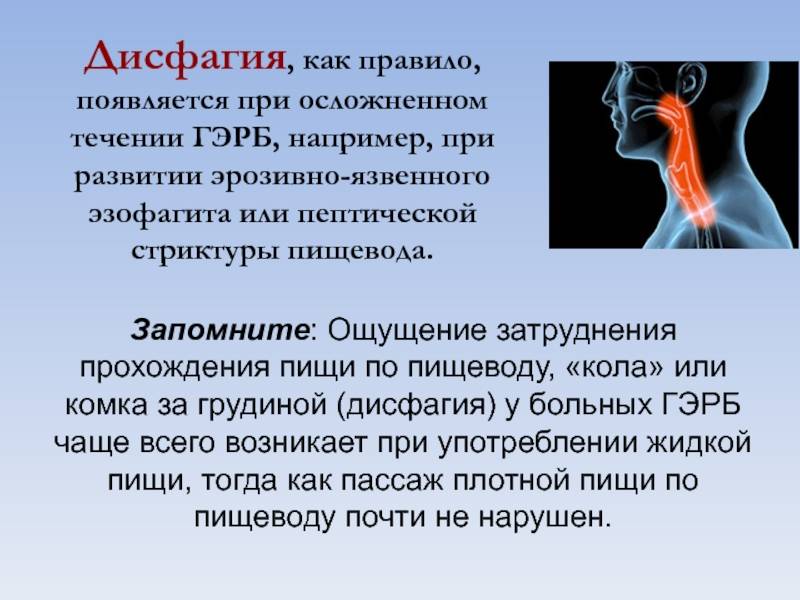
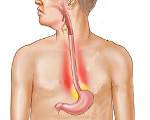
Симптомы рефлюкс-эзофагита (пептического эзофагита)
Постоянное воздействие желудочного сока, вызывает раздражение и воспаление внутренней оболочки пищевода. Ярким и определяющим признаком рефлюкс-эзофагита является изжога, возникающая после еды или во время приема пищи. Изжогу часто сопровождают схваткообразные боли, появление которых связывают со спазмом пищевода. Также частой жалобой при этой патологии является регургитация съеденной пищи. Дисфагии при ГЭРБ носят преходящий характер. Постоянные боли, чувство жжения, срыгивание пищи – все это отрицательно действует на психику больного, вызывая депрессивные реакции, что затрудняет лечение.
Симптоматика заболевания
Дисфагия пищевода, симптомом которой выступает затруднение процесса глотания, может возникать из-за травмы или заболевания глотки. В серьезных случаях она может сопровождаться болью и спазмами.
В таком случае глотание происходит полноценно и без боли, а нарушается лишь продвижение пищевых масс по пищеводу в полость органа. Основной жалобой при этом бывает ощущение «застрявшего комка» и давление позади грудины. Боли почти никогда не возникает. Исключение составляет диффузный спазм пищевода, при этом больной жалуется на сильную боль.
Типичными признаками дисфагии пищевода являются:
- гиперсаливация;
- кашель и нарушение дыхания;
- затруднение передвижения еды в ротоглотке;
- заброс пищи в нос или рот;
- трудности с проглатыванием.
Перечисленные симптомы чаще всего развиваются при употреблении твердой пищи всухомятку, особенно на начальных стадиях развития болезни. Принятие пищи облегчается, если хорошо пережевывать куски и запивать большим количеством жидкости. По мере прогрессирования патологии затруднения глотания появляются даже во время употребления жидкости.
Определение проблемного участка пищевода значительно упрощает диагностику патологии, кроме дисфагии шейного отдела. В последнем случае патология может вызывать поражение любого участка пищевода. По продолжительности дисфагия может быть пароксизмальная и стойкая. При пароксизмальной форме основной причиной выступает гипермоторная дискинезия, которая появляется при воспалительных изменениях, грыжах и крупных новообразованиях. Стойкая дисфагия имеет органическую природу и создает трудности с проглатыванием пищи.
Дисфагия способна появляться и при неврологических патологиях. Фагофобия обычно возникает из-за болей при глотании и при боязни попадания пищи в трахею. Патология характерна для бешенства и паралича гортани. Часто пациент с истерической фагофобией отказывается от приема пищи.
Заболевания пищевода, сопровождающиеся дисфагией:
- рефлюкс-эзофагит;
- инородные тела органа;
- онкологические образования в пищеводном отрезке;
- дивертикулы;
- нарушения моторной функции;
- послеожоговая стриктура пищевода;
- доброкачественные новообразования;
- врожденная мембранная диафрагма органа.
При диагностике патологии крайне важно принимать во внимание сопутствующие симптомы. Так, попадание пищи в носовые ходы и бронхи может быть вызвано свищом или параличом мышц глотки. Онкологические новообразования сопровождаются резким падением массы больного
Онкологические новообразования сопровождаются резким падением массы больного.
При потере голоса, причину следует искать среди заболеваний гортани. А если дисфагия сочетается с полной потерей голоса, то в этом случае воспалительный очаг расположен в пищеводной трубке. Когда симптом сопровождается икотой, то причина скорей всего заключается в патологии дистального отдела пищевода. При локализации образования в голосовых связках обычно возникает охриплость голоса.
Спаечный процесс в пищеводе обычно осложняется рвотой. После приступа рвоты самочувствие пациента временно улучшается, чувство распирания за грудиной пропадает. Локализацию очага патологии можно определить по количеству рвотных масс: чем ниже он расположен, тем рвота обильнее. Онемение и спазмы языка указывают на паралич мышц гортани.
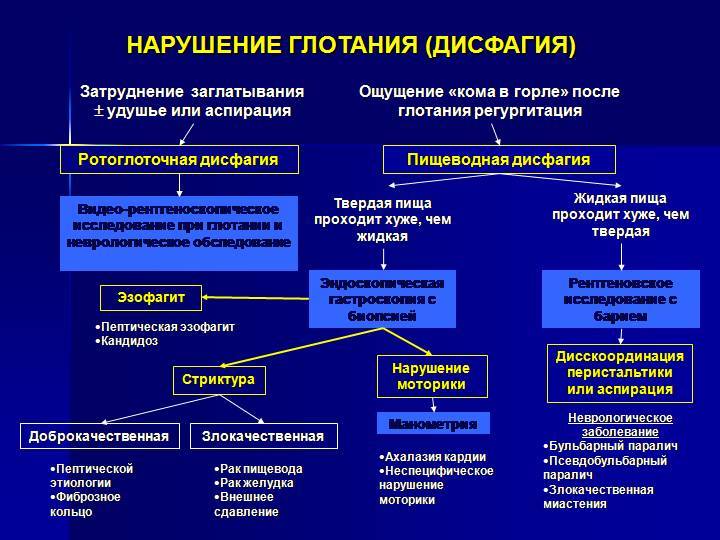
Разновидности расстройства глотания и их локализация
Процесс глотания сложнее, чем это может показаться. Продвижению пищи изо рта в желудок способствует механика последовательных мышечных сокращений и расслаблений.
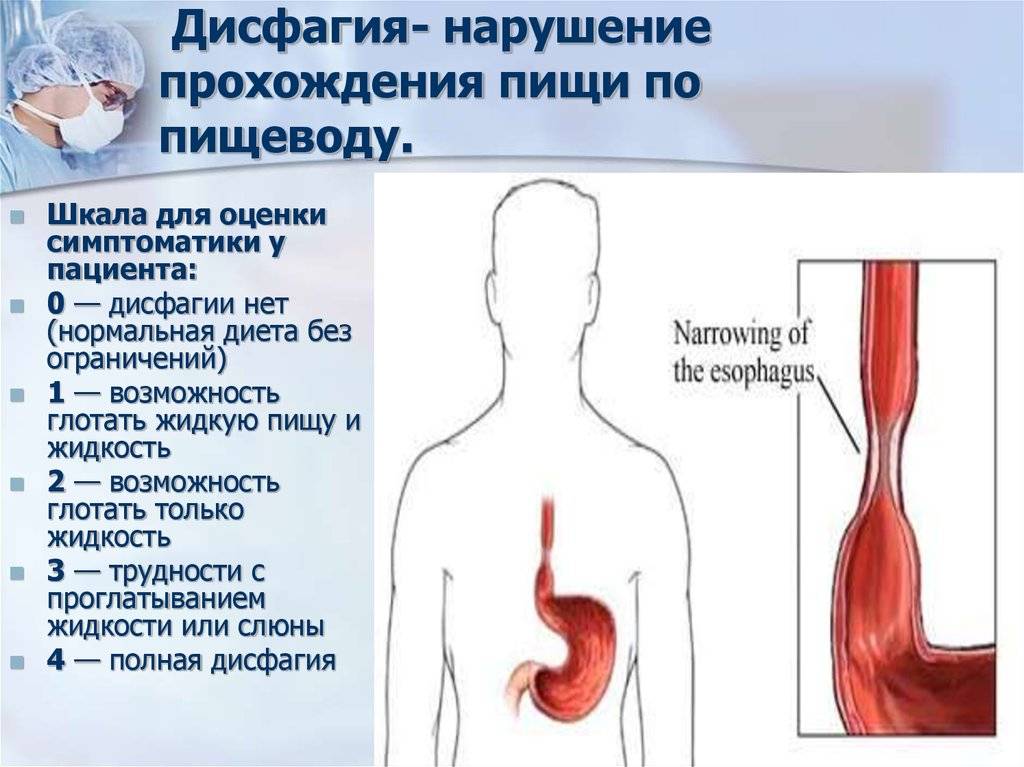
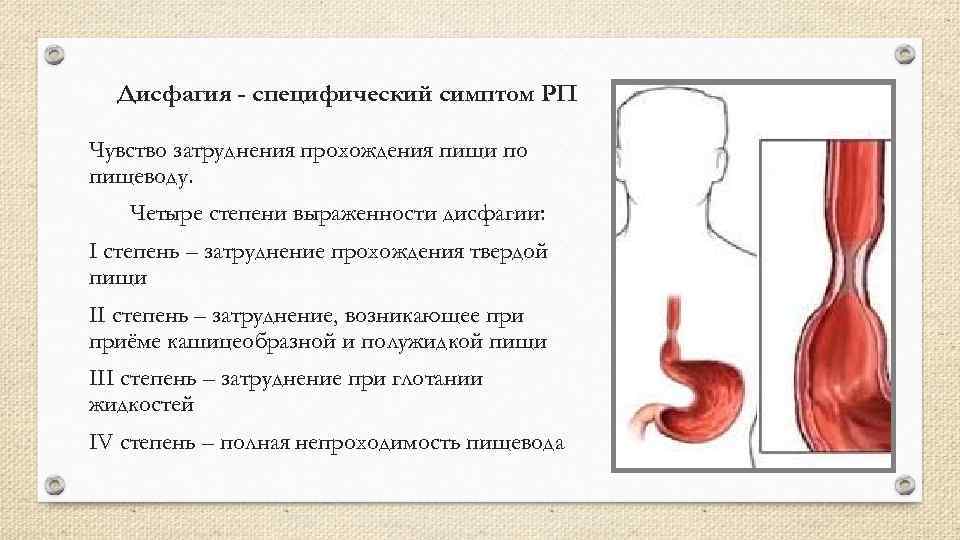
Четыре степени затрудненного глотания:
- сложности при проглатывании твердой пищи возникают время от времени, продвижение пищевого комка сопровождается болью;
- неспособность глотать твердую пищу без трудностей с полужидкой;
- способность проглатывать исключительно жидкости;
- полная неспособность глотания, включая воду и слюну.
Глотание может быть болезненным (одинофагия), пища может попадать в нос, гортань или трахею. Важным диагностическим параметром служит место в пищеводной трубке, где происходит сбой глотания.
При ротоглоточной дисфагии процесс затруднен в области ротоглотки, она может быть верхняя, средняя и нижняя, что позволяет предположить возможные причины состояния.
Если ротоглоточная дисфагия локализуется вверху, то можно предположить патологии щитовидной железы, шейных лимфатических узлов, а также патологию мышц и позвоночника органического происхождения в этой области.
Важно исключить несостоятельность нервной системы в управлении органами, принимающими участие в глотании. Дисфагия в средней части ротоглоточной области может быть частью картины сердечно-сосудистых заболеваний, патологии нервов, лимфоузлов, плевры, соединительной ткани и прочих
Дисфагия в средней части ротоглоточной области может быть частью картины сердечно-сосудистых заболеваний, патологии нервов, лимфоузлов, плевры, соединительной ткани и прочих.
Возможные причины ротоглоточной дисфагии нижней локализации – опухоли и кисты диафрагмы, увеличение органов (печень, селезенка).
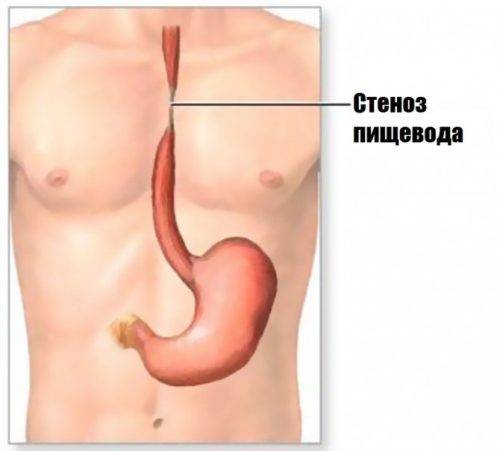
Дисфагия пищевода возникает, когда пища с трудом проходит через верхнюю, среднюю или нижнюю его части.
Спазм устья пищеводной трубки или образование на ее стенках дивертикул – мешковидных выпячиваний стенки, может привести к развитию верхней пищеводной дисфагии.
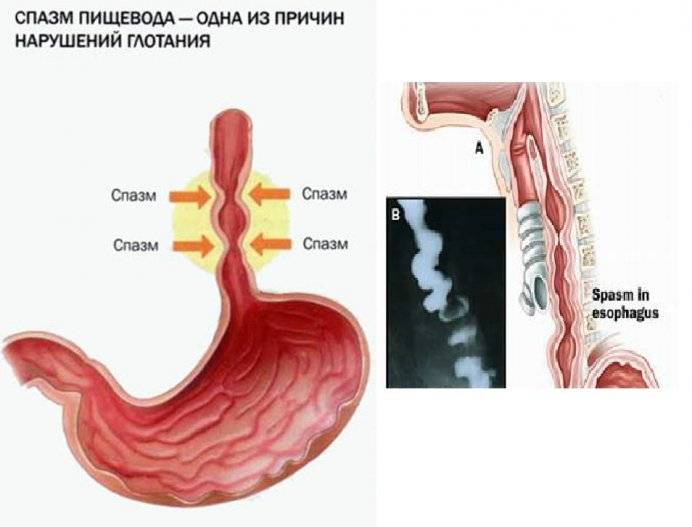
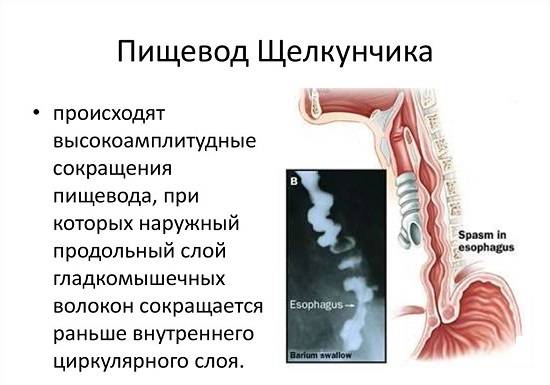
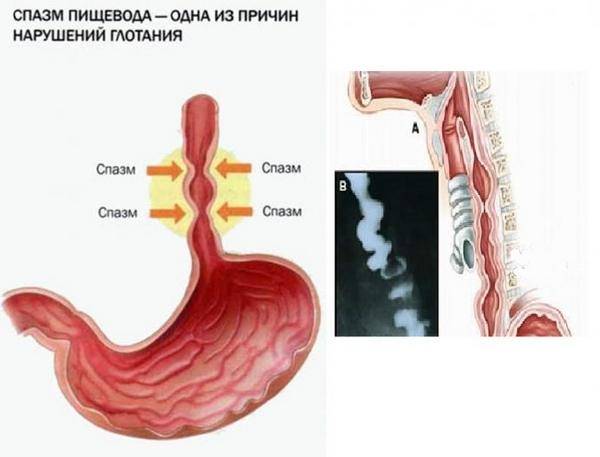
Дисфагию центрального участка пищевода могут провоцировать функциональные (то есть без органического повреждения) нервно-мышечные расстройства, например, спазм пищевода.
Возможно это и при органических расстройствах, стриктурах, дивертикулах, опухолевых и язвенных поражениях, эзофагитах и так далее.
Возможные причины дисфагии в непосредственной близости к желудку – расстройства сфинктера, отделяющего пищевод от желудка, рефлюкс эзофагиты, язвенные и опухолевые поражения, дивертикулы, грыжи в области пищеводного отверстия диафрагмы и другие.