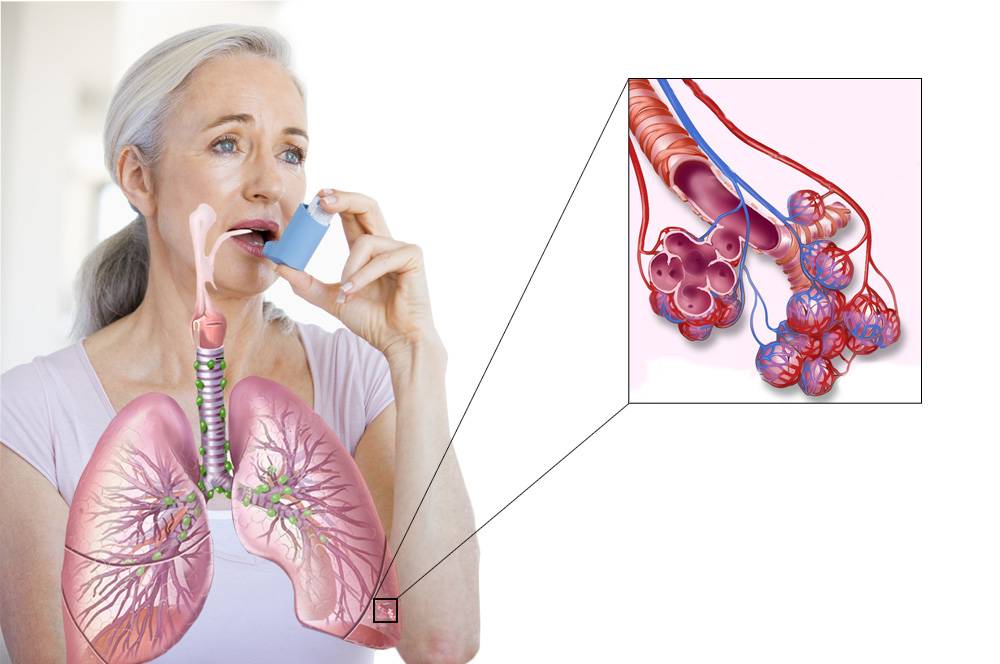
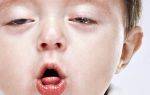
Первая помощь при приступе астмы
Окажите помощь сразу же, если у человека, страдающего астмой, проявляются признаки вялости и помрачения сознания, а кожа приобретает голубоватый оттенок, если он вздергивает подбородок и плечи, пытаясь расширить грудную клетку и набрать воздуха. Это признаки отказа органов дыхания — состояние, угрожающее жизни.
Что предпринимают врачи
Если приступ не прекращается, может понадобиться госпитализация. Для купирования приступа применяются противоастматические лекарства (например, в ингаляторах или инъекциях), кислород и внутривенные вливания. Если причиной приступа является инфекция, врач может назначить антибиотики.
Лечение астматического состояния
Если лечение не приносит результата и дыхательные пути по-прежнему блокированы, у больного может возникнуть опасное для жизни состояние. Этот сильный и продолжительный приступ астмы поддается интенсивному лекарственному воздействию. Некоторым больным нужны также кислородные маски и специальный аппарат для облегчения дыхания.
Лечение десенситивизацией
Если приступы астмы вызываются известным веществом (аллергеном), врач может предписать серию инъекций, вводящих в организм небольшие количества этого вещества. Это помогает десенситивизировать иммунную реакцию организма на аллерген.
Помогите себе сами
Помните о симптомах, предупреждающих о приближении приступа астмы: кашле, сдавливании в груди, изменениях дыхания, хрипах. При появлении таких симптомов воспользуйтесь ингалятором (если это вам предписано), чтобы помешать приступу усилиться.
Постарайтесь успокоиться
Сядьте на стул, закройте глаза, дышите медленно и ровно. Напрягайте и расслабляйте мышцы тела поочередно, начиная с лица (не задерживая дыхание). Сначала расслабьте мышцы лица, затем руки, ноги и, наконец, все тело.
Дышите через сомкнутые губы
Чтобы сохранять контроль над дыханием, учитесь дышать через сомкнутые губы. Следите, чтобы они не раскрывались и при медленном выдохе раздавался присвист. Повторяйте упражнение, пока дыхание не придет в норму. Не глотайте воздух открытым ртом.
Наклонитесь вперед, чтобы остановить кашель
Слегка наклонитесь вперед, упираясь ногами в пол. Глубоко вдохните и на 1—2 секунды задержите дыхание. Затем дважды откашляйтесь в платок, чтобы освободиться от мокроты.
Если приступ астмы и теперь не ослабевает, вызывайте врача.
Измеритель объема дыхания
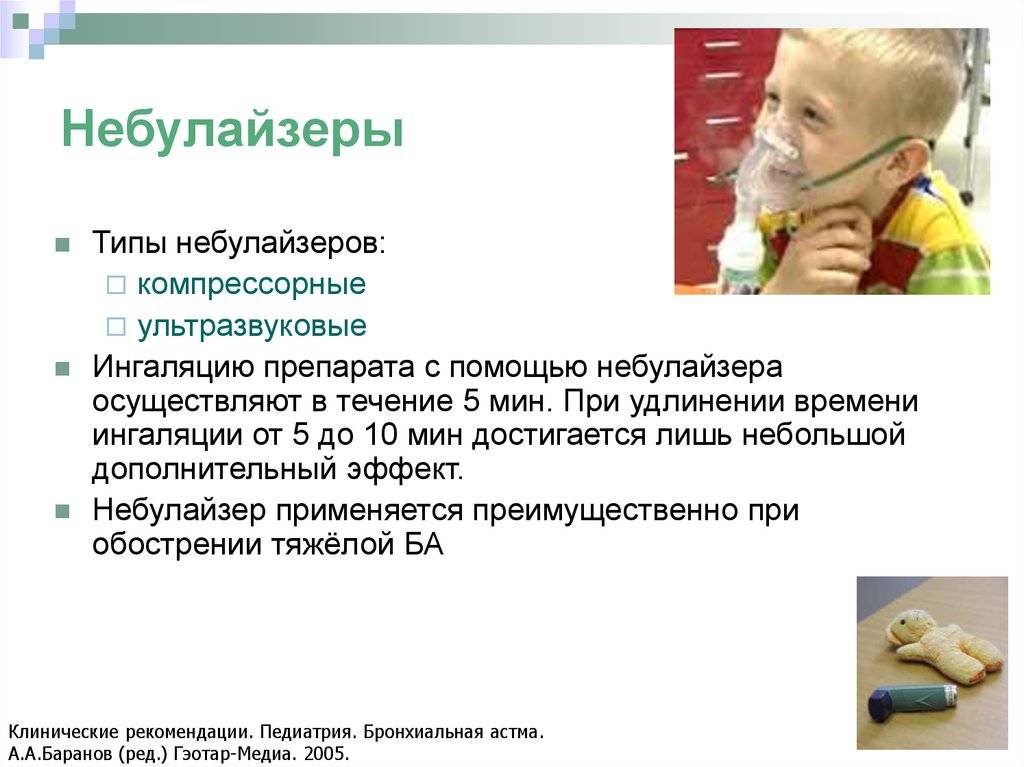
Посоветуйтесь с врачом относительно использования этого прибора для контроля над астмой. Он измеряет силу выдоха, которая уменьшается во время приступа. Отмечая результаты, вы узнаете, какова ваша обычная сила выдоха. Заметив ее уменьшение, можете принимать меры, предотвращающие приступ.
Что еще следует помнить
Выпивайте не менее 1,5 л воды ежедневно, чтобы выделения в дыхательных путях стали жидкими. Это облегчит откашливание.
- Установите кондиционеры дома и в машине.
- Даже если у вас много дел, делайте перерывы для отдыха.
- Не планируйте больше дел, чем вам по силам.
Что еще нужно знать
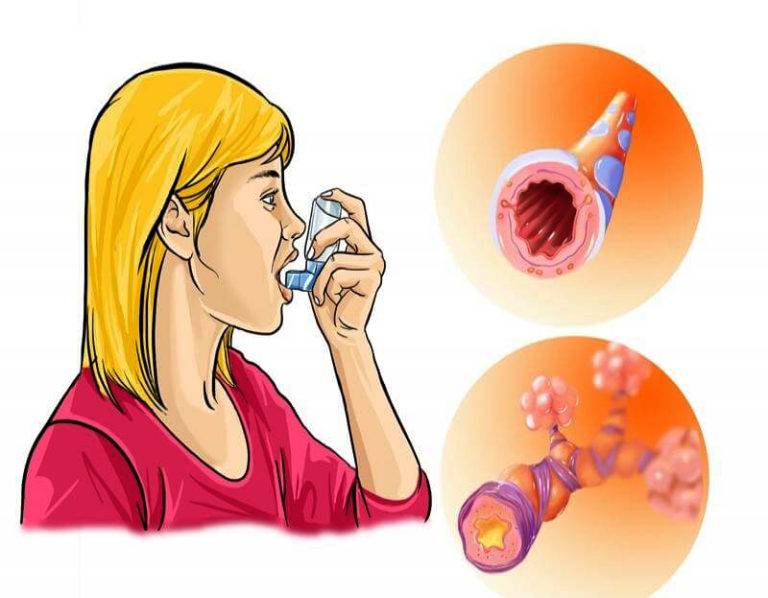
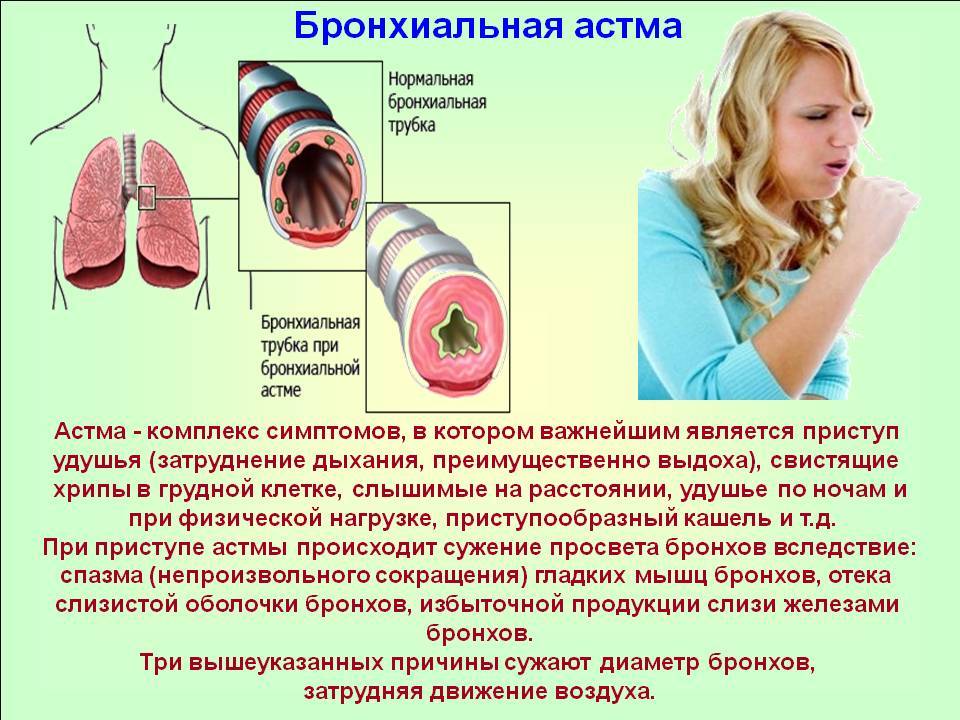
Астма может быть внешней (вызванной источником вне организма), внутренней (вызванной источником внутри организма) или провоцироваться и теми, и другими факторами. Причинами внешней (аллергической) астмы могут служить некоторые вещества-аллергены: пыльна растений, шерсть животных, домашняя пыль, плесень, пуховые подушки, пищевые добавки, содержащие сульфиты). Такая форма астмы обычно начинается в детстве и нередко сопровождается экземой и аллергией.
При внутренней астме аллерген не очевиден. Обычно приступам заболевания предшествует сильная респираторная инфекция. Раздражители, эмоциональный стресс, усталость, вредные дымы, изменения температуры и влажность могут усилить приступы астмы этого типа.
Причины нарушения
Развитие бронхоспазма возникает под воздействием разных факторов. Основные причины приступа включают следующее:
-
Аллергические реакции. При повторном попадании аллергена в организм наблюдается внезапное сужение просвета дыхательных путей. К появлению проблем нередко приводит пероральное или парентеральное применение медикаментов, сывороток, вакцин. В более редких случаях патология обусловлена непереносимостью некоторых пищевых продуктов и укусами насекомых.
-
Инфекционно-воспалительные заболевания. К ним относят острые и хронические патологии бронхолегочной системы. Они могут иметь бактериальный или вирусный характер.
-
Нарушения гемодинамики. Вторичное сужение бронхиального просвета нередко связано с нарушением кровотока в малом круге. Признаки нарушения возникают при стенозе митрального клапана, легочной тромбоэмболии, синдроме Аэрса.
-
Обтурация бронхов. Приступ может быть связан с развитием опухолевого образования, попаданием чужеродного объекта в дыхательные пути, компрессией бронхов лимфоузлами.
- Влияние токсических веществ. Проблемы могут возникать вследствие вдыхания кислотных или щелочных элементов, химикатов, инсектицидов. Также к ним относят термические ожоги органов дыхания.
Иногда спазм бронхов развивается на фоне неврогенных процессов. Они появляются при прямом раздражении блуждающего нерва. Также патология бывает связана с психическими расстройствами и мозговыми патологиями.
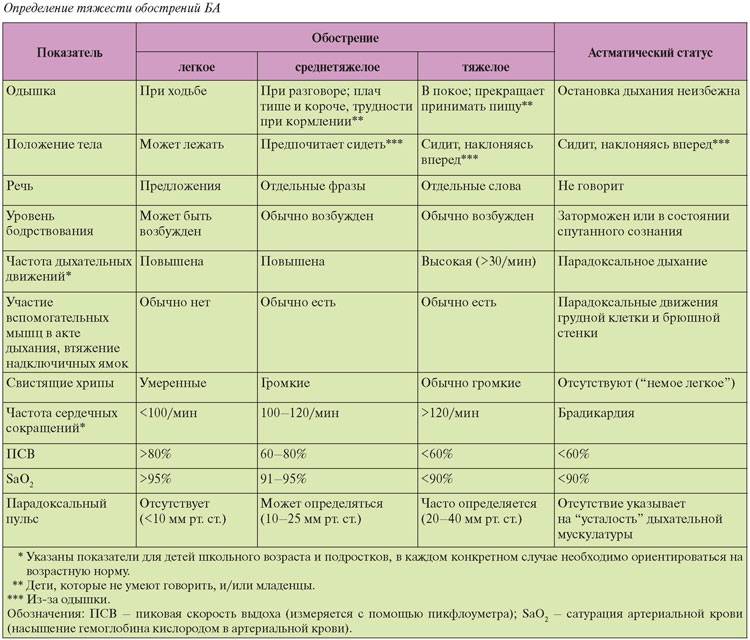
Обострение бронхиальной астмы: терапия
Грамотное лечение данного патологического состояния включает в себя:
- пресечение обструкции бронхов;
- вывод из гипоксического состояния;
- восстановление дыхательных функций;
- разработку терапевтической схемы;
- разъяснение пациенту некоторых нюансов, связанных с образом жизни.
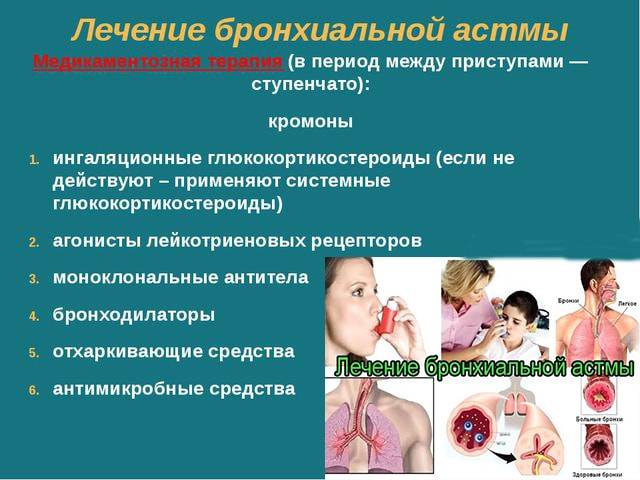
Чтобы добиться необходимого эффекта в сравнительно короткие сроки, нужно как можно раньше начать лечение. За основу часто берут ступенчатую терапию, рекомендованную GINA. Нельзя паниковать. Это только ухудшит ситуацию. Но что делать при обострении астмы?
В условиях дома
Лечение обострения хорошо контролируемой, частично контролируемой, неконтролируемой бронхиальной астмы в условиях дома предусматривает приём следующих продуктов:
- чеснок,
- мёд,
- масло эвкалиптовое,
- имбирь.
Не стоит употреблять чрезмерно много указанных продуктов. При необходимости следует проконсультироваться с лечащим доктором.
В стационаре
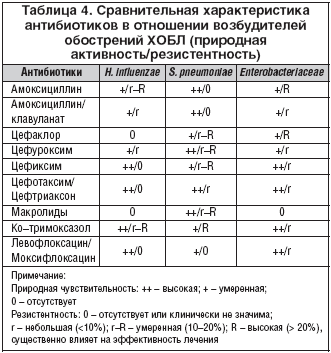
Лечение обострения аллергической, инфекционной бронхиальной астмы в стационаре начинают ещё до начала обследования. Используя маску, медицинский работник насыщает лёгкие астматика кислородом. Посредством небулайзера вводят бронходилататоры. Если бронхи непроходимы, то препарат вводится парентерально либо внутривенно. Необходимость в этом обычно возникает из-за сформировавшихся слизистых пробок.
Если состояние пациента очень тяжёлое, то используются вспомогательные бронходилататоры. При работе с детьми чаще применяется эуфиллин. В такой ситуации это лекарство наиболее эффективно.
Затем доктор оценивает уровень тяжести состояния. Он задаёт больному определённые вопросы, проводит осмотр, что позволяет узнать, нет ли осложнений главной болезни. Далее реализуются необходимые лабораторные и инструментальные исследования.
Системные кортикостероиды — главный медикамент, который вводят в повышенной дозировке сначала парентерально, а потом перорально. Плавно доктор сокращает дозу. Но это делается только после того, как пациент начинает лучше дышать.
При необходимости используются иные виды лечения. Это происходит нечасто. Подобная необходимость может возникнуть, к примеру, при бактериальной инфекции. Проводится антибактериальное лечение.
Внимание! Когда принятые меры не приводят к улучшению состояния, человека отправляют в реанимацию. Пациента выписывают, только если его физическая активность признаётся нормальной, результаты исследований и анализов не вызывают вопросов
Также важно, чтобы ночью не возникали приступы
Пациента выписывают, только если его физическая активность признаётся нормальной, результаты исследований и анализов не вызывают вопросов
Также важно, чтобы ночью не возникали приступы