Как возникает заболевание
Анатомически влагалище представляет собой мышечную трубку, защищенную изнутри эпителием — несколькими слоями прочно связанных между собой клеток. Верхний слой эпителия содержит запас гликогена — полимера глюкозы, который образует энергетический запас организма. Углеводами гликогена питается полезная микрофлора влагалища — молочнокислые бактерии.
Расщепляя гликоген, бактерии выделяют молочную кислоту, которая создает среду, губительную для патогенной микрофлоры. Кроме того, у здоровой женщины слой молочнокислых бактерий настолько плотно выстилает полость влагалища, что другим микроорганизмам попросту негде создать свою колонию.
Слизистая оболочка влагалища постоянно вырабатывает немного секрета, который стекает по стенкам вниз и выносит с собой отслуживший свой срок эпителий, погибшие бактерии и патогенные микроорганизмы.
Содержание гликогена во влагалище зависит от количества и состава половых гормонов в крови. Повышенный уровень эстрогена – залог того, что полимера глюкозы на слизистой оболочке будет много. Некоторые стероидные женские половые гормоны снижают содержание гликогена в эпителии.
Концентрация таких гормонов повышается перед менструацией, поэтому многие женщины в преддверии месячных ощущают зуд во влагалище. Так обостряется хронический вагинит или проявляется острая стадия заболевания.
Болезнетворные бактерии могут попасть во влагалище двумя путями:
- Восходящим — когда инфекция поднимается из ануса или области промежности, от половых губ, мочевыводящих путей или преддверия влагалища.
- Нисходящим —возбудители вагинита попадают на слизистую оболочку влагалища с током лимфы или крови из очагов хронической инфекции. «Поставщиком» могут стать больные почки, непролеченный кариес на зубах и хронические ангины.
Как только болезнетворные микроорганизмы попали на ослабленные ткани влагалища, воспаление развивается следующим образом:
- Инфекция разрушает клетки эпителия, на месте травмы организм выделяет биологически активные вещества.
- Кровеносные сосуды влагалища расширяются, это вызывает застой крови в его клетках.Через стенки сосудов в ткань проникают иммунные клетки – лейкоциты и плазма крови. Слизистая оболочка влагалища отекает, а в более тяжелых случаях в процесс вовлекаются мышцы, вульва и половые губы.
- Пораженные клетки распадаются, продукты распада раздражают нервные окончания в слизистой оболочке и это вызывает зуд. Ситуацию усугубляют отечные ткани, которые с каждым днем сильнее сдавливают влагалище.
- Чтобы удалить с поверхности инфекцию и отмершие клетки, эпителий активно вырабатывает слизь. Появляются обильные выделения из влагалища. Если при воспалении погибло много лейкоцитов — развивается гнойное воспаление и слизь содержит гной. Когда разрушены мелкие кровеносные сосуды слизистой оболочки, выделения кровянистые. При заболеваниях, передающихся половым путем, влагалищные выделения имеют характерный неприятный запах.
Причины
Причинами патологии являются пути заражения, посредством которых передается трихомоноз, и предрасполагающие к развитию заболевания факторы.
Выделяют несколько возможных способов инфицирования трихомонадой:
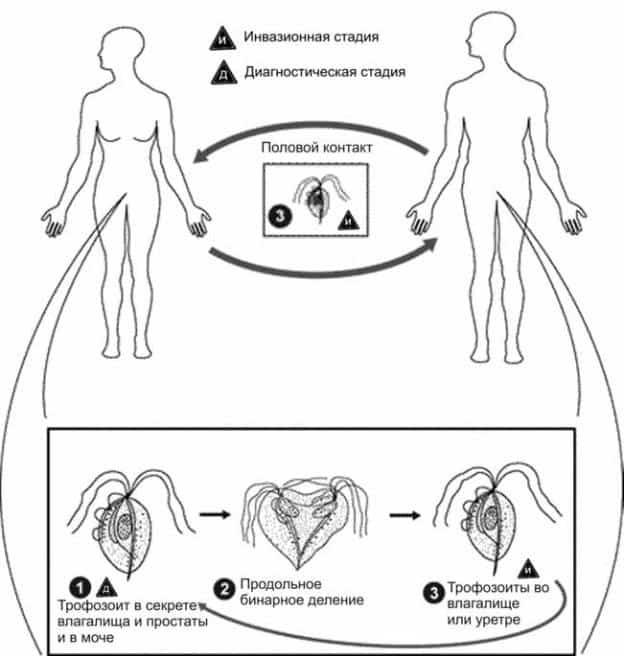
- Половой. Преимущественный путь заражения, когда возбудитель проникает в организм от инфицированного человека при незащищенном сексе. При этом у партнера могут отсутствовать признаки патологии, в этом случае он выступает бессимптомным носителем трихомонады. При анальном, оральном сексе инфицирование не происходит, поскольку оптимальной средой обитания для возбудителя является исключительно влагалищная флора.
- Бытовой. Заражение происходит при несоблюдении правил личной гигиены: через предметы индивидуального пользования (полотенце, мочалку и прочее), нестерильные медицинские инструменты и так далее. Отмечается жизнеспособность возбудителя во влажной среде при температурном режиме 30-40 градусов на протяжении суток. Однако такой путь заражения маловероятен и встречается крайне редко. Инфицирование при купании в водоемах, бассейнах и прочее не происходит.
- Контактный. Возможно заражение новорожденных детей при прохождении через родовые пути. При этом у грудничков патология протекает в легкой форме и склонна к самоизлечению.
Предрасполагающими факторами к инфицированию и скорой манифестации трихомониаза являются:
- незащищенные половые отношения;
- частая смена сексуальных партнеров;
- аборт;
- менструация;
- беременность;
- употребление психоактивных средств;
- ослабление защитных сил организма.
Симптомы трихомонад у женщин
https://youtube.com/watch?v=DGj6uu7v150
У женщин заболевание чаще всего проявляется ярче, чем у мужчин. Поэтому первые симптомы трихомонад у женщин могут возникнуть уже спустя 4 дня после заражения. Микроорганизм способен поражать шейку матки, влагалище и мочеиспускательный канал.
Симптомы при этом следующие:
- обильные выделения из влагалища. Они пенятся, имеют неприятный запах, желтый или зеленый оттенок;
- если к трихомониазу присоединяется гарднереллез, то запах выделений становится более резким и напоминает рыбный запах;
- во время полового акта женщина может испытывать болезненные ощущения;
- во время процесса опорожнения мочевого пузыря присоединяются боли, ощущение жжения. Женщина испытывает частые позывы помочиться. Рези и боли свидетельствуют о развитии уретрита;
- вульва становится отечной и гиперемированной. В 100% случаев наблюдается жжение и зуд в области влагалища;
- болезненные ощущения внизу живота для трихомониаза не характерны, хотя такие жалобы от пациенток иногда поступают;
- кожа промежности может быть покрыта небольшими язвочками и ссадинами. Это происходит из-за раздражающего действия белей на дерму. Не исключено развитие дерматита внутренней поверхности бедер;
- во время гинекологического осмотра на зеркалах, врач визуализирует покрасневшую и отечную слизистую влагалища. Она вся покрыта обильной пеной, шейка матки мягкая, при незначительном контакте с зеркалами может проступать кровь. Если приблизить слизистую шейки матки, то на ней можно обнаружить множественные мелкие капиллярные кровоизлияния (петехии).
Перед очередной менструацией симптомы трихомонад у женщин усиливаются. Если зараженной оказывается девочка, которая инфицируется бытовым путем от больной матери, то в детском возрасте трихомониаз протекает по типу вульвовагинита с периодическими обострениями. Во время острой стадии симптомы трихомониаза у девочек схожи с симптомами трихомониаза у взрослых женщин.
Что касается хронической формы болезни, то она наступает при отсутствии адекватного лечения. Это случается спустя два месяца от момента заражения. Также возможно трихомонадоносительство. Хроническая болезнь годами себя не выдает, симптомы инфекции если и появляются, то они очень скудные.
Примерно 4% больных жалуются на периодически возникающие симптомы дизурии, а 5% больных испытывают те или иные половые расстройства. Однако именно стертые формы болезни особенно опасны не только своими осложнениями, но и имеют огромное значение в плане распространения инфекции.
Отзывы о различных способах лечения болезни
Заболевания урогенитального тракта у женщин зачастую приводят к крайне неблагоприятным последствиям и создают угрозу для дальнейшего вынашивания потомства
Именно поэтому так важно вовремя отметить у себя первые симптомы развития трихомониаза и обратиться к доктору. Помните, что подобные заболевания не являются поводом для стыда: не стоит откладывать визит к специалисту по этой причине
Современная медицина способна в кратчайшие сроки избавить вас от всех симптомов заболевания и восстановить утраченное здоровье. Но не стоит забывать и о правилах профилактики: трихомониаз склонен к повторному возникновению в чувствительном организме.
Традиционные методы лечения трихомониаза
Заболевание лечится комплексно, при этом назначаются таблетки для внутреннего применения, свечи мази и кремы. Также дополнительно применяют средства для улучшения работы иммунной системы. Лечиться должны оба половых партнера.
Таблетки
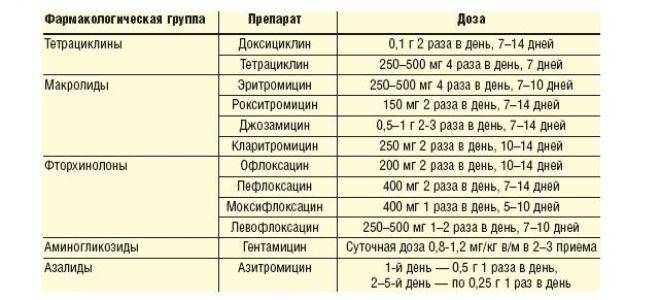
Чаще всего для лечения заболевания используют препараты из группы нитроимидазола. Механизм их действия заключается в нарушении структуры ДНК чувствительных микроорганизмов. Они достаточно эффективны и позволяют избавиться от трихомониаза в течение 7 – 14 дней.
К таким лекарствам относят:
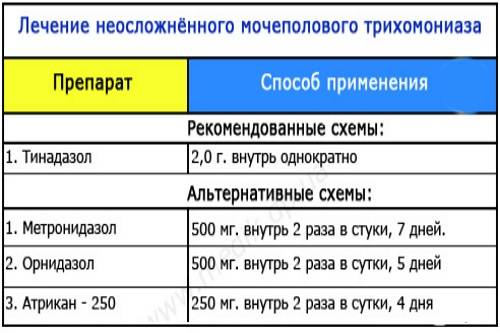
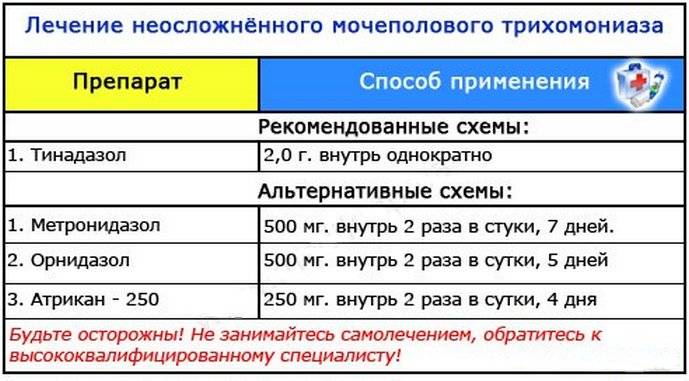
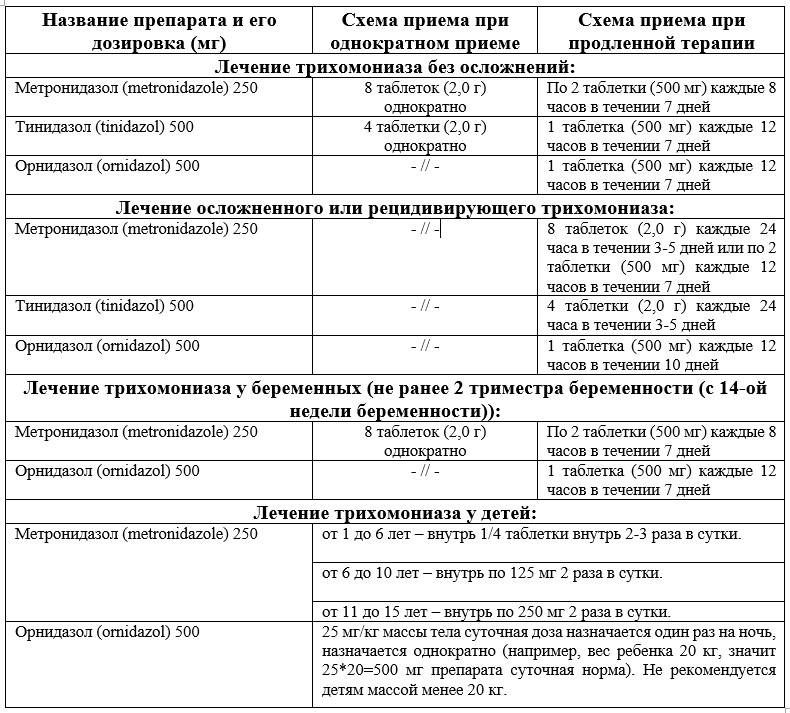
- Метронидазол (Трихопол). Существуют разные схемы лечения трихомониаза. Можно принимать средство по 500 мг дважды в сутки в течение 7 – 10 дней. Также избавиться от заболевания можно употребляя по 2 г препарата (4 таблетки по 500 мг) в сутки на протяжении 5 дней.
- Тинидазол. Для того чтобы избавиться от заболевания принимают 2 г препарата (4 таблетки по 500 мг) раз в сутки. При необходимости Тинидазол назначают повторно.
- Орнидазол (Тиберал). Принимают после еды по 1 таблетке дважды в сутки в течение 5 дней.
При приеме препаратов возможны побочные эффекты со стороны пищеварительной системы, в виде тошноты, расстройства стула. А также могут наблюдаться головная боль и головокружение.
Свечи
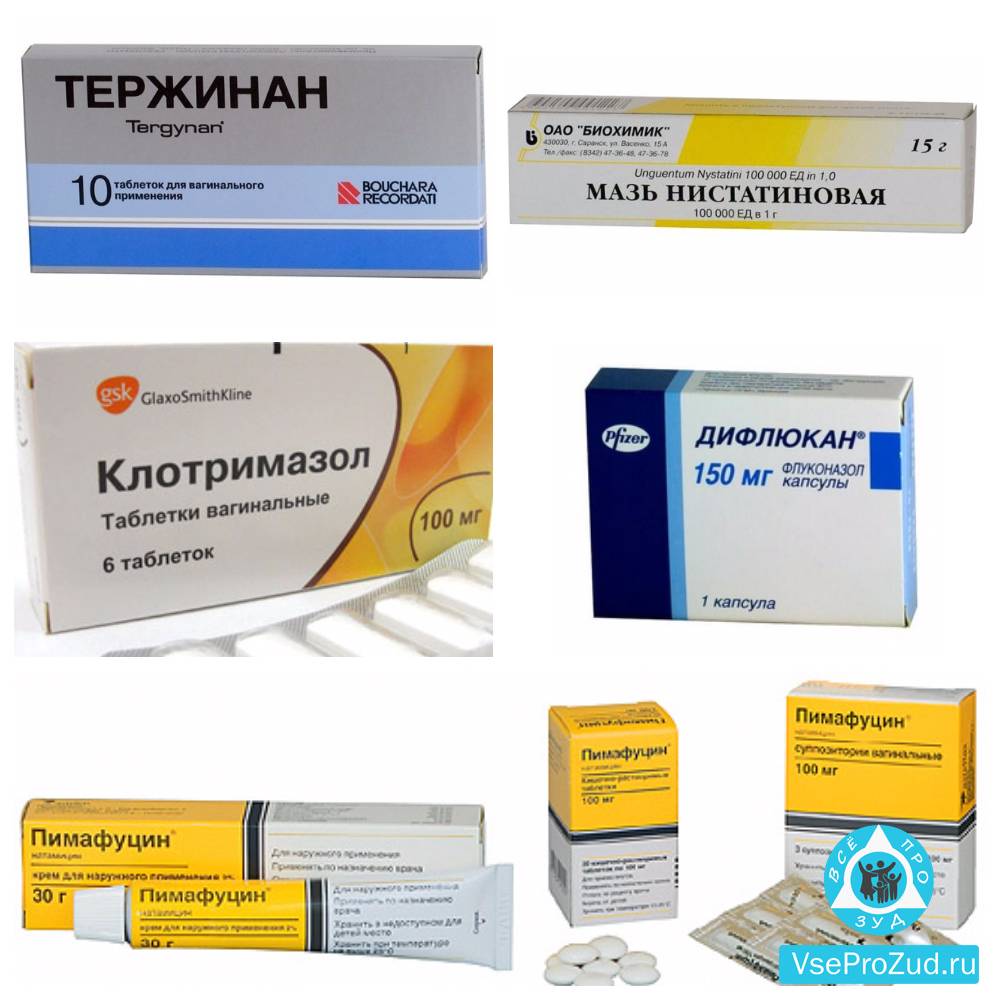
В комплексном лечении трихомониаза у женщин используются суппозитории или вагинальные таблетки:
- Тержинан. В составе препарата тернидазол, неомицина сульфат, нистатин, преднизолона метасульфобензоат натрия. Перед применением таблетку нужно подержать в воде в течение 30 секунд, затем ввести глубоко во влагалище. Препарат использовать раз в сутки на протяжении 10 дней. Он способствует устранению не только трихомониаза, но и вульвовагинита и кольпита бактериального или грибкового происхождения.
- Микожинакс. Комбинированный препарат, в составе которого метронидазол, хлорамфеникол, дексаметазон и нистатин. Перед введением вагинальной таблетки ее нужно подержать в воде. Применяют средство 1 раз в сутки в течение 10 – 12 дней. Если за этот период избавление от заболевания не произошло, лечение продолжают.
- Нео-Пенотран. Суппозитории содержат миконазол и метронидазол. Их вводят глубоко во влагалище один раз в сутки перед сном на протяжении 2 недель, или дважды в день в течение недели.
Традиционной медициной в лечении трихомониаза, как у мужчин, так и у женщин используются кремы и гели и мази с метронидазолом (Метрогил, Макмирор). Лицам мужского пола препарат вводят в уретру, а женщинам в задний свод влагалища.
Вакцинация
Препараты на основе нитроимидазола очень эффективны в лечении острой стадии трихомониаза, но при этом они не могут справиться с нормализацией среды влагалища. Для того чтобы создать неблагоприятные условия для размножения трихомонад используется вакцина СолкоТриховак.
Ее готовят из аномальных штаммов лактобацилл. Она восстанавливает нормальную микрофлору во влагалище, тем самым создавая неподходящие условия для размножения трихомонад.
Для того чтобы обеспечить годичную защиту от заболевания вводят 3 раза по 0,5 мл СолкоТриховака внутримышечно с интервалом 14 дней. Через год требуется ревакцинация 0,5 мл препарата однократно. При применении средства иммунитет повышается, стабилизируется нормальная флора влагалища, а возбудители заболеваний исчезают.
В период лечения необходимо отказаться от половой жизни. Также стоит воздержаться от употребления алкоголя и устранить все факторы, понижающие сопротивляемость организма.
https://youtube.com/watch?v=dQwPscTaO3g
Симптомы
Медикаментозные средства для лечения
Метронидазол
Препарат оказывает противомикробное и противопротозойное воздействие при лечении патологий, вызванных инфекциями. Является жизненно важным лекарственным средством. Прием первые 4 дня вести по 0,25 г 3 раза в сутки. Затем 4 дня принимать по 0,25 г 2 раза в сутки. Всего курс терапии включает 5 г препарата.
Тинидазол
Лечение трихомониаза. Это противопротозойный и противомикробный препарат. Он активен по отношению ко многим трихомонадам и анаэробным микроорганизмам. Его активные компоненты проникают внутрь патогенной микрофлоры, где угнетает их синтез и повреждает структуру ДНК. Прием вести по 4 таблетки однократно или же по 1 таблетке каждые 15 минут в течение часа. На курс терапии рассчитано 2 г лекарства.
Трихопол
В роли главного компонента выступает метронидазол. Для него свойственно противопротозойное и антибактериальное влияние. Но вот по отношению ко многим анаэробным бактериям, грибкам, вирусам препарат не оказывает бактерицидного влияния. Принимать лекарство 1-е сутки по 0,75 г 4 раза в день. После 0,5 г 4 раза в день. Всего терапевтический курс включает 5 г лекарства.
Фазижин
Препарат оказывает антибактериальное и противопротозойное воздействие. Активные компоненты способны проникать в клетки патогенной микрофлоры, угнетая синтез и повреждая волокна ДНК. Эффективное лечение трихомониаза предполагает прием препарат по 0,5 г 2 раза в день. Принимать каждый день на протяжении 7 дней.
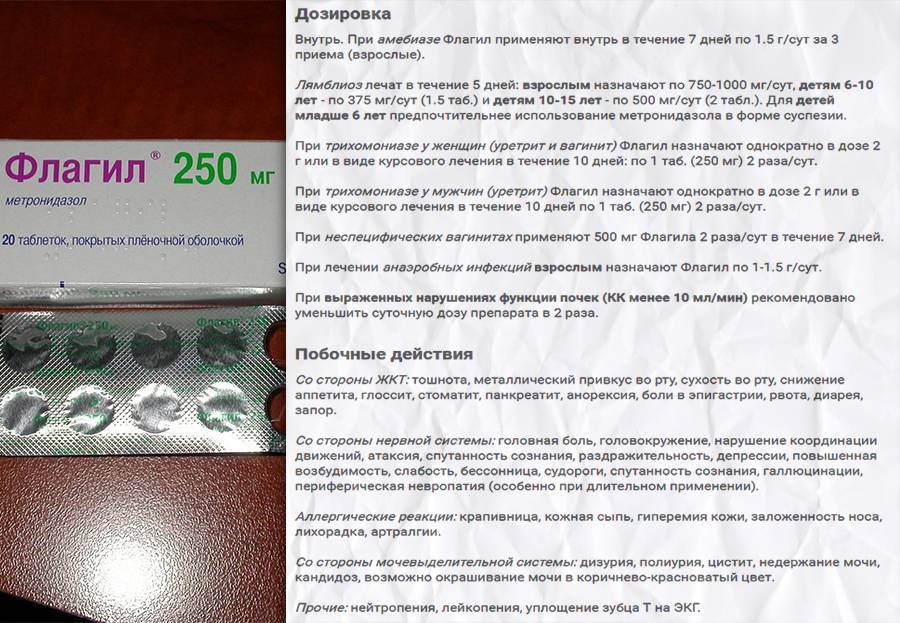
Флагил
В роли главного компонента выступает метронидазол. Принимать нужно по следующей схеме:
- Первый день – 0,5 г 2 раза в день.
- Второй день – 0,25 г 3 раза в день.
- Последующие 4 дня – 0,25 г 2 раза в день.
Терапевтический курс предполагает употребление 3,75 г препарата.
Эфлоран
Лечение трихомониаза. Вести прием антибактериального и противопротозойного средства по 0,5 г 4 раза в день. Длительность лечения составит 5 дней. После этого переходить на такую схему лечения: 1 г 2 раза в сутки. Принимать на протяжении 7-10 дней.
Если приобрести эти лекарства не удается или же на них у женщины аллергия, то лечение трихомониаза может осуществляться при помощи таких альтернативных медикаментов:
- Атрикан 250. Принимать по 0,25 г 2 раза в день. Длительность терапевтического курса 4 дня.
- Мератин. Прием вести по 0,5 г 2 раза в день. Длительность терапии 5 суток. Интравагинально вводить таблетку перед сном. Предельная суточная норма составляет 1,5 г.
- Наксоджин. Прием вести однократно в количестве 2 г, если имеет место острая форма трихомониаза у женщин, а для хронической дозировка составит 1 таблетку 2 раза в сутки. Длительность лечения 6 дней.
- Нитазол. Принимать по 0,1 г в день. Продолжительность лечения 2 недели. Интравагинально используют свечи, которые содержат 0,12 г препарата. Вводить их 2 раза в день.
Трихомониаз — лечение метронидазолом
Метронидазол — это антибактериальное средство, относящееся к группе производных нитроимидазола.
Препарат обладает мощным трихомонадоцидным действием и считается препаратом выбора для лечения трихомониаза у мужчин и женщин.

- однократное применение препарата в дозе 2 грамма при острой инфекции;
- десятидневный курс (по 1 таблетке по 250 мг два раза в сутки) при рецидивирующем или хроническом трихомониазе;
- местное использование свечей или вагинальных таблеток по 1 шт. (с содержанием метронидазола 250 мг) во влагалище на ночь, в течение 10 дней (местное лечение применяется дополнительно к основной системной терапии таблетками).
Схема лечения острого и хронического трихомониаза у мужчин:
- однократное в дозе 2 грамма при острой инфекции;
- десятидневный курс (по 1 таблетке по 250 мг два раза в сутки) при рецидивирующем или хроническом трихомониазе.
Дополнительно, мужчинам могут назначаться гели с метронидазолом для наружной обработки полового члена (1 раз на ночь).
По показаниям, после первого курса лечения и проведения анализов на трихомониаз, может назначаться повторный курс терапии (через 4-6 недель).
Таблетированные препараты метронидазола противопоказаны пациентам с:
- лейкопенией;
- индивидуальной непереносимостью препаратов нитроимидазола;
- нарушенной координацией движений;
- органическими патологиями центральной нервной системы (в том числе и при эпилептических приступах);
- печеночной недостаточностью.
Также препарат противопоказан беременным в первом триместре беременности (во 2 и 3 триместре средство может применяться по жизненным показаниям) и женщинам, кормящим грудью.
Побочные эффекты от применения метронидазола обычно проявляются болями в животе, сильной тошнотой, головокружениями, появлением «металлического» привкуса во рту, диареей или запорами. Также возможны аллергические реакции, окрашивание мочи в темный цвет, тремор конечностей, головные боли.
Фаза «Атака» по Дюкану
Диагностика
Для диагностики трихомониаза необходимо обнаружить возбудителя. На исследование берут урогенитальный мазок и кровь.

Диагностические обследования при трихомониазе:
| Обязательные | Анализ урогенитального мазка с окраской метиленовым синим или по Грамму | Мазок исследуется на присутствие t.vaginalis и других ЗППП. Исследование проводится до начала терапии и два раза после окончания |
| Реакция микропреципитации | Исследование крови. Ложноположительная реакция возможна при ряде иммунологических заболеваний и инфекций: хламидиозе, туберкулезе, лептоспирозе, ревматоидном артрите и т. д. | |
| ПЦР | Проводят до лечения. Выявленные антитела к трихомонадам являются признаком существующей или ранее перенесенной инфекции | |
| Анализ биоматериала методом Кунса | Определение антигенов микробов или антител к ним. Биоматериал обрабатывают флюорохромами, способными отражать в ультрафиолетовых лучах люминесцентного микроскопа. Простейшие и бактерии под увеличением будут светиться | |
| Двухстаканная проба мочи | Проводится только у мужчин. Исследование основано на том, что каждая проба мочи выделяется из определенного отдела мочевых путей. Первая порция мочи соответствует уретре, заключительная – почкам и мочеточникам. | |
| Выделение чистой культуры trichomonas vaginalis | Проводят до начала терапии и два раза после окончания лечения | |
| Дополнительные | УЗИ малого таза | У женщин обследуют фаллопиевы трубы, матку, мочевой пузырь, прямую кишку |
| У мужчин обследуют предстательную железу, мошонку мочевой пузырь | ||
| Кольпоскопия | Проводят только у женщин. Визуально обследуют шейку матки, используя кольпоскоп – бинокулярный аппарат, многократно увеличивающий изображение | |
| Цитоуретроскопия | Исследование уретры и мочевого пузыря у женщин и мужчин с помощью цистоскопа. Во время процедуры врач может визуально оценить состояние мочевых путей на всем протяжении: просветы мочеточников мочеиспускательный канал, мочевой пузырь |
Диагностика
Предварительный диагноз трихомониаза устанавливается на основании жалоб пациентов и результатов осмотра. Врач отмечает визуальные признаки воспаления у женщины: отечность вульвы и влагалища, гиперемию, наличие характерных выделений. При проведении кольпоскопии обнаруживаются точечные кровоизлияния на слизистой маточной шейки, ее покраснение («клубничная» шейка). Возможно выявление дисплазии эпителия, атипичных клеток.
Достоверным критерием диагностики являются лабораторные исследования, подтверждающие или опровергающие установленный диагноз:
- Микроскопия биоматериала. У женщин материалом для исследования являются мазки из влагалища и уретры, у мужчин — мазок из уретры.
- Иммунологический метод.
- Посев биоматериала на искусственные питательные для патогенных микроорганизмов среды. Достоверность метода составляет 95%.
- ПЦР-исследование.
Инструментальные методы диагностики (гинекологическое УЗИ, томография и прочее) являются дополнительными и проводятся для оценки степени вовлечения в патологический процесс органов малого таза. Диагноз дифференцируют с кандидозом, неспецифическим и гонорейным вульвовагинитом.
Основные методики подтверждения диагноза
Симптомы трихомониаза имеют схожесть с другими заболеваниями урогенитального тракта, что значительно затрудняет работу врача. На предварительном осмотре доктор изучает состояние слизистых оболочек пациентки и оценивает характер патологических выделений. При наличии отёка, покраснения и других специфических симптомов можно заподозрить урогенитальную инфекцию. Параллельно с этим доктор обязательно спрашивает пациентку о методе контрацепции и болезнях полового партнёра. Необходимо также упомянуть о факте использования чужих средств личной гигиены, если это было.
В своей практике мне доводилось участвовать в лечении женщины, которая заразилась трихомониазом во время летнего отпуска. После обращения и получения результатов анализов, в которых имелся подтверждённый диагноз, пострадавшая настоятельно просила не сообщать мужу о наличии у неё такого недуга. Но докторам с целью сохранения репродуктивного здоровья пациентки и мужчины пришлось ввести его в курс дела, не сообщая механизм заражения. Это позволило семейной паре пройти курс терапии, в результате которого оба партнёра были излечены.
Основные способы диагностики патологического состояния:
- Посев содержимого влагалища и шейки матки на питательные среды. Для этого с помощью длинной ватной палочки или шпателя небольшое количество выделений переносят в специальную пробирку и доставляют в лаборатории. Там производится перемещение содержимого на питательные среды, богатые белками и жирами. В течение 7–14 дней доктора наблюдают за ростом колоний, после чего изучают их характер.
- Полимеразная цепная реакция — это лучший способ определения генетической структуры возбудителя инфекционной патологии. Для этого небольшой образец выделений помещают в пробирку, которая устанавливается в центрифугу. Устройство вращается на больших скоростях, в результате чего исследуемый материал разбивается на отдельные фракции. Таким образом удаётся выделить ДНК трихомонады среди других представителей микрофлоры половых органов. Этот способ является крайне эффективным и не требует дополнительного подтверждения, а длительность его занимает до 1–2 дней.
Таблица: дифференциальная диагностика трихомониаза и других урогенитальных болезней
| Сравнительный признак | Кандидоз | Уреаплазмоз | Микоплазмоз | Гарднереллёз | Трихомониаз |
| Характер выделений | Белесоватые, творожистые с комочками, кремообразные, густые или жидкие | Слизистые, гнойные или с кровянистыми прожилками, мажущие, необильные | Серые или белесоватые без патологических примесей в небольшом количестве | Пенистые, желтоватые, белёсо-серые, обильные | |
| Запах выделений | Кисловатый или отсутствует | Аммиачный запах или его отсутствие | Гнилостный запах | Протухшая рыба | |
| Отёчность влагалища | Может отсутствовать | В области малых половых губ и клитора | Через 3–4 сантиметра от входа во влагалище | В области больших половых губ | Особенно выражена в области преддверия |
| Болезненность при половом контакте | Встречается редко | В 50% случаев | слабовыраженные неприятные ощущения | Боли высокой интенсивности | В 90% случаев |
Схема лечения трихомониаза у женщин
Возбудитель трихомониаза как таковой бактерией не является. По этой причине применение антибактериальных препаратов почти никогда не приносит положительного эффекта. В целом лечение заболевания заключается в следующих мероприятиях:
- ликвидация микроорганизмов с помощью противотрихомонадных препаратов;
- восстановление нормальной вагинальной микрофлоры;
- восстановление функциональности мочеполовой системы;
- укрепление иммунитета путем приема специальных средств и нормализации режима питания;
- окончательная ликвидация симптоматики недуга.
Если трихомониаз успел дать осложнения, то последний этап терапии должен заключаться в их устранении. Чаще всего это будет выглядеть как лечение другой болезни, источником которой стала уже излеченная патология.
Помимо этого, стоит проследить за верным ходом терапи
и полового партнера пациентки. Если он не пройдет курс лечения или вовсе проигнорирует его, то повторное заражение — вопрос времени. Причем рецидив лечится сложнее, так как трихомонады вырабатывают устойчивость к активным веществам медикаментов.
Мини инкубатор “Квочка”, общие сведения
Комплектация:
- медицинский градусник;
- инструкция по эксплуатации;
- упаковка.
Габариты:
- длина — 47 см;
- ширина — 47 см;
- высота — 22 см;
- вес — 2,6 кг.
Вместимость яиц:
- 200 перепелиные;
- 70 куриные;
- 40 утиные или индюшиные;
- 36 гусиные.
На крыше инкубатора находятся два окошка, для того чтобы следить за процессом созревания. Встроен электронно механический терморегулятор, который обладает автоматическим поддержанием температуры с погрешностью до 0,1 С. В использовании инкубатор расходует до 10 кВт в час электричества и работает от 35 Вт мощности.
Температура воздуха, в которой должен содержаться инкубатор – +17 – +37 С.
Нельзя допустить попадания прямых солнечных лучей на инструмент. Ни в коем случае не допускать повышенной влажности, в противном случае пенопластовый каркас быстро придёт в негодность и могут возникнуть проблемы с самим процессом выращивания. Возле аппарата ми не должны стоять нагревательные объекты.

Препараты для лечения трихомониаза у женщин
Для лечения инфекции у женщин применяются точно такие же препараты, как и для борьбы с трихомонадами у мужчин.
При инфицировании у женщин признаки патологии появляются чаще и имеют более выраженное течение.
Но, в сравнении с мужчинами, осложнения со стороны вышележащих отделов гениталий случаются намного реже.
Привлекаться к проведению терапии должны все, у кого выявлен возбудитель.
Назначаться может любое из лекарств, которое обладает противопротозойной эффективностью.
Метронидазол – это средство, созданное одним из первых, которое относят к нитроимидазолам.
Метронидазол включен в список жизненно важных лекарств.
Оригинальным препаратом является Флагил.
В аптечной сети доступно большое количество лекарств, содержащих данное действующее вещество.
Метронидазол обладает способностью блокировать синтез ДНК трихомонад, что ведет к их гибели.
Действующее вещество отличается быстротой абсорбции из ЖКТ.
Уже через пару часов в крови обнаруживается максимальная концентрация метронидазола.
В процессе терапии:
- Запрещен прием алкоголя, так как при его распаде составляющие не будут выведены организмом, что приведет к химическому отравлению организма. В результате появятся такие негативные симптомы, как тошнота, рвота, головная боль, тахикардия, приливы крови к лицу.
- Не рекомендуется управление транспортным средством или выполнения действий, связанных с концентрацией внимания из-за возможного появления головокружения.
Среди преимуществ препарата, следует отметить, его низкую стоимость.
Орнидазол относится к той же группе нитроимидазолового ряда. Его биодоступность несколько выше, чем у метронидазола.
В инструкции по применению препарата даются четкие указания, что его не следует принимать беременным женщинам в течение первого триместра.
Принимать препарат можно не только внутрь, но и использовать в виде свечей или вагинальных таблеток.
В отличие от метронидазола данное средство может быть совместимым с алкоголем.
Тинидазол. Препарат одним из первых применяется для лечения трихомониаза, биодоступность действующего вещества составляет 100%.
Тинидазол запрещен к применению в период беременности.
Способен проникать в грудное молоко, в связи с чем в период вскармливания младенца грудью его отлучают от материнского молока на трое суток.
Препарат совместим с большинством лекарств, что дает возможность назначать Тинидазол с различными антибиотиками, особенно, при сочетанных ИППП.
Лекарство не совместимо с алкоголем.
Во время лечения препаратом можно наблюдать изменения окрашивания мочи, что объясняется тем, что четвертая часть метаболитов выводится из организма почками.
Потемнение урины не считается осложнением.
После того, как лекарство будет отменено цвет мочи вернется к норме.