Обморок у ребенка
Обморок (лат. syncope) — внезапная кратковременная потеря сознания, обусловленная преходящей ишемией головного мозга.
У детей встречаются различные варианты обморочных состояний. Они отличаются друг от друга этиологическими факторами и патогенетическими механизмами. Однако существуют сходные патогенетические изменения, главным из которых считают внезапно возникающий приступ острой гипоксии головного мозга. В основе развития такого приступа лежит рассогласованность функционирования его интегративных систем, что вызывает нарушение взаимодействия психовегетативных, соматических и эндокринно-гуморальных механизмов, обеспечивающих универсальные приспособительные реакции.
[], [], [], [], [], []
Классификация обмороков
- Неврогенные обмороки:
- вазодепрессорный (простой, вазовагальный);
- психогенный;
- синокаротидный;
- ортостатический;
- никтурический;
- кашлевой;
- гипервентиляционный;
- рефлекторный.
- Соматогенные (симптоматические) обмороки:
- гипогликемический;
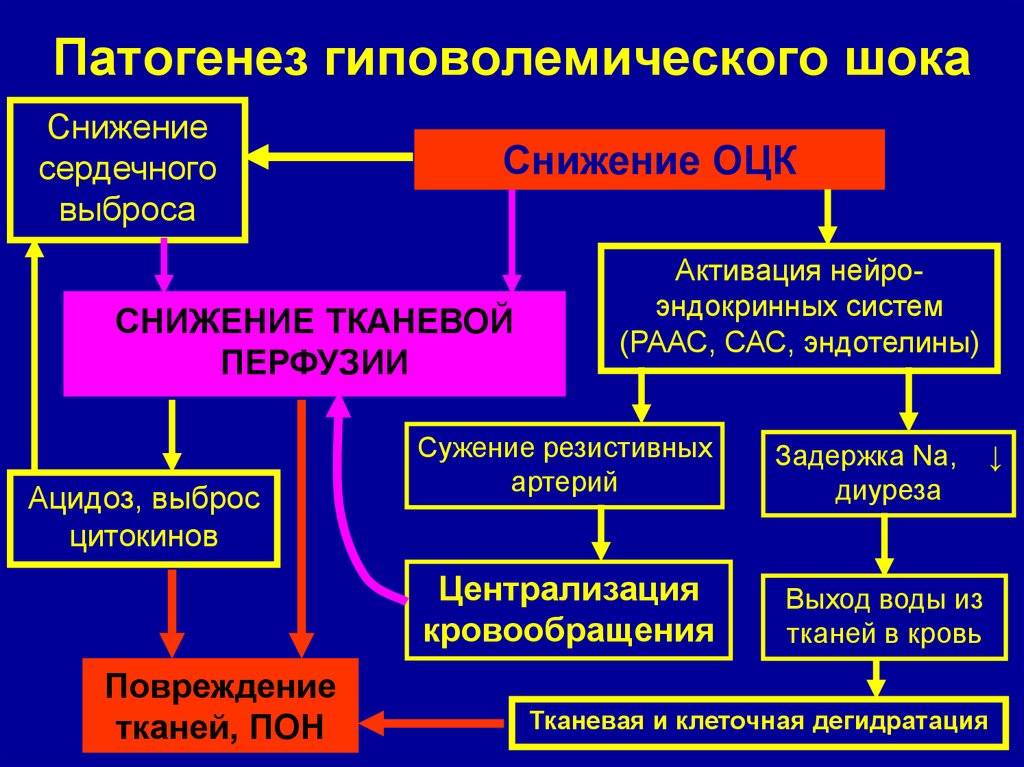
- гиповолемический;
- анемический;
- респираторный.
- Лекарственные обмороки.
[], [], [], [], [], [], [], [], []
Симптомы обморока
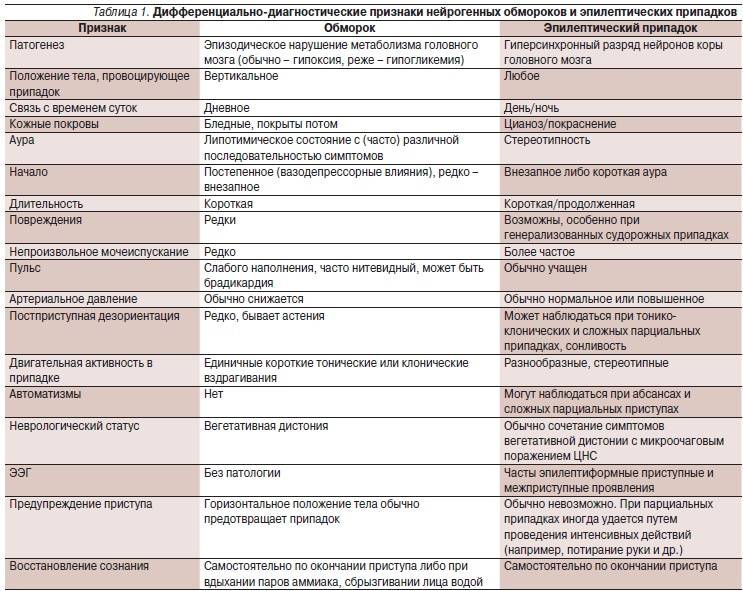
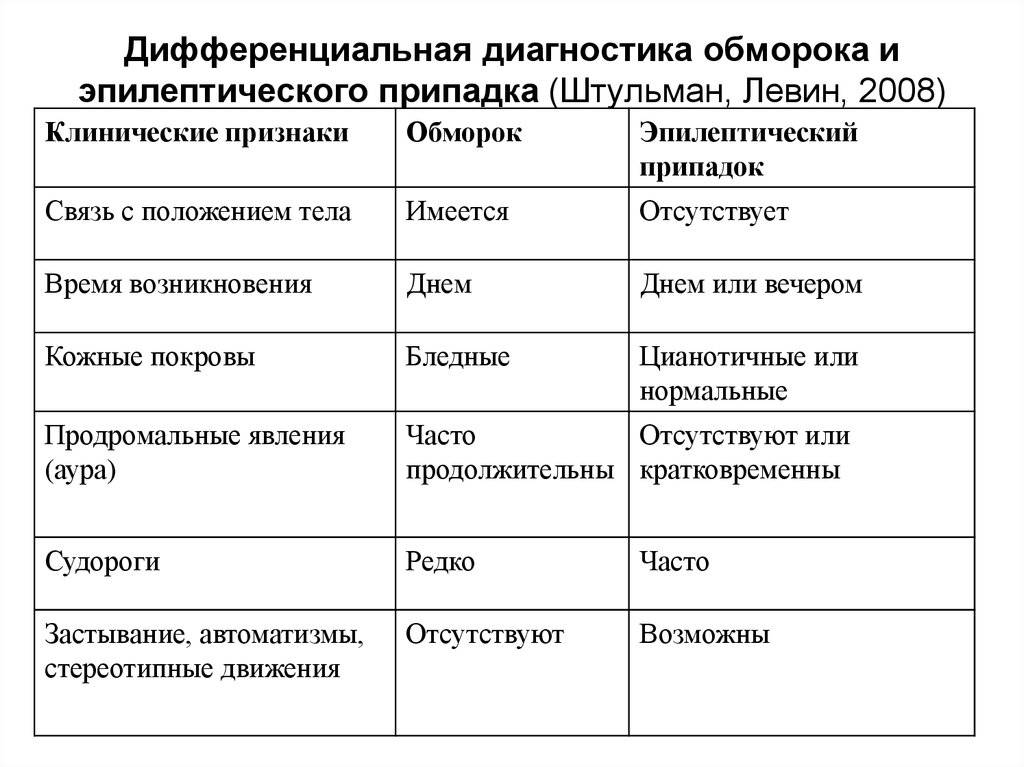
Клинические проявления различных вариантов обморочных состояний сходны.
- Периоды развития обморока: предобморочное состояние (гипотимия), период утраты сознания и послеобморочное состояние (восстановительный период).
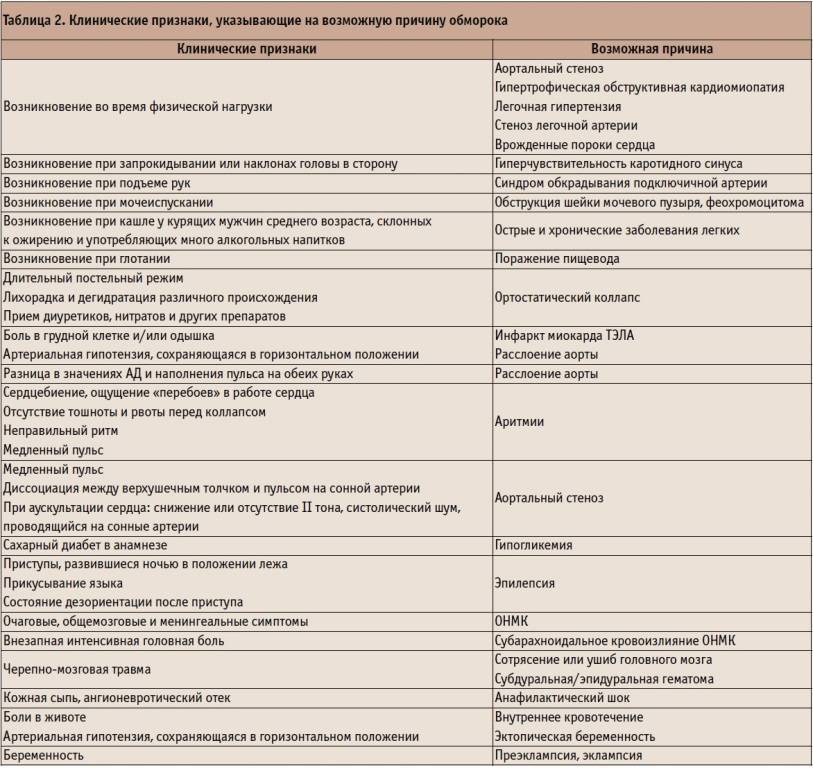
- Предобморочное состояние. Его продолжительность обычно составляет от нескольких секунд до 2 мин. Возникают головокружение, тошнота, ощущение нехватки воздуха, общий дискомфорт, нарастающая слабость, чувство тревоги и страха, шум или звон в ушах, потемнение в глазах, неприятные ощущения в области сердца и в животе, сердцебиение. Кожные покровы становятся бледными, влажными и холодными.
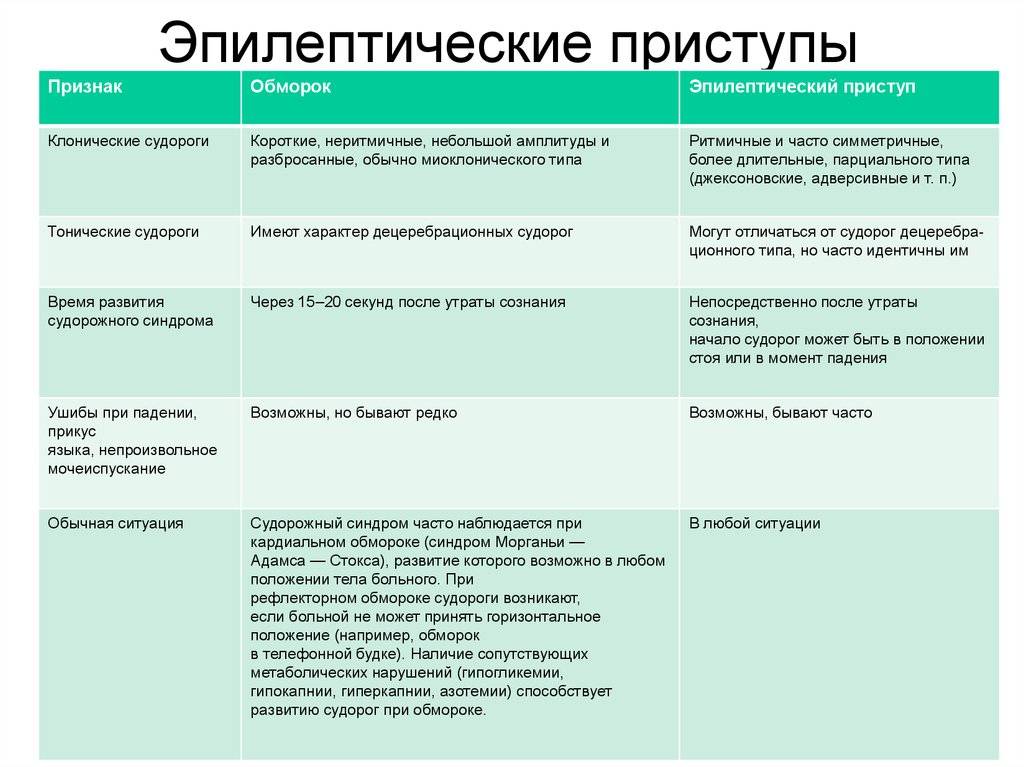
- Период утраты сознания может продолжаться от нескольких секунд (при лёгком обмороке) до нескольких минут (при глубоком обмороке). В этот период при обследовании больных выявляют резкую бледность кожи, выраженную мышечную гипотонию, слабый редкий пульс, поверхностное дыхание, артериальную гипотензию, расширение зрачков со сниженной реакцией на свет. Возможны клонические и тонические судороги, непроизвольное мочеиспускание.
- Восстановительный период. Дети быстро приходят в сознание. После обморока какое-то время сохраняются тревожность, чувство страха, адинамия, слабость, одышка, тахикардия.
Неотложная помощь при обмороке
При обмороке необходимо уложить ребёнка горизонтально, приподняв ноги под углом 40-50″. Одновременно следует расстегнуть воротник, ослабить пояс, обеспечить доступ свежего воздуха. Можно обрызгать лицо ребёнка холодной водой, дать вдохнуть пары нашатырного спирта.
При затянувшемся обмороке рекомендуют подкожно ввести 10% раствор кофеина (0,1 мл на год жизни) или никетамид (0,1 мл на год жизни). Если сохраняется выраженная артериальная гипотензия, то назначают 1% раствор фенилэфрина (0,1 мл на год жизни) внутривенно струйно.
При выраженной ваготонии (снижение диастолического АД до 20-30 мм рт.ст., урежение пульса больше чем на 30% от его возрастной нормы) назначают 0,1% раствор атропина из расчёта 0,05-0,1 мл на год жизни.
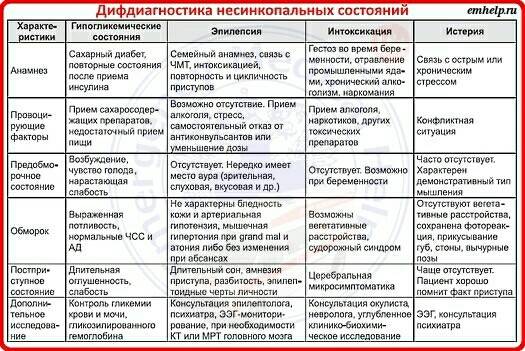
Если обморок обусловлен гипогликемическим состоянием, то следует внутривенно ввести 20% раствор декстрозы в объёме 20-40 мл (2 мл/кг), если гиповолемическим состоянием, то проводят инфузионную терапию.
При кардиогенных обмороках осуществляют мероприятия, направленные на увеличение сердечного выброса, устранение жизнеугрожающих сердечных аритмий.
[], [], []
Общие сведения о синкопе и вазовагальном обмороке
Согласно эпидемиологическим данным, 15-20% подростков испытывают, по меньшей мере, единичный эпизод синкопе до достижения возраста 18 лет. По данным Регионального центра синкопальных состояний и нарушений сердечного ритма у детей при НИИ медицинских проблем Севера СО РАМН, средняя частота встречаемости эпизодов синкопальных состояний у детей школьного возраста Красноярска, по данным анкетного опроса, составляет 7,6% с преобладанием у девочек по сравнению с мальчиками и старших школьников в сравнении с детьми младшего школьного возраста.
Как известно, наиболее частые и значимые виды синкопальных состояний у детей и подростков включают:
- вазовагальный обморок (синонимы: нейрокардиогенные, нейромедиаторные, рефлекторные, ситуационные синкопе, «простой обморок») — 50-90% всех случаев;
- ортостатический обморок (ортостатическая гипотензия, в том числе при дегидратации, анемии, беременности, употреблении лекарственных препаратов; postural orthostatic tachycardia syndrome) — 8-10%;
- одышечно-цианотичные приступы (приступы задержки дыхания, «breath holding spells») встречаются исключительно у детей в возрасте от 6 мес до 2 лет;
- токсические/лекарственные синкопе (отравление, побочное действие лекарственных препаратов) — встречаются редко;
- кардиогенные синкопе — около 5% всех случаев.
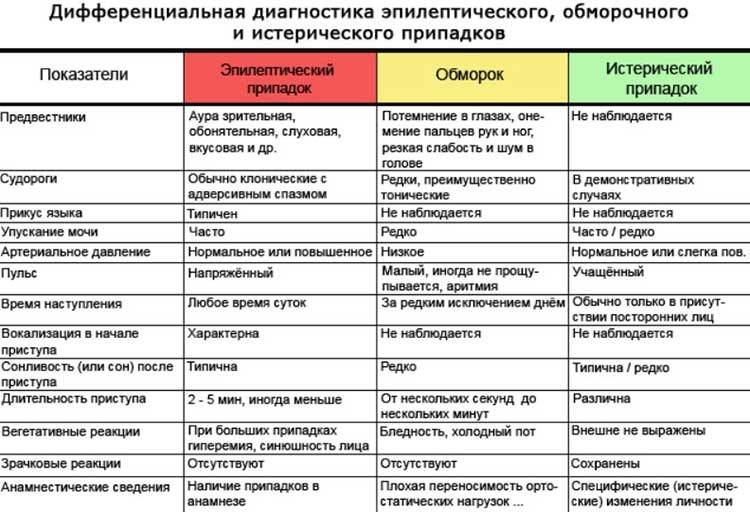
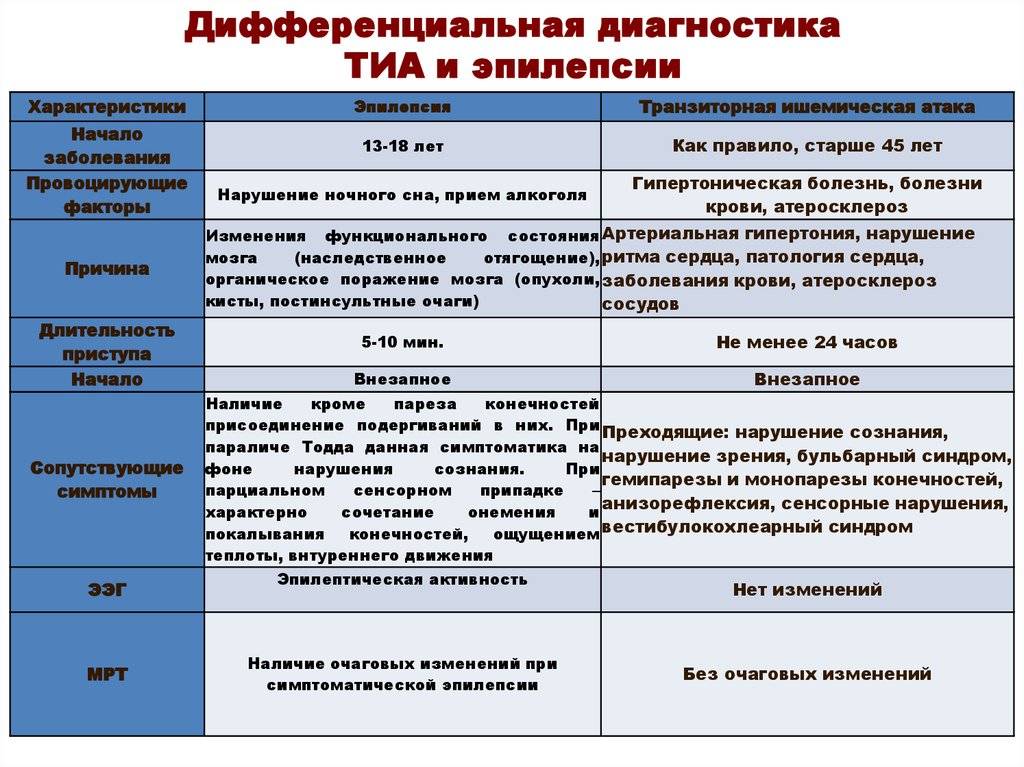
Кроме того, выделяются клинические состояния, напоминающие синкопе, но которые по определению таковыми не являются («ложные синкопе») — судороги с потерей сознания (которые, впрочем, могут встречаться как проявление затянувшейся церебральной ишемии и при истинных синкопе), нарушения сознания при базилярной мигрени и гипервентиляционном синдроме, психогенный обморок (истерический невроз).
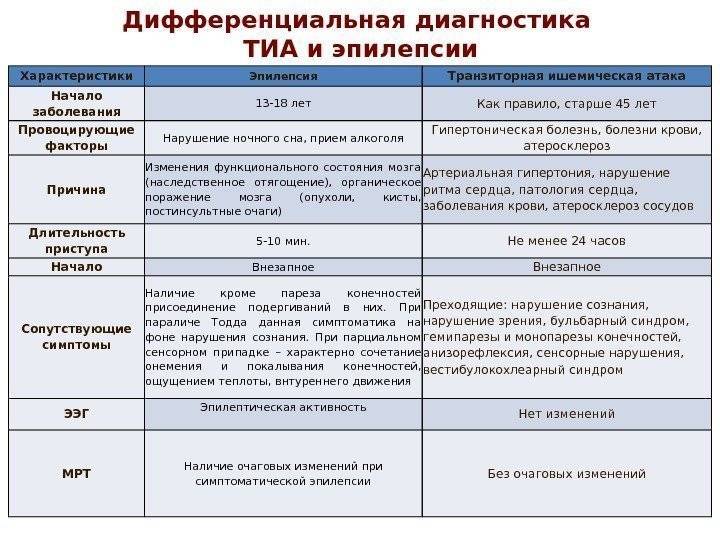
Конечно, возможны и более редкие причины потери сознания: в последнем консенсусе Европейской кардиологической ассоциации упоминается не менее 30 возможных причин синкопальных состояний, многие из которых, в свою очередь, разделяются на подгруппы.
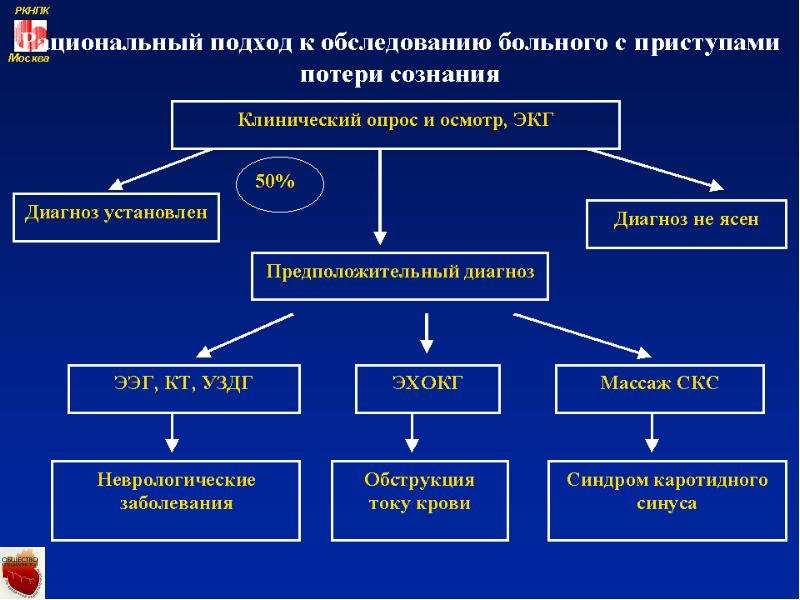
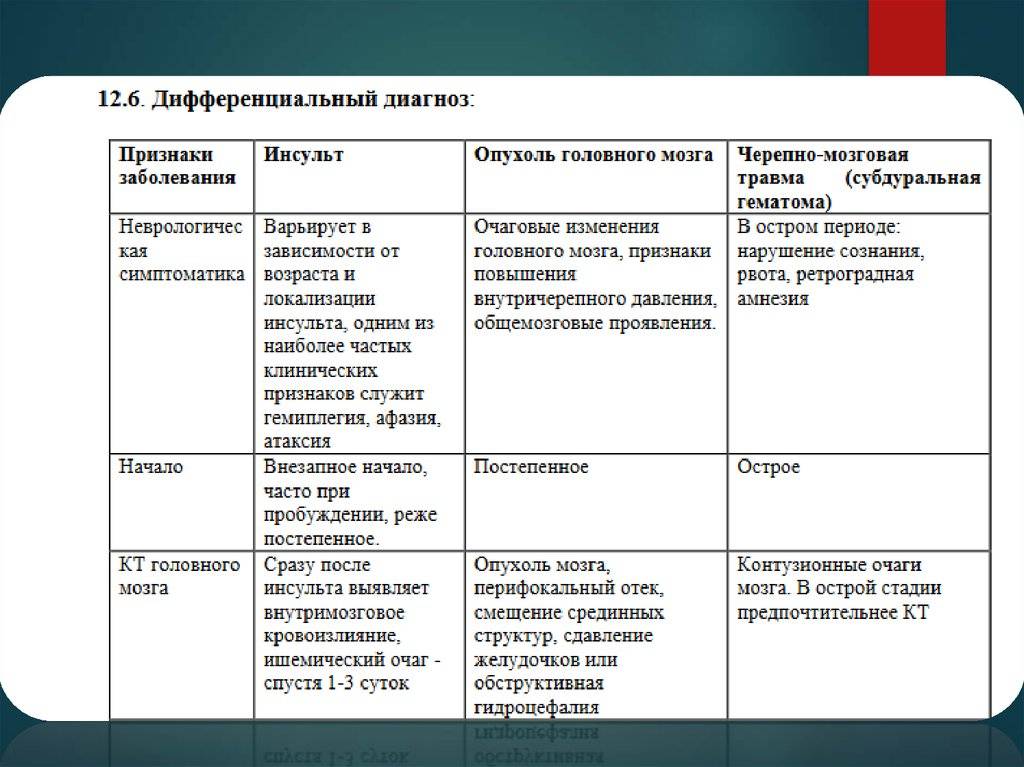
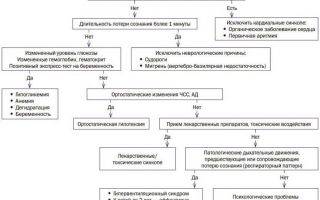
Ориентировочный диагностический алгоритм первичного обследования при эпизоде транзиторной потери сознания у детей и подростков представлен на рис.

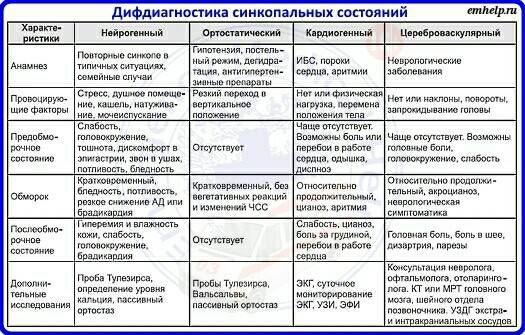
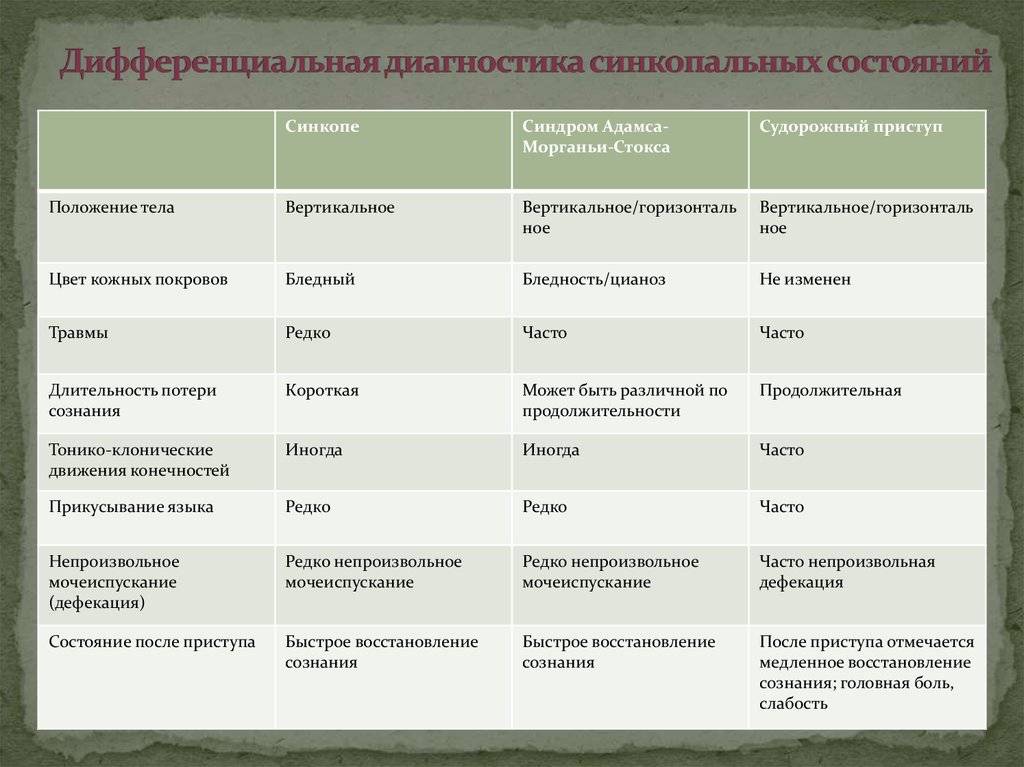
Поскольку дифференциально-диагностические подходы при кардиогенных синкопе облигатно включают в себя разграничение с другими причинами обморочных состояний, представляется целесообразным краткое изложение характерной клинической картины наиболее частого их варианта у детей и подростков — вазовагального обморока.
Причем, именно отсутствие характерной для вазовагального обморока клинической картины должно в первую очередь настораживать клинициста и побуждать к активному поиску других вероятных причин потери сознания.
Вазовагальный обморок занимает в общей структуре синкопальных состояний у детей и подростков ведущее место (от 50 до 90%, по данным разных исследований) и имеет характерную клиническую картину, включающую наличие определенных предшествующих обмороку событий и продромальных симптомов.
События, типично предшествующие вазовагальному обмороку:
- длительное вертикальное положение верхней части туловища (чаще в положении стоя, реже — сидя);
- эмоциональный стресс (тревога, испуг, страх, ожидание болезненных мероприятий);
- некоторые рефлекторно-ассоциированные события (глотание, кашель, чихание, расчесывание волос, акт мочеиспускания, поднятие тяжести, игра на духовых инструментах);
- душные помещения.
Продромальные симптомы:
- четкое ощущение ближайшего наступления обморока (чувства «дурноты», нехватки воздуха, ощущение немедленного падения);
- головокружение;
- звон в ушах;
- изменения зрения (снижение остроты зрения, «темнеет в глазах», «туннельное зрение», «двоение в глазах»);
- тошнота;
- абдоминальный дискомфорт (ощущение «пустоты» в верхней части живота);
- бледность, похолодание кожных покровов;
- внезапное потоотделение.
Собственно вазовагальный обморочный период характеризуется брадикардией и снижением артериального давления. Продолжительность периода отсутствия сознания обычно составляет секунды (редко до 2-3 мин), при его длительности более 25 с — могут начаться судороги с миоклоническим компонентом.
Постобморочный период для этого вида синкопе характеризуется наличием тошноты, бледности и потоотделения. На примере взрослых пациентов показано, что для повторных вазовагальных синкопе характерны длительные (годами) паузы между эпизодами. Частые повторные синкопе должны настораживать клинициста в отношении поиска других состояний, отличных от «простого» обморока.
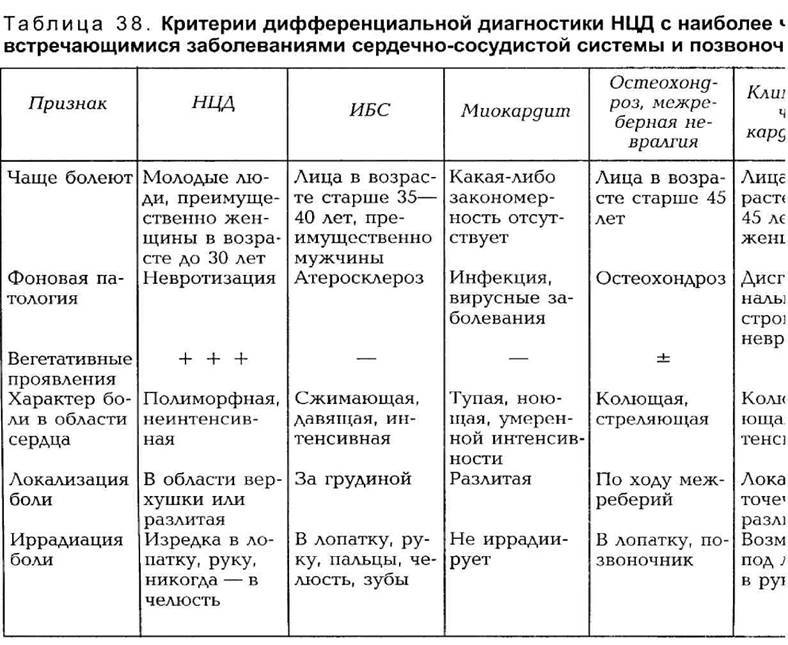
Лечение вегето-сосудистой дистонии
При описываемом нарушении схема лечения вегето-сосудистой дистонии у женщин и мужчин должна нести комплексный характер, быть долговременной, учитывать особенности дисфункций, этиологический фактор и индивидуальные специфики человека. При запущенном протекании данного нарушения терапевтические мероприятия будут продолжительными.
Итак, как избавиться от вегето-сосудистой дистонии у взрослых? Как правило, лечебные мероприятия предполагают использование немедикаментозных схем, которые можно дополнять успокоительными средствами.
Немедикаментозные терапевтические мероприятия для лечения вегето-сосудистой дистонии у женщин и мужчин включают:
Оптимизация периодов труда и отдыха. Для того, что бы избавиться от симптомов ВСД, следует равномерно чередовать занятия умственным и физическим трудом, максимально сократить время пребывания перед монитором компьютера и телевизором. При отсутствии таковой возможности каждые 60-90 минут делать перерыв, проводить гимнастику для глаз, разминку для спины.
Соблюдение стабильного режима дня с обязательным полноценным отдыхом. Нормальная продолжительность ночного сна для каждого человека индивидуальна. Но для большинства этот показатель не должен быть менее 8-9 часов
Важное значение имеют и условия для сна. В спальной комнате не должно быть душно, необходимо регулярное проветривание и влажная уборка
Кровать должна быть удобной, подходить к росту и комплекции человека. Лучше отдать предпочтение ортопедическому матрасу и подушке.
Диета с включением в рацион продуктов богатых калием и магнием. Именно эти минералы участвуют в передаче импульсов в нервных окончаниях, улучшают деятельность сердца и сосудов, восстанавливают равновесие в работе нервной системы. Поэтому, при ВСД рекомендовано употребление гречневой и овсяной каш, бобовых культур, сухофруктов, орехов, зелени, картофеля, моркови и баклажанов.
Адекватная физическая нагрузка. Оптимальными являются занятия, которые проходят на свежем воздухе или в воде, но при этом не дают значительную нагрузку на мышечную и сердечно-сосудистую системы. Больше всего больному, страдающему вегето-сосудистой дистонией, подходят плавание, аквааэробика, танцы, катание на лыжах и велосипеде. При таких нагрузках происходит бережная тренировка сердца, нормализируется психоэмоциональное состояние. Одновременно следует избегать видов спорта, при которых необходимо совершать резкие движения, высокие прыжки или длительно пребывать в статическом напряжении. Это создает дополнительную нагрузку на сосуды и может привести к ухудшению течения заболевания.
Иглорефлексотерапия и массаж способствуют релаксации, устранению тревожности, нормализации уровня артериального давления, восстановлению сна. При гипертоническом типе показаны массажные движения в медленном темпе с усиленным воздействием на воротниковую зону. При гипотоническом варианте ВСД наоборот массаж должен быть быстрым и интенсивным.
Применение препаратов растительного происхождения. При ВСД с повышением артериального давления подходят травы с седативным и гипотензивным действием (настойка валерианы, пиона, пустырника). Гипотонический вариант заболевания требует приема препаратов со стимулирующим и активизирующим эффектом (элеутерококк, аралия, женьшень).
Методы физиотерапии оказывают положительное действие при вегето-сосудистой дистонии благодаря нормализации взаимодействия различных отделов нервной системы, сосудистого тонуса. Такие процедуры улучшают кровообращение в органах и тканях, активизируют процессы обмена веществ. Перечень используемых методик достаточно велик: электрофорез с лекарственными растворами на шейный отдел позвоночника, аппликации озокерита или парафина на воротниковую область, лазерное облучение в комбинации с магнитотерапией. Отличное действие оказывают водные процедуры. При всех видах ВСД показаны контрастные ванны, циркулярный и веерный душ, подводный массаж, плавание.
При ВСД по гипотоническому типу необходимо употреблять продукты, которые повышают тонус сосудов: зеленый чай, натуральный кофе, молоко. При гипертоническом варианте заболевания из рациона следует исключить продукты, которые провоцируют подъем артериального давления: крепкий чай и кофе, соления и острые блюда.
При диагностировании вегето-сосудистой дистонии препараты назначаются исключительно лечащим терапевтом. Терапевтическое воздействие сконцентрировано на восстановлении баланса в функционировании ганглионарной системы.
Диагностика и обследование
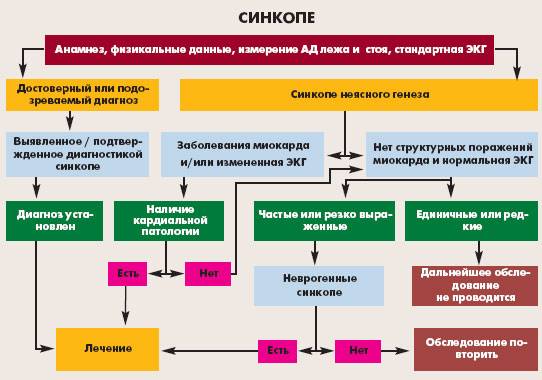
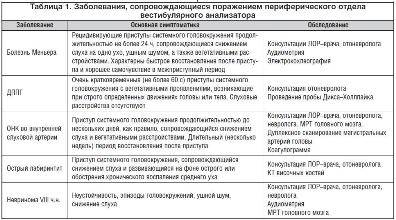
Целью проведения диагностических мероприятий является определение истинных причин развития обмороков, выявление кардиоваскулярной патологии, подтверждение того, что потеря сознания является действительно синкопальным обмороком.
Диагностика проводится с использованием инвазивных и неинвазивных методов:
| Неинвазивные методы |
|
| Инвазивные методы | Электрофизиологическое исследование, которое необходимо для диагностирования желудочковых тахикардий, суправентрикулярных тахикардий, брадиаритмий. Если есть подозрение на ишемическую болезнь сердца, то проводят катетеризацию сердца и коронарную ангиографию. Для исследования сократительной способности желудочков проводят вентрикулографию. Выявленные нарушения могут свидетельствовать о развитии ИБС. При проведении диагностики первостепенной задачей стоит быстрое выявление кардиоваскулярной патологии. Если никаких отклонений в работе сердечно-сосудистой системы не обнаружено, определяются другие вероятные причины развития синкопе. Для исключения кардиогенной патологии проводят:
Для исключения нейрогенной природы используют:
У пациентов с подозрением на наличие метаболических нарушений диагностика начинается с проведения лабораторных исследований. Если обморочное состояние провоцируется поворотами головы, то сначала проводят массаж каротидного синуса. При изменении состояния во время физических нагрузок, первым этапом диагностики являются нагрузочные тесты. Людям с нарушениями психосоматики рекомендовано посещение психолога. Если все диагностические мероприятия не дали результата, и причина синкопе осталась не выявленной, рекомендуется установка петлевого регистратора ЭКГ для длительного контроля. |
Лечение ВСД с синкопальным состоянием
Пациенту следует постоянно измерять давление, так как синкопальные состояния часто развиваются на фоне низкого артериального давления. В таких случаях следует применять любые средства, обладающие тонизирующим действием.
Также рекомендуется пить большое количество теплой жидкости – воды или чая.
Хорошо помогают прогулки на свежем воздухе. Нормализации давления будут способствовать дыхательные упражнения: короткие вдохи и продолжительные выдохи – дефицит кислорода приводит к повышению показателей.

Современная медицина предлагает широкий выбор медикаментов, однако необходимо понимать, что только таблетками проблему ВСД решить невозможно. Обязательно необходимо менять образ жизни, повышать активность, больше двигаться, пересмотреть питание.
Техника
АвиацияАвтоВычислительная техникаОборудование(Электрооборудование)РадиоТехнологии(Аудио-видео)(Компьютеры)
Лечение
 Прогулки, свежий воздух и общение с близкими людьми улучшает самочувствие беременной женщины.
Прогулки, свежий воздух и общение с близкими людьми улучшает самочувствие беременной женщины.
Лечение вегето-сосудистой дистонии при беременности должно проводиться только врачом. Выбор его тактики зависит от данных диагностических исследований и сопутствующих патологий будущей матери. При возможности психокоррекции лечение может быть немедикаментозным, но при невозможности влияния на эмоциональное состояние и внутренний настрой женщины назначаются лекарственны препараты, способствующие устранению основных симптомов ВСД, угрожающих нормальному течению беременности.
Немедикаментозное лечение
Главной рекомендацией для пациенток с ВСД становится исключение стрессовых ситуаций. Для этого беременной необходимо ограничить психораздражающие факторы и снизить умственные и физические нагрузки.
Немедикаментозный курс терапии ВСД при беременности включает в себя такие рекомендации:
- Во время работы делать перерывы на 35-45 минут, во время которых можно сделать зарядку или прогуляться на свежем воздухе.
- Регулярно выполнять зарядку по утрам.
- Проветривать помещение и избегать мест с недостаточным содержанием кислорода в воздухе.
- Избегать мест большого скопления людей.
- Стараться соблюдать режим дня.
- Нормализовать сон (засыпать и просыпаться в одно и то же время).
- При возможности выполнять дыхательно-релаксирующие упражнения под специально подобранную музыку и заниматься йогой.
- Регулярно совершать пешие прогулки.
- Сократить время пребывания возле компьютера и телевизора.
- Стараться мыслить позитивно, находя плюсы даже в неприятных ситуациях.
Соблюдение этих простых правил в сочетании с рациональным питанием позволяет во многих случаях избежать необходимости приема лекарственных препаратов, назначение которых нежелательно в этот ответственный период жизни женщины. Иногда заменить их прием может назначение фиточая, в состав которого входят успокоительные травы, не оказывающие негативного влияния на беременность, и релаксирующие физиопроцедуры (иглорефлексотерапия, массаж и гидромассаж).
Медикаментозная терапия
Назначение лекарственных препаратов для лечения ВСД должно проводиться только врачом. Во время беременности женщине нельзя регулярно принимать антидепрессанты, транквилизаторы и нейролептики, которые обычно применяются для нормализации психоэмоционального состояния и функционирования нервной системы. Особенно опасно применение этих лекарственных препаратов в первом триместре беременности. Их прием может назначаться только при тяжелом течении ВСД.
В качестве успокоительных средств беременным с дистонией могут назначаться фитопрепараты:
- Персен;
- Новопассит;
- настой пустырника и др.
Для нормализации функционирования нервной системы могут рекомендоваться симптоматические средства для снижения или повышения артериального давления, препараты калия, кальция и витаминные комплексы. При развитии гестозов пациентке рекомендуется прием препаратов для их терапии.
ВСД не является противопоказанием для беременности и естественных родов. Соблюдение всех рекомендаций врача, отсутствие самолечения и положительный настрой на лечение и появление будущего ребенка помогают справиться с большинством проявлений этой патологии. Помните об этом и будьте здоровы!
Диагностика вегетососудистой дистонии у детей
 Выявление состояния задача сложная, так как признаки ВСД у детей могут быть схожи со многими заболеваниями. Особенно тяжело ее установить у подростков, когда меняется гормональный фон. В зависимости от преобладающих симптомов может потребоваться консультация педиатра, детского кардиолога, невролога, отоларинголога, офтальмолога, гастроэнтеролога, эндокринолога. Консультация специалистов необходима чтобы исключить заболевания со схожими симптомами.
Выявление состояния задача сложная, так как признаки ВСД у детей могут быть схожи со многими заболеваниями. Особенно тяжело ее установить у подростков, когда меняется гормональный фон. В зависимости от преобладающих симптомов может потребоваться консультация педиатра, детского кардиолога, невролога, отоларинголога, офтальмолога, гастроэнтеролога, эндокринолога. Консультация специалистов необходима чтобы исключить заболевания со схожими симптомами.
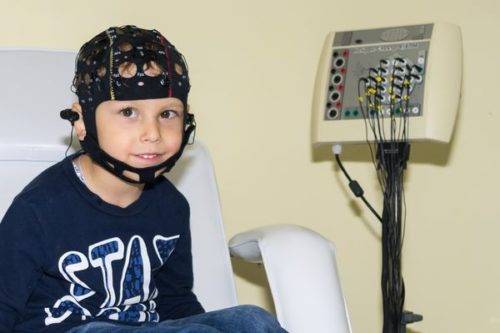
Реактивность и тонус вегетативной нервной системы определяют на основе жалоб и данных исследований: ЭКГ, ортостатической, фармакологической пробы, суточного мониторинга деятельности сердца. Чтобы оценить функционирование центральной нервной системы назначают:
- электроэнцефалографию для определения активности головного мозга;
- реоэнцефалографию для изучения степени заполнения кровью артерий, вен головы, шеи;
- эхоэнцефалографию – ультразвуковое исследование для выявления образований, смещения структур головного мозга, измерения внутричерепного давления.
Дифференциальную диагностику проводят с заболеваниями, которые могут дать схожие с дистонией симптомы: бронхиальная астма, неврологические, психические расстройства, ревматизм, инфекционный эндокардит и др.
Основные симптомы ВСД у подростков
На фоне быстрого роста организма и относительно замедленного развития нервной и сердечно-сосудистой системы проявляется ряд общих симптомов, вызванный декомпенсацией этих систем функций:
- тахикардия;
- боль в сердце;
- сбой в ритме сердца;
- нехватка воздуха;
- перепады артериального давления;
- диспепсические расстройства;
- утомляемость;
- раздражение.
Существует три типа вегето-сосудистой дистонии, которая может наблюдаться у подростков:
- ВСД по ваготоническому типу;
- ВСД по гипотоническому типу;
- ВСД по гипертоническому типу.
Первый вариант характеризуется сбоем регуляции между парасимпатическим и симпатическим отделом вегетативной нервной системы. Ваготоническое влияние проявляется рядом неприятных признаков, которые наблюдаются у подростков с ВСД:
- тошнота;
- запоры;
- ожирение;
- повышенная саливация;
- боль в области сердца;
- быстрая утомляемость;
- бессонница;
- отеки конечностей;
- тревожность.
Нейроциркуляторная дистония по ваготоническому типу может провоцировать падение артериального давления и покраснение во время этого. Для подростка такие симптомы могут значительно осложнять жизнь в этот период.
Вегетососудистая дистония по гипотоническому типу наблюдается у тех подростков, в организме которых преобладающей считается парасимпатическая нервная система. Это значит, что на первый план будут выступать следующие симптомы:
- обмороки;
- слабость;
- раздражительность;
- брадикардия;
- бледность;
- потливость;
- озноб.
До конца ВСД не изучена. Считают, что первичным является нарушение нервной системы, а сердечно-сосудистые изменения уже вторичны. Так как нервная система регулирует функцию всех органов, включая температуру тела, показатели пульса и давления, секрецию потовых желез и др., то и проявления ВСД у подростков могут быть очень разнообразными.
Чаще всего наблюдаются такие симптомы:
- перепады артериального давления;
- учащение и нестабильность пульса;
- боли в области сердца;
- эмоциональная лабильность;
- одышка, чувство нехватки воздуха;
- повышенная потливость;
- холодные конечности;
- повторяющиеся головные боли;
- бледность или покраснение лица;
- головокружение и потемнение в глазах;
- возможны обмороки;
- внезапные повышения температуры;
- расстройства пищеварения (понос или запор, тошнота, позывы на рвоту, боли в животе);
- изменения аппетита (повышение или снижение);
- чувство разбитости, повышенная утомляемость;
- нарушение мочеиспускания (частые позывы).
Психика в этом возрасте неустойчива, поэтому любые сложности и проблемы становятся стрессом для организма. Чаще ВСД подвержены легковозбудимые, эмоциональные подростки, у которых любой повод вызывает глубокие переживания.
При ВСД часто отмечается плохое настроение вплоть до депрессии, развивается много фобий (страхов). Характерна мнительность, плаксивость, не исключены истерики. Помимо потливости, повышается секреция сальных желез, могут появляться отеки, плохая переносимость жары и холода.
Для острой формы ВСД характерны приступы:
- Гипертонический криз: повышенное артериальное давление, головная боль, боль в сердце, учащение пульса, онемение конечностей, дрожь в теле, чувство страха.
- Гипотонический криз, проявляющийся сниженным артериальным давлением, урежением пульса, чувством страха, ощущением замирания сердца.
- Криз смешанного типа, при котором сочетаются проявления гипотонического и гипертонического кризов.
Для подростков более характерным является сниженное АД.
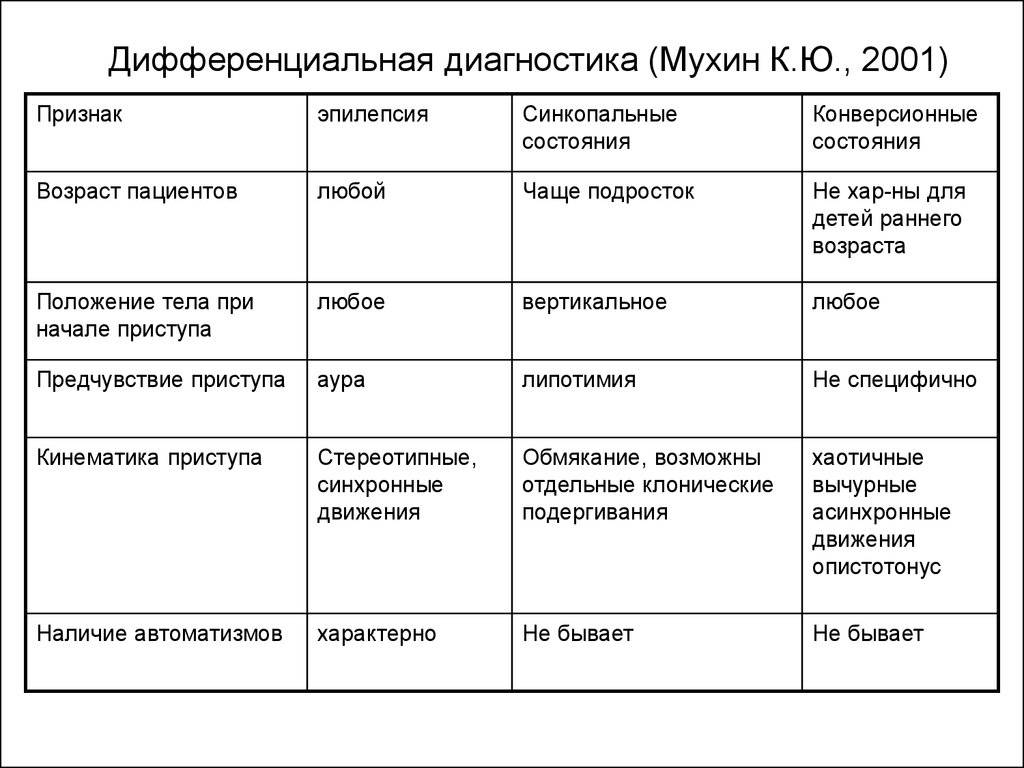
Разные формы припадков
Эпилепсия — это не единственная форма проявления нарушений работы ЦНС. Есть и другие пароксизмальные состояния в неврологии, которые можно отнести к категории эпилептических.
Одним из ярких примеров являются сенсорные (чувствительные) джексоновские припадки. Их проявление происходит, когда человек находится в сознании. Симптомы при этом сводятся к покалыванию и онемению в лице, конечностях и половине туловища. В некоторых случаях сенсорные припадки могут перейти в двигательные, что значительно усложнит состояние больного.
Внимание стоит уделить и джексоновской эпилепсии. В этом случае возможные как чувствительные, так и двигательные припадки
Последние особенно проблематичны, поскольку они подразумевают судороги мышц части лица и конечностей, которые расположены на противоположной от эпилептического очага стороне. При этом нарушения в сознании, как правило, не наблюдаются. В некоторых случаях двигательные припадки могут перейти в генерализованные.
Сложные абсансы могут быть атоническими, миоклоническими и акинетическими. Первые дают о себе знать посредством внезапного падения, причиной которого является резкое снижение постурального тонуса ног. Что касается миоклонической формы, то для нее характерны ритмичные кратковременные подергивания мышц, сопровождающиеся выключением сознания. Акинетический абсанс — припадок с обездвиженностью, в результате которого также вероятны падения.
Возможно проявление и малых абсансов, при которых человек также погружается в бессознательное состояние. Никаких ощущений недомогания по его завершении нет. Сам момент припадка больной часто не может вспомнить.
Кожевниковская эпилепсия характеризуется ограниченными короткими судорогами, имеющими клонический характер. Захватывают они чаще всего мышцы рук, но воздействию данного процесса может подвергнуться язык, лицо и даже ноги. Потеря сознания при таких судорогах — явление редкое.
Лечение ВСД
Лечение при вегетососудистой дистонии имеет комплексный подход. В терапию входит:
- Медикаментозное лекарство от вегетососудистой дистонии.
- Наблюдение у лечащих врачей: психиатра, невролога, кардиолога.
- Психотерапия.
- Физиотерапия.
Таблетки от вегетососудистой дистонии назначаются в зависимости от доминирующего синдрома. Так, выделяют такие ведущие типы симптоматики и соответствующие вегетостабилизирующие препараты:
- Тревожный и возбудительный. Назначается седативная терапия. Препараты: валериана, ново-пассит, диазепам, седуксен, бензоклинид, валидол.
- Гипертензивный. Назначаются препараты для снижения артериального давления: резерпин, атенолол, ацебуталол.
- Нарушение сердечного ритма: панангин, аспаркам.
- Психотический компонент. Лекарство от вегетососудистой дистонии при психозе: тиоридазин.
- Депрессивный синдром: флуоксетин, амитриптилин, мелипрамин.
- Нарушение сна (ангиодистония сосудов головного мозга): золпидем, зопиклон, доксаламин.
- Нарушение мозгового кровообращения. Назначаются ноотропные препараты. Лекарство от сосудистой дистонии: пирацетам, глицин.
- Апатия, снижение волевой сферы, вялость. Назначаются психостимуляторы: кофеин, сиднокарб.
- Нарушение сопротивляемости организма к стрессам и снижение общей адаптации. Назначаются вегетостабилизаторы: настойка элеутерококка, аралия, радиола розовая (вегетососудистая дистония по гипотоническому типу).
- Недостаток витаминов. Назначаются биодобавки и витаминные комплексы: витамины группы B, A, E, нейровитан, плибекс, аевит.
Лечение народными средствами:
- экстракт лимонника;
- пустырник;
- зверобой;
- мелисса.
Лечение болезни не зависит от пола: лечение вегетососудистой дистонии у женщин такое же, как и у мужчин.
Как лечить сосудистую дистонию головного мозга: назначаются препараты, улучшающие мозговое кровообращение и стабилизирующие стенки сосудов. Это ноотропы и цереброангиопротекторы.
Всегда при лечении нейроциркуляторной дистонии делается упор не на медикаментозные лекарства, а на изменение образа жизни, психотерапию, трудотерапию, курорты и физиотерапевтические методы. Так, следует нормализовать режим работы и отдыха, сон, заняться физическими упражнениями, ограничить стрессовый фактор, урегулировать питание, заняться водными процедурами.