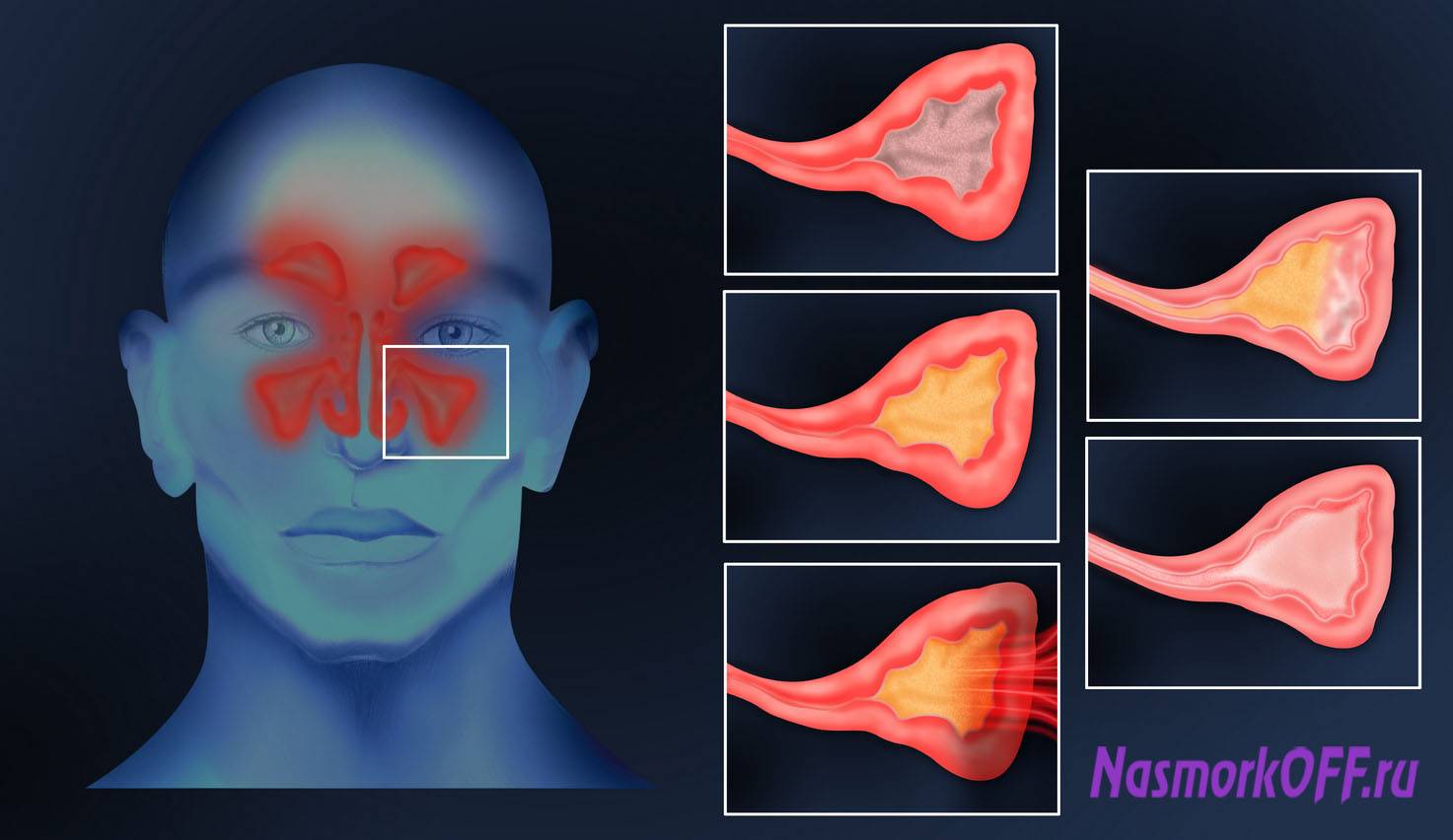
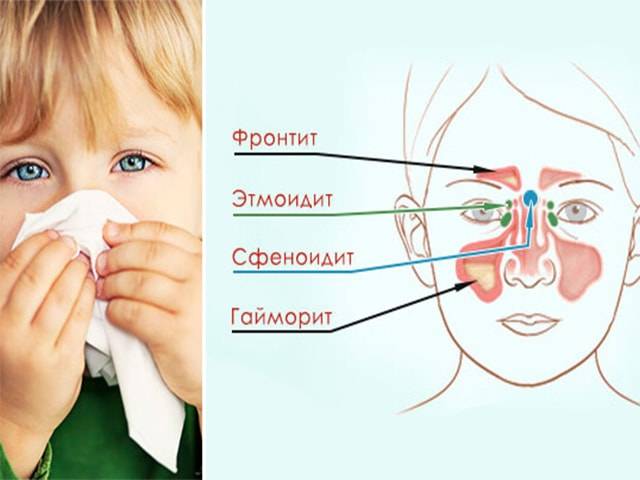
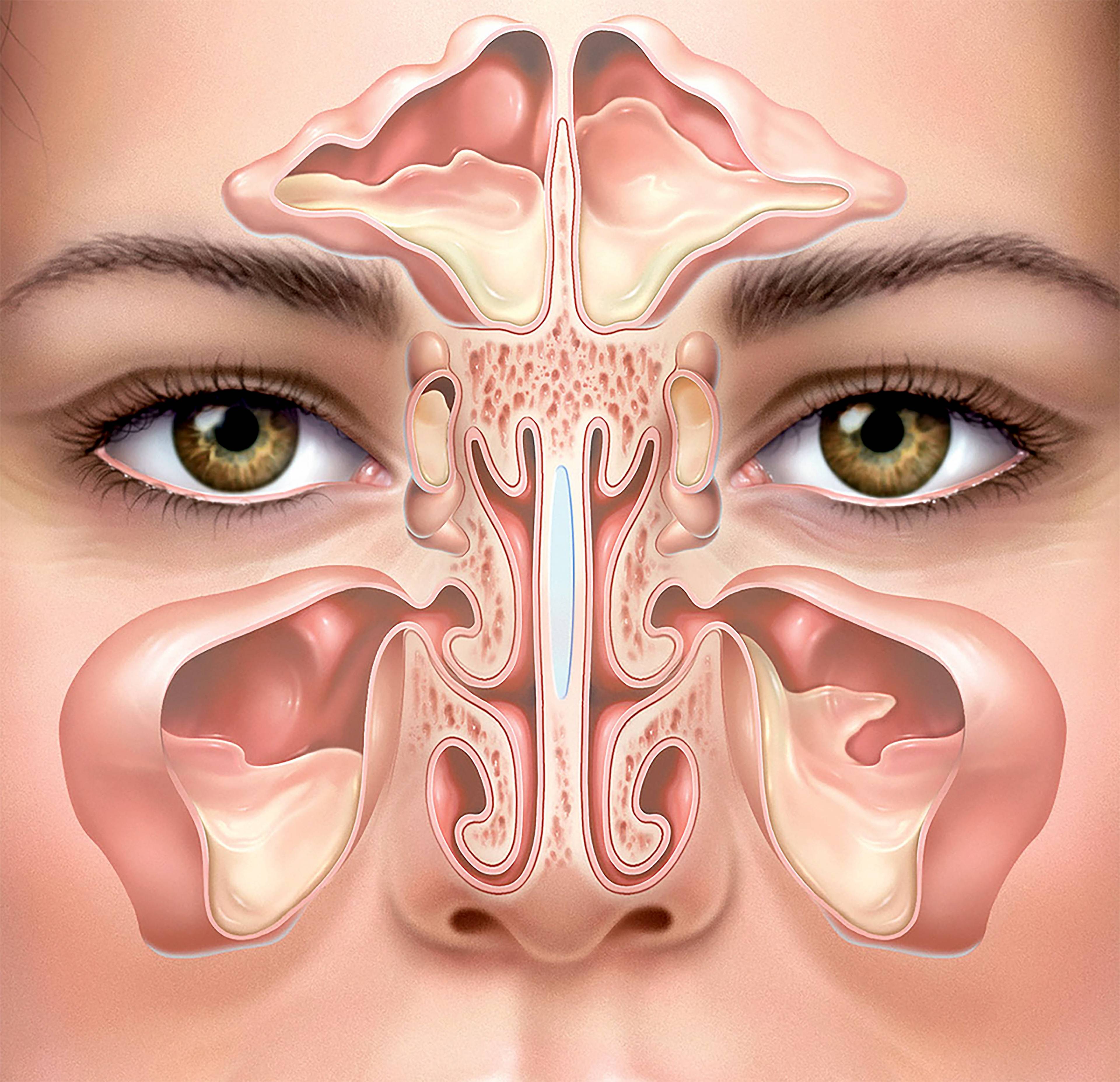
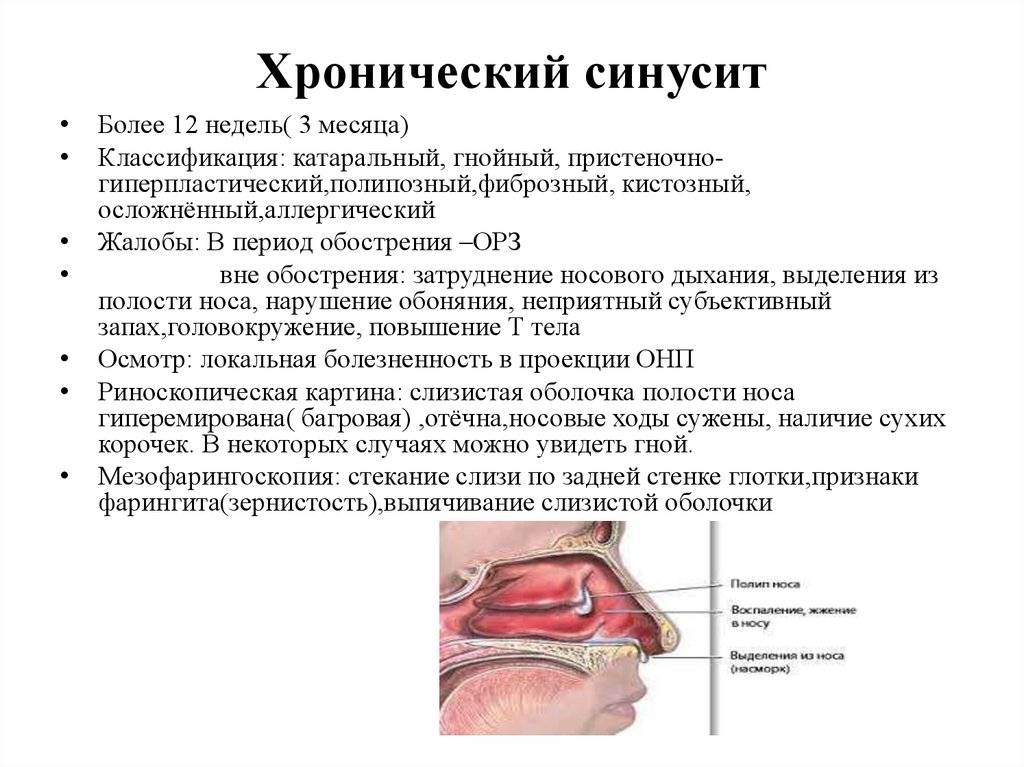
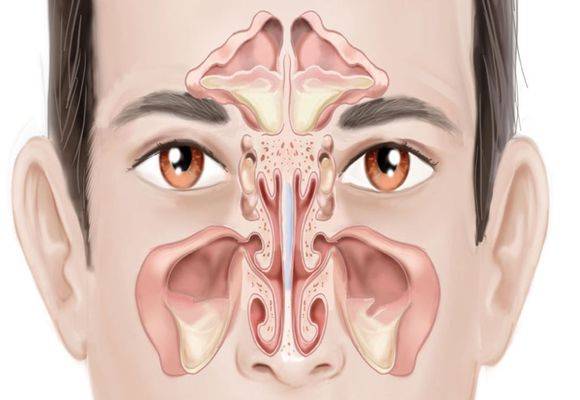
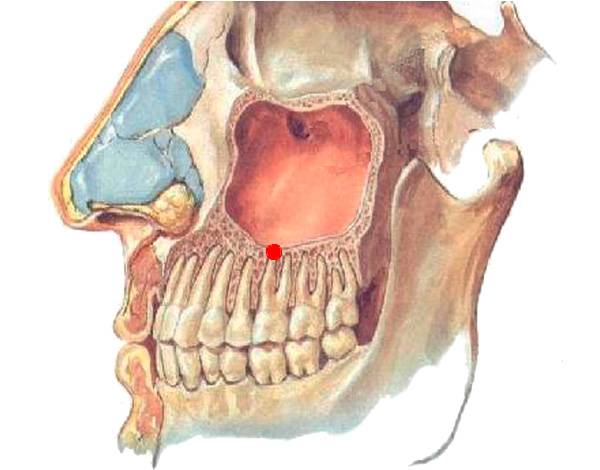
Острый и хронический гайморит код по мкб-10
В нормативной базе МКБ-10 гайморит, как и многие другие болезни, занимает свои ступени: классы, блоки, коды. Каждые 10 лет ВОЗ строго контролирует этот базисный документ и проверяет достоверность вносимой информации. Давайте остановимся на самом классификаторе, и определим, как кодируется гайморит.
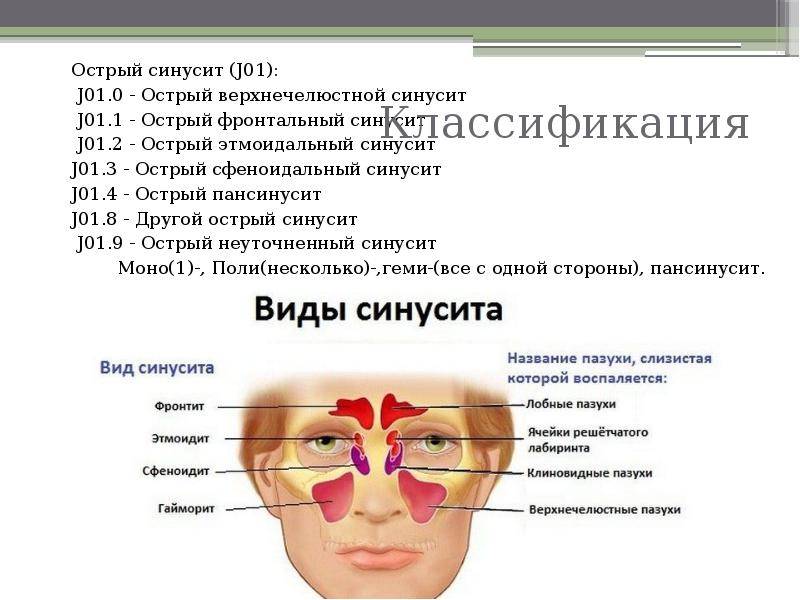
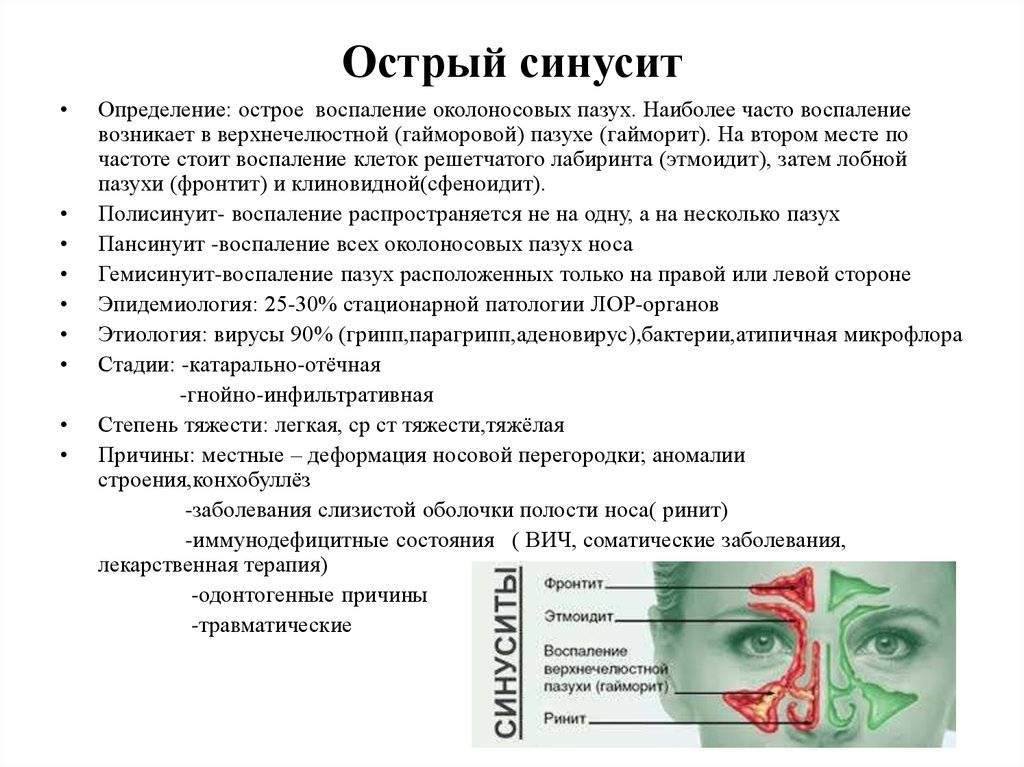
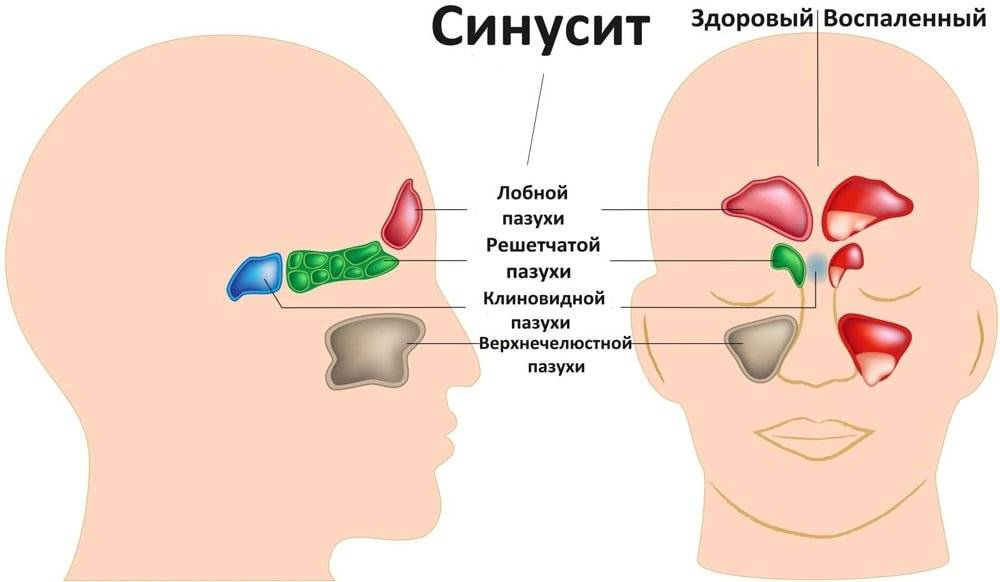
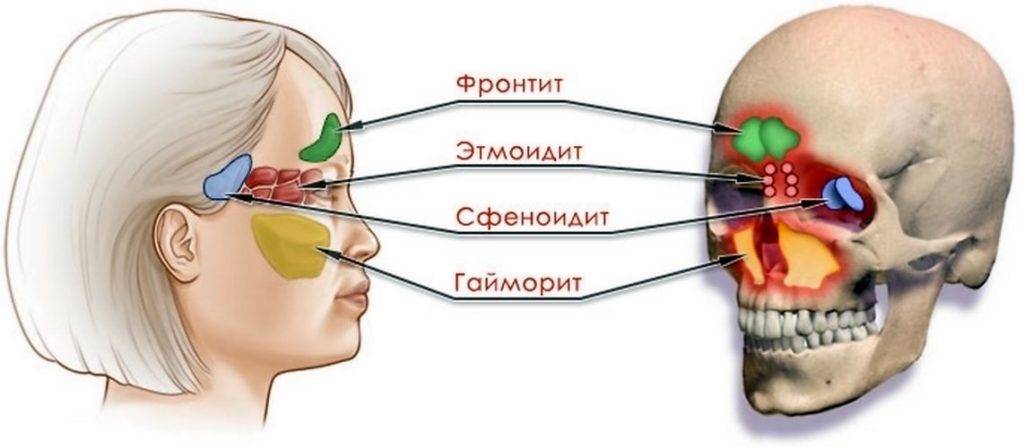
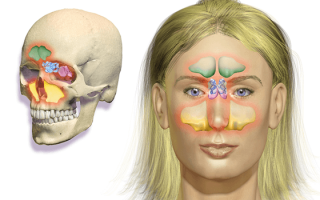
Острый и хронический гайморит размещен в классе «Болезни органов дыхания» (J00-J99), но эти две формы болезни находятся в разных блоках.
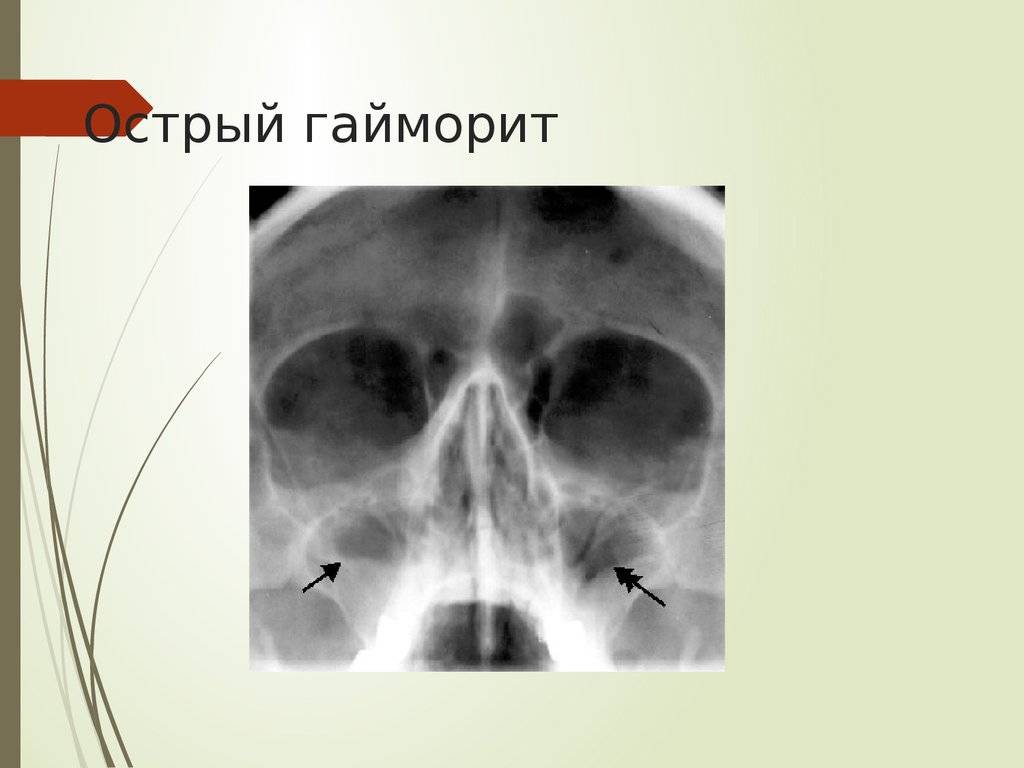
Острый гайморит помещен в блок «Острые респираторные инфекции верхних дыхательных путей» (J00-J06) под следующим названием и кодом – «Острый верхнечелюстной синусит» (J01.0).
Хронический гайморит зачислен к другому блоку –«Другие болезни дыхательных путей» (J30-J39) под кодовым названием – «Хронический верхнечелюстной синусит» (J32.0).
Когда найден возбудитель болезни (проведен бактериальный посев), рекомендуется применять дополнительную кодировку (вспомогательную):
- В95 – стрептококк или стафилококк являются причиной гайморита;
- В96 – различные бактерии, не включающие вышеуказанные;
- В97 – вирусная природа гайморита.
Представленная классификация активно используется в мировой практике, и врачи отоларингологи могут легко найти всю необходимую информацию о гайморите. А сейчас перейдем к острой и хронической форме гайморита, которую мы рассмотрели в классификаторе, и подробно остановимся на каждой.
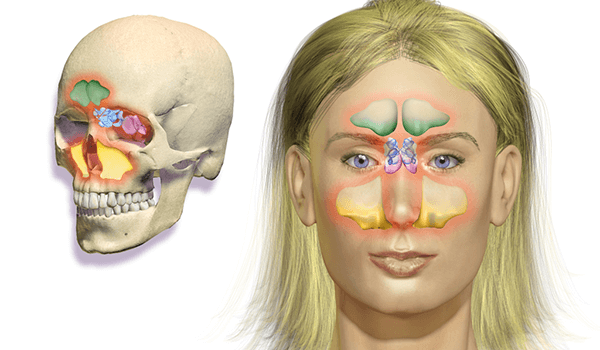
Острый гайморит – «Острый верхнечелюстной синусит» (J01.0) по МКБ-10
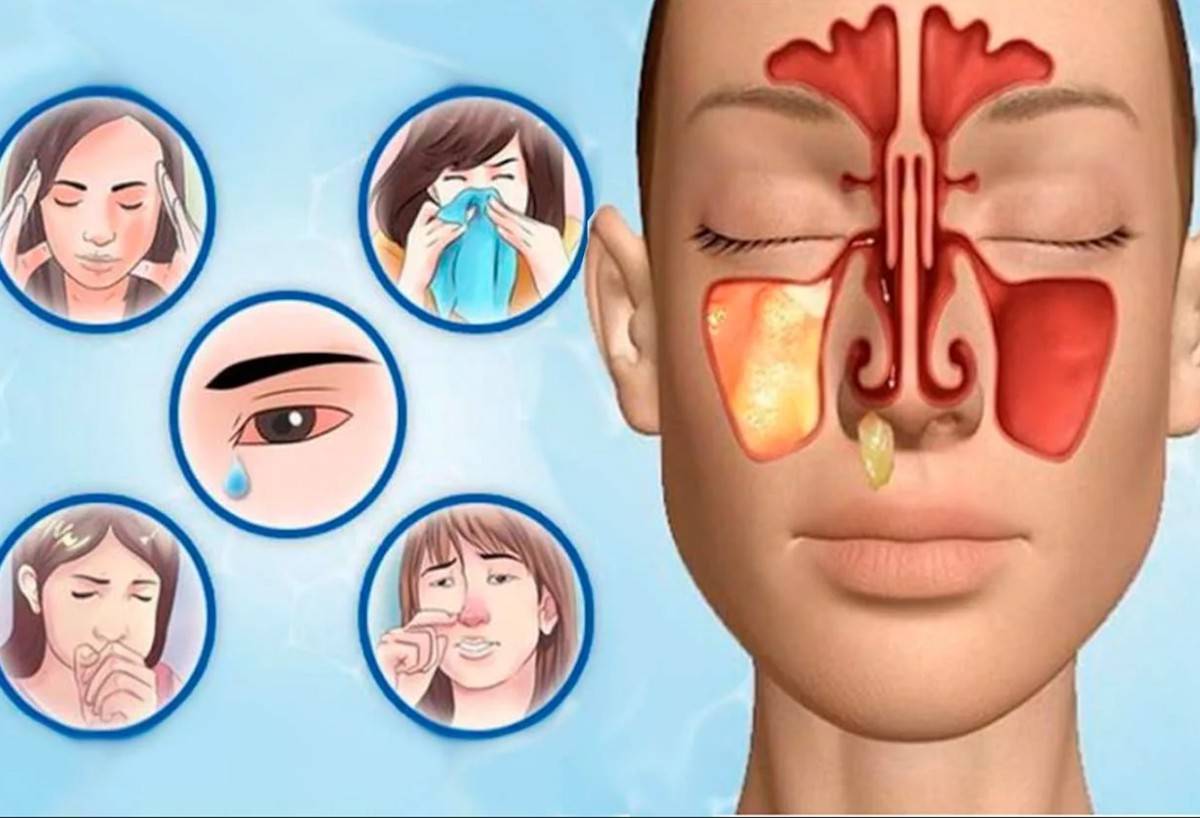
Острая форма развивается стремительно и через пару дней заболевание имеет все характерные симптомы:
- дыхание носом затруднено;
- нарушение обоняния;
- температура тела значительно повышена;
- давящие головные боли;
- слезотечение;
- припухлость над зоной поражения;
- боль в лицевой области при жевании;
- высмаркивание не облегчает состояние больного;
- наблюдается болезненность в скулах и переносице;
- возникают желтые, зеленые или слизисто-гнойные выделения, иногда с неприятным запахом;
- апатия и отсутствие аппетита.
Острый процесс длится от 7 до 20 дней, и чаще встречается у детей от 5 до 14 лет.
Пусковым механизмом острого гайморита могут стать:
- аденоиды;
- стоматит;
- тонзиллит;
- нелеченный насморк;
- кариес;
- бактериальное и грибковое поражение гайморовых пазух;
- грипп и ОРВИ;
- анатомические проблемы, вызывающие недостаточную вентиляцию околоносовых пазух;
- инфекционные болезни (скарлатина, корь, другие).
Воспалительный процесс способствует обструктивным нарушениям в пазухах. Бактерии в гайморову пазуху «доставляются» тремя способами, рассмотрим их:
- гематогенный (через кровь) – наблюдается при инфекционных болезнях;
- риногенный – первичный очаг находится в носовой полости;
- одонтогенный – возникает вследствие патологических процессов в ротовой полости. Такой гайморит называется одонтогенным. После санации очага инфекции данная форма гайморита быстро излечивается.
Предрасполагающими факторами развития болезни могут быть:
- бронхиальная астма;
- аллергический насморк;
- инородные тела (чаще у детей при засовывании в нос бусинок, горошин и других мелких предметов);
- полипы в носовой полости;
- нарушение строения носовых ходов;
- искривление носовой перегородки;
- заболевания иммунной системы;
- травмы лица;
- отит;
- медицинские манипуляции в области носа;
- сахарный диабет;
- плохая экология;
- резкие колебания атмосферного давления;
- другие.
О заболевании
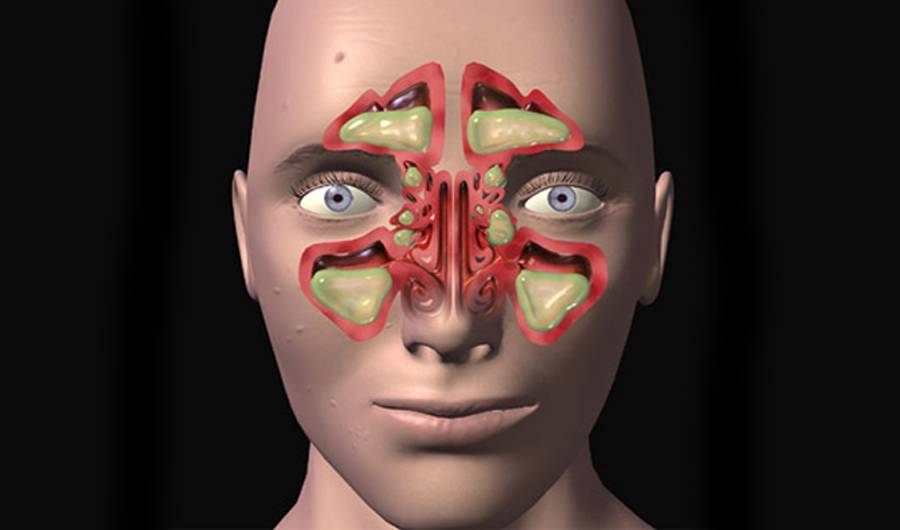
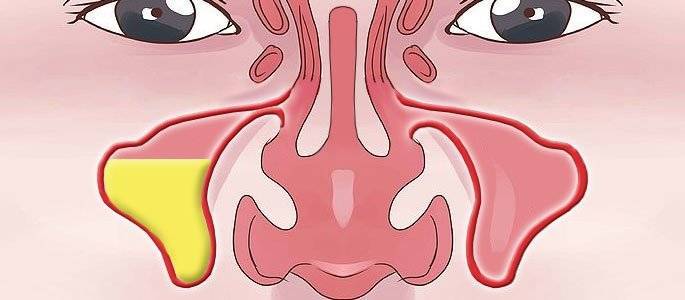
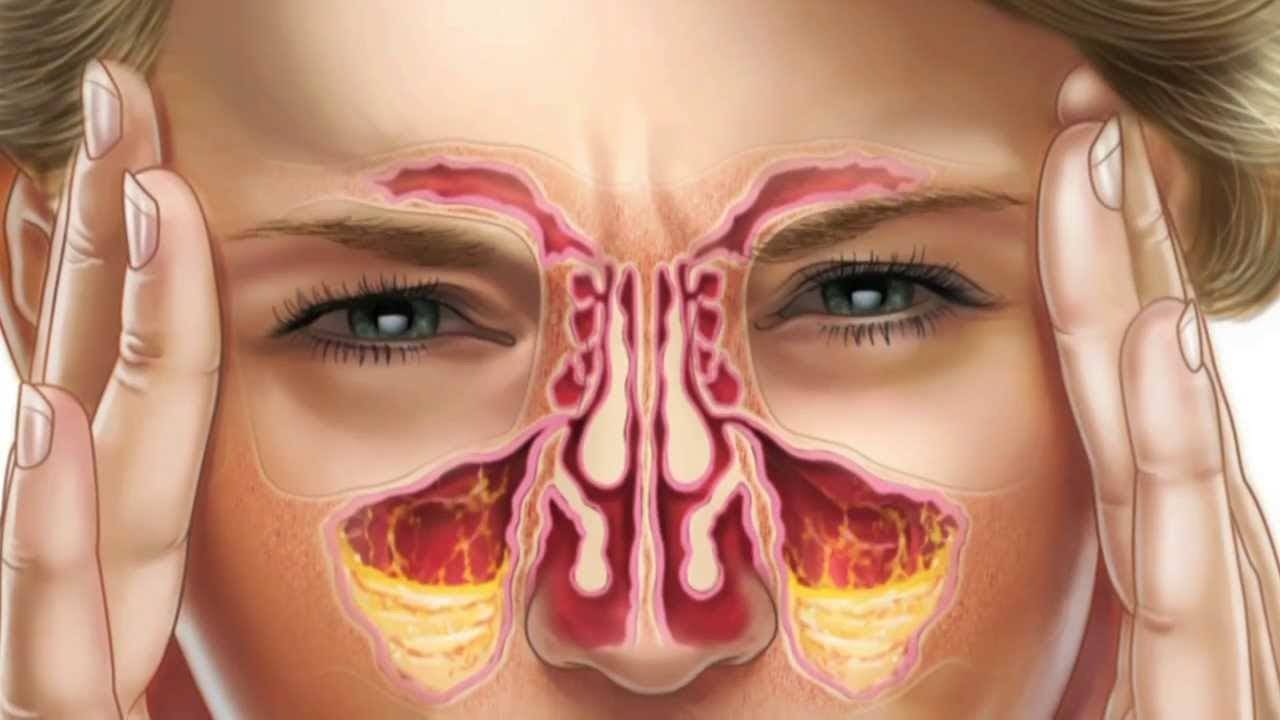
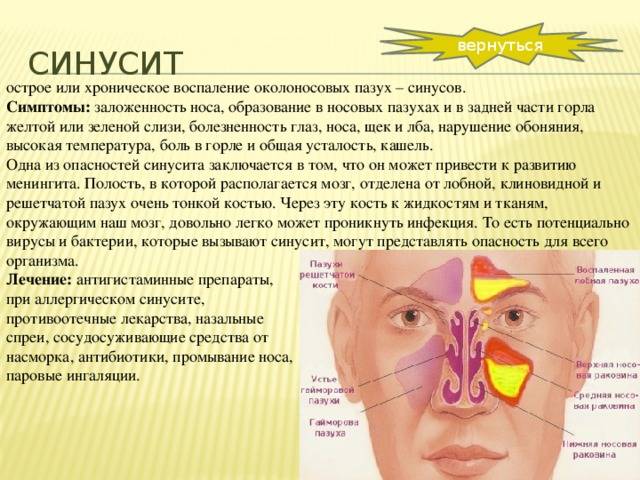
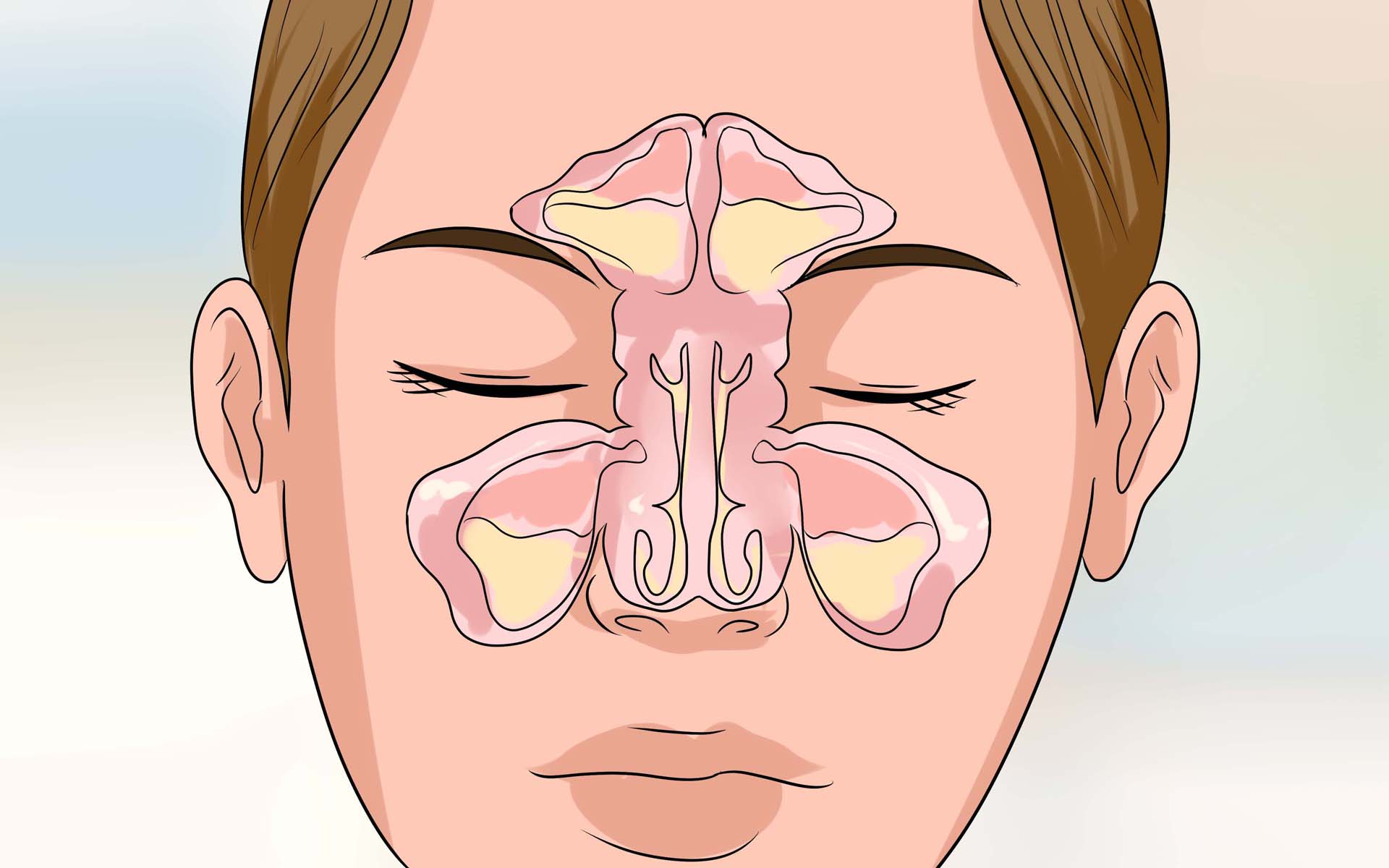
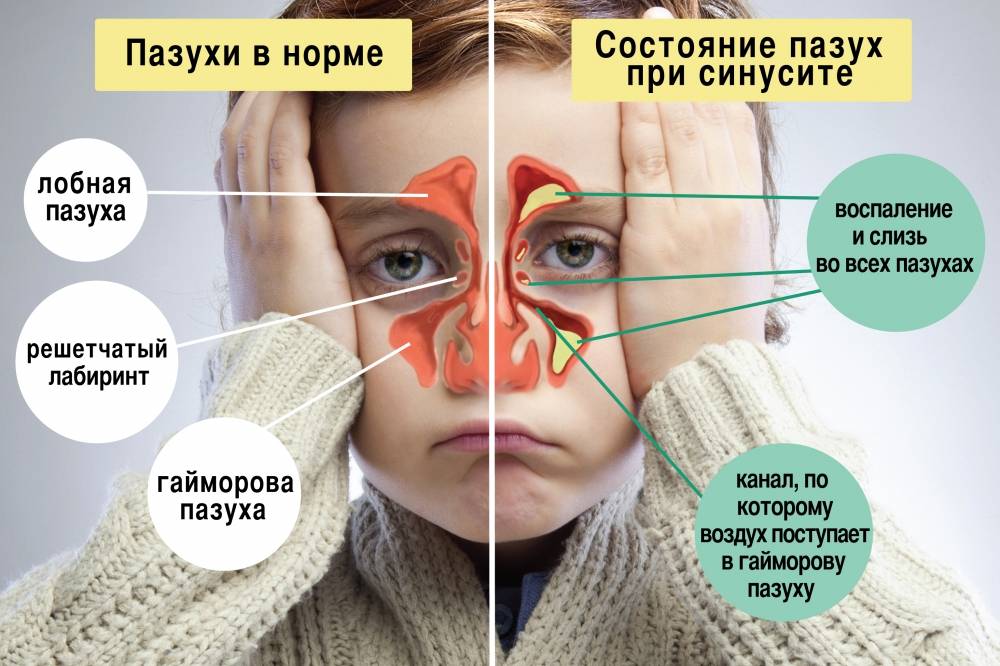
Гайморит в МКБ – это острое или хроническое заболевание воспалительного генеза в верхнечелюстных пазухах. Данное заболевание является одним из наиболее часто встречающихся патологий органов дыхания.
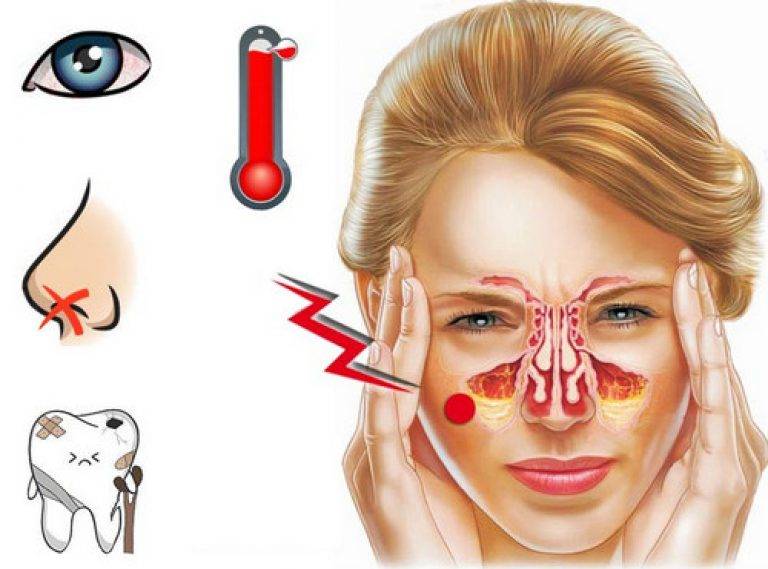
Основные симптомы:
- болезненность возле носа и неприятные ощущения распирания в пазухе, усиливающиеся к вечеру;
- тяжесть в голове, боли различной интенсивности;
- постоянное нарушение носового дыхания – заложенность, нарушение голоса, постоянный насморк;
- слизистые и гнойные выделения из носовой полости;
- возможно повышение температуры тела;
- возможно учащенное чихание, кашель;
- зубная боль без четкой локализации;
- повышенная утомляемость, нарушение сна;
- ощущение боли при надавливании в точках, возле носа.

В целом, состояние больного может быть охарактеризовано по трем степеням тяжести – легкая, среднетяжелая и тяжелая – учитывается температура, выраженность интоксикации, осложнения
Острый гайморит обычно является осложнением перенесенного ринита, различных вирусных заболеваний, таких как грипп, корь, краснуха, паротит или бактериальные инфекции. Спровоцировать гайморит может и общее переохлаждение организма или гнойные процессы в верхней челюсти, так как корни зубов могут находиться в полости пазухи (одонтогенный синусит). В МКБ 10 острый гайморит относится к разделу J00- J06 (кодирование), под названием «Острые респираторные инфекции верхних дыхательных путей».
Развивается при постоянном нарушении оттока из пазухи, чаще всего это случается при искривленной носовой перегородке и частых насморках. Хронический гайморит код по МКБ 10 – J30- J39 и именуется как «Другие болезни верхних дыхательных путей».
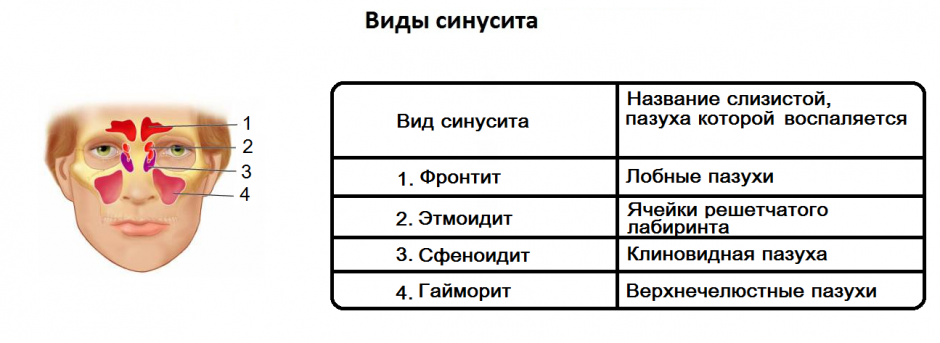
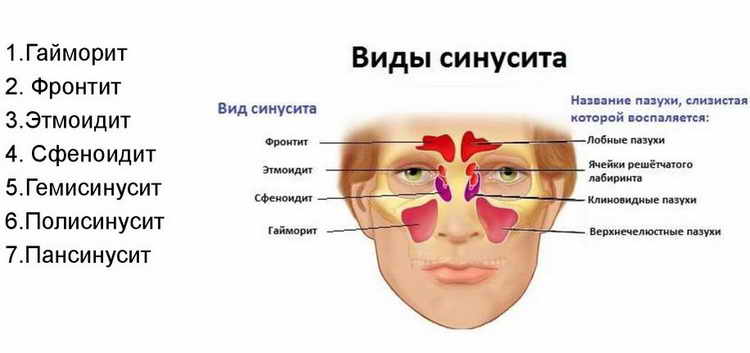
Классификация
Синусит у детей классифицируется по нескольким критериям. Модуль выделяется: • простудный; • одонтогенный; • гнойный; • аллергия. Согласно локализации, синусит у детей может быть односторонним. Из-за тяжести течения синусит подразделяется на легкий, умеренный и тяжелый. С практической точки зрения наиболее актуальной является классификация по типу потока: Характеризуется исчезновением симптомов в течение 30 дней на фоне медикаментозной терапии. • Хронический синусит. Он длится не менее 90 дней, плохо поддается консервативной терапии. Во время ремиссии у пациента сохраняются респираторные симптомы (кашель, заложенность носа).
Лечение в больнице: прокол и “кукушка”
При лечении в медицинских учреждениях врачи используют физиотерапевтические процедуры вместе с медикаментозными средствами. Проконсультировавшись с врачом можно применять и народные средства. Нужно понимать, что вылечить хронический гайморит практически невозможно.
Физиотерапия
Физиотерапевтические процедуры включают:
- Тубус-кварцевание. Аппарат воздействует на полость носа УФ-лучами. Активизирует работу иммунной системы, помогает организму противостоять вирусам и бактериям, способствует повышению эритроцитов.
- Лазерная терапия. Устройство воздействует на участки с воспалительным процессом лазерными лучами. Активизирует кровообращение, снимает боль, снижает воспаление и отеки.
- Магнитотерапия. Магнитное поле устройства воздействует на пораженные участки и нимает отечность, уменьшает выделение слизи, снижает боль и дискомфорт в пазухах носа. Процедуру проводят в среднем 10 раз.
- УВЧ – прогревает пораженные участки высокочастотным электрическим током. Регенерирует ткани, снимает болезненные ощущения, повышает противовоспалительные процессы в носоглотке.

Инвазивные процедуры
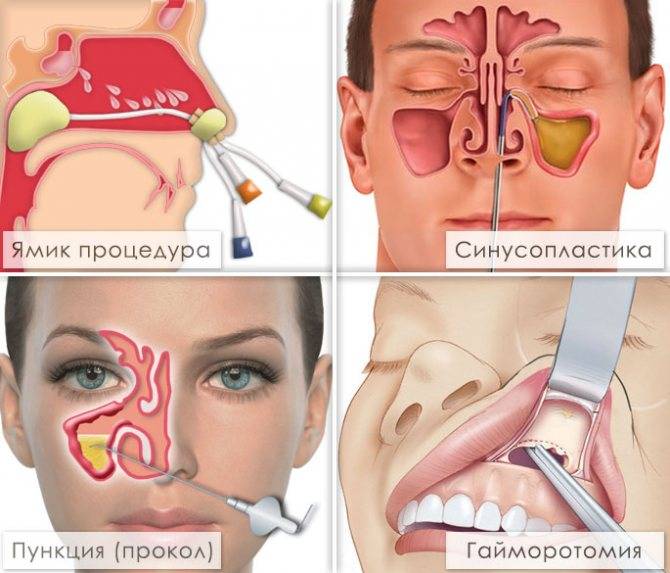
В случае, если лекарства и физиотерапия не дали положительных результатов, то лечащий врач может прибегнуть к малоинвазивным методикам лечения – проколоть пазуху для выведения гноя или использовать ЯМИК-процедуру. К таковым относятся:
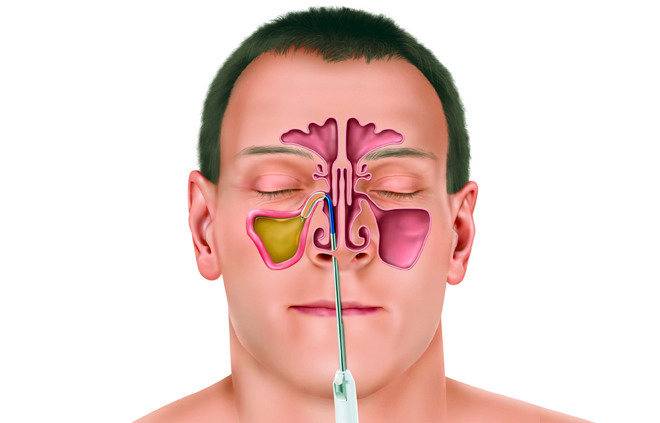
- Прокол гайморовой пазухи или пункция. Проводится обезболивание определенных участков, делается прокол тонкой иглой. Гнойные выделения вымываются антисептиками. Иглой в носовую полость вводится средство антибактериального и противовоспалительного действия. Врачи могут и не прокалывать пазуху, если там нет застойной слизи.
- ЯМИК-катетер. Это довольно новый метод выкачивания гнойных выделений с помощью специального синус-катетера. Процедура безопасная, не травмирует слизистые носа. Может проводиться даже детям на чувствительных тканях. Принцип действия заключается в давлении разной мощности на носовую полость и гайморовые пазухи, что позволяет высосать гной и сразу влить лекарство.
- «Кукушка». Эта процедура подразумевает промывание пазух носа и носовых проходов от гноя. Возвращает нормальное дыхание и снимает отечность. Промывают нос мирамистином, либо растворами фурацилина или декасана. При проведении процедур больной должен все время повторять: «ку-ку», «ку-ку». Это помогает лекарству не попадать в горло. Для выздоровления проводят 10-12 процедур.
Диагностика
Диагностика острого синусита у взрослых и детей проводится одинаково:
- Риноскопия – позволяет изучить строение носовой полости и предположить место воспалительного очага.
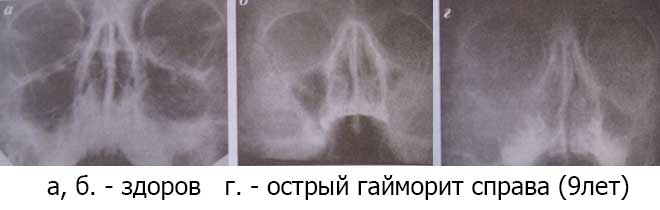
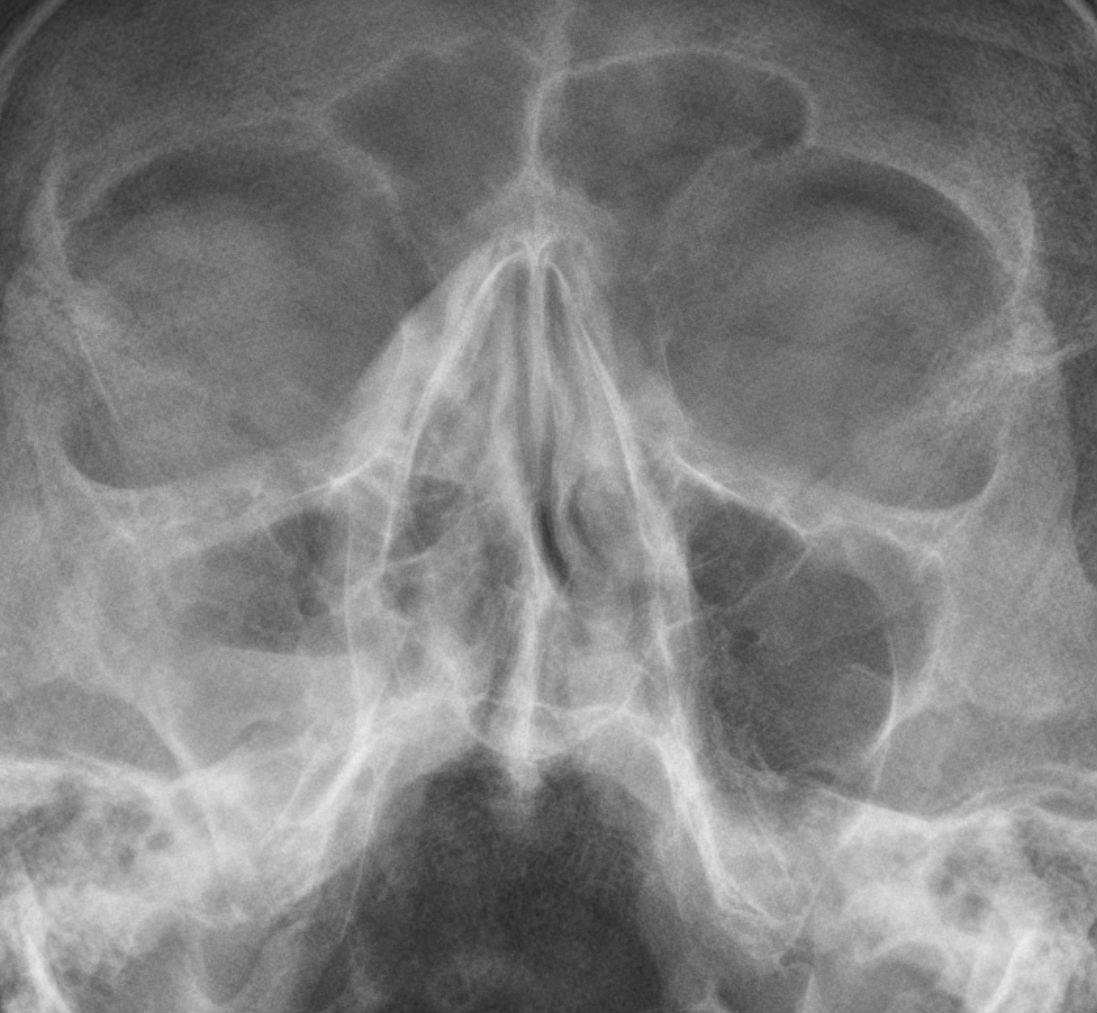
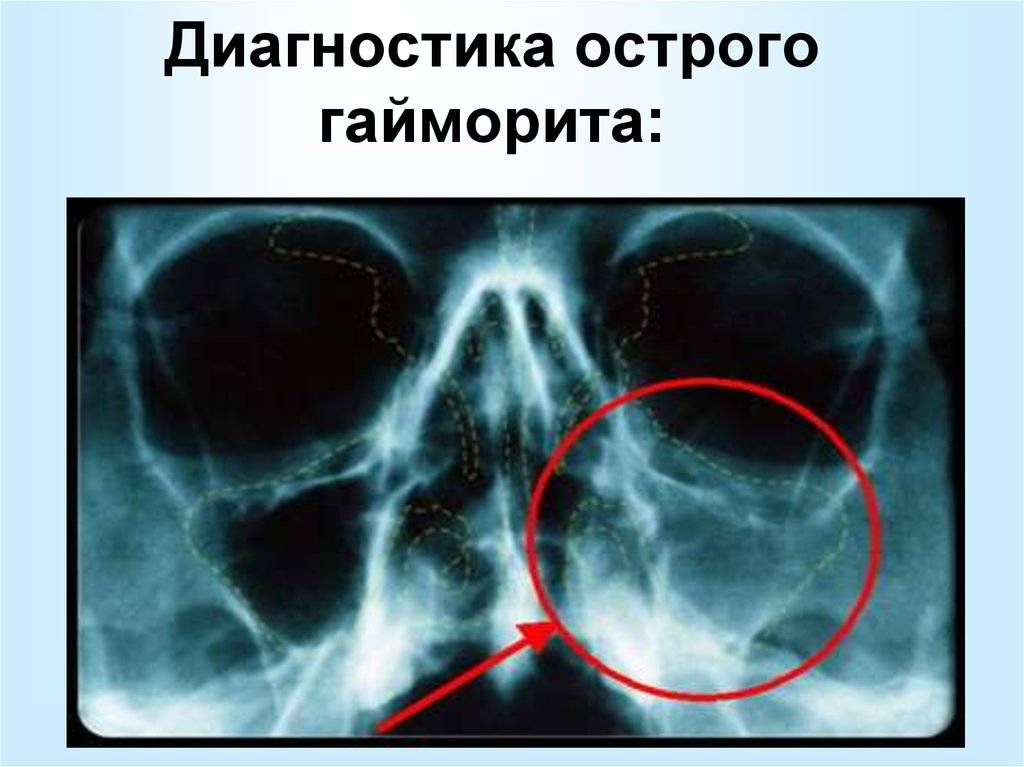
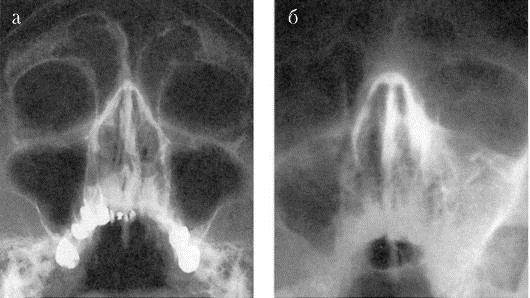
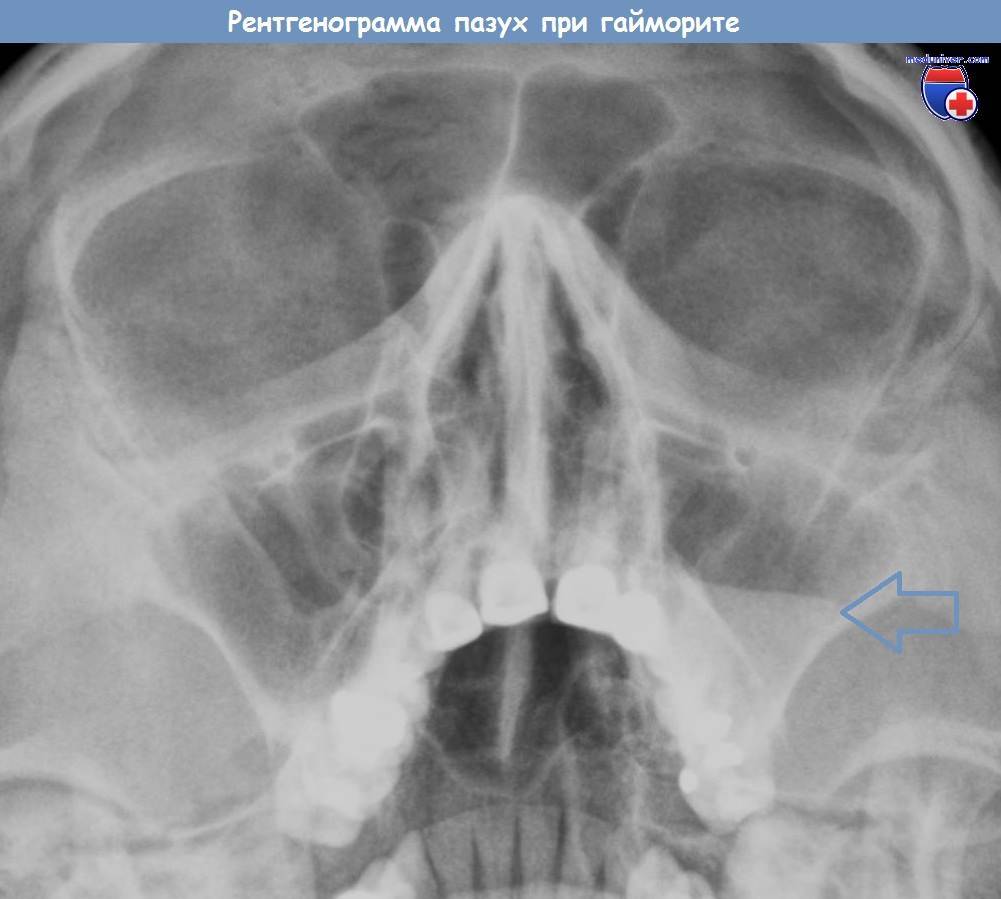
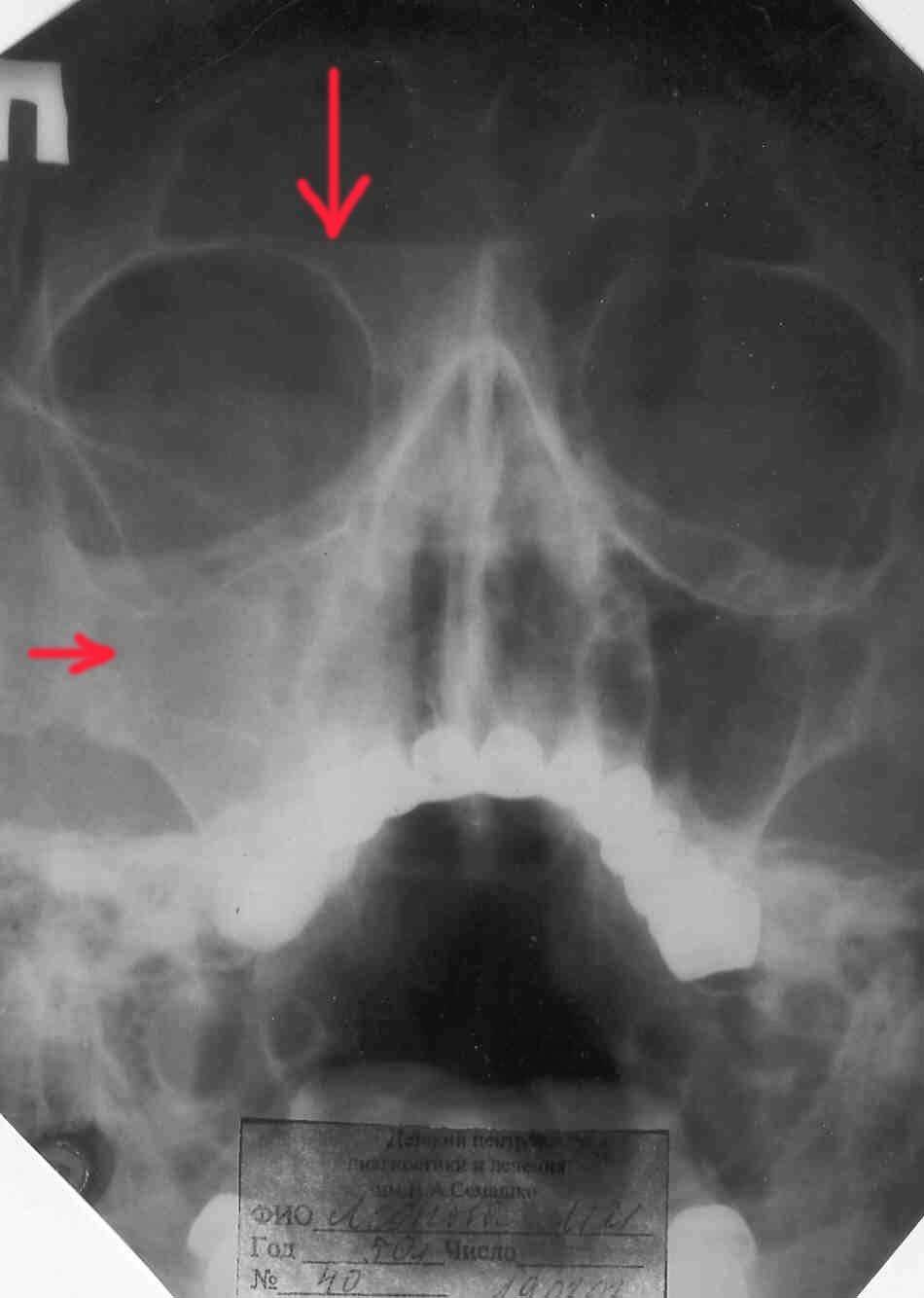
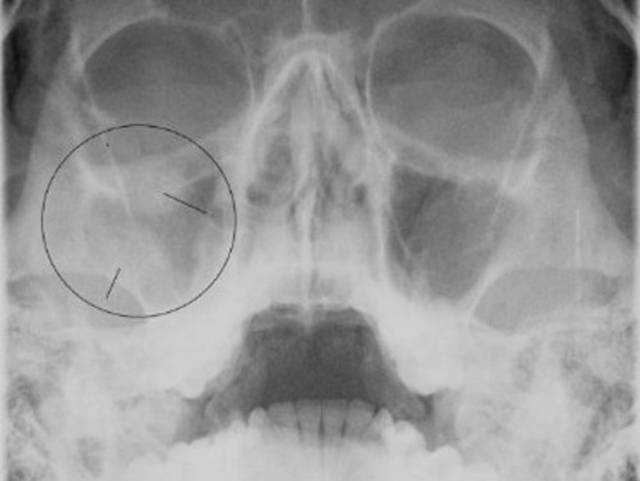
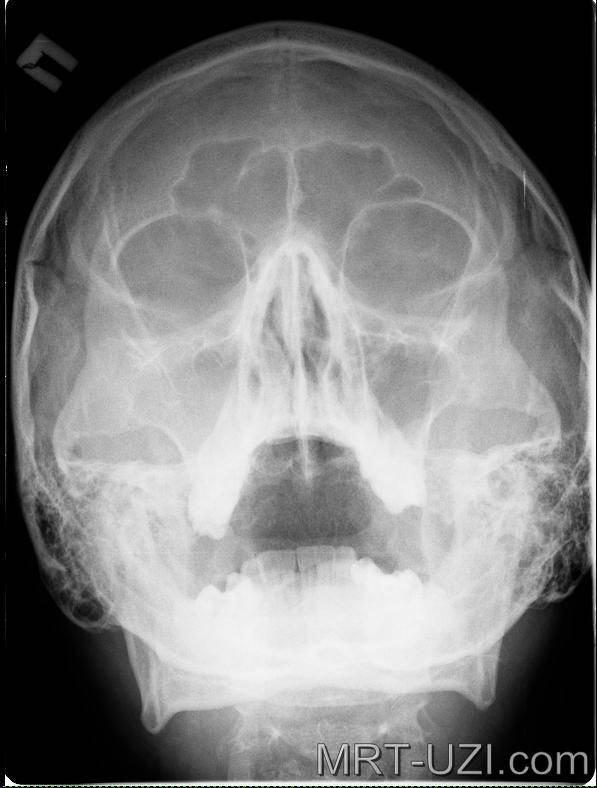
- Рентгенография придаточных пазух.
- Ультразвуковое исследование, а при необходимости допплерография для уточнения кровоснабжения полостей.
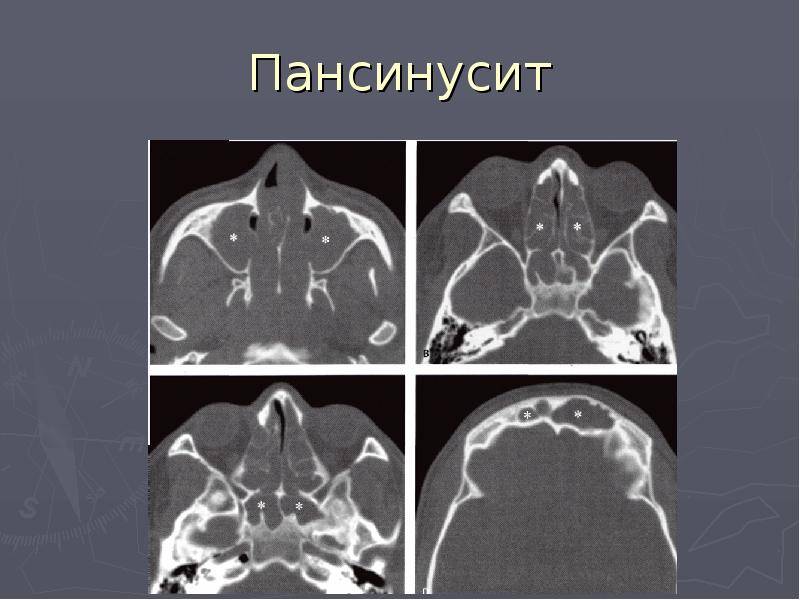
- МРТ и КТ синусов – позволяет не только определить место нахождения инфекции, но выявить стадию и характер течения.
Для полноты клинической картины проводятся лабораторные анализы крови: общий и биохимический, и общий анализ мочи. Немаловажную роль занимает бактериологическое исследование слизистого отделяемого из носоглоточной полости для выявления возбудителя и подбора терапии для его устранения. Острый синусит имеет бактериальный патогенез, поэтому ставится реакция на чувствительность патогенного агента к группам противомикробных (антибактериальных) средств.
Классификация
В отоларингологии выделяют несколько разновидностей гаймороэтмоидита. Они отличаются внешними проявлениями, симптоматикой и этиологией
Классификация позволяет унифицировать описание заболевания, что крайне важно при лечении у нескольких разных специалистов
По течению заболевания
Синусит развивается постепенно, в зависимости от особенностей течения выделяют острую и хроническую форму болезни. Их главное отличие – выраженность клинической картины, а также продолжительность самой болезни.
Острый
Воспаление охватывает всю слизистую обеих пазух. Симптоматика выражена в острой степени, ненадолго купируется медикаментами. Острая форма продолжается от 3 до 12 дней, после чего наступает выздоровление или хронизация процесса. Как правило, развивается на фоне инфекции бактериальной либо вирусной природы. Требуется немедленная терапия, чтобы избежать побочных реакций со стороны дыхательной системы, иммунитета.
В чем разница синусита и гайморита узнаете здесь.
Хронический
Эта форма гаймороэтмоидита обычно развивается после острой фазы. Протекает приступообразно с характерными приступами и рецидивами. Симптоматика выражена слабо, но на фоне провоцирующих факторов есть вероятность ухудшения самочувствия. Опасен бактериальный хронический синусит, так как он может привести к распространению инфекции, сепсису и другим осложнениям.
Формы патологического состояния
Воспаление слизистой синусита вызывает патологические состояния мерцающего эпидермиса. В зависимости от особенностей течения болезни выделяют экссудативную и продуктивную форму гаймороэтмоидита. Определить разновидность по этой классификации можно только с помощью аппаратных методов диагностики.
Экссудативная
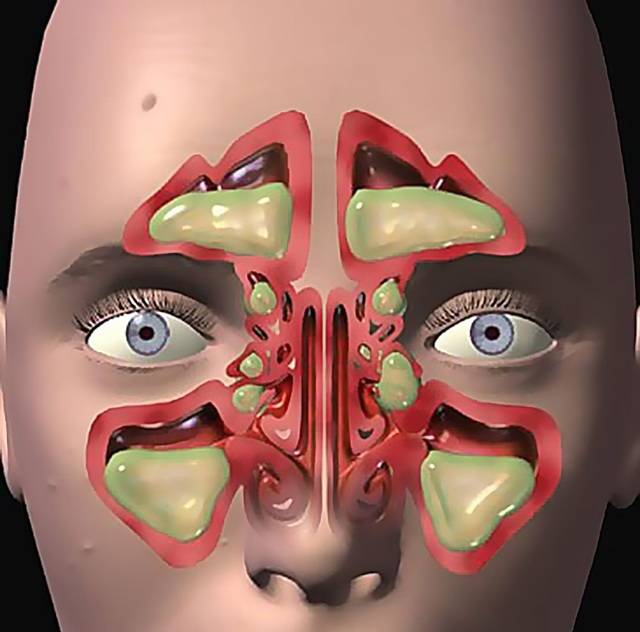
Сопровождается выделением и накоплением большого количества слизи. В зависимости от природы болезни она может иметь запах и цвет. Например, при бактериальной инфекции экссудат желто-зеленого окраса, очень густой. Во время лечения проводят очищение пазухи в домашних или амбулаторных условиях. Без подобных мероприятий выздоровление затягивается, а также нарушается процесс дыхания, сна. Носовая слизь может постепенно переходить и в других пазухи, что приводит к обострению клинической картины.
Продуктивная
Эта форма гаймороэтмоидита встречается реже других, для нее характерно патологическое разрастание эпителия слизистой оболочки. В зависимости от общего состояния здоровья, сопутствующих факторов продуктивный синусит может проявляться в виде гипертрофии тканей, опухоли. Новообразования обычно имеют доброкачественную природу, наиболее распространенный вариант – полипы и киста. Они имеют склонность к разрастанию, поэтому требуется срочное медикаментозное и хирургическое лечение. Однако даже после успешно проведенной операции риск рецидива составляет 70-80%.
Причины развития заболевания
Чаще всего воспаление гайморовых пазух развивается на фоне недолеченных простудных заболеваний и насморка. Кроме того, спровоцировать гайморит могут кариозные зубы, особенно находящиеся в верхней челюсти, и сбои в деятельности иммунной системы – аллергические реакции и др.
К причинам возникновения болезни можно отнести инфекционных возбудителей. Нередко при постановке диагноза гайморит в мазке выделений из носа обнаруживается стафилококковая бактерия, которая активизируется при пониженном иммунитете.
Хронический верхнечелюстной синусит может появиться в следующих случаях:
- при попадании на слизистые оболочки носа болезнетворных бактерий;
- если организм получил сильное переохлаждение;
- при аномалиях в строении носоглотки;
- если присутствуют патологии желез секрета врожденного характера;
- после перенесенных травм, затронувших носовую перегородку;
- в случае возникновения у пациента полипов и аденоидов и т.п.
Если говорить о факторах, способствующих развитию подобных болезней, то главным из них является чрезмерное применение назальных средств. Их использование способствует скапливанию слизистых образований в области придаточных пазух.
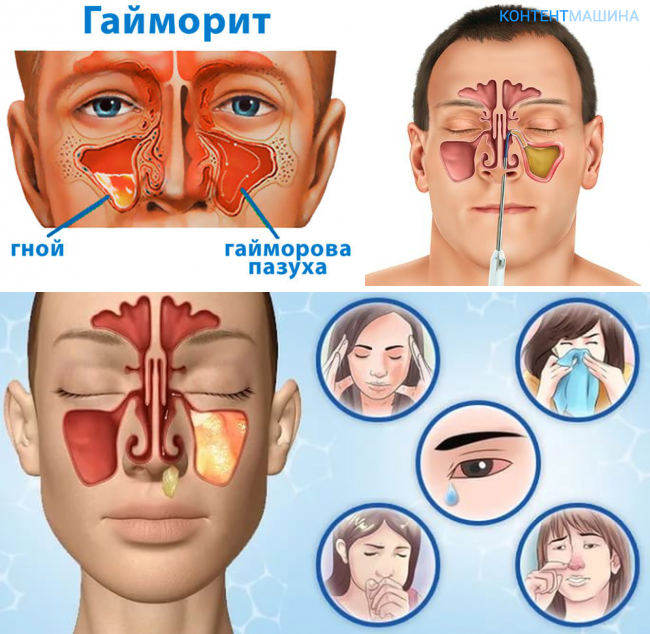
Гайморит мкб 10
Бактериальный гайморит очень часто приводит к накоплению гнойного содержимого в придаточных полостях носа. Основной линией терапии в таком случае является борьба с патологическими бактериями с помощью антибиотиков. Наряду с подавлением бактериальной флоры в воспаленных пазухах у каждого врача имеется и вторая задача – восстановление дренажной функции гайморовых пазух. И если…
Цефтриаксон – довольно сильный антибиотик, который довольно часто применяют при гайморите
При этом следует понимать, как правильно проводить лечение и какие меры предосторожности следует применять. Особенности антибиотика Цефтриаксон это антибиотик третьего поколения, который имеет довольно широкий спектр действия. При этом его назначают, чтобы проводить лечение следующих проблем: инфекции нижних и…
При этом его назначают, чтобы проводить лечение следующих проблем: инфекции нижних и…
При гайморите довольно часто назначают промывание. При этом в ход идут различные препараты и физрастворы. Особый эффект можно получить, применяя препарат фурацилин, который обладает обеззараживающим действием
Важно знать и понимать, как правильно проводить процедуру промывания, чтобы получить максимальный эффект. Особенности средства Препарат Фурацилин относится к лекарствам группы нитрофураны. Он имеет…
Он имеет…
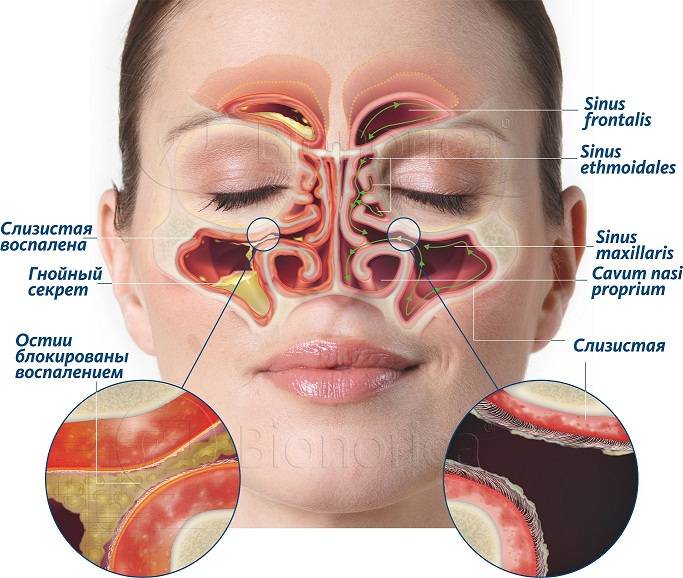
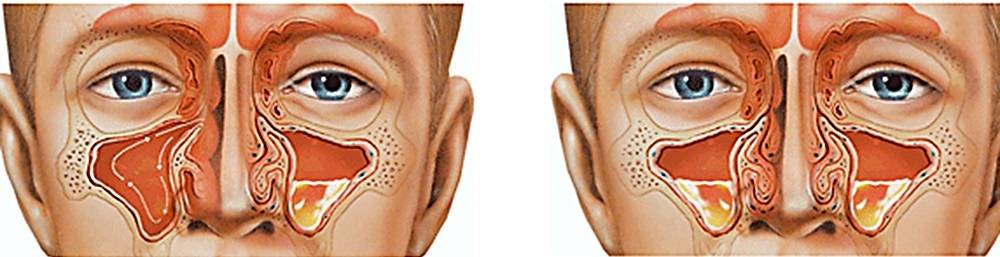
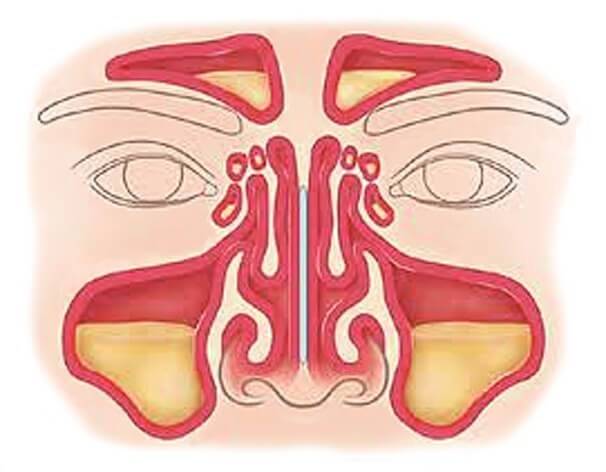
Воспалительный процесс, который возникает в одной или нескольких придаточных пазухах носа, называется синуситом (синуи?т). Синусит может протекать в двух формах – острой и хронической.
Причины
Одним из самых часто встречающихся респираторных заболеваний является гайморит. Разновидности этого процесса могут привести к развитию различных патологий. Воспалительный процесс в пазухах диагностируется часто. К этому могут привести разнообразные причины. Болезнь начинает развиваться, если у человека присутствует следующее:
разнообразные заболевания, которые присутствуют в носу длительное время: ринит аллергического типа, полипы, насморк, перешедший в хроническую стадию;
заболевания зубов или десен верхней челюсти. Зубные корни расположены достаточно близко к синусам, поэтому инфекция с них может перейти дальше
При диагностиках важно это учитывать;
инфекции в миндалинах и аденоидах. Эти состояния являются фактором риска из-за близкой локализации;
неправильное строение перегородки, раковин носа и ходов
Это могут быть врожденные дефекты, а также могут развиться после травмирования и развития процессов гнойного типа в носе.
Опасность возникновения инфекции заключается в том, что синус ‒ это закрытая область, которая ограничена другими тканями. После попадания туда возбудителя заболевания происходит его активный рост и деление. Повышенная температура тела, влажность, сложности оттока жидкости способствуют созданию идеальных условий для существования патогенной микрофлоры.
На первой стадии, когда присутствует воспаление в области синуса, накапливается жидкость, которая затрудняет дыхание. Она и служит идеальной средой для роста и существования микробов.
Причины
Рассмотрим основные причины возникновения кисты внутри гайморовой пазухи. Обычно ими становятся хронические заболевания (ринит либо гайморит), развивающиеся в полости носа или его придаточных пазухах. Но иногда киста появляется вследствие иных причин. Главный механизм ее развития — утолщение, из-за множественного процесса воспаления, слизистой носовой полости с пазухами. Это вызывает ситуацию, при которой каналы, которые выводят наружу слизь, продуцируемую железами, плотно забиваются. Они зарастают, не имеют возможность правильно функционировать. Поэтому слизь начинает постепенно накапливаться, появляются характерные «шарики».
Причины и факторы риска развития воспаления
Возбудителями гайморита могут быть вирусы, хламидии, грибки, стафилококки, стрептококки, гемофильная палочка и микоплазма. У взрослых чаще всего максиллит вызывают вирусы, пневмококки и гемофильная палочка, у детей – микоплазма и хламидии. При нарушении иммунитета и у ослабленных больных воспаление может возникать из-за сапрофитной и грибковой микрофлоры.
Факторами риска развития максиллита являются патологии и состояния, которые затрудняют вентиляцию гайморовой пазухи и способствуют проникновению инфекции в ее полость. К их числу относятся:
- врожденная узость носовых ходов;
- острая респираторная вирусная инфекция, острый и хронический ринит любого происхождения;
- хронический тонзиллит, фарингит;
- аденоиды (у детей);
- искривление носовой перегородки;
- хирургические вмешательства, проводимые на альвеолярном отростке верхней челюсти или зубах;
- кариозное поражение верхних коренных зубов.
Риск развития заболевания возрастает в осенне-зимний период, что обусловлено естественным сезонным снижением иммунитета.
Симптомы острого гайморита
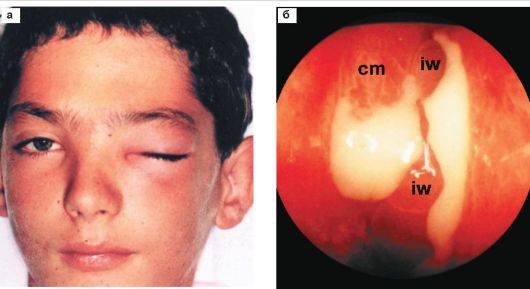
Воспаление начинается остро. У пациента фиксируется повышение температуры тела до фебрильной (38–39 °C), выраженные признаки общей интоксикации и, возможно, озноб. В некоторых случаях температура тела может оставаться нормальной либо субфебрильной (37,1–38 °C). Основными жалобами больного являются болевые ощущения в области пораженной верхнечелюстной пазухи, лба, корня носа и скуловой кости. При пальпации боль усиливается, она может иррадировать в соответствующую половину века и висок. Также возможно появление разлитой головной боли разной интенсивности.
На стороне воспаления нарушается носовое дыхание, а в случаях двустороннего гайморита заложенность носа вынуждает больного дышать через рот. Вследствие закупорки слезного канала иногда наблюдается развитие слезотечения. Выделения из носа из серозных и жидких постепенно становятся зеленоватыми, мутными и вязкими.
Симптомы хронического гайморита
Обычно хронический гайморит развивается вследствие острого процесса. В период ремиссии общее состояние, как правило, не ухудшается. При обострении возникают симптомы общей интоксикации в виде головной боли, слабости и разбитости, а температура тела может повышаться до фебрильной или субфебрильной.
При экссудативных формах максиллита количество отделяемого увеличивается в период обострения, а при улучшении состояния больного – снижается. Для катарального гайморита характерно жидкое и серозное отделяемое, с неприятным запахом, при гнойной форме оно представляет собой густую, желтовато-зеленую, обильную, тягучую слизь, которая подсыхает и превращается в корки.
Как правило, головная боль развивается лишь в период обострения хронической формы максиллита или на фоне нарушения оттока отделяемого из гайморовой пазухи. Больной может испытывать давящую или распирающую головную боль, которая локализируется за глазами и усиливается при давлении на подглазничные области и при поднимании век. При пребывании в положении лежа или во время сна выраженность болевого синдрома снижается, поскольку в горизонтальном положении отток гноя возобновляется.
Нередко хронический гайморит сопровождается ночным кашлем, который не поддается обычной терапии. Причиной его появления является стекающий по задней стенке глотки из гайморовой пазухи гной.
При хроническом максиллите зачастую выявляются кожные повреждения (мокнутия, мацерации, припухлости или трещины) в преддверии носовой полости. У многих пациентов возникает сопутствующий кератит и конъюнктивит.