Слухопротезирование
Слухопротезирование является единственной возможностью улучшения слуха у пациентов с хронической сенсоневральной тугоухостью. Слухопротезирование проводится с помощью современных высокотехнологичных устройств, позволяющих не только усилить звуки, но и добиться комфортного звучания в сочетании с высокой разборчивостью речи. В настоящее время существует несколько видов данных устройств. Слуховые аппараты подбирают и настраивают индивидуально на основании данных аудиометрии и субъективных ощущений пациента.
Корпус внутриушного аппарата и индивидуальный ушной вкладыш изготавливаются по форме наружного слухового прохода и ушной раковины пациента. Реабилитация слуха с помощью слуховых аппаратов — процесс длительный, требующий определенного периода привыкания (адаптации), который может растянуться у некоторых пациентов на 3-6 месяцев.
Слуховые импланты – более сложный вид слухопротезирования. Существуют импланты среднего уха, внутреннего уха, стволомозговые импланты и импланты костной проводимости.
Импланты среднего уха используются при слабой и выраженной сенсоневральной тугоухости; имплантируемое устройство предназначено, в основном, для взрослых пациентов, имеющих потерю слуха от слабой до выраженной. Функция системы заключается в трансформации звуков непосредственно в колебания цепи слуховых косточек среднего уха или в колебания жидкости улитки. Особенно хорошие результаты достигаются в случаях высокочастотной потери слуха и некоторых типах кондуктивной и смешанной тугоухости (отосклероз, аномалии развития наружного и среднего уха, состояние после перенесенного хронического отита).
Кандидаты на импланты среднего уха обычно должны иметь опыт ношения слуховых аппаратов. Имплант среднего уха обеспечивает значительные и очевидные преимущества как у пациентов, которые в силу каких-либо причин не могут носить слуховые аппараты, так и у пациентов, которые используют слуховые аппараты, но не удовлетворены результатами их использования.
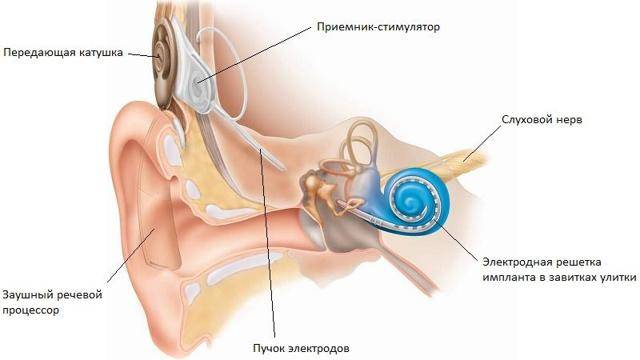
Импланты внутреннего уха (кохлеарный имплант)– это медицинское устройство, разработанное для того, чтобы помочь людям с тяжелой и полной потерей слуха, которым слуховые аппараты не помогают. Функция кохлеарного импланта заключается в электрической стимуляции слухового нерва в улитке внутреннего уха. Кохлеарные импланты эффективно используются для детей и взрослых с высокой степенью потери слуха и глухотой.
Использование слухового импланта основано на том, что при сенсоневральной тугоухости наиболее часто поражены специальные клетки во внутреннем ухе (улитке). Эти клетки преобразуют звуки в электрические импульсы, передаваемые по слуховому нерву в мозг, где и возникают слуховые ощущения. Слуховой имплант заменяет погибшие клетки в ухе и прямо стимулирует слуховой нерв, благодаря чему глухой человек может слышать самые тихие звуки.
Слуховой стволомозговой имплантант представляет собой модифицированный кохлеарный имплант и предназначен для электрической стимуляции кохлеарных ядер ствола мозга пациента, страдающего заболеванием слухового нерва.
Импланты костной проводимости – при врожденной тугоухости, воспалениях среднего уха и односторонней глухоте.
В ГУТА КЛИНИК проводится инструментальная диагностика состояния слухового анализатора всем пациентам, начиная с момента новорожденности, в том числе и с помощью медикаментозного сна. Слухопротезирование проводится слуховыми аппаратами PHONAK (Швейцария) и WIDEX (Дания).
Классификация тугоухости по МКБ 10
Международная классификация болезней (МКБ 10) позволяет в удобной форме систематизировать статистические данные по различным заболеваниям.
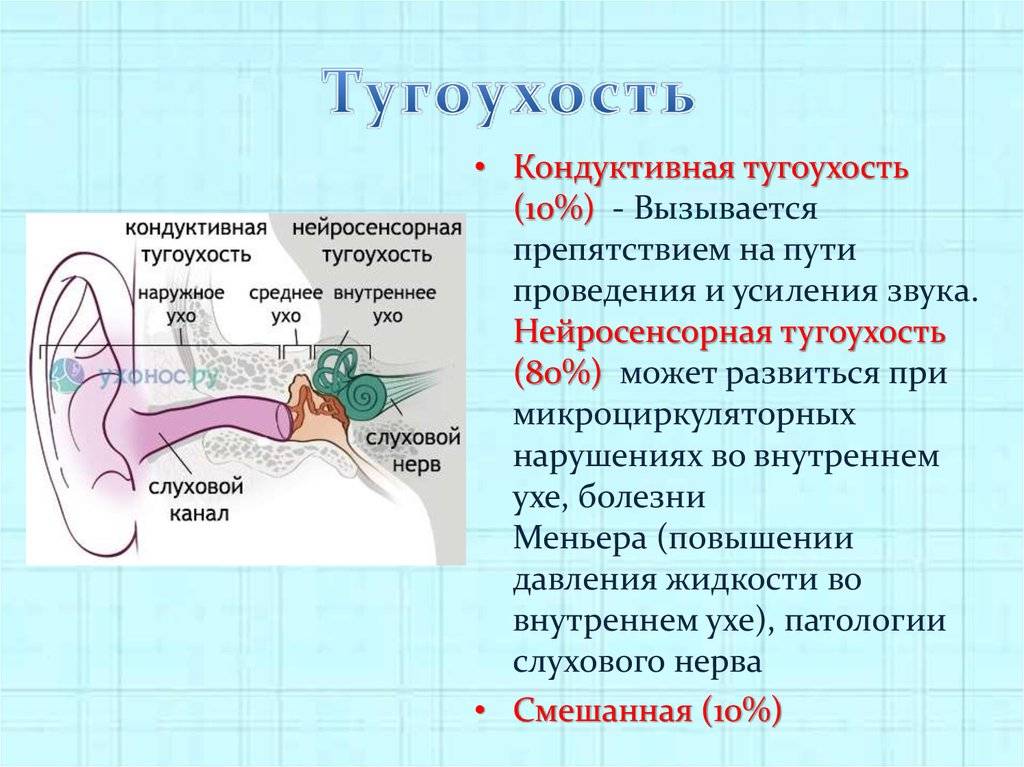
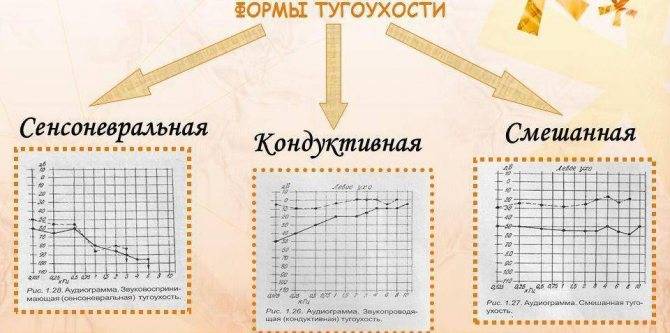
По МКБ-10 тугоухость имеет код H90 и делится на три основные группы:
- кондуктивная тугоухость;
- сенсоневральная (нейросенсорная);
- смешанная.
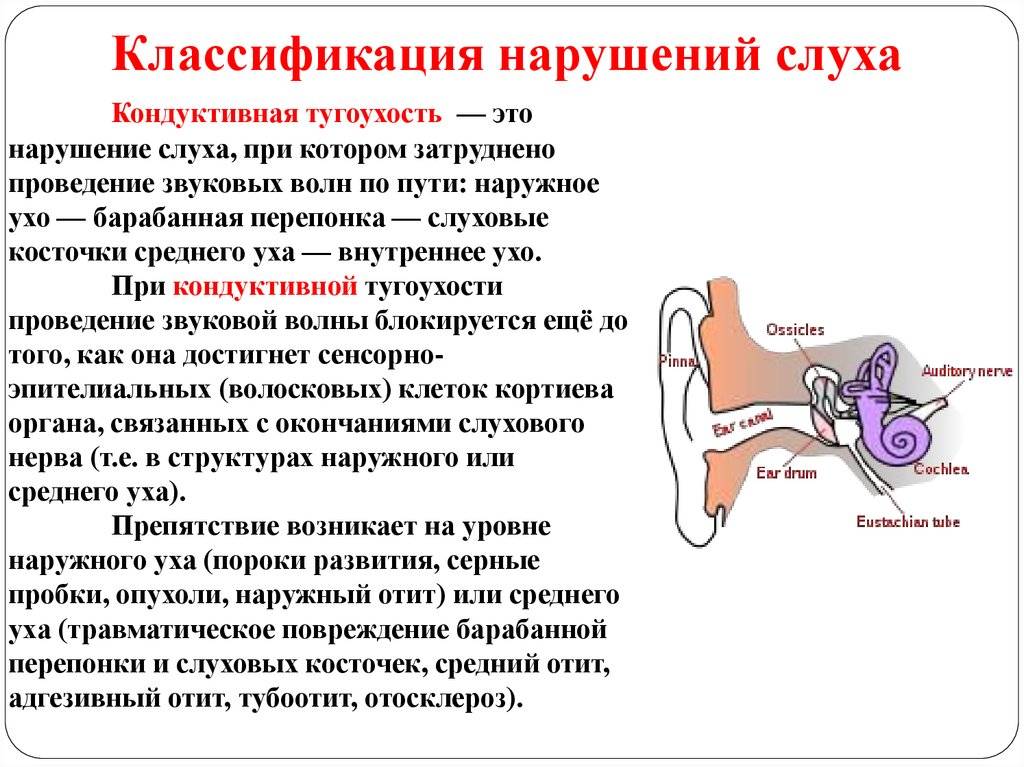
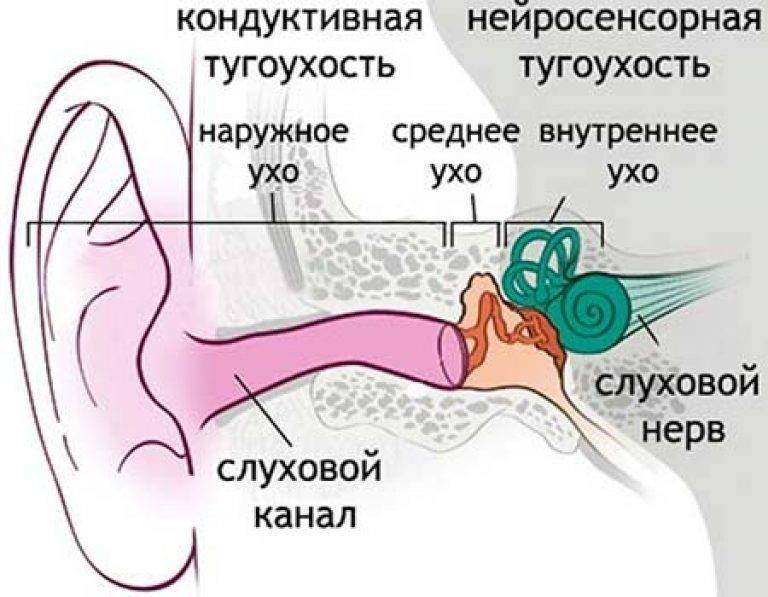
Кондуктивная тугоухость
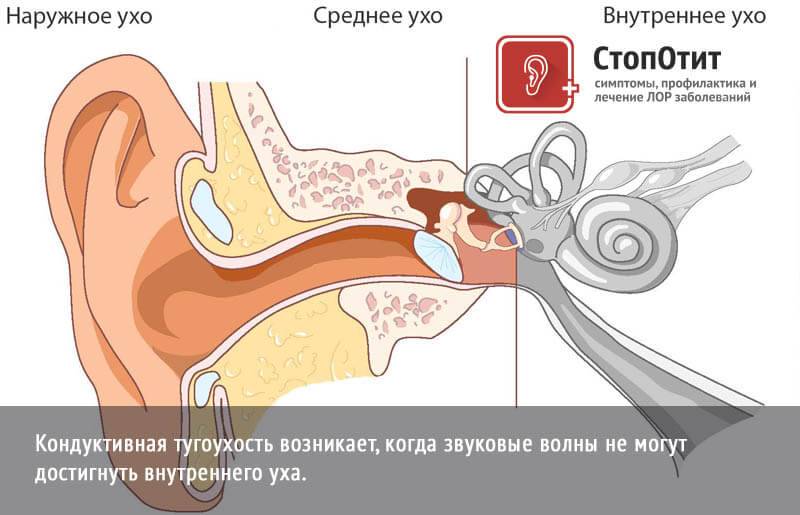
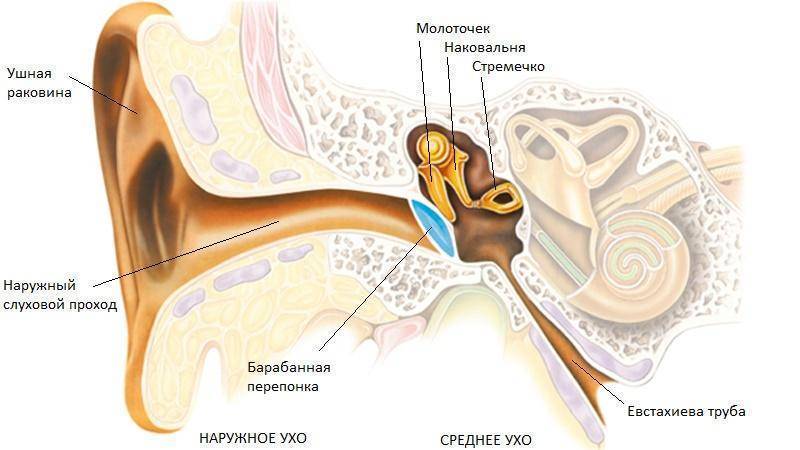
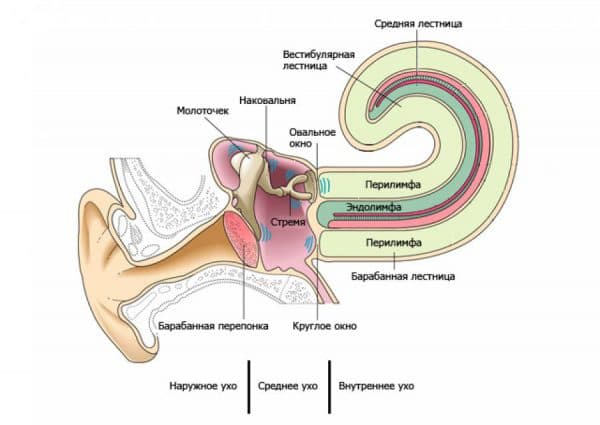
При кондуктивной потере слуха нарушается проведение звуковых волн из внешнего во внутреннее ухо. Слуховые косточки обрастают костной тканью.
Причины возникновения патологии бывают разные:
- отит;
- врожденные пороки;
- новообразования;
- нарушение работы евстахиевой трубы.
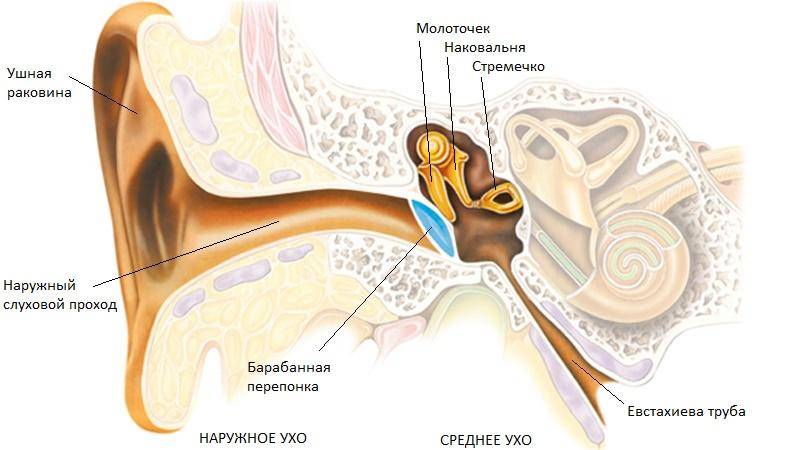
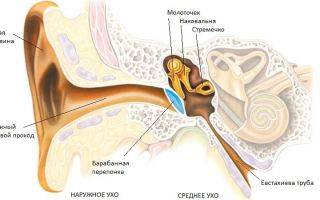
Кондуктивная тугоухость появляется, когда звуковые волны не могут достигнуть внутреннего уха. При этом препятствия на пути проведения звуков возникают на уровне наружного и среднего уха
По МКБ 10 глухота кондуктивного типа маркируется как:
- H90.0 — кондуктивная двухсторонняя потеря слуха, при которой поражаются оба слуховых прохода (считается тяжелой формой тугоухости);
- H90.1 — кондуктивная потеря слуха односторонняя с нормальным слухом на противоположном ухе;
- H90.2 — кондуктивная потеря слуха неуточненная (в этом случае причину установить очень сложно).
В большинстве случаев данная форма болезни поддается лечению. В этих целях часто проводят хирургическое вмешательство с заменой слуховых костей на пластиковые или керамические. Пациенту может быть назначено ношение слухового аппарата.
Сенсоневральная тугоухость
При сенсоневральной потере слуха происходит поражение звуковоспринимающего аппарата: внутреннего уха, преддверно-улиткового нерва или слухового центра в головном мозге. Человек плохо слышит или жалуется на шум в ушах.
 К основным факторам возникновения патологии относятся:
К основным факторам возникновения патологии относятся:
- возрастные изменения;
- паротит;
- менингит;
- болезнь Меньера;
- антибиотики;
- отклонения во время беременности;
- неврит слухового нерва.
Сенсоневральная тугоухость имеет две формы развития:
- острая;
- хроническая.
При острой форме развитие болезни начинается внезапно вследствие значительных изменений кровотока сосудов внутреннего уха. У больного наблюдается шум в ушах и головокружение. Для постановки точного диагноза нужно обязательно показаться ЛОР-врачу.
На развитие хронической стадии болезни влияют различные причины, при которых нарушение кровотока сосудов происходит постепенно. Больной плохо слышит, не может разобрать речь, ощущает шум в ушах.
Код сенсоневральной (нейросенсорной) тугоухости по МКБ 10 имеет дополнительную маркировку:
- H90.3 — сенсоневральная потеря слуха двухсторонняя (терапию пациенту назначают после установления причины);
- H90.4 — сенсоневральная потеря слуха односторонняя с нормальным слухом на противоположном ухе (провоцируют развитие патологии негативные факторы: серная пробка, инородный предмет, травма головы, сильные звуковые воздействия);
- H90.5 — сенсоневральная потеря слуха неуточненная (диагноз устанавливается после полного обследования).
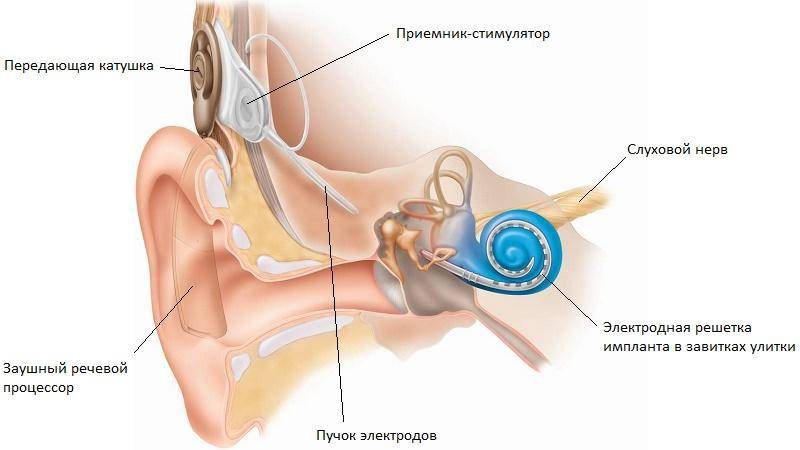
Компенсировать потерю слуха пациентам с выраженной или тяжелой степенью сенсоневральной тугоухости помогает кохлеарная имплантация
Смешанная тугоухость
Глухота смешанного типа сочетает в себе кондуктивную и сенсоневральную тугоухость. Код по МКБ 10 имеет дополнительную маркировку:
- H90.6 — смешанная кондуктивная и сенсоневральная тугоухость двухсторонняя;
- H90.7 — смешанная кондуктивная и сенсоневральная тугоухость односторонняя с нормальным слухом на противоположном ухе;
- H90.8 — смешанная кондуктивная и сенсоневральная тугоухость неуточненная.
Патология имеет несколько форм протекания:
- Внезапная форма возникает вследствие травм, воздействия вирусов, лекарственных препаратов. В большинстве случаев при этой форме слух восстанавливается частично.
- Острая форма возникает в течение суток и длится до 7 дней.
- Подострая форма наблюдается у больного от 7 дней до месяца.
- Хроническая форма характеризуется постепенным снижением восприятия звуков и длится от нескольких месяцев до нескольких лет.
Факторы, влияющие на возникновение глухоты смешанного типа, до сих пор полностью не выяснены. В качестве основных выделяют: воспаление уха с поражением улитки, возрастные изменения.
Тугоухость 2-й и 3-й степени: симптомы, лечение и инвалидность
Тугоухость в наше время приобретает глобальные масштабы. Диапазон больных сегодня намного расширился и наблюдается у людей любой возрастной категории. Часто недуг приводит к глухоте, поэтому во избежание серьезных осложнений следует знать симптомы данного заболевания, чтобы вовремя начать лечение.
Тугоухость – это снижение слуха, когда значительно понижается способность речевого общения. Иногда больной не слышит шепот собеседника, он способен различить лишь громкие голоса. В результате возможность полноценного общения с людьми значительно понижается. На данный момент тугоухость – не только проблема пожилых людей, но и молодого поколения.
Главным симптомом тугоухости принято считать снижение слуха, проявляющееся в определенных частотных диапазонах. Иногда наблюдается небольшое нарушение слуха различной степени тяжести. Нарушения и расстройства слуха можно определить по некоторым характерным для нее симптомам:
- Неразборчивая речь.
- Появление шумов в ушах.
- Головокружение с сопровождением тошноты и рвоты.
Дети, у которых наблюдается тугоухость, подвержены отставанию в развитии психики, а также речи.
Обычно тугоухость выявляется в детском возрасте. Одна из основных причин появления тугоухости – заболевания среднего уха.
У взрослых нарушение часто сопряжено с производственными шумами на рабочем месте. Также к нарушению слуха может привести болезнь атеросклерозом или интоксикация ядовитыми веществами. Причиной появления тугоухости у людей пенсионного возраста становятся физиологические изменения среднего уха.
Степени заболевания
В медицине тугоухость разделяется на четыре степени:
- первая – больной не слышит шепот и не в состоянии разобрать речь, находясь на маленьком расстоянии от собеседника;
- вторая – пациент плохо слышит собеседника в шумной обстановке;
- третья – отчетливо воспринимается только очень громкая речь, общение с несколькими собеседниками вызывают затруднения;
- четвертая – громкая речь почти не воспринимается, не слышен разговор по телефону.
В зависимости от возраста и времени развития, тугоухость можно разделить на три вида:
- Внезапная. Развитие данного расстройства может произойти за несколько часов. Спровоцировать внезапную тугоухость могут опухоли, воздействие вирусов герпеса, травмы, корь. Это заболевание одностороннее и в течение недели проходит самостоятельно, но иногда имеет необратимый характер, если не проводилось лечение.
- Хроническая. При этой форме расстройства снижение слуха происходит постепенно и может развиваться в течение двух-трех месяцев. Хроническая тугоухость носит прогрессирующий характер, а лечение не дает должного результата.
- Острая тугоухость. Период ее развития длится от 2 до 5 дней и сопровождается медленным снижением слуховой функции.
Лечение тугоухости 2-й степени проводится по определенной схеме, во время которой не рекомендуется использовать слуховой аппарат. На протяжении нескольких месяцев слуховой аппарат позволяет улучшить слышимость, но потом восприятие звука резко падает. Это происходит из-за того, что ухо не выполняет своих функций, за него эту функцию выполняет аппарат.
При диагнозе – двусторонняя тугоухость 4-й степени пациенту дают инвалидность третьей группы. В случае если у больного обнаружена 3-я степень заболевания, и при этом слуховой аппарат обеспечивает приемлемое восприятие звука, инвалидность не положена. Детям, имеющим диагноз 3-й и 4-й степени тугоухости, в обязательном порядке присваивается инвалидность.
Лечение: методы и способы
Для лечения тугоухости широко используются такие методы, как:
- Хирургическое вмешательство. Рекомендуется к применению при повреждении барабанной перепонки и слуховой косточки. В большинстве случаев применяется тимпанопластика, позволяющая восстановить слух.
- Медикаментозные препараты, слухопротезирование и физиотерапия применяется при диагностировании нейросенсорной тугоухости.
- Электростимуляция слухового нерва. Применяется для лечения смешанной формы.
Кроме этих методов, можно воспользоваться народными средствами как дополнением к основному курсу терапии.
Диагностика
Выявление ухудшения слуха при кондуктивной тугоухости не есть проблематичным. Но для того, чтобы определить, что оно развивается из-за нарушения проводимости звуков, следует провести полноценное диагностическое обследование пациента, которое заключается в:
-
- сборе анамнеза – уточнении подробностей истории патологии, которая могла привести к возникновению описываемого заболевания;
- проведении дополнительных методов обследования – инструментальных и лабораторных.
Для постановки диагноза имеют значение такие инструментальные методы обследования, как:
-
- отоскопия – с помощью ушного зеркала и рефлектора проводят осмотр наружного слухового прохода и барабанной перепонки. При этом могут определяться воспалительные процессы стенок прохода, нарушение структуры или наличие в нем инородного тела (в том числе серной пробки). При изучении барабанной перепонки могут быть выявлены ее воспаление, выпячивание, неровность поверхности, так называемые ретракционные карманы (втягивания) и/или перфорация (сквозной дефект);
- микроотоскопия – осмотр наружного слухового прохода и барабанной перепонки проводят с помощью специального микроскопа. При этом полученное изображение осматриваемых структур для лучшего обозрения может быть выведено на монитор;
- камертональные пробы Ринне и Вебера – по камертону ударяют и его ножку поочередно ставят на различные структуры головы в области уха. Если тугоухость имеет кондуктивный характер, то больной слышит более громкое звучание камертона, если его установили на сосцевидном отростке, более тихое – возле ушной раковины со стороны поражения. Также звучащий камертон устанавливают по срединной линии головы на ее теменной части. При этом, если развилась односторонняя кондуктивная тугоухость, более громкое звучание камертона больной воспринимает со стороны поражения;
- аудиометрия – изучение слуха пациента при помощи обращенной к нему человеческой речи. Графики, которые при этом строят, демонстрируют прогрессивное ухудшение воздушной проводимости, функция звуковоспринимающего аппарата остается нормальной;
- тимпанометрия – во время проведения данного метода в наружном слуховом канале создают давление различной величины и изучают степени подвижности барабанной перепонки, а также проводимости слуховых косточек;
- рентгенологическое исследование височных костей – с помощью этого метода можно выявить нарушение строения наружного слухового прохода, а также среднего и внутреннего уха, которые повлекли за собой нарушение звукопроводимости. Зачастую выполняют рентгенографию в двух проекциях;
- компьютерная томография (КТ) – ее диагностическая ценность та же, что и у рентгенологического исследования височных костей, но возможности шире – с помощью компьютерных срезов можно более детально изучить изменения, влекущие за собой кондуктивную тугоухость;
- магнитно-резонансная томография (МРТ) – возможности и цели одинаковые с возможностями и целями КТ.
Из лабораторных методов исследования диагностическое значение имеют:
-
- общий анализ крови – если выявлено повышение количества лейкоцитов и СОЭ, это указывает на воспалительную природу патологии, спровоцировавшей развитие кондуктивной проходимости;
- бактериоскопическое исследование – заключается в исследовании под микроскопом выделений из наружного слухового прохода, если таковые имеются. С помощью данного метода идентифицируются возбудители, ставшие причиной воспалительного процесса, который спровоцировал описываемое поражение;
- бактериологическое исследование – делают посев выделений из уха на питательные среды, по выросшим колониям определяют возбудителя, спровоцировавшего воспаление, которое привело к формированию кондуктивной тугоухости, а также определяют чувствительность возбудителя к антибиотикам, что имеет значение для выбора антибактериального препарата.
Общее описание
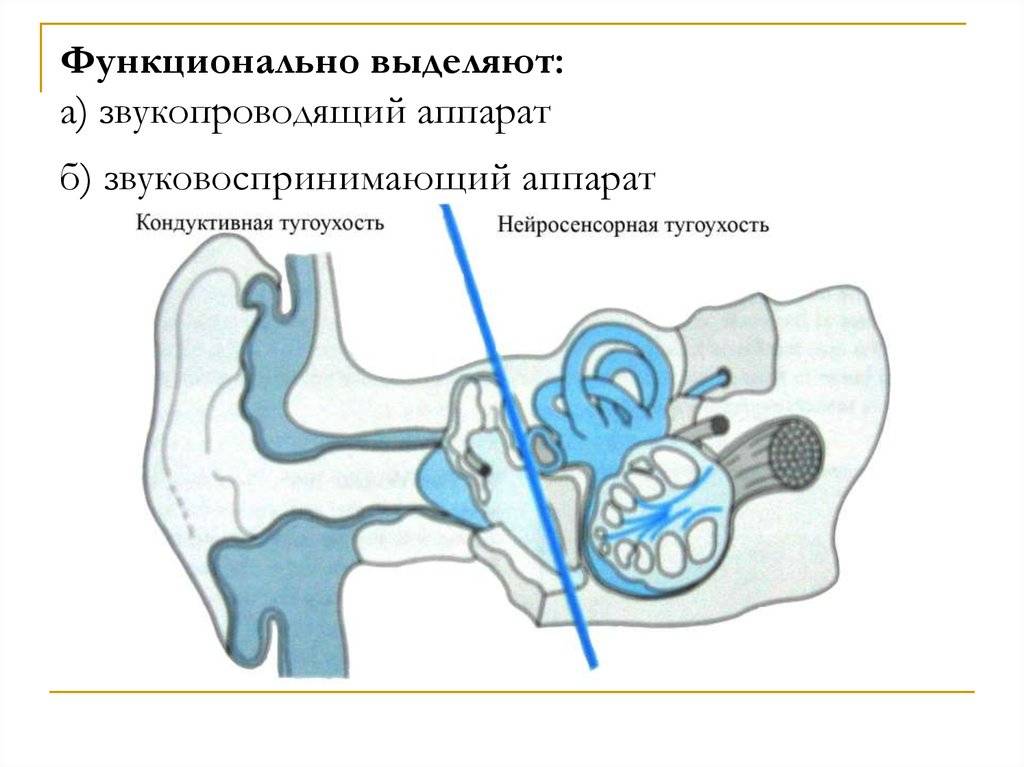
Нейросенсорная тугоухость (сенсоневральная тугоухость, кохлеарный неврит) (Н90) — это форма тугоухости, при которой поражается какой-либо из участков звуковоспринимающего отдела слухового анализатора.
 Классификация:
Классификация:
- По длительности: острая — до 1 месяца, подострая — до 3 месяцев, хроническая — больше 6 месяцев.
- По течению: обратимая, стабильная, прогрессирующая.
- В зависимости от уровня поражения: периферирическая и центральная.
- По степени снижения слуха: 1 степень (легкая) — 26-40 дБ, 2 степень (умеренная) — 41-55 дБ, 3 степень (умеренно тяжелая) — 56-70 дБ, 4 степень (тяжелая) — 71-90 дБ, глухота — более 90 дБ.
- По этиологии: врожденная и приобретенная.
Причины:
- Инфекции (грипп, герпес, парагрипп, корь, краснуха, эпидемический паротит, менингококк).
- Интоксикация лекарственными препаратами (аминогликозиды, цитостатики, петлевые диуретики, салицилаты), промышленными/бытовыми веществами.
- Сосудистые нарушения: артериальная гипертензия, атеросклероз, склонность к тромбообразованию, остеохондроз Ш.О.П.
- Травмы: ЧМТ, баротравма, акутравма.
- Длительная работа в условиях производственного шума, вибрации.
- Аллергия.
- Стресс.
- Невринома 8 пары черепно-мозговых нервов, болезнь Педжета, гипопаратиреоз, серповидноклеточная анемия.
- Гипоксия плода во время беременности, родов, приводящая к поражению ЦНС и органа слуха.
- Пожилой возраст.
- Магнитные бури, изменение атмосферного давления.
Инвалидность по слуху в России
Нарушение функций слуха может быть не только врожденным, но и приобретенным. Например, нередко ухудшение слуха у человека развивается на фоне перенесенных заболеваний. Рассмотрим, в каких случаях можно получить инвалидность, и как ее оформить.
Инвалидность по слуху: условия и критерии
Инвалидами по слуху признаются лица, имеющие двухстороннюю глухоту от рождения. Также полагается группа инвалидности при тугоухости 3 степени
Здесь важно учитывать одно существенно условие. На руках нужно иметь документ, подтверждающий, что использование слухового аппарата не позволяет компенсировать тугоухость. По слуху предусмотрена 3-я группа инвалидности, значительно реже дают вторую, когда человек перестает слышать внезапно и полностью
Вторая группа инвалидности дается, как правило, на один-два года, пока пациент будет проходить курс реабилитации, затем его переводят на 3-ю группу
По слуху предусмотрена 3-я группа инвалидности, значительно реже дают вторую, когда человек перестает слышать внезапно и полностью. Вторая группа инвалидности дается, как правило, на один-два года, пока пациент будет проходить курс реабилитации, затем его переводят на 3-ю группу.
Первая группа инвалидности даже при полном отсутствии слуха практически никогда не дается, потому что даже при наличии такой проблемы можно практически полностью адаптироваться и вести полноценную жизнь.
Инвалидность при тугоухости 4 степени может быть 2 группы, если она прогрессирует.
Основными критериями, по которым отмечается стойкое ограничение жизнедеятельности, являются:
- коммуникация и самообслуживание;
- возможность обучаться и вести трудовую деятельности;
- самостоятельное передвижение и пространственная ориентация;
- поведенческий контроль.
Порядок оформления инвалидности по слуху
Первым делом необходимо будет посетить районную поликлинику и сурдоцентр. В сурдоцентре сделают аудиограмму, а лор-врач направит на сдачу необходимых для МСЭ анализов и диагностических исследований.
Если речь идет о тугоухости в детском возрасте, то оформлением медицинских документов на инвалидность чаще всего занимается педиатр. На основании аудиограммы и результатов всех обследований и анализов врач готовит направление на МСЭ и делает необходимые выписки из истории болезни.
Документы подписываются у главного врача поликлиники и выдаются на руки.
С документами из поликлиники необходимо посетить медико-социальную комиссию. Здесь будет назначена дата, когда будет проходить МСЭ. После проведения экспертизы будет присвоена группа и выдан ИПР (план реабилитации).
Только при наличии документов из МСЭ можно заниматься оформлением пенсии по инвалидности и причитающихся льгот. Если речь идет о больном ребенка, то дополнительно оформляется пенсия по уходу за ребенком-инвалидом.
Льготы инвалидам 3 группы по слуху предусматривают получение бесплатного слухового аппарата.
Проходить переосвидетельствование нужно ежегодно, при видимых улучшениях инвалидность снимается. Если за 4 года рекомендуемой реабилитации улучшений не выявлено, то инвалидность становится бессрочной.
Кондуктивная тугоухость по МКБ-10
Заболевание связано напрямую с недостаточным проведением волн, передающих звуки. На пути от наружного до внутреннего уха случаются поломки, которые и являются главными нарушителями слуха. Звуковая волна не может достичь волосковых клеток кортиева органа, который взаимосвязан со слуховым нервом. Она блокируется в результате патологических препятствий в зоне наружного и среднего уха.
Причины
Наиболее частыми причинами кондуктивной тугоухости могут стать:
- патологии барабанной перепонки (перфорации),
- травмирование наружного уха,
- недоразвитие органов слуха,
- наличие серной пробки при недостаточной гигиене наружного слухового прохода,
- отосклероз (склеротические и дистрофические изменения в различных зонах слухового аппарата),
- отит,
- рубцовые ткани,
- опухоли,
- наследственный фактор.
Такое разнообразие причин ведет к снижению слуха и вызывает ряд симптомов.
Симптомы кондуктивной тугоухости
Конечно основная жалоба пациента это снижение слуха, и у каждого степень глухоты разная. Определить ее можно только при помощи специальных методик и приборов. Жалоба на снижение слуха иногда возникает резко, пациент констатирует: вечером было все нормально, утром проснулся и заметил, что плохо слышу. В дальнейшем слух может снижаться постепенно.
Также у больного может отмечаться:
- высокая температура тела, боль в ухе, кровотечение (при осложнениях),
- затруднение общения (по губам собеседника пациент старается догадаться о сказанном).
Люди с этой формы глухоты постоянно все переспрашивают, громко слушают радио и телевизор, не могут точно определить, откуда поступают звуковые сигналы. У пациентов появляется раздражительность, им кажется, что с ними специально разговаривают шепотом.
Как определить кондуктивную тугоухость
Диагностические методики позволяет определить:
- причину болезни,
- уровень поражения,
- степень нарушения тугоухости,
- прогрессирование заболевания.
Для проверки качества слуха применяют популярные тесты: Ринне и Вебара.
Проба Ринне дифференцирует тугоухость и определяет: имеет место сенсоневральная или кондуктивная патология. Тест Вебара определяет, какое ухо слышит лучше, и, именно, оно, как ни странно, будет поражено глухотой (кондуктивной). Оба тестирования проводят при помощи камертона.
В качестве диагностики используют также и другие методики, а именно:
- речевую аудиометрию (пациент пытается определить говорит врач шепотом или обычным голосом), в процессе исследования записывается аудиограмма,
- тональную пороговую аудиометрию,
- импедансометрию объективный способ диагностики, позволяющий с высокой точностью определить состояние органов среднего уха,
- отоскопию.
Состояние барабанной перепонки это лакмусовая бумажка кондуктивной тугоухости. Разные степени ее поражения напрямую связаны с кондуктивной потерей слуха.
Дифференциальная диагностика
Дифференцировка между кондуктивной тугоухостью (поражением звукопроводящего аппарата) и нейросенсорной тугоухостью (патологией аппарата звуковосприятия) проводится при помощи аудиометрии и отоскопии. У пациентов с кондуктивной тугоухостью при отоскопии могут выявляться перфоративные или рубцовые изменения барабанной перепонки. В ряде случаев (рубцы в барабанной полости, сращения стремечка, молоточка и наковальни) изменения при проведении отоскопического исследования не обнаруживаются. Подвижность звукопроводящей системы оценивается при помощи пневматической воронки Зигле. Существенную помощь в процессе дифференциальной диагностики между кондуктивной и нейросенсорной тугоухостью оказывает сравнительная оценка воздушной и костной проводимости. При кондуктивной тугоухости воздушная звукопроводимость ухудшается, а костная сохраняется на нормальном уровне или даже улучшается. Для нейросенсорной тугоухости характерно ухудшение как воздушной, так и костной проводимости. На аудиограмме пациента с кондуктивной тугоухостью выявляется значительный разрыв между линиями костной и воздушной проводимости, на аудиограмме больного с нейросенсорной тугоухостью линии проводимости сливаются. Для определения локализации уровня поражения слухового нерва и дифференциальной диагностики между нейросенсорной и корковой (появившейся в результате повреждения соответствующих участков головного мозга) глухотой необходима консультация отоневролога. Применяются специальные обследования (пороговая аудиометрия, тоновая аудиограмма, исследование слуховых ВП ). Значительные трудности возникают при выявлении тугоухости и глухоты у детей раннего возраста. Для оценки состояния слуха в этом случае применяется компьютерная аудиометрия и акустическая импедансометрия среднего уха.
Определение заболевания по коду МКБ-10
Нарушение функционирования системы слуха может выражаться в нескольких формах: от легкой тугости до полной глухоты. На сегодняшний день существует определённая система МКБ-10, благодаря которой можно классифицировать степень поражения слуха и систематизировать всю имеющуюся информацию в этой области. У заболеваний ушей есть целый раздел с градацией: VIII «Болезни уха и сосцевидного отростка».
Течение болезни
Нейросенсорная тугоухость – это заболевание аппарата внутреннего уха, отвечающего за приём звуков. Данный недуг характеризуется поражением слухового нерва. Такая тугоухость обусловлена ухудшением слуха и образованием шума в ушах. Главной особенностью тугоухости является возможность её появление абсолютно в любом возрасте, но в процессе старения нервные окончания в улитке со временем атрофируются, за счёт чего слух ухудшается в разных степенях у каждого человека. Неприятным моментом нейросенсорной тугоухости является отсутствие действенного лечения и возможности восстановления слуха.
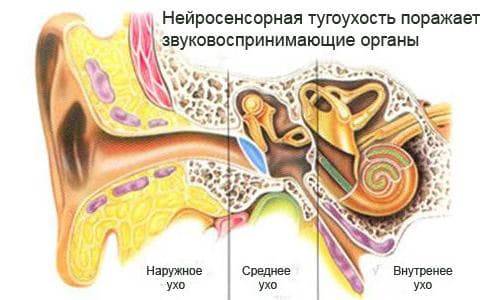
Схема нейросенсорной тугоухости
Сниженный слух имеет большое социальное, медицинское, психологическое значение. Некомпенсированные потери слуха вызывают снижение качества жизни, уровень реализации образовательного потенциала и ограничивают выбор профессии пропорционально степени тугоухости и в зависимости от возраста и уровня социальной активности пациента.
Что касается хронической сенсоневральной тугоухости, то корректнее говорить о лечении пациента со сниженным слухом по поводу сопутствующей соматической патологии, которую он имеет. Медикаментозное лечение сердечно-сосудистых заболеваний, заболеваний нервной системы, эндокринной патологии, нарушений иммунного статуса одновременно является лечением и профилактикой прогрессирования хронической сенсоневральной тугоухости у этих пациентов.
При наличии вестибулярных нарушений и субъективного ушного шума на фоне хронической сенсоневральной тугоухости проводится патогенетическое и симптоматическое лечение.
Невозможность достигнуть эффекта с использованием слуховых аппаратов и кохлеарных имплантов требует реализации альтернативного способа коммуникации – обучения основам дактиля и жестового языка, сурдоперевод.
Основные причины заболевания
Сенсоневральная тугоухость является полиэтиологическим заболеванием. Говоря иначе, причины этого заболевания могут быть довольно разнообразными. В первую очередь, это инфекционные агенты, в особенности вирусные. К примеру, грипп, вирус которого может поражать нервы и сосуды, сифилис, бруцеллез, аденовирусная инфекция и т.п.
Также немаловажной причиной появления заболевания является сосудистая патология, которая ведет к нарушениям циркуляции крови в мозговых вена и артериях, в частности тех, которые питают слуховой анализатор. Это случается при аневризмах, вегетососудистой дистонии, гипертонии и т.д
Двусторонняя сенсоневральная тугоухость может возникать под токсическим воздействием промышленных и бытовых ядов, спиртного или медицинских препаратов. К последним, в первую очередь, относят аминогликозидные антибиотики (Канамицин, Мономицин и т.д.) а также стрептомицины, которые оказывают патологическое воздействие на спиральную часть уха.
В развитии тугоухости своя роль отводится и травматическим случаям, получить которые можно:
- при резком колебании атмосферного давления;
- при воздействии сильного звука;
- при черепно-мозговых травмах;
- во время операций на среднем ухе.
У детей сенсоневральная тугоухость может являться результатом наследственных болезней или врожденных пороков. В престарелом возрасте у взрослых данная патология появляется вследствие инволюционных изменений в слуховом анализаторе.
Аутоиммунные и аллергические заболевания могут являться причиной сенсоневральной аутоиммунной тугоухости, во время которой процесс ограничен гематолабиринтным барьером.
Заболевание могут провоцировать профессиональные вредности, а также новообразования мозга и среднего уха. И, в конце концов, может быть сочетание всех вышеописанных факторов.
Симптомы
Основными проявлениями заболевания являются снижение слуха и шум в ушах, реже наблюдается головокружение и сопутствующие соматоформные расстройства. Изменяется восприятие обычной разговорной и шепотной речи. При легкой степени НСТ обычный разговор слышен с расстояния 5-7 метров, а шепот – с 2-3 метров. При умеренных нарушениях эти показатели снижаются соответственно до 3-4 и 1 метра, при тяжелых разговорная речь слышна в лучшем случае с расстояния 1 метра, а шепот неразличим вообще. При IV степени нейросенсорной тугоухости человек неспособен воспринимать даже громкие звуки с самого близкого расстояния без специальных приборов. Снижение слуха нередко сопровождается появлением шума в ушах периодического или постоянного характера. Шум может восприниматься в виде высокочастотных звуков по типу писка, звона, шипения, а также представлять собой постоянный надоедливый низкочастотный гул. При наличии сопутствующего кохлеовестибулярного синдрома больных беспокоят приступы головокружения, нередко сочетающиеся с тошнотой (иногда рвотой), признаки нарушения равновесия: ухудшается координация движений при выполнении простых бытовых манипуляций, появляется пошатывание при ходьбе, неустойчивость и высокая вероятность падения при резких поворотах. Длительное хроническое течение нейросенсорной тугоухости со значительным нарушением слуховой функции становится причиной развития психоэмоциональных расстройств (снижение настроения, раздражительность, беспокойство, тревога), потере социальных контактов, снижению и утрате работоспособности (трудоспособности). В пожилом возрасте частичная или полная утрата слуха при отсутствии своевременной коррекции и наличии сопутствующих сосудистых заболеваний головного мозга нередко приводит к прогрессирующим нарушениям памяти, мышления, появлению бредовых и галлюцинаторных синдромов. Галлюцинации. Заложенность уха. Раздражительность. Рвота. Тошнота. Шум в ушах.