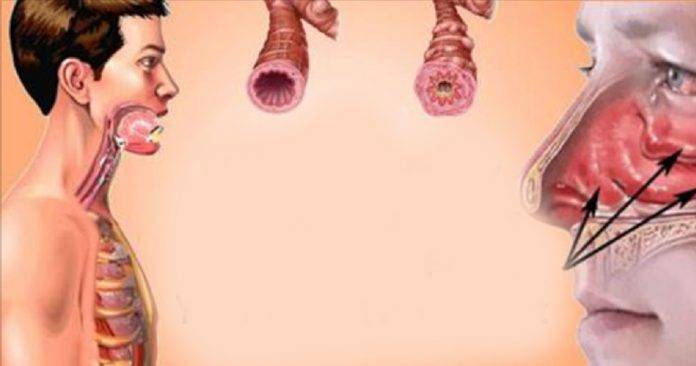
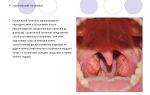
Причины
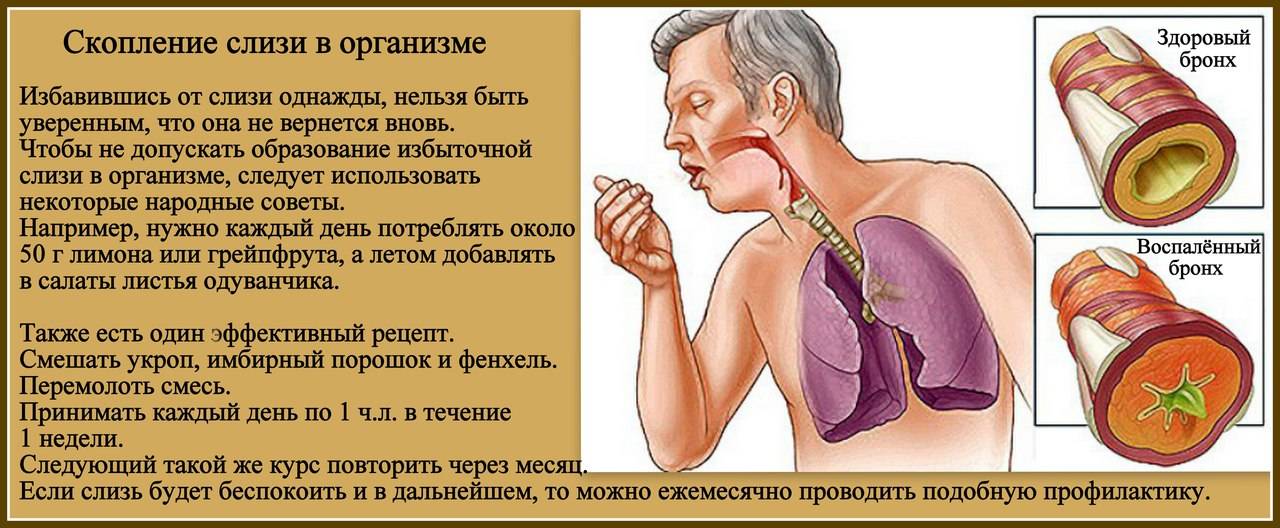
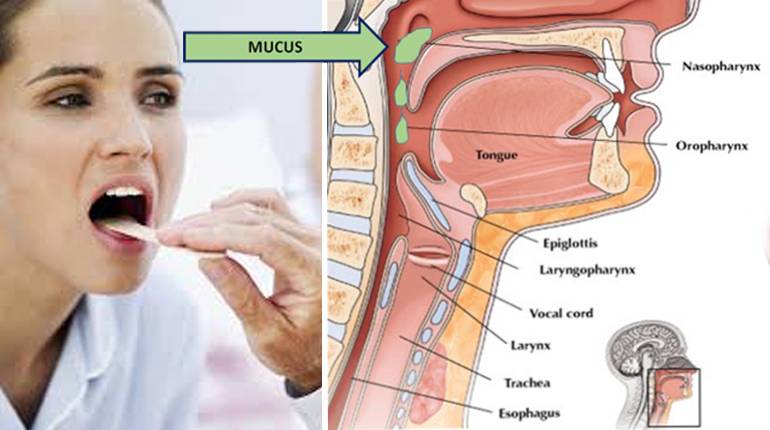
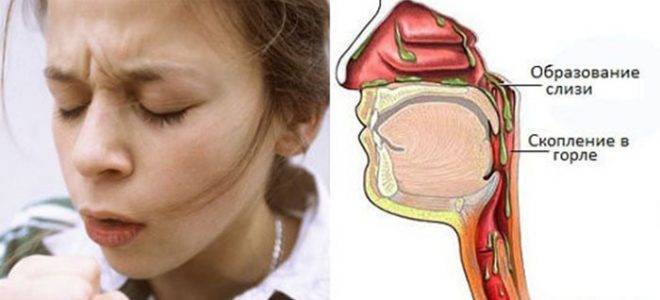
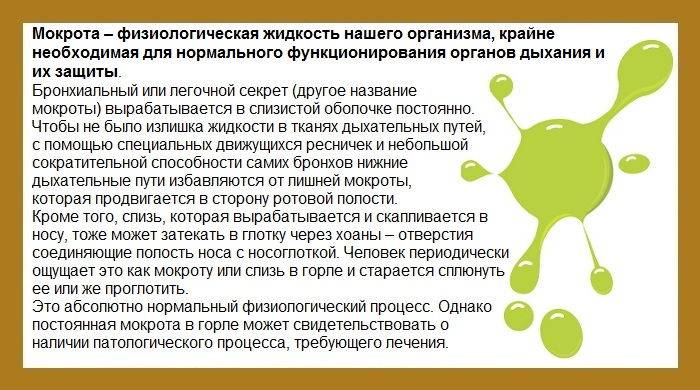
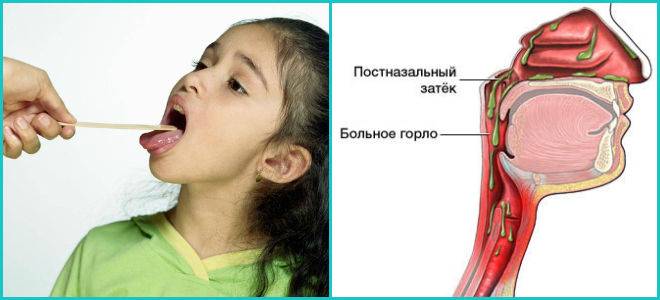
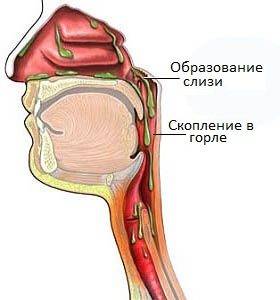
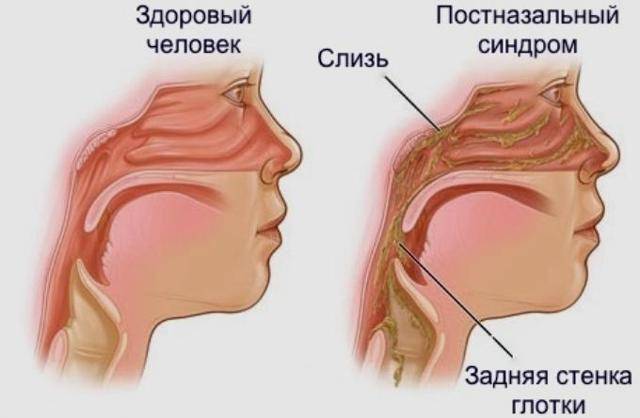
Поверхность носовой полости, носоглотки и ротоглотки способна вырабатывать слизь. Когда микробы пытаются проникнуть внутрь организма, то они оседают на слизистой, благодаря чему не попадают в бронхи и легкие. Чтобы побороть инфекцию слизи вырабатывается больше, она становится вязкой и скапливается в горле.
Такое явление характерно для курильщиков. Сигаретный дым является внешним раздражителем, в результате чего слизи выделяется в несколько раз больше. Другими факторами, которые могут вызвать ее скопление в гортани:
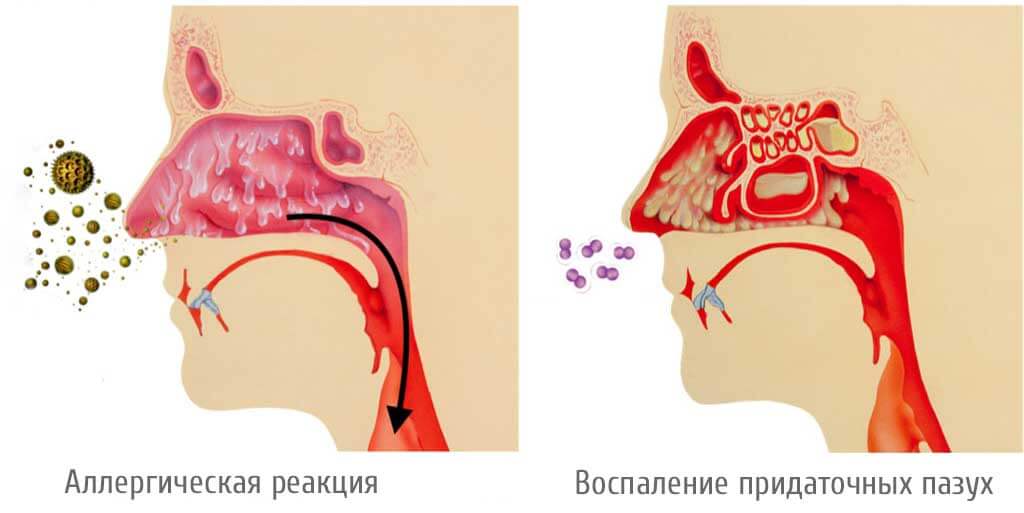
- Аллергическая реакция. Это гипертрофированный ответ иммунной системы на определенные вещества, выражающийся в виде кома в горле.
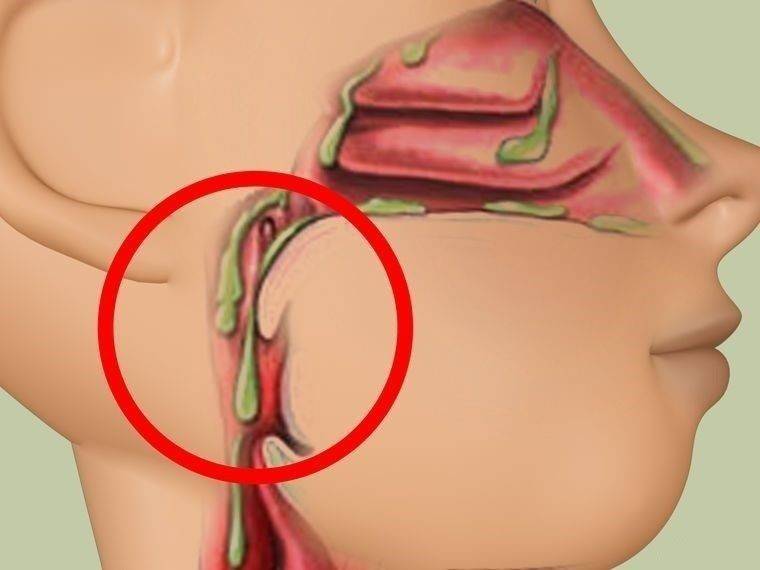
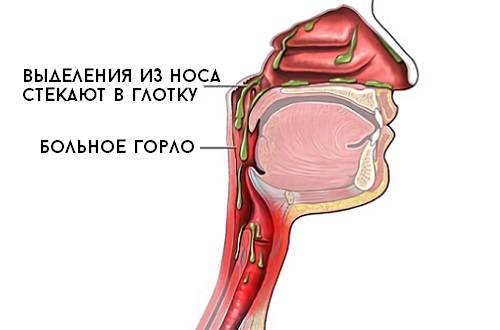
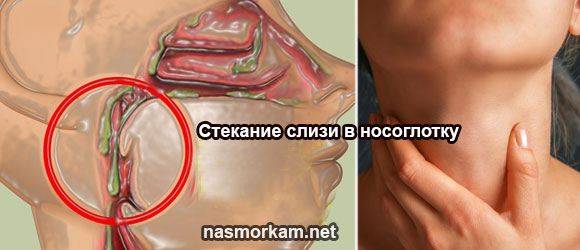
- Синусит – воспаление пазух носа (синусов), отчего сопли стекают по задней стенке носоглотки в горло.
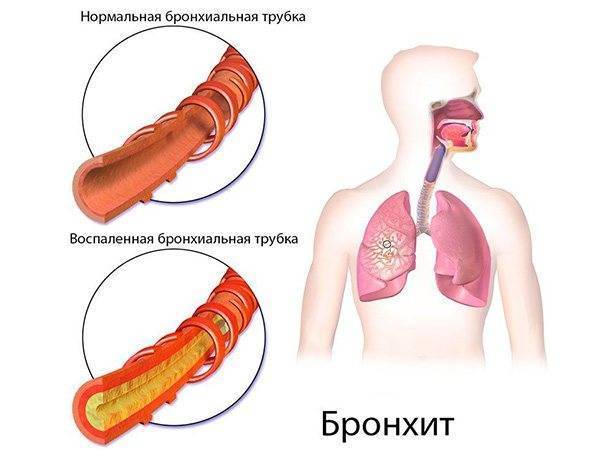
- Заболевания органов дыхания. Подобный недуг появляется при бронхите. Только мокрота выходит из бронхов и попадает в горло. Она очень вязкая, тяжело отхаркивается. Чаще всего отхождение мокроты происходит ночью, а утром больной ощущает приступы в горле.
- Проблемы с желудком. При повышенной кислотности желудочный сок может выбрасываться в пищевод, иногда доходит до гортани, раздражая слизистую. Вырабатывается секрет в виде слизи.
- Вирусные заболевания ЛОР-органов: аденоидит, трахеит, ангина, тонзиллит, ларингит и др.
- Некоторые продукты питания действуют раздражающе на стенки горла: жирная, острая, копченая еда, алкогольная продукция.
- Холодная или горячая пища.
- У ребенка слизь может скапливаться при частых отрыжках, особенно у новорожденных.
- Применение антибиотиков, диуретиков, гормонов.

Если в горле образовался слизистый комок, то это не просто так. Этому есть ряд причин. Сопли могут скапливаться у взрослого по причине сильного загрязнения воздуха.
Симптомы
Признаки, которые должны тревожить пациента:
- по утрам в горле образуется комок слизи, избавиться от которой очень тяжело;
- происходит постоянно;
- ночной неунимающийся кашель, вследствие того, что густые сопли начинают стекать по стенкам гортани;
- меняется голос из-за оседания слизи на голосовых связках;
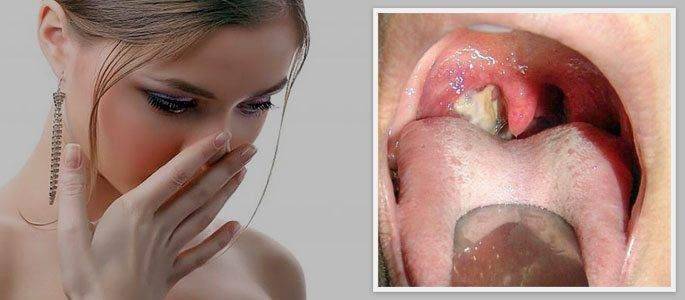
- может вызывать неприятный запах изо рта;
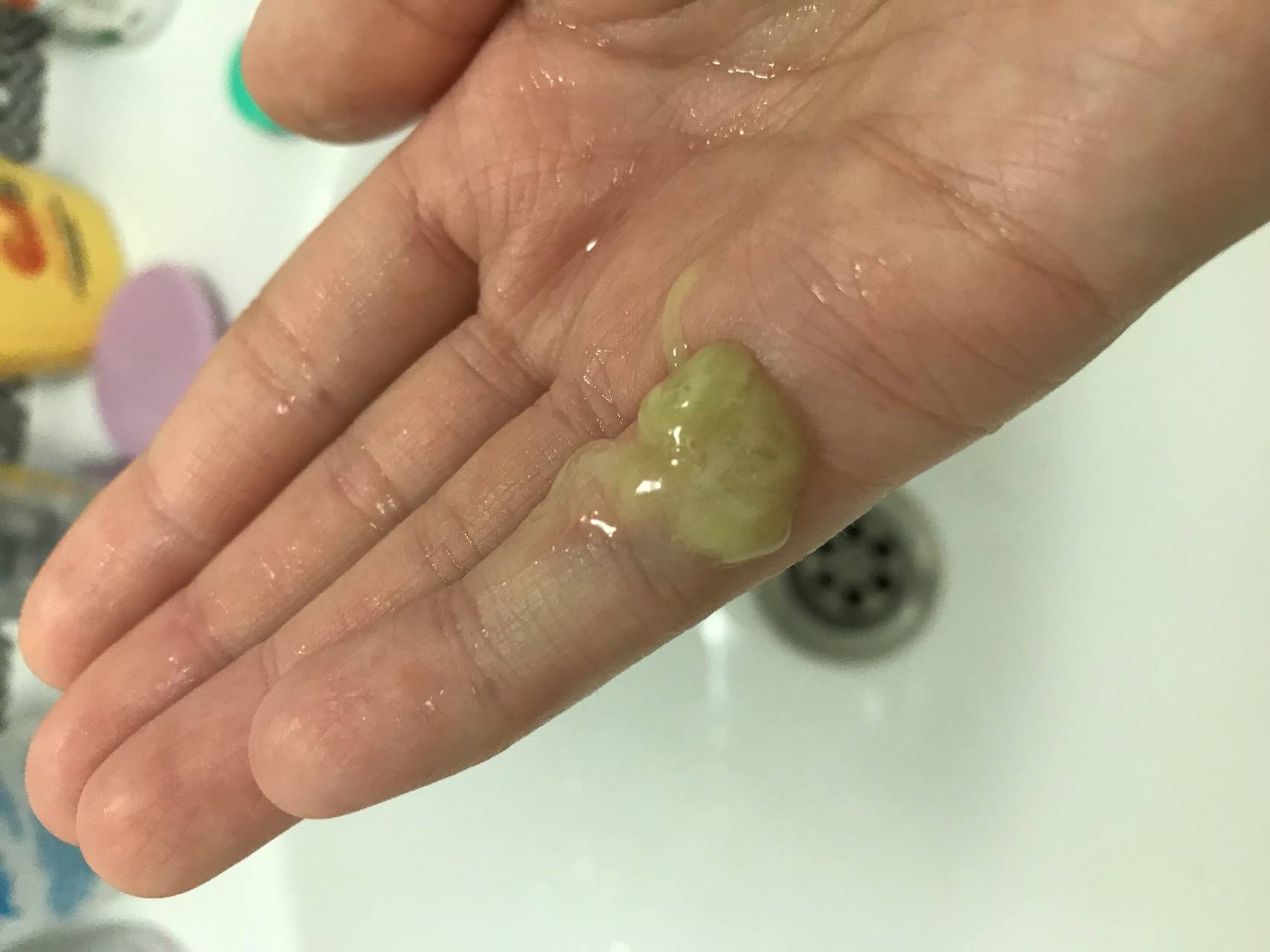
- при отхаркивании сопли могут быть зеленые.
Могут быть и другие симптомы: часто болит голова, першит в горле, поднимается температура 37 градусов и выше. Даже при скоплении слизи больной ощущает пересыхание в горле.
Разновидности налета
Что же делать, если налет все-таки появился? Первым делом следует визуально определить его характеристики (цветовой тон, консистенцию, вид и т. д.), которые напрямую зависят от:
- возникновения болезни;
- степени тяжести образовавшегося недуга;
- срока появления.
Цветовая гамма зависит от формы недуга. Для легких форм характерны желтый, белый и серый оттенки, для более сложных — зеленый, малиновый и даже черный. При оценке данного фактора следует учитывать наличие вредных привычек (в том числе курения) и потребляемую пищу, которая может содержать красители.
Толщина покрытия говорит о длительности протекающего в организме заболевания. Небольшая толщина может служить предупреждением начала недуга. При тонком слое легко можно различить цвет самого мышечного органа ротовой полости.
Консистенция также различается по характеру: влажная или сухая, жирная или творожистой.
Опасения не должен вызывать налет, который можно легко удалить, а точней тот, который появляется по утрам. Но если пленка присутствует на протяжении всего дня и не удаляется, то стоит уже начинать беспокоиться.
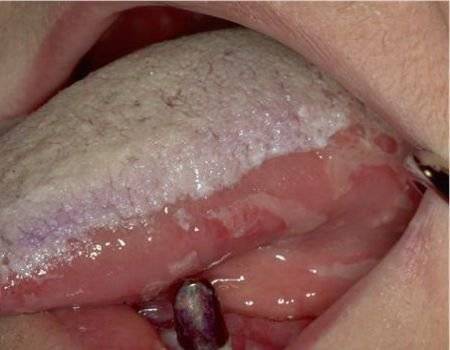
Толстый налет — запущенное заболевание
Пленка может быть расположена как на всей поверхности равномерно, так и небольшими пятнами в разных сторонах органа.
Виды инфекционных болезней
При попадании в организм инфекции язык также окрашивается в белый цвет. Из наиболее распространенных инфекций следует выделить следующие:
- Коклюш — на языке образуются небольшие язвы, появляется неприятный запах, поверхность становится бело-желтой.
- Розовый лишай — на поверхности возникают небольшие пятна, которые в дальнейшем могут слиться в одно целое и шелушиться.
- Скарлатина — языковая пластина слегка отекает и окрашивается в бело-серый тон, спустя несколько дней налет исчезает, а поверхность становится ярко-красной.
- Дизентерия — появившийся налет образует довольно толстый слой, скрывающий возможное появление эрозии.
- Дифтерия — воспаленную слизистую покрывает серо-белый жирный налет, появляется боль.
- Холера — обезвоживание организма во время заболевания приводит к появлению налета практически черного цвета.
- Стоматит — появляются разного размера язвочки, которые во время чистки начинают кровоточить, поверхность слизистой покрывается толстым слоем налета, который имеет неприятный запах.
- Лептотрихоз — небольшие воспаления слизистой, имеющие шиповидную форму, покрыты толстым слоем белого вещества.
- Кандидоз — возникает покраснение и отечность полости рта, появившиеся белые точки постоянно увеличиваются в численности, образуя налет бело-серого, а в некоторых местах желтоватого цвета.
- Эритема — под слоем налета образуются небольших размеров эрозии, создающие болевые ощущения.
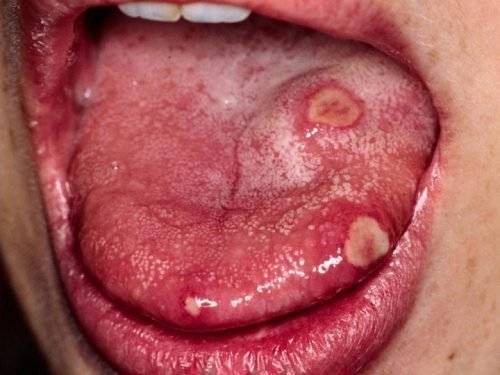
Стоматит — пятна и язвочки
Влияние состояния ЖКТ
Заболевания желудка сегодня не редкость. Очень часто причины образования белого налета скрыты именно в нем. При выявлении подобных случаев требуется консультация специалиста, тщательное обследование и эффективный курс лечения заболевания.
- Гастрит. При хроническом гастрите на корне языка ротовой полости образуется бело-желтый налет. При остром — появляется отечность и серый налет, создающий неприятный привкус в полости рта.
- Рак желудка. Поверхность полностью приобретает белый оттенок, появляется слизь вперемешку с эпителиальными клетками. Не стоит поддаваться панике, точный диагноз может поставить только специалист после обследования.
- Язвенная болезнь сопровождается появлением на задней части ротовой полости трудноудаляемого налета.
- Энтероколит. Обычно толстый слой налета образуется при острой форме данного заболевания.
- Желчный пузырь и печень. Слизистая приобретает ярко-желтый оттенок.
- Дисбактериоз. В ротовой полости происходит воспаление некоторых сосочков, придавая им цвет от коричневого до практически черного.
- Болезнь Крона. В организме в больших дозах начинает вырабатываться меланин, который приводит к появлению темных пятен на языковой пластине.
- Панкреатит. Бело-желтый тон слизистой сопровождается увеличением сосочков.
Методы лечения
Большинство людей с насморком хотят вылечиться без помощи врачей и в своих домашних условиях. Прежде чем приступить к разжижению слизи и лечению обильного насморка, необходимо ознакомиться с основными способами лечения.
Традиционное лечение
Чаще всего при терапии заложенности носа применяются эффективные медикаменты, которые помогут быстро избавиться даже от хронического насморка.
Во время выведения мокроты следует пользоваться такими лекарствами:
- Противовирусные препараты. Эти лекарственные средства улучшают работу иммунной системы пациента и приостанавливают дальнейшее развитие насморка.
- Сосудосуживающие капли. Если носовые ходы сильно забиты, следует воспользоваться каплями для сужения сосудов. Регулярный прием таких средств в несколько раз уменьшит выделение секрета.
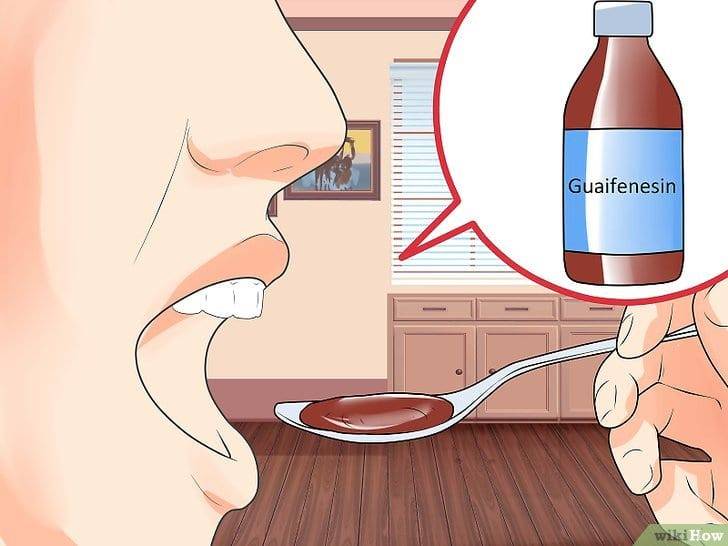
- «Ринофлуимуцил». Лечить заложенность полости этим средством придется не меньше недели, так как лекарство начинает действовать постепенно.
Народные средства
Перед лечением повышенного выделения слизи народными методами лучше проконсультироваться с врачом, так как при неправильном применении нетрадиционной медицины можно ухудшить состояние пациента.
Существует несколько эффективных народных средств, которые помогут разжижить слизь и вывести ее из организма:
- Уксусная ингаляция. Часто для прочистки носовых ходов применяют ингаляции из яблочного уксуса. Для приготовления средства в стакан воды добавляется несколько капель уксуса, после чего смесь греют на плите 5-7 минут. Затем емкость с жидкостью ставят на стол и дышат пять минут паром. Процедура повторяется два раза в день.
- Куриные яйца. Некоторые для лечения проводят прогревание носа куриными яйцами. Для этого два сваренных и горячих яйца прикладывают к спинкам носа и удерживают там 5-10 минут.
- Сок редьки. Когда образуется насморк, для его устранения можно воспользоваться соком редьки. Жидкость закапывают в ноздри каждый день по три капли.

Что делать, если выделяется мокрота без кашля
Если длительное время отделяется мокрота, обратитесь к терапевту или пульмонологу. При опросе врач уточнит:
- как давно появился симптом;
- наличие пагубных привычек и профессиональных вредностей;
- склонность к аллергическим реакциям.
Для определения причины отхаркивания слизи без кашля проводится диагностика:
- физикальное обследование – осмотр горла, выслушивание легких;
- эндоскопические исследования – бронхо-, рино- и фарингоскопия;
- аппаратные методы – МРТ грудной клетки, рентгенография легких, УЗИ плевральной полости;
- лабораторные анализы – микроскопическое исследование мокроты, общий анализ крови, аллергопробы.
Для исключения гельминтозов, грибкового поражения легких и сифилиса назначают иммуноферментный анализ крови с определением антител к возбудителю. При подозрении на туберкулез рекомендованы квантифероновый тест и проба Манту.
Методы лечения зависят от причины чрезмерной выработки слизи. Консервативная терапия подразумевает прием лекарств, физиопроцедуры – магнитотерапию, ингаляции, массаж грудной клетки, УВЧ-терапию. Основу фармакотерапии составляют:
- антибиотики – Доксициклин, Амоксиклав, Аугментин;
- антигельминтики – Вермокс, Трихлорофен, Пиперазин;
- противотуберкулезные средства – Пиразинамид, Этионамид, Изониазид;
- противогрибковые лекарства – Итраконазол, Флуконазол, Изавуконазол.

Чтобы облегчить выведение мокроты, применяют муколитические и отхаркивающие препараты – Мукалтин, Туссин, Бронкатар, АЦЦ.
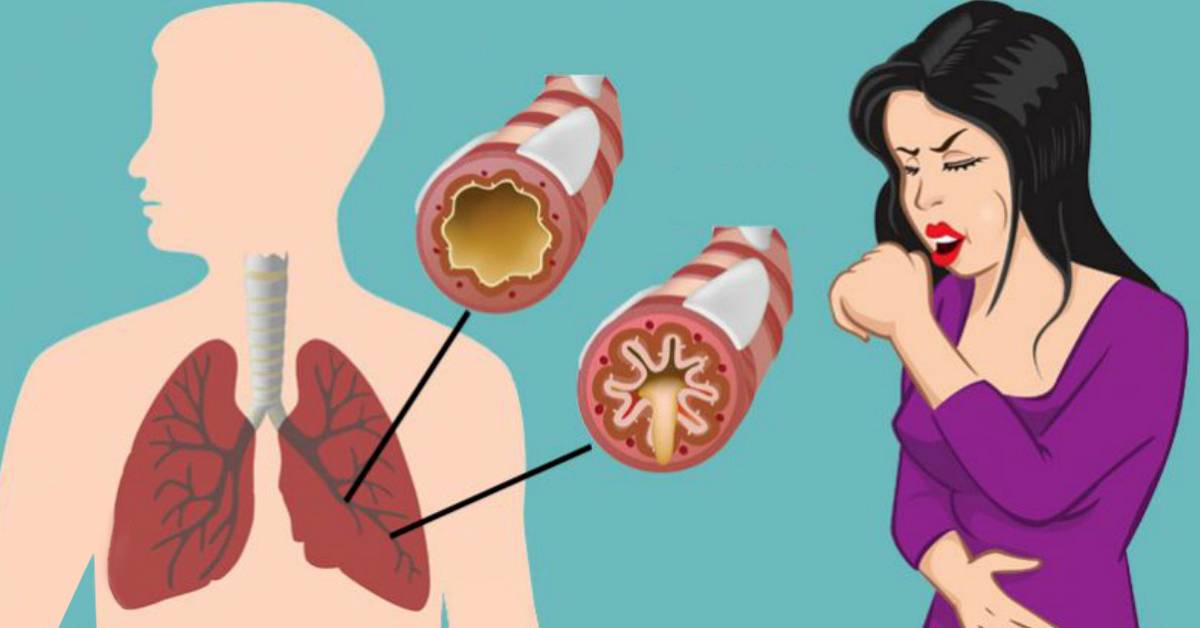
Существует несколько десятков заболеваний, при которых мокрота отходит без кашля. Одни из них не представляют угрозу для здоровья, а другие чреваты опасными осложнениями. Поэтому при появлении такого симптома не стоит откладывать визит к терапевту или пульмонологу.
Симптомы
Симптомы, когда в горле скапливается слизь как сопли разнообразные.
К наиболее распространенным относят следующие признаки:
- Скопления напоминают сгусток, который вызывает во рту неприятные ощущения;
- У человека создается ощущение, что в носоглотке стоит ком, который не отхаркивается. Это основной симптом, на который жалуются пациенты;
- Особенно сильные скопления по утрам;
- Больному постоянно хочется откашляться;
- В горле неприятное першение;
- Во рту ощущается жжение, которое провоцирует кашель;
- Приходится прилагать усилия или смягчить горло, чтобы отхаркнуть мокроту;
- Может наблюдаться затрудненное дыхание, которое провоцирует головную боль. Эти симптомы связаны с заложенностью в носу;
- Комки слизи затрудняют глотание;
- Может быть вязкая слюна;
- Присутствует неприятный запах изо рта особенно с утра.
Причиной может быть тонзиллит
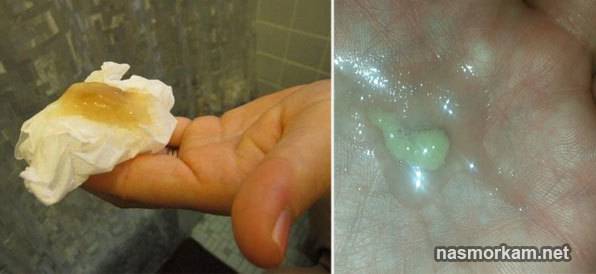
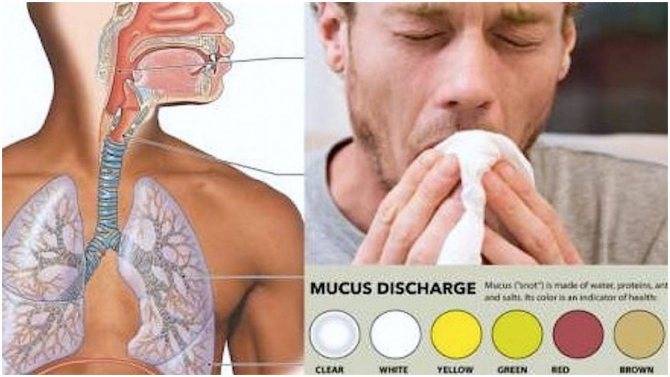
Поэтому важно наблюдать за цветом мокроты. Если она прозрачная, и сопли откашливаются, это считается нормой
Особенно если они не постоянные, возникают от случая к случаю.
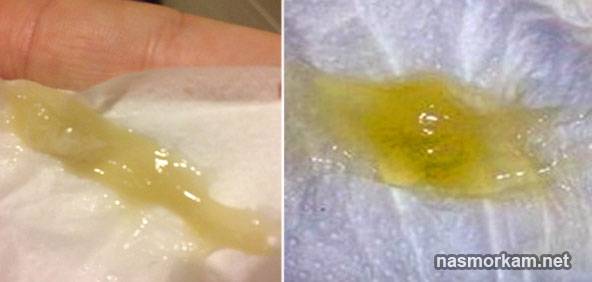
Если слизь желтая — это говорит о затихании воспалительных процессов носоглотки. Зеленые сгустки говорят о наличии воспалительных процессов. Они не только в носу, но и отхаркиваются изо рта человека. Часто такая слизь выходит с неприятным запахом, а в гортани у больного першит.
Если слизь коричневая, есть большая вероятность наличия инфекции и гнойных образований. При таком признаке необходимо посетить врача, так как это может привести к осложнениям.
Причины белых вязких носовых выделений
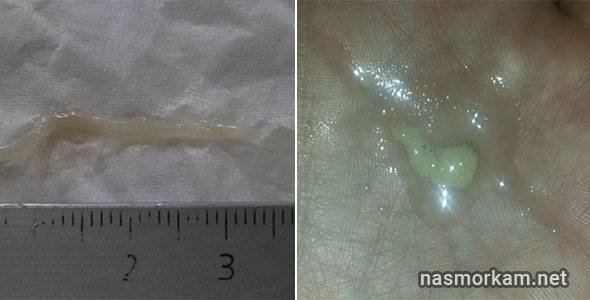
По изменениям в оттенке носовых выделений можно определить, на какой стадии развития находится заболевание в данный момент. Например, густые прозрачные сопли у взрослого возникают в самом начале болезни, на этапе заражения или же, наоборот, когда дело движется к выздоровлению. Если воспалительный процесс только набирает обороты, то консистенция выделений определяется как «очень густые сопли», а их цвет – традиционно белый. Белые густые сопли могут быть спутниками таких болезней и состояний:
- аллергических реакций;
- синуситов;
- разрастания полипов и воспаления аденоидов;
- осложнений после ОРВИ или кори;
- глубокого кариеса, вызвавшего гайморит.
Густые белые сопли – признак не только классической простуды, но и поражения носовых ходов грибковой инфекцией.
Если ориентироваться только на этот симптом, заболевания легко перепутать, а значит – неправильно лечить и не достичь результата. Поэтому не рекомендуется ожидать появления осложнений из-за стремительного размножения грибка типа кандида, ведь самостоятельно избавиться от него вряд ли выйдет. Правда, есть еще один вариант.
Если появились густые белые сопли у взрослого, это может свидетельствовать о том, что протекание воспалительного процесса затянулось и болезнь уже порядком запущена. И все же, несмотря на описанные вероятные причины, отвечать на вопрос, почему сопли белые и густые, должен исключительно врач-отоларинголог.
Также отметим, что сопли белого цвета (густые) у взрослого доставляют значительные неудобства и серьезный дискомфорт. С удалением их из носовых ходов обычно возникают сложности, вследствие чего происходит нарушение полноценной дыхательной функции.
Откуда берется прозрачная густая слизь в носу
Зачастую они также посещают:
У детей желеобразные сопли чаще всего говорят о том, что аденоиды не только непомерно разрослись, но еще и воспалились. Прозрачные сопли с белыми сгустками вполне могут появиться и при некорректном лечении или при отсутствии какого бы то ни было лечения. В таком случае выделения могут продолжаться больше 10 дней.
У новорожденных прозрачные вязкие сопли представляют опасность. Дело в том, что они не только создают серьезные помехи для полноценного дыхания носом, но и неблагоприятно отражаются на общем самочувствии ребенка – он не может нормально спать и кушать. К таким проблемам со здоровьем малыша может привести чрезмерно сухой воздух, которым он дышит, а также его длительное пребывание в непроветриваемом помещении.
Общие принципы лечения
Лечение мокроты в горле состоит из 3 этапов:
- Устранение причины появления слизи.
- Купирование симптомов.
- Корректировка образа жизни пациента.
Эффективность терапии зависит от правильной постановки диагноза. Для устранения инфекционных факторов пациенту назначаются противовирусные препараты («Ремантадин», «Ингавирин») или антибиотики («Амоксициллин», «Амоксиклав», «Азитромицин»).
Для лечения аллергической мокроты применяют антигистаминные средства. Популярны «Зиртек», «Ксизал», «Фенистил», «Супрастин».
Купирование симптомов заключается в приеме отхаркивающих препаратов, способствующих разжижению и удалению мокроты. Применяются «Мукалтин», «Коделак», «Гербион», «Либексин», «Флюдитек», «Эреспал».
Для устранения болевых ощущений и снижения температуры тела принимают НПВС («Панадол», «Парацетамол», «Ибупрофен»).
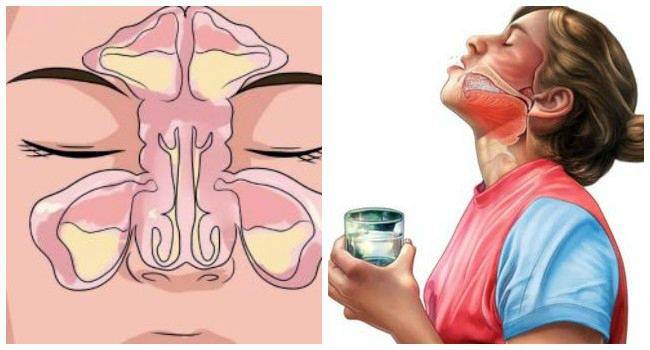
Промывание и полоскание горла
При скоплении мокроты необходимо тщательно промывать горло 3-5 раз в день. Это помогает уменьшить плотность слизи и быстро ее вывести. Для этого используют следующие средства:
- Содовый раствор. На 1 стакан теплой воды берут 1 ч. л. соды и 1 ч. л. соли (лучше морской). Для усиления лечебного воздействия можно добавить 3-5 капель йода. Полученным раствором требуется полоскать горло в течение 5 минут (маленькими порциями).
- Травяной отвар. Для его приготовления берут 1 ст. л. высушенных лекарственных растений и заливают кипятком. Время настаивания составляет 30-40 минут. Популярными травами для лечения горла являются ромашка, зверобой и календула.
Способны удалить мокроту и готовые аптечные растворы для полосканий. Популярными считаются «Гексорал» и «Тантум Верде».
Ингаляции
Ингаляции способствуют расширению кровеносных сосудов, уменьшению боли в горле, быстрому отхождению слизи. Для проведения горячих ингаляций рекомендуется накрыться полотенцем. Больной должен вдыхать пары лекарственного отвара в течение 10-15 минут.
Используются отвары таких трав, как ромашка, календула, мелисса. Быстро убрать слизь способны ингаляции с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево, мята).
Существуют лекарственные препараты для проведения ингаляций. При этом используется специальный прибор — небулайзер. Процедуру осуществляют с такими препаратами, как «Хлорофиллипт», «Пертуссин», «АЦЦ», «Синупрет».

Капли
Избавлению от слизи в горле способствует аммиак. Поэтому врачи нередко назначают пациентам нашатырно-анисовые капли. Приготовленный из них раствор (10-15 капель на 1/4 стакана воды) принимают внутрь 2-3 раза в день.
Как и чем лечить кашель и простуду при гриппе у взрослого и ребенка, сколько длится
Читать
Если скопление мокроты обусловлено заболеванием носовых пазух, то врач может назначить сосудосуживающие капли. Вылечить гайморит или синусит помогут «Ксилен», «Нафтизин», «Нафазолин».
Антисептики
Антисептические средства для горла выпускаются в разных лекарственных формах. Существуют спреи, растворы для полосканий, таблетки для рассасывания.
При удалении мокроты используют такие антисептики, как:
- «Мирамистин».
- «Биопарокс».
- «Хлоргексидин».
- «Фурацилин».
- «Фарингосепт».
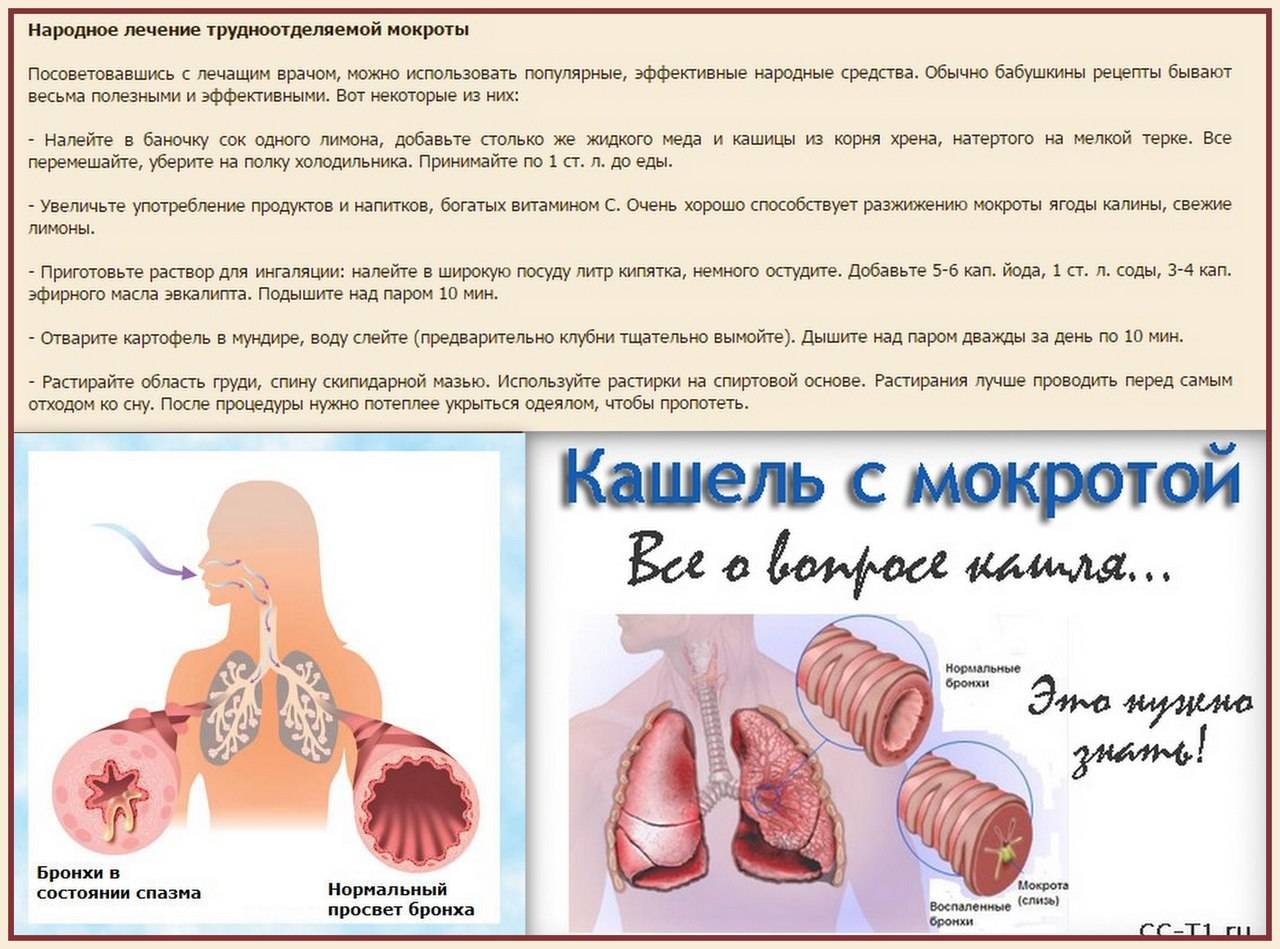
Народные средства
Разжижению мокроты способствуют отвары и настои коры хвойных деревьев. Для приготовления отвара нужно 1 ст. л. коры сосны залить 1 л крутого кипятка и дать настояться в течение 1-2 часов. Полученный отвар процеживают и принимают 3-4 раза в день небольшими порциями.
Устранить раздражение слизистой горла помогает сок алоэ. Для большей эффективности 1 ч. л. сока или измельченного свежего растения смешивают с 1 ч. л. меда. Полученную смесь нужно принимать 2 раза в день. Данное средство используется и при заболеваниях ЖКТ.

Для разжижения мокроты можно употреблять мед с теплым молоком несколько раз в сутки. Дозировка этого народного лекарства не ограничена.
Лечить горло можно путем согревания. Для этой цели используют горячие компрессы. Самым эффективным является картофельный компресс. Отварной картофель измельчают и слегка остужают, затем заворачивают в тонкую ткань (марлю или бинт) и кладут больному на горло. Компресс держат до тех пор, пока картофельная масса не остынет.
Медикаментозное лечение
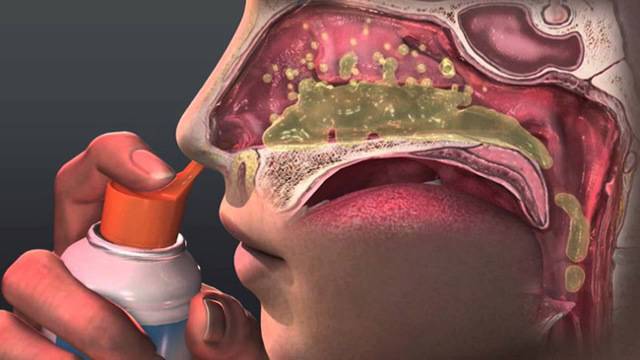
Как убрать слизь из носоглотки? Облегчить процесс эвакуации мокроты из респираторного тракта можно только в случае уменьшения ее вязкости. Для этого используют средства секретолитического и секретомоторного действия. Также нужно принимать препараты, способствующие устранению воспаления в слизистых оболочках.
Муколитические препараты уменьшают количество муцина в мокроте, которая обладает вяжущими свойствами. Снижение концентрации белковых компонентов в слизи способствует ее разжижению и отслоению от внутренней поверхности носоглотки. С помощью секретолитических средств из органов дыхания убирают не только мокроту, но и гнойный экссудат, который нередко образуется при развитии гайморита, гнойного фарингита, трахеобронхита и т.д.
Муколитические препараты можно использовать для лечения взрослых и детей от 3-х лет.
Чтобы перевести сухой кашель во влажный, рекомендуется использовать:
- «Флуимуцил»;
- «АЦЦ»;
- «Амброксол»;
- «Мукопронт».
Отхаркивающие лекарства повышают чувствительность кашлевых рецепторов, благодаря чему ускоряется процесс выведения слизи из носоглотки. Во время форсированного выдоха из нижних и верхних отделов дыхательной системы эвакуируется патологический секрет, в котором содержатся болезнетворные вирусы или бактерии. К лучшим препаратам секретомоторного действия относятся:
- «Синупрет»;
- «Амбросан»;
- «Тавилек»;
- «Бромгексин».
Лечение отхаркивающими средствами показано при развитии острого бронхита, муковисцидоза, трахеита, бронхиальной астмы и т.д.
Секретомоторные препараты препятствуют застою слизи в нижних отделах респираторного тракта. Если вовремя не начать прием лекарств, это приведет к нарушению дренажной функции бронхов и, как следствие, развитию пневмонии.
Местные противовоспалительные лекарства позволяют ускорить регресс патологических процессов непосредственно в очагах воспаления. Восстановление секреторной активности бокаловидных клеток приведет к уменьшению количества мокроты в дыхательных путях. Чтобы облегчить течение болезни и ускорить процесс выздоровления, рекомендуется использовать следующие виды препаратов:
- «Орасепт»;
- «Ингалипт»;
- «Пропосол»;
- «Гексорал».
Лечение детей аэрозольными препаратами может спровоцировать нежелательные реакции. Чтобы предотвратить негативные последствия, врачи рекомендуют обрабатывать больное горло «Раствором Люголя» или антисептическими препаратами.
Как промыть носоглотку
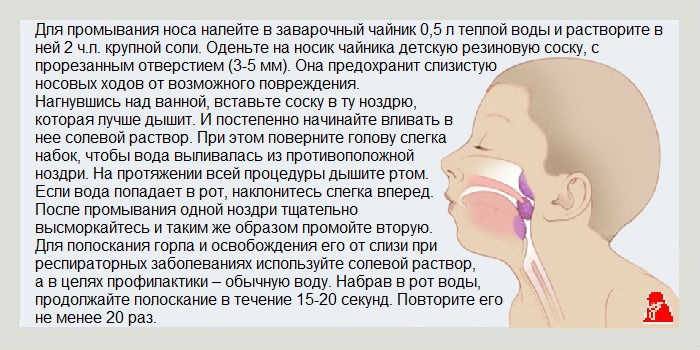
Промывание носоглотки можно провести самостоятельно, в обычных домашних условиях. Готовить раствор для промывания носоглотки можно разными способами:
- Нужно взять стакан кипячёной воды и чайную ложечку морской соли. При этом соль должна быть без красителей и ароматизаторов, покупать её следует в аптеке. Сухое вещество растворяю в воде, затем раствор процеживают и применяют для промывания. Такой состав разжижает слизь в носоглотке и лёгкому её выводу из организма.
- Если морской соли под рукой нет, то можно приготовить состав из поваренной соли. Для этого чайную ложечку разводят в стакане тёплой воды. Лучше использовать соль мелкого помола, которая растворяется без осадка.
- Берут по 10 грамм поваренной соли и пищевой соды, разводят сухие вещества в стакане тёплой воды и добавляют 2 капли йода. Полученным составом можно полоскать горло не чаще двух раз в сутки.
- Содовый состав помогает смягчить слизистую горла и быстро вывести накопленную слизь. Для приготовления раствора берут неполную чайную ложечку соды на стакан воды. Полученным содовым раствором следует промывать носоглотку три раза в день.
- Отвары трав. Для того чтобы очистить горло от хронической слизи, можно брать и отвары лекарственных трав. Чаще всего для этой цели используется ромашка аптечная, шалфей и календула. Травки можно заваривать по отдельности, из расчёта 2 чайные ложечки на стакан воды, так и сбором.
Для промывания носоглотки можно использовать специальный чайничек нети, который покупается в аптеке. Такими чайничками носоглотку промывают йоги. В нети заливают приготовленный раствор, человек становится около раковины и немного наклоняет голову набок. После этого раствор заливается в ту ноздрю, которая расположена выше. Если всё сделано правильно, то жидкость будет произвольно вытекать из нижней ноздри.

Процедуру промывания можно провести при помощи резиновой спринцовки или большого одноразового шприца без иглы. Последний вариант более предпочтителен, так как можно контролировать напор жидкости
Спринцовкой следует промывать носоглотку с большой осторожностью, так как велика вероятность того, что вода попадёт в полость среднего уха
Во время промывания носоглотки дышать следует ртом. Если в него попала жидкость, значит, необходимо голову наклонить немного вперёд. После промывания носоглотки нос хорошенько высмаркивают и при необходимости процедуру повторяют ещё раз.
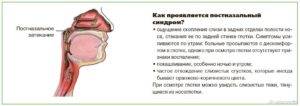
Каковы причины скопления слизи в горле
Образование патологического секрета может происходить по разным причинам. Рассмотрим группы факторов, которые практически всегда сопровождаются появлением этого неприятного симптома:
Воспалительные заболевания. Поскольку основной функцией является защита от проникновения чужеродных агентов, то любое столкновение с вирусами или бактериями, вызывает гиперпродукцию слизи как проявление защитной реакции. Так, сопли стекают по задней стенке горла чаще всего при:
- простудах и ОРВИ;
- воспалительных болезнях придаточных пазух носа;
- при насморке;
- при заболеваниях дыхательных путей (ларингиты, трахеиты, бронхиты);
- при фарингитах и тонзиллитах.
То есть любая воспалительная реакция в этой области приводит к повышенному выделению слизи, чтобы побыстрее избавиться от чужеродного агента, смыв или откашляв его с поверхности глотки.
 Аллергия (аллергический ринит, ларингит, фарингит и другие). Еще одна частая причина гиперпродукции секрета как из горла, так и из носа. Аллергия — это извращенная реакция на вещества, которые у обычного человека не вызывает никакого эффекта.Чаще всего причиной становятся пищевые (мед, орехи, морепродукты и др.) и воздушные (пыльца, шерсть животных, пух и др.) аллергены. Для такой реакции характерна четкая причинно-следственная связь, т.е. мокрота и слизь в носу и глотке появляется только при контакте со значимым аллергеном. Если пациент прекращает контактировать с этим веществом, тогда симптомы его не беспокоят.
Аллергия (аллергический ринит, ларингит, фарингит и другие). Еще одна частая причина гиперпродукции секрета как из горла, так и из носа. Аллергия — это извращенная реакция на вещества, которые у обычного человека не вызывает никакого эффекта.Чаще всего причиной становятся пищевые (мед, орехи, морепродукты и др.) и воздушные (пыльца, шерсть животных, пух и др.) аллергены. Для такой реакции характерна четкая причинно-следственная связь, т.е. мокрота и слизь в носу и глотке появляется только при контакте со значимым аллергеном. Если пациент прекращает контактировать с этим веществом, тогда симптомы его не беспокоят.
Грибки. У лиц со сниженным иммунитетом и на фоне длительного приема антибиотиков на слизистых начинают паразитировать различные виды грибков. Чаще всего это кандиды (молочница). Болезнь сопровождается появлением творожистого налета и образованием беловатой слизи.
Расстройства работы желудочно-кишечного тракта. Гастро-эзофагальный рефлюкс – это заброс содержимого из желудка в пищевод, а оттуда кислый желудочный сок может попадать и на поверхность глотки. Выдержать воздействие соляной кислоты и ферментов, которые содержатся в желудочном соке, этот отдел не может и начинает вырабатывать большое количество секрета, чтобы защититься. В первую очередь страдает задняя поверхность глотки и гортань.

Курение и воздействие токсических веществ. Люди, длительно злоупотребляющие табаком, имеют привычку регулярно сплевывать или глотать слизь, которая постоянно образуется в горле. Почему так происходит? Никотин и другие вещества, которые содержатся в табачном дыму, раздражают и вызывают перестройку эпителия. Первое время клетки борются с токсическим дымом и вырабатывают слизь, чтобы защититься.

Чем больше курит человек, тем меньше секрета у него образуется и на смену повышенной продукции приходит атрофия, когда глотку постоянно сушит и дерет.То же самое касается и вдыхания вредных веществ на производстве. Работники фармацевтических заводов, лакокрасочных предприятий и других, которые напрямую контактируют с вредными веществами, больше подвержены аллергии и гиперпродукции секрета.
Различные новообразования. Задний свод носоглотки, гортань, миндалины – это те области, где чаще всего образуются как доброкачественные (кисты, полипы) так и злокачественные (рак) опухоли. Они растут и раздражают окружающие их ткани, что может проявиться характерными выделениями.
Психогенные причины. Некоторые пациенты жалуются на то, что постоянно слизь на задней стенке горла скапливается и мешает им нормально жить. При многократных осмотрах специалист не выявляет никаких отклонений. В этих ситуациях это может быть психологической реакцией организма на стресс, депрессию или другие проблемы.
Когда обычные физиологические реакции воспринимаются как болезнь, человек начинает зацикливаться на этом и винит во всех проблемах и плохом самочувствии именно этот фактор
В таких случаях важно исключить любую органическую патологию, а затем подобрать человеку адекватное физиолечение, направить на работу с психологом и порекомендовать легкие седативные средства
Аденоиды. Эту патологию нельзя отнести ни к воспалению, ни к болезни. Аденоиды – это носоглоточная миндалина, которая расположена в задних отделах носоглотки. При ее увеличении в размерах появляются различные неприятные симптомы, типа слизи в горле и носу, кашля, заложенности носа и другие. Прежде считалось, что это только детская проблема. Развитие диагностического оборудования, в частности, эндоскопии показало, что аденоиды нередко встречаются и у взрослых людей и становятся причиной различных проблем.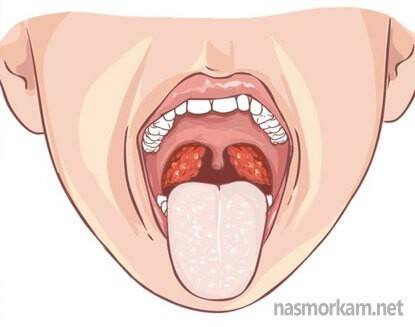
Мы перечислили ключевые варианты, которые могут сопровождаться образованием слизи в носоглотке. Для уточнения диагноза нужно проходить дополнительное обследование у своего доктора.
Общие принципы лечения
Лечение должно быть комплексным: прием медикаментов, использование народных методов и физиотерапевтических процедур при отсутствии противопоказаний.
Основные принципы:
- Этиотропность (выявление и устранение причины заболевания).
- Соблюдение сроков лечения. Нельзя прекращать назначенные врачом процедуры при незначительном улучшении состояния.
- Употребление большого количества теплой жидкости.
- Своевременное проветривание и увлажнение помещения, воздух в комнате не должен быть сухим.
- Гигиена полости рта и носа.
Медикаментозная терапия
Выбор тактики ведения пациента зависит от причины заболевания, выраженности симптомов. Кратность приема препаратов, длительность курса лечения определяет только врач. Самостоятельно увеличивать дозу или сроки употребления запрещено.
- При подтвержденной бактериальной инфекции назначаются антибиотики. Результаты мазка позволяют определить к какому препарату чувствительны данные микроорганизмы. Врачи отдают предпочтение пенициллинам (Амоксил, Флемоксин, Аугментин, Амоксиклав, Флемоклав), азитромицинам (Зитрокс, Сумамед, Ормакс).
- При вирусной инфекции показана симптоматическая терапия: промывание носа солевым раствором (Аква Марис, Хьюмер, Аквалор), сосудосуживающие капли (Нокспрей, Эвказолин, Назол), снижение температуры при необходимости.
- Если насморк имеет аллергическую природу, используются антигистаминные средства (Лоратадин, Цетрин, Телфаст), глюкокортикостероидные спреи (Авамис, Флутиказон).
Что предпринять для облегчения неприятных симптомов:
- возвышенное положение головы во время сна (слизь будет легче оттекать в нижерасположенные отделы, в глотку, впоследствии инактивируясь желудочным соком);
- обильное питье (с целью разжижжения слизи, что способствует более легкому ее отхаркиванию);
- Убрать сопли из горла и провести местную дезинфекцию можно с помощью полоскания Гексоралом, Фурацилином и солевыми растворами.
Народные средства
Полностью избавиться от соплей в горле у взрослых пациентов с помощью народных средств невозможно. Травы не смогут заменить антибиотики при тяжелой бактериальной инфекции.
Прибегать к нетрадиционной медицине следует лишь после согласования с лечащим врачом. При этом подразумевается, что пациент получает основное лечение, основанное на принципах доказательной медицины.
Ниже представлены наиболее эффективные средства:
- Солевой раствор для промывания носа готовится очень просто. Чайную ложку соли нужно растворить в стакане теплой воды, затем использовать раствор по назначению. Промывать нос необходимо 3-4 раза в день.
- Раствор для полоскания горла: пищевая сода, соль, сахар, по чайной ложке каждого ингредиента и 1л горячей воды + 20 капель йода. После остывания, раствором полоскать горло по 3-4 раза в день.
- Отвары шалфея, коры дуба, ромашки. Необходимо довести до кипения воду (около 1 литра), добавить 4-5 столовых ложек сухих листьев и цветов вышеуказанных растений, накрыть крышкой, дать настояться. Отвар можно использовать для промывания носа и полоскания горла.
- Сок алоэ. Смешивать с раствором соли (3 капли сока алоэ, соль на кончике ножа добавляется к 5 мл воды), либо с раствором меда (чайную ложку меда растворяют в воде и добавляют в раствор 3-4 капли сока. При условии отсутствия аллергии на мед и алоэ.
- Ингаляции. Их используют для увлажнения слизистой, как и солевые растворы. В многочисленных рецептах народной медицины в них добавляют ромашку и другие травы, обладающие антисептическими свойствами. Следует помнить, что нельзя дышать над крутым кипятком, в связи с риском развития ожога слизистой. Особенно это касается применения ингаляций у детей!
Мокрота в горле без кашля и температуры

Пациенты часто задают вопрос, почему появляется отделяемое из горла, если нет других симптомов болезни: ни насморка, ни кашля, ни даже субфебрильной температуры. Рассмотрим, в каких ситуациях бывает такая проблема, и как она проявляется:
1
Аденоиды. Эта болезнь чаще встречается у детей, хотя в редких случаях может беспокоить и взрослого человека. Проявляется:
- слизь в носоглотке;
- затруднение носового дыхания и насморк;
- шумное дыхание и гнусавость голоса у ребенка.
Если аденоиды не воспалены, то температуры у малыша не будет. А постоянная заложенность носа без лечения может привести к отставанию в развитии и другим проблемам.
2
Различные формы хронических ларингитов, хронический тонзиллит или фарингит. В период ремиссии большинство этих процессов в полости глотки протекают без подъёма температуры и других явных симптомов. Пациента может беспокоить скудная мокрота, дискомфорт в глотке, а температура и другие признаки болезни присоединяются только в период обострения.
3
Сезонная и круглогодичная аллергия. Постоянное раздражение слизистой воздушными или пищевыми аллергенами вызывает гиперпродукцию слизи и пациента постоянно беспокоит отделяемое из носа и глотки. Усиливаются эти симптомы при контакте с причинным аллергеном, а во время лечения антигистаминными препаратами или гормонами бесследно исчезают.