Физиотерапия
Вместе с медикаментами для лучшего эффекта могут быть назначены физиотерапевтические процедуры — электрофорез, СВЧ, ЛФК, индуктометрия и массажи. Они необходимы для ускорения выздоровления, поддержания иммунитета и понижения вероятности развития всевозможных осложнений. Чаще всего врачи рекомендуют комплекс мероприятий:
- ингаляции — в клиниках сегодня используются современные ультразвуковые небулайзеры, для купирования одышки и хрипоты малышам прописываются «Пульмикорт» и «Беродуал», для выведения мокроты — соответствующие препараты и минеральная вода;
- электрофорез — дополняется антибиотиками и другими медикаментами, помогает устранить хрипоту и вывести мокроту;
- импульсивная УВЧ-терапия — необходима для стимуляции кровотока, понижения выраженности воспалительного процесса и купирования отечности;
- массаж грудной клетки — показан для дренажа бронхов;
- дыхательная гимнастика — помогает малышу облегчить дыхание.
Стоит учитывать, что физиотерапевтические процедуры обладают некоторыми противопоказаниями: наличие злокачественных новообразований, пониженная свертываемость крови, лихорадка, нейротоксикоз. Именно поэтому комплекс таких мероприятий подбирается в индивидуальном порядке.
Дополнительные исследования
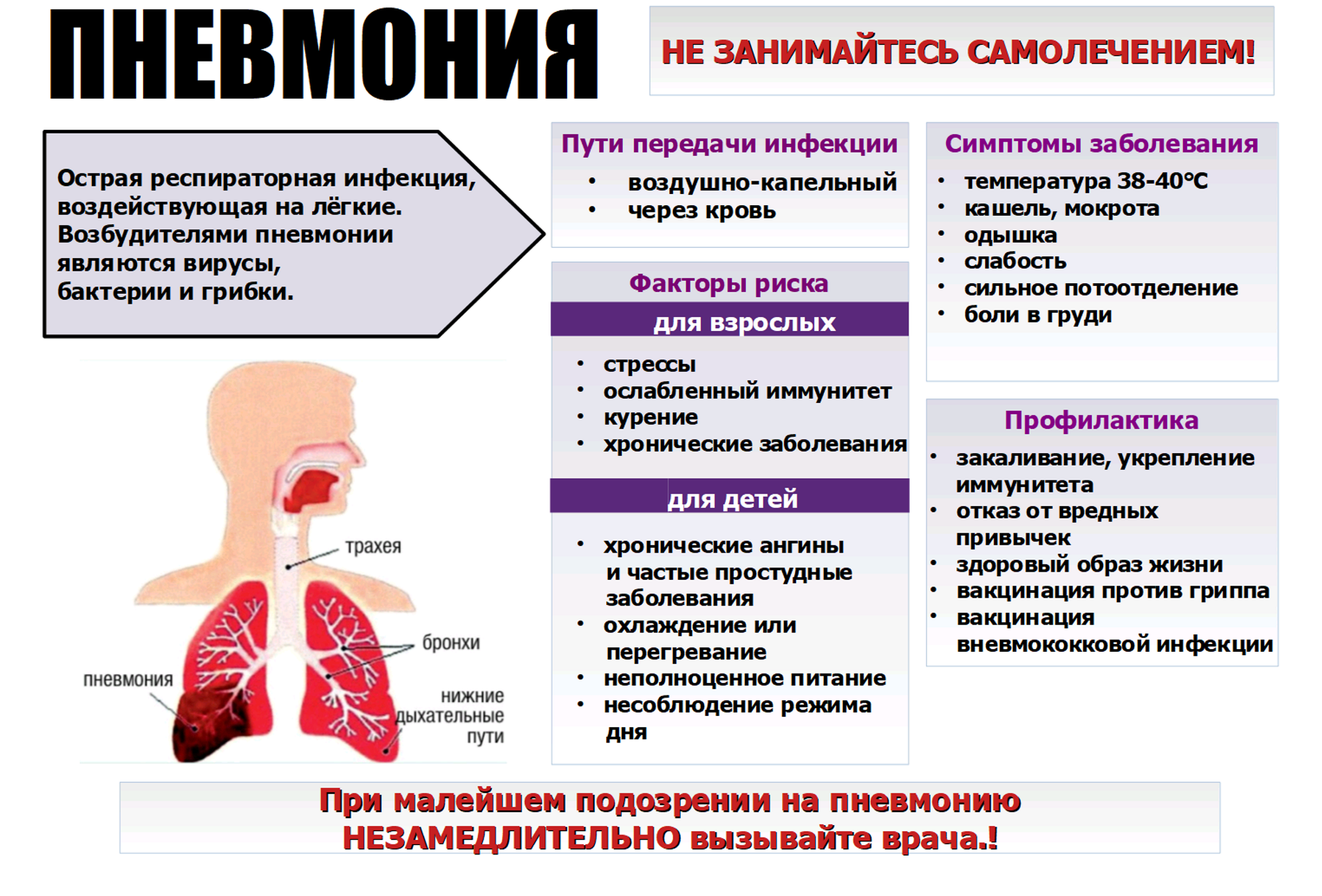
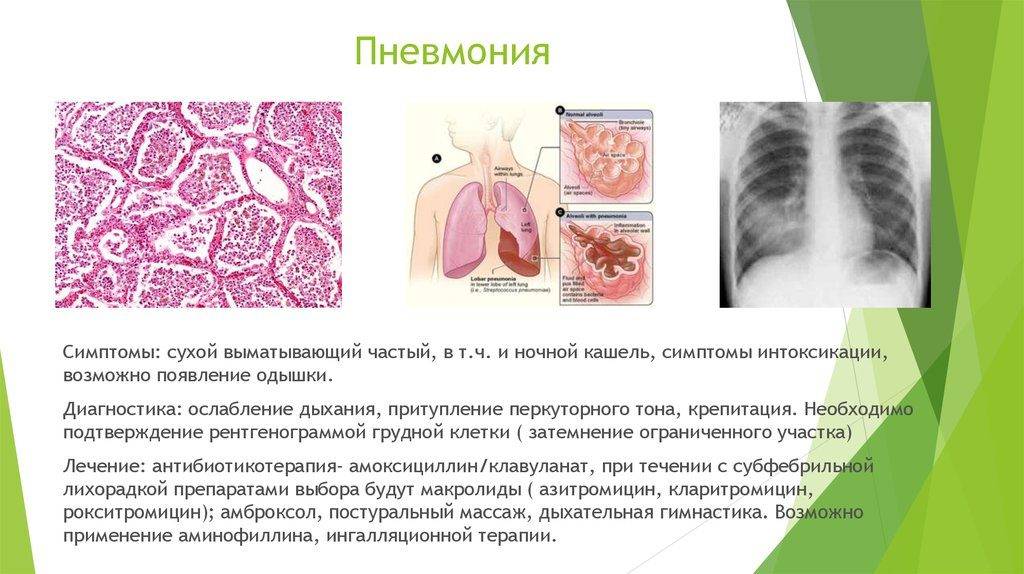
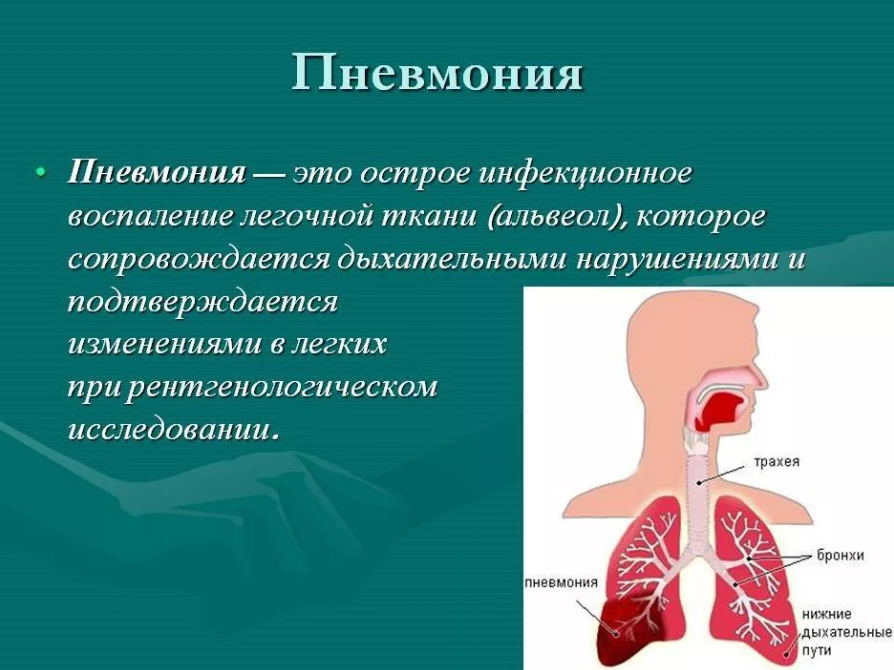
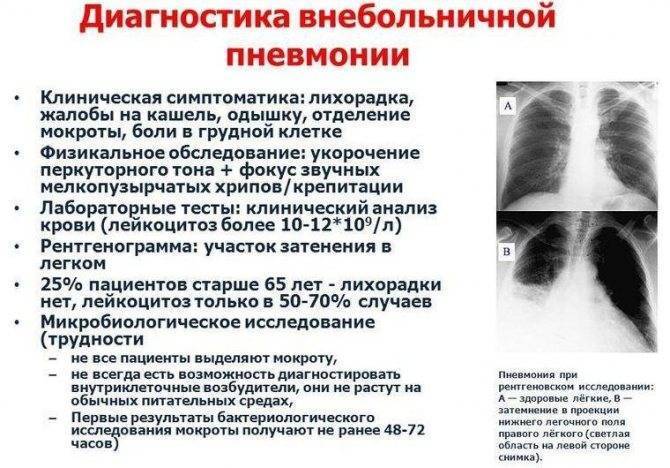
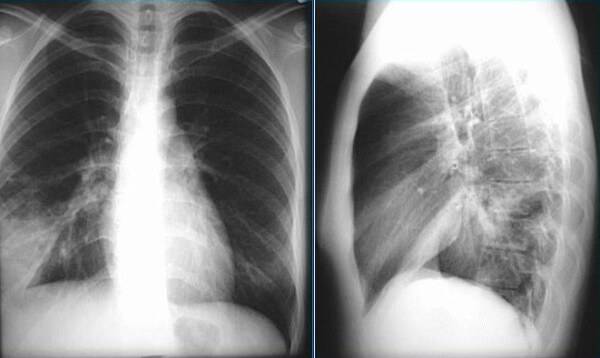
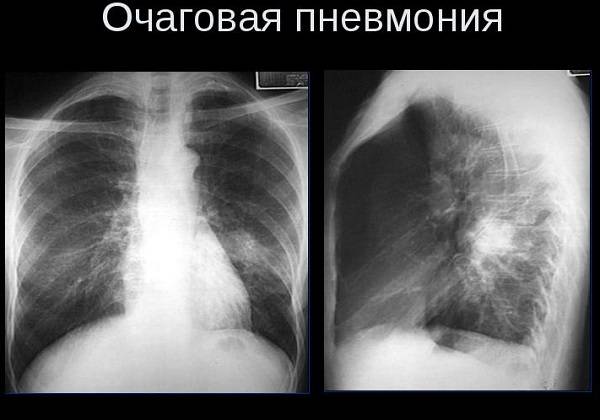
С целью установления диагноза, врач назначает дополнительные исследования. Чаще всего это рентгенология и анализ крови, посев мокроты. Благодаря рентгеноскопии удается выяснить, в каких дольках располагается воспалительный процесс, есть ли у человека сопутствующий пневмонию бронхит.
Анализ крови показывает лейкоцитоз (увеличение лейкоцитов), что характерно для воспалительного процесса, а также сдвиг лейкоцитарной формулы влево, что символизирует повышенное количество юных форм лейкоцитов в крови, что также является признаком воспалительного процесса.
Посев мокроты помогает врачу установить, какой именно возбудитель стал причиной болезни и начать целенаправленное лечение.
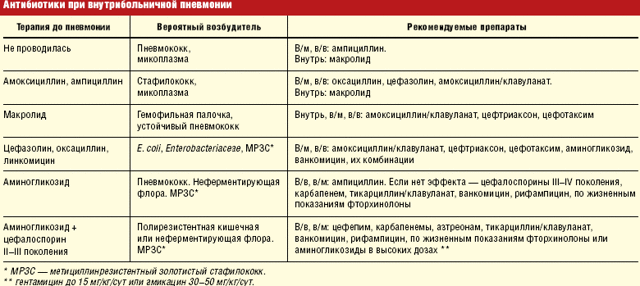
Как правило, врачи действую по регламенту, который предполагает применение для разных степеней развития пневмонии различных антибиотических препаратов. Если врач не проводит посев мокроты, Вам следует попросить назначить данное исследование или сделать его самостоятельно в частной лаборатории.
Как распознать пневмонию без симптомов?
Сразу же стоит уточнить, что абсолютное отсутствие симптомов – это полностью здоровый организм и никакого воспаления легких тут быть не может. Т.е. можно с уверенностью говорить о том, что пневмония без симптомов — это не простоя отсутствие признаков, а, скорее, их не характерность и не сильная интенсивность проявления. Как распознать это заболевание у себя и своих близких:
При визуальном осмотре на себя обращает внимание не равномерность движений грудной клетки с разных сторон. Может отставать та половина, в которой развивается воспалительный процесс
Могут наблюдаться втянутые межреберные промежутки (в основном у лиц астенического худощавого телосложения).
У детей следует обратить внимание на общее состояние, подвижность, активность и любознательность. Постоянное сонное состояние малыша должно насторожить родителей и заставить их обратиться за медицинской помощью
С целью диагностики патологии проводится ряд лабораторных обследований. Назначается развернутый общий анализ крови, показывающий увеличение числа лейкоцитов и скорости оседания эритроцитов. Также назначается флюорография или обзорный снимок легких в нескольких проекциях
Важно провести бактериологический анализ отхаркиваемой мокроты, если кашля нет, то берется слизь с оболочек горла и глотки. Таким образом, можно выявить потенциального возбудителя и проверить его чувствительность к воздействию антибактериальными препаратами
В затруднительных случаях проводится бронхоскопия с забором материала легочной ткани.
Особенности лечения

- антибиотики широкого спектра действия – пенициллины, фторхинолы или цефалоспорины. Если есть непереносимость каких-то из этих препаратов, врач может назначать макролиды;
- отхаркивающие препараты и муколитики. Может быть прописан Лазолван, Амбробене, Мукалтин или АЦЦ. В некоторых случаях при сильно выраженном бронхоспазме врач может назначить Беродуал для проведения ингаляций;
- в обязательном порядке прописывают комплекс витаминных препаратов. Это необходимо для повышения иммунитета, особенно важен витамин С;
- могут быть использованы некоторые народные методы лечения. Их подбирает лечащий врач исходя из возраста больного ребёнка;
- растирки. Если температура остаётся нормальной, то врач может порекомендовать растирать малыша. Для этой цели может быть использован бальзамы Доктор Тайсс, Доктор Мом, Эвкабал и иные препараты на растительной основе.
Если болезнь у протекает легко, то допускается лечение в домашних условиях. Но детей младшего возраста лечат только в условиях стационара, так как есть большой риск развития осложнений.
Воспаление лёгких у маленьких деток может проходить при нормальной температуре. Это почти всегда указывает на слабый иммунитет, который не в состоянии бороться с инфекцией. Причиной латентной формы болезни может стать и неконтролируемый приём антибиотиков.
Лечение
Пневмония, не сопровождаемая кашлем, требует длительного медикаментозного лечения. Проводится оно в основном в условиях стационара и предусматривает прием огромного количества специализированных препаратов. Также такая терапия может предусматривать дополнительное применение народных методов лечения. Давайте ознакомимся с ними более детально.
Медикаментозным способом

Также пациентам назначают иммуностимуляторы, средства, облегчающие отход мокроты и симптоматические препараты. Дополнительно применяют различные физ. процедуры, включая электрофорез и магнитотерапию. Для восстановления функций легких пациентам также предписывают массаж и специальную дыхательную гимнастику. На все время лечения больному назначают постельный режим и специальную диету.
Народными средствами
В большинстве случаев при подобной форме пневмонии врачи допускают прием пациентами народных средств лечения, однако только одновременно со стандартной медикаментозной терапией. Такие средства обычно позволяют снять отдельные симптомы заболевания, поднять иммунитет пациента и ускорить выздоровление. Наиболее эффективными среди них являются:
- Отвары трав. В качестве таковых лучше всего использовать готовый аптечный грудной сбор или же зверобой. Такой отвар можно давать человеку до 3-х раз в день, обеспечивая им обильное питье.
- Морсы, компоты, чаи с ягодами. Эти средства позволяют снизить температуру больного и восполняют недостаток витамина С в организме. Наиболее эффективными в данном случае будут напитки из малины, черники, смородины. Их можно пить практически в неограниченном количестве.
- Ингаляции. Их можно делать как на основе травяного отвара, так и на обычной минеральной воде или же отварной картошке. Такие средства лучше всего применять на стадии выздоровления. Они способствуют восстановлению слизистой и позволяют облегчить отход мокроты.
- Массажи с эфирными маслами или животным жиром. Применяются на разных этапах болезни. Позволяют разогреть грудную клетку и способствуют быстрому отходу мокроты.
- Компрессы. В качестве таких средств применяют в домашних условиях мятый вареный картофель, а также творожные лепешки. Являются более мягкими аналогами обычных горчичников. Их можно делать раз в день.
Диагностика
Точно определить пневмонию педиатр может только по результатам двух основных исследований:
- общий анализ крови и мочи,
- рентгенологическое обследование.
Дополнительно может быть взят посев мокроты, чтобы установить, к каким антибиотикам вирус устойчив.
Анализ крови
| Форменный компонент | Изменения при пневмонии |
|---|---|
| Эритроциты | Ниже нормы или в норме. В случае запущенности уровень эритроцитов резко поползет вверх. |
| Нейтрофилы | Присутствуют, в них образуется токсическая зернистость. |
| Моноциты, эозинофилы, базофилы | Снижены |
| Тромбоциты | В норме |
Плюсом ко всему идет уменьшение лимфоцитов, которые считаются клетками-защитниками при пневмонии.
Лейкоциты
Повышение уровня лейкоцитов – главный показатель воспаления в организме. При пневмонии у ребенка в крови обнаруживается повышенный уровень лейкоцитов. Если в норме он составляет 4-9 м/г, то при пневмонии этот уровень повышается до 40-60 м/г.
При пневмонии, вызванной бактериями, лейкоциты останутся в норме, а рентген либо вовсе не покажет очаг заболевания, либо укажет на небольшой участок воспаления.
Острая пневмония у детей характеризуется повышением уровня таких лейкоцитарных компонентов, как миелоцитов и метамиелоцитов.
СОЭ
Скорость оседания эритроцитов при пневмонии может быть как выше нормы, так и не изменять своего нормального уровня. Повышенным считается уровень СОЭ с отметкой 20-25 мм/ч. В тяжелых случаях эти показатели могут доходить до 40-45 мм/ч.
Другие анализы
- Анализ мочи необходим, чтобы определить уровень белка и эритроцитов в моче. Как правило, анализ мочи будет в пределах возрастной нормы. Единственным сигналом, что в организме идет воспаление, будет незначительное появление белка и эритроцитов. В норме их не может быть.
- Биохимический анализ крови. Не столько помогает диагностировать пневмонию, сколько показывает общую картину работы всех органов. При воспалении значительно повышается С-реактивный белок, альфа и гамма-глобулины выше нормы.
- Исследование мокроты. При подозрении на пневмонию отмечается повышение уровня эритроцитов, нейтрофилов, фибрина. При микроскопическом исследовании нередко можно увидеть возбудителя.
Фото, рентген:
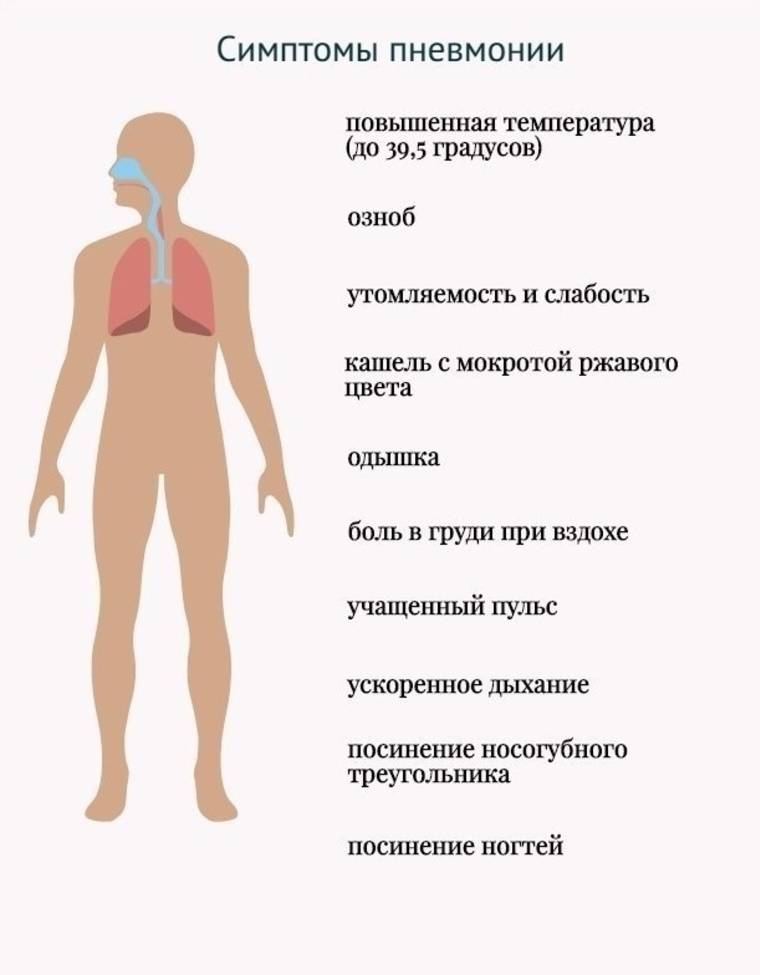
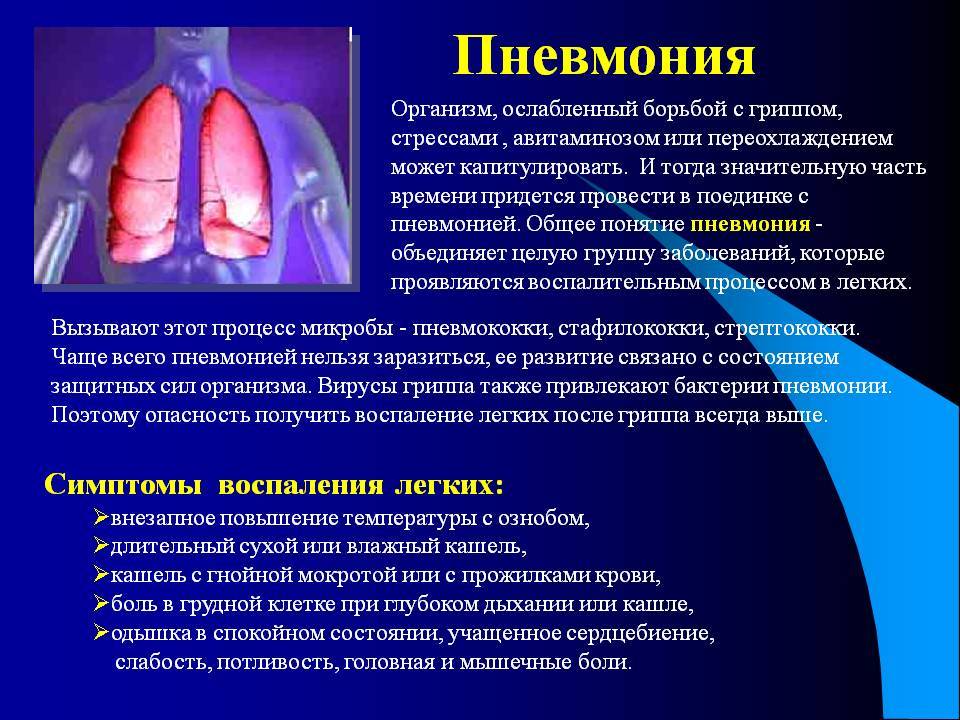
Симптоматическая картина
Симптоматику воспаления легких у детей, протекающего без гипертермической реакции, можно условно разделить на две основные группы:
- дыхательная;
- поведенческая.
Изменения в поведении, когда возникает пневмония у ребенка, имеют общие признаки со всеми серьезными недомоганиями. Малыши при этом могут быть чрезмерно капризными, раздражительными, пугливыми, их сон становится беспокойным.
 Кроме того, у грудничков есть возможность следующих проявлений:
Кроме того, у грудничков есть возможность следующих проявлений:
- отказываются от груди, срыгивают молоко;
- становятся чрезмерно сонливыми, апатичными;
- сильно потеют.
Симптомы поражения легких могут появиться с некоторым запозданием (на один-два дня, иногда и больше) по сравнению с внелегочными признаками.
Наиболее заметными среди них являются:
- Увеличение ЧДД (частоты дыхательных движений), при этом глубина вдохов поверхностная. Чтобы этот симптом стал более наглядным, нужно раздеть малыша и проследить за тем, как он дышит: на вдохе одна сторона грудной клетки часто отстает от другой.
- При дыхании крылья носа начинают раздуваться, что происходит из-за чрезмерного напряжения мускулатуры, участвующей в процессе.
- Вслед за этим появляются характерные признаки ее истощения: организм начинает подключать в работу резервы, например, мышцы плечевого пояса. Чтобы облегчить дыхание, малыш пытается найти дополнительную опору, упираясь ручками во что-нибудь твердое.
- Кашель – также один из основных симптомов легочной патологии. Он может быть и сухим, и с выделением мокроты.
- Кожа больного младенца может приобретать цианотичный (синюшный) оттенок, в особенности в области рта и носа, что является следствием гипоксии (кислородной недостаточности).
Когда речь идет о маленьком человеке, патологические процессы развиваются крайне быстро, поэтому очень важно при появлении первых признаков воспаления легких, даже при отсутствии температуры у детей, как можно скорее вызвать врача. Если он предлагает госпитализацию, отказываться от нее не следует, поскольку провести полноценное обследование и лечение воспаления легких возможно только в условиях стационара
Лечение в домашних условиях
Основные задачи родителей при заболевании ребенка заключаются в выполнении всех назначенных процедур, приеме прописанных препаратов и создании благоприятных для выздоровления условий. Помните, что рацион крохи должен быть сбалансированным и разнообразным, воздух в помещении — влажным и прохладным, а питьевой режим — достаточно обильным. Если у малыша повышена температура, он должен соблюдать постельный режим.
Также помните, что нельзя давать крохе жаропонижающие препараты систематически — такая терапия не даст возможности реально определить результативность применения антибиотиков и притупит естественный ответ иммунной системы.