Лечение
При малейшем подозрении на менингококковую инфекцию проводится срочная госпитализация ребенка.
В домашних условиях возможно лечение носителей менингококка и менингококкового назофарингита (при отсутствии в семье других детей в дошкольном возрасте).
Для лечения назофарингита менингококковой этиологии назначают:
- антибиотики (Тетрациклин, Эритромицин, Левомицетин) внутрь в соответствующей возрасту дозировке;
- полоскание горла 3% раствором питьевой соды, раствором фурацилина;
- орошение зева Эктерицидом.
Лечение генерализованных форм включает:
- антибактериальную терапию;
- гормональные препараты;
- дезинтоксикационную терапию;
- симптоматическое лечение.
С целью воздействия на менингококк назначаются Пенициллин и Левомицетин-сукцинат. И выбор антибиотика, и дозировка его, и длительность курса зависят от клинической формы заболевания, степени тяжести, возраста и массы тела ребенка и других его индивидуальных особенностей.
При лечении менингита и менингоэнцефалита используются высокие дозы антибиотиков, чтобы преодолеть гематоэнцефалический барьер и создать достаточную концентрацию антибиотика в веществе мозга. Предпочтительно назначают Пенициллин.
При менингококцемии еще на догоспитальном этапе (в поликлинике или сотрудниками «Скорой помощи») вводится Преднизолон и Левомицетин-сукцинат, а не Пенициллин, губительно действующий на менингококк. При гибели микроба выделяется в большом количестве эндотоксин, и может развиться инфекционно-токсический шок. А Левомицетин только не допустит размножения возбудителя.
Гормональные препараты (Преднизолон, Гидрокортизон) применяются в случаях тяжелого течения инфекции с целью подавления бурной реакции иммунной системы на проникновение возбудителя и для поддержания кровяного давления на должном уровне.
В случае развившегося инфекционно-токсического шока проводится лечение в условиях реанимационного отделения.
В качестве дезинтоксикационных средств применяются: 10% раствор глюкозы, плазма и плазмозаменители, раствор Рингера, Реополиглюкин и др. Могут применять плазмоферез и ультрафиолетовое облучение крови.
Симптоматическая терапия включает назначение противосудорожных препаратов (Сибазон, Реланиум, Оксибутират натрия), сердечных средств (Коргликон, Кордиамин), мочегонных препаратов (Лазикс), витаминов (С, группы В), гепарина под контролем свертывающей системы крови.
Для уменьшения гипоксии головного мозга применяются кислородотерапия и церебральная гипотермия (прикладывают к голове пузырь со льдом).
При нарушении дыхания ребенка подключают к аппарату искусственного дыхания.
Причины развития
Острый назофарингит у взрослых и детей возникает зачастую вследствие проникновения в организм патогенной микрофлоры. Лечение назофарингита тесно связано с причиной заболевания.
- Риновирусы (40% случаев). В группу этих вирусов входит множество штаммов, каждый из которых способен спровоцировать возникновение инфекции. Размножение вирусов происходит внутри клетки, после чего клетка распадается, и из неё высвобождаются новые вирусные частицы;
- Стрептококки. Из бактериальных возбудителей стрептококки бета-гемолитической группы А. Обычно они проникают с носоглотку из ротовой полости, где стрептококки обитают в огромном множестве. Также от больных стрептококковым назофарингитом инфекция может передаться здоровым людям. Недуг одолевает детей в возрасте от 5 до 15 лет в осенне-зимний период;
- Стафилококки. Стафилококки в норме также обитают в ротовой полости, многие их них патогенные или условно-патогенные. При снижении иммунного статуса организма вполне способны паразитировать на слизистой оболочке ротоглотки. Нетрудно догадаться, что источником заражения в большинстве случаев становится сам больной. Иногда стафилококки передаются воздушно-капельным путём. Персистируя в организме, бактерии провоцируют возникновение хронических назофарингитов. Некоторые стафилококки берутся из больниц – это устойчивые штаммы, плохо поддающиеся лечению. Чувствительными к этим организмам являются младенцы, старики, больные и ослабленные люди;
- Пневмококки. Диплококки, становящиеся зачастую причиной синуситов, менингитов, также способны паразитировать на слизистой оболочке носоглотки;
- Менингококки. Опасные бактерии, диплококки, проникающие на слизистую носа и глотки воздушно-капельным путем. Опасность возбудителя состоит в том, что из носоглотки он без труда проникает в близлежащие структуры. В их числе оболочки мозга. Возникает заболевание менингит, чреватое серьёзными нарушениями когнитивной функции и даже смертью.
К счастью, подавляющее большинство случаев назофарингита – совершенно безобидные и больные в течение нескольких дней, недели поправляются от недуга. Клинические аспекты большинства вариаций болезни не слишком отличаются друг от друга.
В редких случаях болезнь провоцируется грибками рода Кандида. Первичным очагом поражения является ротовая полость, где данный вид грибов обитает в составе симбионтной микрофлоры.
Диагноз назофарингит ставят, в том числе в случае выраженных аллергических реакций, когда воспалительный процесс запускает именно аллергия. В числе гаптенов оказываются шерсть животных, цветение растений, пищевые аллергены, пыль и так далее.
Первично назофарингит возникает именно в полости носа, а затем инфекция спускается далее в глотку. Хотя иногда источником патогенной микрофлоры становится ротовая полость.
Некоторые факторы способствуют повышению вероятности возникновения этого недуга:
- Аденоидные разрастания;
- Травматические повреждения глотки;
- Искривление носовой перегородки;
- Ослабленный иммунитет;
- Гиповитаминозы;
- Переохлаждения.
Часто болезнь прогрессирует на фоне общих соматических заболеваний.
 Стрептококки.
Стрептококки.
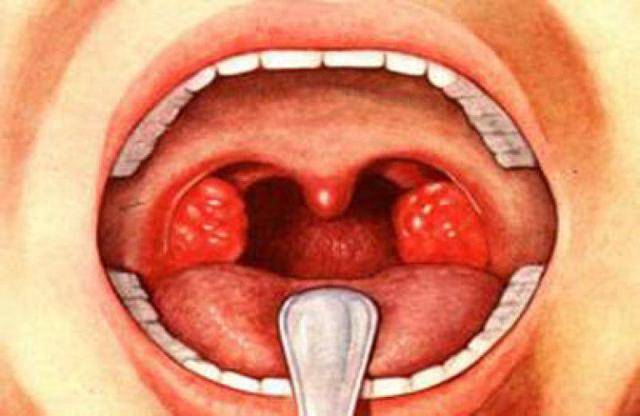
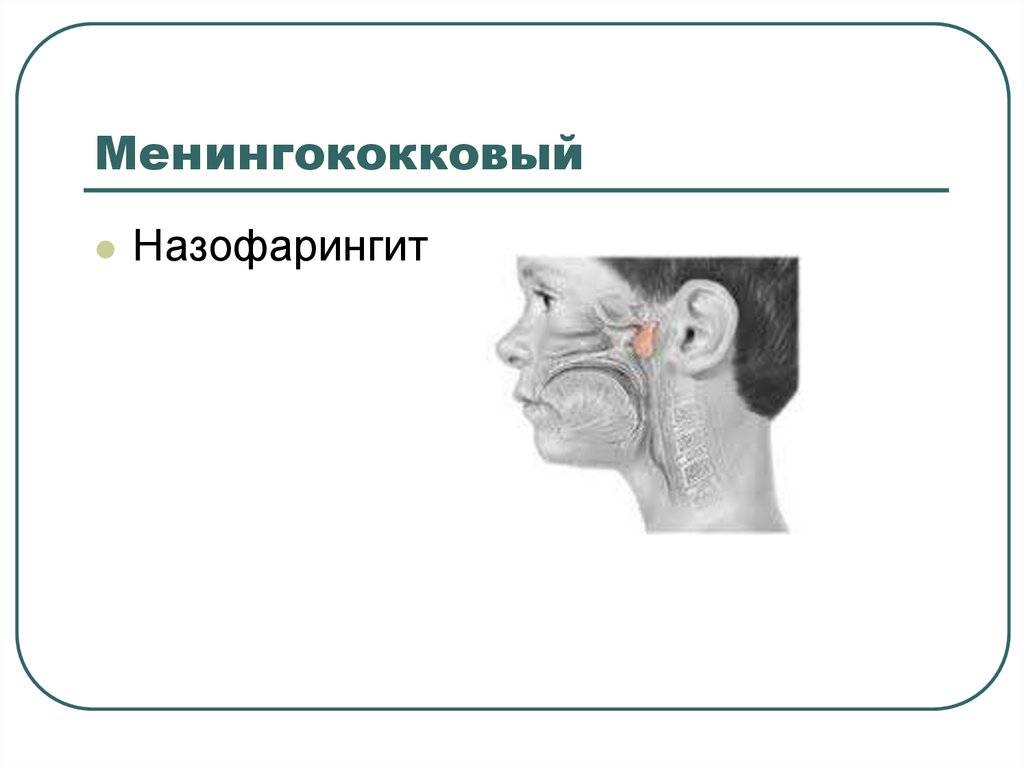
Менингококковый назофарингит- что это такое?
Острый менингококковый назофарингит является одной из локализированных форм менингококковой инфекции и при наличии благоприятных факторов может стать причиной генерализации инфекции с развитием менингококкового менингита или менингококцемии.
Заразен ли острый назофарингит у детей и взрослых?
Менингококковая инфекция является острым инфекционным заболеванием, вызываемым менингококками. Это малоустойчивые в окружающей среде бактерии (грамотрицательные бобовидные парные кокки или диплококки).
Менингеальный назофарингит заразен. Передача инфекции осуществляется преимущественно воздушно-капельно, реже контактно-бытовым путем (общая посуда и т.д.). Болеют преимущественно дети и подростки, у взрослых данная инфекция встречается реже.
Источником инфекции является пациент с менингококковым назофарингитом, менингитом или здоровый носитель бактерий. Наибольшую эпидемическую опасность представляют именно пациенты с назофарингитом и здоровые носители. Это связано с тем, что менингококковый назофарингит у детей и взрослых протекает практически неотличимо от обычного вирусного назофарингита. При здоровом носительстве симптомы полностью отсутствуют, однако пациент продолжает выделять менингококки в окружающую среду при кашле, разговоре и чихании.
Как развивается менингококковый назофарингит?
Менингококковая инфекция относится к строгим антропонозам, то есть источником инфекции являются только люди. Восприимчивость к менингококкам высокая. К группам повышенного риска относят детей до пяти лет, студентов первых курсов и новобранцев в армии.
Для вспышек данной инфекции характерны сезонные колебания с преимущественно зимне-весенней активностью. Максимальная заболеваемость отмечается с февраля по апрель.
Среди жителей городов генерализированная менингококковая инфекция (менингит, менингококцемия) встречаются чаще, чем у сельских жителей.
Симптомы менингококкового назофарингита встречаются примерно у двадцати процентов больных.
Выраженность клинической симптоматики и форма менингококковой инфекции зависят от:
- патогенных свойств возбудителя (они несколько отличаются в различных серогруппах);
- состояния иммунной системы больного.
Местный иммунитет пациента во многом определяет тяжесть течения заболевания. Риск развития генерализированных форм возрастает при наличии:
- иммунодефицитных состояний, аутоиммунных патологий, декомпенсированного сахарного диабета, тяжелых сердечно-сосудистых заболеваний, злокачественных новообразований;
- ослаблений иммунитета после недавно перенесенных вирусных, бактериальных и т.д. заболеваний;
- истощения и тяжелых авитаминозов;
- таких благоприятных факторов как сильное переохлаждение, длительные стрессы и переутомление и т.д.
Клиническая картина менингококковой инфекции обуславливается сочетанием воспалительных, токсических и аллергических реакций. Это связано с тем, что гноеродные кокки вызывают не только гнойное воспаление, протекающее в виде менингита, артрита и т.д., но также и продуцируют большое количество эндотоксина, приводящего к значительной интоксикации.
Инкубационный период для менингококка находится в пределах от одного до десяти дней (у большинства пациентов несколько суток).
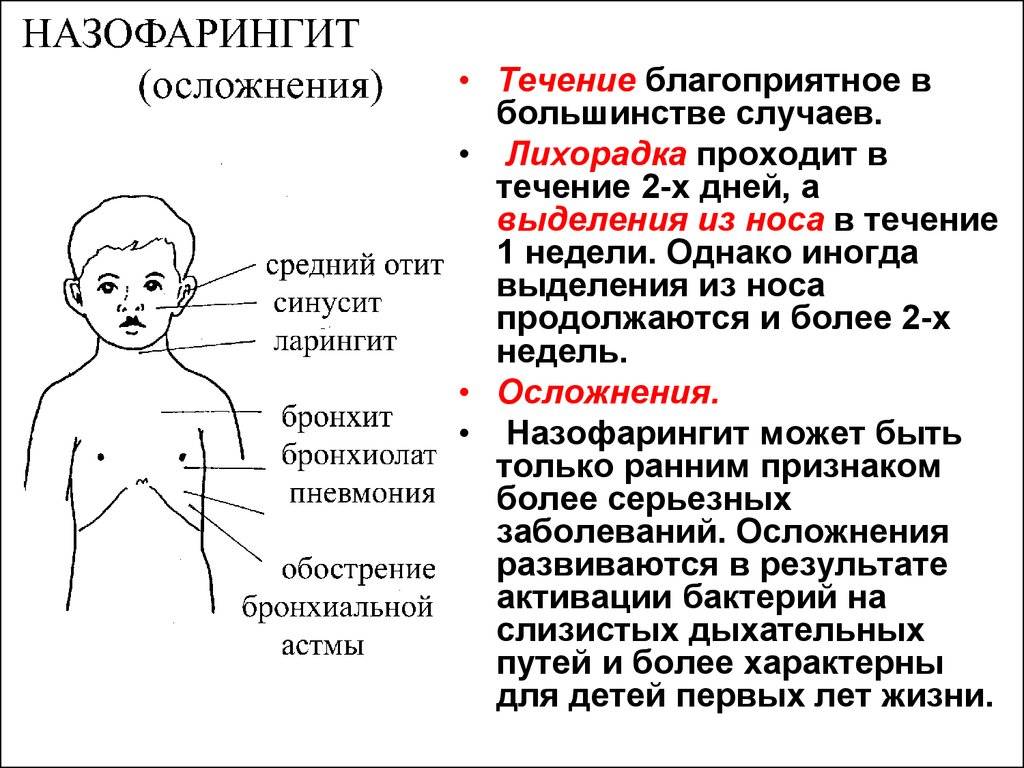
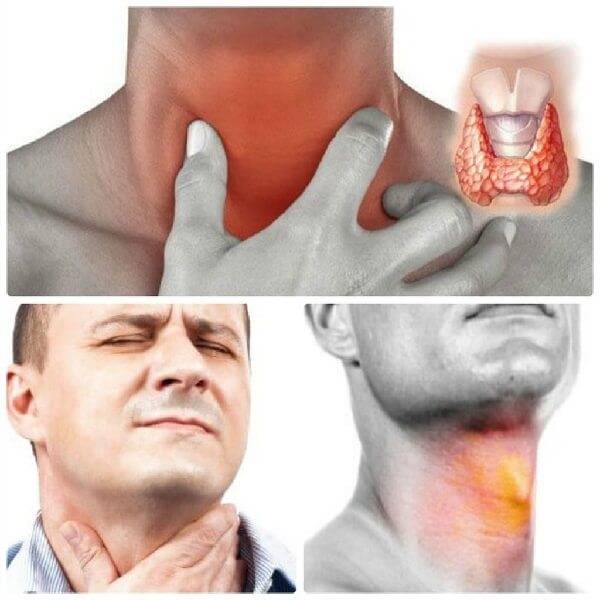
Симптомы и лечение назофарингита у детей
Развитие местного воспалительного процесса начинается после попадание менингококка на слизистую, выстилающую носоглотку. При хорошем местном иммунитете у человека, попадание возбудителя не сопровождается развитием симптомов воспалительной реакции или приводит к возникновению отека и катарального воспаления слизистой носоглотки. При слабом иммунном ответе развивается менингит.
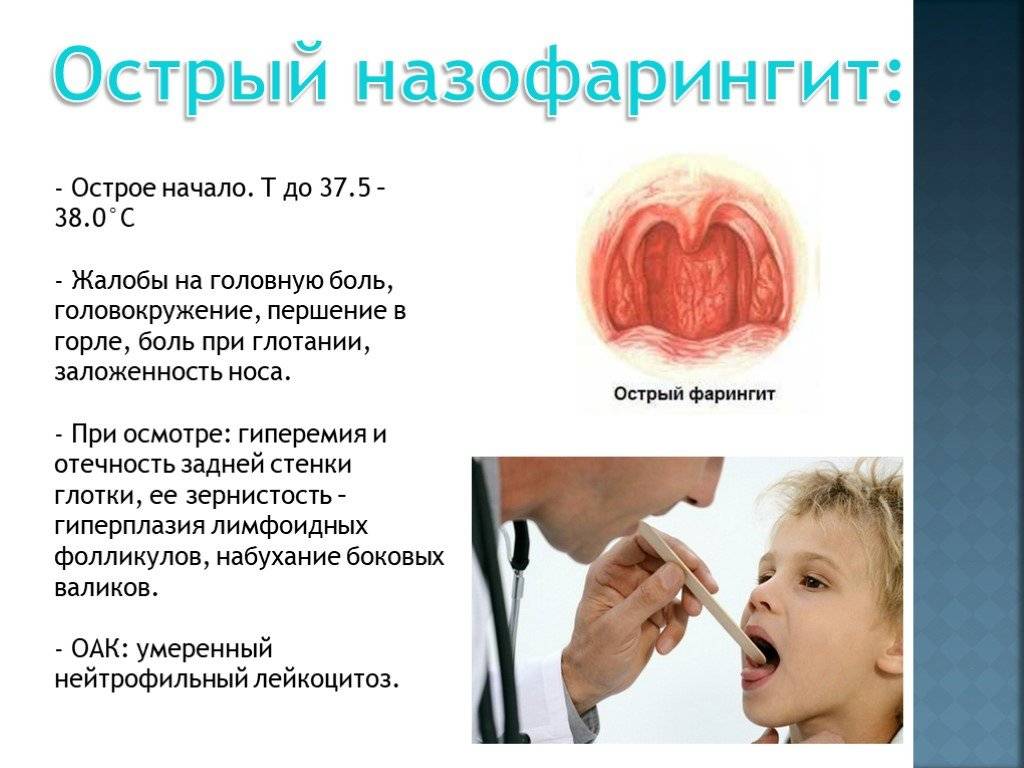
Менингококковый назофарингит у детей начинается остро. Первыми симптомами заболевания является интоксикационный и лихорадочный синдром. Симптомы назофарингита не являются специфическими и не отличаются от ОРЗ другой этиологии.
Пациенты жалуются на слабость, вялость, снижение аппетита, сонливость, тошноту, суставные и мышечные боли. Отмечается также учащенное сердцебиение (тахикардия) и озноб.
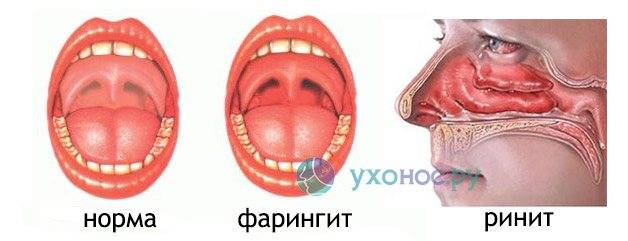
Симптомы назофарингита проявляются заложенностью носа (некоторые пациенты жалуются на зуд — «свербит в носу»), гнусавостью голоса, першением в горле. Также может отмечаться сухой кашель. Кашель носит в основном рефлекторный характер и обусловлен сухостью и раздражением слизистой оболочки горла.
Возможно также скудное отделяемое из носовых ходов. Жалобы на то, что из носа обильно течет прозрачная жидкость, более характерны для риновирусной или аденовирусной инфекции. При менингококковом назофарингите характерно более вязкое отделяемое из носовых ходов (слизисто-гнойное или гнойное).
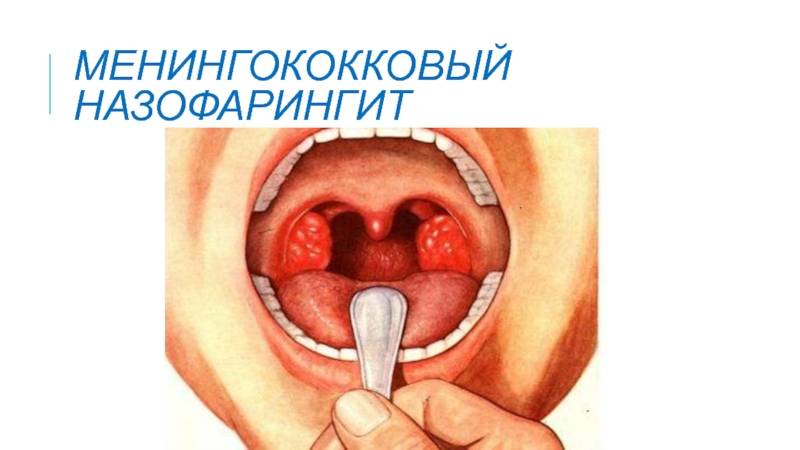
При осмотре обращает на себя внимание выраженный отек и гиперемия слизистой (возможен багрово-синюшный оттенок и зернистость задней стенки глотки). В некоторых случаях, по задней стенке глотки может стекать слизисто-гнойное вязкое содержимое
Головные боли могут отмечаться на пике повышения температуры, однако они не такие интенсивные, как при генерализации инфекции (менингит) и не сопровождаются светобоязнью и рвотой.
При отсутствии благоприятных факторов и адекватного состояния местного иммунитета, менингококковый назофарингит не сопровождается выходом бактерий в кровь с развитием менингококцемии и менингита.
Симптомы менингококкового назофарингита исчезают через семь-десять дней от начала заболевания. После этого, в некоторых случаях может отмечаться здоровое носительство менингококка (с активным выделением его в окружающую среду) в течение двух – трех (редко дольше) недель.
Фото менингококкового назофарингита
Менингококковый назофарингит
При наличии неблагоприятных факторов, возбудитель попадает в кровь (развивается бактериемия) и в дальнейшем, преодолевает гемато-ликворный барьер и приводит к развитию менингита. При генерализации менингококковой инфекции, менингококки, а также их токсины раздражают рецепторы мягких мозговых оболочек, вызывая воспалительный процесс и приводя к гиперпродукции спинномозговой жидкости, способствуя развитию специфической менингеальной симптоматики, связанной с повышенным ликворным давлением.
При генерализации инфекции характерно появление звездчатой геморрагической сыпи, светобоязни, ригидности затылочных мышц, резко выраженных головных болей, рвоты, не приносящей облегчения.
При перенесенной генерализированной инфекции формируется достаточно напряженный и стойкий иммунитет. Повторные случаи менингита практически не регистрируются.
Причины и возбудитель менингококковой инфекции
В качестве провокатора развития менингококковой инфекции выступает специфический возбудитель Neisseria meningitidis, который относится к грамотрицательным диплококкам. Возбудитель менингококковой инфекции отличается высокой чувствительностью по отношению к воздействию различных факторов окружающей среды. Губительными для возбудителя является воздействие как пониженных, так и повышенных температур, повышенной влажности, ультрафиолетового облучения.
В настоящий момент в лабораторных условиях было верифицировано 13 серотипов Neisseria meningitidis, среди которых эпидемиологически значимыми являются только три. В некоторых ситуациях также могут встречаться полиагглютинирующие штаммы возбудителя. При микроскопическом исследовании препарата крови или ликвора часто удается обнаружить возбудителя, который располагается попарно внутриклеточно. Эндотоксиноподобное действие возбудитель оказывает благодаря наличию липополисахарида в оболочке. Neisseria meningitidis проявляет тропность, прежде всего к слизистым оболочкам носоглотки, где происходит ее активное размножение, после чего отмечается выделение возбудителя в окружающую среду вместе со слизью, то есть формируется менингококконосительство.
Здоровые носители менингококковой инфекции часто страдают хроническими воспалительными изменениями носоглотки. Достоверная верификация диагноза становится возможной только после проведения бактериологического анализа, причем в качестве биоматериала для исследования предпочтительно использовать носоглоточную слизь.
Патогенез менингококковой инфекции тяжелого течения связан с проникновением возбудителя через слизистые оболочки в общий кровоток, что может носить транзиторный характер или становиться причиной развития классического варианта менингококцемии. Тяжесть состояния пациента в этой ситуации определяется массивным распадом менингококков и поступлением в кровь большой концентрации эндотоксинов, которые максимальное негативное влияние оказывают на сосудистое русло.
Пагубное влияние эндотоксина при менингококцемии оказывается на эндотелий сосудов микроциркуляторного русла, в результате чего запускается каскад гемокоагуляционных нарушений, что способствует развитию диссеминированного внутрисосудистого свертывания. Клинически данные патогенетические изменения проявляются обширными кровоизлияниями на коже, а также во внутренних органах.
Развитие клиники инфекционно-токсического шока при менингококковой инфекции чаще всего обусловлено наличием кровоизлияний в кору надпочечников и проявляется появлением резкой артериальной гипотензии, нитевидного пульса, расстройства микроциркуляции, нарушения сознания различной степени.
В ситуации, когда возбудитель менингококковой инфекции преодолевает гематоэнцефалический барьер, создаются благоприятные условия для развития воспалительного процесса в оболочках головного мозга с развитием клиники менингита. Тяжелое течение менингита сопровождается развитием отека — набухания вещества головного мозга, что в большинстве ситуаций заканчивается летально.
После перенесенной менингококковой инфекции у пациента формируются нестойкие, типоспецифические иммунные механизмы.
После перенесенной менингококковой инфекции у человека формируются иммунные реакции, напряженность и продолжительность которых в настоящее время недостаточно изучена. При первичном контакте с возбудителем развивается так называемый бустер-эффект, проявляющийся выраженной иммунологической реакцией организма. Многочисленные научные исследования заканчивались выводами о том, что при частом инфицировании возбудителем у человека формируется носительство и вместе с тем ослабление местного иммунитета слизистых оболочек носоглотки, что обуславливает возможность повторного заражения. Риск заражения менингококковой инфекцией максимальный в условиях скученности населения, нарушения температурного режима в помещении, низкого уровня влажности воздуха.
На основании данных специалистов всемирной организации здравоохранения каждый год во всем мире регистрируется более 300 000 случаев менингококковой инфекции, из которых до 10% заканчиваются летальным исходом. При эпидемическом течении менингококковой инфекции отмечается регистрация заболеваемости во всех возрастных категориях с максимумом в весенние месяцы.