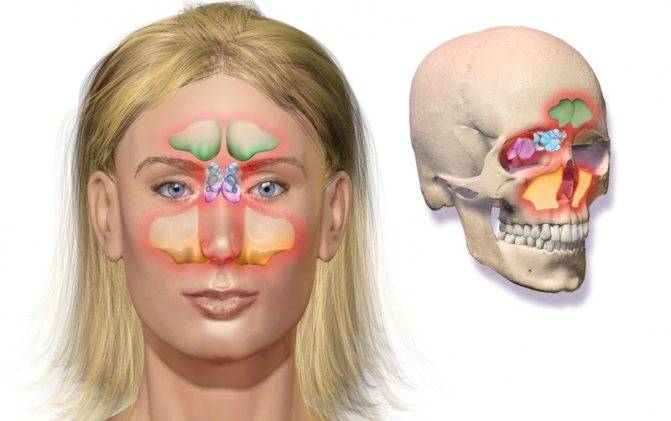
Диагностика
Пациенты не всегда знают, к какому врачу идти на обследование. Данным заболеванием занимается отоларинголог. Стоматолог-хирург также принимает участие в лечении, если причиной воспаления являются зубы.
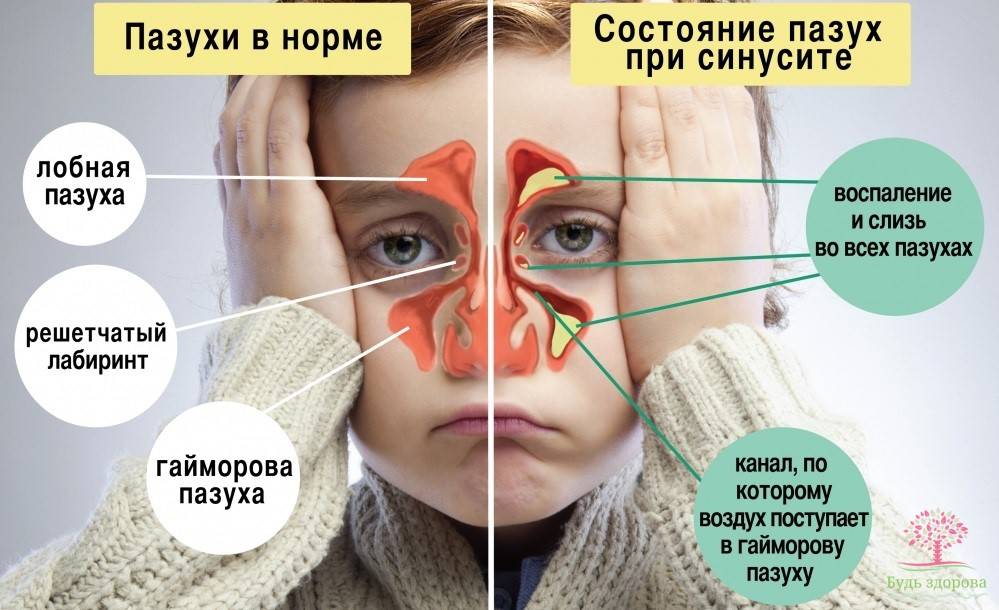
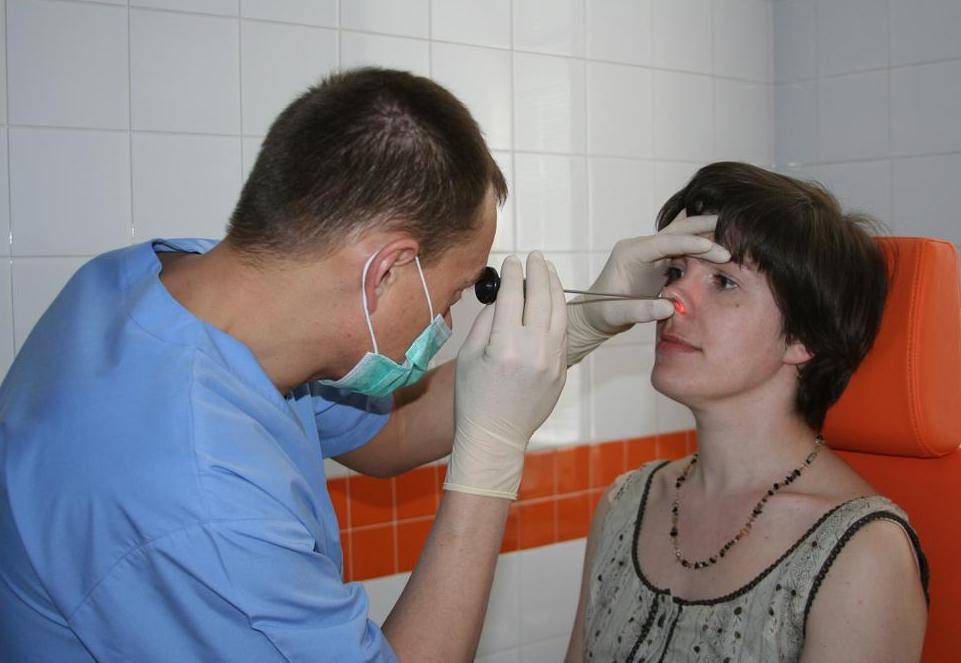
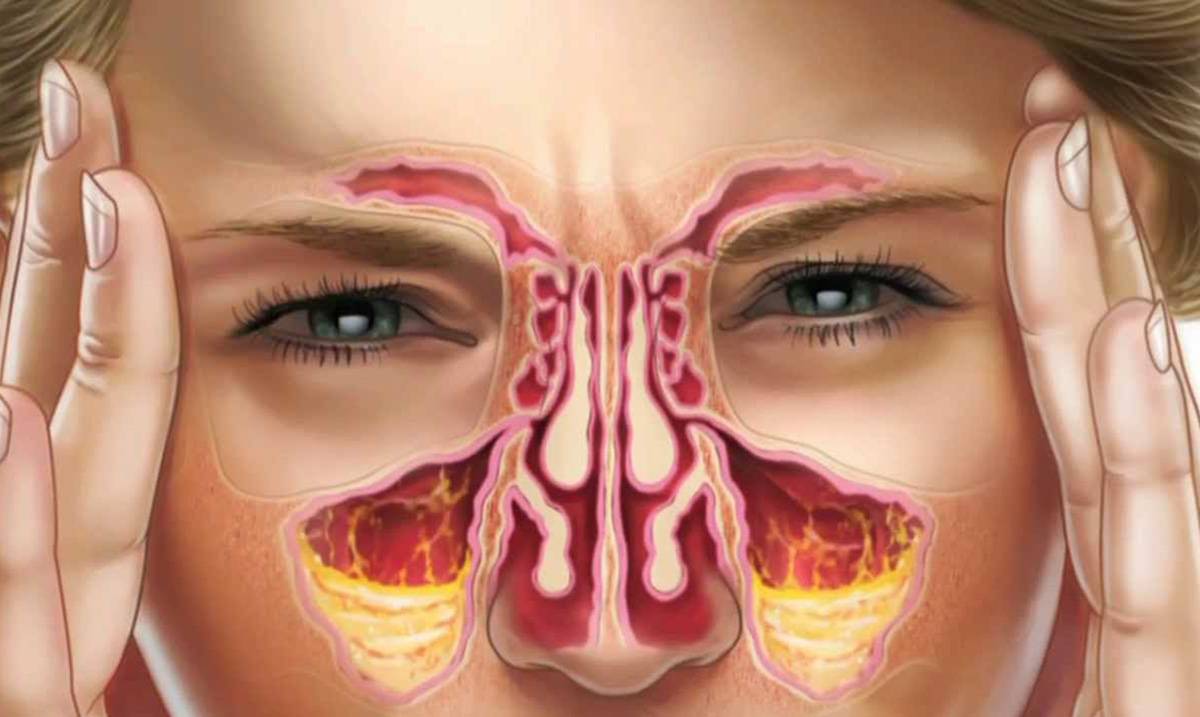
Диагностические мероприятия включают в себя риноскопию и осмотр зубов. Во время обследования выявляются следующие признаки:
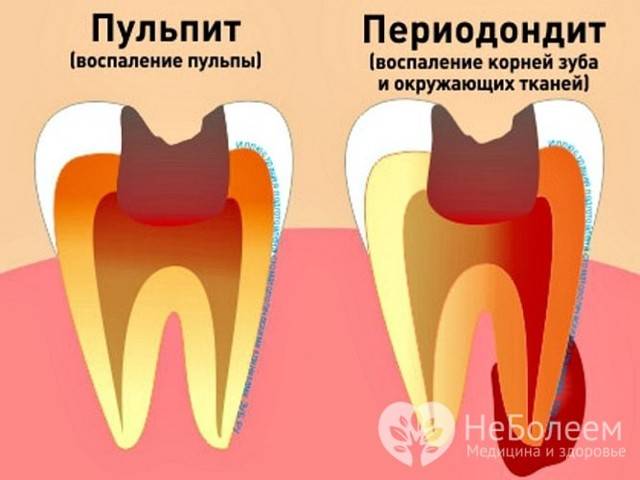
- воспаление корневой оболочки зуба;
- абсцесс;
- шатающийся зуб;
- альвеолит на месте удаленного зуба.
Первоначально специалист проводит опрос больного и выясняет жалобы
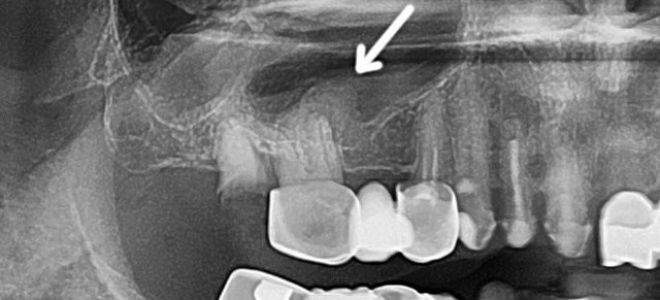
Врач обращает внимание на наличие кариеса, пломб и имплантантов. С помощью рентгенограммы оценивается состояние носовых пазух
Скрытые патологии исследуются благодаря ортопантомограмме. Снимок челюсти с зубами позволяет увидеть характерные признаки болезни.
Осмотр лор органов и исследование околоносовых пазух поводится при помощи эндоскопа. Метод позволяет обнаружить отклонения, послужившие причиной воспалительного процесса. Компьютерная томография помогает обнаружить причину, вызывающую резорбцию кости. Данный метод исследования наиболее качественный, т. к. он позволяет различать мягкие ткани и кости. С помощью томографии врач может определить точную причину затянувшегося синусита.
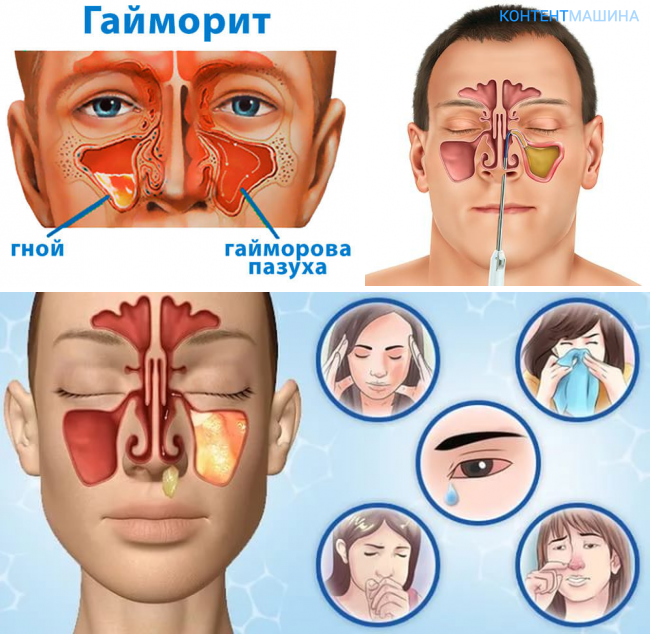
Одонтогенный гайморит: причины, признаки, лечение
Гайморит — коварное заболевание. К появлению болезни приводят многочисленные факторы: переохлаждение, проникновение инфекций и травмы. В некоторых случаях беда возникает из-за неожиданной причины. Таким примером является одонтогенный гайморит. Как устранить патологию?
Описание болезни
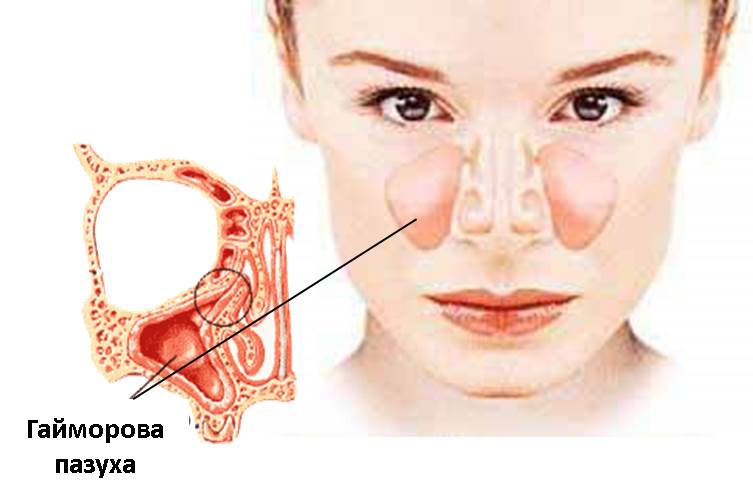
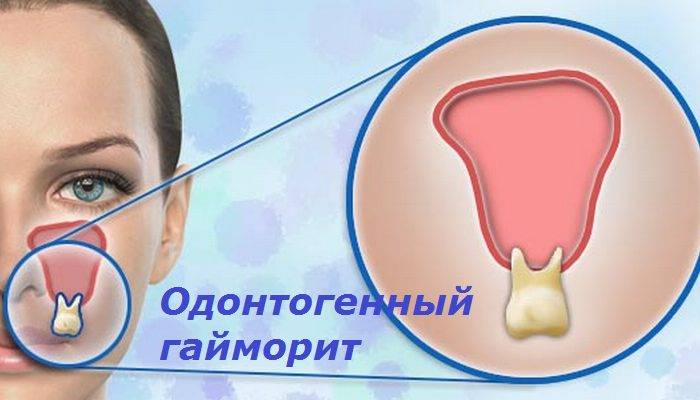
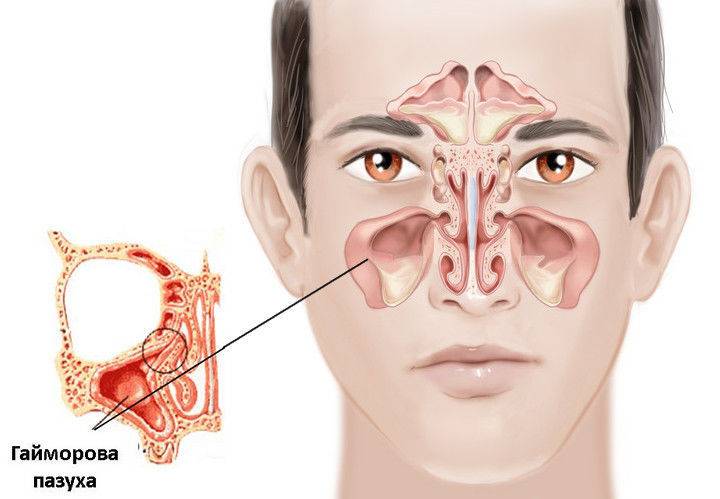
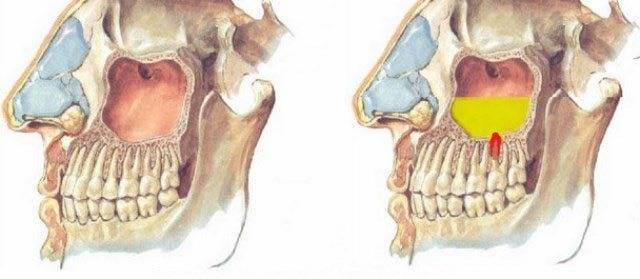
Одонтогенный гайморит — воспаление верхнечелюстной пазухи, возникающее в результате распространения инфекции из верхних зубов.
Заболевание имеет схожую с другими формами гайморита симптоматику, отличие заключается только в причине возникновения.
Патология часто называется верхнечелюстным или зубным синуситом.
Классификация: острый, хронический и другие формы гайморита
По расположению воспаления выделяют следующие типы патологии:
- односторонний (слева или справа) – возникает в зависимости от расположения больного зуба;
- двусторонний гайморит — образуется при отсутствии лечения и распространении патологического процесса.
По типу течения заболевания выделяют 2 формы:
- острый одонтогенный гайморит — продолжительность развития от нескольких дней до 3 недель;
- хронический (более 6 недель) – характеризуется стадиями обострения и ремиссии.
Кроме того, по патогенезу выделяют следующие виды:
- Без перфорации дна пазухи.
- С перфорацией, возникающей в результате:
- травмы;
- разрушения дна пазухи опухолью;
- поражения верхней челюсти;
- разрушений одонтогенного характера: после удаления зуба, кист, резекции верхних частей корней.
Среди перфоративных форм гайморита дополнительно выделяют состояния, при которых заболевание возникает из-за проникновения инородного тела:
- внутрикостного имплантата;
- инструмента стоматолога;
- материала для пломбировки;
- корня зуба.
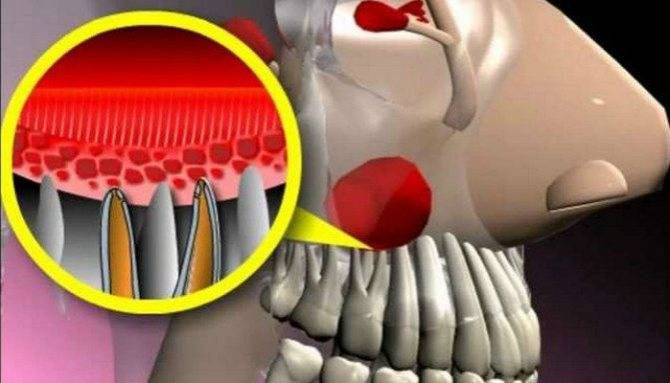
Причины образования одонтогенного гайморита: плохая гигиена, больной зуб, киста
Возникновение одонтогенного гайморита связано с проникновением инфекции из больного зуба. Происходит это в следующих случаях:
- Плохая гигиена полости рта. Ненадлежащий уход за зубами и несвоевременное посещение стоматолога приводят к образованию кариеса, а в запущенных случаях — к некрозу нерва. Появившееся воспаление распространяется, в результате чего проникает в гайморову пазуху.
- Некачественная пломба. Некоторые корни зубов близко располагаются к гайморовой пазухе, поэтому при необходимости лечения глубоких участков врач может случайно занести пломбировочный материал в неё.
- Удалённый зуб. В результате удаления образуется канал, через который проникают инфекции, а если корень располагается близко к пазухе, то развитие воспаления — вопрос времени.
- Заболевания. К ним относятся периодонтит, пародонтоз и другие патологии. Неправильное лечение пульпита приводит к распространению инфекции.
- Патологические образования. Частой причиной возникновения одонтогенного гайморита является киста, особенно при её нагноении.
К группе риска относятся пациенты:
- перенёсшие много операций на верхней челюсти;
- имеющие проблемы с иммунной системой.
Симптомы гайморита: хроническое течение, период обострения
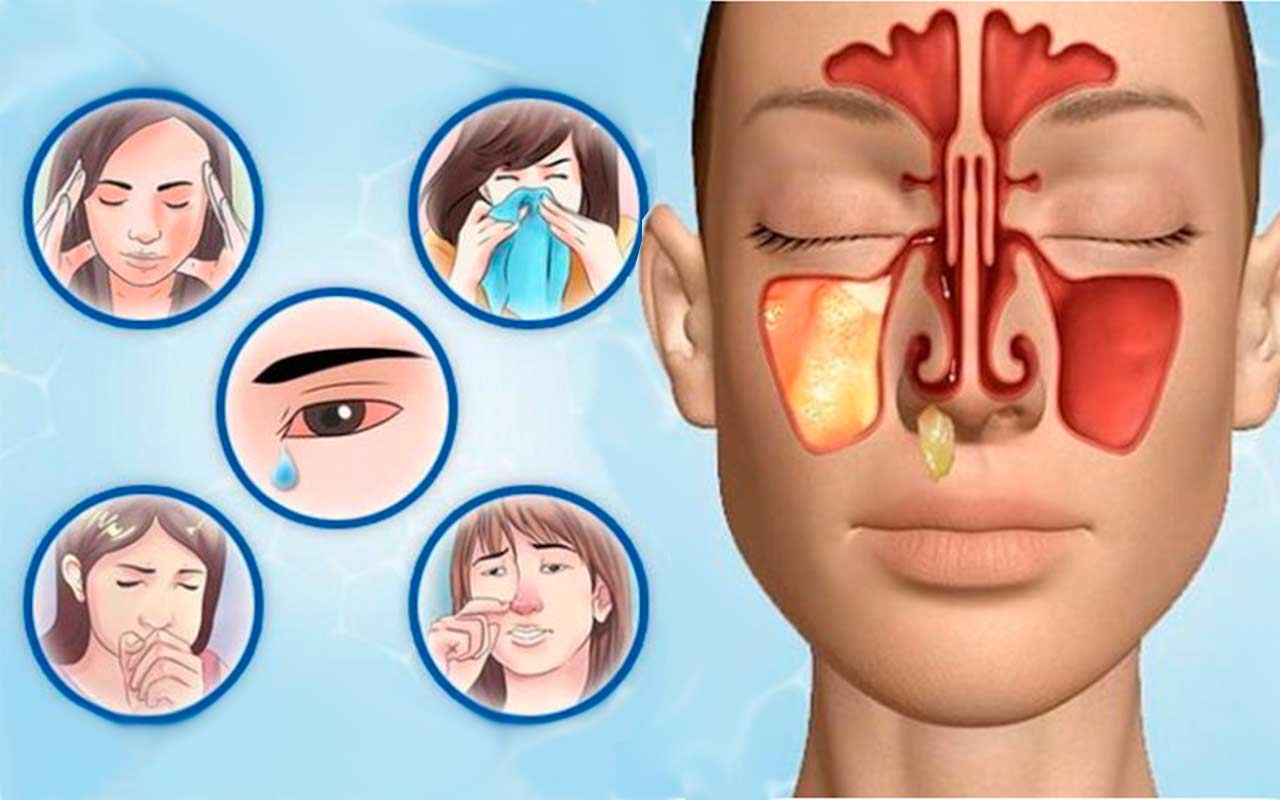
В большинстве случаев пациенты жалуются на следующие признаки:
- повышенную температуру тела;
- головную боль;
- слабость и усталость;
- ухудшение обоняния;
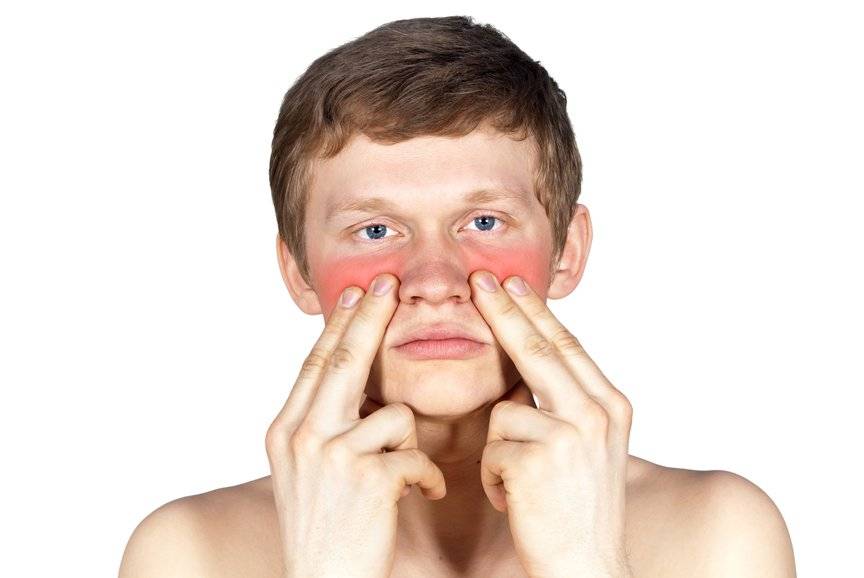
- болезненные ощущения в области расположения пазух;
- озноб;
- заложенность носа;
- проблемы со сном.
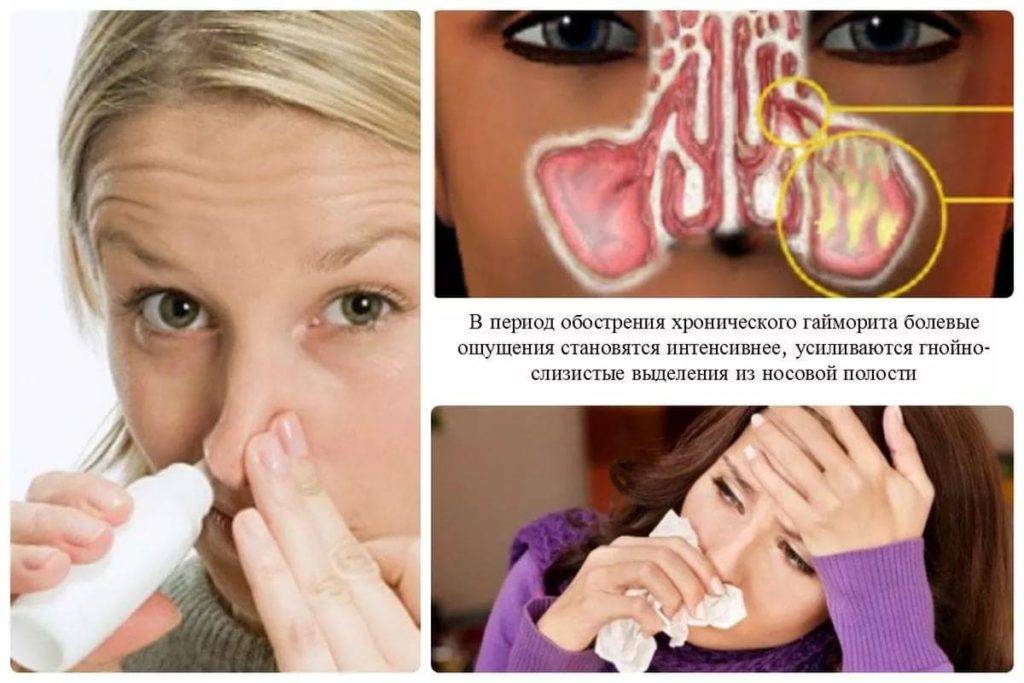
В период обострения названные симптомы усиливаются, а состояние ухудшается возникновением новых проявлений:
- болью во время постукивания по поражённому зубу;
- неприятными ощущениями при надавливании на область пазухи.
Хроническая форма проявляется дискомфортом в месте воспалённой полости, однако неприятный симптом возникает периодически. Пациент чувствует себя нормально, ухудшение самочувствия происходит во время обострения — появляются признаки, характерные для острой формы.
При перфоративном гайморите пациенты жалуются на проникновение жидкости в полость носа при вертикальном положении головы во время приёма пищи. В дальнейшем возникают остальные проявления.
Постановка диагноза
Во время диагностики требуется отличить одонтогенную форму гайморита от риногенной. С этой целью применяются следующие методы:
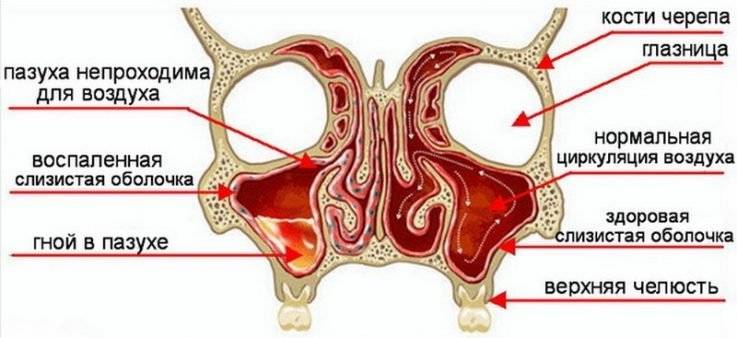
- Опрос больного и осмотр носового прохода. Врач выявляет жалобы пациента, а в результате осмотра обнаруживает отёчность слизистой и присутствие гноя.
- Рентген-диагностика. Обнаруживают очаг инфекции, для чего назначают один или несколько снимков:
- конусно-лучевую томограмму;
- прицельный снимок зубов;
- панорамный снимок.
- Компьютерная томография. Дополнительный метод диагностики, позволяющий обнаружить посторонние объекты в пазухе.
Какой антибиотик лучше использовать при гайморите у ребенка?
Какой антибиотик лучше? Ответ на этот вопрос интересен всем мамочкам больного ребенка.
При острой форме заболевания в большинстве случаев используется Амоксициллин. Средство отличается высокой биодоступностью и усваивается примерно на 93%. Средство безопасно для ЖКТ ребенка, поскольку развитие дисбиоза вызывает в крайне редких случаях.
Если результата от проводимого лечения нет, то больному могут прописываться медикаменты цефалоспоринового ряда – Цефуроксим либо Цефтриаксон, предназначенные для внутримышечных и внутривенных инъекций. Курс Цефтриаксона равен трем уколам. При острой форме предпочтение отдается именно инъекционному способу введения лекарства, так как оно сразу поступает в кровь и проникает к месту воспаления.
Среди цефалоспоринов хорошо себя показывает цефтибутен, который является активным действующим компонентом препарата Цедекс. В аптеках предлагается в виде капсул и порошка для приготовления суспензии. Средство обладает накапливающим эффектом. Принимать его нужно один раз в сутки.
При воспалении гайморовых пазух, спровоцированном Haemophilus influenza и стрептококкам, к приему может назначаться Левофлоксацин. Это лекарство относится к антибиотикам фторхинолонового ряда и не дает негативной реакции в виде дисбиоза. Левофлоксацин используется при наличии у ребенка аллергического ответа на антибиотики аминопенициллинового ряда.
Также при аллергии могут назначаться макролиды, но они менее эффективны при лечении острой формы патологии. Это Рокситромицин, Азитромицин и Кларитромицин.
Еще один препарат, который широко применяется при этой болезни, – Доксициклин. Его назначают детям старше 8 лет, т.е. ребенку в возрасте 9 лет он уже будет разрешен.
Симптоматика

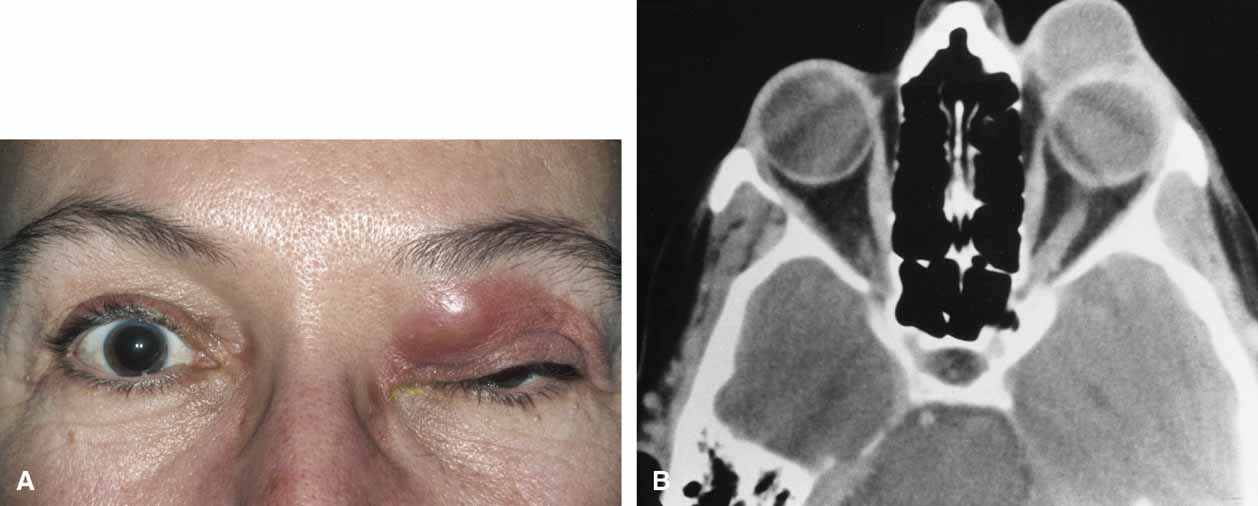
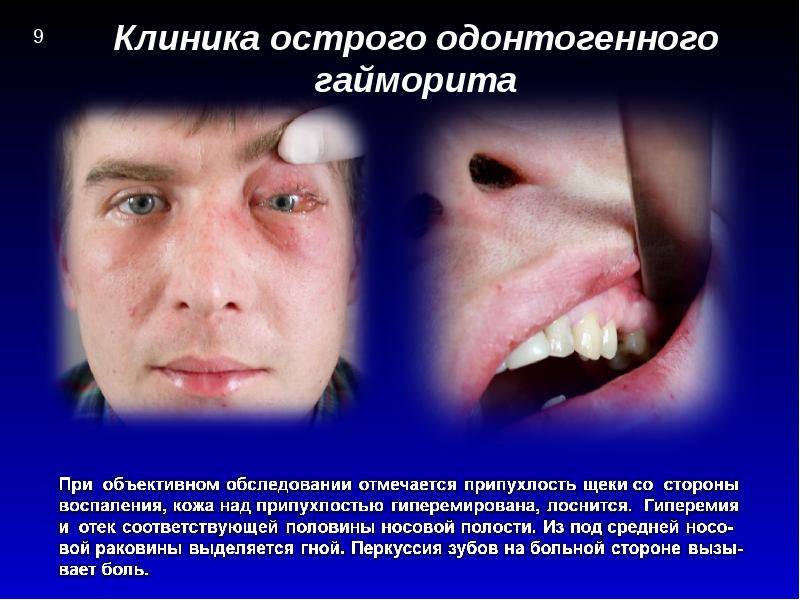
Первый и самый характерный симптом одонтогенного гайморита это болевой синдром. Локализуется в области верхних зубов и десен, а так же щек и глаз.
Усиливается в ночное время суток, когда человек принимает горизонтальное положение. Также становится интенсивнее при наклонах и жевании пищи.
Характер дискомфорта — тянущий, давящий, ноющий. Боль иррадиирует (отдает) в глаза, голову, челюсти. Возможна припухлость десен и щеки, с той стороны, с которой протекает воспаление.
Следующие симптомы развиваются по нарастающей. Наиболее часто имеет место клиническая картина:
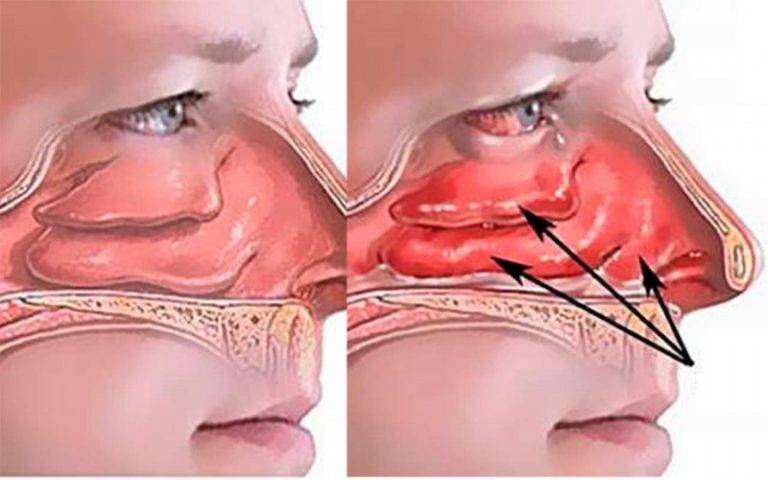
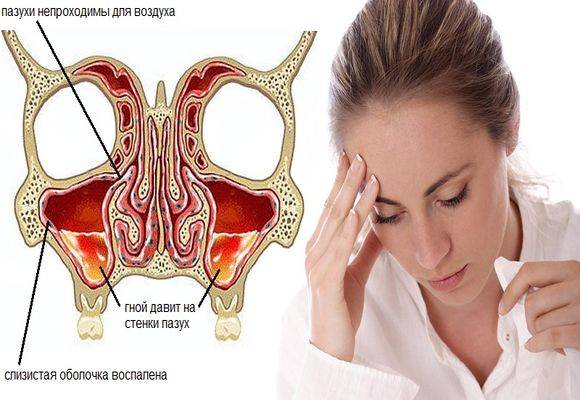
- Выделения экссудата из носа. В первые 3-5 дней слизь прозрачная. Затем она загустевает и становится гнойной, желтого цвета с резким запахом некроза (отмирания тканей).
- Чувство распирания в области переносицы. Вызывается интенсивным отеком, развитием катаральных явлений, застоем слизи в области носовых пазух. Утомляемость, снижение работоспособности до минимума.
- Гипертермия. Температура тела повышается до 38-39 градусов Цельсия при остро текущем процессе. Хроническая и подострая фазы протекают при низких показателях термометра.
- Проявления общей интоксикации организма. Это головная боль, тошнота, головокружение, разбитость, чувство ватности тела, утрата нормального аппетита. Характеризуется выделением в кровь большого количества продуктов жизнедеятельности бактерий.
- Ухудшение когнитивных функций, вплоть до кратковременных потерь памяти (в сложных случая).
Возможны и иные проявления, вроде симптомов тонзиллита, фарингита, вторичного синусита.
Диагностика
Существует несколько методов диагностики данного заболевания, и только комплексное обследование может дать точный результат.
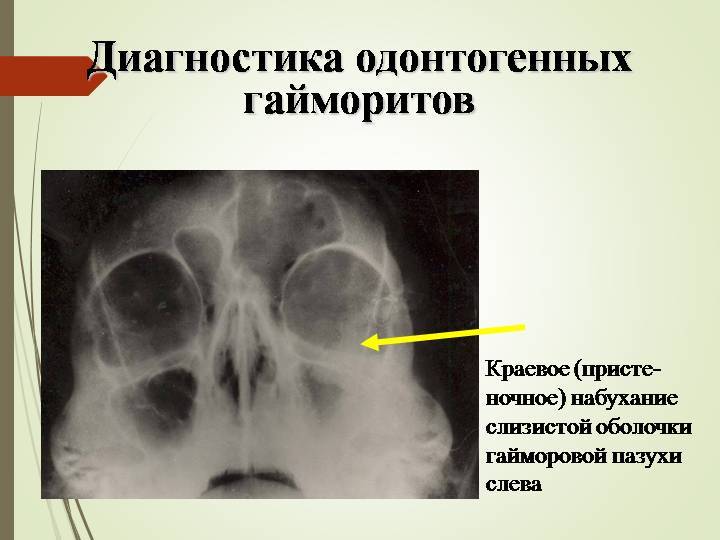
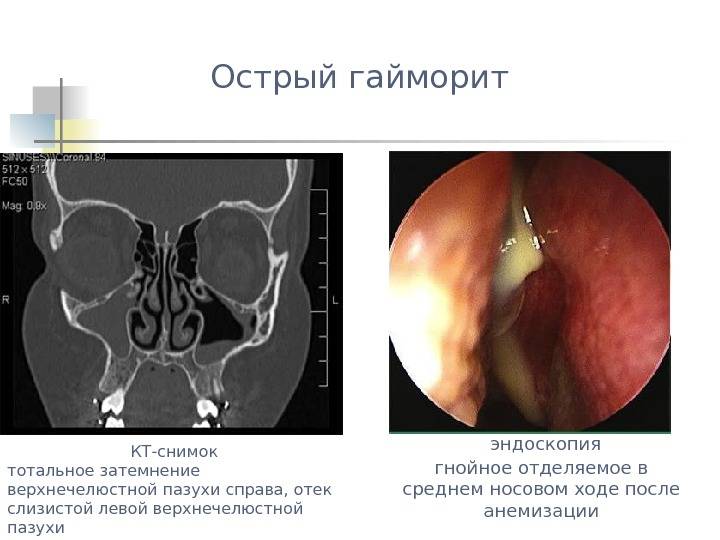
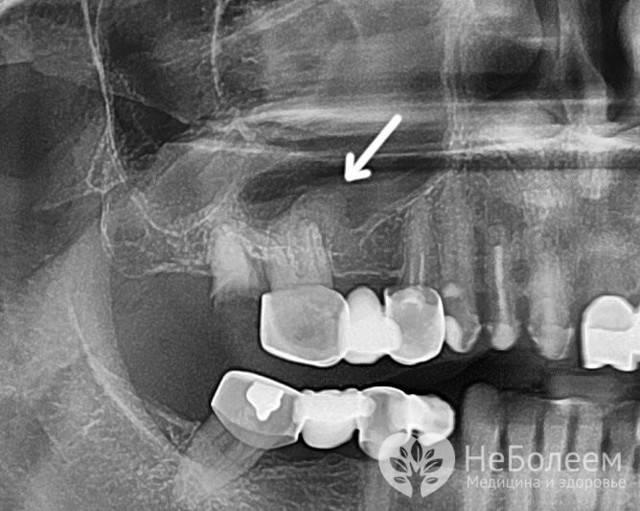
В первую очередь это — рентген-диагностика, целью которой является выявление проблемного места в ротовой полости: производится панорамный снимок всей челюсти либо точечный снимок конкретного проблемного зуба. Также возможно назначение конусно-лучевой томограммы для исследования состояния верхней десны и верхней челюсти (наличие воспалений, кист, полипов).
Компьютерная томография позволяет исследовать состояние гайморовых пазух и определить, имеется ли в них секрет, гной либо полипы.
Эндоскопия — следующий метод, что применяется в комплексном обследовании. Медицинский прибор эндоскоп диаметром 3-4 мм вводят в предварительно расширенное соустье. Если причиной гайморита могло стать недавнее удаление зуба, вместо соустья для исследования используют корневой канал. С помощью эндоскопа удается получить снимки состояния организма изнутри, и при их увеличении можно определить точный диагноз.
При подозрении на хронический гайморит следует сдать общий анализ крови — показатели СОЭ и лейкоциты будут значительно превышать норму.
Профилактика
Профилактика заключается в нескольких правилах:
- Посещать стоматолога для профилактического осмотра, а при появлении болезненности зуба – проводить его лечение.
- Следить за состоянием здоровья, принимать витамины и ИСЗ в эпидсезон.
- При появлении первых признаков гайморита обращаться за квалифицированной помощью, а не использовать «бабушкины» рецепты.
- Соблюдать гигиену полости рта, что снижает риск стоматологических проблем.
- В стадии хронизации исполнять все врачебные назначения.
Одонтогенный гайморит – тот вид патологии, который можно предупредить.
Гайморит зубной этиологии – опасное заболевание. Его опасность состоит в высокой вероятности развития осложнений, опасных для здоровья пациента. Своевременное лечение патологии исключает неблагоприятные последствия. Примечательно, что восстановительный этап при одонтогенном синусите короткий и не характеризуется специфическим лечением.
Видео по теме:
Стоматология. Одонтогенный гайморит
44:16
Одонтогенный гайморит
03:20
Одонтогенный синусит
04:17
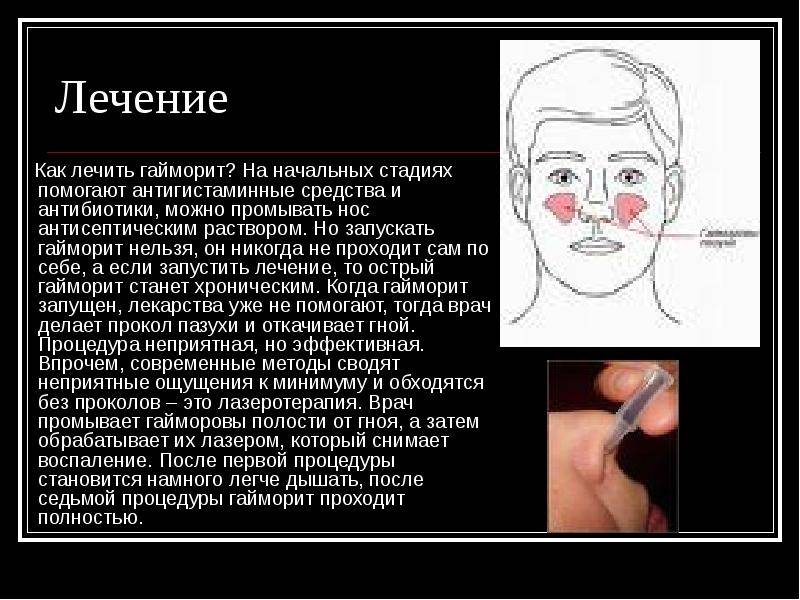
Лечение
При симптомах гайморита первое, что необходимо сделать,- это обратиться к отоларингологу (ЛОРу). Если больной курит, то следует непременно расстаться с этой привычкой хотя бы на период болезни. Также стоит воздержаться от употребления алкоголя, так как он провоцирует отёк слизистых оболочек в пазухах и ухудшает состояние.
Чтобы диагностировать гайморит, врач назначает рентгенологическое исследование пазух и сдачу анализов. После получения результатов прописывается медикаментозное лечение.
Медикаментозные средства
Медикаментозные средства включают:
- антибиотики;
- противоотёчные средства;
- спреи и капли от заложенности носа;
- антигистаминные препараты;
- обезболивающие медикаменты (при сильных болях).
- Отривин;
- Назол;
- Синупрет;
- Ринофлуимуцил.
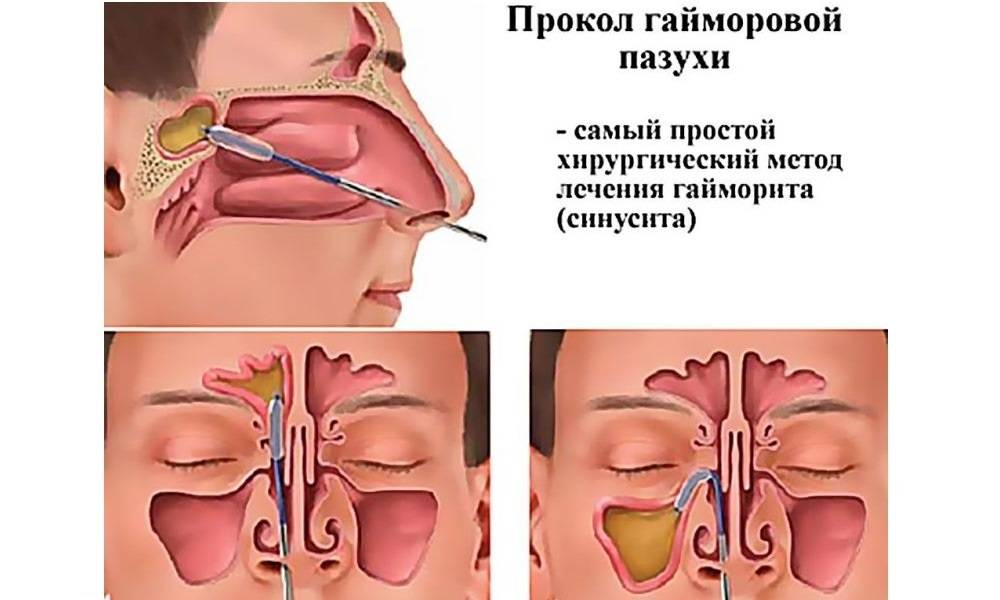
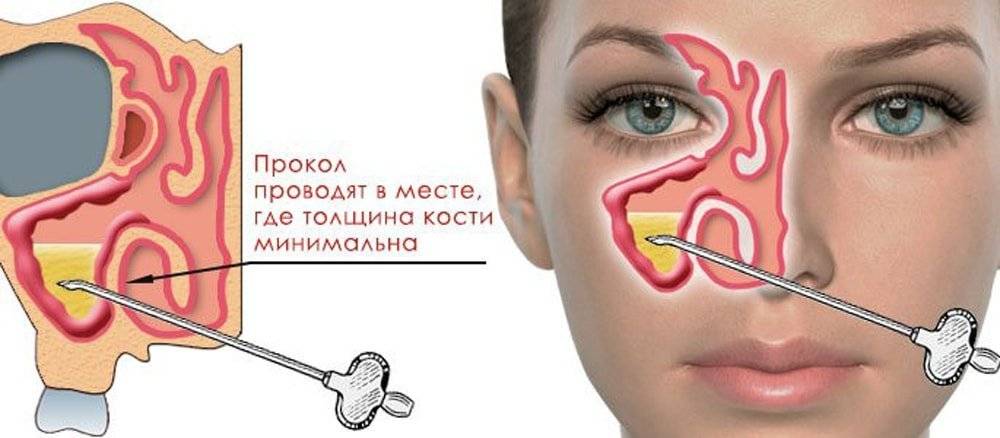
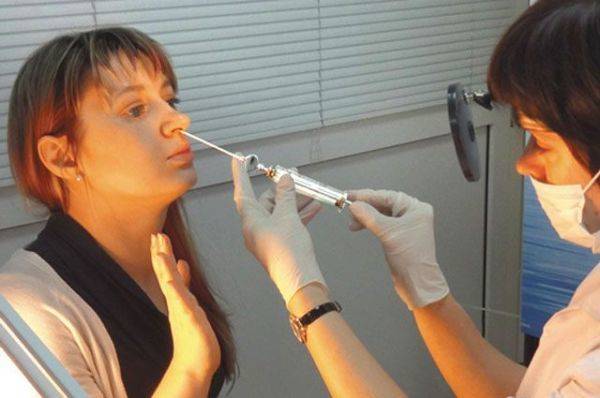
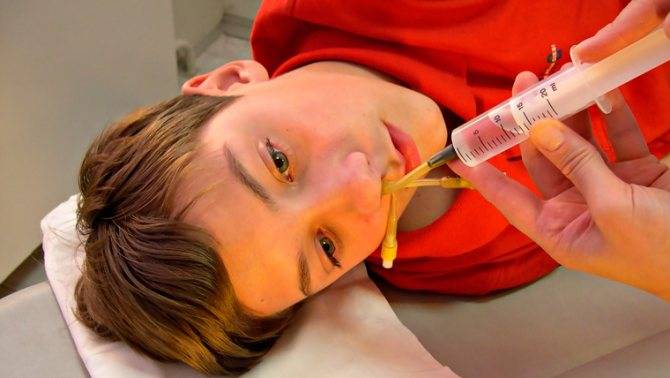
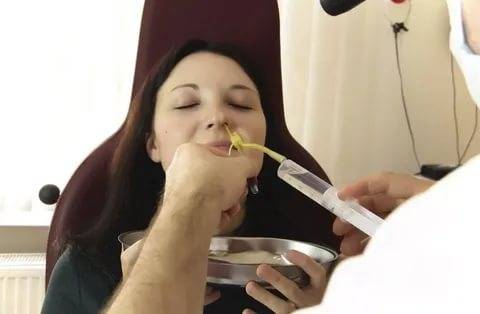
Если развилось гнойное воспаление, тогда пазухи нужно промывать методом перемещения жидкостей или же с помощью проколов. Врач обязательно должен контролировать лечение, при необходимости он назначит приём антибиотиков и других препаратов. При грамотном лечении гайморит длится не более 10-12 дней.
Если причиной воспалительного процесса стали болезнетворные микробы, то лечение гайморита не будет результативным. Наиболее эффективными антибактериальными препаратами являются:
- Цефтриаксон. Это антибиотик последнего поколения, активен по отношению к многих анаэробным и аэробным микроорганизмам. Оказывает действие с первых дней приёма, а ожидаемый эффект появляется уже через 2 дня после начала лечения.
- Аугментин. Данный антибиотик третьего поколения оказывает бактерицидное действие, может использоваться в лечении гайморита у взрослых и детей. Нужно лишь чётко соблюдать разрешённые дозировки.
- Сумамед. Этот мощный антибактериальный лекарственный препарат максимум за 5 дней избавит больного от всех симптомов гайморита.
- Макропен. Данное лекарство быстро проникает в кровь и начинает оказывать положительное действие уже через 20 минут после употребления. Средство назначают даже аллергикам, так как оно относится к гипоаллергенным препаратам.
- Синупрет. Препарат растительного происхождения. Может использоваться исключительно в составе комплексной терапии.
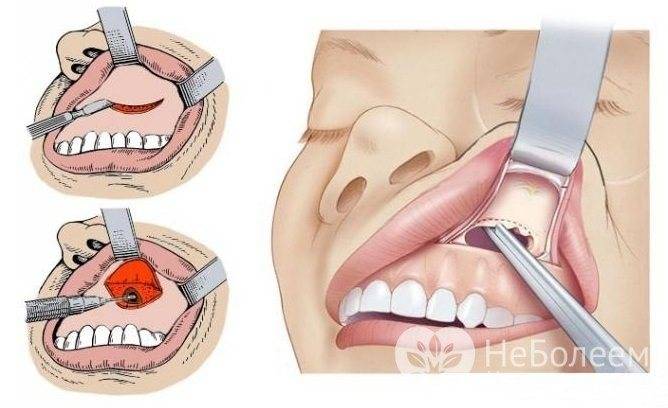
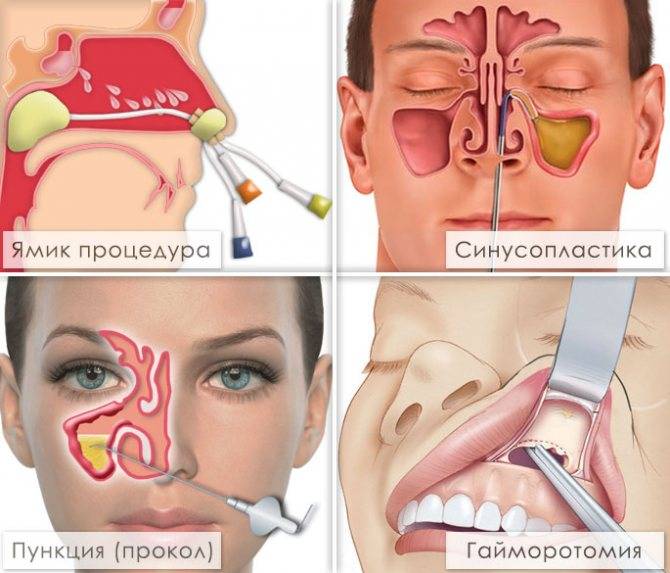
При хроническом воспалении слизистой оболочки гайморовых пазух необходима операция – гайморотомия. Цель хирургического вмешательства – санация, то есть очистка пазухи. Из неё могут быть удалены инородные тела, грибковые колонии или полипы. При необходимости хирург расширит естественное соустье или наложит искусственное соустье для улучшения дренажа в полости пазухи.
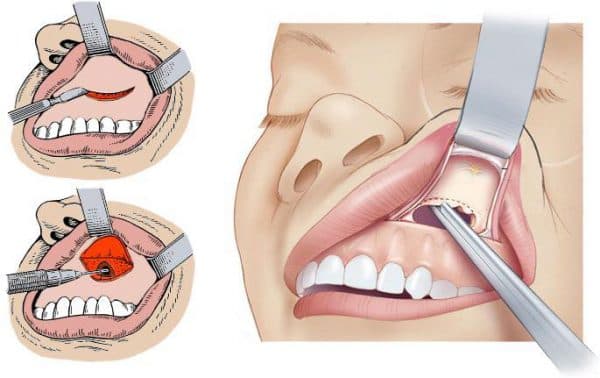
Гайморотомия
Методик хирургического лечения немало, могут быть использованы как традиционные, так и новаторские (эндоскопические) техники. Восстановительный период после таких операций короткий. Осложнения возникают очень редко. Эффективность хирургического лечения составляет 95-100%.
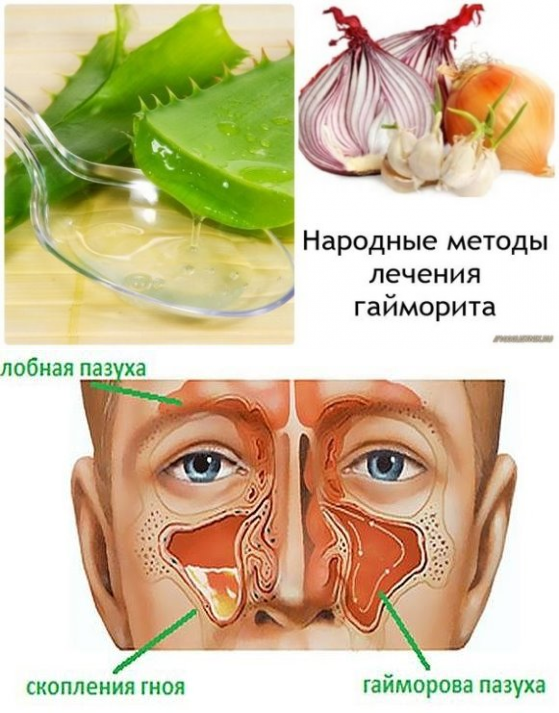
Лечение народными средствами
Для лечения воспаления гайморовых пазух применяют и народные средства.
Хороший эффект даёт настойка прополиса. В кастрюле вскипятите воду, затем влейте в неё пол чайной ложки 30%-ной настойки прополиса (спиртовой). Дышите над кастрюлей с паром, накрывшись полотенцем.

Приведём ещё несколько «бабушкиных» рецептов от гайморита:
- Смешайте в равных долях мёд, сок алоэ и траву чистотела. Полученную смесь закапывайте в каждую ноздрю по 5-10 капель 3-5 раз в день.
- При остром и хроническом гайморите полезно закапывать облепиховое масло или масло шиповника в нос 6-8 раз в день.
- Смешайте следующие растения: эвкалипт шаровидный, зверобой обыкновенный, лаванду, шалфей лекарственный, ромашку (по 2 столовых ложки), череду и тысячелистник (по 1 столовой ложке). Смесь залейте двумя литрами кипятка. Отвар принимайте по сто граммов 6 раз в течение дня. Вечером проводите процедуры ингаляций над этим отваром 4-6 раз, делая промежутки в 1 час.
- Избавиться от головных болей при гайморите поможет сок цикламена. Лягте на спину, закапайте по 2 капли сока в обе ноздри. Через 5 минут появляется реакция: больной начинает чихать и кашлять, чувствует при этом сильный жар, потеет. После процедуры в течение суток из носа идёт жёлто-зеленый густой гной, который и является причиной головных болей. В результате улучшается сон, и болезнь постепенно отступает.
Лечение гайморита медикаментами
Лечить гайморит нужно незамедлительно. Необходимо придерживаться и некоторых общих правил:
- Прекращение курения.
- Приём комплекса микроэлементов и витаминов при гайморите.
- Обильное тёплое питьё.
- Диета. Следует исключить всю жареную, сладкую и содержащую крахмал пищу.
- В помещении необходимо поддерживать увлажнённый свежий воздух.
При остром течении заболевания лечение проводится консервативно для выведения содержимого из пазух. По назначению врача применяются следующие препараты:
- Жаропонижающие — аспирин и амидопирин применяются при повышенной температуре тела.
- Разжижающие (муколитики) назначаются средства Ринофлуимуцил, Эреспал, Синуфорте, если выделения сильновязкие.
- Препараты антигистаминные — Цетрин, Зиртек, Эриус приписываются больному при сильной интоксикации и отёке либо при аллергии.
- Антибиотики системные — при затянувшейся болезни в виде внутримышечных инъекций или таблеток.
- Антибиотики местнодействующие — в виде капель и спреев — Полидекса, Биопарокс, Изофра.
- Растворы антисептические для промывания носа — Фурацилин, Декаметоксин, Хлоргексидин.
- Препараты сосудосуживающие для снятия отёка — Оксиметазолин, Називин, Галазолин.
Лёгкую степень заболевания лечат следующими способами:
- При необходимости назначают жаропонижающие, антигистаминные и разжижающие препараты.
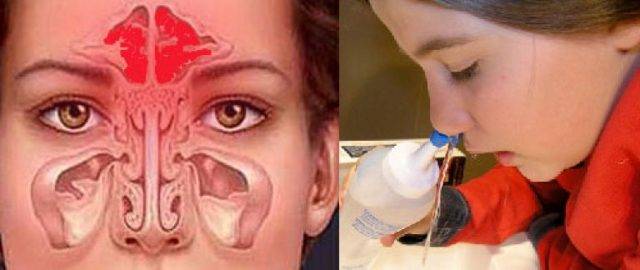
- Промывания носа в больничных или домашних условиях.
- Физиопроцедуры.
- При бактериальной инфекции назначаются антибиотики местного действия.
- Капли от гайморита должны приниматься не более трёх суток.
Среднюю и тяжёлую степень заболевания лечат такими же методами, только ещё добавляется врачом курс антибиотиков системного действия.
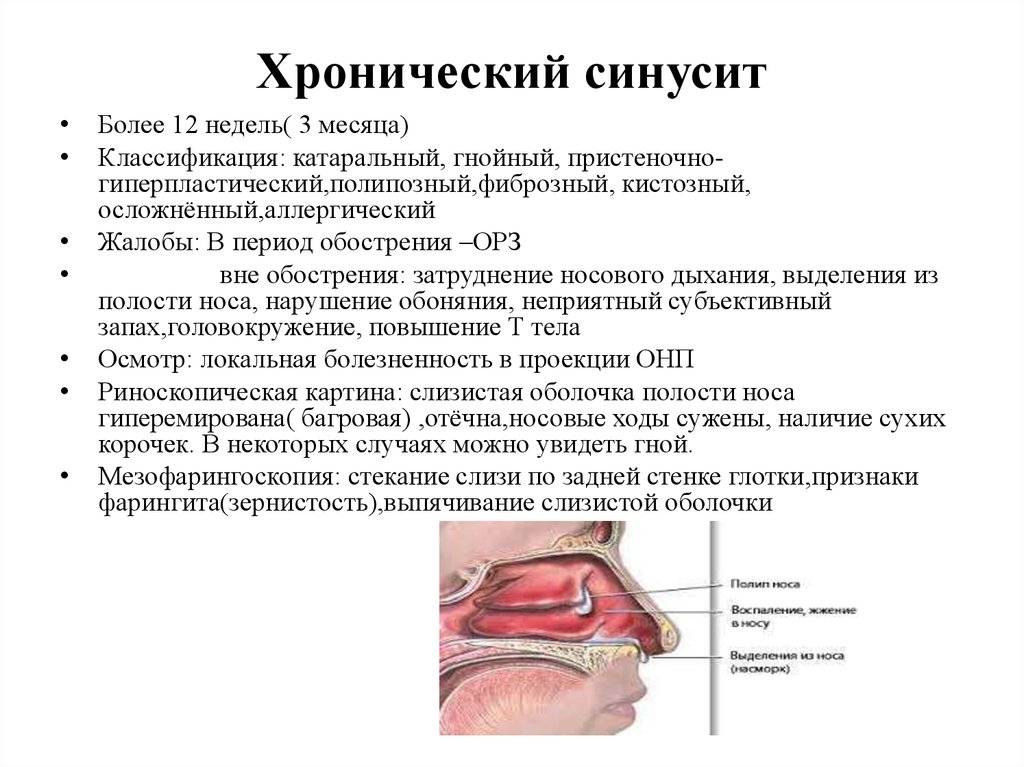
Лечение хронического гайморита
В периоды ремиссии назначается такой курс лечения:
- Регулярные промывания носа с применением солевого раствора и минеральной воды.
- При отсутствии осложнений назначается физиопроцедуры.
- По назначению врача при необходимости назначаются в малых дозах антибиотики системного действия.
- При гайморите аллергическом нужно исключить контакт с аллергеном.
- При гайморите одонтогенном следует своевременно лечить зубы.
- Если носовая перегородка повреждена, то следует проводить пластическую операцию.
При обострении применяется следующая терапия:
- Недельный курс антибиотиков местного действия.
- Для разжижения и ускорения выведения слизи назначаются муколитики.
- По назначению врача при гнойном гайморите применяются системные антибиотики в виде таблеток или инъекций.
- Лечение хирургическое — прокол и промывание антисептиками пазух, а также введение антибиотиков.
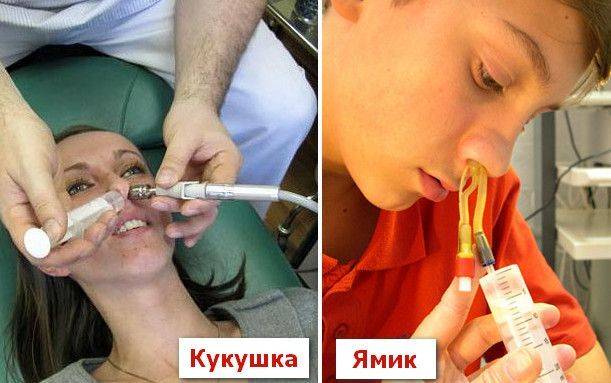
- Ямик катетер — без прокола позволяет избавиться от гнойного содержимого гайморовых пазух. Это один из самых эффективных методов лечения заболевания.
Антибиотики
Они применяются только при бактериальной инфекции. Назначаются только специалистом исходя из результатов выявления возбудителя. Применяются такие препараты, как тетрациклины, макролиды, фторхинолоны, цефалоспорины, пенициллины.
Самыми эффективными являются:
- Эритромицин.
- Азитромицин.
- Цефуроксим.
- Цефиксим.
- Клавуланат/амоксициллин.
- Левофлоксацин.
Вместе с антибиотиками системными используют и местные. Их очень удобно применять в виде спреев. Самыми эффективными являются такие медикаменты:
- Изофра.
- Биопарокс.
- Полидекса.
Капли в нос
Самыми популярными являются сосудосуживающие капли (Длянос, Галазолин и прочие). Но они болезнь не лечат, а только временно облегчают дыхание. Опасность капель состоит в том, что сужение сосудов постоянное может привести к обратному действию. Простой насморк может перейти в гайморит. Именно по этой причине можно эти капли применять не более 5 дней в случае крайней необходимости.
В лечении каплями главное — не допустить застоя и вовремя отвести гной и слизь. Для этих целей имеются специально разработанные капли:
- Полидекс. Его основой является антибиотик неомицин. Он имеет сосудосуживающее, противоотёчное, противовоспалительное и антибактериальное действие.
- Синуфорте. Это средство натуральное, основанное на дикорастущем цикламене. Это одно из самых эффективных средств. Оно стимулирует повышенное выделение слизи, вместе с которой происходит выведение из пазух микробов.
https://youtube.com/watch?v=LsREVL0GU-w
Лечение одонтогенного гайморита
Врач определяет, как лечить данное заболевание, исходя из состояния пациента. Выбор терапии определяется причиной возникновения заболевания.
После постановки диагноза одонтогенный гайморит, лечение в большинстве случаев производится лекарственными средствами. Назначаются следующие препараты:
- Противовоспалительные нестероидного происхождения. Применяются для снятия местного и генерализованного воспаления.
- Противовоспалительные кортикостероидные препараты (Дексаметазон). Используются при неэффективности средств из первой группы.
- Сосудосуживающие препараты в форме назальных капель. Применяются для лечения насморка и купирования основных признаков гайморита.
- Антибактериальные средства. Назначаются в большинстве случаев. Используются для борьбы с патогенной флорой и вирусами.
- Бактериофаги. Назначаются в случае устойчивости организма больного к антибиотикам (либо при наличии противопоказаний).
Практически всем пациентам назначаются антибиотики, подбираемые в индивидуальном порядке. Лечение у стоматолога назначается в случае, если причиной воспаления послужили проблемы с зубами. При необходимости производится удаление пораженных зубов, не подлежащих восстановлению. Устраняется кариес и другие стоматологические нарушения. Закрывается перфорация между дном пазухи и лункой удаленного зуба.
Профилактика заболевания

Предупредить развитие воспалительного процесса в придаточных пазухах носа можно, соблюдая следующие правила:
- Беречься от переохлаждения.
- Одеваться по сезону, ежедневно пребывать на свежем воздухе.
- Заниматься спортом.
- Полноценно питаться.
- Отказаться от курения сигарет.
- Впериод эпидемии вирусных заболеваний реже находиться в местах большого скопления людей.
- Соблюдать правила гигиены и режим дня.
- Своевременно проводить вакцинацию против гриппа.
Целью профилактических мероприятий является укрепление защитных сил организма.
Повысить шансы на выздоровление при попадании инфекции в организм помогут такие профилактические мероприятия:
- Своевременное и полноценное лечение вирусных заболеваний.
- Обеспечение свободного носового дыхания.
- Ликвидация дефектов носовой перегородки.
- Не допущение сенсибилизации организма аллергенами в быту и на работе.
Лицам, страдающим повышенной чувствительностью к каким-либо веществам, необходимо знать, по каким признакам можно отличить гайморит от аллергии. Своевременное обращение за помощью поможет избежать осложнений.
Придаточные пазухи носа обеспечивают полноценное дыхание и оксигенацию крови, предупреждая развитие заболеваний и обострение хронических процессов.
При длительном ограничении носового дыхания необходимо пройти полное обследование с целью выявления причин патологических изменений и их устранения.
Профилактические меры, не допускающие развития синуситов у детей, заключаются в следующем:
- Регулярное пребывание детей на свежем воздухе.
- Обеспечение гигиенического режима в местах проживания.
- Соблюдение ребенком режима питания, сна и бодрствования.
- Проведение закаливающих процедур.
- Не допускать пребывания детей среди курильщиков сигарет.
Избежать заболевания поможет санация очагов инфекции, удаление аденоидов, полипов, лечение кариозных зубов.
Необходимо правильно применять лекарственные средства, назальные капли, витамины. Научить ребенка избегать чрезмерного, интенсивного очищения носа от скопившейся слизи. Доводить назначенный курс лечения вирусных инфекций до конца под наблюдением врача.
Обеспечение свободного носового дыхания и достаточного уровня иммунитета поможет легко перенести вирусные заболевания и сохранит здоровье.