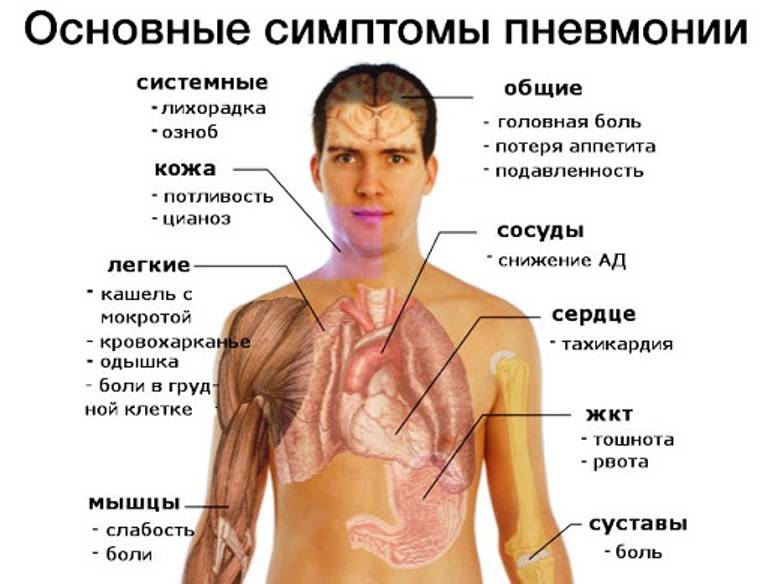
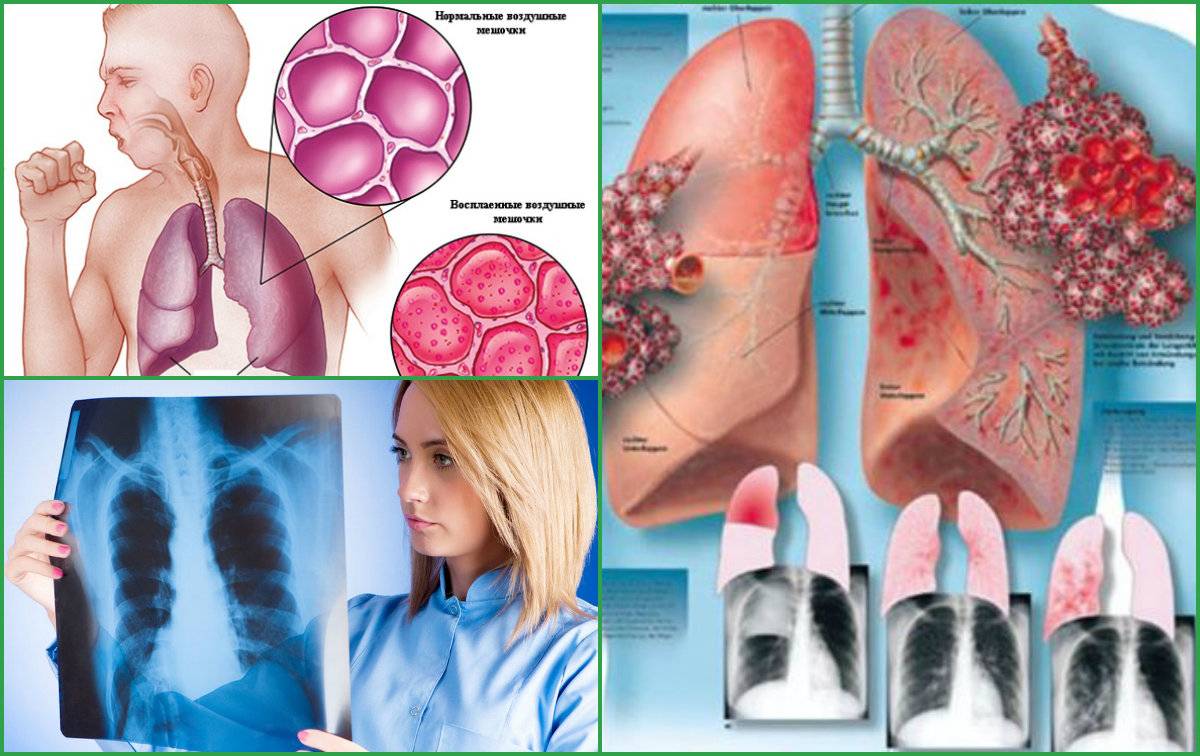
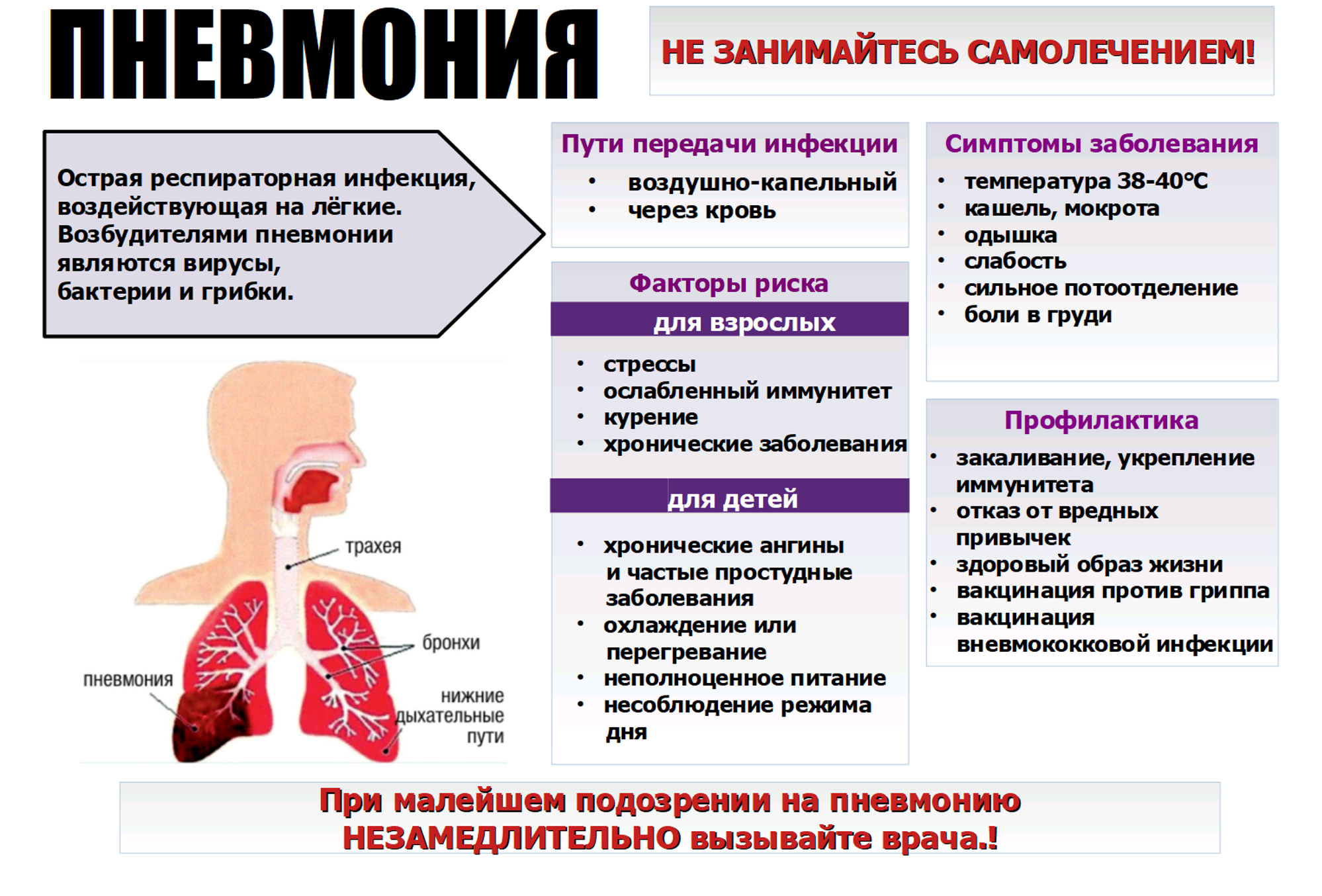
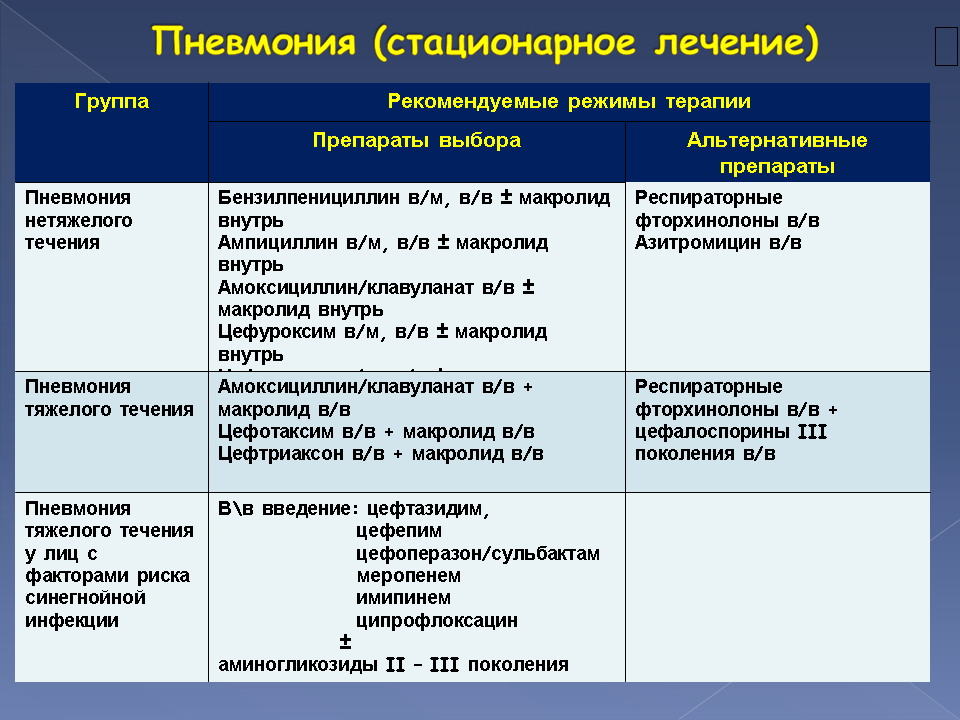
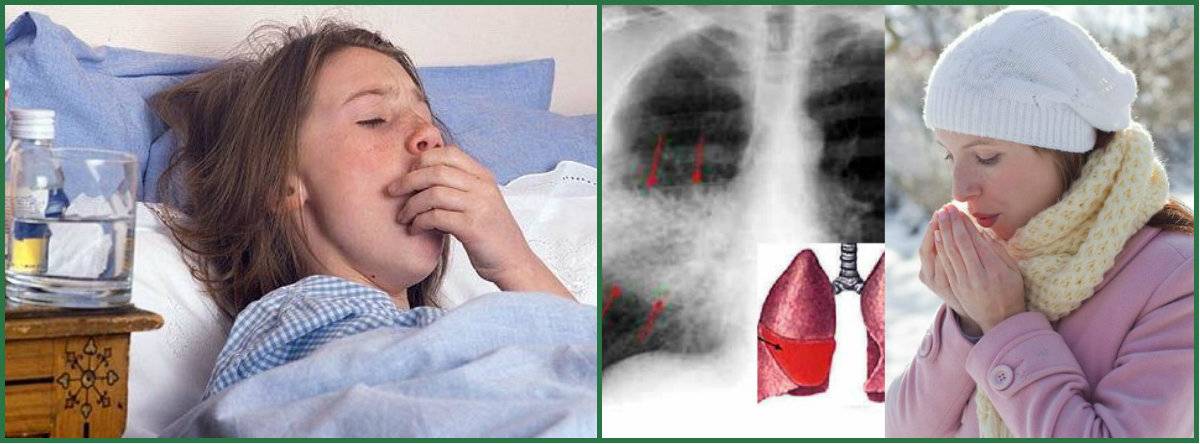
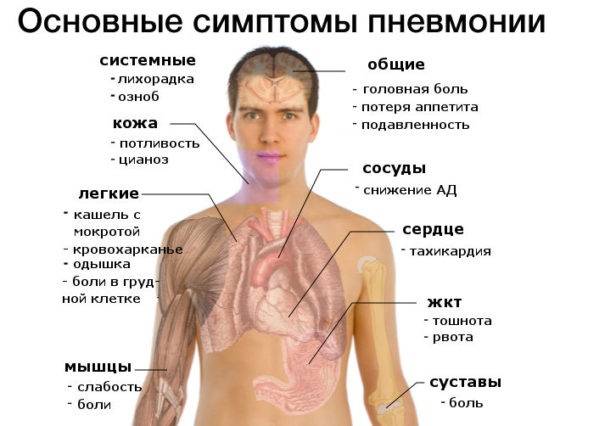
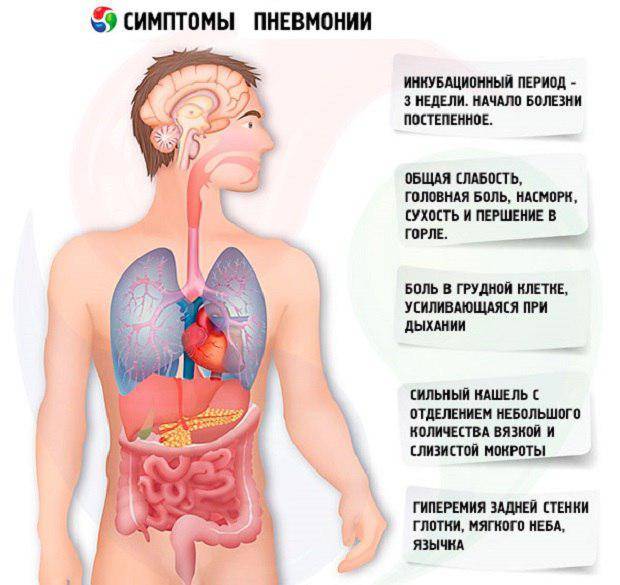
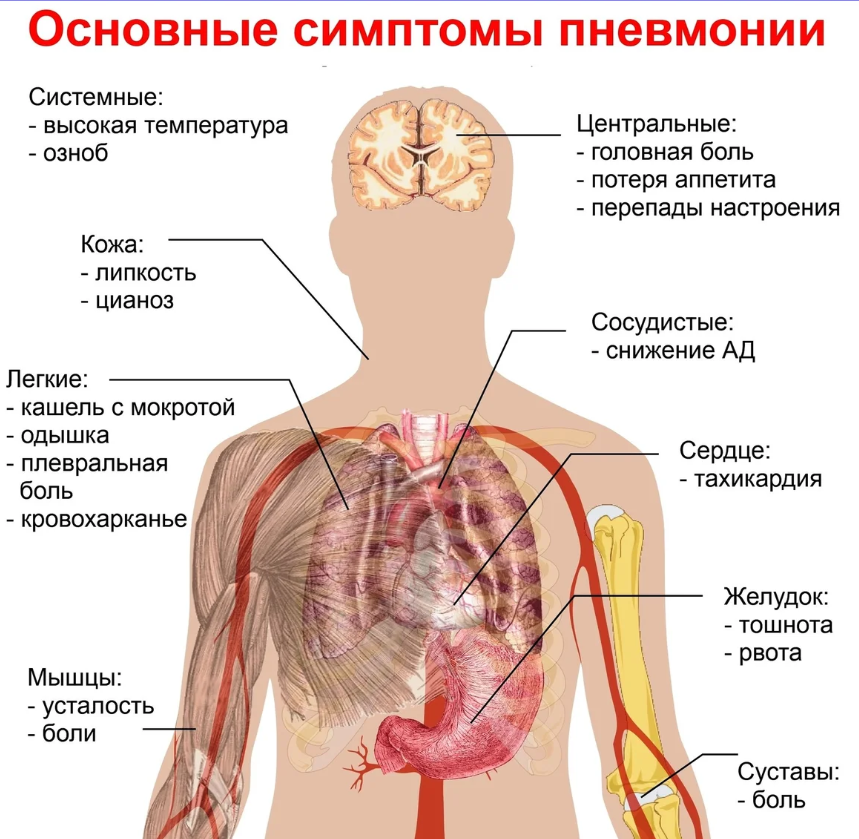
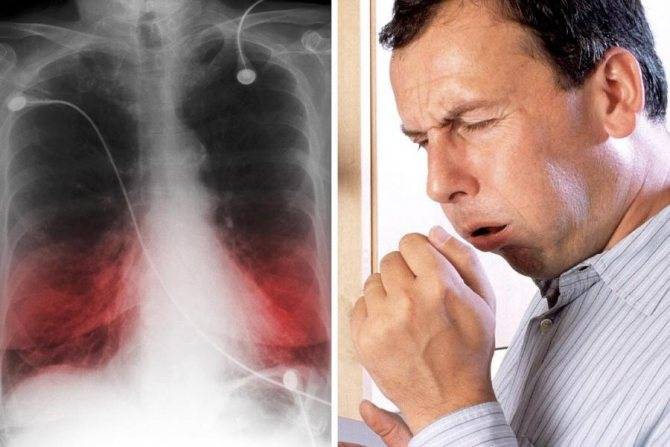
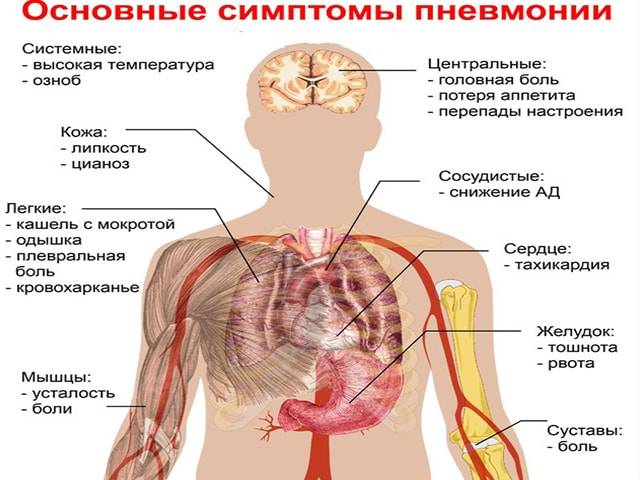
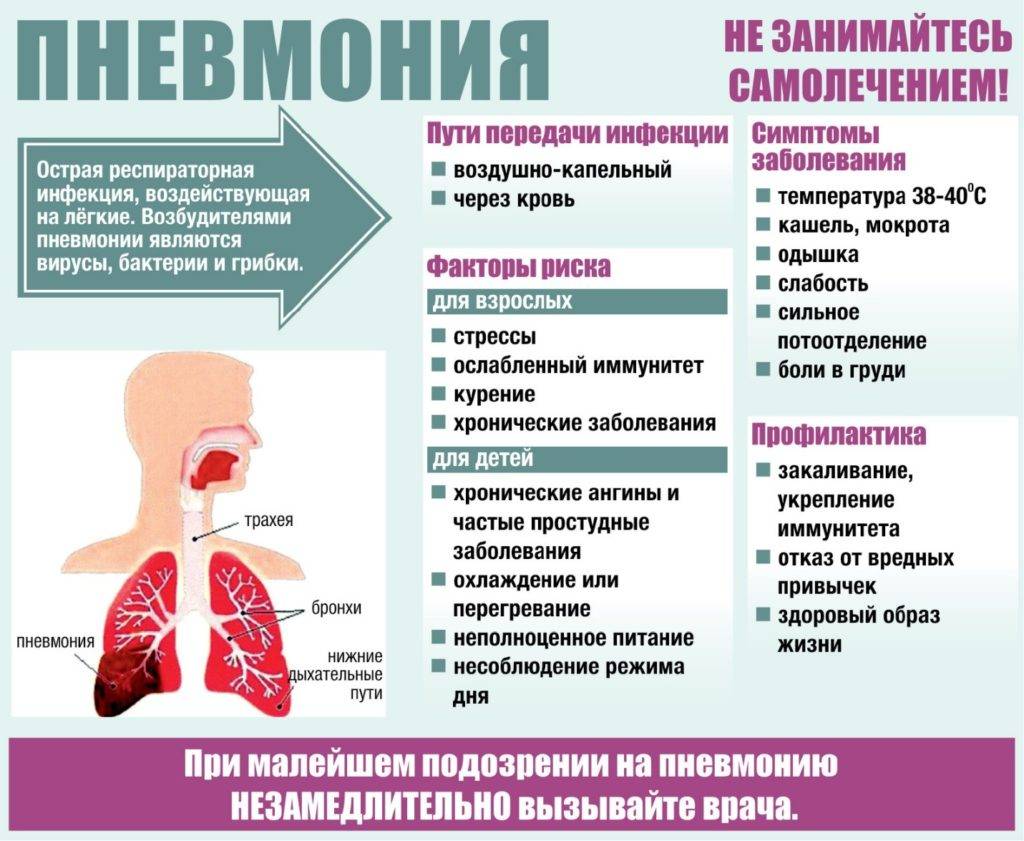
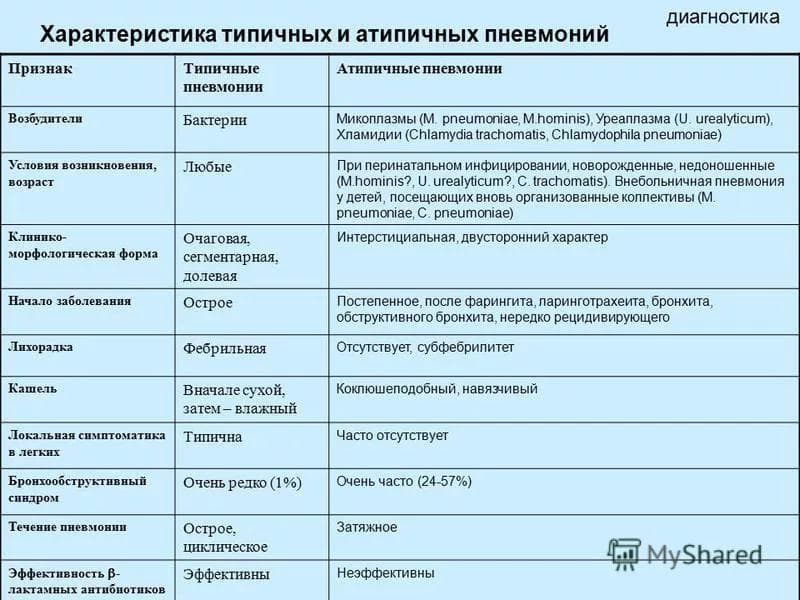
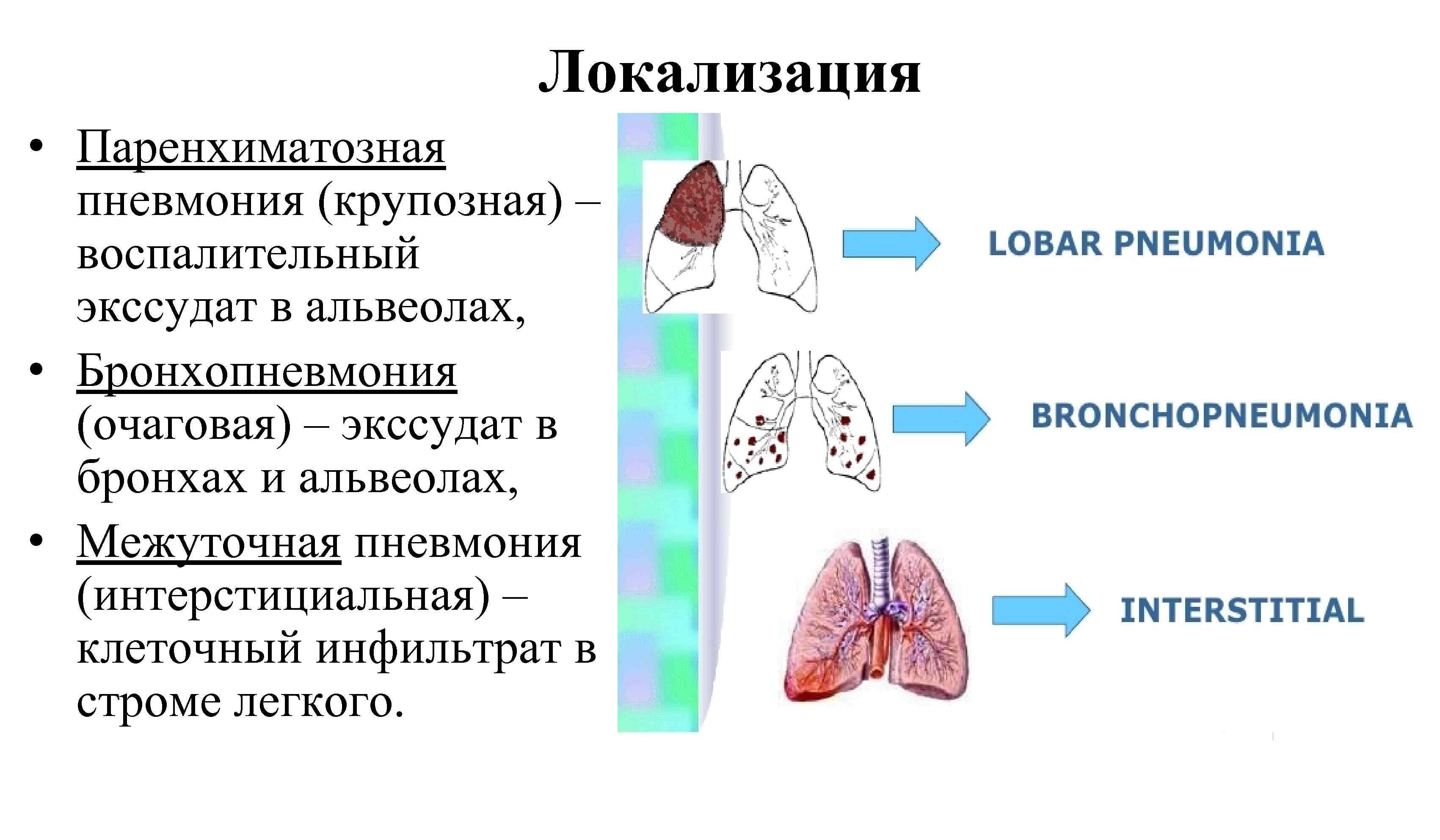
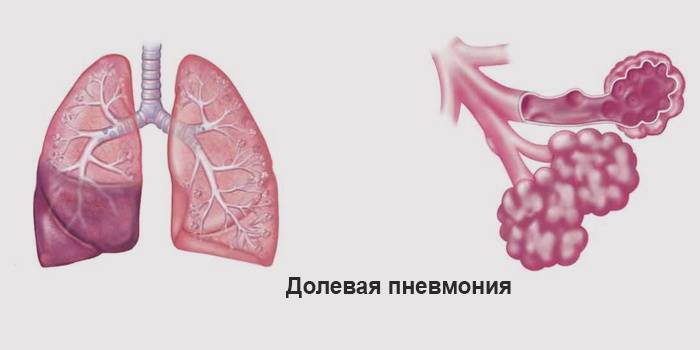
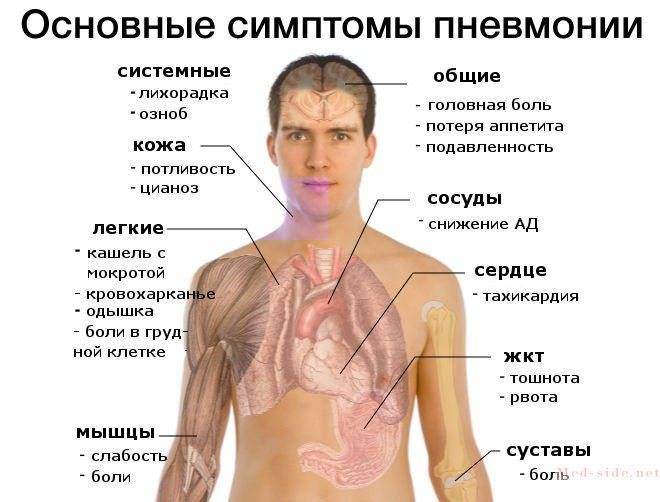
Симптомы
Заболевание развивается достаточно быстро и остро. Одним из первых его симптомов является гипертермия до высоких показателей. Однако такое развитие недуга возникает не всегда.
Также не исключен продромальный период, при развитии которого у больного может возникнуть такое состояние:
- Головная боль.
- Расстройства со стороны ЖКТ (в виде диареи или запора).
- Общая слабость.
- Отсутствие аппетита.
По мере прогрессирования патологии возможно появление дополнительных симптомов:
- Кашель. На ранней стадии недуга он является малопродуктивным, однако на третий день заболевания он, как правило, становится влажным. У пациента во время кашля выделяется густая мокрота. На начальном этапе она пенистая, белого цвета, но с течением недуга постепенно меняет цвет из-за наличия в ней примесей крови и становится «ржавой».
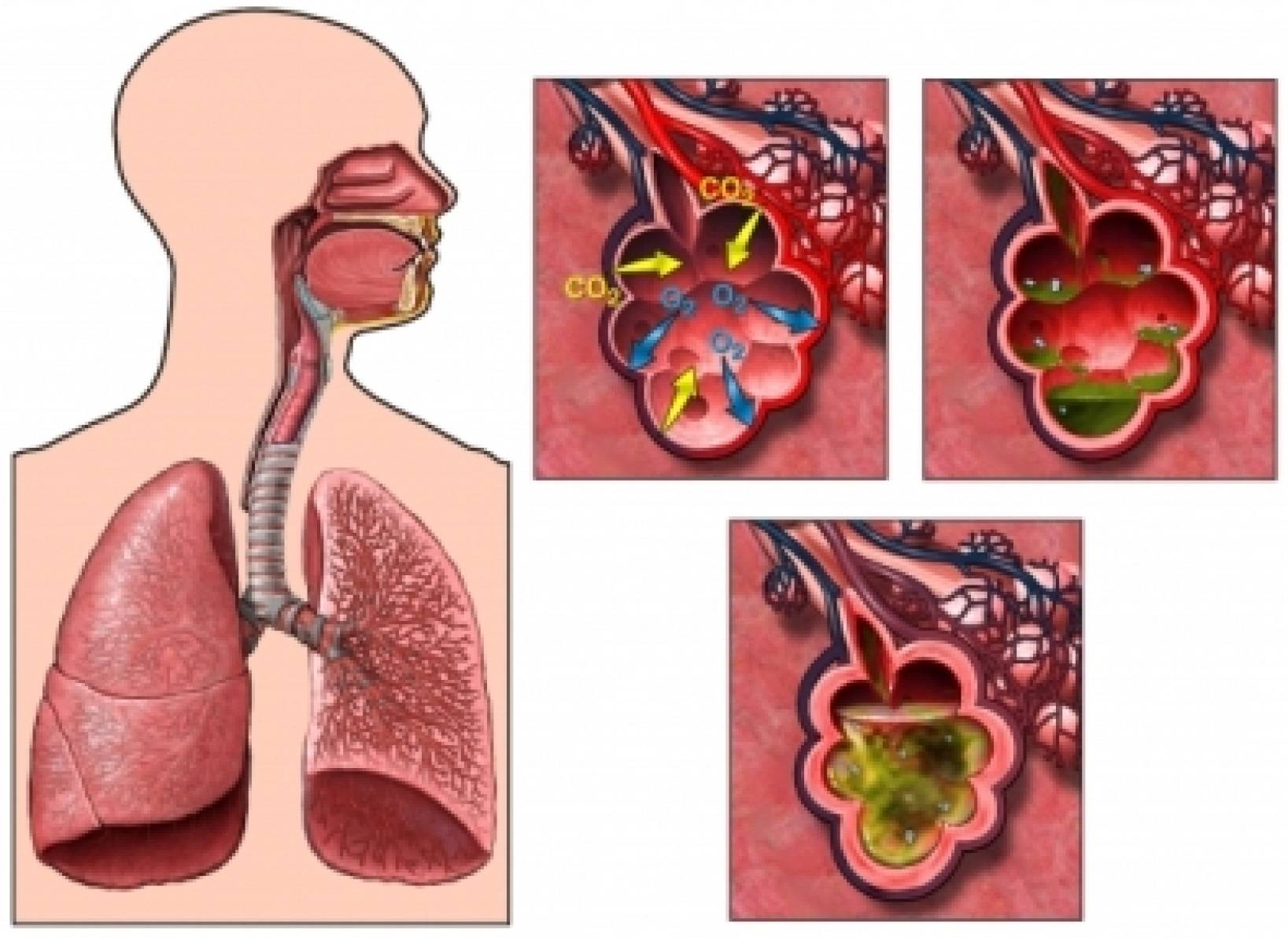
- Цианоз. Данный симптом возникает вследствие нарушения процесса газообмена. В ткани организма перестает поступать в достаточной степени кислород. У больного отмечается цианоз губ, носогубного треугольника, пальцев рук, кожный покров становится горячий и сухой.
- Боль в боку. Проявляется со стороны поражения легкого и имеет колющий или острый характер различной степени интенсивности. Болезненный симптом может отдавать в живот либо плечо. Как правило, такой симптом исчезает на третьи сутки. В случае, если болевой синдром сохраняется несколько дольше, это может указывать на развитие у больного эмпиема плевры.
- Одышка. У пациента затруднен вдох, частота дыхательных движений составляет 25-50 в минуту, а пораженная половина грудной клетки значительно отстает в процессе дыхания.
Клиническая картина
Особенностью этого заболевания является то, что при нём почти никогда не бывает ярких симптомов. Многие из больных совершенно не догадываются о том, что на фоне респираторного заболевания у них развилось очаговое воспаление лёгких. насторожить должен повторный подъём температуры в период выздоровления, а также сильный кашель. Если наблюдается такое состояние, то необходимо срочно обращаться к врачу. Чтобы поставить правильно диагноз, врач обычно направляет больного на рентгеновский снимок. Больной должен понимать, что если лечение не начать своевременно, то могут быть серьёзные осложнения, которые значительно ухудшат прогноз болезни.
Симптоматика вялотекущей пневмонии у взрослых и детей немного отличается. У детей, особенно младшего возраста, такое заболевание протекает вяло и очень напоминает простуду. Поэтому однозначно сказать, что у малыша началась пневмония просто невозможно.
Обратить внимание нужно на такие характерные признаки вялотекущей пневмонии как повышение температуры ближе к ночи. Обычно у детей отметка не превышает 38 градусов
Кроме этого, могут наблюдаться такие симптомы:
- боль в горле;
- сильный кашель и насморк;
- слабость;
- одышка, которая возникает даже в состоянии покоя.
У деток такая форма болезни возникает на фоне выздоровления. На фоне ослабленного иммунитета повторное заболевание может спровоцировать различные осложнения, которые лечить будет сложно. Если диагноз поставлен своевременно и верно, то лечение этой формы воспаления лёгких не займёт больше двух недель.
У взрослого человека болезнь может начинаться очень остро. Температура в этом случае может повыситься до 39 градусов и выше. Помимо этого, возникают другие признаки этого заболевания:
- Сухой кашель, с небольшим количеством отделяемой мокроты.
- Лихорадка.
- Сильная потливость и слабость.
- Одышка.
- Тахикардия.
- Учащение дыхания.
Степень выраженности всех симптомов зависит от состояния иммунитета и общего здоровья человека. Ослабленные люди болеют тяжелее и выздоравливают медленнее.
В зависимости от локализации воспалительного процесса, могут наблюдаться изменения в голосе. Если очаг расположен в средней части, то тембр голоса меняется. Если затронута верхушка лёгкого, то обязательно появится хрипота в голосе. При поражении других участков лёгкого изменения не наблюдаются.
Особенности пневмоний у детей
Верхние дыхательные пути ребенка не достаточно развиты: они не могут «удержать» вирусы, которые быстро опускаются в бронхи и легкие. Банальный насморк и небольшое покашливание могут привести в дальнейшем к развитию трахеита, бронхита и даже пневмонии. Именно поэтому необходимо как можно скорее ликвидировать инфекцию в детском организме и снять воспаление. В домашних условиях можно сделать ребенку массаж, растереть грудь и спину, дать свежеприготовленный отвар лекарственных трав или травяной чай.
Классификация воспаления легких у детей по этиологии:
- Возбудителями пневмонии у новорожденных детей обычно являются бета-гемолитический стрептококк группы В, грамотрицательные палочки, цитомегаловирус и патогенные листерии.
- У детей от 3 недель до 3 месяцев — вирусы гриппа, РСВ, пневмококк, золотистый стафилококк, бордетелла, хламидия.
- У детей от 3 месяцев до 4 лет — стрептококки группы А, пневмококки, вирус гриппа, аденовирус, РСВ, микоплазма.
- У детей от 4 лет до 15 лет — пневмококки, микоплазмы, хламидии.
Пневмонии, вызванные стафилококком, пневмококком, клебсиеллой и синегнойной палочкой, наиболее опасные для новорожденных и грудничков.
Симптомы пневмонии у детей во многом схожи с клиническими проявлениями заболевания у взрослых
Одышка и частота дыхания — основные признаки воспаления легких, на которые необходимо обратить особое внимание при осмотре больного ребенка. Одышка на фоне ОРВИ и частота дыхательных движений более 40 в минуту — симптомы, угрожающие жизни ребенка
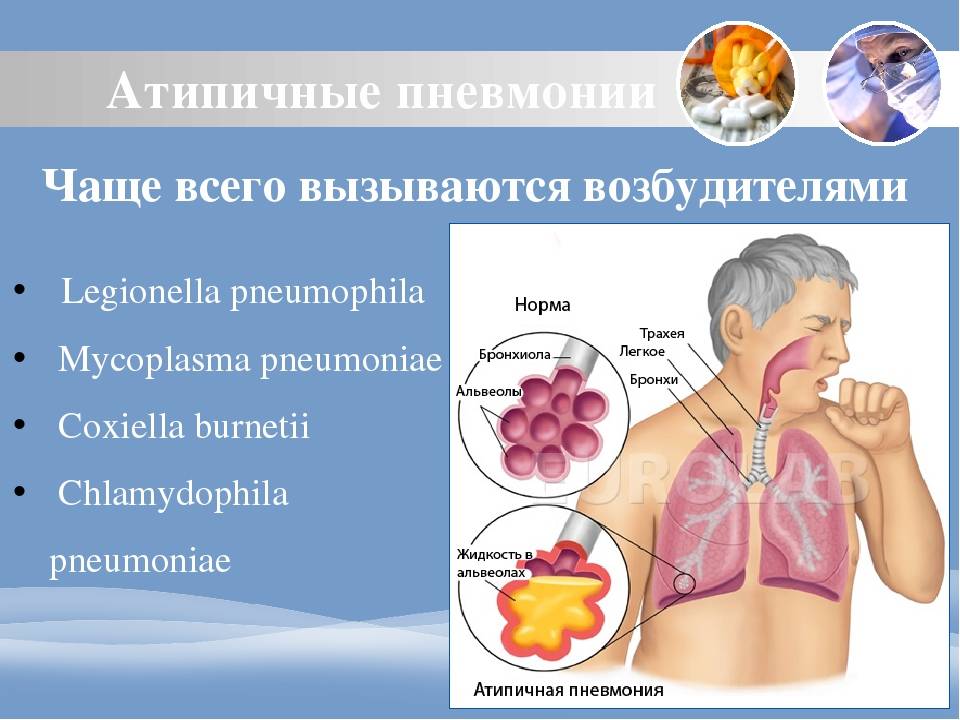
Среди детей наиболее распространены пневмонии, вызванные «атипичными» возбудителями — микоплазмами, хламидиями и легионеллами. Лечение таких заболеваний следует проводить антибиотиками из группы макролидов.
Детей, больных пневмонией, следует лечить только в условиях стационара, чтобы избежать таких опасных осложнений, как острая дыхательная и сердечно-сосудистая недостаточность.
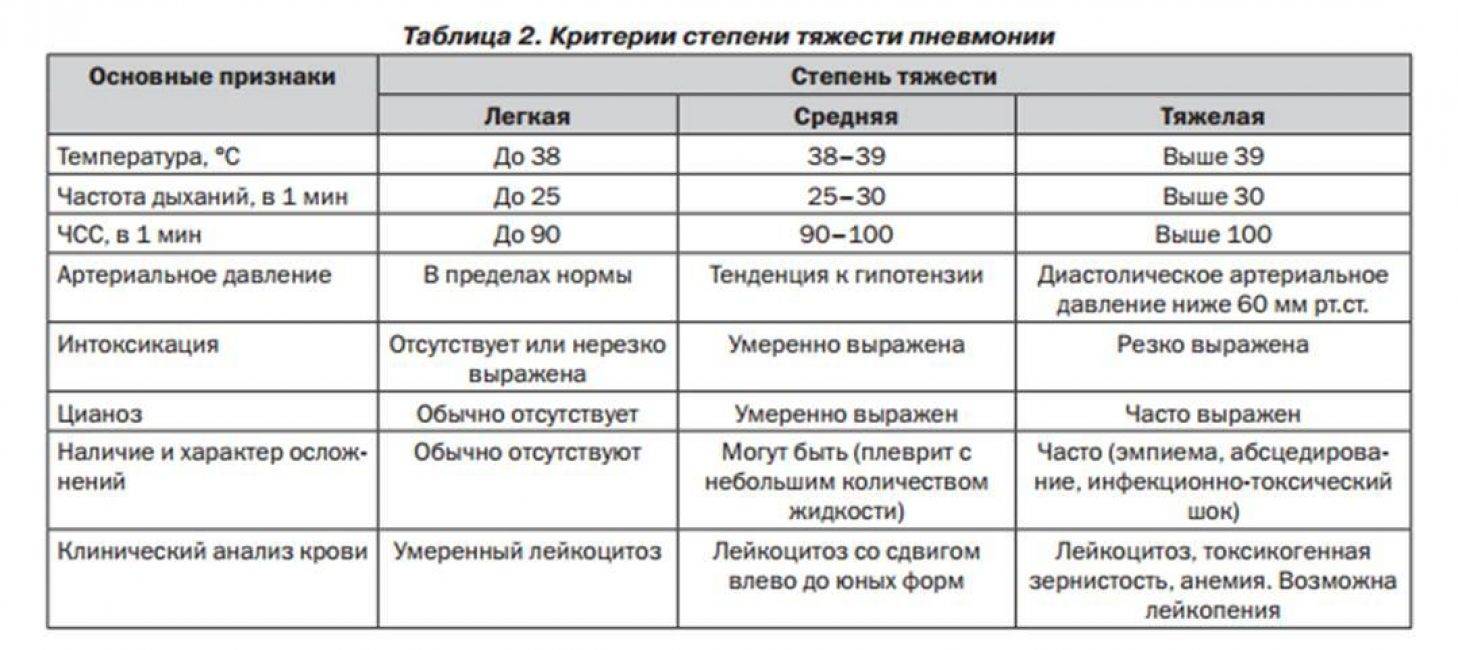
Степени тяжести
- Для пневмонии легкой степени характерен слабовыраженный интоксикационный синдром, субфебрильная температура, одышка после физической нагрузки. Рентгенологические признаки – небольшой очаг воспаления.
- При средней степени появляются симптомы интоксикации — лихорадка, озноб, слабость, разбитость, раздражительность, понижение артериального давления, тахипноэ, одышка в покое. На рентгенограмме отчетливо видна инфильтрация легких.
- Тяжелая степень воспаления легких проявляется выраженными признаками интоксикации, лихорадкой, нарушением сознания, резким падением артериального давления, появлением признаков дыхательной недостаточности, развитием осложнений.
Как начинается пневмония у взрослых
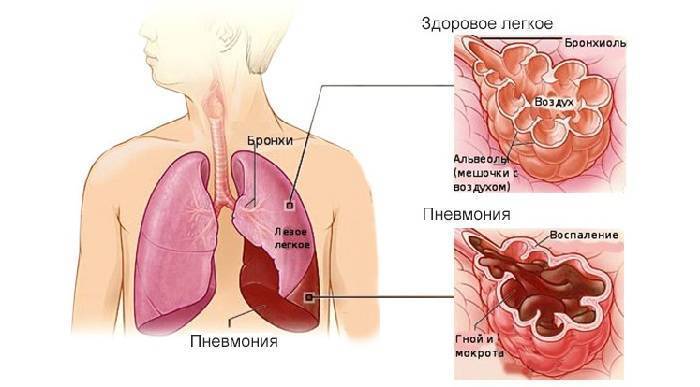
Пневмония у взрослых начинается после попадания возбудителя в альвеолы и поражения бронхиального эпителия. Передается болезнь воздушно-капельным путем от больного или носителя к здоровому человеку. Инкубационный период в зависимости от возбудителя продолжается 2-3 дня. Затем воспалительный процесс переходит в активную фазу и сопровождается скоплением инфильтративной жидкости в просвете альвеол.
На фоне переохлаждения, нервных переживаний и гормональной перестройки организма (климакс у женщин) ослабляется местная защита дыхательных путей. Это формирует выгодные условия для размножения возбудителя. У пожилых людей пневмония осложняется наличием атипичной флоры: микоплазм, легионелл, хламидий внутри клеток.
В зависимости от вида возбудителя формируются признаки пневмонии у взрослых. Они могут быть выражены остро или проявляться изредка. Иногда заподозрить воспаление легких сложно, но симптомы заболевания необходимо выявить на ранних стадиях, чтобы предпринять консервативное лечение. Запущенный процесс может привести к летальному исходу.
Первые признаки воспаления легких у взрослых:
- Насморк и кашель несколько дней;
- Повышение температуры;
- Лихорадка, которая не устраняется жаропонижающими препаратами;
- Одышка при большом объеме поражения легочной ткани;
- Ощущение нехватки воздуха;
- Слабость и быстрая утомляемость.
Страх и ощущение нехватки воздуха сильно беспокоит человека. На приеме у врача выслушиваются мелкопузырчатые хрипы на начальных стадиях болезни. Если вызвать доктора на дом, он может не обнаружить признаки воспалительных изменений легких на начальных стадиях. Пациент в стартовый период болезни ощущает периодическое повышение температуры и у него появляется редкий кашель. Данные симптомы должен знать врач, чтобы своевременно установить диагноз данной опасной патологии.
Диагностика заболевания на начальном этапе базируется на клинико-инструментальные анализы и результаты рентгенографии органов грудной клетки. Достаточно выявить патологические результаты хотя бы одним методом, чтобы предположить патологические изменения легочной паренхимы. На данной стадии лучше назначить антибиотики, чтобы не допустить дыхательной недостаточности.
Диагностика
Для диагностики заболевания доктор узнает у пациента о признаках и симптомах, которые ощущает больной человек.
Вопросы, которые может задать специалист:
- Какие симптомы и когда они впервые проявились?
- Ваши недавние путешествия и посещенные мероприятия?
- Когда происходил последний контакт с животными?
- Когда вы в последний раз общались с больным человеком?
- Какие у вас хронические болезни?
- Как давно вы курите?
- Вы недавно делали прививки?
- Вы недавно болели инфекционными заболеваниями?
Диагностика начинается с прослушивания легких стетоскопом. Как правило, во время вдоха слышны свист и характерные хрипы. Может присутствовать одышка. В различных областях грудной клетки врач может услышать нехарактерные для здорового дыхания звуки.
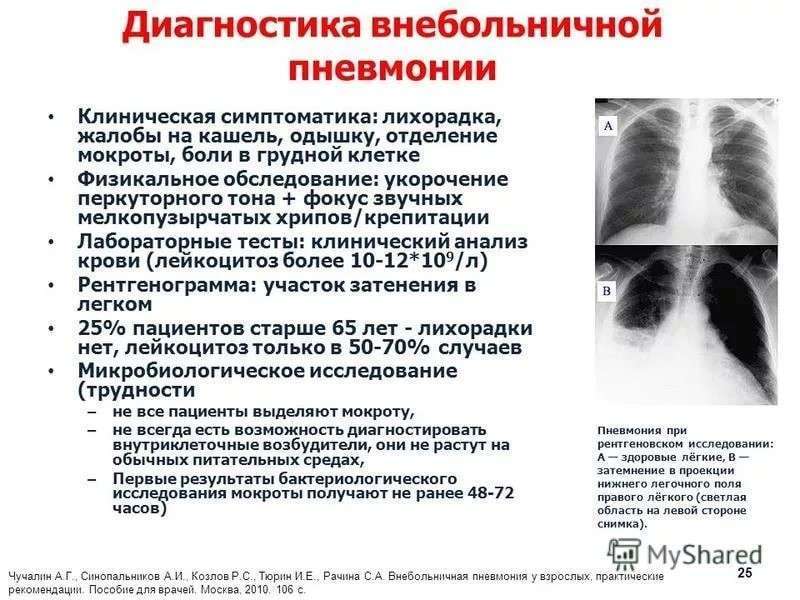
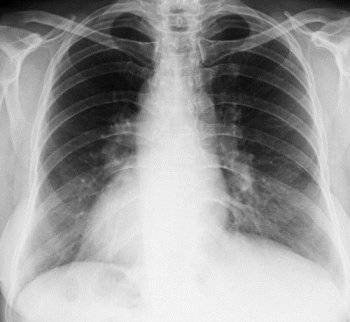
Рентгенологический снимок грудной клетки и флюорография помогут определить пневмонию, однако снимок не покажет тип воспаления легких. Анализы крови могут обеспечить более детальную картину типа пневмонии, и помогут обнаружить инфекцию в крови.
При бактериальной пневмонии понижается число лимфоцитов. При вирусном воспалении легких наблюдается снижение числа лейкоцитов. Эритроциты в норме, или их число незначительно уменьшается.
- При компьютерной томографии грудной клетки можно получить максимально точный снимок органов дыхательной системы.
- С помощью анализа мокроты, собранной из слизи верхнего кашля, также устанавливается форма воспаления легких.
- Жидкость, которая попадает в плевральную полость, берется на бактериологический анализ, который также показывает – пациент болен вирусной или бактериальной формой пневмонии.
- Пульсоксиметрия – методика, позволяющая измерить степень обогащения крови кислородом. К пальцу пациента прикрепляют миниатюрный датчик. При воспалении легких происходит нарушение поступления кислорода в кровь.
- Бронхоскопия может быть использована для диагностики дыхательных путей внутри легких, чтобы установить, являются ли блокированные дыхательные пути дополнительным фактором развития болезни.
При диагностике пневмонии решаются сразу несколько задач: дифференциальная диагностика воспаления с другими легочными процессами, выяснение этиологии и степени тяжести (осложнений) пневмонии. Пневмонию у пациента следует заподозрить на основании симптоматических признаков: быстрого развития лихорадки и интоксикации, кашля.
- Физикальное исследование. Определяется уплотнение легочной ткани (на основании перкуторного притупления легочного звука и усиления бронхофонии), характерной аускультативной картины — очаговых, влажных, мелкопузырчатых, звучных хрипов или крепитации.
- Лабораторная диагностика. Изменения в общем анализе крови при пневмонии характеризуются лейкоцитозом от 15 до 30 • 109/л, палочкоядерным сдвигом лейкоцитарной формулы от 6 до 30%, повышением СОЭ до 30-50 мм/ч. В общем анализе мочи может определяться протеинурия, реже микрогематурия. Баканализ мокроты при пневмонии позволяет выявить возбудителя и определить его чувствительность к антибиотикам.
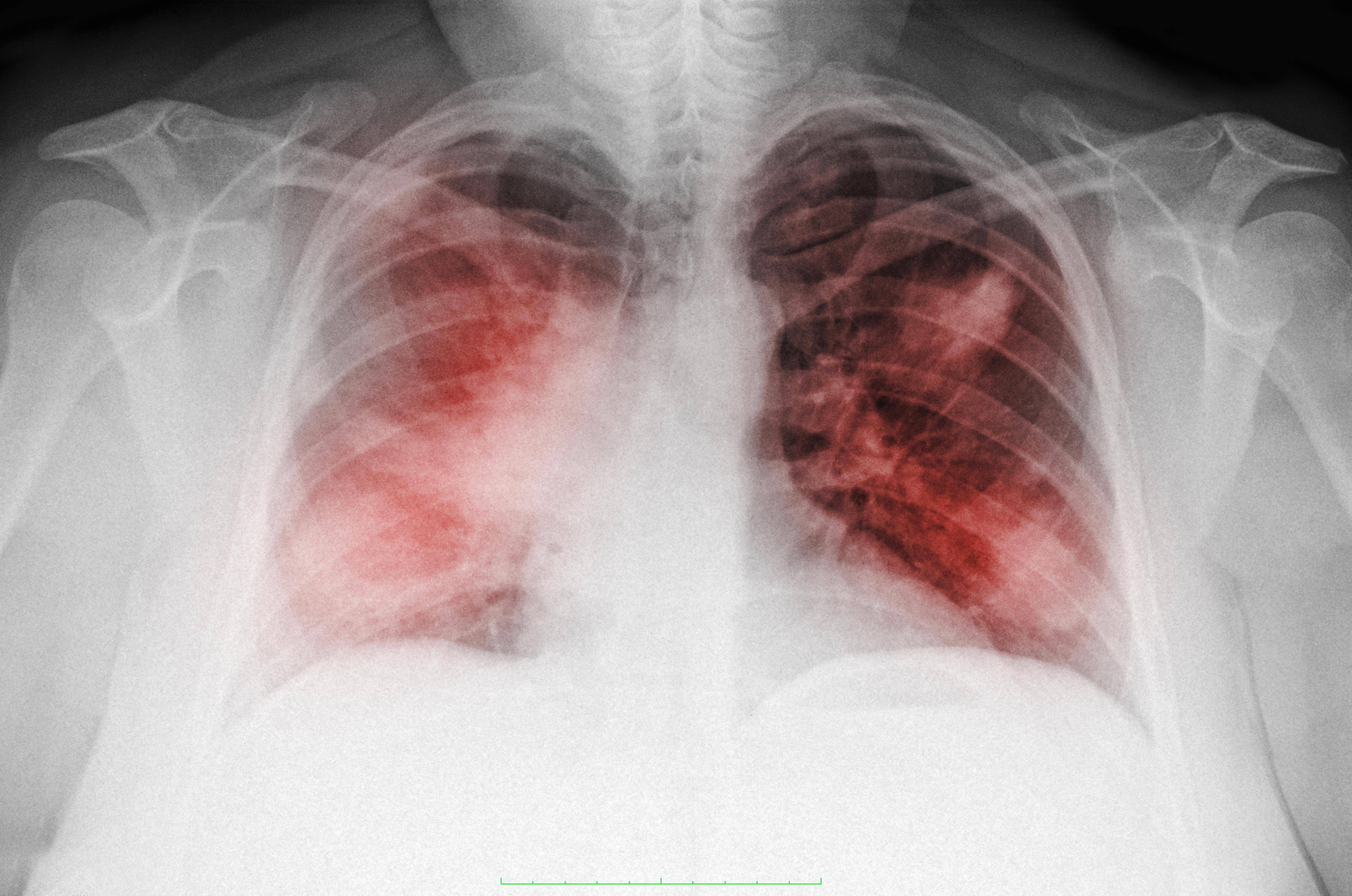
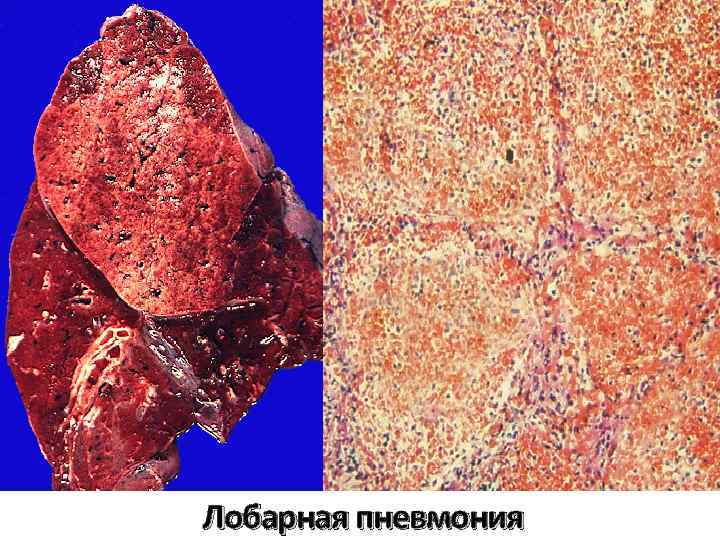
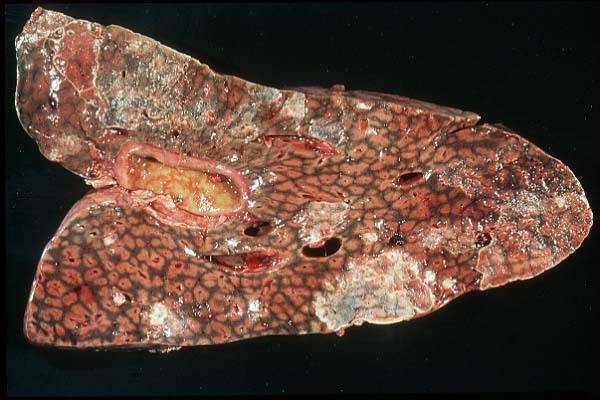
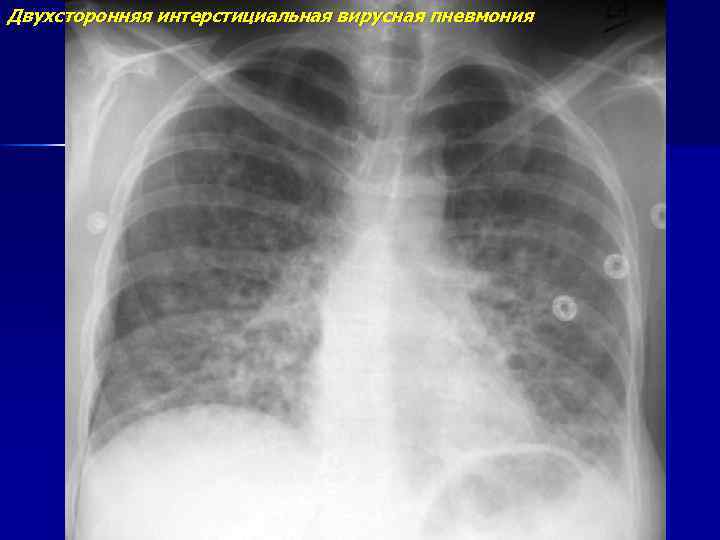
- Рентгенография легких. Рентгенограммы при пневмонии обычно делают в начале заболевания и спустя 3-4 недели для контроля разрешения воспаления и исключения другой патологии (чаще бронхогенного рака легких). При любых видах пневмоний чаще процесс захватывает нижние доли легкого. На рентгенограммах при пневмонии могут выявляться следующие изменения: паренхиматозные (очаговые или диффузные затемнения различной локализации и протяженности); интерстициальные (легочный рисунок усилен за счет периваскулярной и перибронхиальной инфильтрации).
- УЗИ. По данным эхокардиографии и УЗИ плевральной полости иногда определяется плевральный выпот.
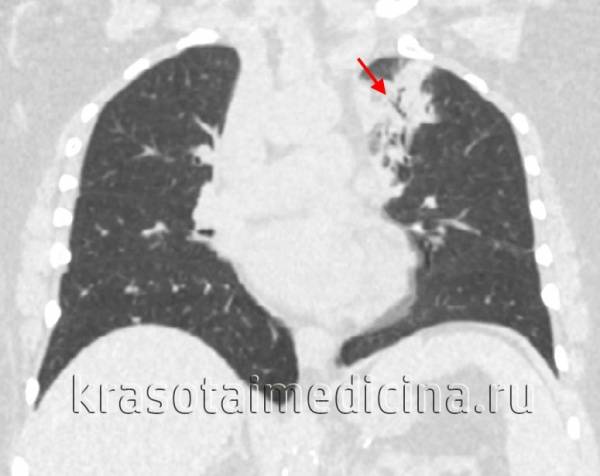
КТ ОГК. Участок пневмонической инфильтрации в верхней доле левого легкого.
Основные стадии и проявления заболевания
Для атипичной, так же, как и для других разновидностей пневмонии, характерно протекание в несколько стадий:
- Период инкубации. Начинается он сразу после проникновения возбудителя в организм и продолжается до проявления первых симптомов. Средняя продолжительность 7 – 10 дней.
- Продромальный период – время развития предвестников воспаления легких. Он длится 1 – 3 дня.
- Развиваются признаки атипичной пневмонии, которые характерны для большинства болезней дыхательной системы вирусной природы:
— мышечные и головные боли;
— першение;
— легкое недомогание и сухой кашель. - Разгар. Развиваются характерные для пневмонии признаки.
- Реконвалесценция – интенсивность воспаления понемногу снижается, состояние и самочувствие нормализуется.
У взрослых заболевание протекает намного тяжелее по сравнению с маленькими пациентами. Кроме того, выявить симптоматику атипичной пневмонии у людей после 16 лет очень сложно, поэтому часто проявляются осложнения.
По характеру симптоматики классифицирует 3 формы заболевания:

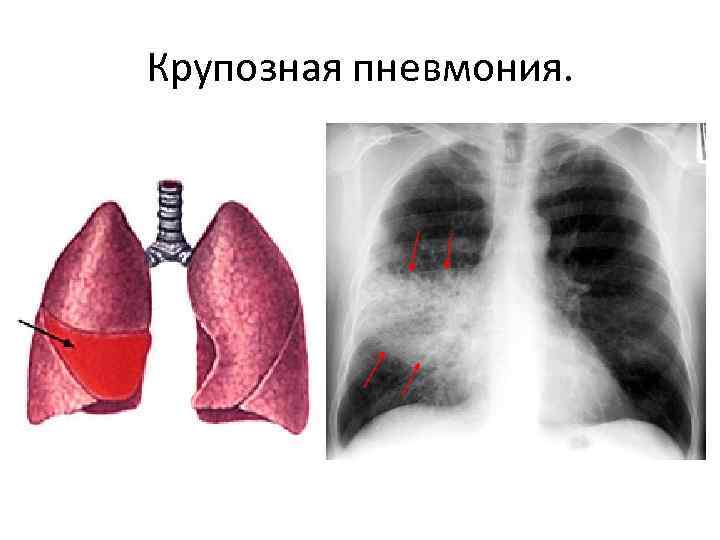
- Первая характеризуется острым началом с критическим подъемом температуры, сильнейшей интоксикацией, иногда даже развиваются признаки нарушений со стороны ЦНС. Через 3 дня лихорадки развивается катаральная симптоматика – надрывной кашель, обычно сухой и сильное першение. На этом этапе на снимке рентгена отчетливо виден процесс воспаления. На поврежденных областях тканей легкого заметны изменения в виде тонкой сетки.
- Вторая форма отличается развитием катаральных симптомов с самого начала заболевания. Пациенты жалуются на боль и раздражение слизистой оболочки горла, а также на общее плохое самочувствие на фоне умеренного подъема температурного режима тела. Временами воспалительный процесс проявляется катаральной или фолликулярной ангиной, а также трахеобронхитом.
- При тяжелой третьей форме клиническая картина заболевания сопровождается признаками недостаточности сердца. У пациента развивается сильная одышка, но ритм дыхания остается почти в норме. Если не поставить диагноз своевременно, то на фоне поверхностного дыхания проявляются глубокие вдохи, происходит сильное поражение легочных тканей. На этом этапе патология протекает, как крупозное воспаление.
Атипичная пневмония любого типа зачастую характеризуется нарушением работы желудочно-кишечного тракта с явными признаками отравления.
Атипичная пневмония у детей чаще всего бывает спровоцирована микоплазмой. Заболевание сопровождается такими проявлениями:

- першение в горле;
- сухое откашливание или с выделением небольшого количества прозрачной мокроты;
- сухость слизистой верхних путей дыхания;
- боли головы и сильное недомогание.
После первых симптомов ребенок начинает жаловаться на присоединение одышки, а сухой кашель не проходит в течение 2 – 3 недель. В 35% случаев у детей развивается ринит, почти в 60% — фарингит и болевые ощущения в ухе. Иногда происходит воспаление синусов.
Температура может повышаться, но не больше 38 градусов, а при прослушивании врач может различить мелкопузырчатые хрипы важного или сухого типа. На теле малыша может формировать макулезно-папулезная сыпь
На теле малыша может формировать макулезно-папулезная сыпь.
Только в тяжелом случае происходит сильный подъем температуры с явной интоксикацией. Временами наблюдаются кровотечения из носовой полости, дистрофии миокарда.
Каким бывает кашель при пневмонии?
Кашель при воспалении легких появляется в результате раздражения и воспаления респираторных отделов лёгких. В качестве основного раздражителя могут выступать вирусы, бактерии, аллергены или грибки. Болезнь чаще развивается у лиц со сниженным иммунитетом или у тех, кто пренебрегает лечением и рекомендациями врача
Симптомы пневмонии зачастую выражены достаточно сильно, но особое внимание при постановке диагноза обращают на характер кашля. Воспаление легких без кашля встречается очень редко, может быть признаком хронических заболеваний, результатом длительного приема противокашлевых препаратов. В таких случаях у больного будет присутствовать повышение температуры тела, что является признаком воспалительного процесса, боль в груди и другие признаки болезни
В таких случаях у больного будет присутствовать повышение температуры тела, что является признаком воспалительного процесса, боль в груди и другие признаки болезни.
При подозрении на пневмонию врач проводит осмотр больного, назначает лабораторные и инструментальные методы исследования, обращает внимание на характер кашля. Различают несколько видов кашля при воспалении легких, каждый из которых имеет свои особенности, проявляется на определенной стадии болезни
Сухой
Сухой кашель при пневмонии появляется в первые дни болезни, когда болезнетворные бактерии внедряются в слизистую оболочку дыхательных путей, чем вызывают ее раздражение. Такой кашель часто бывает болезненным, мучительным, приступообразным. При сухом кашле нет выделение мокроты, происходит раздражение слизистой. Главным, при появлении такого кашля, считается перевести его во влажный с отделением слизи. В зависимости от тактики лечения, причины пневмонии, сухой, непродуктивный кашель может беспокоить несколько дней или недель.
Влажный
При развитии пневмонии в слизистой оболочке дыхательных путей происходит усиленная выработка слизи. Вначале она влажная, затрудняет дыхание, вызывает отдышку. В некоторых случаях при пневмонии сразу может присутствовать влажный кашель, но при этом мокрота вязкая, плохо откашливается. Влажный кашель менее болезненный, чем сухой. Он не раздражает гортань и дыхательные пути. Для лечения такого вида кашля требуется прием лекарственных препаратов, которые смогут разжижить вязкую слизь, ускорить ее выведение.
Лающий
Появление лающего кашля, также как и сухого происходит вначале развития болезни. Его появление свидетельствует о поражении верхних дыхательных путей (гортани и трахеи). В основном такой симптом появляться у детей при пневмонии вирусной инфекции или воспалении легких, которое развилось как осложнение ларингита или трахеита.
Спастический
Кашель спастический чаще проявляется на фоне аллергической реакции. Появляется у детей, присутствует при крупозной пневмонии, которая проявляется в ответ на проникновение чужеродного для организма аллергена, также это могут быть бактерии или вирусы.
Сиплый
При сиплом кашле происходит раздражение голосовых связок. При пневмонии такой кашель часто может сопровождаться влажной мокротой с примесью крови. Такие симптомы требуют незамедлительной госпитализации больного для оценки общей сложности болезни, проведение всех необходимых лечебных мероприятий.
Битональный
Присутствует при пневмонии, которая сопровождается затяжным и тяжелым кашлем. Зачастую при таком виде кашля в легочных тканях образуются небольшие язвочки со свищевыми просветами.
Стаккато
Такой вид кашля присутствует при атипичной пневмонии. Кашель достаточно громкий, прерывистый, сухой с небольшим выделением вязкой мокроты. У больного присутствует тяжелое дыхание, выраженная отдышка.
Кашлевые синкопы
Тяжелым видом кашля при пневмонии считаются кашлевые синкопы, которые могут приводить к судорожным состояниям, потере сознания. Появляется когда в дыхательной системе и повышением внутригрудного давления, что приводит к застою венозной крови.
Остаточный кашель
После пройденного лечения пневмонии, при успешном выздоровлении, часто кашель остается, может держаться еще 1 – 2 недели. Остаточный кашель уже не представляет угрозы для здоровья человека. Его остался кашель после пневмонии, он позволяет очищать дыхательные пути от оставшейся слизи. Оставшийся после лечения пневмонии кашель также требует лечения, чтобы исключить рецидив болезни или развитие хронических болезней дыхательной системы.