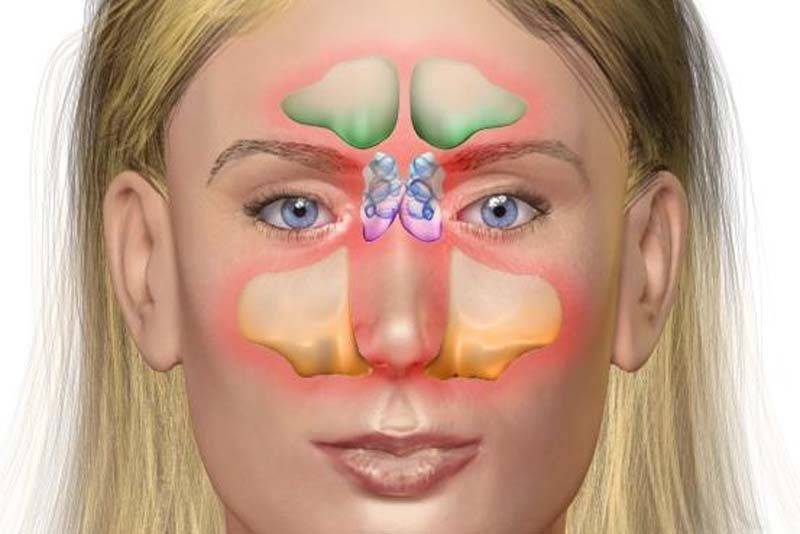
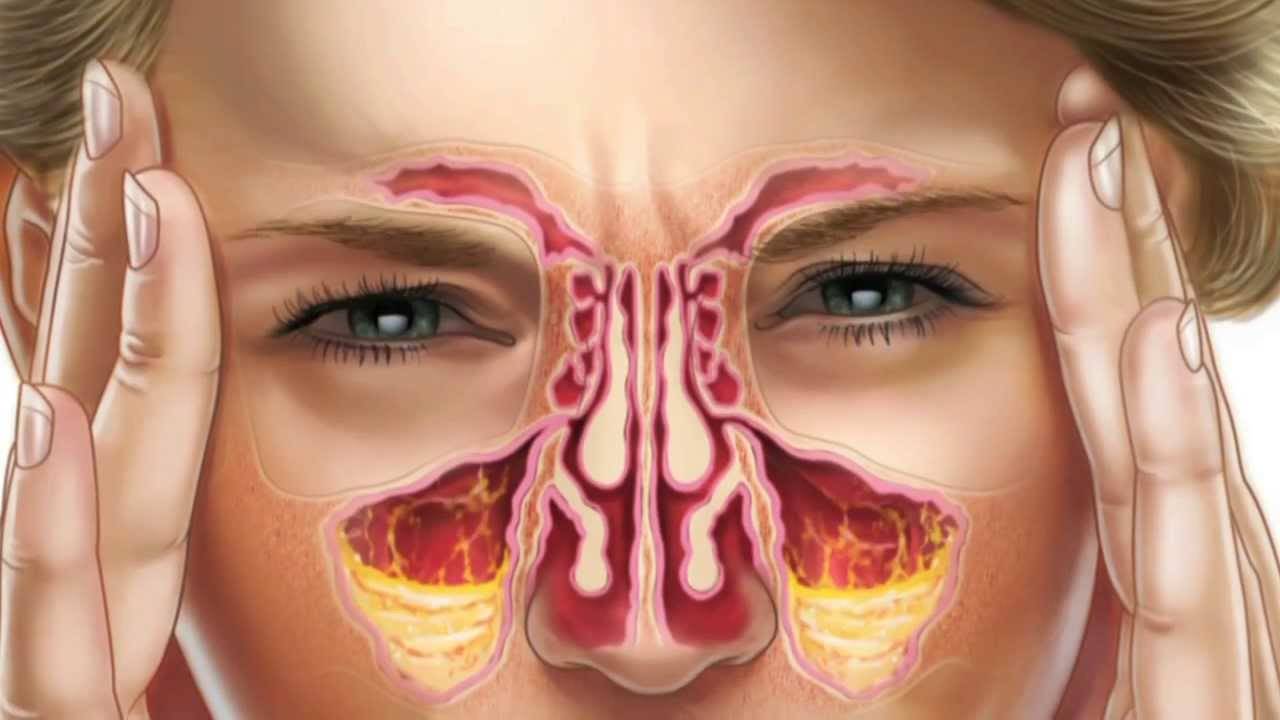
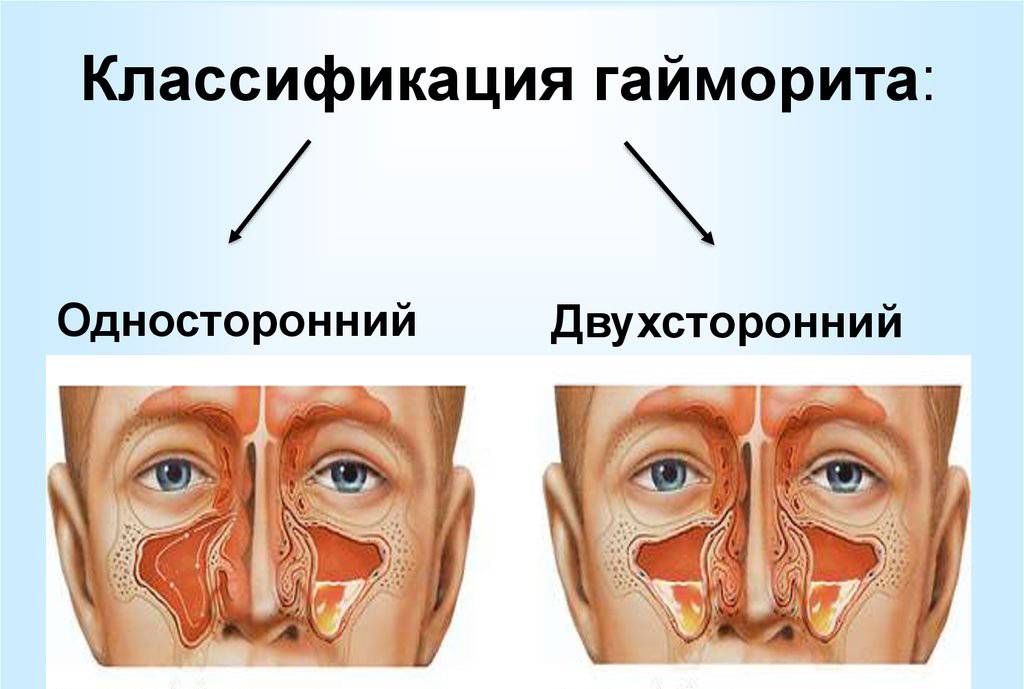
Первые симптомы двустороннего гайморита у взрослых
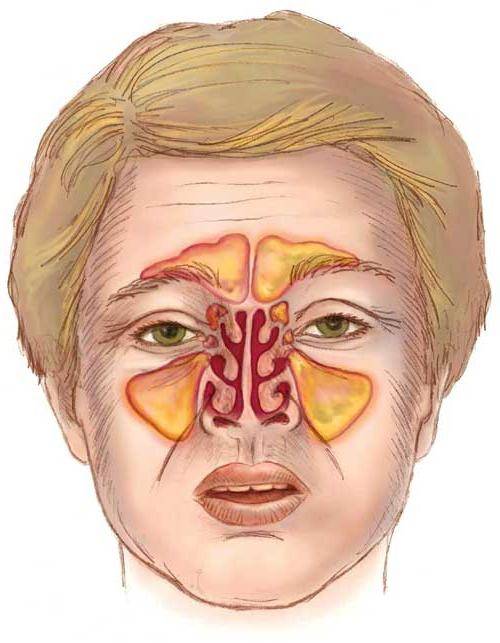
Начальные признаки развития болезни всегда динамичны и отличаются насыщенной клинической картиной своего проявления, так как в зоне поражения находятся сразу две гайморовые пазухи. Организм в таком случае остро реагирует на воспалительную угрозу, а иммунный ответ провоцирует у больного проявление следующей симптоматики:
- сильная головная боль в области лба со смещением ближе к переносице и крыльям носа (в зависимости от того, гайморит острый или хронический, болевой синдром соответственно ноющий или резкий, по ощущениями напоминающий прострел);
- область крыльев носа и веки опухают, кожный покров в данной части лица становится красным и горячим при тактильном прикосновении (эти симптомы указывают на то, что воспаление не хроническое, а быстро развивающееся, а в эпителиальных тканях пазухи размножается большое количество инфекционных микроорганизмов);
- температура тела повышается до показателей от 37 до 39 градусов по Цельсию и выше (больного лихорадит, бросает в жар, усиливается потоотделение, присутствует озноб, общая слабость и недомогание, которое не удается снять даже с помощью продолжительного сна);
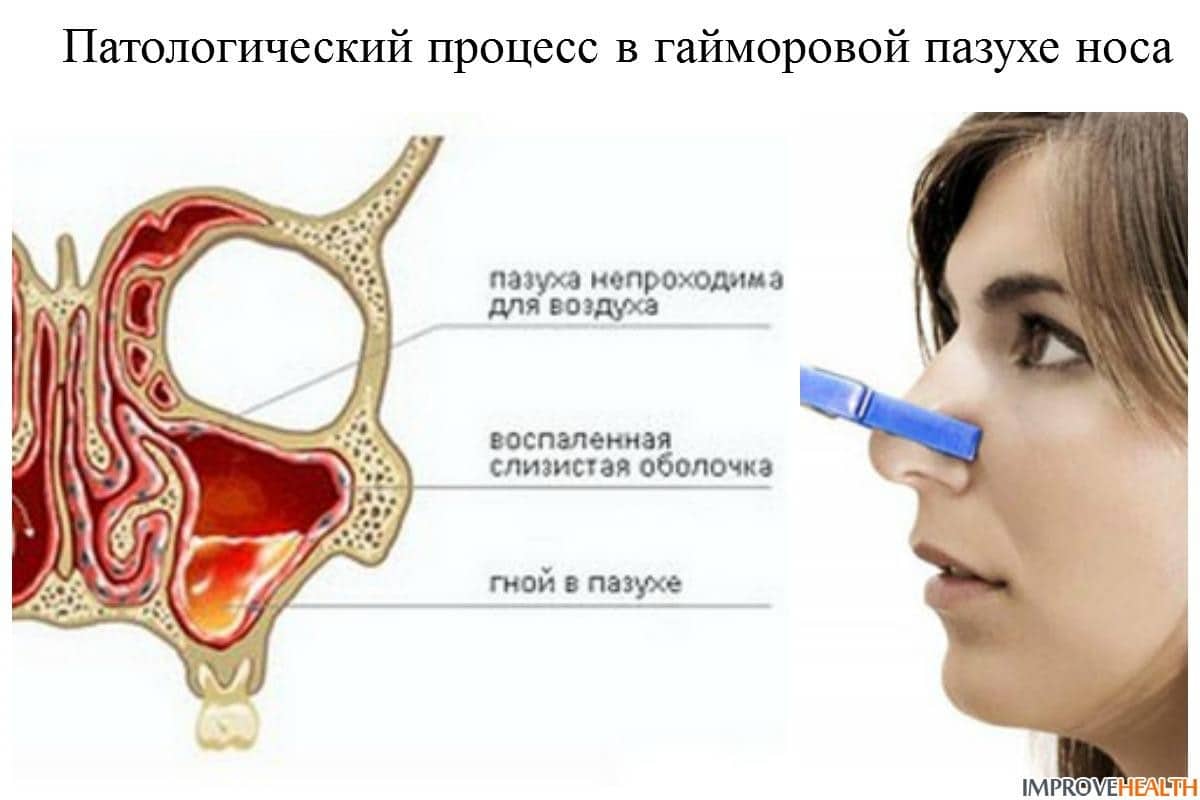
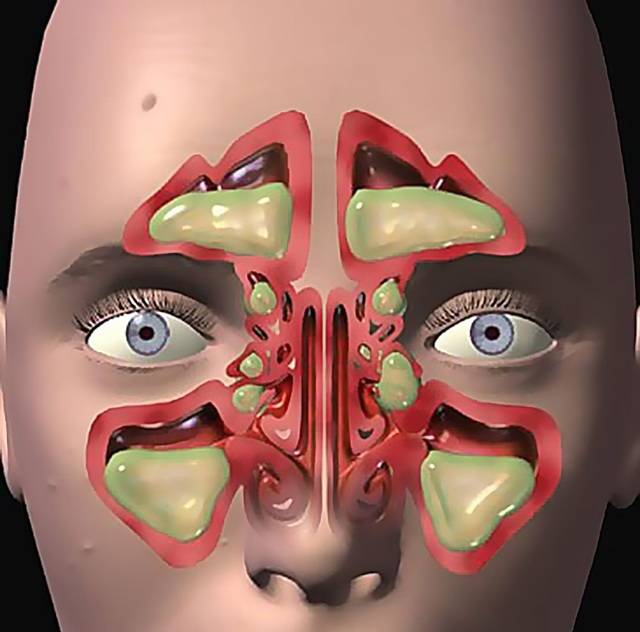
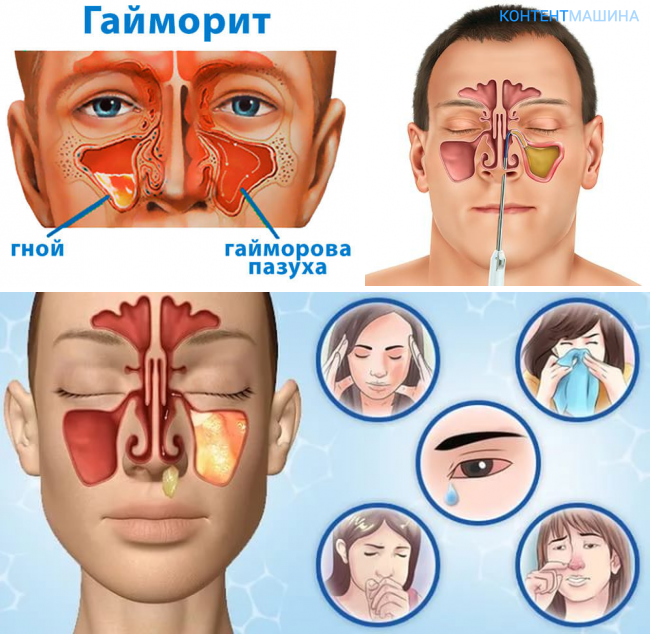
- нос в основном заложен и лишь изредка из его отверстий вытекает густая прозрачная слизь, если воспаление вызвано переохлаждением (наличие зеленого или желтого оттенка, указывает на бактериальное заражение придаточных пазух и начальную стадию скопления гнойного экссудата);
- появляется слезоточивость глаз, синдром постоянного раздражения их белковой части, что выражается в покраснении органа зрения (возможно временное снижение остроты фокуса);
- в ушах слышится неприятный шум и похрустывание во время глотания (этот симптом указывает на переход воспаления в область внутреннего уха, что считается частым явлением при двухстороннем гайморите).
Насыщенность симптоматики и патогенез проявления болезни напрямую зависит от того, какой патогенный микроорганизм попал в полость носоглотки и как иммунная система больного реагирует на биологическую инвазию.
Антибиотики при гнойном гайморите: пить или погодить?
Антибиотик — непременная составляющая лечения острого одно- или двустороннего гнойного гайморита. Без его помощи не справиться с бактериальной инфекцией, уже вышедшей из-под контроля. Многие больные, трепеща перед приемом «сильных», по их мнению, препаратов, задают один вопрос: можно ли вылечиться от гнойного гайморита без антибиотиков. Ответ на него совершенно однозначен — нет!
Как только врач вынес вердикт, все сомнения по поводу необходимости антибиотиков нужно отбросить немедленно. Пытаясь справиться с заболеванием другими мерами, вы рискуете испытать на себе тяжелые последствия гнойного гайморита: абсцессы, поражения костной ткани и так далее.
Препараты выбора
Чаще всего при остром гнойном гайморите у взрослых и детей назначают комплекс Амоксициллина и клавулановой кислоты. Его спектр действия покрывает всех основных возбудителей заболевания.
К самым известным препаратам амоксициллина относятся британский Аугментин производства Глаксо, словацкий препарат компании Лек Амоксиклав и голландский Флемоксин Солютаб, который выпускается в виде диспергируемых таблеток. Существует множество и отечественных аналогов амоксициллина, которые на порядок дешевле, чем импортные препараты.
При непереносимости пенициллиновых антибиотиков применяют макролиды: кларитромицин в дозе 250–500 мг дважды в день или азитромицин. Последний применяется по нестандартной схеме: в первый день лечения назначают 500 мг однократно, а в последующие четыре дня по 250 мг в сутки.
Кларитромицин выпускает несколько российских производителей под международным названием. Среди импортных аналогов самым известным считается словацкий Фромилид. Азитромицин можно купить как отечественный (АзитРус, Азитрокс, Веро-Азитромицин), так и импортный (Сумамед, Хемомицин и другие).

Препараты второй линии
Так называемые антибиотики второй линии — это «запасной аэродром». К ним обращаются только, когда первоначальное лечение по какой-то причине не дало результатов. К антибиотикам второй линии при остром гнойном гайморите относятся две группы препаратов.
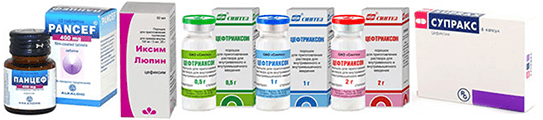
- Цефалоспорины (цефиксим, цефтрикаксон).
Антибиотики, которые не очень хорошо всасываются при приеме в виде таблеток или детских сиропов. Инъекционные цефалоспорины обладают гораздо большей биодоступностью, однако путь введения их травматичен.
Цефиксим продается в виде таблеток и гранул для приготовления суспензии под торговыми названиями Иксим Люпин (Индия), Панцеф (Македония), Супракс. Самый популярный инъекционный цефалоспорин, безусловно, Цефтриаксон.
- Фторхинолоны.
Препараты, которые обладают широким спектром действия и достаточной эффективностью при гайморите. Их широкое применение ограничено из-за того, что они способны нарушать рост хрящевой ткани у детей. Поэтому все без исключения фторхинолоны запрещены к применению детям и подросткам младше 18 лет. Тем не менее, для взрослых оправдано назначение левофлоксацина.
Лечение гнойного гайморита
 Чтобы избежать развития осложнений, при появлении первых симптомов гнойного гайморита больному следует обратиться к ЛОР-врачу.
Чтобы избежать развития осложнений, при появлении первых симптомов гнойного гайморита больному следует обратиться к ЛОР-врачу.
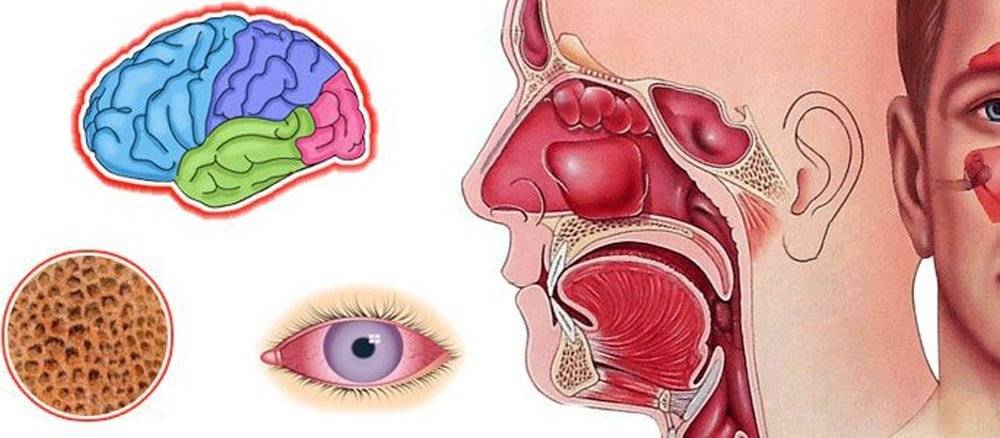
При появлении симптомов гнойного гайморита необходимо немедленно обратиться к врачу, поскольку заболевание опасно развитием тяжелейших осложнений. В случае распространения инфекции из пораженной пазухи в полость черепа могут развиться менингит и менингоэнцефалит. Воспалительный процесс может перейти на глазницу, окологлазничную клетчатку и оболочки глаза, ухо, ротовую полость и дыхательные пути.
Лечение гнойного гайморита народными средствами недопустимо. В данной ситуации некоторые из них могут быть использованы только в комплексе с медикаментозной терапией
Отдельное внимание стоит уделить процедуре прогревания. При гнойной форме гайморита этот метод лечения использовать нельзя, поскольку местное воздействие тепла может привести к быстрому распространению воспалительного процесса и развитию осложнений
Тактику лечения гнойного гайморита выбирает только врач, учитывая общее состояние больного, степень тяжести заболевания, наличие сопутствующей патологии и многие другие факторы.
Для лечения гнойной формы гайморита обязательно назначается антибактериальная терапия. Врач назначает антибиотики с учетом чувствительности к ним возбудителя. В настоящее время применяются антибиотики новых поколений из группы цефалоспоринов (Цефтибутен, Цефиксим), тетрациклинового ряда и макролиды (Азитромицин, Кларитромицин), а также препараты из группы пенициллинов (Ампициллин, Амоксициллин). При тяжелом течении заболевания антибиотики вводятся внутримышечно или внутривенно. Средняя продолжительность курса лечения составляет 7–10 дней.
Самовольное назначение антибиотиков недопустимо, это может привести к тому, что терапия окажется неэффективной. Принимать эти препараты необходимо, строго следуя инструкции доктора. Следует отметить, что даже при улучшении самочувствия, которое обычно наступает на 2–3 день после начала антибактериальной терапии, самостоятельно прекращать курс лечения нельзя.
Возможно также применение антибактериальных препаратов местного действия (Биопарокс, Изофра), которые создают максимальную концентрацию лекарственного вещества в очаге воспаления и помогают бороться с инфекцией.
Одним из важных направлений в терапии гайморита является восстановление нормального оттока содержимого верхнечелюстных пазух. С этой целью больным назначаются назальные сосудосуживающие препараты в виде капель (Називин, Санорин и др.) или спреев (Ринонорм, Снуп, Отривин и др.), которые помогают снять отек и воспаление слизистой оболочки носовых ходов.
Промывание носа необходимо выполнять несколько раз в день при помощи физиологического раствора, препаратов Аквамарис, Маример, отвара ромашки или кипяченой воды.
Для снятия болевого синдрома больным разрешается принимать обезболивающие препараты из группы нестероидных противовоспалительных средств (Нурофен, Панадол, Анальгин, Баралгин).
При отсутствии положительного эффекта от консервативной терапии, ухудшении состояния пациента, а также наличии сопутствующих заболеваний, при которых невозможно восстановить отток гнойного содержимого из околоносовых пазух (искривление носовой перегородки, полипы в носу, врожденные дефекты строения костей носа), необходимо оперативное лечение.
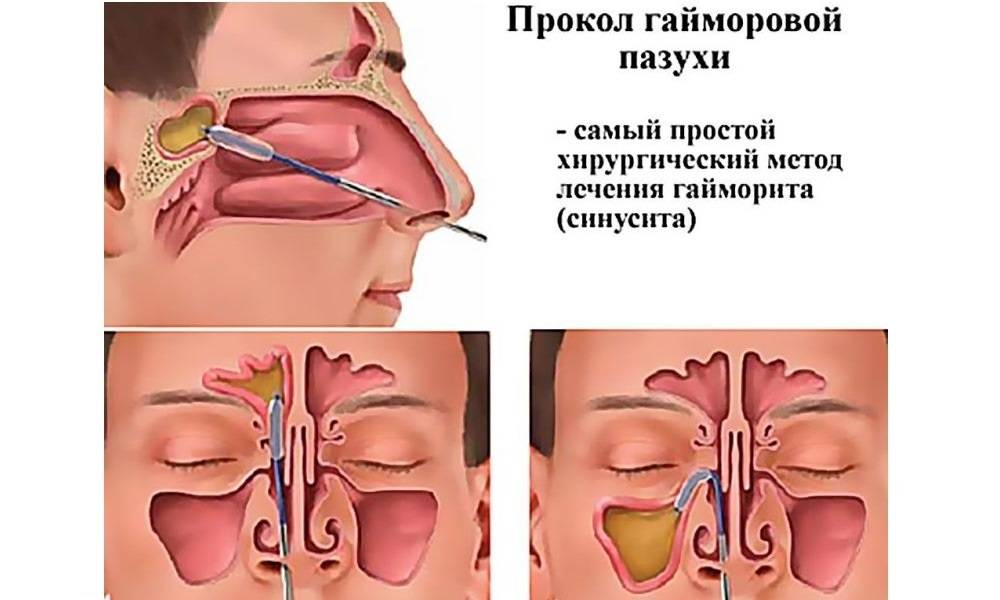
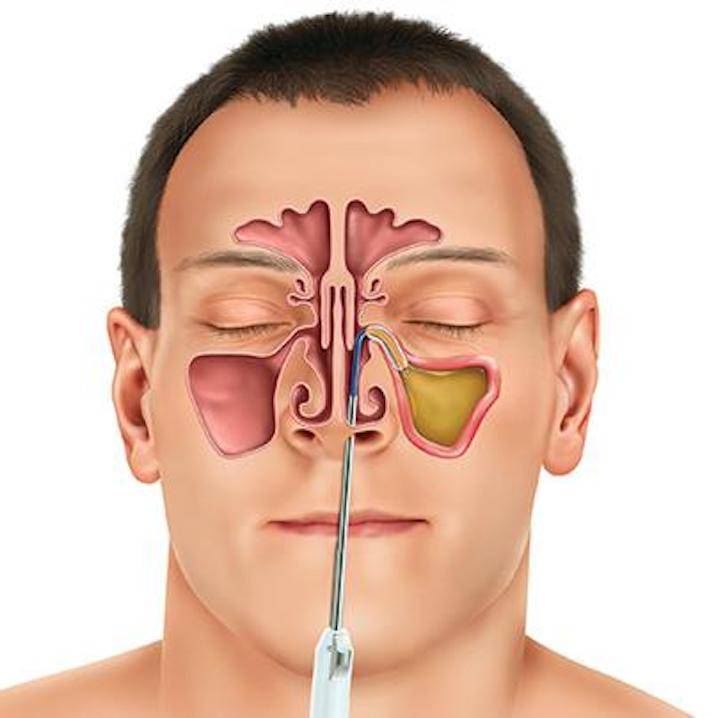
Во время операции врач выполняет прокол стенки гайморовой пазухи, удаляет гнойное содержимое из нее, промывает ее полость растворами антисептиков и вводит в очищенную полость синуса лекарственные препараты.
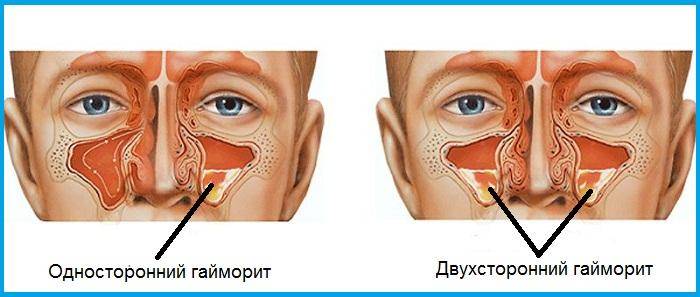
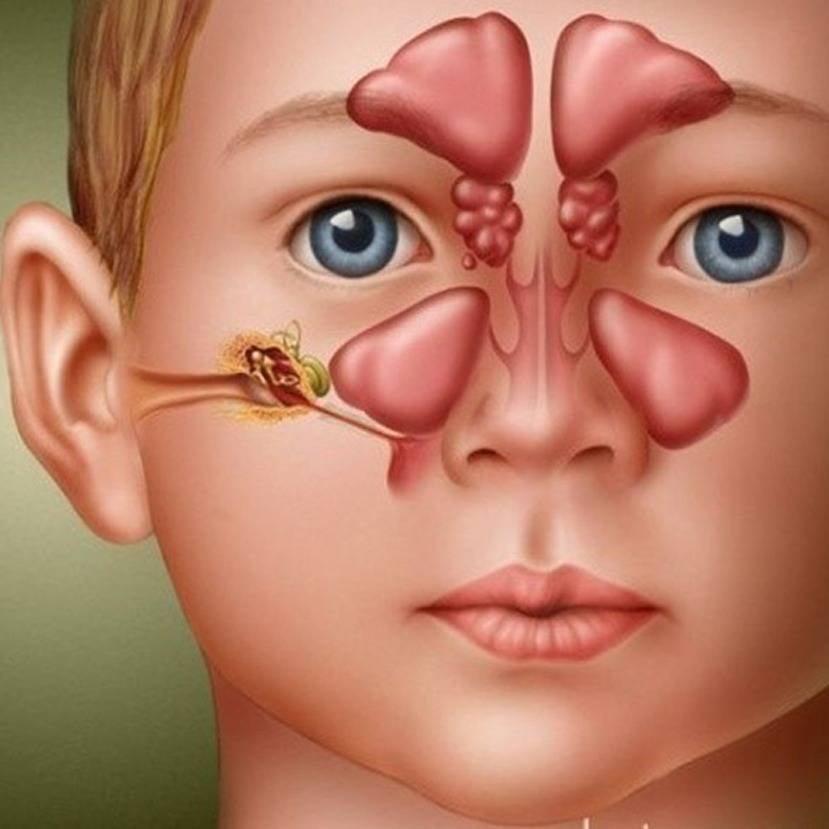
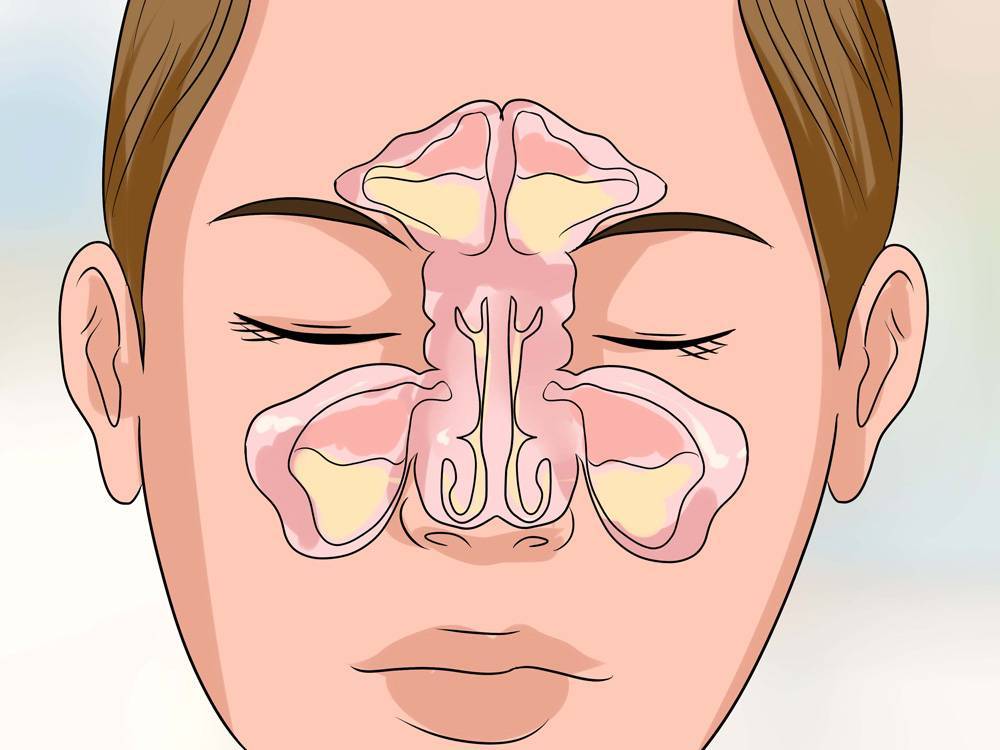
Причины, основные симптомы и методы лечения двухстороннего гайморита
Очень часто острая форма гайморита переходит в хроническую стадию, а близость размещения околоносовых пазух к головному мозгу при запущенности острого двухстороннего гайморита может стать причиной внутричерепных осложнений, опасных для здоровья больного. Нередко наблюдаются такие осложнения как тромбоз сосудов головного мозга, менингит, воспаление оболочки мозга.
Гайморит, при котором поражаются обе околоносовые пазухи, проявляется такими симптомами:
- заложенность носа;
- повышается температура тела;
- озноб тела;
- непроходящий кашель;
- общая слабость;
- боль в области лба.
Гайморит является достаточно серьезным и опасным заболеванием, поскольку возле гайморовых пазух близко расположены глаза и головной мозг, на которые также может распространиться воспалительный процесс.
Факторы, вызывающие заболевание
Двухсторонний гайморит может быть вызван такими причинами:
- травмы носа;
- проникновение инфекции в гайморовы пазухи;
- застой слизи в носовых ходах;
- увеличение аденоидов и образование полипов;
- аллергия;
- ослабленный иммунитет;
- осложнения после простудных заболеваний.
Как показывает медицинская практика, иногда развитие заболевания может быть вызвано перенесенной корью или скарлатиной. Верхнечелюстные пазухи также могут воспалиться в результате протекания заболеваний десен и зубов.
Как проходит лечение?
- магнитно-резонансная томография;
- ультразвуковая диагностика;
- компьютерная томография;
- термография;
- диафаноскопия.
Многие люди могут часто встретить информацию о том, что существует множество методов лечения двухстороннего гайморита в домашних условиях. Такие методы основаны на использовании лекарственных растений и полезных натуральных продуктов. Однако от такого лечения лучше отказаться, так как самостоятельно невозможно поставить точный диагноз и оценить всю сложность возникшей ситуации.
Лечение заболевания обычно проводится на протяжении двух недель, но в зависимости от характера гайморита, оно может длиться и дольше. Обязательно в процессе лечения двухстороннего гайморита проводится промывание гайморовых пазух, специалисты обычно используют метод «кукушка» или синус-катетер «Ямик».
 Капли для носа и ингаляции не смогут устранить воспалительный процесс, но они способствуют эффективному отхождению слизи с гнойным содержимым.
Капли для носа и ингаляции не смогут устранить воспалительный процесс, но они способствуют эффективному отхождению слизи с гнойным содержимым.
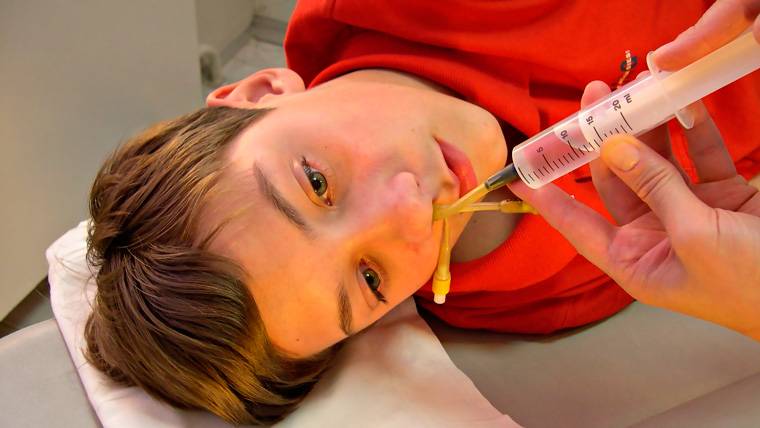
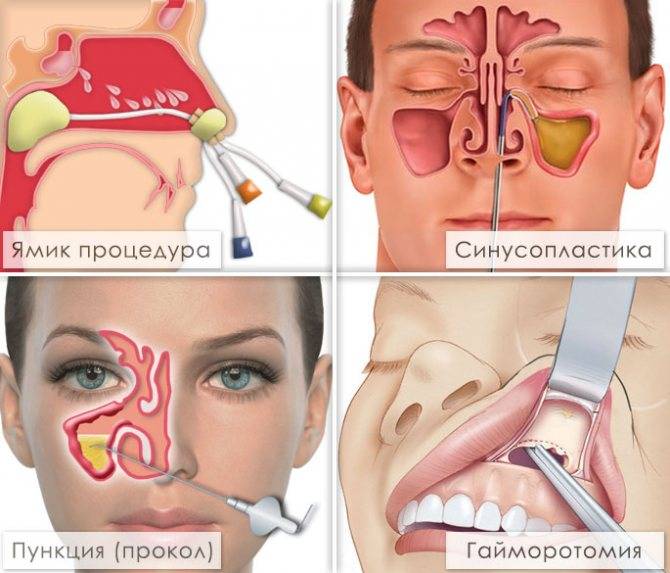
При запущенности заболевания, когда консервативные методы являются бессильными, неизбежной становится пункция гайморовой пазухи. Эта операция проводится быстро и не требует к себе специальной подготовки. Сначала обязательно проводится обеззараживание места прокола, затем в околоносовую пазуху вводится тонкая игла, присоединяется к ней шприц и физраствором вымывается гной. Главным недостатком процедуры является ее болезненность, но, все же, такая операция считается действенной и продолжительной.
NasmorkuNet.ru>
В чем отличие гайморита от синусита
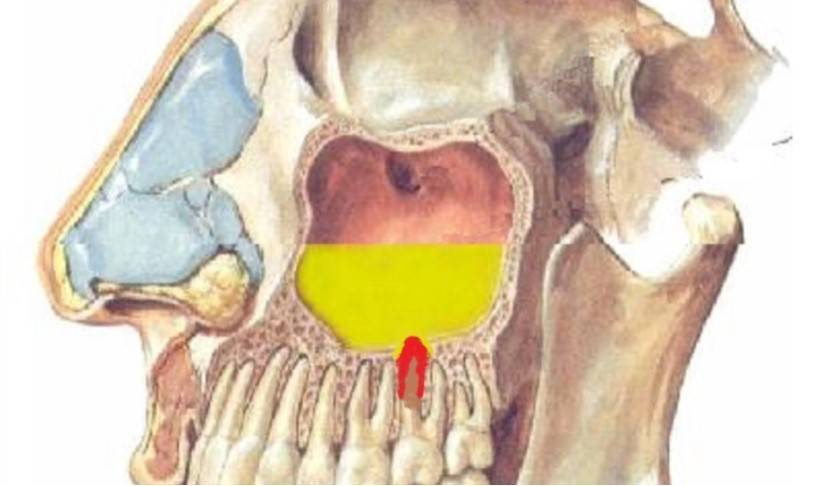
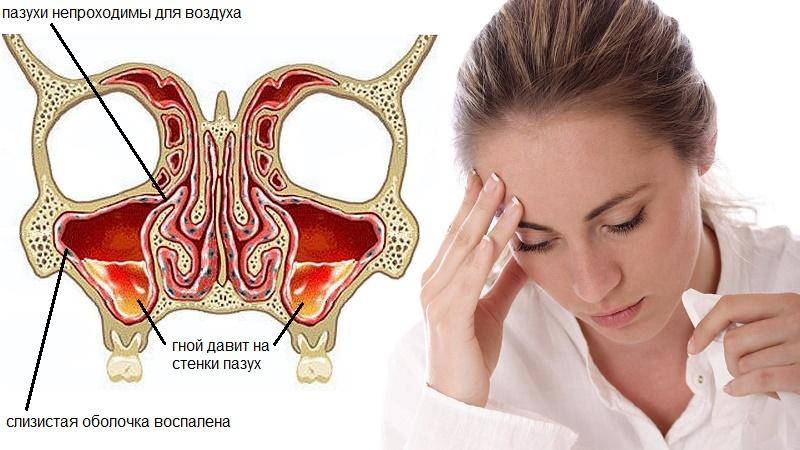
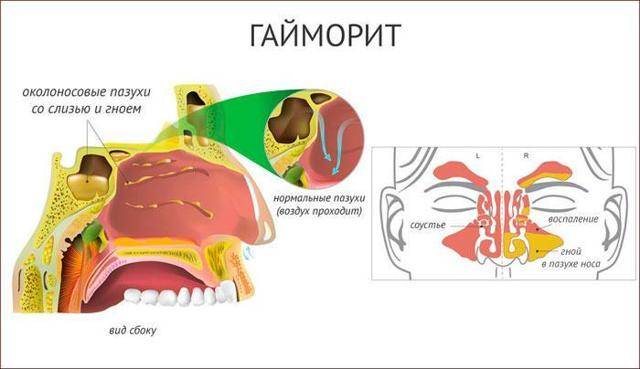
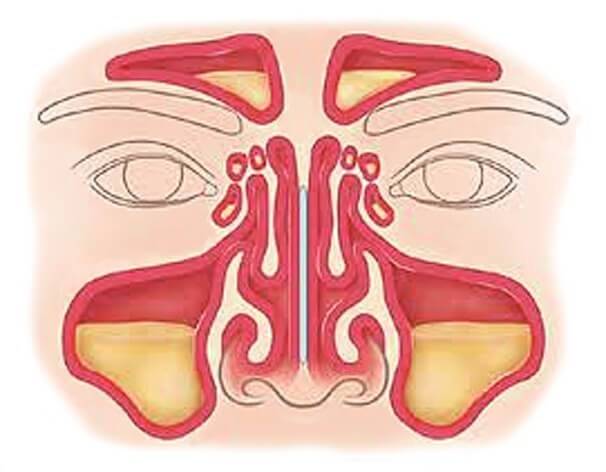
При синусите происходит воспаление слизистой оболочки околоносовых пазух. Причиной воспаления могут выступать бактерии, вирусы, грибки. Процесс чаще гнойный. Из-за отека закрываются протоки разбухшей слизистой, которые ведут из пазух в полость носа. При набухании выработка слизи увеличивается, что приводит к застою и нагноению. При заполнении гноем всей пазухи происходит ощущение дискомфорта и распирающей боли.


Когда боль ощущается над носом, во фронтальных пазухах, то это — фронтит. Если боль слева и справа от носа, то есть, при воспалении придаточных гайморовых пазух носа синусит называем гайморитом. Гайморит — это форма синусита.
Причины возникновения гайморита:
- хронический ринит;
- нарушение дренажа гайморовой пазухи;
- частые простудные заболевания;
- следствие на фоне аденоидов, полипов;
- постоянный сухой воздух в помещении;
- запущенный кариес верхних зубов (одонтогенный гайморит);
- хронический воспалительный процесс в полости рта (пародонтоз);
- стафилококки, стрептококки, энтерококки, микоплазмы, хламидии;
- сквозняки;
- переохлаждение;
- травмирование слизистых гайморовых пазух;
- химические испарения;
- последствие перенесенного гриппа;
- травма носовой перегородки;
- грибковое поражение слизистой оболочки;
- нарушена работа секреторных желез;
- систематическое использование капель от ринита, которые могут провоцировать носовые кровотечения;
- увеличение носовых раковин;
- аллергические реакции организма.
Патогенные микроорганизмы лучше всего развиваются в кислой среде. Что есть следствием снижения состояния иммунной системы организма. Как правило, больные гайморитом испытывают симптомы в зимний период из-за холода, а весной и осенью — под воздействием аллергенов и часто надеются на лечение в домашних условиях, путая гайморит с обыкновенной вирусной инфекцией.
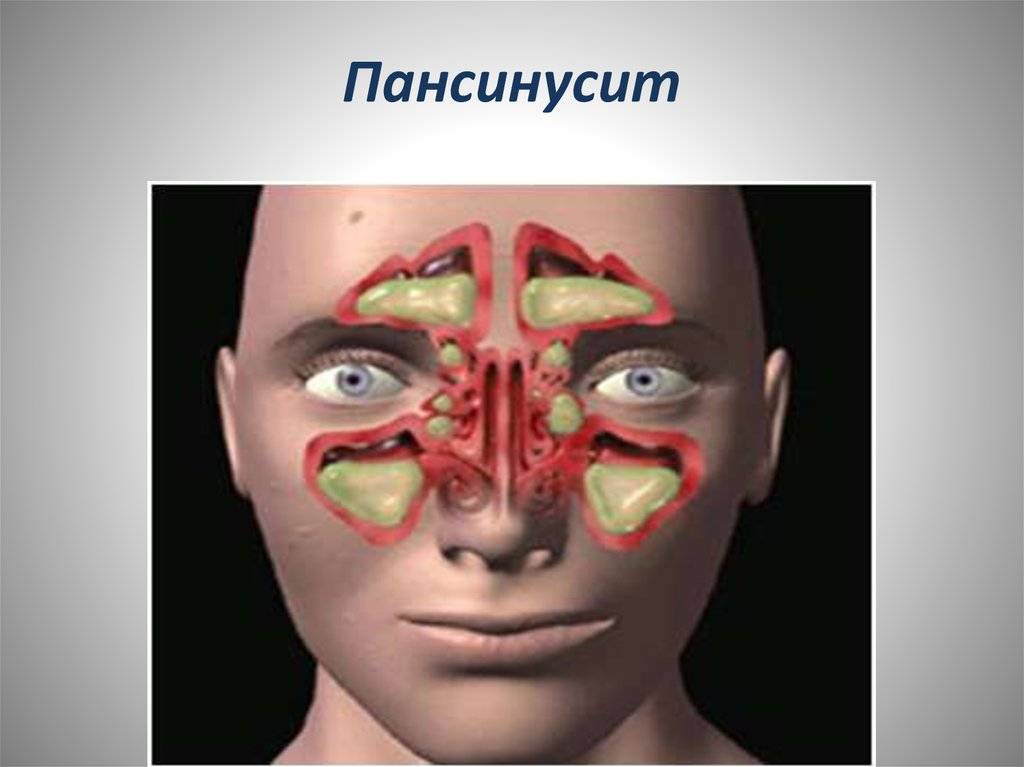
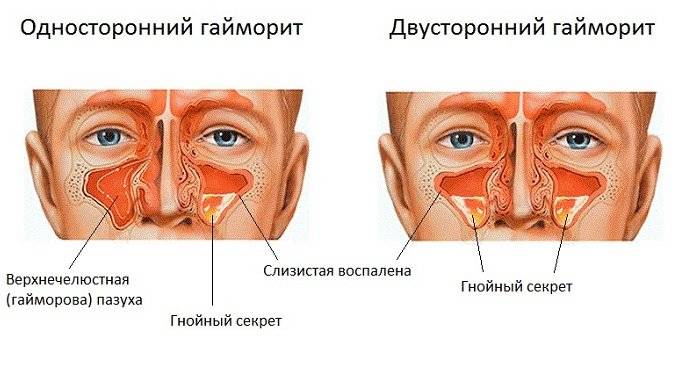
В зависимости от того, где локализуется воспалительный процесс, какие причины, как проявляет себя и протекает, различают виды, формы гайморита. Воспаление может быть одностороннее и двухстороннее, если охватывает одну или обе верхнечелюстные пазухи. Чаще диагностируют двухсторонний гайморит.
Относительно последовательности развития болезни гайморит бывает:
- подострый (симптомы, как у простуды и длится до 4-х недель);
- острый (зависит от погоды, склонности к частым простудным заболеваниям, длится месяц);
- хронический (продолжается 6-8 месяцев, присущ волнообразный характер воспаления — симптомы то выражены, то затухают);
- рецидивирующий — частые обострения.
Хронический гайморит, симптомы, лечение в домашних условиях — чревато осложнениями. Так как больной с запущенным гайморитом непосредственный разносчик инфекций. Провоцируется возникновение повторных ангин, фарингитов, заболевание зубов. Из-за постоянного насморка навсегда теряется обоняние.
Гайморит классифицируют: вирусный, грибковый, бактериальный травматический, аллергический, аэросинусит.
Симптомы при гайморите:
- заложенность носоглотки;
- конъюнктивит;
- постоянные выделения из носовых путей с неприятным запахом;
- высокая температура;
- давление в области переносицы, особенно при наклонении;
- сильнейшие боли при незначительном повороте головы;
- тяжелое дыхание;
- озноб;
- приступы кашля;
- нарушение сна;
- ощущение болей в области гайморовых пазух, лба, глаз, десен;
- потеря трудоспособности;
- ощущение хронической усталости.
Симптоматика отличается от простуды. В области носа появляются боли, которые постепенно увеличиваются к вечеру. После чего начинает болеть голова с той стороны, где развивается воспалительный процесс.
Трудно дышать носом, постоянный насморк, изменяется голос. Выделения из носа прозрачные и гнойные. При остром процессе поднимается высокая температура — от 38 градусов и выше. Отмечается повышенная утомляемость, слабость, нежелание кушать и плохой сон. При хроническом процессе температура поднимается редко, может быть незначительное повышение. Так как наличие температуры свидетельствует о начале воспалительного процесса.
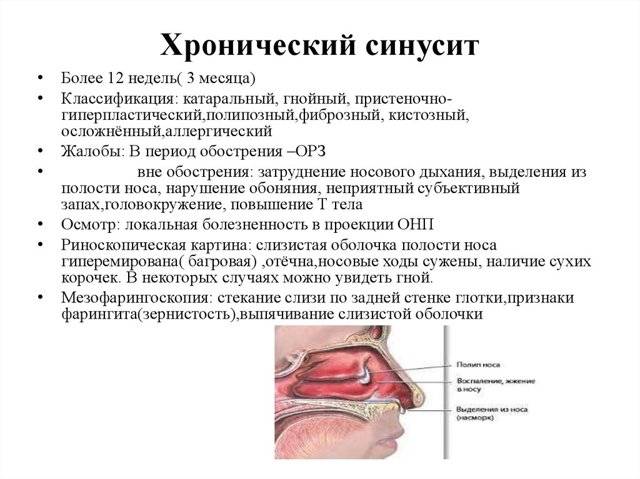
Хронический гайморит: признаки и как лечить заболевание
Этот раздел посвящен симптомам и лечению хронического гайморита, возникающего при повторных острых воспалениях и в первую очередь при затянувшихся воспалениях челюстных пазух. Переходу процесса в хроническую форму способствуют как анатомические особенности самой верхнечелюстной пазухи (выводное отверстие пазухи расположено в самом верхнем отделе пазухи и часто прикрывается набухшей слизистой оболочкой средней раковины), так и патологические изменения в полости носа (врожденная узость носовых ходов, тесное соприкосновение средней раковины с латеральной стенкой носа, искривление носовой перегородки, гипертрофия и полипы в среднем носовом ходе). К хроническим гайморитам нередко приводят воспалительные процессы зубного происхождения. Одонтогенные гаймориты часто с самого начала отличаются вялым хроническим течением. Причиной хронических гайморитов могут стать также ранения, особенно, когда в гайморову пазуху попадают инородные тела и костные осколки. В ряде случаев к такому гаймориту может привести аллергия.
Различают экссудативные формы (катаральная, гнойная, серозная, к которой относится и аллергическая) и продуктивные (пристеночно-гиперпластическая, полипозная, казеозная, холестеатомная, некротическая и атрофическая).
Субъективные признаки хронического гайморита зависят от формы заболевания. При экссудативных формах больные жалуются на длительный одно- или двусторонний насморк. Характер выделений (гной, слизь, водянистые выделения) при этом зависит от формы гайморита. При гнойной форме отделяемое часто имеет неприятный запах; при скудных выделениях иногда именно он является единственным симптомом болезни. В других случаях выделения слизистые, тягучие (катаральная форма). При серозной форме экссудат водянистый. Вторая жалоба больных на затруднение носового дыхания. Она характерна как для продуктивных, так и для экссудативных и смешанных форм. Болевые симптомы хронического гайморита в хронических случаях слабее, чем при острых процессах. Головные боли часто отсутствуют; если имеется стойкая заложенность носа, они часто имеют разлитой, неопределенный характер, но могут локализоваться на стороне поражения — в виске или глазнице, в области челюстной пазухи, реже в области лба — или напоминать невралгию тройничного нерва. Больные нередко жалуются на ослабление памяти, быструю утомляемость при умственной работе. Часто обоняние на стороне поражения ослаблено или отсутствует вовсе.
Перед тем как вылечить хронический гайморит, нужно пройти полное медицинское обследование. В легких случаях возможно консервативное лечение: промывание верхнечелюстной пазухи после прокола со стороны нижнего носового хода и введение в нее раствора антибиотиков (500 000 ЕД пенициллина и др.) в сочетании с УВЧ-терапией или диадинамическим током.
Иногда, перед тем как лечить хронический гайморит, советуют посетить стоматолога. Когда причиной развития гайморита является больной зуб, его удаляют и через просверленную зубную луночку повторно промывают пазуху с введением антибиотиков. При наличии в полости носа полипов (полипозная или смешанная форма) их следует удалить.
Когда такое лечение неэффективно, прибегают к хирургическому лечению. Основной принцип хирургического вмешательства — создание постоянного широкого сообщения верхнечелюстной пазухи с полостью носа. Радикальная операция при хроническом гайморите обычно приводит к выздоровлению, если нет одновременного заболевания других пазух.
Статья прочитана 2 142 раз(a).
Классификация
При постановке диагноза учитывается этиологическая классификация. Статистические данные свидетельствуют, что наиболее частой бывает бактериальная форма двустороннего воспаления гайморовых пазух. Эта форма патологии вместе с вирусной, грибковой объединены в группу инфекционного гайморита.
Одонтогенный гайморит развивается, когда заражение происходит через стенки пазухи из инфицированной полости рта. Инфекции могут передаваться и гематогенным путем (с кровотоком).
По течению заболевания и характеру изменений слизистых слоев выделяют:
- Острый двухсторонний гайморит катаральный. Часто возникает при сильном насморке на фоне ОРВИ. Характеризуется незначительной отечностью тканей слизистой, скудное отделяемое из носа не имеет запаха.
- Острый экссудативный гайморит (серозный). Сопровождается обильными слизистыми выделениями. Из-за нарушения оттока секрета слизь скапливается в пазухах, создавая благоприятную среду для размножения бактерий и грибков.
- Гнойный воспалительный процесс в области гайморовых пазух — результат присоединения бактериальной инфекции. Считается тяжелой формой патологии. Тягучие выделения из носа приобретают неприятный запах и желто-зеленый цвет.
- Пристеночно-гиперпластический. Если не ликвидировать воспалительный процесс в острой стадии, то слизистые слои подвергаются необратимым изменениям. Уплотнение слоя приводит к сужению входного отверстия пазухи, затем образуются полипы. Выделения из носа становятся частыми и обильными, нос больного всегда заложен.
- Атрофический. Нарушение функций желез приводит к хроническому снижению обоняния, насморк при этом становится постоянным спутником больного.
- Полипозный. Носовое дыхание перекрывают разрастающиеся на слизистой полипы. Лечение проводится в условиях стационара.
Некоторые формы хронического гайморита у взрослых могут сочетаться, если при остром течении заболевания была выбрана ошибочная тактика лечения. Смешанная форма не только доставляет дискомфорт больному, но и приводит к тому, что осложнения гайморита и его лечение у взрослых становятся крайне тяжелыми.
Диагностические мероприятия
Существует несколько диагностических мероприятий, к которым прибегают для правильной постановки диагноза:
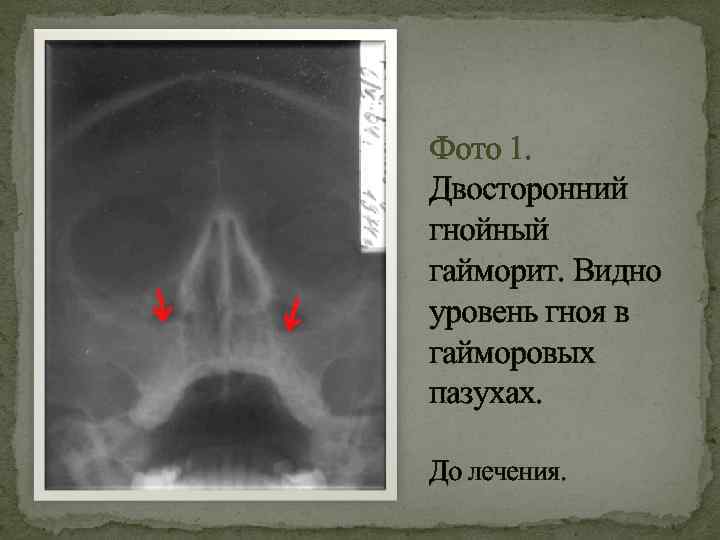
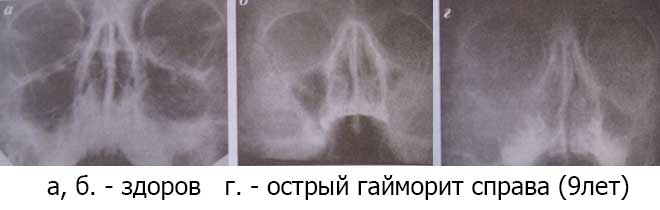
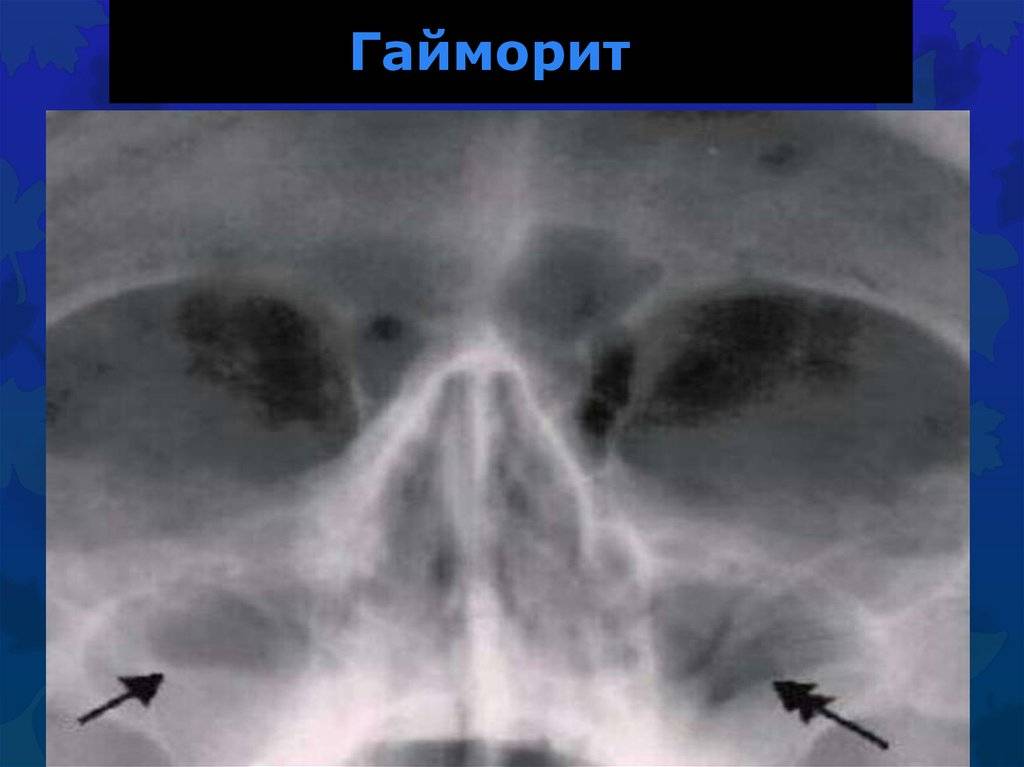
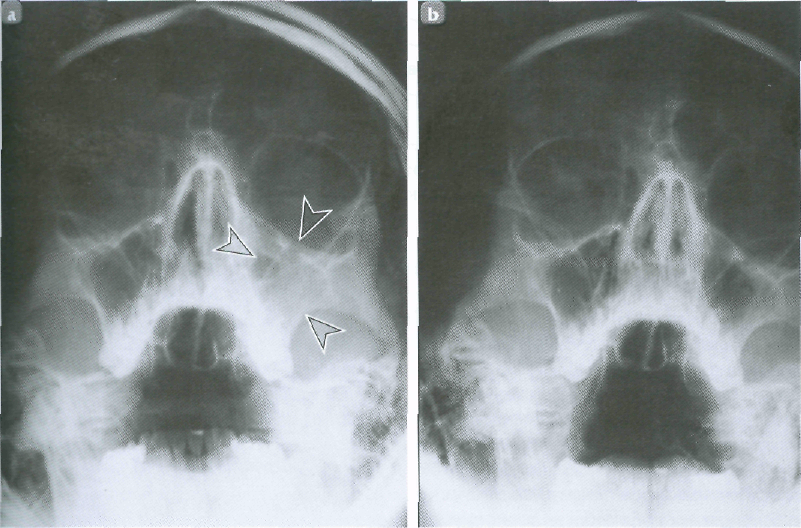
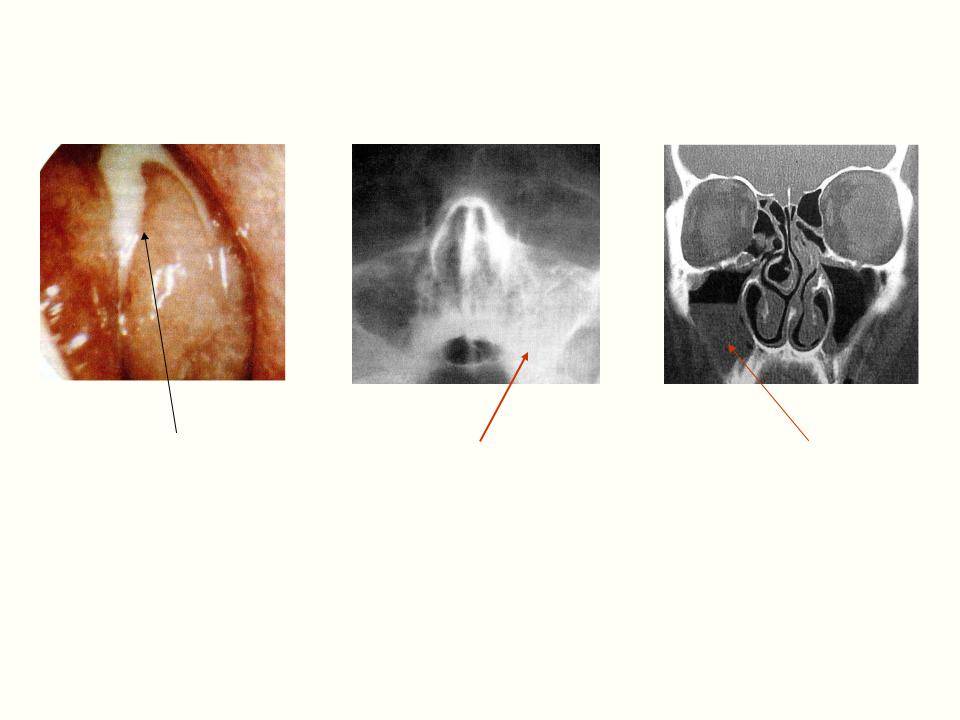
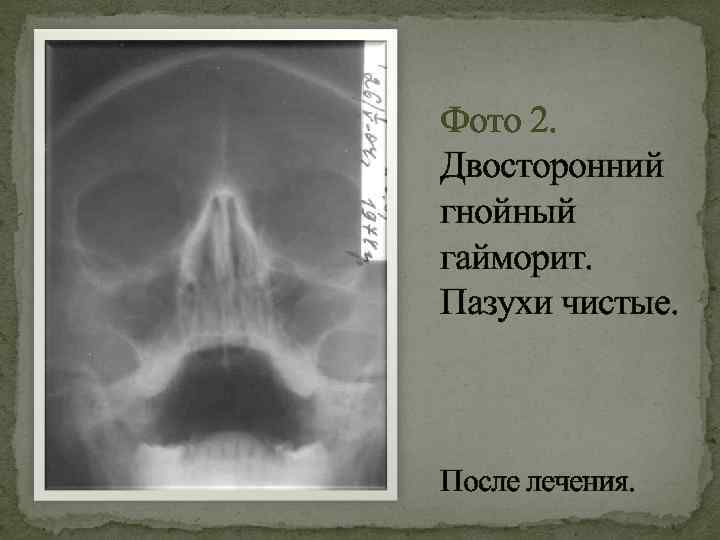
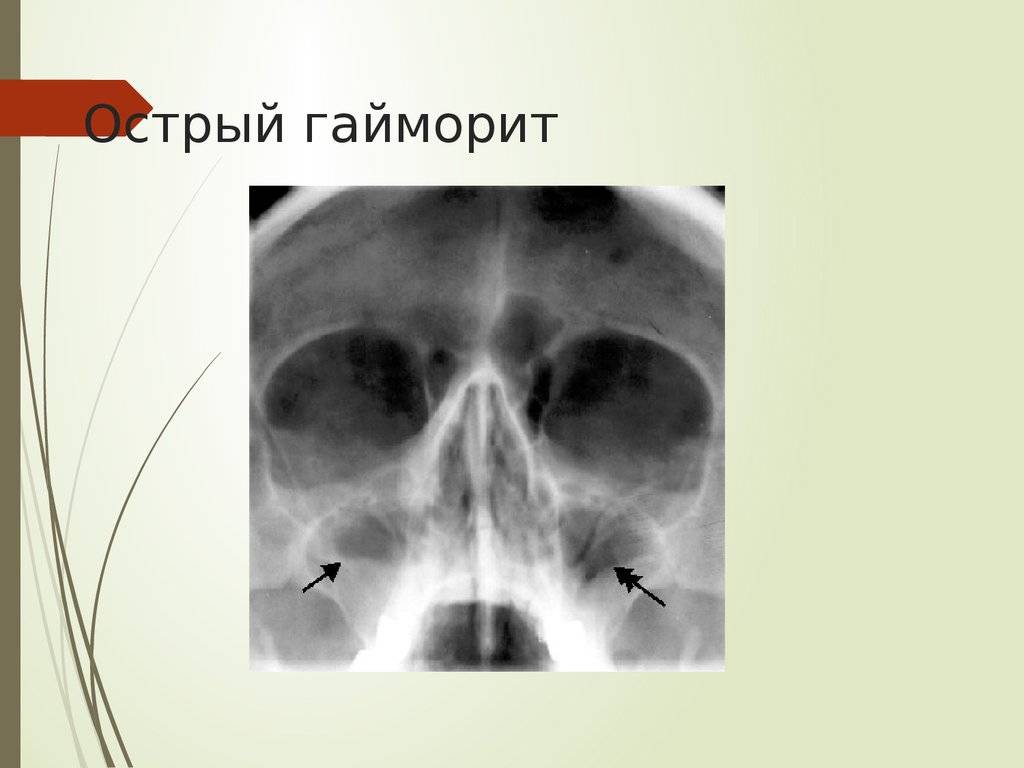
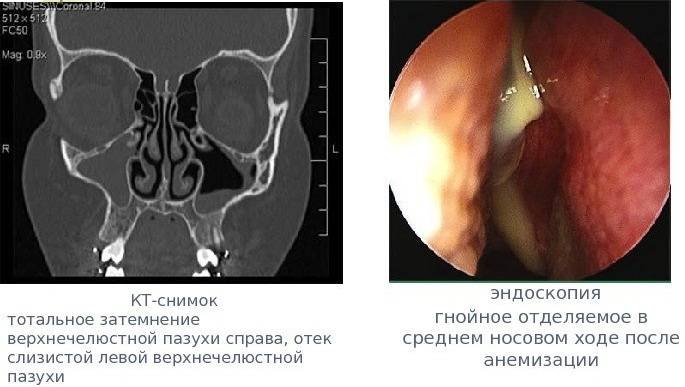
- Рентген. Благодаря проведению рентгеновской диагностики появляется возможность увидеть состояния пазухи. Воспалительный процесс будет заметен на снимке из-за скопившихся выделений, образующих темную область.
- Сбор информации и осмотр пациента. Отоларинголог опирается на жалобы больного, опрашивая и осматривая носовую полость. Происходит пальпация области пазух. Благодаря мероприятию появляется возможность выявления отека и болезненности. Визуальный осмотр является важным методом в постановке диагноза.
- Компьютерная томография. Относится к самой точной методике выявления заболевания. Отличается дороговизной мероприятия, из-за чего применяется в редких случаях. Благодаря компьютерной томографии можно узнать об объемах выделений и исключить возможность осложнения.
- Эндоскопия. Является современной методикой в диагностировании патологии. Для совершения мероприятия пользуются специальной камерой – эндоскопом, которую вводят в носовые проходы. Изучается форма и структура полостей, выявляются новообразования, аномальные строения. Благодаря процедуре возможно изучение биологического материала, взятого из полости.
- Пункция. Процедура применяется, когда заболевание запущено, чтобы выявить истинную причину воспалительного процесса. Благодаря методу врач получает материал для изучения.
- Ультразвук. Применяется, чтобы изучить строение пазухи. Благодаря процедуре появляется возможность увидеть скопившийся секрет в полости и состояние ткани.
- МРТ. Применяется для выявления новообразований, из-за которых могли проявиться схожие симптомы с гайморитом.
Беременные женщины и дети не должны проходить рентгеноскопию. В таких случаях прибегают к диафаноскопии, благодаря которой можно осмотреть гайморовы пазухи. Пользуются для процедуры лампой Геринга.
Лечение острого и хронического двустороннего гайморита
Для того, чтобы полностью вылечить хроническую, либо же острую форму гайморита, развивающуюся сразу в двух гайморовых пазухах, потребуется пройти комплексный курс терапии, состоящий из лекарственных препаратов антибактериального спектра действия, а также регулярно выполнять ряд физиотерапевтических процедур, заключающихся в следующих лечебных действиях:
- прием таблетированных и внутримышечных антибиотиков (подбираются под каждого микроорганизма отдельно в зависимости от чувствительности бактерии к активным компонентам лекарства, но наиболее часто в отоларингологии применяют Эритромицин, Бициллин, Азитромицин, Бисептол);
- противовоспалительные капли, которые на протяжении 7-10 дней 2 раза в сутки вносятся в полость носа для снятия воспаления, расширения сосудов с целью восстановления циркуляции воздуха в носовых каналах (наилучшим образом себя зарекомендовали такие средства, как Супракс, Нафтизин, Аквамарис, Эвказолин, Назол);
- промывание носа солевым или марганцевым раствором, который готовится из соотношения — 1 чайная ложка кухонной соли растворяется в 1 литре теплой кипяченой воды, либо же на аналогичный объем жидкости добавляется 2 кристалла перманганата калия (также могут быть использованы любые другие жидкостные антисептики, назначенные врачом);
- проведение хирургической операции с проколом придаточной пазухи в самом тонком месте ее эпителиальной оболочки, с дальнейшей установкой дренажной системы, по которой будет отводиться гнойное содержимое и прочий экссудат (процедура весьма болезненная, поэтому выполняется под местным или общим наркозом, а в целом прокол при двухстороннем гайморите — это крайний метод лечения).
Хронический тип гайморита кроме выше описанных процедур, лечится еще с помощью прогревания электрофорезом, чтобы усиливалось местное кровообращение в области носоглотки. Острая стадия заболевания не предусматривает согревание воспаленного участка, так как возможно обострение болезни и переход ее в еще более осложненную форму
Важно помнить, что самостоятельная терапия не допустима. Только врач определяет, как лечить двухсторонний гайморит