Туберкулез лимфатических узлов
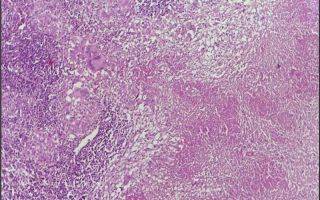
Туберкулез лимфоузлов (лимфатических узлов) — комплекс иммунных реакций и патоморфологических изменений, возникающий в лимфоидной ткани в ответ на вторжение микобактерий. Также это заболевание принято называть туберкулезный лимфаденит.
Симптомы
Течение заболевания разнообразно: оно может протекать с ярко выраженными признаками или наоборот, бессимптомно, в зависимости от состояния иммунитета пациента. Первые признаки — это увеличение лимфатического узла. Его уплотнение, нагноение, болезненные ощущения при прикосновении, а в дальнейшем — нарыв.
Причины
Основным источником заболевания является туберкулиновая бактерия — бацилла Коха, также называемая туберкулезной палочкой.
Возбудитель инфекции с оттоком межклеточной жидкости попадает в лимфатические узлы. Чаще всего такая форма заболевания — это следствие легочного туберкулеза. Так как этой болезнью заражаются в основном воздушно-капельным путем, то и человек с такой формой (открытой) заразен.
Виды
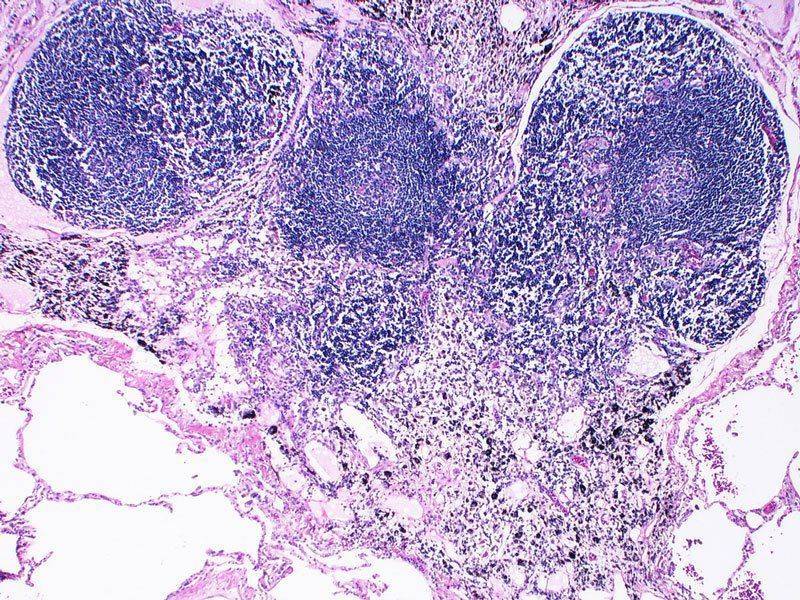
Туберкулез внутригрудных лимфатических узлов или ВГЛУ чаще всего возникает у детей и подростков, очень редко у людей пожилого возраста.
В медицине выделяют инфильтративный и опухолевидный туберкулез внутригрудных лимфатических узлов.
- При первом виде симптомами являются гипертрофия узлов и изменения прикорневых отделов ткани легких. Преобладают признаки интоксикации.
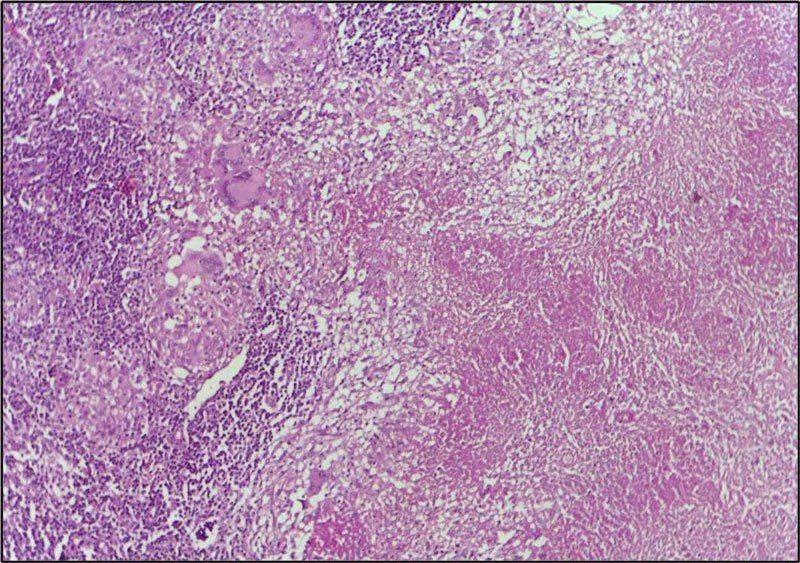
- При опухолевидном туберкулезе одним из первых признаков является казеозное поражение лимфоузлов. Вследствие чего они увеличиваются, группами или по отдельности.
Стадии
Выделяют несколько стадий развития туберкулеза внутригрудных лимфатических узлов:
- Развитие казеозного некроза, в этом случае сохраняется целостность капсулы периферических органов.
- Частичное разрушение капсулы, которое сопровождается выходом омертвевших тканей в жировую клетчатку средостения.
- Полное разрушение капсулы. В данном случае структура лимфоузла неплотная и с гнойным содержанием.
- При последней стадии массы прорываются сквозь стенки бронха в органы дыхания и образуют бронхожелезистый свищ, вследствие этого появляется углубление, с содержанием воздуха.
Осложнения
Осложнения туберкулеза внутригрудных лимфатических узлов могут быть довольно опасными и привести к тому, что бронхи поражаются и сдавливаются, дополнительно развивая плеврит, формируется бронхожелезистый свищ. Пациента начинает мучить сильный кашель.
Больше о туберкулезе внутригрудных лимфатических узлов читайте здесь.
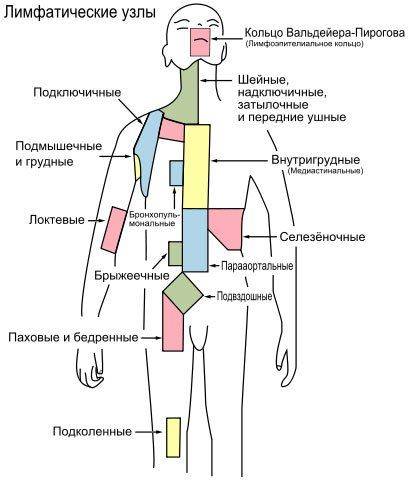
Туберкулез периферических лимфоузлов
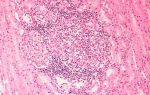
Туберкулез периферических лимфатических узлов характеризуется образованием гранулематозных воспалений ткани лимфы. Это очень распространенная форма заболевания, которая чаще всего проявляется в детском и подростковом возрасте. Инфекция проникает сквозь микроповреждения полости рта или через кариозные полости зубов в лимфатические структуры.
Признаки
- отсутствует высокая температура;
- иногда может быть небольшая лихорадка;
- поражаются узлы под челюстью, подбородком, также шейные узлы;
- инфицирование узлов подмышечной впадины наблюдается редко.
Поражение может иметь единичный характер или наблюдаться в сопутствии с различными видами туберкулеза.
Формы
Туберкулез периферических лимфатических узлов бывает трех форм:
- инфильтративная;
- казеозная;
- индуративная.
На начальном этапе возникает инфильтративная форма, при которой характерна воспалительная инфильтрация с образованием очагов. В данном случае заболевание сопровождается:
- повышенной температурой;
- общим ухудшением состояния;
- скорым увеличением лимфоузлов: они уплотняются и ощущается небольшая боль;
- признаками периаденита.
Увеличенные узлы периферии могут сопровождаться невыраженными проявлениями и симптомами интоксикации. В последствии в них развивается воспаление.
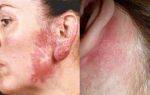
При казеозной форме обнаруживают творожистый некроз и множество воспалительных очагов, часто со свищами и гнойным содержимым. Несвоевременный диагноз и запущение процесса приводит к этой форме. Также характерно нарастание симптомов интоксикации, а именно резкая боль и флуктуация при пальпации, истончение, покраснение и отечность кожи, нарыв.
Индуративная форма дополнительно сопровождается рубцовым уплотнением пораженных лимфатических структур. Воспаление стихает, течение заболевания имеет волнообразный характер, так как лимфоузлы уменьшены и становятся плотнее. Лишь у малой доли таких пациентов наблюдается вялотекущий характер.
Несвоевременная постановка диагноза и запущение развивающихся казеозных и индуративных процессов приводят к затруднению лечения и к последствиям в виде туберкулеза кожи.
Диагностика
На начальных стадиях туберкулез лимфоузлов проходит в основном бессимптомно. В грудной клетке и брюшной полости симптомы заболевания долго не проявляются. Поэтому постановка верного диагноза довольно непроста. Также легко спутать эту патологию с другими.
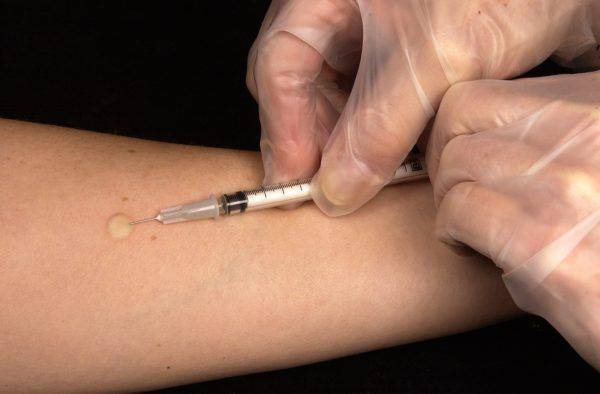
При назначении рентгенографии легких есть возможность установить причины возникновения болезни. Также пациенту будет назначена туберкулиновая проба (проба Манту).
Заболевание брюшной полости характеризуется воспалением в мезентериальных лимфоузлах, что приводит к большим затруднениям в диагностике. В данном случае большую помощь в постановке правильного диагноза окажет ультразвуковое и тепловизорное сканирования органов, компьютерная томография и лимфография. С помощью этих исследований легче обнаружить пораженные очаги. Если же имеется поражение брыжеечных лимфатических узлов, назначают лапароскопию и введение туберкулина.
Окончательный диагноз поможет поставить биопсия после удаления узла хирургическим путем.
Лечение
Основное требование при лечении — своевременность, длительность и непрерывность. Оно основывается на:
- Применении антибиотико- и химиотерапии, реже используются хирургические методы.
- При наличии свища проводят обработку канала: промывание препаратами антисептического действия, удаление гнойного отделяемого.
- Независимо от стадии заболевания назначают комплекс противотуберкулезных препаратов иногда вместе с кортикостероидными гормонами.
- Обязательно применение противовоспалительных, дисенсибилизирующих и стимулирующих средств.
- Правильный режим питания и отказ от вредных привычек также являются главной составляющей в лечебном процессе.
Лечение пациентов, инфицированных вирусом иммунодефицита человека следует проводить, учитывая стадии ВИЧ-инфекции. Если стадия ранняя, то терапия принципиального отличия не имеет. Если наблюдается поздний этап, то фтизиатр назначает лечение индивидуально, учитывая факторы риска. Постановка пациентов, прошедших полный курс на учет в диспансерной службе обязательна, так как возможно проявление рецидива.