Внутриутробные инфекции и их причины
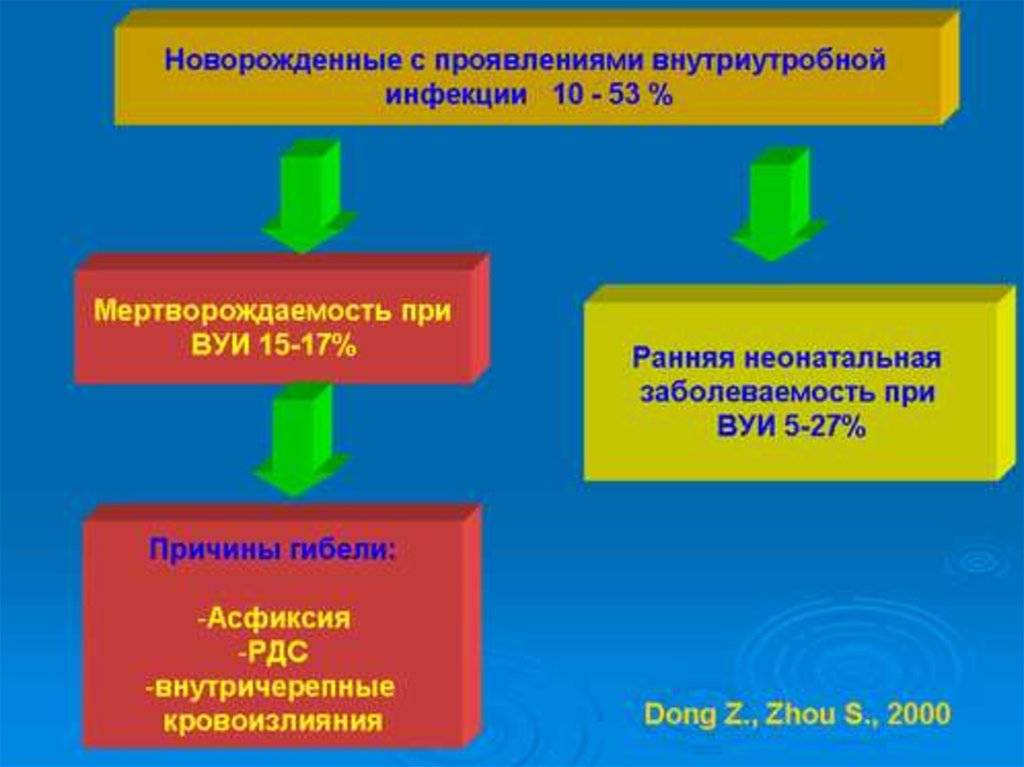
Внутриутробные инфекции — это такие инфекции, которые инфицируют сам плод еще до рождения. В соответствии с общими данными, около десяти процентов новорожденных появляется на свет с врожденными инфекциями. И сейчас это весьма актуальная проблема в педиатрической практике, потому как такие инфекции приводят к гибели малышей.
Такого рода инфекции поражают плод в основном еще в дородовом периоде или же во время самих родов. В большинстве случаев, инфекция передается ребенку от самой матери. Это может происходить через околоплодные воды или контактным способом.
В более редких случаях инфекция может попасть к плоду при каких-либо методах диагностики. Например, при амниоцентезе, биопсии ворсин хориона и т.п. Или же когда плоду необходимо ввести препараты крови через пуповинные сосуды, к которым относится плазма, эритроцитарная масса и т.п.
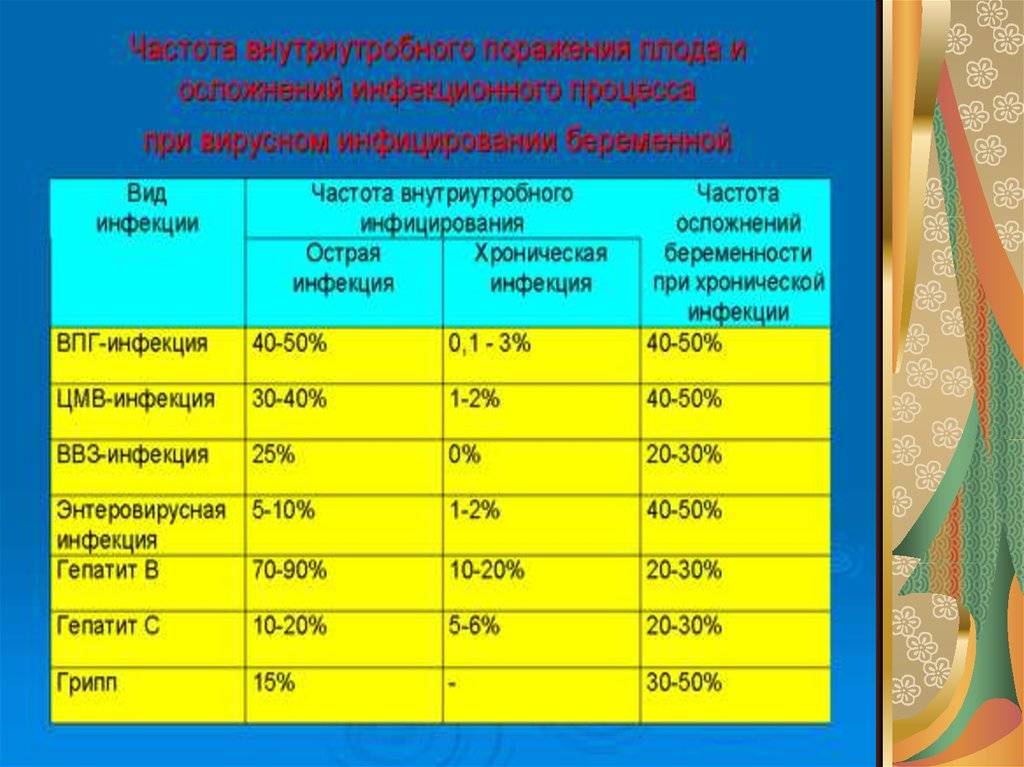
В антенатальном периоде обычно связывают инфицирование малыша с вирусными заболеваниями , к которым можно отнести:
В интернатальном периоде заражение по большей части зависит от того, в каком состоянии находятся родовые пути матери. Чаще это разного рода бактериальные инфекции, к которым обычно относят стрептококки группы В, гонококки, энтеробактерии, синегнойные палочки и т.д. Таким образом, заражение плода в утробе матери происходит несколькими способами:
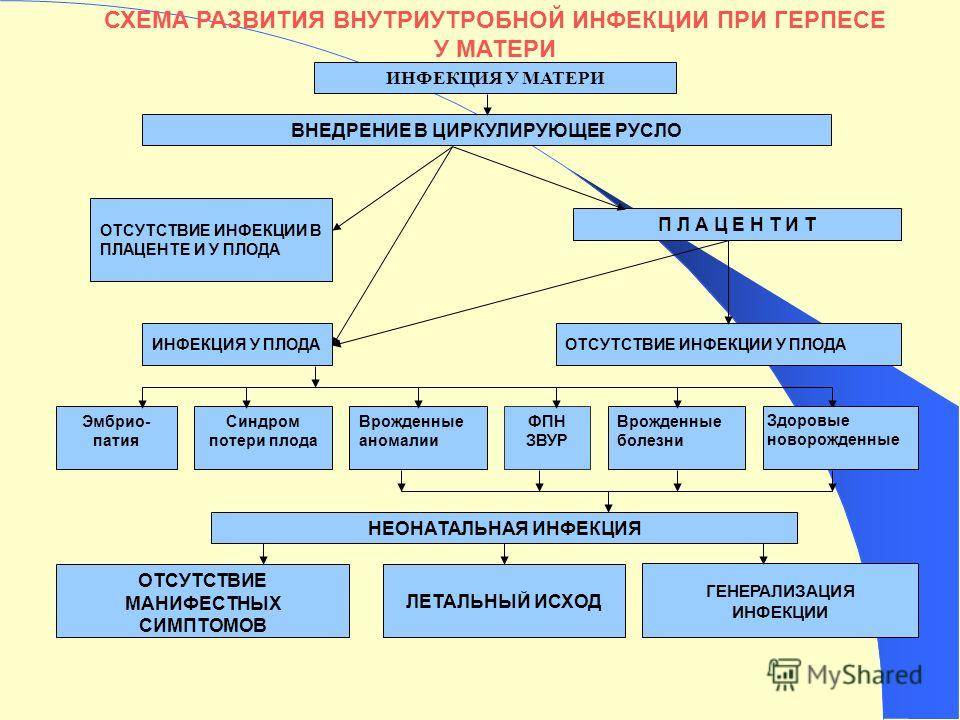
- трансплацентарный, к которому относят вирусы разных типов. Чаще плод поражается в первом триместре и возбудитель попадает к нему через плаценту, вызывает необратимые изменения, пороки развития и уродства. Если поражение вирусом отмечается в третьем триместре, то у новорожденного могут быть отмечены признаки острой инфекции;
- восходящий, к которому относят хламидии, герпес, при которых инфекция переходит от половых путей матери к малышу. Чаще это случается при родах при разрыве плодных оболочек;
- нисходящий, при котором инфекция попадает к плоду через маточные трубы. Такое случается при оофорите или аднексите.
Диагностика
Объективное обследование преследует 2 основные цели – выявление и идентификация возбудителя, а также определение степени тяжести и характера изменений в организме плода.
Верификация микроорганизмов во время беременности осуществляется при помощи лабораторной диагностики, которая включает следующие анализы:
- микроскопия мазка из влагалища и шейки матки;
- бактериологический посев на микрофлору мазка из влагалища;
- полимеразная цепная реакция или ПЦР мазка, при помощи которой выявляется и идентифицируется генетический материал возбудителя;
- иммуноферментный анализ — или ИФА крови, дающий возможность выявить антитела к возбудителям.
Из всех анализов широкое распространение в пренатальной диагностике различных инфекций получило ИФА к возбудителям заболеваний, передающихся половым путем, некоторых вирусных инфекций. Исследование назначается в плановом порядке на этапе планирования или на ранних сроках беременности.
Для определения степени и характера изменений назначается визуализация плода. Востребованным, безопасным и информативным методом остается УЗИ, которое выполняется на разных сроках беременности. Для оценки функционального состояния сердца плода назначается доплерография, позволяющая определить скорость и объем кровотока в его отделах.
Причины заболеваний
Процесс инфицирования при данных заболеваниях начинается еще в момент нахождения плода в утробе матери. Риск заражения сохраняется также во время родовой деятельности. В таком случае переносчиком инфекции является мать. Заболевание может быть передано вертикальным или восходящим путем. Все зависит от места нахождения вирусов и бактерий.
Только в редких случаях наблюдалось заражение беременной женщины при диагностике, которая предполагала биопсию или другие специфические процедуры. Риск увеличивается при введении препаратов малышу через кровь, плазму.
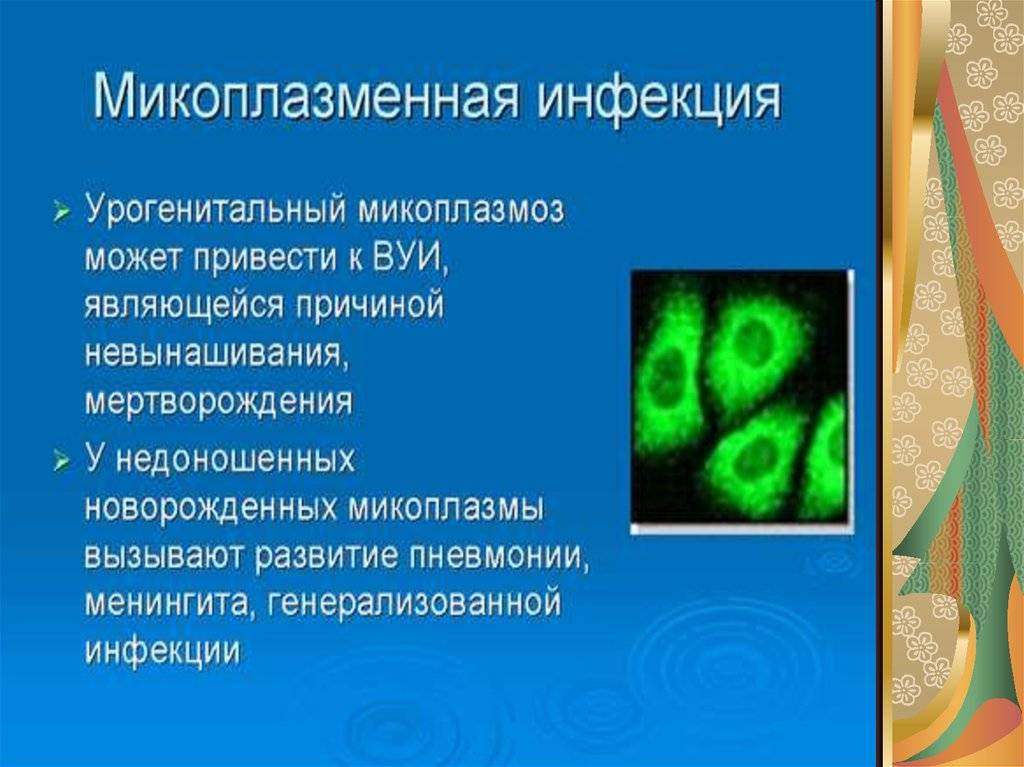
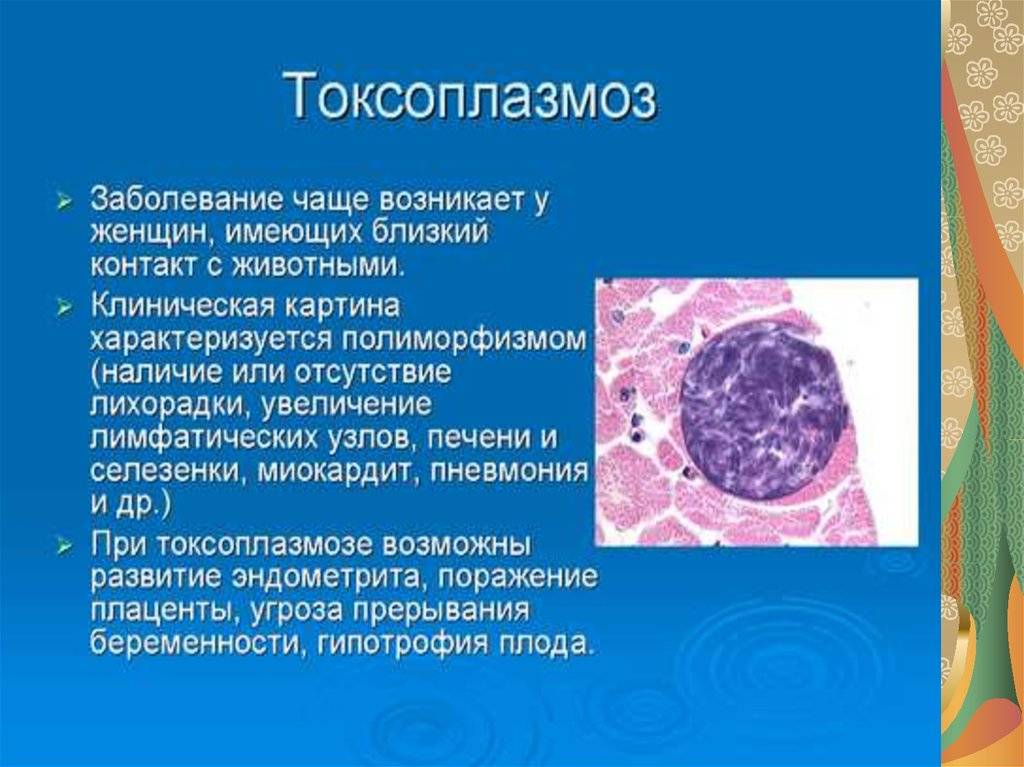
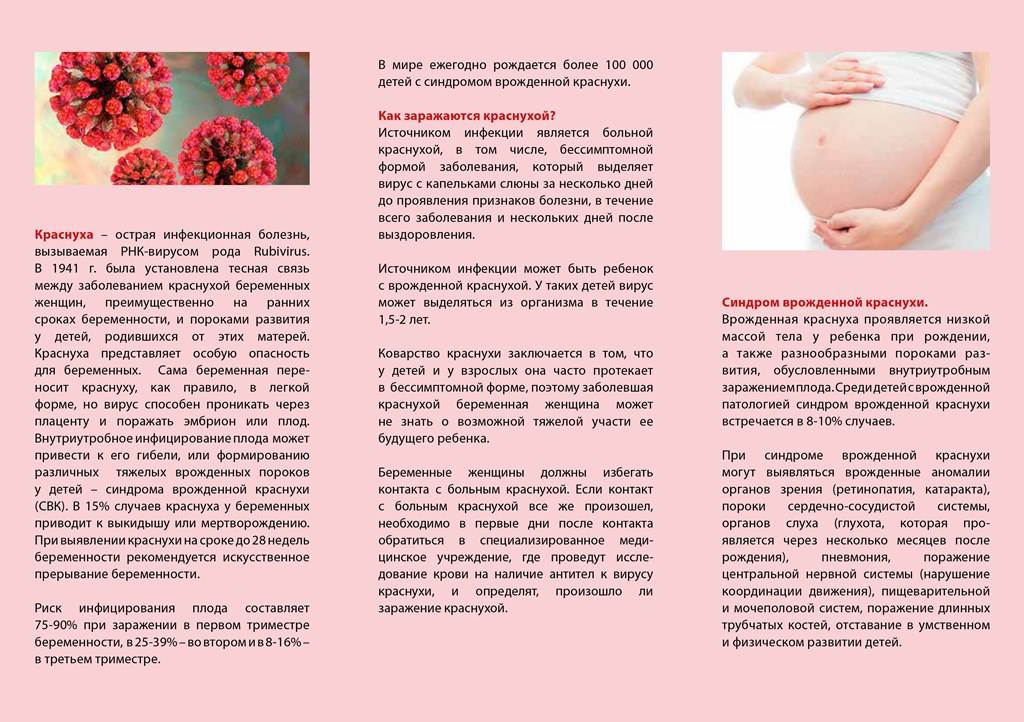
Вирусные агенты могут быть переданы антенатальным путем. В таком случае плод может быть заражен краснухой, герпесом, гепатитом, ВИЧ. Из-за внутриклеточных возбудителей диагностируется токсоплазмоз или микоплазмоз.
Немаловажную роль играет состояние родовых путей и сам процесс появления малыша на свет. На данном этапе остается риск проникновения микробов в организм малыша различными способами. Среди бактерий повышена возможность заражения стрептококками, протей, клебсиеллой и другими. Плацента изначально используется в качестве действенного барьера. Однако ее даже незначительное повреждение может привести к развитию недостаточности. Через небольшие отверстия внутрь без особых препятствий смогут попасть вредные бактерии. Среди них особую опасность представляет вирус сифилиса.
Учитывается также анамнез матери и наличие ранее неблагоприятных беременностей. Риск развития внутриутробных инфекций повышается также в том случае, если ребенок появился на свет раньше срока. Дополнительно анализируется период, в который женщина была заражена (до и после наступления беременности).
Во время родов врач анализирует основные свойства околоплодных вод
На ребенка имеет непосредственное влияние период заражения, а также вирус, который стал причиной развития патологии. К примеру, если возбудитель проник внутрь в течение первых десяти недель беременности, то она закончится самостоятельным выкидышем. Если заражение произошло на двенадцатой неделе, то скорее всего ребенок появится на свет мертвым или у него будут присутствовать серьезные пороки в развитии внутренних органов, систем. Инфицирование плода со второго триместра чревато неправильным развитием отдельных внутренних органов или наличием после рождения ярко выраженной генерализованной инфекции.
Невозможно полностью исключить вероятность мертворождения. Вирусы и бактерии имеют свойство проникать глубоко в ткань и нарушать работу центральной нервной системы, сердца и других важных органов.
Анализ крови на сифилис
Метод обследования
В большинстве случаев основным методом является реакция Вассермана
, которая определяет наличие антител к веществам, выделяемым поврежденными клетками. Положительный результат появляется не ранее 5-6 недель после заражения сифилисом и сохраняется в течение года после выздоровления.
Следует помнить, что при беременности реакция Вассермана может давать ложноположительные реакции
, поэтому при положительном ответе женщине назначают другие методы (РИФ, ПЦР).
Ложный результат возможен также при наличии следующих заболеваний
- Сахарный диабет;
- Туберкулез;
- Вирусный гепатит;
- Алкоголизм, наркомания;
- Онкологические заболевания.
Расшифровка анализа
Расшифровка анализа не представляет трудностей. Положительный результат говорит о наличии заболевания на данный момент или ранее в анамнезе. Отрицательный результат означает отсутствие сифилиса или небольшой промежуток времени после заражения.
Не следует забывать и о возможных ложных результатах.
Диагностика внутриутробной инфекции
УЗИ
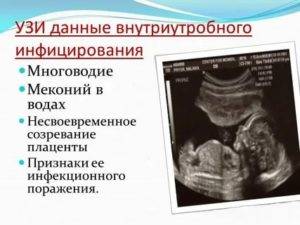
Ультразвуковое исследование плода – простой, безопасный, хотя и не абсолютно точный метод диагностики инфекции. По его результатам можно оценить задержку внутриутробного развития, увидеть некоторые пороки, являющиеся последствием инфекции. Кроме того, под контролем УЗИ выполняют кордоцентез. Признаки вероятной инфекции на УЗИ:
- увеличение желудочков мозга
- множественные отложения кальция в мозге, печени, кишечнике
- увеличение сердца, печени и селезенки
- увеличение живота и расширение чашечно-лоханочной системы почек
- синдром задержки внутриутробного развития
- отек плаценты, амниотические тяжи
- много- или маловодие
- сформировавшиеся пороки развития
Все вышеперечисленные признаки могут быть следствием неинфекционных болезней либо вариантом нормы (см. скрининг первого триместра беременности).
Сероиммунологический метод
Определение иммуноглобулинов необходимо для женщин из групп риска. Появление IgM говорит о заражении либо реактивации инфекции. Это может стать показанием для инвазивной диагностики: кордоцентеза.
В отечественном здравоохранении есть обязательный серологический скрининг на краснуху, сифилис, гепатит, а в группах риска – и на ВИЧ. Но часто доктор рекомендует сдать дополнительные анализы на инфекции группы TORCH и другие. Результаты некоторых анализов (на токсоплазмоз, например), легче интерпретировать, если подобное исследование проводилось и до беременности.
Суть определения иммуноглобулинов:
- Есть IgM, нет IgG – скорее всего есть острая инфекция
- Есть IgG, нет IgM – инфекция была в прошлом, иммунитет сформирован
- Нет ни IgM, ни IgG в достаточных титрах – женщина не сталкивалась с инфекцией, либо сталкивалась очень давно, иммунитет отсутствует
- Есть IgM и IgG – присутствует инфекция, к которой уже начал формироваться иммунитет, либо возникла реактивация ранее имевшейся инфекции. Скорее всего, плоду ничего не угрожает.
Серологическое исследование крови новорожденного затруднено, так как в ней присутствуют материнские антитела, искажающие картину.
Кордоцентез и амниоцентез
Кордоцентез — это прокол кожи и взятие крови из пуповины, довольно точный метод определения инфекции. Пуповинная кровь может содержать ДНК возбудителя, а также иммунные комплексы против него.Амниоцентез – исследование околоплодных вод.
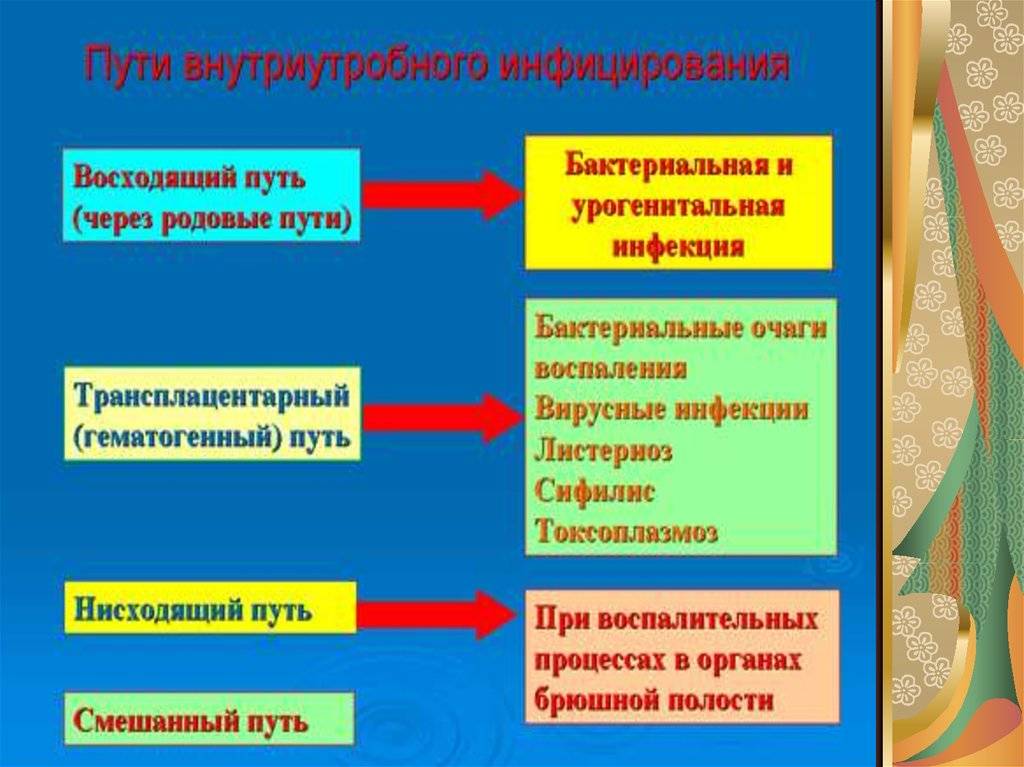
Пути инфицирования плода
Выделяют 4 пути инфицирования плода от матери:
- Гематогенный (дисплацентарный). Гематогенный путь проникновения вирусов к плоду особенно вероятен при вирусных инфекциях у беременных. Может происходить непосредственное поступление вирусов из крови матери к плоду. Для многих вирусов необходимым условием развития является их размножение в клетках плаценты, откуда они с током крови достигают околоплодных оболочек, поступают в околоплодные воды и инфицируют плод.
- Нисходящий (из маточных труб). Возбудитель проникает из брюшной полости матери по маточным трубам, поражает околоплодные оболочки и инфицирует околоплодные воды.
- Восходящий (из влагалища). Возбудитель проникает из вагинального канала или шейки матки. Особенно опасен этот путь инфицирования при преждевременном разрыве околоплодных оболочек. Риск инфицирования плода при этом возрастает в 10 раз.
- Контактный (интранатальный). Инфицирование происходит при прохождении по родовым путям матери, при аспирации и заглатывании инфицированной слизи родового канала. Учитывая частоту бактериальных вагинозов у беременных, о чем говорилось выше, частота контактного пути инфицирования значительно увеличивается.
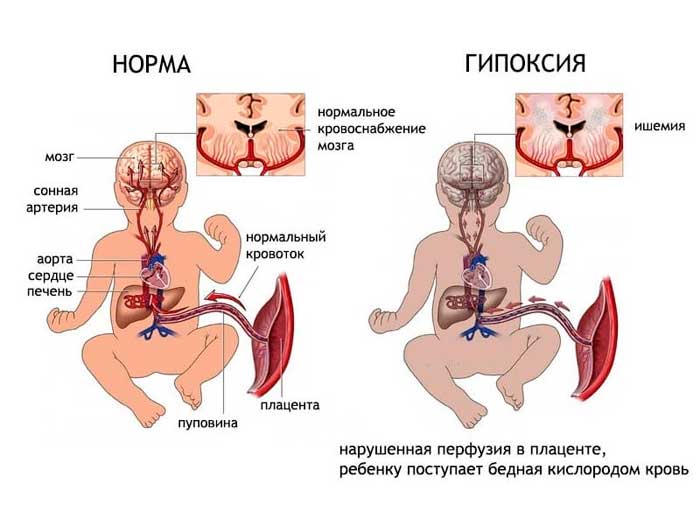
Первые три пути инфицирования связаны с инфицированными околоплодными водами – «хориоамнионитом». В организм плода инфекция проникает через кожу, пуповину, дыхательные пути, ЖКТ, уши, глаза. Для всех антенатальных внутриутробных инфекций характерно поражение плаценты, что приводит к фетоплацентарной недостаточности и выражается в гипоксии плода, задержке внутриутробного развития, недоношенности, незрелости, минимальным тканевым порокам развития.
Тяжесть и характер инфекций
Наибольшее влияние на тяжесть и характер оказывает срок инфицирования плода. При воздействии инфекционного агента в периоде имплантации, который длится первые две недели беременности, развитие процесса идет по принципу «все или ничего». Это означает, что либо наступает гибель плода, либо происходит его дальнейшее нормальное развитие.
Особенностью воспалительной реакции у эмбрионов является наличие лишь альтернативного компонента. Поэтому воздействие инфекционного агента в эмбриональном периоде (2-12 нед.) приводит к формированию грубых пороков развития плода, часто несовместимых с жизнью и заканчивающихся выкидышем, мертворождением, смертью в неонатальном периоде. При воздействии инфекционного агента в раннем фетальном периоде (9-28 нед.) имеют место эмбриональные пороки развития, минимальные тканевые пороки развития, стигмы дисэмбриогенеза, ЗВУР (задержка внутриутробного развития, недоношенность.
Поздний фетальный период (28-40 нед.) характеризуется уже тремя компонентами воспаления – альтернативным, пролиферативным, сосудистым. При инфицировании в этом периоде могут формироваться минимальные тканевые пороки развития без инфекционного процесса, ЗВУР, чаще асимметричная и клинически выраженная инфекция (гепатит, пневмония, энтероколит, миокардит, менингит, менингоэнцефалит, отит, панкреатит, поражение кожи, глаз, а также генерализованная инфекция).
Опасность внутриутробных инфекций
Необходимо отметить, что ЦНС – это орган, период формообразования которого продолжается всю беременность. Именно поэтому пороки развития и поражение ЦНС возникают на любом сроке беременности и встречаются с такой большой частотой. Преждевременные роды обусловлены несколькими причинами – развитием хориоамнионита и преждевременным излитием околоплодных вод, а также повышением уровня просгагландинов за счет усиленного размножения микроорганизмов во влагалище беременной женщины.
Кроме того, при заболевании беременной возникает комплекс факторов, оказывающий непосредственное и опосредованное влияние на плод: гипертермия, патологическое действие микроорганизмов и их токсинов, нарушение процесса плацентации, нарушения обменных процессов.
Учитывая вышеизложенные особенности патогенеза, исход внутриутробных инфекций может быть различен – прерывание беременности на ранних сроках, внутриутробная гибель плода, мертворождение, эмбриональные пороки развития, недоношенность, незрелость, минимальные тканевые пороки развития, задержка внутриутробного развития, локальный текущий инфекционный процесс, генерализованный текущий инфекционный процесс.
Лечение внутриутробных инфекций
Надо сказать, что не для всех внутриутробных инфекций можно подобрать лечение. Иногда вылечить их невозможно. Для подобной терапии прежде всего необходимо установить состояние матери и ребенка и лишь потом назначать соответствущее лечение. Лечение при помощи антибиотиков показано лишь в особо опасных случаях. Также оно подбирается в зависимости от возбудителя инфекции. Иногда бывает достаточно назначения женщине иммуноглобулинов для поддержания иммунной системы повышения иммунного противостояния возбудителю.
В некоторых случаях делают вакцинацию уже при течении беременности. Например, могут поставить вакцину против герпеса. Помимо этого, на способы лечения оказывает влияние и срок беременности.
Чем опасна у беременных: последствия
Внутриутробное инфицирование считается достаточно опасной патологией беременности. Оно является главной причиной возникновения разнообразных пороков, в результате чего плод может значительно отставать в развитии.
Кроме того, патогенные микроорганизмы могут вызывать деструкцию отдельных органов и систем, в результате чего младенец может родиться неприспособленным к самостоятельной жизни.
В запущенных случаях ВУИ может стать причиной воспаления органов репродуктивной системы, что повышает сократительную способность миометрия матки. В результате этого плод отделяется от стенок матки и развивается так называемый выкидыш плода.
Также выкидыш может быть спровоцирован гибелью малыша, вызванного воздействием на него токсинов микроорганизмов, что при инфицировании случается достаточно часто.
Узнайте, почему происходит невынашивание беременности.
Развивается ВУИ двумя путями: остро или хронически.
При остром течении у женщины наблюдаются яркие проявления, которые сопровождаются общим ухудшением состояния организма, так называемый сепсис.
Хроническая внутриутробная инфекция более опасна, нежели острая, так как недуг не имеет острых проявлений, при этом наблюдается активное поражение плода. В результате этого малыш может родиться отсталым в развитии либо с разнообразными пороками, в том числе и несовместимыми с жизнью.

На характер течения и основные последствия поражения организма малыша влияют множество факторов. Наиболее часто это зависит от:
- длительности течения недуга;
- возраста плода;
- количества штаммов, которые поражают плод;
- стойкости иммунной системы матери.
Знаете ли вы? Самой молодой мамой в истории считается уроженка провинции Кастровиррейна (Перу) Лина Медина. 14 мая 1933 года в возрасте 5 лет и 7 месяцев она успешно родила сына с весом 2,7 кг. Примечательно, что только в 1973 году, в возрасте 40 лет, он узнал о настоящей матери, так как до этого времени вся информация о ней тщательно скрывалась.
Наиболее тяжёлые последствия ВУИ наблюдаются в первом триместре, особенно если организм матери в это время ослаблен какими-либо недугами. Это практически всегда приводит к выкидышу либо заканчивается летальным исходом для плода ещё в утробе.
Во втором и третьем триместре малыш менее подвержен губительному воздействию патогенных микроорганизмов. Но, при несвоевременном лечении заболевания инфекция становится главной причиной преждевременных родов либо разнообразных пороков развития.
Как заражается плод?
Существует три основных способа передачи внутриутробной инфекции при беременности:
Трансплацентарный (гематогенный) — вирусы (ЦМВ, герпес и пр.), сифилис, токсоплазмоз, листериоз
Возбудитель проникает из крови матери через плаценту. Если это происходит в 1 триместре, то часто возникают пороки развития и уродства. Если плод инфицируется в 3 триместре, то у новорожденного наблюдаются признаки острой инфекции. Прямое попадание возбудителя в кровь малыша ведет к генерализованному поражению.
Восходящий — микоплазма, хламидии, герпес
Инфекция восходит от половых путей матери к ребенку. Обычно это происходит после разрыва плодных оболочек, в момент родов, но порой случается и в течение беременности. Главной причиной внутриутробной инфекции является попадание ее в околоплодные воды, и как следствие – поражение кожи, дыхательного и пищеварительного тракта плода.
Нисходящий
Инфекция спускается к плоду через маточные трубы (при аднексите, оофорите).
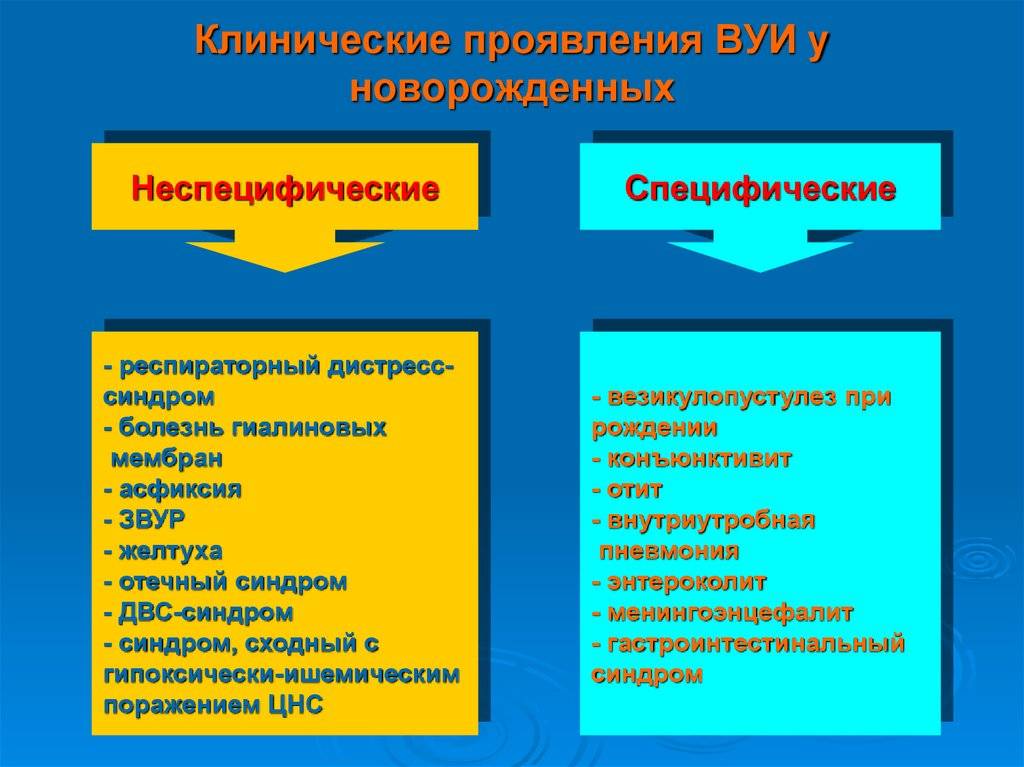
Клинические проявления
С практической точки зрения целесообразно выделять инфекции, клинические проявления которых возникли до рождения ребёнка (истинно врождённые инфекции), и перинатальные инфекции, клинические проявления которых манифестируют в течение раннего неонатального периода
При этом крайне важно проводить дифференциальную диагностику между внутриутробной инфекцией, которая развилась в результате интранатального инфицирования, и нозокомиальной инфекцией
Следует отметить, что врождённую ВИЧ-инфекцию характеризует многолетнее латентное течение, а появление клинических симптомов обусловлено прогрессирующим снижением иммунитета, которое приводит к развитию тяжёлых форм оппортунистических заболеваний.
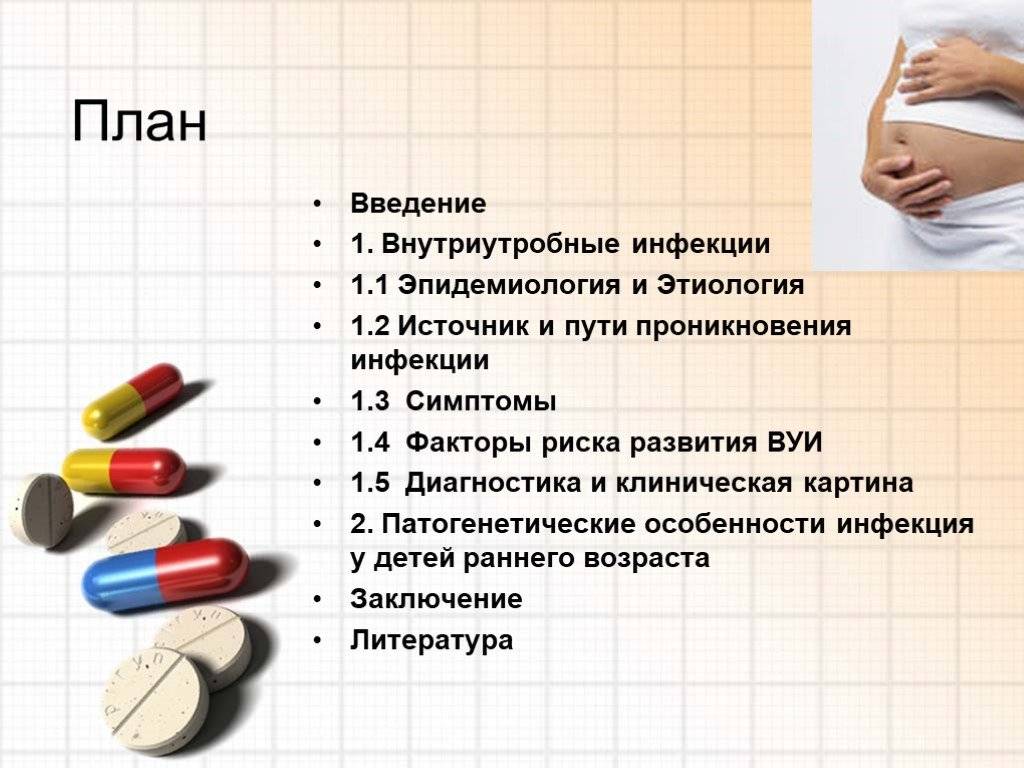
Установлено, что в подавляющем большинстве случаев врождённые инфекции различной этиологии у новорождённых имеют сходные клинические проявления. Наиболее типичные симптомы таких инфекций: ЗВУР; гепатоспленомегалия; желтуха; экзантемы; дыхательные расстройства; сердечно-сосудистая недостаточность; тяжёлые неврологические нарушения; тромбоцитопения, анемия и гипербилирубинемия с первых дней жизни.
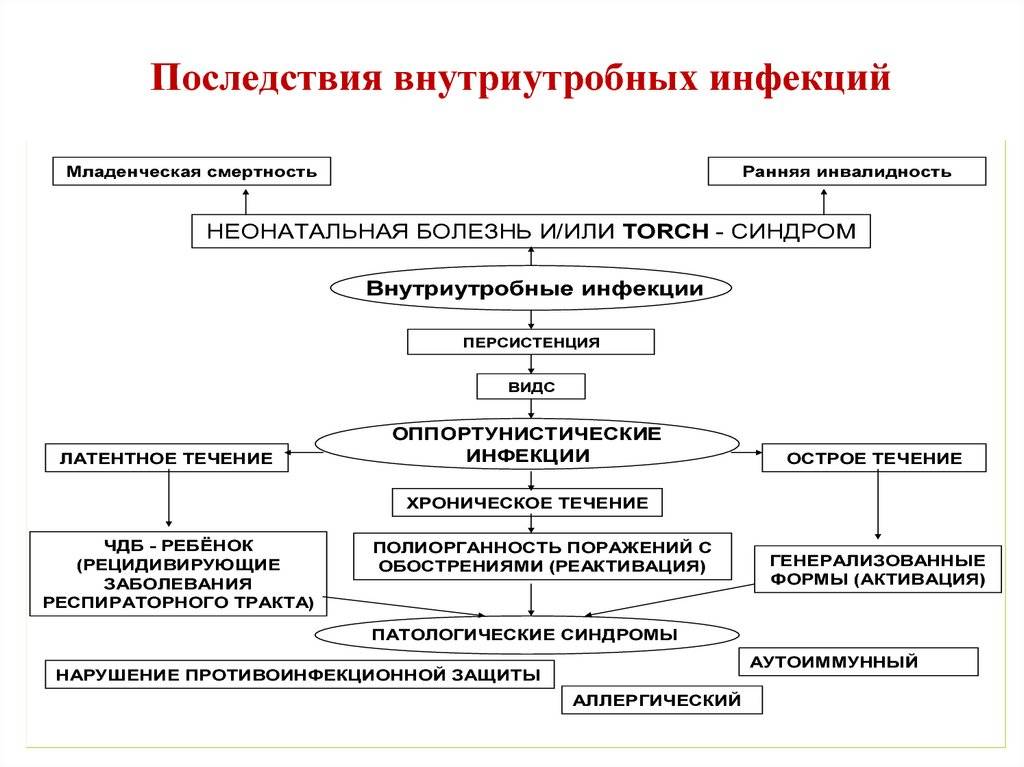
Последствия внутриутробного инфицирования
Внутриутробная инфекция у новорожденных детей — тяжелая медицинская патология. В некоторых случаях она может быть смертельной или приводить к инвалидизации ребенка. Чаще всего виновниками становятся вирусы. Распространенные причины внутриутробных инфекций у новорожденных — это краснуха, токсоплазмоз, парвовирус и пр.
При этом наиболее опасной является ситуация, когда заражение матери каким-либо вирусом происходит после зачатия, либо незадолго до него. Некоторые инфекции протекают с незаметной симптоматикой, а потому необходимо при планировании ребенка, до наступления беременности сдать ряд анализов. Среди них те, которые показывают содержание в крови антител М и G. По составу этих антител, если они обнаружатся, а также их количеству, врач сможет сделать вывод о том, первичная это инфекция у женщины или ее рецидив. И по этим данным просчитать риски для будущего ребенка, который пока еще не зачат. Иногда требуется лечение или просто немного выждать перед зачатием, чтобы малыш родился здоровым.
Так, когда герпес при беременности возникает впервые в жизни, то это практически всегда дает осложнения для ребенка. И чем при меньшем сроке произойдет его заражение — тем хуже прогноз. Так, в первом триместре у эмбриона возникают многочисленные пороки развития. Нередко вследствие этого организм «избавляется» от нежизнеспособного плода, и происходит самопроизвольный выкидыш. Рецидив генитального герпеса редко приводит к заражению ребенка через плаценту, через кровь, чаще это происходит контактным путем во время естественных родов. Тогда последствия внутриутробной инфекции у новорожденных проявляются типичной этому заболеванию сыпью, поражением слизистых оболочек, сильной лихорадкой, неврологическими нарушениями, дыхательной недостаточностью, заболеваниями глаз и пр.
В первом случае внутриутробное инфицирование плода, точнее, его косвенные признаки, могут быть выявлены на УЗИ, это низкий вес, преждевременное созревание плаценты, многоводие или маловодие, амниотические тяжи, низкая двигательная активность и др. Если же заражение происходит во время родов, симптомы заболевания проявляются в первые дни после рождения. Ребенок рождается на первый взгляд здоровым. Симптомы внутриутробной инфекции у новорожденного ребенка отсутствуют. Но вскоре появляется вялость, нарушения дыхания и рефлексов, неврологические проблемы, плохой аппетит и сон, срыгивания. Многое из перечисленного может заметить сама мать, более специфические признаки — неонатолог, который ежедневно осматривает детей в роддоме.
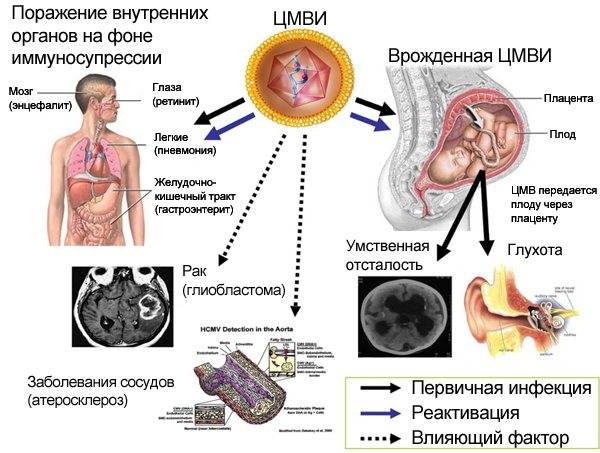
Цитомегаловирус при беременности тоже опасен. Но у многих новорожденных, заразившихся им до рождения, он протекает бессимптомно. Только у 20% детей есть яркие клинические проявления.
Лечение внутриутробных инфекций у новорожденных зависит от типа возбудителя (болезнетворного микроорганизма) и симптоматики. Это могут быть антибиотики (антибактериальные средства), препараты для поддержания иммунной системы, противовирусные и общеукрепляющие. Плюс к этому проводится симптоматическая терапия, призванная сразу же улучшить самочувствие ребенка, поддерживать его жизнь.
Вуи у новорожденного – пути заражения, признаки
Для каждой матери наиболее страшным является болезнь ее ребенка, ведь в такие моменты не знаешь, как помочь малышу. Но этого можно избежать, если позаботится о своем здоровье до момента зачатия, во время беременности.
Процесс вынашивания ребенка является наиболее важным, в это время стоит относиться к своему здоровью особенно бережно. Ведь иммунитет женщины значительно ослабевает, потому как все полезные вещества плод забирает себе в силу активного развития и роста.
Поэтому заражение инфекциями, в том числе внутриутробными, не составит никакого труда. В любом случае этого можно избежать, не зря есть пословица: «Осведомлен – значит вооружен».
Именно поэтому стоит разобраться с тем, какие возможные пути ВУИ заражения плода, последствия и непосредственно что делать после постановки диагноза.
Пути ВУИ заражения плода и их проявления после рождения
Перед планированием беременности каждая женщина должна быть осведомлена о том, какие есть способы заражения ВУИ, потому как этого легко можно избежать. Поэтому рассмотрим наиболее частые пути инфицирования:
- Трансплацентраный – вирусы (сифилис, герпес, токсоплазмоз и другие) проникают в организм ребенка через плаценту посредством циркуляции крови. Наиболее опасным моментом заражения является первый триместр, потому как на этом этапе формируются все важные органы. А из-за инфекции могут возникать различные заболевания и пороки развития. В случае, когда заражение происходит на последнем триместре, будет наблюдаться острая инфекция.
- Восходящий (герпес или хламидии) – передаются ребенку через родовые пути во время их прохождения или же при разрыве околоплодного пузыря. В основном происходит поражение дыхательных путей и пищеварительной системы.
- Нисходящий – передача инфекции происходит через маточные трубы.
После рождения ребенка обязательно проводят исследования на наличие различных заболеваний с помощью разных методов диагностики. Для этого берут образец биологического материала ребенка – кровь, слюну, спинномозговую жидкость, мочу. Но это делают лишь в случае, если есть подозрения на то, что малыш может быть инфицирован.
На это может указывать состояние самого ребенка, потому как некоторые признаки ВУИ появляться сразу после рождения. Отдельные заболевания могут проявлять симптомы только на третий день. Если опасения подтверждаются, стоит принимать соответствующие меры и проводить лечение в срочном порядке.
В таком случае есть возможность избавить ребенка от страданий, ведь последствия могут быть достаточно ужасающими.
Вуи – отображение на здоровье ребенка, как вовремя заметить?
Конечно же, не все инфекции проявляются сразу же после рождения ребенка. Но при помощи анализов можно подтвердить или же опровергнуть опасения.
Современное оборудование позволит диагностировать даже скрытое заболевание.
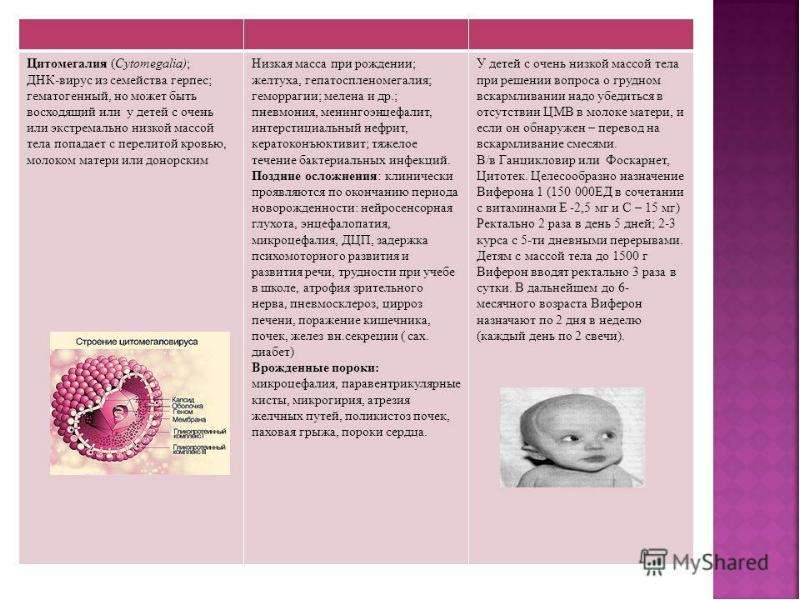
ВУИ могут навредить малышу, причем иногда очень серьезно, а при комбинировании различных поражений третья часть младенцев не проживает дольше трех месяцев. Это страшно, но нужно знать, что может вас ожидать:
- Рождение мертвого ребенка;
- Малыш имеет маленький вес;
- Плохой слух, причем степень глухоты зависит от тяжести заболевания;
- Маленький размер головного мозга;
- Накопление избыточной жидкости в желудочках мозга;
- Печень и селезенка могут быть увеличены в размерах;
- Развивается пневмония;
- Плохое зрение, вплоть до слепоты;
- Задержка развития во всех проявлениях.
При подозрении на ВУИ, но отсутствии очевидных симптомов стоит регулярно проводить обследования, особенно это касается сердечно-сосудистой системы, слуха и зрения. Также нужно следить за тем, чтобы ребенок развивался правильно, не было задержки в развитии
Особенно важно психологическое здоровье, ведь отклонения будут заметны, пусть даже не сразу
Препараты, которые помогут в лечении ВУИ у новорожденного
Среди таких препаратов находится Витаферон. Он поможет в лечении ВУИ у новорожденного, поскольку стимулирует иммунитет, помогая побороть инфекцию. Препарат практически не имеет противопоказаний. Выпускается в различных дозировках, что очень удобно.
Лечение этим средством достаточно эффективное, главное соблюдать инструкцию и провести консультацию с лечащим врачом перед началом приема Витаферона.
Он является противогрибковым и противоинфекционным средством, а также помогает улучшить защитную функцию организма.
Патогенез
В патогенезе внутриутробного инфицирования плода существенная роль отводится непосредственному взаимодействию возбудителя и эмбриона (плода). Спектр повреждений, обнаруживаемых при ВУИ, весьма широк, поскольку характер дефектов зависит от многих факторов:
1) особенностей морфогенеза и типичных ответных реакций эмбриона и плода;
2) продолжительности действия повреждающего фактора;
3) специфического воздействия возбудителя.
Повреждающее действие инфекционного агента может реализоваться через развитие деструктивного воспалительного процесса в различных органах с формированием структурного или функционального дефекта и через прямое тератогенное действие с образованием стойких структурных изменений в виде пороков развития. Вирусные агенты же вызывают летальные нарушения или дефекты развития за счет подавления митотического деления клеток или при прямом цитотоксическом воздействии. Репарационные процессы, ведущие к кальцификации, сами по себе нарушают процесс гистогенеза. Результатом повреждающего действия вируса могут стать хромосомные аномалии, клеточные некрозы и всевозможные иммунологические реакции с образованием комплексов антиген—антитело.
Типичным проявлением внутриутробного инфицирования является невынашивание беременности. Причем в 70% наблюдений самопроизвольное прерывание беременности в поздние сроки и преждевременные роды начинаются с преждевременного разрыва плодных оболочек и только в 30% — с повышения сократительной активности матки. У 50% женщин с преждевременными родами выявляется хориоамнионит и колонизация влагалища условно-патогенными бактериями.