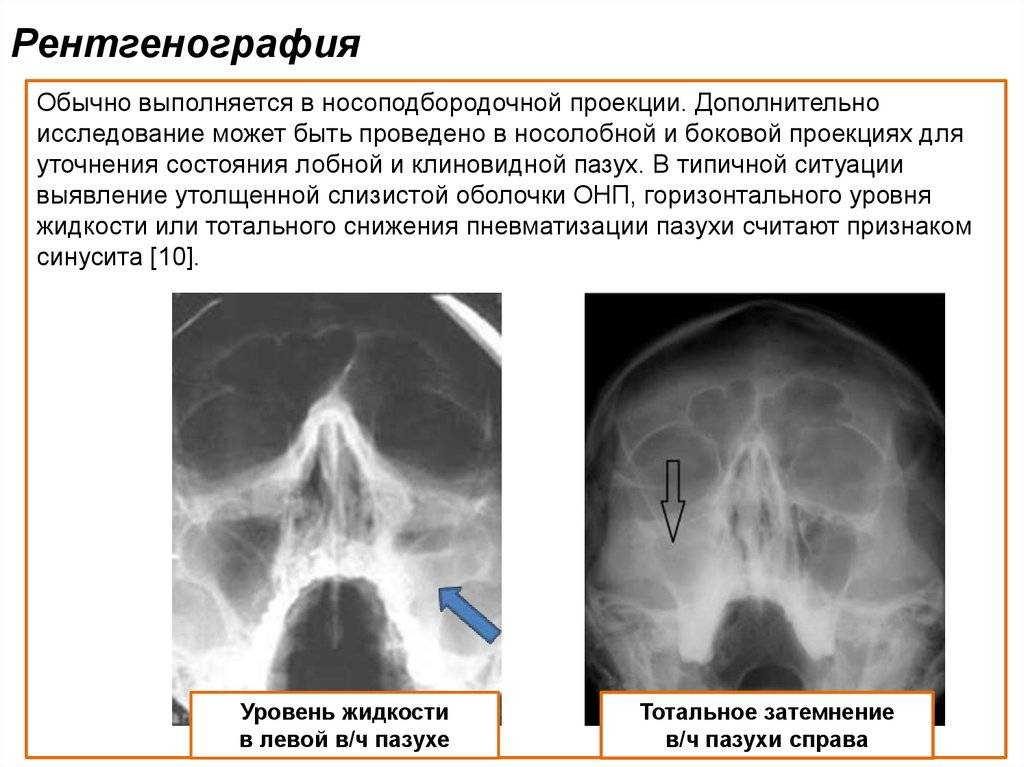
Лечение синдрома Золлингера-Эллисона
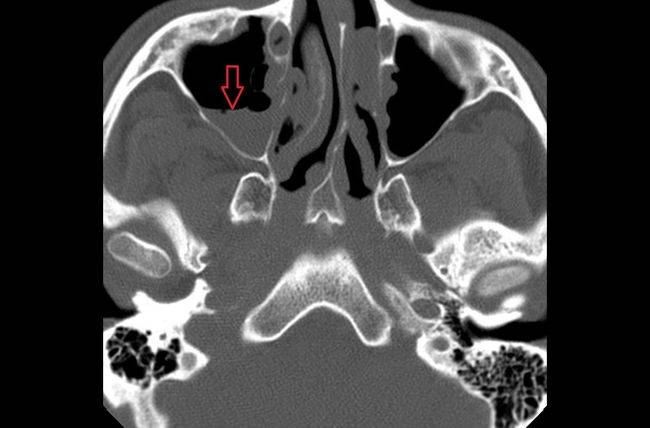
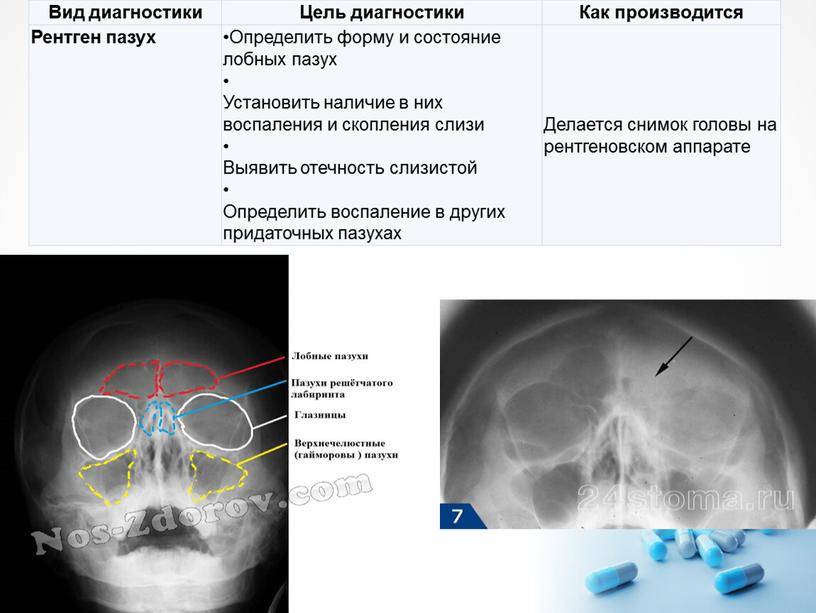
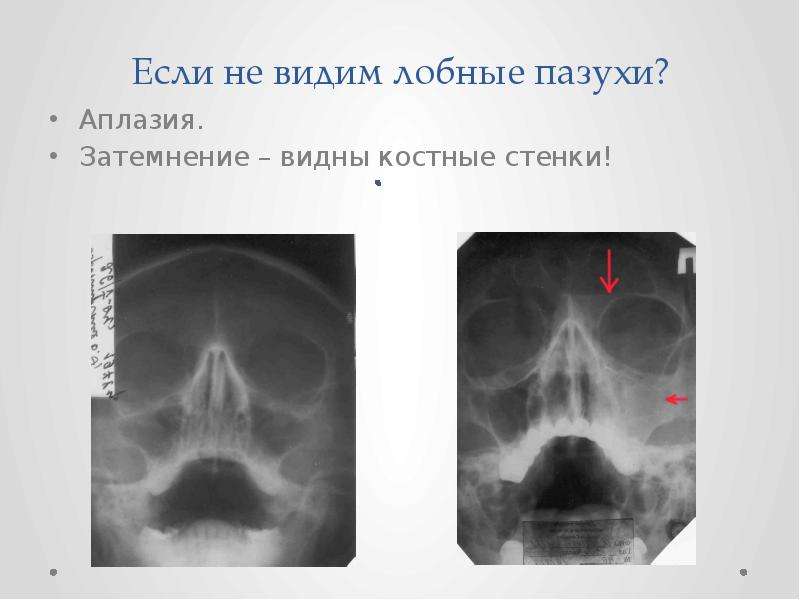
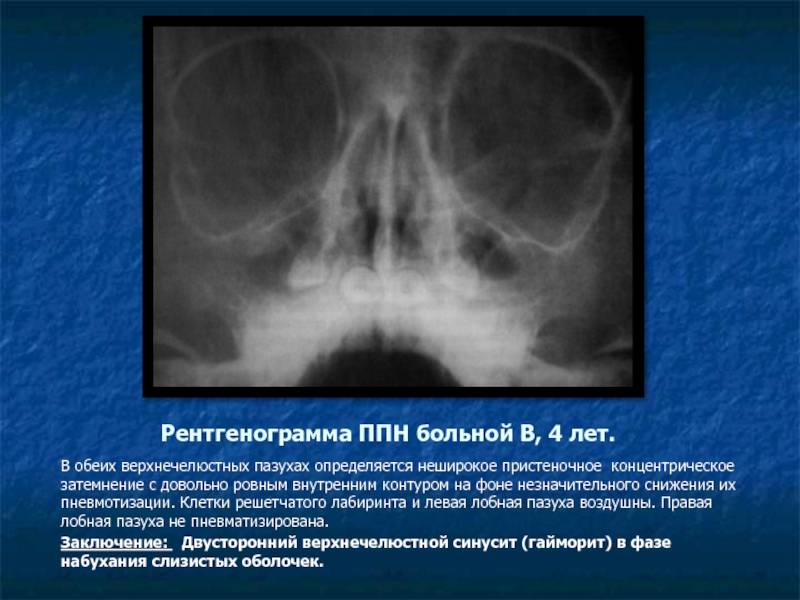
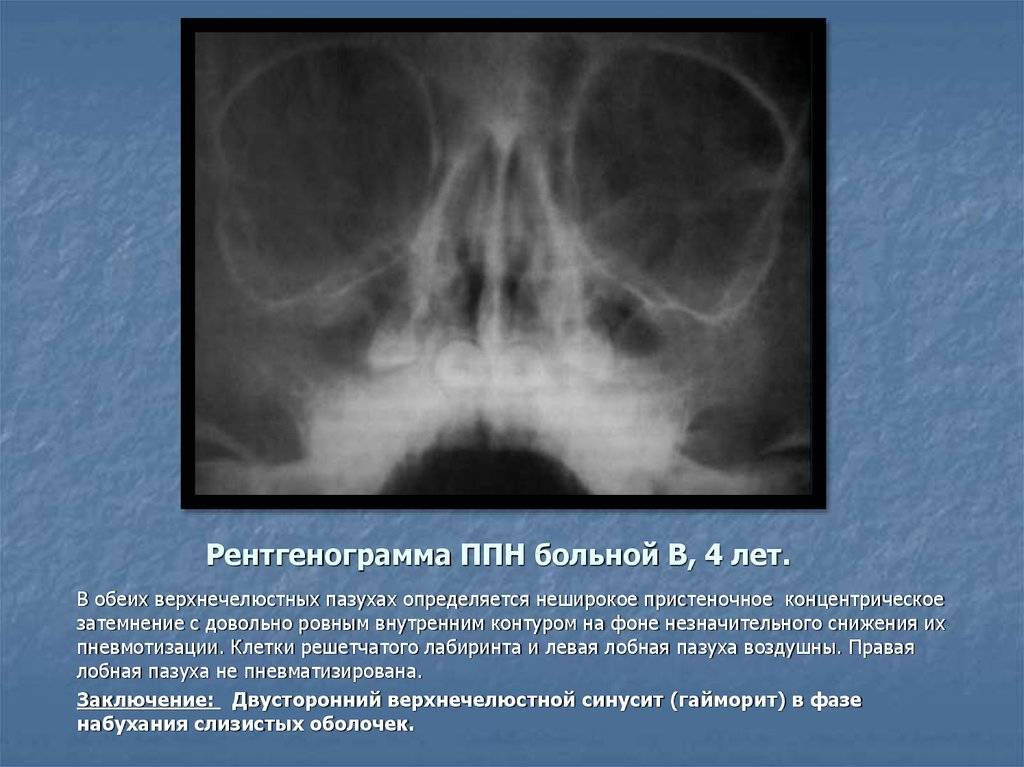
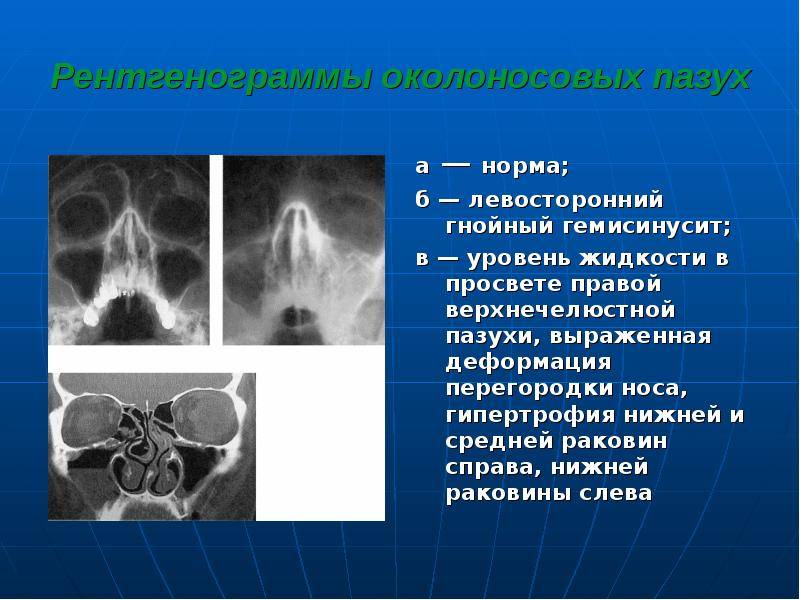
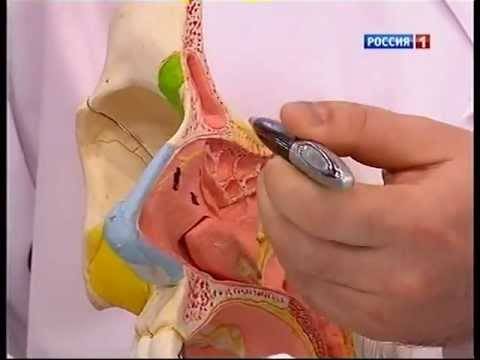
Виды утолщений слизистой оболочки верхнечелюстных пазух, ячеек решетчатого лабиринта носа
Утолщение слизистой оболочки верхнечелюстных пазух и ячеек решетчатого лабиринта разделяют в зависимости от изменения со стороны тканей, а также с учетом течения патологического процесса.
В зависимости от течения выделяют острое, подострое и хроническое утолщение. В первом случае симптомы выраженные, проявляются сразу после воздействия предрасполагающего фактора.
Помимо этого, от начала заболевания до его перехода на запущенную стадию проходит не более 3 недель. При подостром течении признаки менее выражены, а симптоматика нарастает постепенно. Приблизительно через 4 недели наблюдается прогрессирование патологии.
Хроническое течение болезни сопровождается слабо выраженными симптомами, которые могут сохраняться на протяжении 6 недель и более. При этом пациент может не подозревать о наличии заболевания и считает проявления сигналом развивающейся простуды.
С учетом изменений в тканях можно выделить несколько типов заболевания:
| Вид патологии | Особенности |
| Катаральный тип | Этот тип гипертрофии считается наиболее распространенным, проявляется в виде сильной отечности тканей и заполнением из серозный экссудатом. При этом наблюдается заложенность носа и другие признаки, которые пациенты путают с простым ринитом простудного и аллергического происхождения. |
| Гнойный | При гнойном воспалении отечность менее выражена, но большое количество гнойных масс, заполняющее носовые ходы и пазухи, приводит к заложенности носа. Помимо этого, микроорганизмы, размножающиеся в гнойных массах, приводят к поражению слизистых оболочек. |
| Полипозный | При полипозной гипертрофии на слизистых оболочках образуются уплотнения, которые через некоторое время превращаются в полипы. Эти образования довольно плотные и нарушают прохождение воздушных масс по решетчатому лабиринту. Особенностью этого типа патологии считается невозможность лечения без оперативного вмешательства.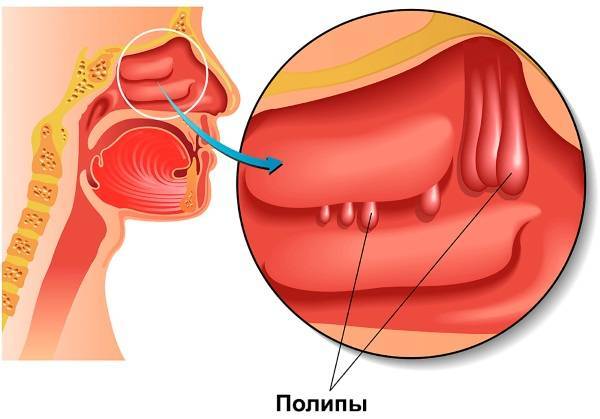 |
| Гнойно-полипозный | Наиболее тяжелая форма заболевания, которая сопровождается появлением полипов и гнойных масс на слизистой оболочке носовых пазух и решетчатого лабиринта. При этом состояние пациента усугубляется, поскольку полипы препятствуют поступлению воздуха, а гнойные массы провоцирует ухудшение состояния слизистой оболочки. |
Дополнительно специалисты выделяют закрытую и открытую форму патологии. В первом случае гипертрофия сопровождается воспалением, но микроорганизмы не распространяются за пределы пазух и решетчатого лабиринта. Во втором случае воспаление и гипертрофия является результатом попадания микроорганизмов из другой полости, например, ротовой.
Физиологическая и патологическая подвижность зубов
Движение зубного ряда практически незаметно, о его существовании могут свидетельствовать лишь отшлифованные участки между примыкающими резцами и молярами. Все зубные единицы подвижны в процессе жевания. Именно этот рефлекс позволяет сохранить их в хорошем состоянии. Отсутствие данного рефлекса может привести к разрушению зубной эмали и костной ткани.
В кости верхних и нижних челюстей человека есть специальные лунки, и зубные корни располагаются строго в индивидуальных ячейках, при этом они прочно соединены с костью челюсти прочной и ригидной связочной структурой, которая называется периодонт.
Как вылечить гайморит?
Недуг можно устранить следующими методами:
- промывание;
- очень даже неплохо помогают прогревания;
- использование компрессов;
- ингаляции;
- но бывает такая степень заболевания, что необходима операция.
Такую процедуру допустимо совершать даже в домашней обстановке. Для этого делают следующие шаги: сперва голову необходимо опустить в емкость с теплой водой (желательно, чтобы была горячая вода) на несколько минут, а затем окунаем в холодную жидкость (примерно 25 секунд). Проводить такие мероприятия требуется около 4 раз. А дальше нужно прилечь на кровать и голову отодвинуть немного назад. С помощью этого получиться облегчить симптомы, и частично очистить нос.
Использование назальных капель
Уринотерапия
Как бы это странно ни звучало, но народная медицина рекомендует излечивать заболевание уринотерапией, нос предлагают закапывать примерно по 7 капель. После необходимо немного подождать, покуда она не минует через решетчатую кость. Спустя некоторое время, секрет потихоньку приступит выходить из носовых проходов.
Чистотел и облепиховое масло
Для прочищения пазух применяют чистотел. Закапывают по 3 капли. Если терапия затягивается, то можно использовать облепиховое масло. Употреблять рекомендуют 3 раза в сутки по 1 чайной ложечке, и так целый месяц.
Эвкалипт, мята и табак
Также для прочистки носа используют эвкалипт, мяту и нюхательный табак. Для этого требуется взять 300 грамм всех компонентов и в одинаковом соотношении залить оливковым маслом (500 миллилитров), затем оставить настаиваться. Ожидать покуда масло не превратиться в зеленоватый цвет.
Эфирные масла
Очень эффективно позволяют проводить лечение с помощью эфирных масел, поскольку масло способно растворить слизь в носу. Для этого необходимо вводить лекарство минимум 20 капель в каждый носовой канал. После нужно лечь на кровать и находиться в таком положении около 5 минут, чтобы масло проникло внутрь. Также этим средством можно лечить уши.

Лекарства употребляемые внутрь
Чтобы растворить слизь и прочистить нос используют такие отвары, как:
- настой ромашки;
- шалфей;
- календула.
Приготавливается очень просто: берут 20 грамм любого компонента и заливают кипятком (1 стакан), затем трава настаивается около 30 минут. Для эффективности разрешается добавить ментол или йод. Пить лекарство нужно по 50 грамм 3 раза в сутки.
Также при лечении гайморита применяют малину, ее можно перемешивать с календулой. Приготавливается в соотношении 1:2, одна чашка компонента заливается 2 чашками кипятка, затем настой настаивается полчаса, и после добавляем пару столовых ложек меда. Пьют отвар по 100 грамм 3 раза в сутки.
Для освобождения носовых проходов от слизи допустимо применять соус. В его состав входит свежевыжатый лимонный сок (2 штуки) и тертый хрен (200 грамм). Соус требуется употреблять по 2-3 мл. 2 раза в день. Первый прием должен быть натощак, а второй послеполуденной трапезы.
Применение компрессов
Помимо очистки носовых проходов еще используют компрессы. Можно делать прогревание с помощью вареных яиц, которые заворачиваются в тряпочку.
В профилактических мерах пользуются черной редькой. Ей свойственно растворять слизистые выделения и выводить из носа, также является дезинфицирующим свойством. Для этого нужно взять редьку (вместе со шкуркой) и поместить в мясорубку, чтобы она полностью измельчилась. Полученную смесь необходимо прикладывать на поверхность носа.
При совершении процедуры происходит жжение, и она обязана длиться не больше 20 минут. Затем необходимо прополоскать нос, чтобы устранить гнойные массы. Для лучшего результата добавляют морскую соль, которую можно приобрести в аптеке. Компресс из этих компонентов рекомендуется накрывать целлофаном и сверху разместить тряпочки с тёпленькой солью. Прогревать нос требуется около 40 минут.
Рентген носовых пазух при беременности
Доза облучения при исследовании составляет 20 мкЗв и считается безопасной даже при многократном выполнении для взрослого человека. Плод восприимчив к ионизирующему облучению, которое вызывает пороки внутриутробного развития. Вынашивание ребёнка — противопоказание к проведению процедуры.
Рентген носовых пазух при беременности и грудном вскармливании делают исключительно по жизненным показаниям. Потенциальная польза от исследования должна быть выше наносимого ребёнку вреда. После процедуры беременной необходимо УЗИ плода, а кормящей — на сутки перевести младенца на искусственное питание.
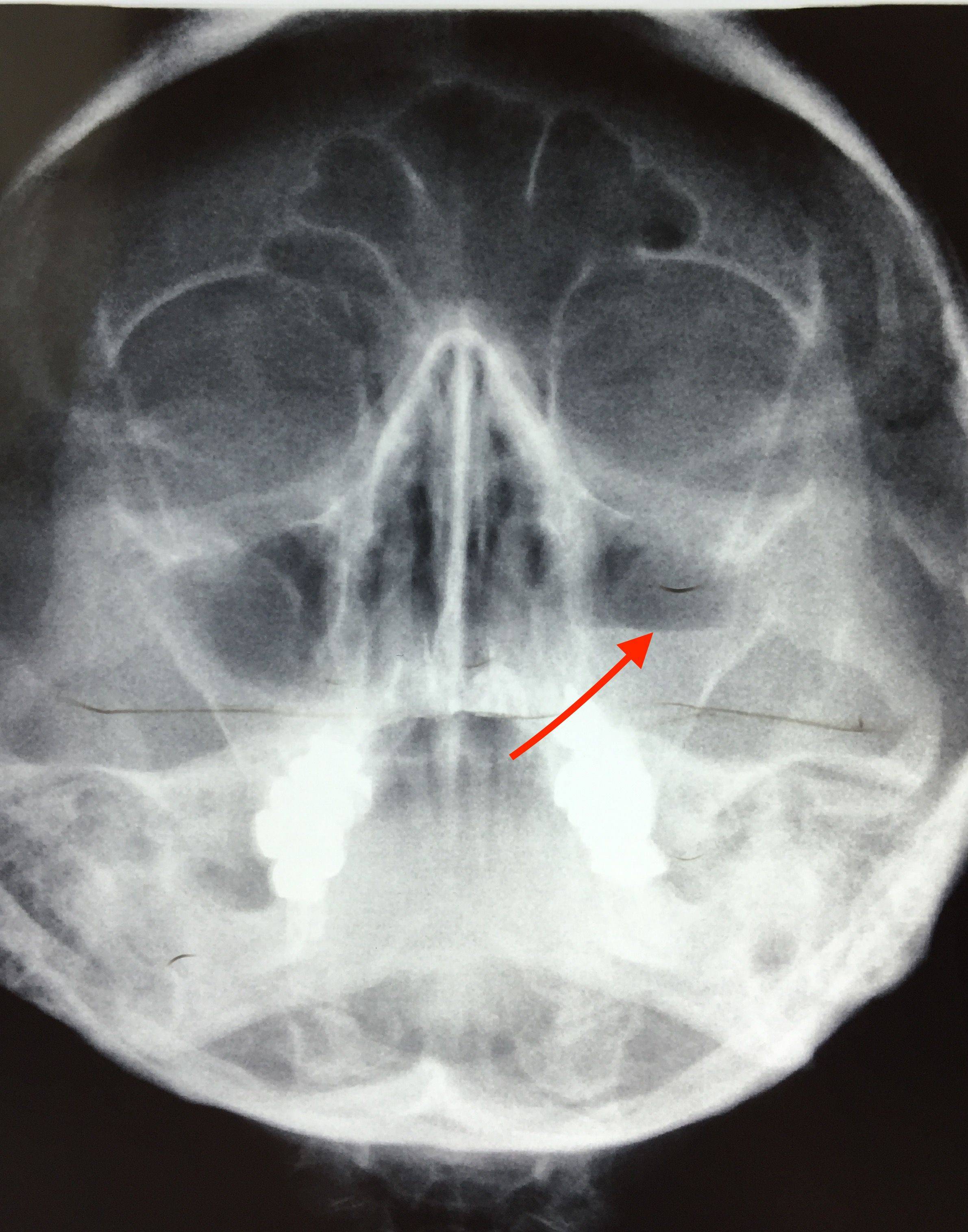
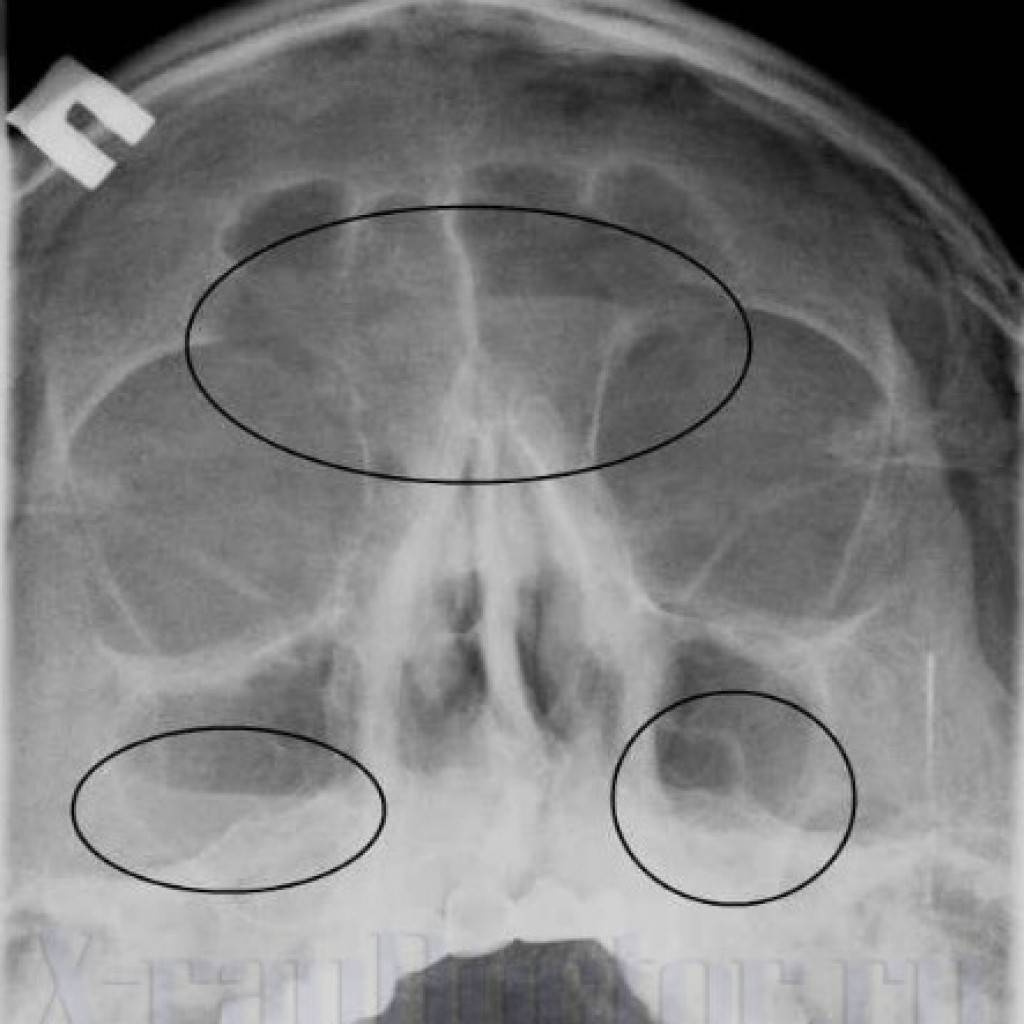
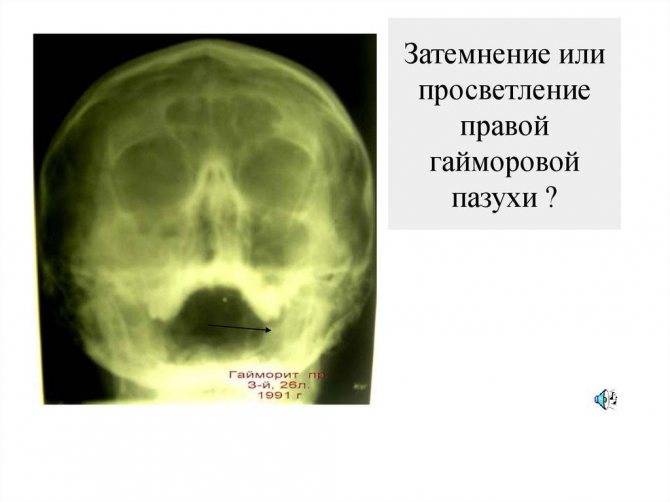
Что такое субтотальное затемнение гайморовых пазух
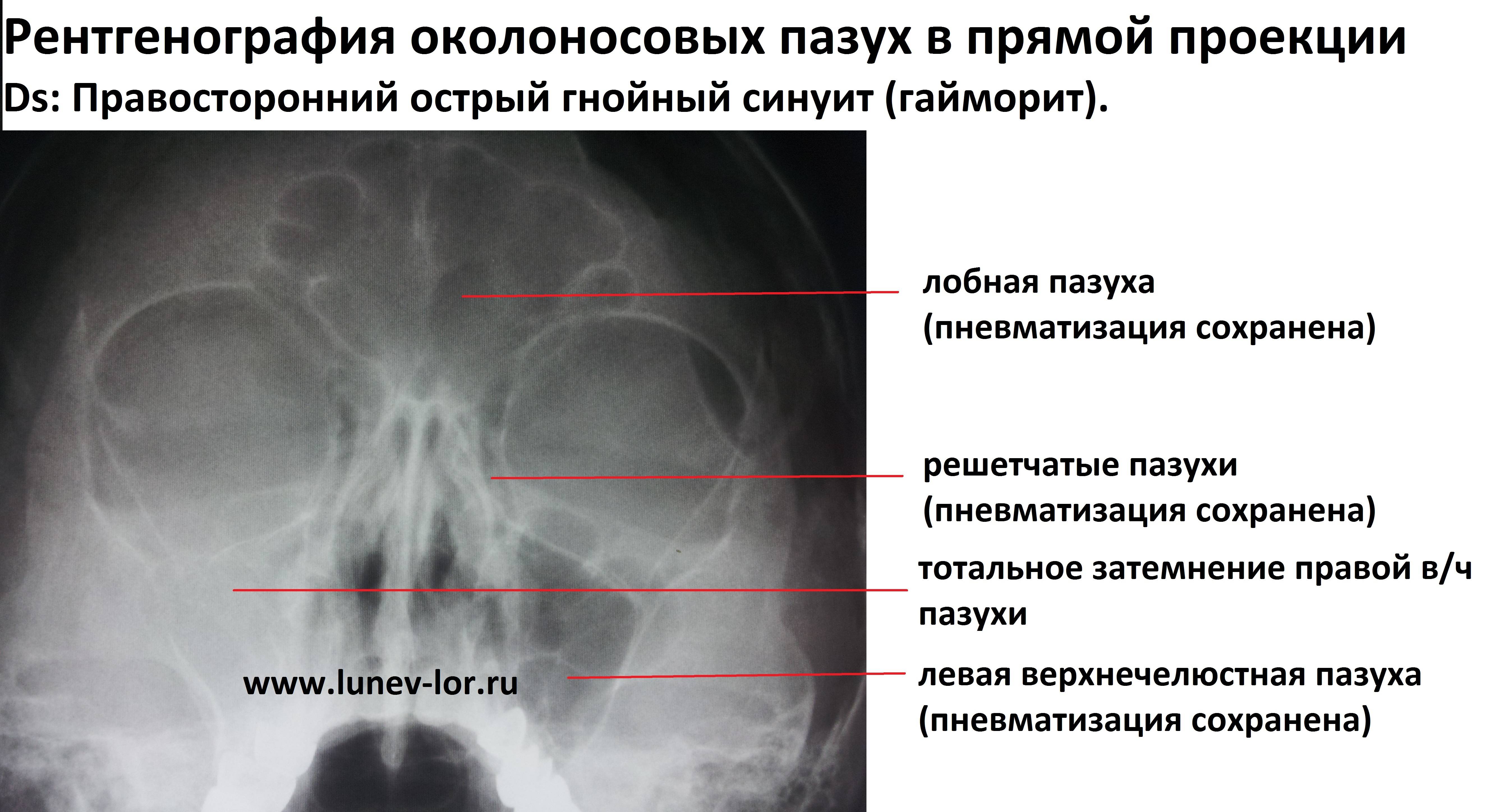
Субтотальное затемнение гайморовых пазух – что это и насколько опасно? Такое заключение можно услышать при различных заболеваниях лор-органов. Если говорить простыми словами, то оно представляет собой воспаление слизистой оболочки гайморовой пазухи с накопившимися выделениями. Рентген снимок зачастую рекомендуют сделать пациентам с гайморитом, фронтитом или синуситом.
Субтотальное затемнение верхнечелюстных пазух — причины
Если врач направил пациента на рентген носа, то он подозревает воспаление слизистой оболочки с возможным скоплением выделений или гноя. На снимке отображаются верхнечелюстные пазухи, лобные и решетчатый лабиринт. Субтотальное затемнение гайморовых пазух дает возможность определить запущенность заболевания. Чем больше на снимке будет тени, тем больше гнойных масс уже накопилось.
Причиной скопления таких выделений бывает активное размножение патогенных микроорганизмов. Возбудителями гайморита или фронтита являются стрептококки или пневмококки.
Слизь начинает скапливаться, что является идеальной средой для размножения патогенных микроорганизмов.
В гайморовых пазухах скапливается гной не только из-за бактериальной инфекции. Если на снимке четко изображено утолщение слизистой, то такое состояние могло сформироваться из-за:
- Острого воспаления;
- Протекания аллергии;
- Отечности после перенесенного синусита;
- Длительного хронического воспаления.
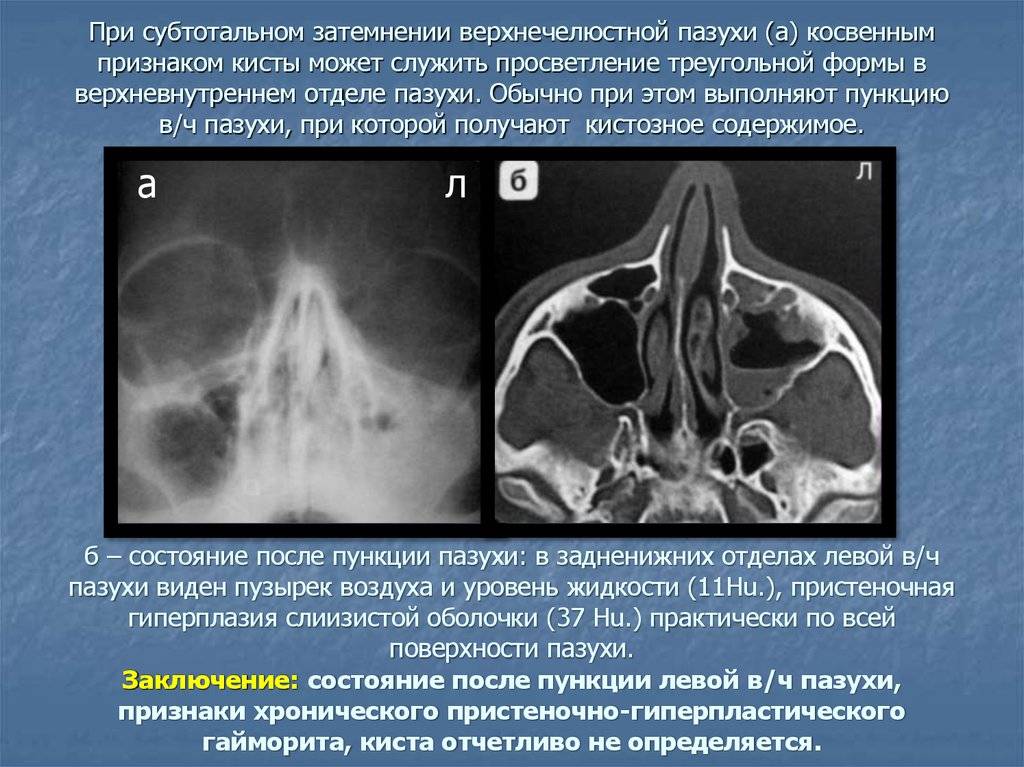
Не стоит забывать, что гайморит или фронтит способны развиваться из-за кисты, которую также можно просмотреть на снимке. Причинами затемнения бывают аденоиды и полипы. Такие образования способны провоцировать частый насморк, который со временем трансформируется в гайморит.
Рентген ППН при патологии гайморовых пазух
Рентген придаточных пазух носа (ППН) помогает оценить стадию развития гайморита и фронтита уже на первичной стадии заболевания. Назначают такой метод диагностики, если:
- Присутствуют выделения из носа после респираторной инфекции;
- Выделения не проходят в течение 7-10 дней;
- Появляются носовые кровотечения;
- Держится высокая температура тела, при этом выделений из носа нет;
- Замечена гиперемия или покраснение кожи в области придаточных пазух;
- При наклоне головы появляется давящая боль.
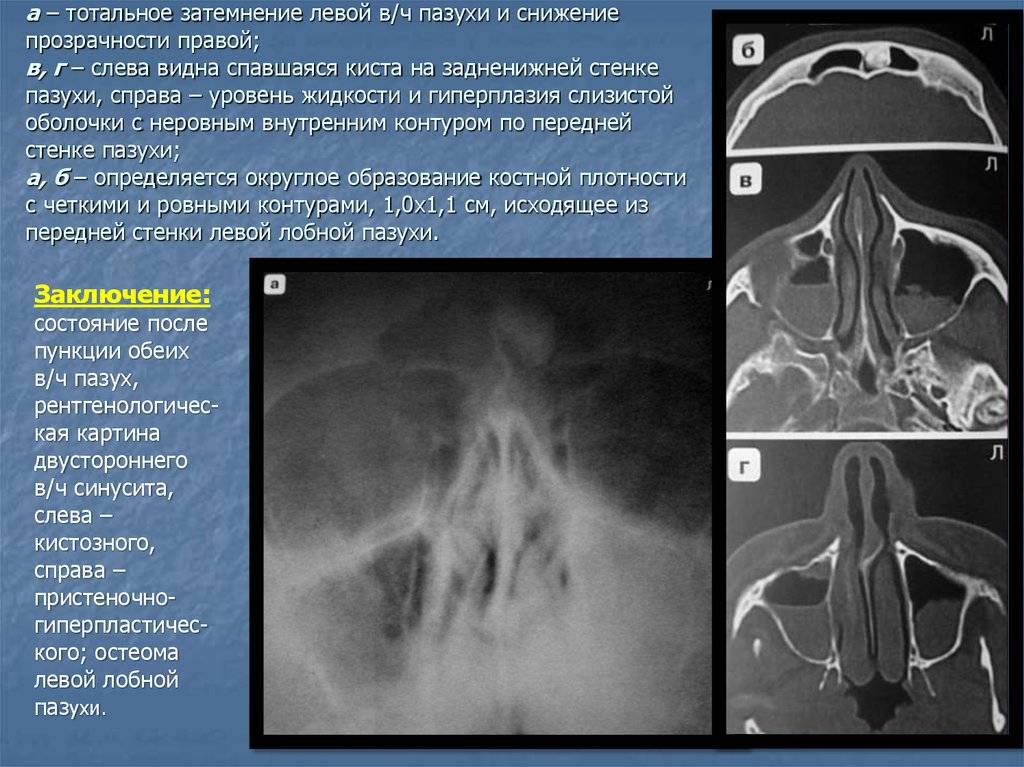
Тотальное затемнение гайморовых пазух говорит о сильной запущенности заболевания, особенно это проявляется при затемнении лобных пазух. На начальных этапах развития гайморита выделения скапливаются только в ППН.
Если врач диагностирует патологии носа, вызванные аденоидами, кистой или полипами, то лечение будет включать хирургическое вмешательство. Сами по себе ППН у здорового человека имеют полуовальную форму, их цвет совпадает с цветом глазниц. При малейшем скоплении гноя или воспалении слизистой врач отмечает пристеночное затемнение.
Проводить процедуру рентгена ППН безболезненно. Для этого достаточно правильно расположиться на стойке аппарата. Положение пациента зависит от вида проекции, которую указал врач.
Достаточно зафиксироваться на несколько секунд, чтобы получить четкое изображение.
Рентген лучи при такой процедуре могут быть величиной от 0,12 до 1,18 мЗв, количество мЗв зависит от вида и мощности используемого оборудования.
Женщинам в положении лучи могут повлиять на развитие плода, а у ребенка до 6 лет они вызывают изменения в костной ткани скелета, поэтому такое исследование врачи назначают в крайнем случае.
Что видно на рентгене?
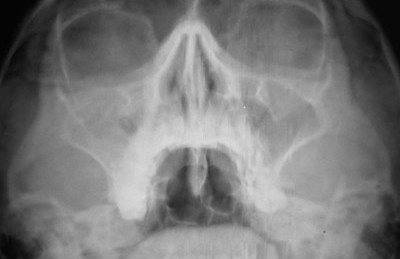
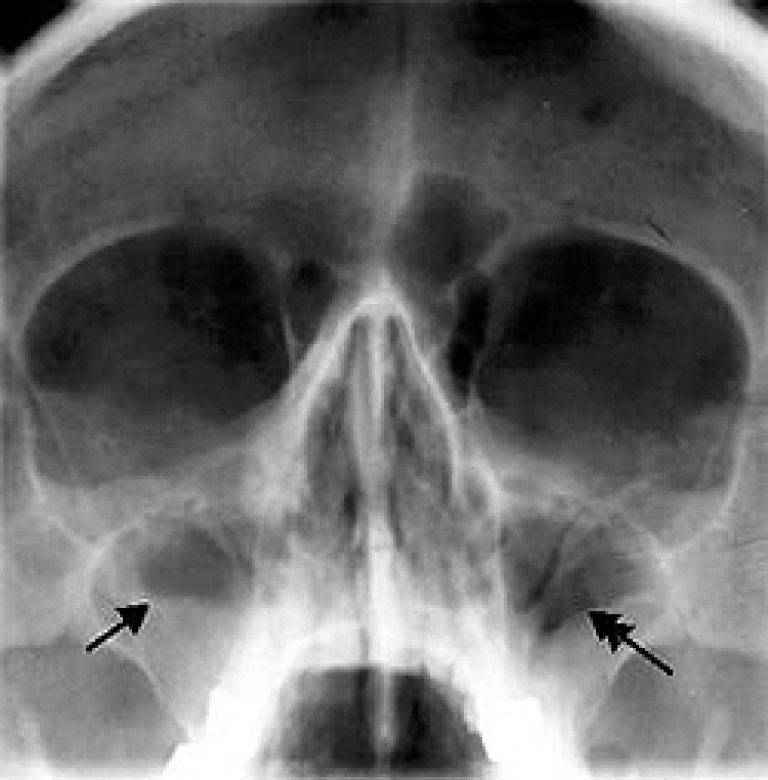
Здоровая полость носа на снимке имеет четкую границу и среднюю толщину стенок ППН. При рентгене гайморовой верхнечелюстной пазухи с подозрением на начальную стадию гайморита рентгенологи отмечают утолщение пораженных контуров. Такое состояние характеризует появление воспаления слизистой оболочки.
Решетчатый лабиринт также просматривается на снимке, потому что в этой структуре скопление выделений протекает в первую очередь
Если затемнений не видно, то важно внимательно просматривать структуру решетчатой костной ткани
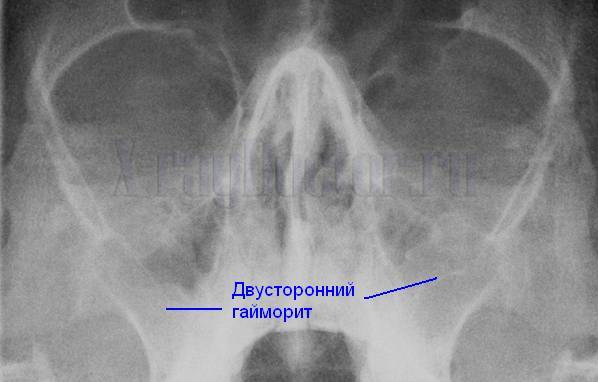
Инфильтрат или гной часто вызывает симптом так называемого «молока в стакане». Такое название пошло из-за свойства выделений всегда располагаться в горизонтальном положении, какое бы положение не занимал пациент. Затемнение при таком симптоме бывает либо односторонним, либо двусторонним.
При попадании в кровоток гной вызывает сепсис и воспаление внутренних органов.
Скопление экссудата при субтотальном и тотальном затемнении также развивается при появлении плотных новообразований в носовой полости, например, хондромы, остеомы или саркомы. Такие клетки могут иметь плотную внешнюю оболочку, но внутри они будут отличаться жидкой консистенцией.
Рентгеновский снимок: с чего начать
При осмотре специалист поставит предварительный диагноз «гайморит» и отправит на рентген для уточнения подозрений.
Рентгенограмма – это совокупность изображений анатомических структур организма, полученных путем рентгеновского облучения. Рентген снимок, как любой негативный снимок, состоит исключительно из черно-белых оттенков. Связано это с тем, что каждая ткань в теле человека имеет свою определенную степень поглощения гамма-излучения. Чем больше ткань поглощает, тем ярче и интенсивнее она видна на снимке.
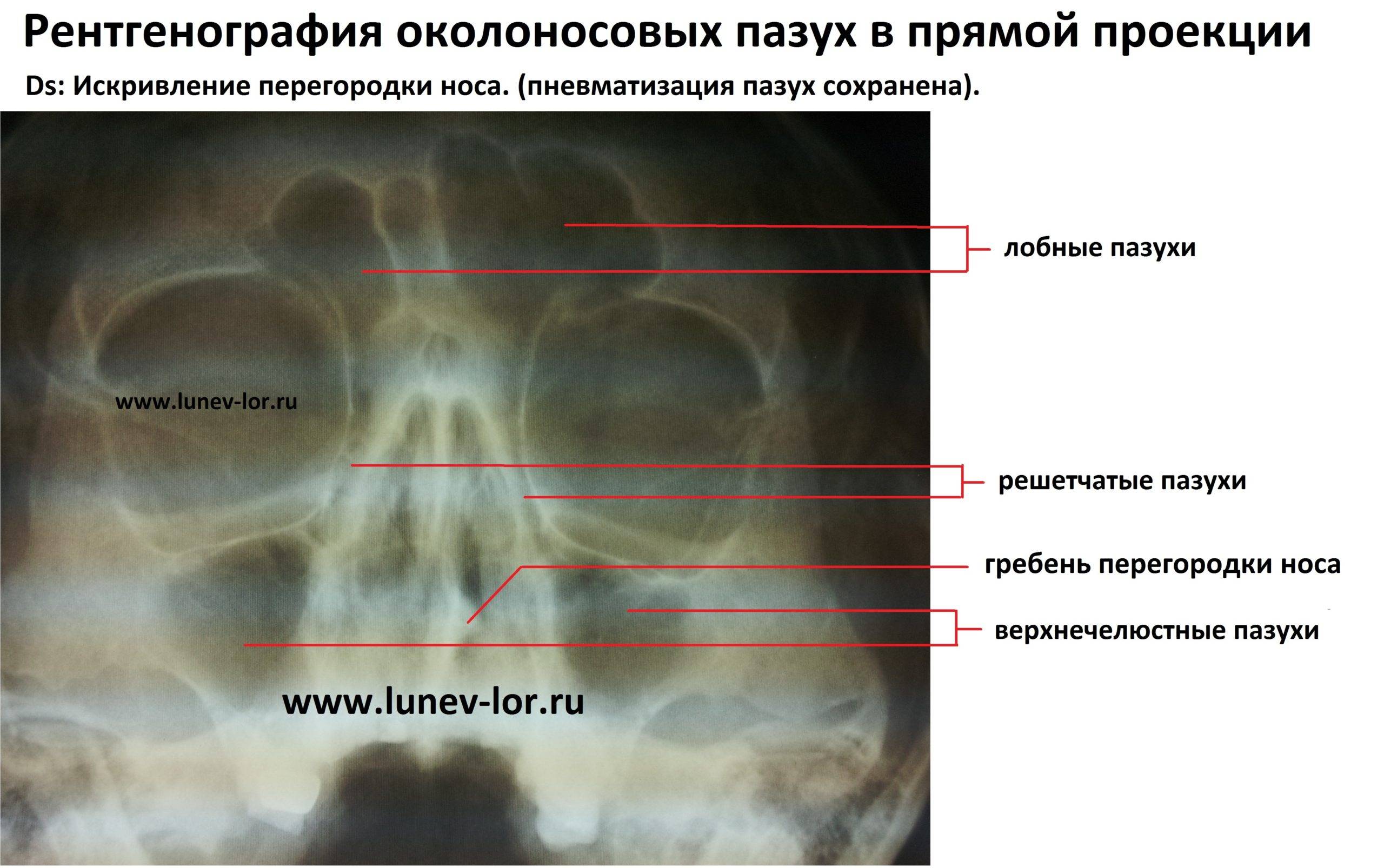
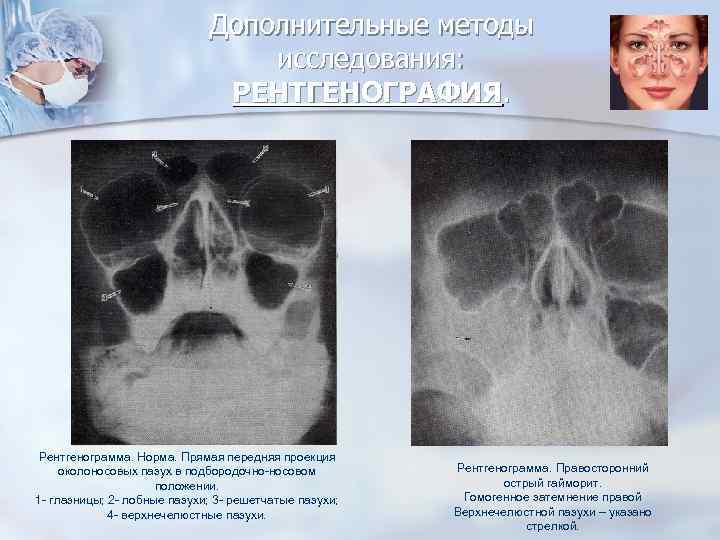
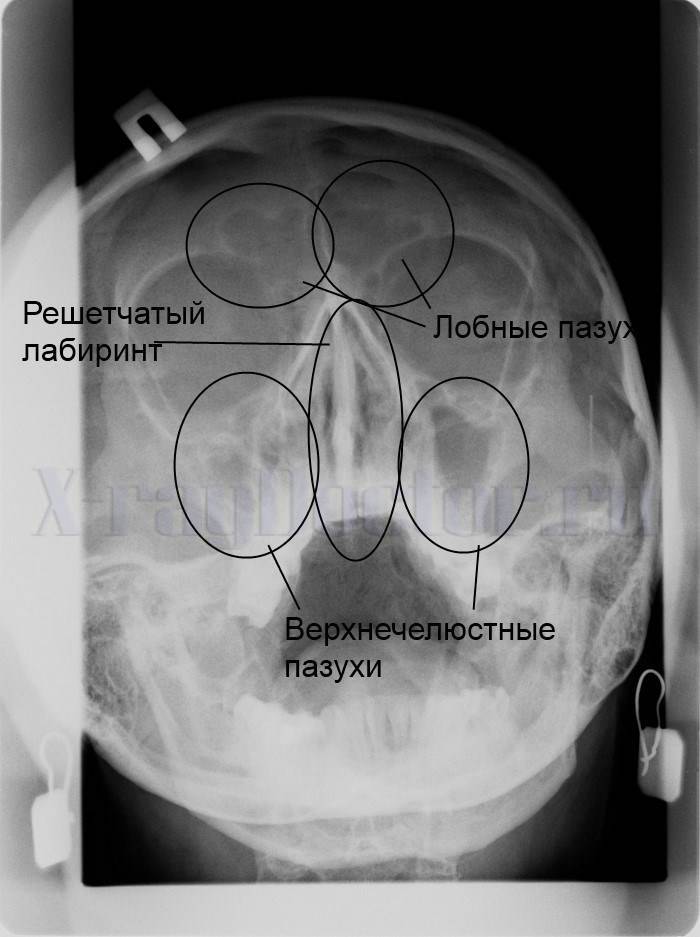
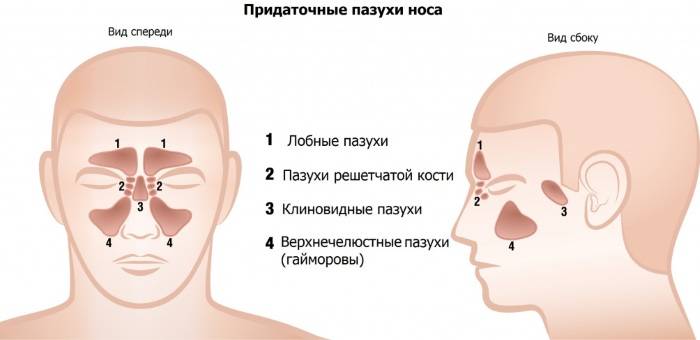
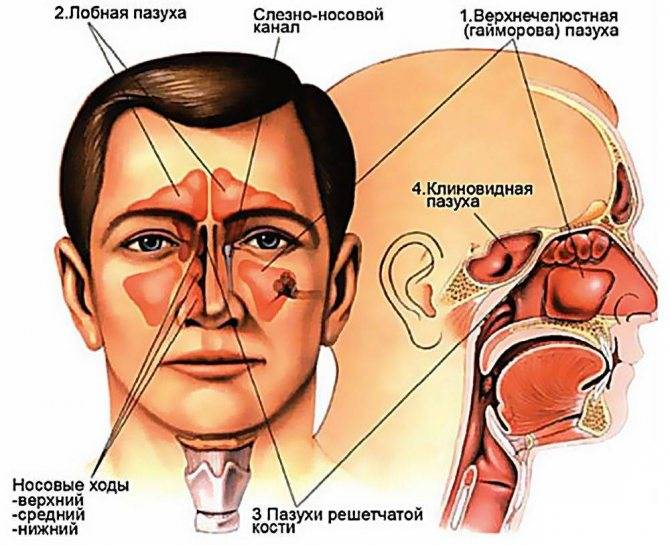
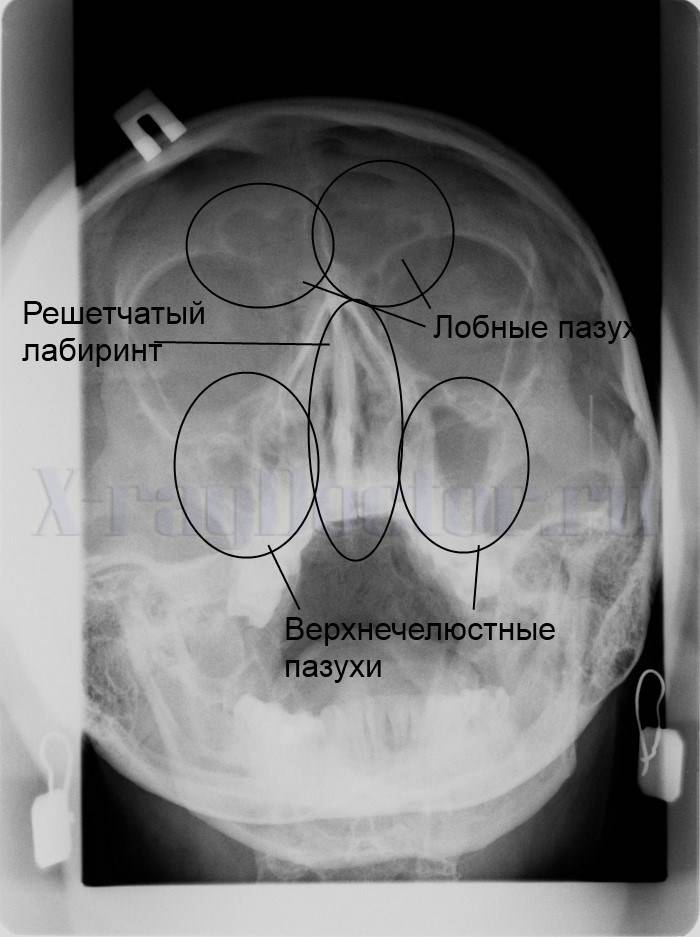
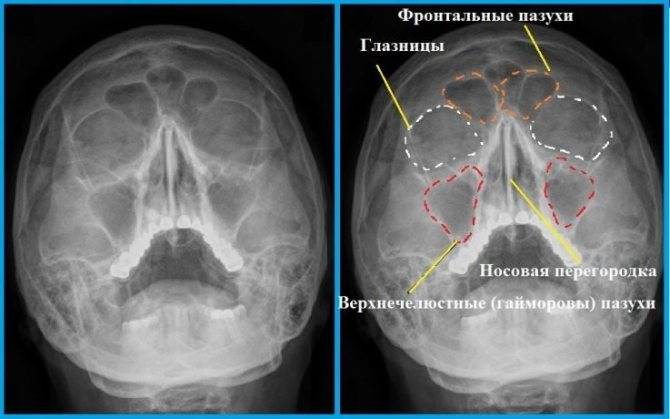
Для осуществления диагностики определенных заболеваний крайне необходимо провести рентгеноскопию в оптимально правильной позиции, так как только в этой проекции становятся видны нужные осмотру участки. Например, в черепе имеется несколько синусов:
- лобная (фронтальная) пазуха;
- клиновидная (основная);
- гайморова (верхнечелюстная);
- решетчатый лабиринт.
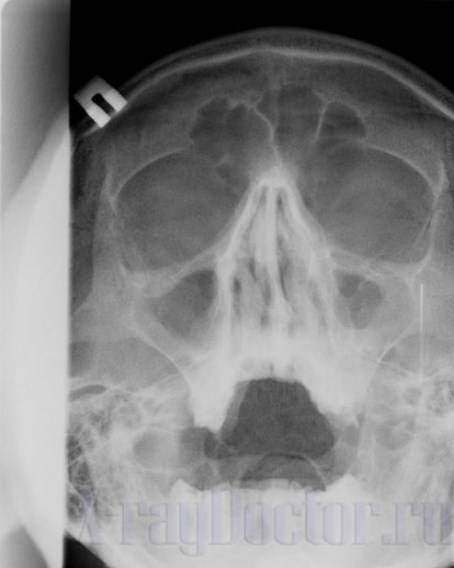
Пазухи – это полые структуры, которые имеют такую же пневматизацию, как и орбиты глаз, благодаря чему на рентген снимке имеют одинаковый с ними темный окрас. Поэтому при первичной оценке состояния гайморовых пазух необходимо их просто сравнить с глазницами.
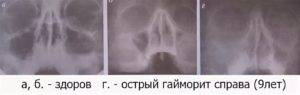
В начальной стадии гайморита на рентгене можно обнаружить утолщение пораженных контуров, что может свидетельствовать о воспалении слизистой оболочки. Наблюдаться может в нескольких случаях:
- катаральное (острое) воспаление;
- хронический процесс (обострение);
- отечность после пролеченного синусита или при аллергии.
Также не стоит забывать, что решетчатый лабиринт – это первая структура, в которой развивается воспаление при гайморите. При отсутствии своевременного лечения процесс переходит на другие пазухи, в том числе и верхнечелюстную, что на рентгенограмме определяется субтотальным затемнением. Поэтому при отсутствии изменений в данном синусе стоит внимательно всмотреться в структуру решетчатой кости.
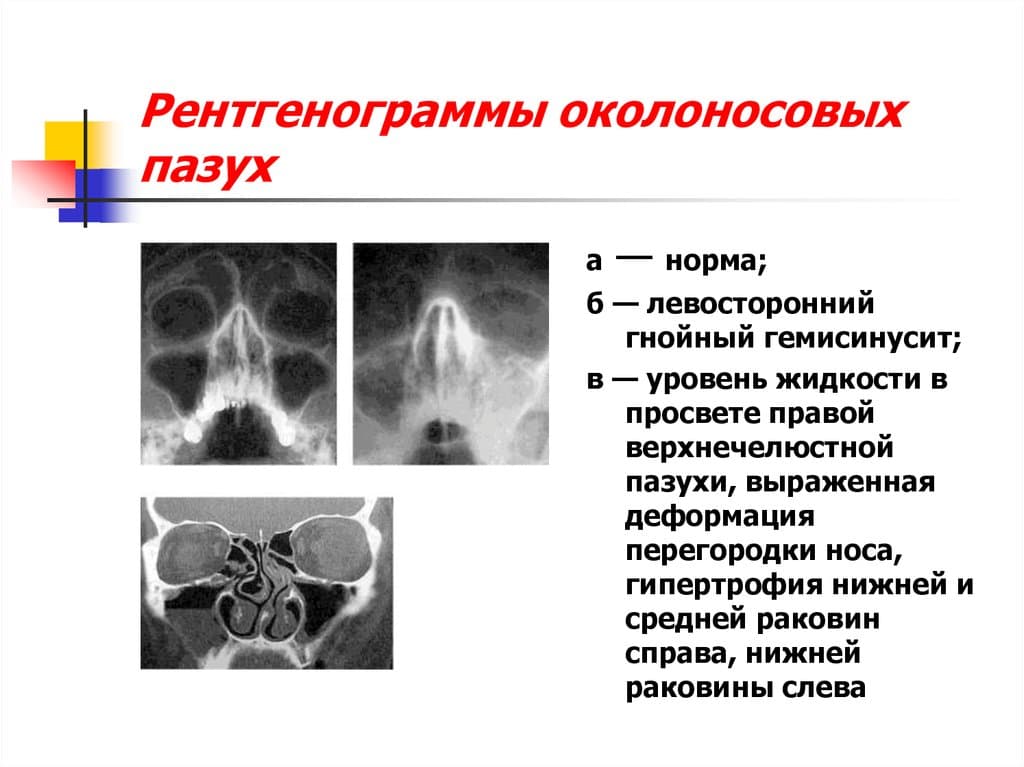
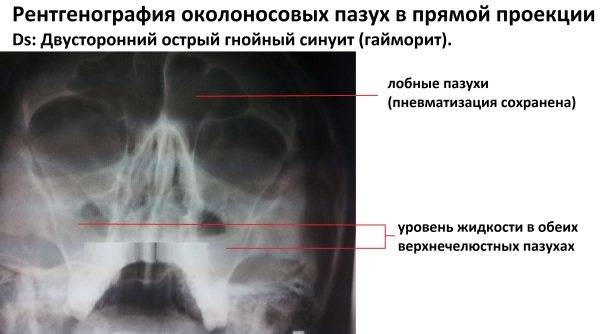
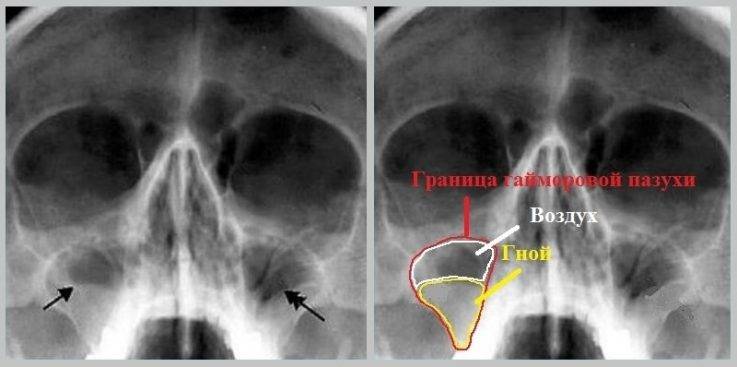
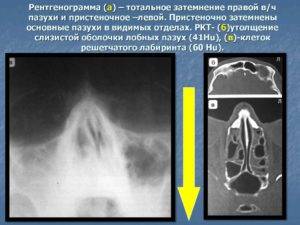
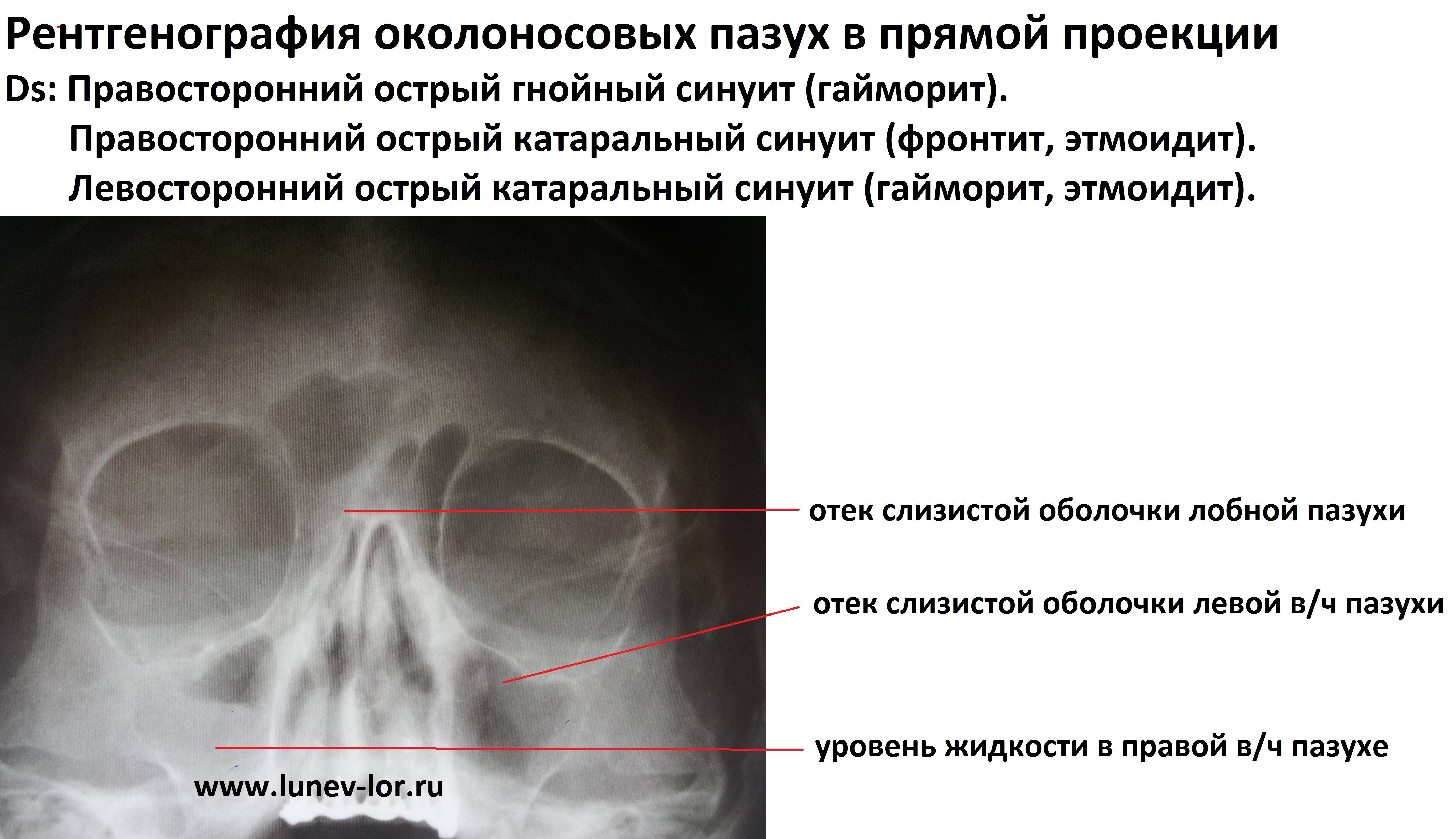
Симптом «молока в стакане»
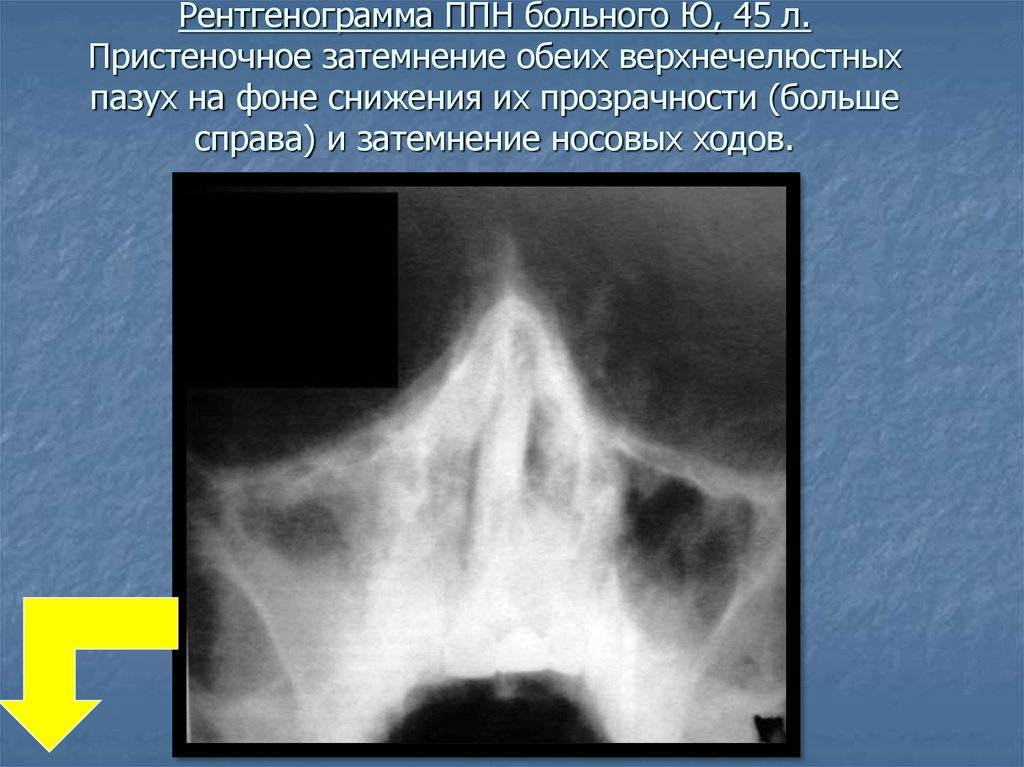
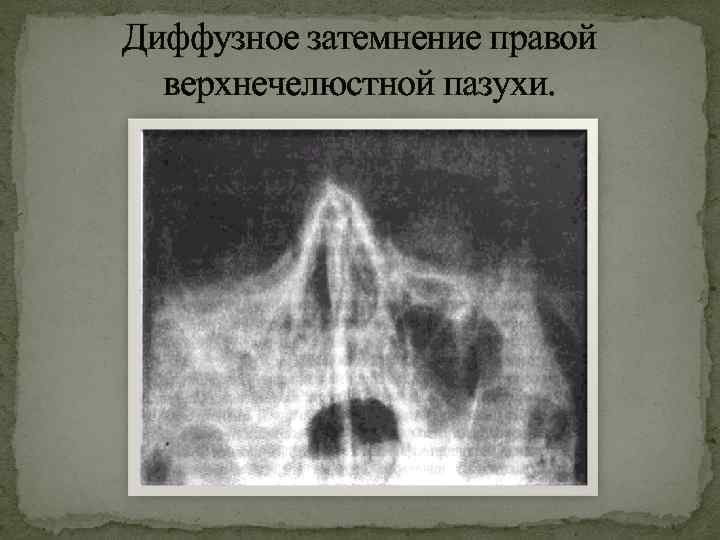
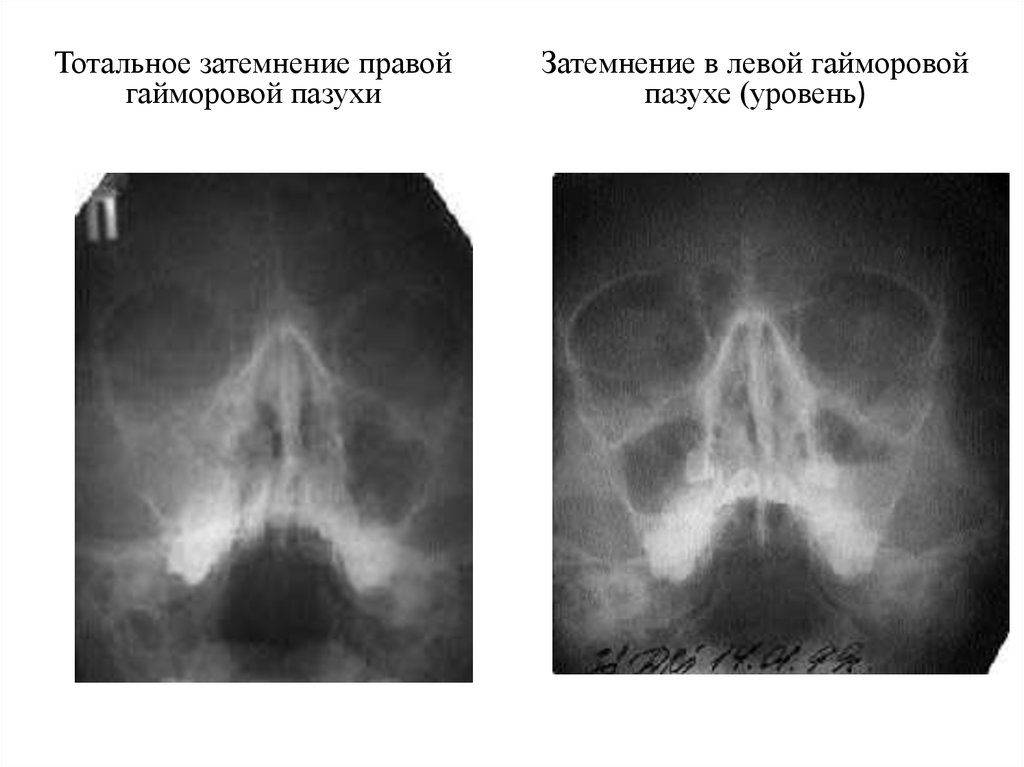
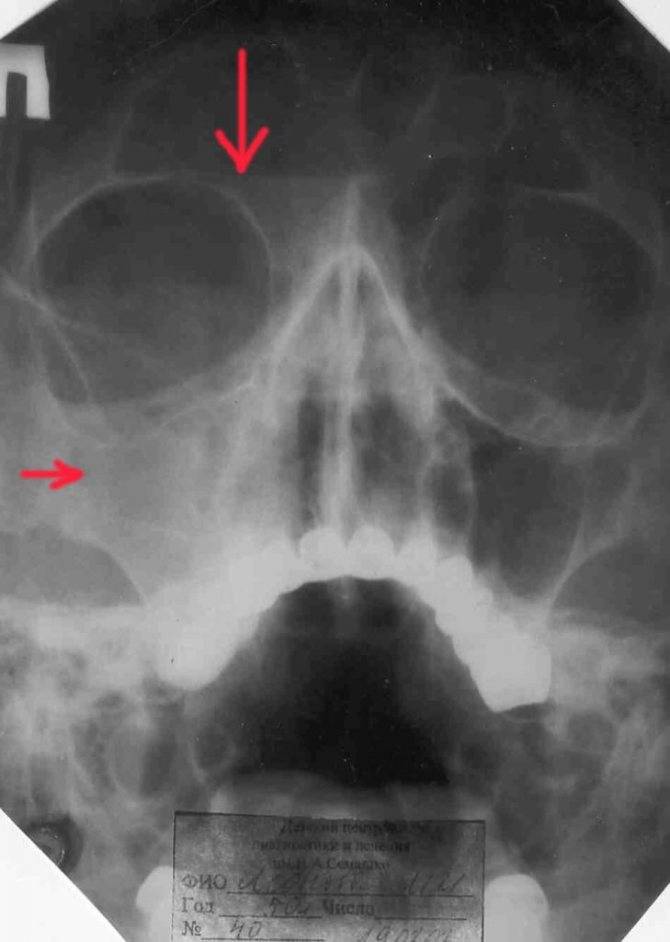
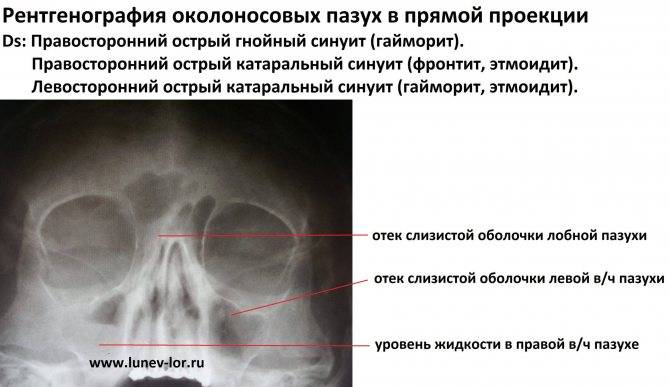
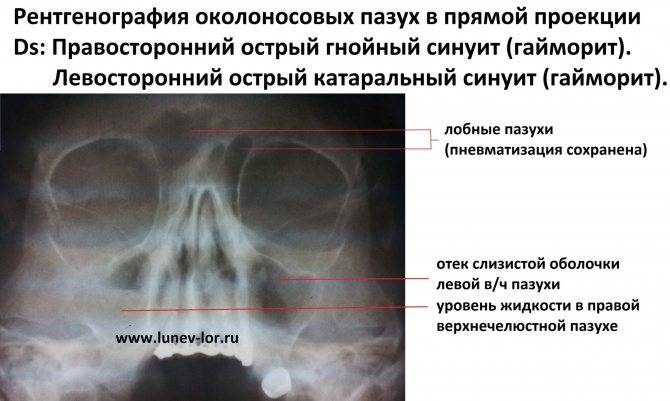
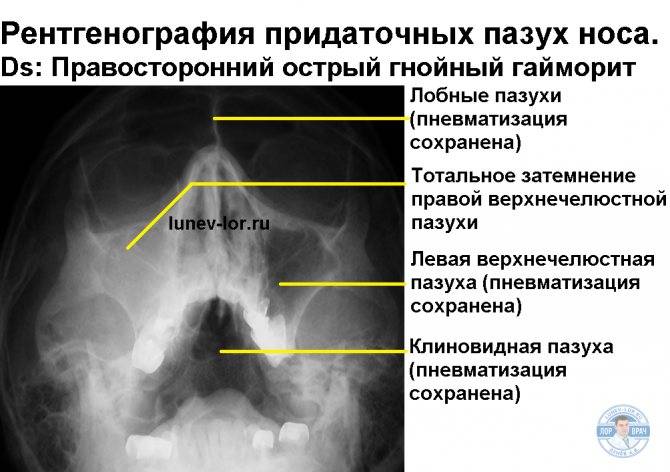
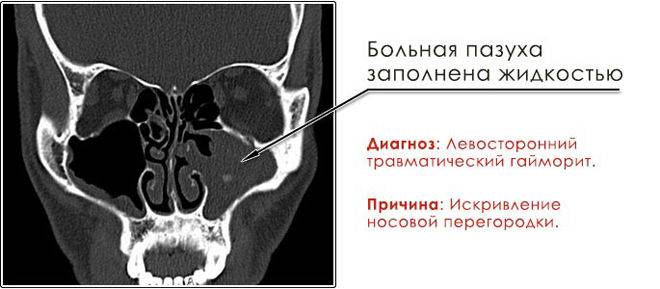
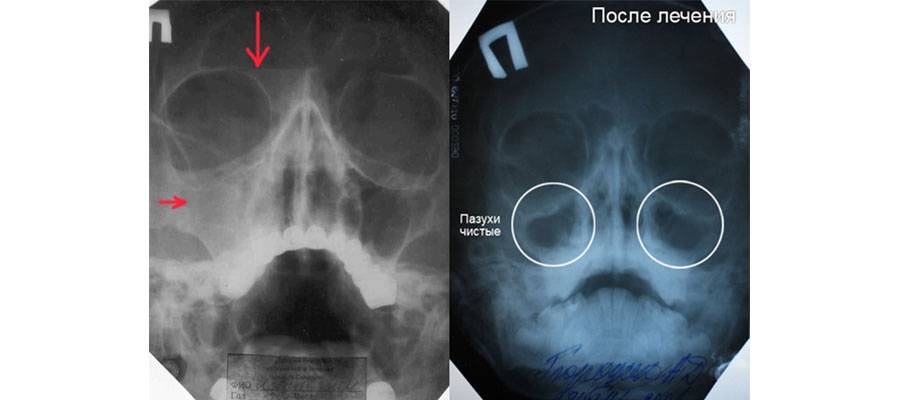
При прогрессировании острого гайморита в верхнечелюстной пазухе скапливается жидкое содержимое – инфильтрат, который на рентгеновском снимке обнаруживается в виде уровня жидкости на фоне субтотального затемнения – симптом «молока в стакане». Субтотальное затемнение может быть одно- или двусторонним, с разными уровнями жидкости. Как правило, затемнение гомогенное, однородное, с признаками утолщения слизистой оболочки.
При гайморите на рентгеновском снимке может не обнаруживаться симптом «молока в стакане», но может быть просто гомогенное затемнение во всей верхнечелюстной пазухе – тотальное затемнение. Это говорит о том, что вся пазуха забита гноем и требует немедленного хирургического вмешательства.
С целью выкачивания содержимого значительно улучшает общее состояния больного – снижается температура, уменьшаются головные боли. Также выкачивание жидкости позволяет более пристально изучить ее характер, поэтому прокол может проводиться и с диагностической целью в том числе. Несмотря на то, что опорожнение полости приносит сильное облегчение больному, лечение не считается законченным и должно дополниться курсом антибиотико- и гормонотерапии, который может сочетаться с приемом сосудосуживающих средств и полосканиями пазух различными антисептическими растворами.
Субтотальное и тотальное затемнение гайморовых пазух может также говорить о наличии в носу плотных новообразований – саркома, остеома, хондрома и т. д. Образование может быть гомогенным или иметь плотную оболочку с жидким содержимым.
Если новообразование имеет маленькие размеры и не способствует скапливанию инфильтрата, то для больного не характерны явления интоксикации и наличие болевого синдрома. При больших размерах кисты развивается вторичный гайморит, лечение которого может не дать нужного результата. Поэтому нужно сначала дифференцировать характер образования и принять меры по его удалению.
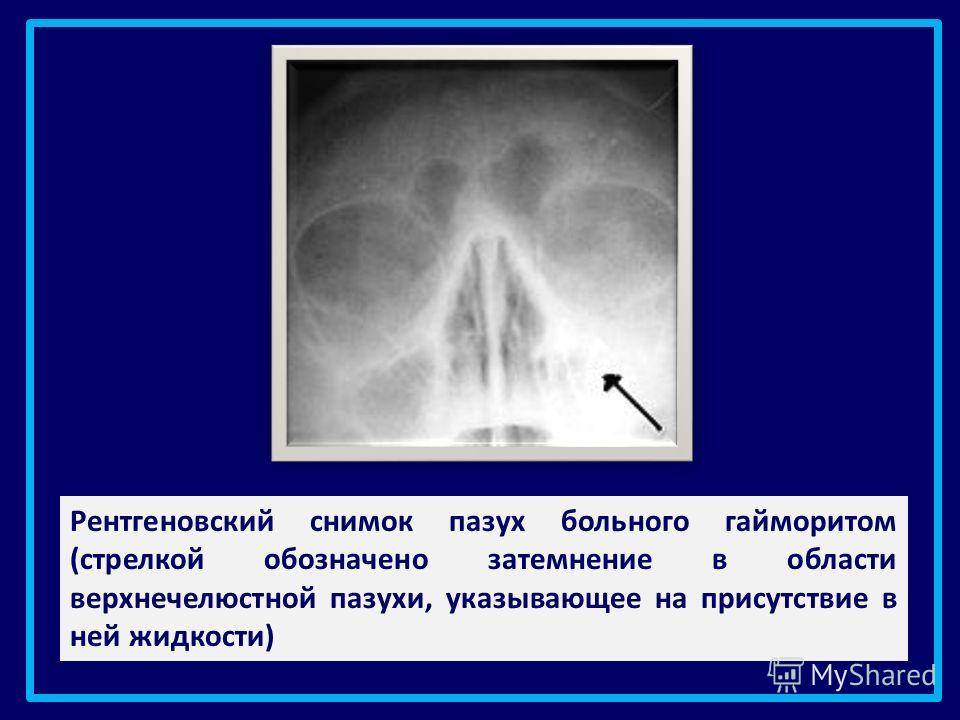
Снимок гайморита: что можно узнать, как выглядит гной и зачем необходим повторный снимок
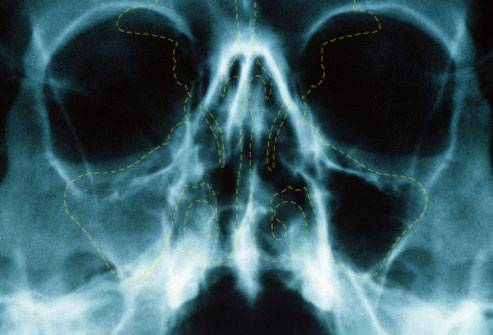 Снимок гайморита у взрослого или ребенка позволяет оценить степень воспаления, определить наличие или отсутствие жидкости.
Снимок гайморита у взрослого или ребенка позволяет оценить степень воспаления, определить наличие или отсутствие жидкости.
В зависимости от вида патологии врач назначает специфическую терапию или физиотерапевтические процедуры.
По полученным данным можно заподозрить этиологию синусита, назначить правильное лечение.
При аллергическом гайморите за счет подушкообразных разрастаний слизистой оболочки пазух развивается хронический насморк, требующих приема антигистаминных препаратов. При экссудативном вирусном рините в пазухах происходит снижение пневматизации, утолщение слизистой оболочки, выстилающей дно, общее затемнение синуса.
Если присоединяется вторичная бактериальная инфекция, врач обязательно назначает специфические препараты против ее роста. Хронические синуситы опасны нарастающей атрофией слизистой оболочки, постоянным насморком и дистрофическими изменениями костей.
Гной на снимке гайморита при бактериальной инфекции определяется как горизонтальный уровень жидкости или тотальное затемнение пазухи. Гнойный выпот опасен развитием осложнений, расплавлением костей лицевого черепа с вовлечением в процесс мозговой ткани. Клинически проявляется выраженной тяжестью в околоносовой области при наклоне вперед, головными болями, высокой температурой и симптомами общей интоксикации.
Зачем делают повторный снимок при гайморите? В случаях тяжелого течения заболевания, когда имеются признаки скопления жидкости, не смотря на проводимое лечение, при переходе синусита в хроническую гиперпластическую фазу проводится повторное обследование.
Повторный снимок гайморита помогает врачу оценить проводимое лечение, а в некоторых случаях сменить тактику медикаментозной терапии или направить пациента для хирургического вмешательства.
Что обычно не видно на снимках? По снимку нельзя определить причину развития синусита у больного, начальный процесс воспаления из-за отсутствия выраженных изменений. Первые фазы остеомиелита или одонтогенного гайморита также затруднительно определить даже опытному специалисту.
В крупных городах, например, в Минске процедуру проводят в современных клиниках, где доступны не только рентгенологические, но и магниторезонансные методы исследования.
Симптомы утолщения тканей
Признаки изменения состояния слизистой гайморовых пазух не являются специфическими лишь для этого случая.
Важно: постоянный воспалительный процесс изменяет слизистую, в ней образуются трещины, вырастают полипы. Симптомы похожи на большую часть симптомов респираторных заболеваний
Симптомы похожи на большую часть симптомов респираторных заболеваний.
Для хронического состояния свойственны следующие жалобы от больных:
- Дыхание затруднено и на вдох и на выдох.
- Постоянные выделения из носа, которые имеют разный вид и консистенцию.
- Часто выделения имеют запах гноя. Он ощущается даже при дыхании больного.
- Больному сложно высморкаться, есть ощущение наличия слизи, но ее сложно удалить из носовой полости.
- При таком состоянии характерно ухудшение обоняния, вплоть до его полной потери.
- Голос больного становится гнусавым, человек говорит «в нос».
- Могут встречаться жалобы на заложенность, боль и шум в ушах.
- Если увеличение слизистой происходит по причине развития гайморита, то на начальных стадиях слизь будет жидкой. На этом этапе гайморит является катаральным. С развитием заболевания она будет становиться все гуще и гуще. Возможно развитие гнойной стадии недуга.
- Иногда при утолщении слизистой гайморовых пазух у человека отекают веки, слезятся глаза. Их болезненность может ошибочно навести на мысль о конъюнктивите.
- Головные боли бывают разной интенсивности, характера и локализации.
- Аллергические реакции сопровождаются жидким состоянием слизи, выделяемой из носа.
- В области щек, по бокам от носа появляется болезненность, усиливающаяся при надавливании.
- В состоянии обострения повышается температура тела, состояние резко ухудшается.
Когда острая стадия проходит, даже если состояние уже приобрело хроническую природу, больной начинает чувствовать себя лучше. Удовлетворительное состояние длиться до следующего наступления острой стадии.
Больной привыкает к своему состоянию и чередованию этих периодов, он не обращается к врачу.
Механизмы изменения структуры слизистой
Утолщение внутренних тканей верхнечелюстных пазух происходит по следующему принципу:
- При возникновении заболевания возникает отек и утолщение. Протоки, выводящие слизь из пазух располагаются на поверхности слизистых оболочек, а значит, при отечности они блокируются. Слизистая выполняет свою функцию выработки слизи. При условии заболевания, ее производится больше, чем в обычной ситуации.
- Излишки слизи остаются в пазухе, возникает давление. Стенки пазухи начинают растягиваться.
- При повышенном давлении вырастают кисты. Данные образования подвержены бесконтрольному разрастанию в размерах.
- Если в полость пазухи проникли болезнетворные организмы – ткани кисты воспаляются.
- Клетки начинают вырабатывать гной, который не имеет выхода из полости.
Показания к проведению КТ надпочечников
КТ позволяет быстро исследовать надпочечники на наличие патологического процесса. Чаще данный вид диагностики назначают в качестве уточняющего метода, при подозрении на наличие опухолей, но возможны и другие причины нарушения работы данной железы. Врач заподозрит патологию надпочечников, в случае если у человека наблюдаются следующие симптомы:
-
резкие колебания массы тела без видимых причин;
-
повышенная потливость;
-
чрезмерный рост волос на теле;
-
появление бронзовых пятен или депигментация участков кожи;
-
у женщин голос становится грубым, а у мужчин растут грудные железы;
-
мышечная слабость;
-
учащенное сердцебиение;
-
скачки артериального давления;
-
бесплодие (также может быть следствием сбоя в работе гипофизарно-надпочечниковой системы).
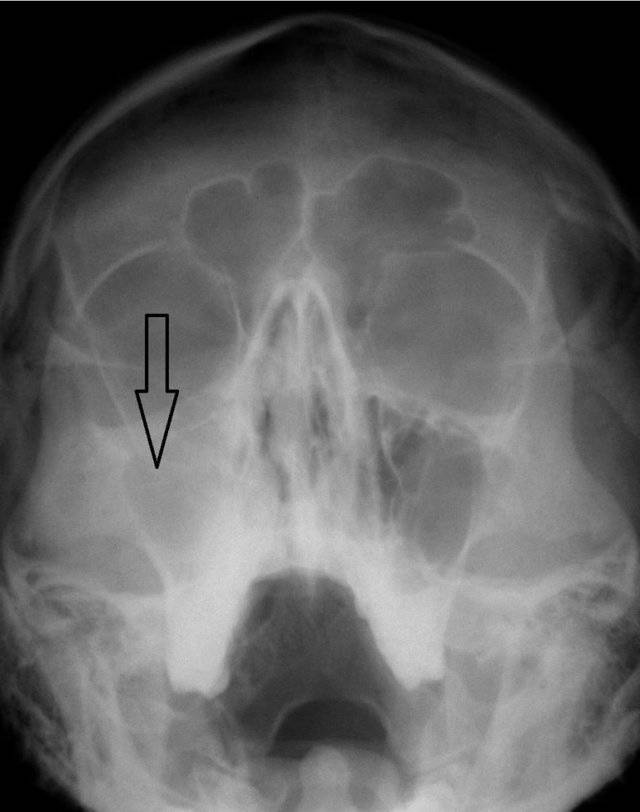
Увеличение обоих надпочечников по данным КТ (обозначено стрелками)
В результате проведенного КТ надпочечников могут быть диагностированы такие заболевания:
-
доброкачественные и злокачественные опухоли;
-
кисты надпочечников;
-
синдром Иценко-Кушинга;
-
болезнь Аддисона;
-
первичные гипер- и гипоальдостеронизм;
-
кровоизлияние в кору надпочечников (синдром Уотерхауза-Фридериксена);
-
врожденные аномалии развития органа.
Проведение процедуры рентгена
Чаще всего охотно назначают бесплатное проведение рентгеновского исследования в рамках обязательного медицинского страхования, чего нельзя сказать о дорогостоящих исследованиях, которыми являются компьютерная томография и магнитно-резонансная томография. Это неоспоримое преимущество рентгеновских исследований.
Показания к рентгенограмме
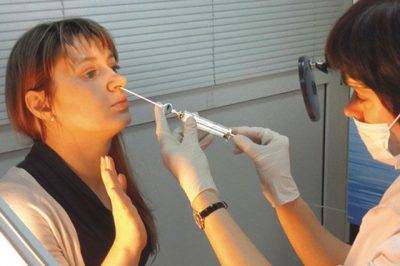
Рентгенограмма носовых пазух у взрослых проводится в трёх случаях:
- существует подозрение на развитие болезни;
- проводимая терапия не даёт эффекта;
- развивается осложнение.
Причины возникновения заложенности уха при гайморите изложены в данном материале.
Подготовка
Специальная подготовка пациента к рентгенографии носа не требуется. Этот момент в разы повышает вероятность получения достоверного результата обследования.
Проведение
Процедура проводится просто:
- Пациент располагается перед рентгеновским аппаратом сидя или лежа, устранив все металлические украшения и съемные зубные протезы.
- На плечи надевается защитная накидка.
- Специалист рентгеновского кабинета просит больного не двигаться в течение нескольких минут и делает снимки.
Для получения полной информации обо всех гайморовых пазухах, съёмка проводится в четырёх проекциях. В это время необходимо точно выполнять команды специалиста, например, касаться подбородком аппарата или наклонять голову: от этого зависит качество результатов.
Особенности
В определенных случаях проводится рентгеновское исследование с контрастированием. В носовые пазухи вводится специальное вещество, содержащее йод, и это позволяет получить полную картину острого или хронического гайморита.
Специалист рентгеновского кабинета должен предупредить пациента о том, что данное вещество может вызывать аллергию. При невыполнении этого предписания больной, знающий о своей склонности к аллергическим реакциям на йод и его производные, должен самостоятельно отказаться от введения в носовые пазухи контрастного вещества.
Какие симптомы выражаются при экссудативном гайморите рассказано тут.
Противопоказания
Рентгенографию запрещено проводить при наличии следующих состояний:
- развитие злокачественных опухолей, локализованных в области головы;
- любой срок беременности;
- лактация;
- младший детский возраст (до семи лет);
- аллергические реакции на йод (при проведении рентгенографии с контрастированием).
Этиология и симптоматическая картина заболеваний
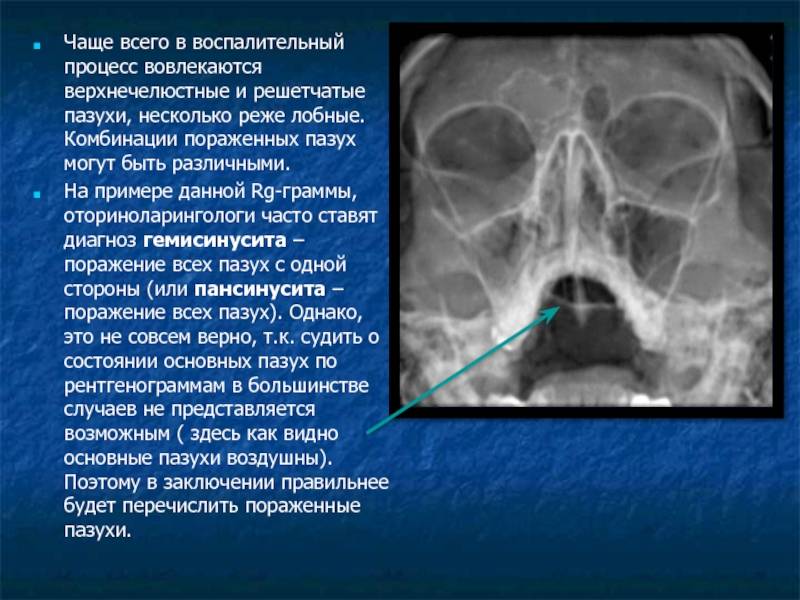
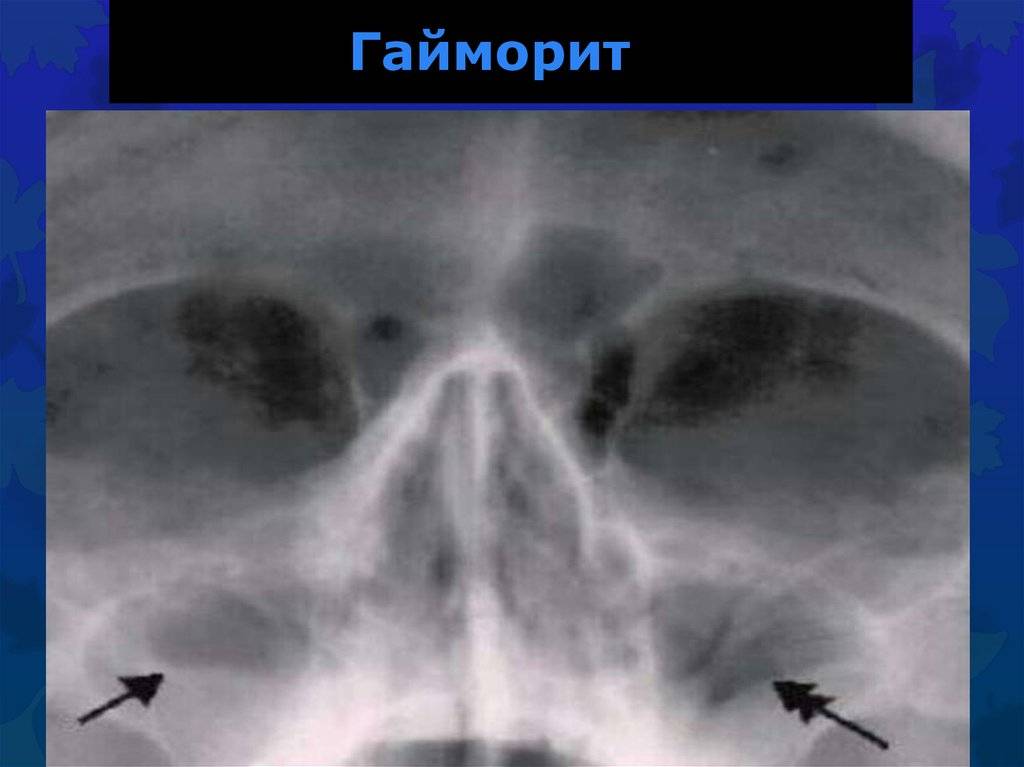
Чаще всего в подобных случаях выявляется гайморит. Он способен развиться как в одной, так и в обеих полостях гайморовых пазух. Характеризуется образованием гнойных выделений, которые скапливаясь, приводят к затруднению дыхания. Вследствие этого резко ухудшается обоняние, возникают сильные головные боли, нередко портится зрение.
Если затемнение гайморовых пазух будет диагностировано слишком поздно, то они могут распространиться и на соседние полости.
Кроме того, на болезнь указывают и другие признаки:
- высокая температура тела;
- сильная заложенность носа;
- общее состояние слабости;
- гиперсомния (наличие чрезмерной сонливости);
- обильное выделение слизи;
- отек глаз.
Также причиной субтотального затемнения может стать синусит. Это воспаление слизистой эпителия, покрывающего придаточные пазухи носа. К его возникновению приводят вирусы или патогенные бактерии. Он развивается в случае несвоевременного лечения ОРВИ, острого насморка, различных травм в области лица. В некоторых ситуациях источником заражения являются зубы, пораженные кариесом.
Клиническая картина включает в себя:
- гнойные выделения из носа;
- светобоязнь (болезненное восприятие глазом яркого света);
- повышение температуры;
- нарушение слезоотделения;
- постоянные головные боли.
Болевой эффект проявляется в области лобной и височной долей, возникая с одинаковой частотой. Может наблюдаться отечность глаз и щек. Для уточнения диагноза, специалисты обращаются к рентгенографии черепной коробки.
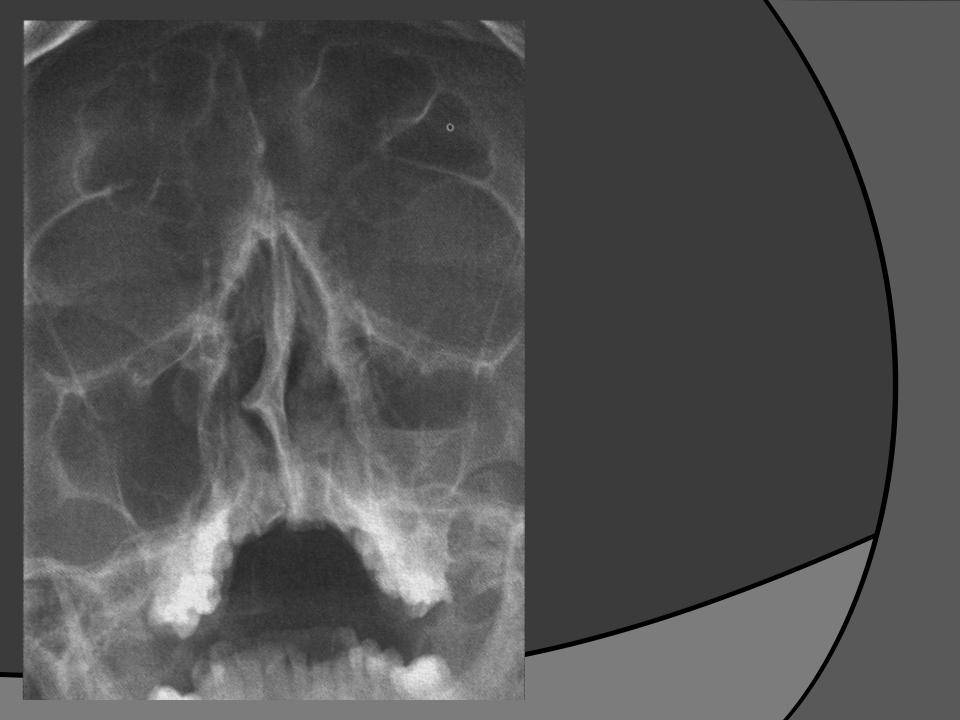
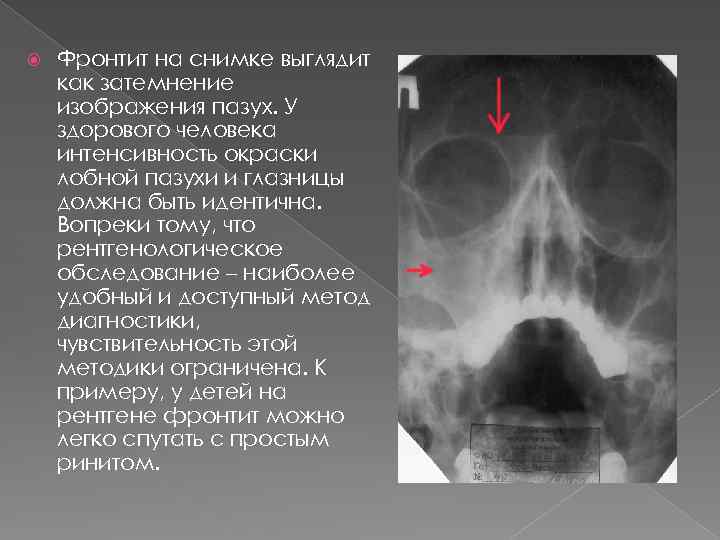
 Наконец, к затемнению гайморовых пазух на снимке может привести одна из наиболее тяжелых форм синусита – фронтит. Он представляет собой воспаление слизистой оболочки лобной пазухи. Как правило, сопровождается обильными гнойными выделениями из носа. Прежде они имеют желто-зеленый оттенок, но со временем начинают светлеть. Причиной развития фронтита служат всевозможные травмы лобной кости, ринит, острый насморк.
Наконец, к затемнению гайморовых пазух на снимке может привести одна из наиболее тяжелых форм синусита – фронтит. Он представляет собой воспаление слизистой оболочки лобной пазухи. Как правило, сопровождается обильными гнойными выделениями из носа. Прежде они имеют желто-зеленый оттенок, но со временем начинают светлеть. Причиной развития фронтита служат всевозможные травмы лобной кости, ринит, острый насморк.
В зависимости от скорости течения и тяжести выделяют острую и хроническую форму недуга. Клиническая картина этих двух типов различна.
При остром виде наблюдаются следующие симптомы:
- нарушение дыхания;
- болевые ощущения в лобной доле, усиливающиеся при нажатии;
- повышение температуры.
К признакам хронического фронтита относят:
- обильные выделения из носа, имеющие специфический запах;
- усиление боли в случае приема спиртосодержащих напитков, табакокурения и усталости;
- сильные боли в лобной области, носящие давящий или ноющий характер;
- преимущественно в утренние часы случается отхаркивание мокроты.
При наличии одного или нескольких описанных выше симптомов, следует незамедлительно обратиться к врачу.
Терапевтические меры
В первую очередь специалист проводит ряд диагностических мероприятий, позволяющих установить тип, стадию и тяжесть заболевания. Для этого пациент направляется на рентгенологическое исследование. Полученный снимок в полной мере отражает картину развития недуга. Кроме того, при необходимости выясняется состав и вид жидкости, заполнившей пазухи.
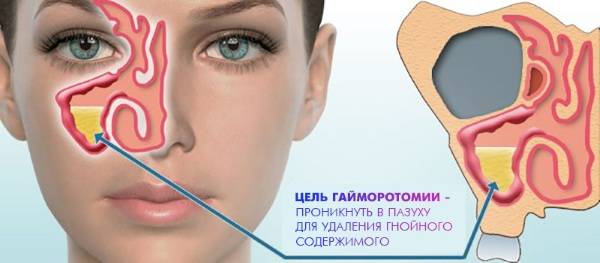
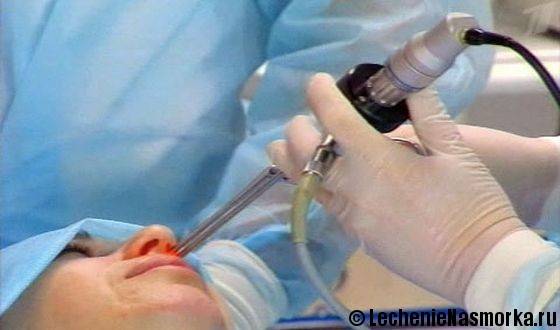
 Далее выбирается метод лечения. В большинстве случаев назначается прокол гайморовых пазух. В ходе этой процедуры врач прокалывает воспаленную полость специализированной иглой, затем тщательно промывает ее и удаляет скопившиеся гнойные выделения. Подобная операция может проводиться от одного до нескольких раз.
Далее выбирается метод лечения. В большинстве случаев назначается прокол гайморовых пазух. В ходе этой процедуры врач прокалывает воспаленную полость специализированной иглой, затем тщательно промывает ее и удаляет скопившиеся гнойные выделения. Подобная операция может проводиться от одного до нескольких раз.
Впрочем, все чаще сегодня прибегают лишь к медикаментозному воздействию, избегая оперативного вмешательства. Основу такой терапии составляют разнообразные антибактериальные препараты широкого спектра. Они довольно эффективным образом уничтожают источник воспалительных процессов.
Так как это не только не приведет к выздоровлению, но и станет причиной тяжелейших осложнений вплоть до летального исхода.
Субтотальное затемнение гайморовых пазух вполне закономерно рождает вопрос у пациента – что это и чем вызвано. Подобные изменения могут указывать на целый спектр различных заболеваний. Но не стоит отчаиваться ведь современная медицина позволяет свести все негативные проявления недуга к минимуму, а также дает возможность избежать серьезных последствий. В распоряжении специалистов точные методы диагностики, главным среди которых является рентгенография. При лечении врач может опираться как на медикаментозную терапию, так и на хирургическое вмешательство.

Какие могут быть при этом диагностированы болезни?
Гайморит. Он может появиться в обеих полостях, но может и в одной. В полостях гайморовых пазух появляется гной или жидкость, которая скапливается и затрудняет дыхание. По этой причине начинаются головные боли, и пропадет обоняние, а также может упасть зрение.
Симптомы гайморита следующие:
- полностью заложенный нос, затрудненное дыхание;
- постоянное выделение жидкости или слизи;
- сильная головная боль;
- отечность глаз;
- исчезновение обоняния;
- повышенная температура;
- сонливость и слабость;
- затемнение пазух, которое можно увидеть на снимке.
Обычно, чтобы избавиться от затемнения и гайморита в итоге делают прокол специальной иглой, чтобы узнать, чем заполнены пазухи. Лечение обычно занимает много времени и чаще всего при терапии используют антибиотики.
При самой худшей хронической форме приходится делать операцию с выкачиванием гнойных масс. Если на снимке вы видите затемнение пазух, то не беритесь лечить его самостоятельно.
Синусит. Синусит – это хроническое воспаление оболочки придаточных пазух. Инфекционные бактерии могут попасть в этом случае из носовой или ротовой полости.
Главные симптомы синусита следующие:
- повышенная температура;
- насморк с гнойными массами;
- головные боли;
- неприязнь к яркому свету;
- сильное слезовыделение.
Болевые ощущения приходятся в район лобной и височной долей, и появляются они с одинаковой периодичностью ежедневно.
Могут появиться отеки, опухлости вокруг глаз и на щеках. Точный ответ по поводу синусита может дать рентген черепной коробки.
Фронтит. Фронтит – это серьезное воспаление оболочки лобной пазухи. При данном заболевании выделения определяются как желто-зеленые, а затем светлеют и разжижаются.
Причины фронтита следующие:
- осложняется насморк;
- травмы лобной кости;
- воспаляется слизистая носа (ринит).
Воспаление может протекать по-разному: остро или хронически. Симптомы у этих двух форм также разные. Острый фронтит протекает тяжело, так как слизистая набухает, и дышать очень трудно.
Если вовремя не начать лечение, то острый фронтит вполне может перетечь в хронический из-за размножения бактерий. Признаки острого фронтита:
- сильные головные боли и боли в лобной доле, которые усиливаются при надавливании;
- высокая температура;
- затрудненное дыхание;
Признаки хронического фронтита:
- боль в голове, по характеру давящая или ноющая;
- боли лобной доле;
- увеличение боли при употреблении спиртных напитков, никотина и при переутомлении;
- обильные выделения в утреннее время и имеют крайне противный запах;
- из-за стечения выделений в носоглотку в утренние часы происходит отхаркивание мокроты.
Самолечение фронтита недопустимо, так как может привести к еще большим осложнениям и худшим последствиям. После рентгена и проверки пазух на затемнение, всех лабораторных исследований отоларинголог назначает нужное лечение.
Иногда ЛОР — врач должен прибегнуть к процедуре прокола – прокалывают одну из полостей и промывают все внутри, выкачивая гнойные выделения. Однако даже это не может иногда помочь полностью, так как воспаление может распространиться и на соседние полости.
Пациентка Олеся, 21 год. Девушка пришла в больницу с жалобами на кашель, насморк и затрудненное дыхание, головные боли. Нос был заложен около трех недель. Рентгенография показала субтотальное затемнение гайморовых пазух.
Исходя из результатов обследования, был поставлен диагноз: гайморит (воспаление оболочек гайморовых пазух). Было назначено следующее лечение: Санорин или Тизин, Долфин или Маример, Диоксидин 1% или Хлоргексидин 0,05%.
Чаще всего врачи назначают прокол, который обычно и спасает от хронического гайморита. Но врачи новой школы предпочитают лечить гайморит лекарственными препаратами, без хирургического вмешательства. При данном заболевании обязательно следует найти квалифицированного врача и согласовывать с ним все действия.
Субтотальное затемнение пазух может дать не очень приятный диагноз, но любое заболевание можно вылечить или хотя бы уменьшить все неприятные эффекты до минимума. При этих инфекциях можно прибегнуть как к хирургическому вмешательству, так и к терапии, но самое главное – узнать о заболеваниях можно с помощью рентгенографии. Остается только пожелать удачи и здоровья всем пациентам.