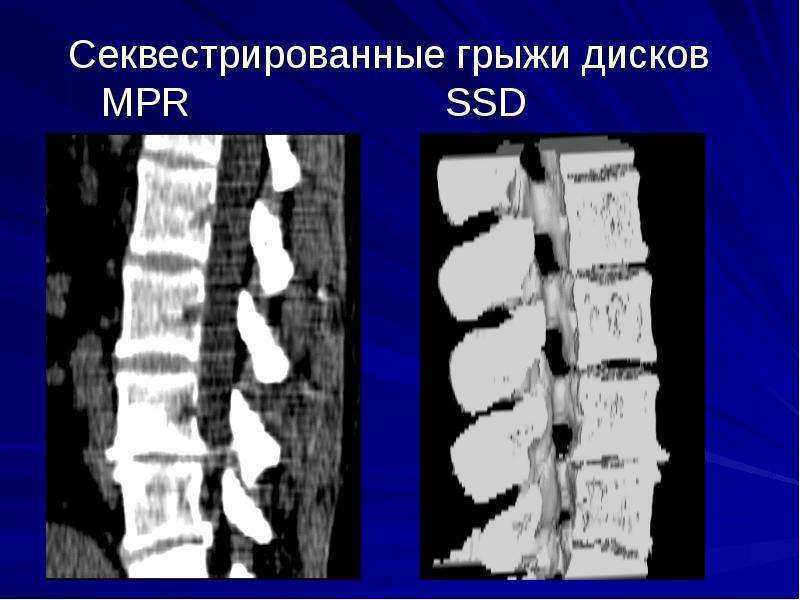
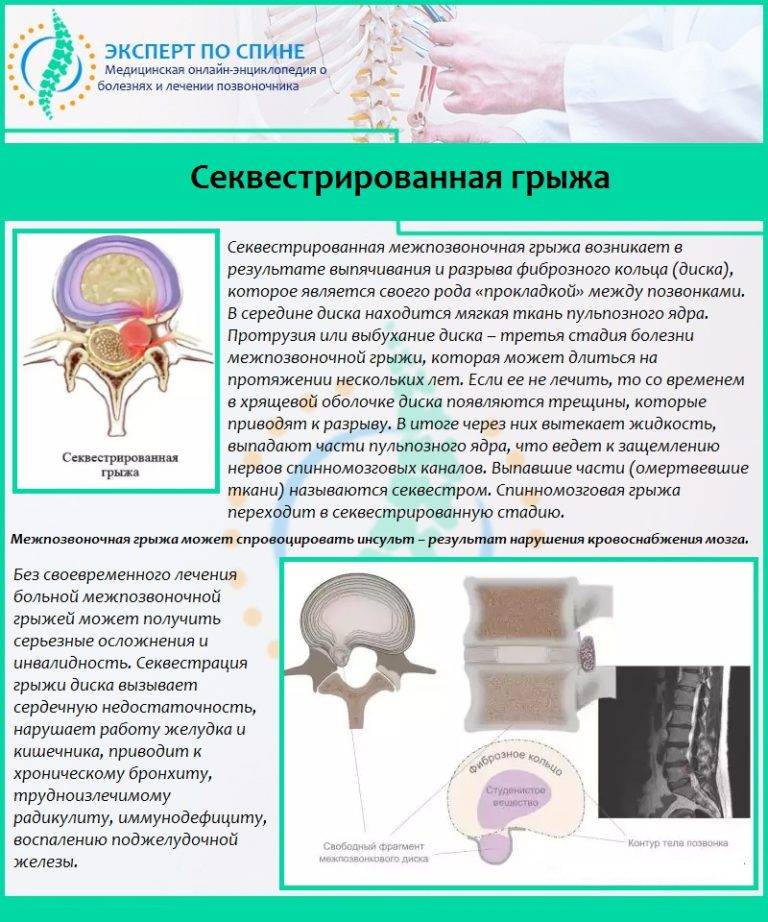
Чем опасно заболевание
Грыжа позвоночника опасна тем, что при отсутствии адекватного лечения, она неуклонно прогрессирует и дает серьезные осложнения. Остановить этот процесс можно только одним способом: своевременным обращением к врачу.
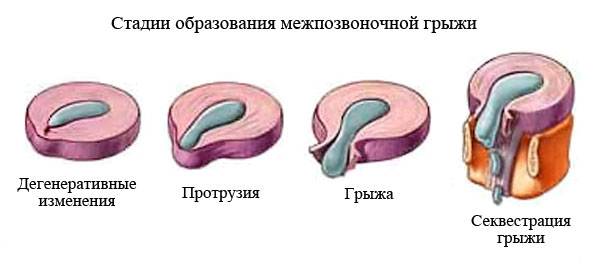
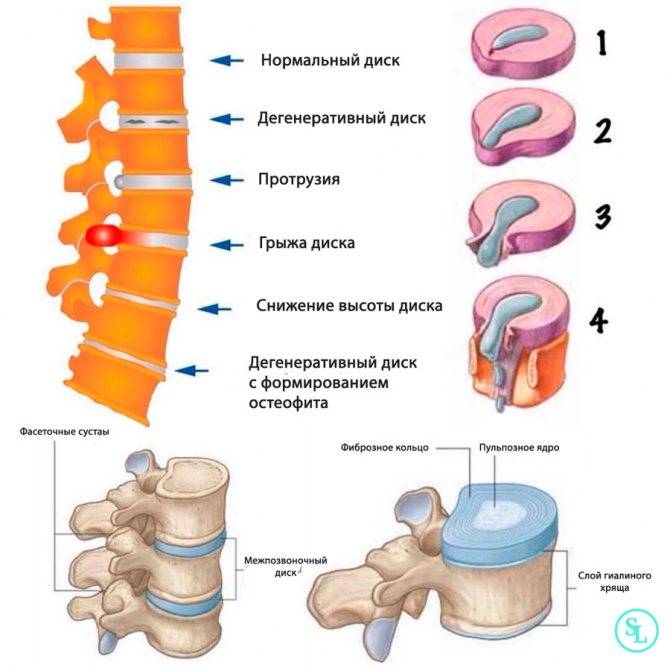
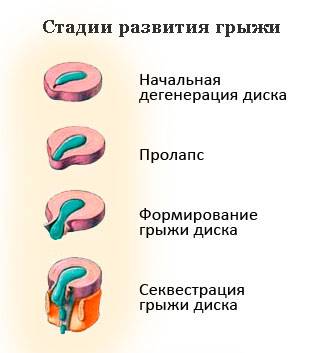
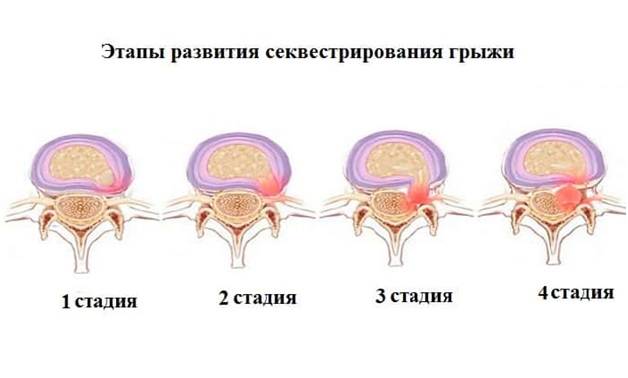
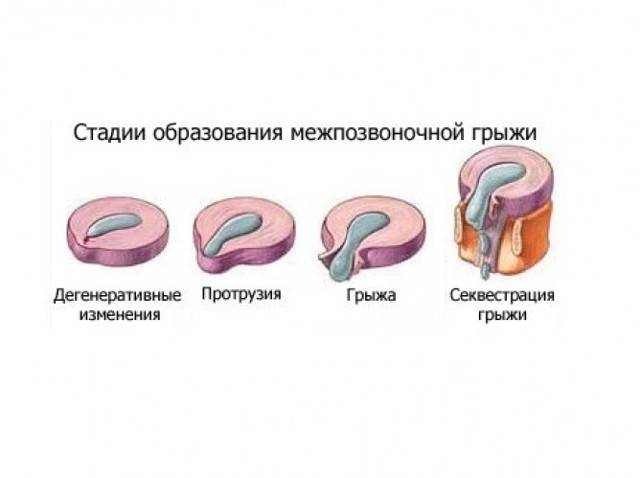
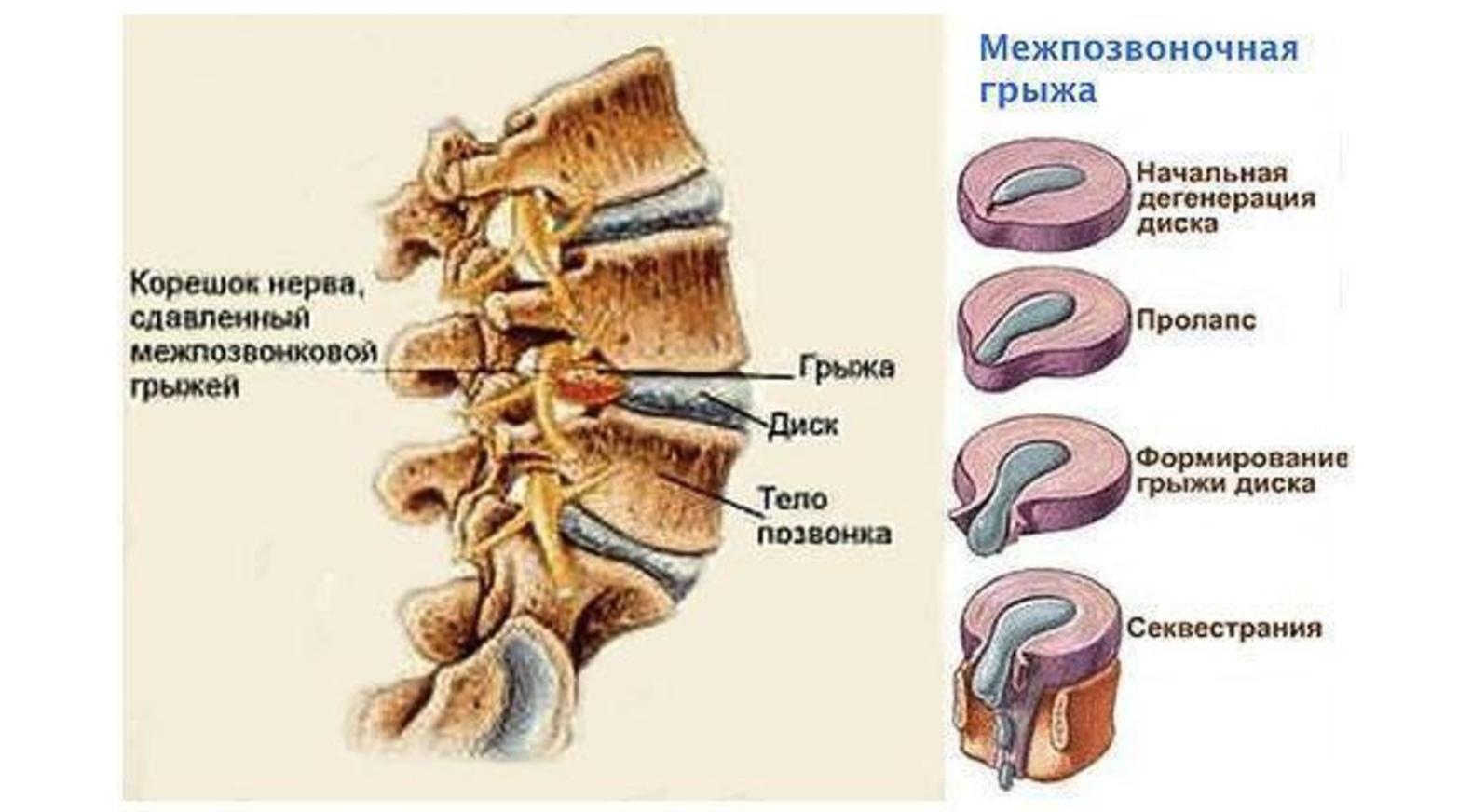
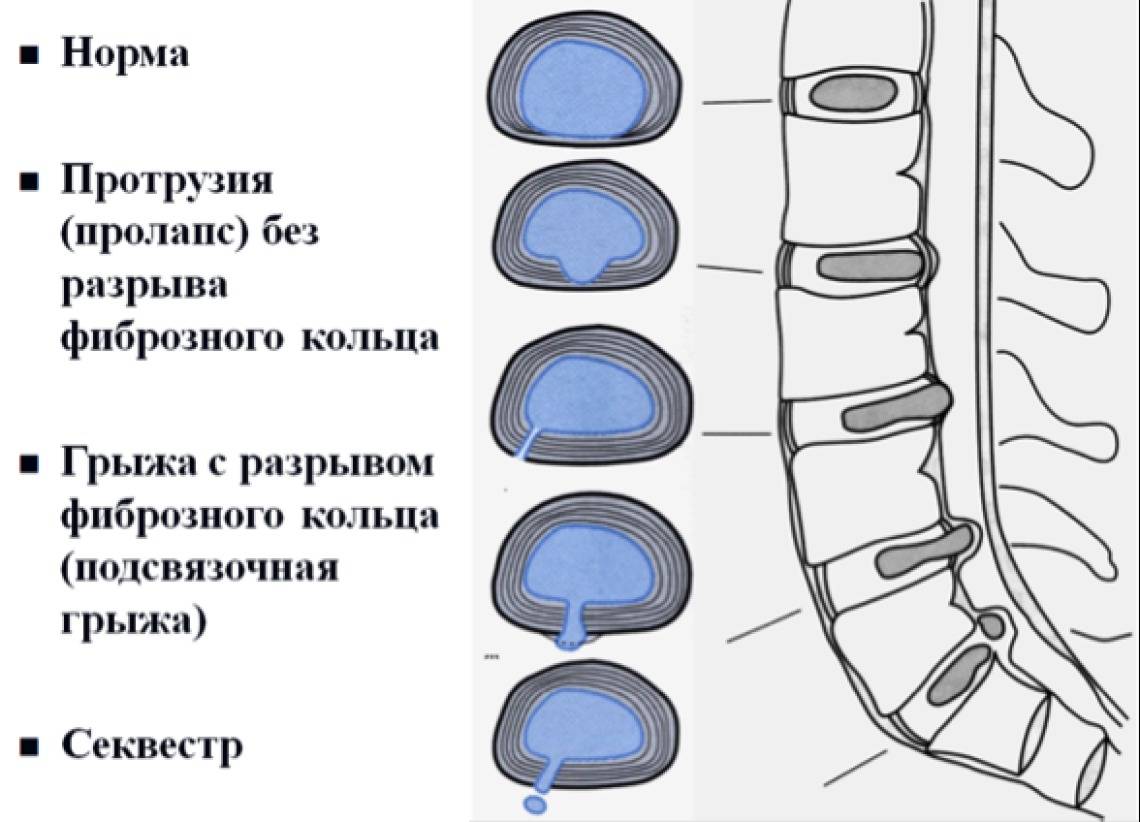
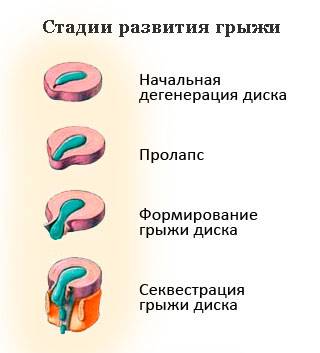
Стадии межпозвоночной грыжи
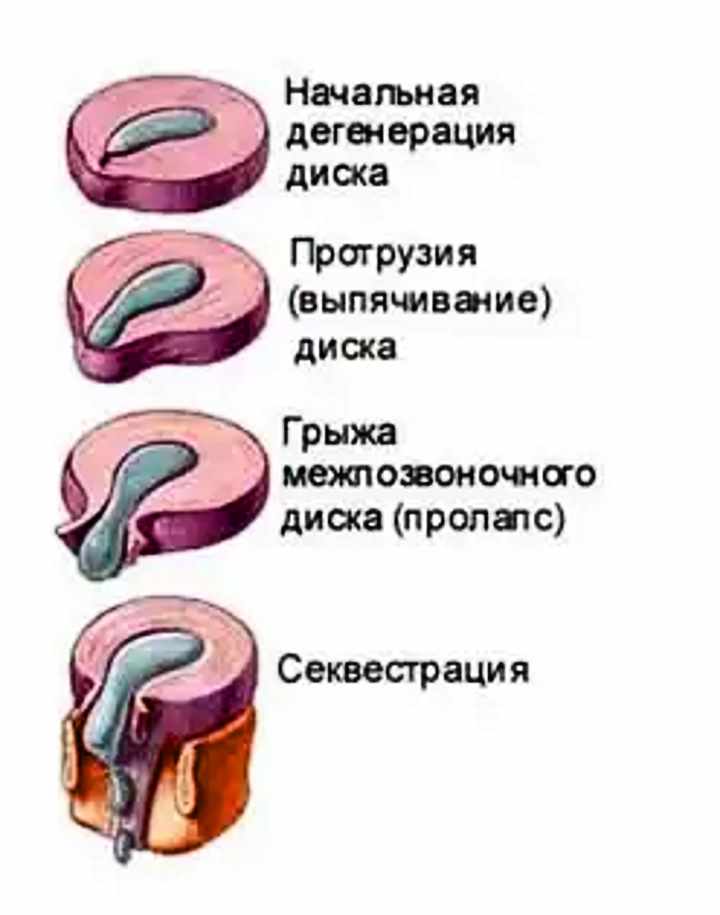
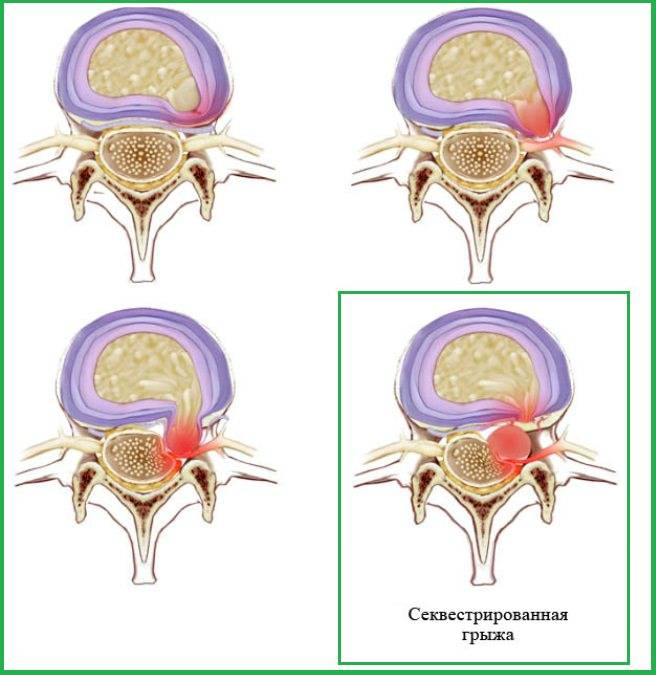
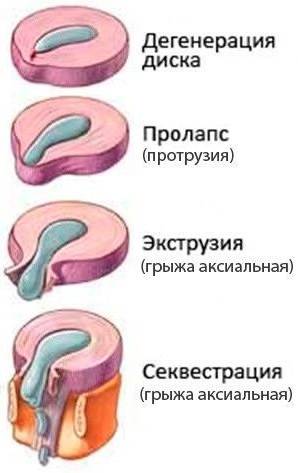
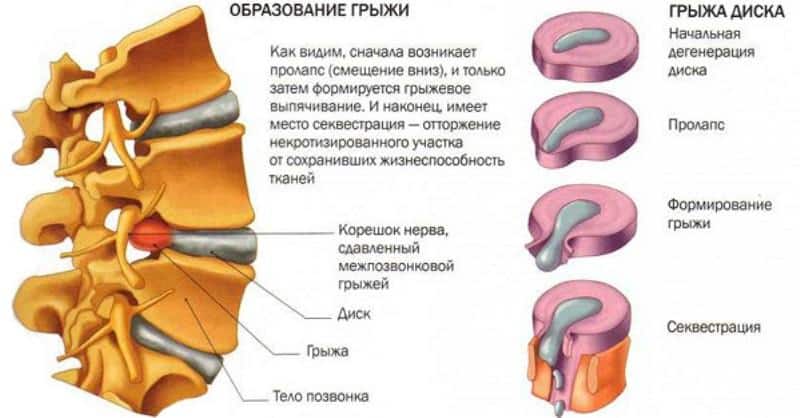
Переход от одной стадии в другую обычно продолжается длительно, но со временем этот процесс ускоряется. Выделяют следующие стадии межпозвоночной грыжи:
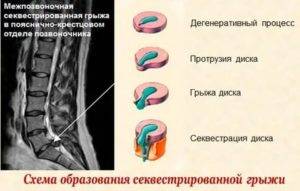
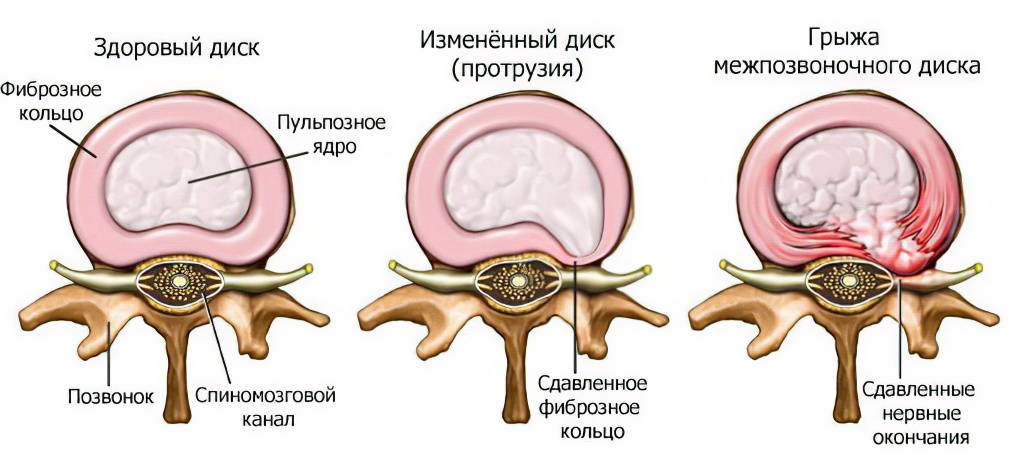
- Дегенеративно-дистрофическая. Фиброзное кольцо еще не разрушено, но уплощено. На этой стадии уже могут появиться болевые ощущения и вегетативные расстройства, усиливающиеся при физических нагрузках.
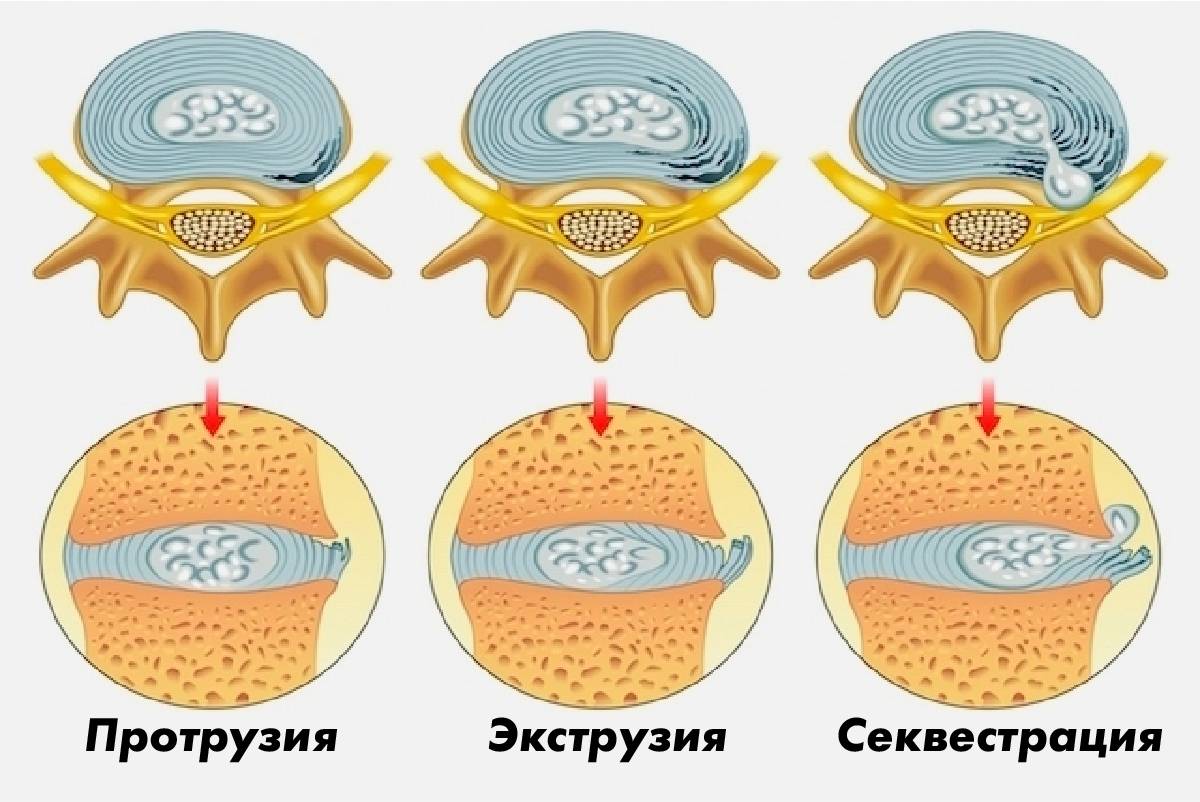
- Стадия протрузии. Фиброзное кольцо растрескивается, уплощается, пульпозное ядро смещается к периферии и может слегка выпячиваться, сдавливая ткани. На этой стадии уже появляются приступы сильных болей – шейный прострел, люмбаго и т.д. При шейной грыже позвоночника возможны признаки нарушения мозгового кровообращения.
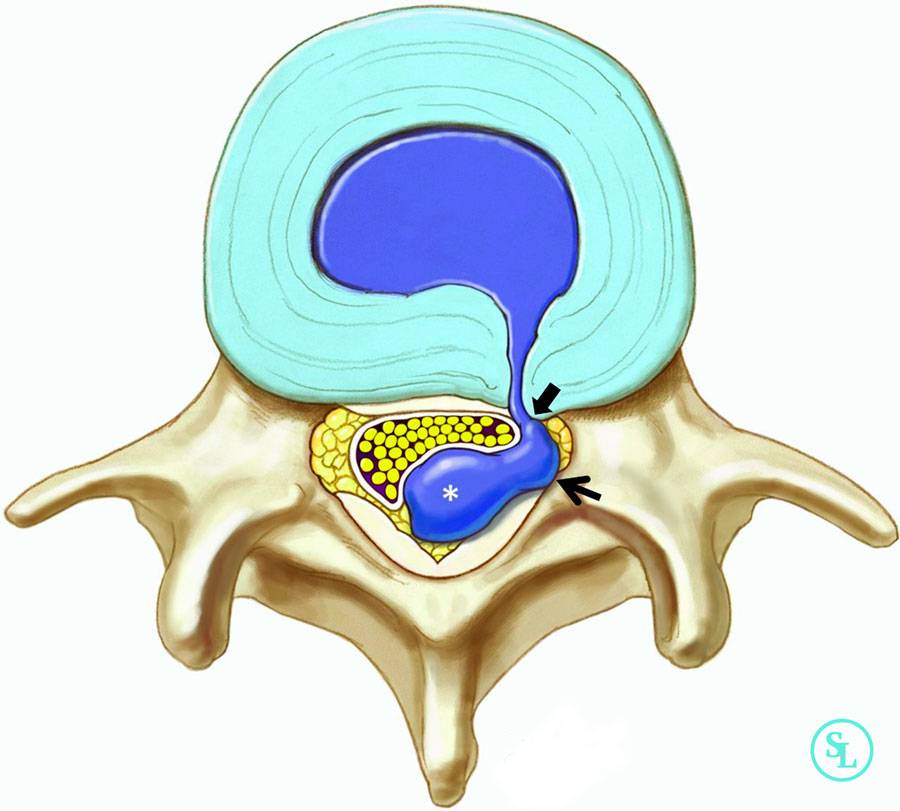
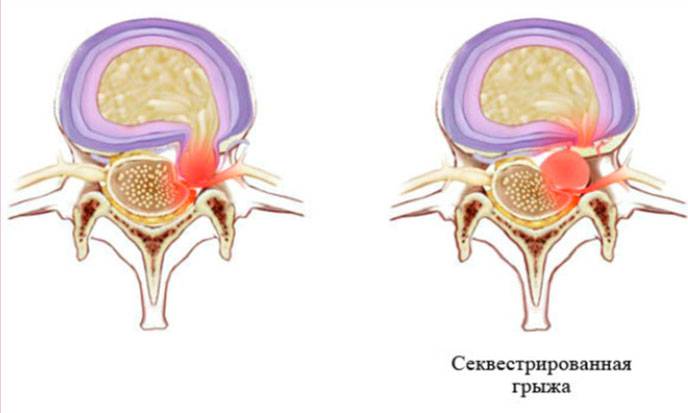
- Стадия экструзии (собственно грыжи). Фиброзное кольцо разрывается, пульпозное ядро выходит за пределы позвоночника, сдавливая ткани. Появляются все характерные симптомы грыжи позвоночника: приступы сильных болей, нарушения чувствительности и движений.
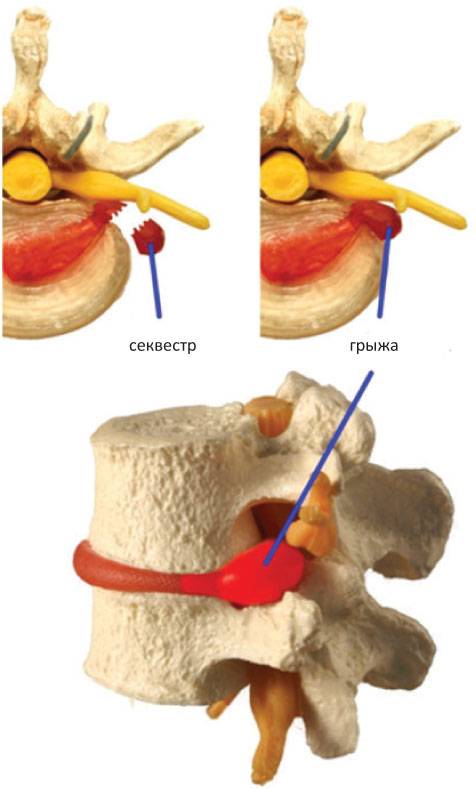
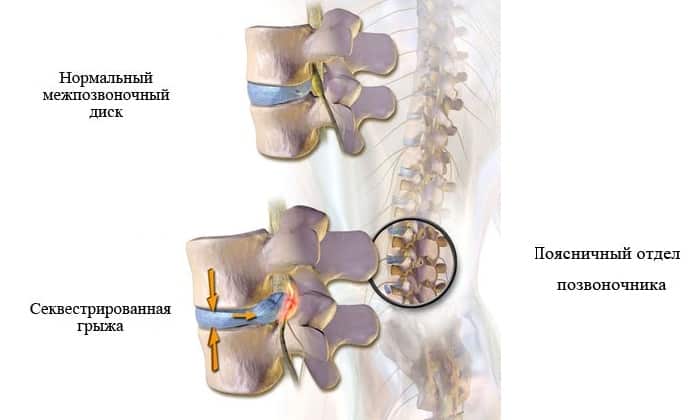
- Стадия секвестрации. Самая опасная стадия грыжи позвоночника – от ядра отделяются участки (секвестры), которые могут попадать в спинномозговой канал и сдавливать спинной мозг.
 Переход от одной стадии в другую — длительный процесс
Переход от одной стадии в другую — длительный процесс
Возможные осложнения
К тяжелым осложнениям грыжи позвоночника относят:
- парезы и параличи;
- нарушения функции органов малого таза, в том числе недержание кала и мочи, нарушения репродуктивной функции у мужчин и женщин (чаще всего при грыже позвоночника L5-S1) ;
- острые нарушения мозгового кровообращения с развитием ишемического инсульта, остановки сердца и дыхания (в продолговатом мозге, расположенном в непосредственной близости от шейного отдела позвоночника, находятся центры дыхания и сердечно-сосудистой деятельности); это осложнение требует экстренного лечения.
Обострение заболевания
Грыжа позвоночника протекает с обострениями и ремиссиями. Во время обострений появляется развернутая симптоматика, при ремиссии она частично или полностью исчезает
С каждым обострением состояние межпозвоночного диска ухудшается, поэтому очень важно правильно и своевременно лечить обострение под контролем врача
Но этого мало, нужно также проводить курсы противорецидивного лечения, предупреждающие обострение и останавливающие прогрессирование заболевания.
Методы диагностики
Диагностика заболевания проводится в несколько этапов: предварительно и клинически. В ходе предварительной диагностики патология определяется путем сбора и анализа жалоб пациента. А для подтверждения диагноза используются такие средства:
- рентген;
- МРТ;
- ЭНМГ;
- КТ.
Также для проверки общего состояния организма, пациент обязательно сдает кров и мочу на общий анализ.
Рентген является бюджетным способом диагностики. На полученном снимке можно разглядеть наличие стойких нарушений в процессах формирования костных и мышечных структур. Но рентгеновские снимки не позволяют увидеть в точности особенности повреждений.
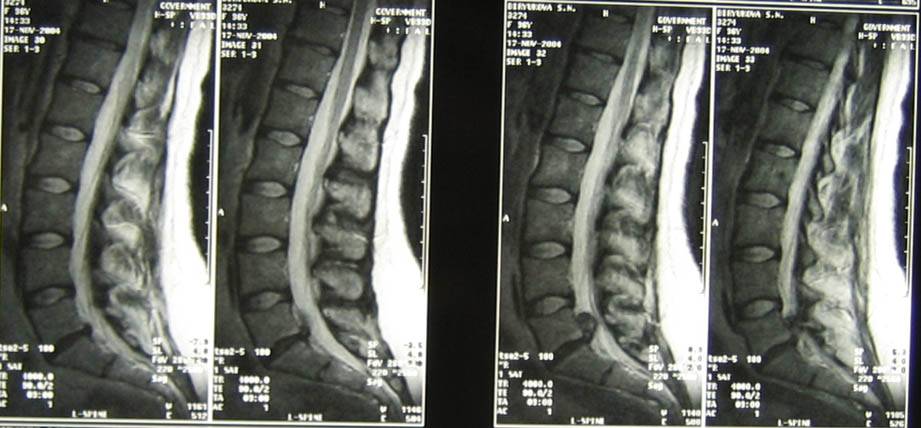
МРТ (магнитно-резонансная томография) – самый точный метод диагностики проблемы. Прибор создает объемное послойное изображение тканей. Это позволяет не только увидеть грыжу, но и определить наличие и степень компрессии нервных окончаний. Минус способа в высокой цене на обследование.
ЭНМГ (электронейромиография), выполняется путем стимуляции нервных окончаний с подсчетом скорости прохождения по ним импульса. Метод позволяет оценить наличие и степень повреждений нервных волокон, а также состояние мышечных тканей. Обычно обследование проводится вместе с рентгеном или КТ.
КТ (компьютерная томография) дает возможность увидеть точное послойное отображение поврежденного участка в результате действия на ткани рентгеновских лучей. При этом процедура значительно дешевле МРТ.
Последствия
Современная медицина предлагает множество методов борьбы с различными заболеваниями. Секвестрированная грыжа не является исключением: при своевременном обращении и дальнейшем ограждении организма от негативных факторов, эта патология не приносит никакого дискомфорта пациенту.
Однако существуют некоторые осложнения грыжи, лечение которых происходит длительно и непредсказуемо. После выпадения межпозвоночного диска может возникнуть аутоиммунный процесс: пульпозное ядро, вышедшее за свои пределы, воспринимается как инородное тело. Организм начинает вырабатывать вещества, отвечающие за его уничтожение.
Несмотря на то, что иммунной системе не под силу уничтожить хрящевую ткань, очень возможно ее полное отторжение
В таких ситуациях важно время и правильно подобранное лечение. Выход пульпозного ядра способен вызвать нарушения в работе сердца и желудочно-кишечного тракта
Халатное отношение к своему здоровью и самолечение в случае с секвестрированной грыжей недопустимо. Это может привести к полной недееспособности пациента.
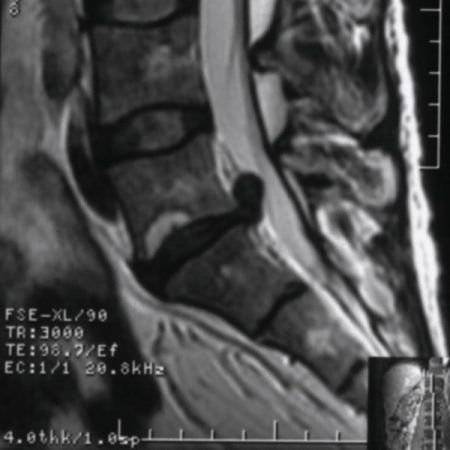
Методы диагностики
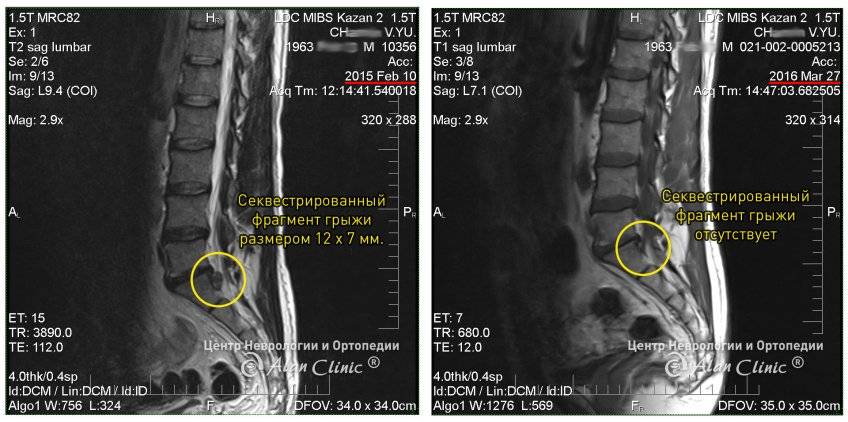
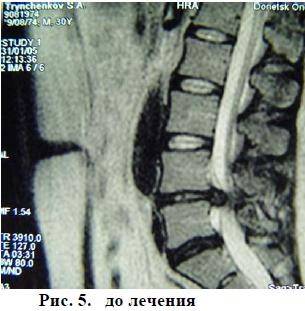
Секвестированная грыжа на снимке КТ
К полноценному обследованию прибегают, когда появляются первые симптомы патологии. Методы для каждого отдела позвоночника практически одинаковы.
- Пальпация и общий осмотр. Хирург или травматолог-ортопед должны ощупать место, где локализуется боль, обязательно оценить физическое и психологическое состояние больного, определить ответ рефлексной реакции на раздражители.
- Компьютерная томография или МРТ. Это самые действенные способы, которые покажут состояние позвоночника на снимках в разных проекциях. Здесь же четко видно выпячивание и деформация тканей за счет секвестрации.
- Рентген позвоночника в пораженном отделе. Его назначают редко, чтобы определить насколько изменилось состояние костной ткани, есть ли смещение позвонков и их трещины.
- Лабораторные анализы. Дают точную характеристику состояния организма пациента в целом: по результатам легко определить наличие воспалительного процесса.
- УЗИ назначают, если появились сопутствующие проблемы с органами малого таза. Для женщин проводят трансвагинальные исследования.
Виды операций при позвоночных грыжах
- Дискэктомия.
- Микродискэктомия.
- Эндоскопическая дискэктомия.
- Перкутанная дискэктомия (нуклеопластика).
Открытая классическая дискэктомия проводится под общим наркозом. Разрез кожи над пораженным сегментом позвоночного столба – не менее 7-9 см. Широко отодвигаются мышцы, рассекается желтая связка, покрывающая позвоночник снаружи. Для лучшего доступа производится ламинэктомия – удаление части дуги позвонка.
дискэктомия
Кроме удаления диска производится частичное иссечение отростков позвонков. На месте удаленного диска развивается неподвижное соединительнотканное соединение позвонков.
Иногда для стабилизации позвонков на место удаленного диска устанавливается имплантат (искусственный титановый или костный, взятый из гребня подвздошной кости пациента). С этой же целью при нестабильности участка позвоночника возможно соединение нескольких позвонков металлическими пластинами.
Открытая дискэктомия длится около 2-х часов, затем пациент в течение суток вынужден лежать на спине. Сидеть не разрешается в течение 3-х недель.
Открытая дискэктомия – довольно травматичная операция, требующая длительного периода восстановления и реабилитации. В настоящее время применяется редко.
Однако в некоторых случаях это единственный метод лечения (в случаях грыж больших размеров, секвестирования диска, сужения канала спинного мозга и некоторых других осложнениях). Также считается, что открытая дискэктомия является самым надежным методом и дает наименьшее количество рецидивов. Кроме того, этот метод не требует дорогостоящего оборудования и может быть выполнен в любом нейрохирургическом отделении.
микродискэктомия
Микродискэктомия. Это менее травматичная операция, выполняется с помощью специальных микрохирургических инструментов под ультразвуковым или рентгенологическим контролем. Операционный разрез в данном случае небольшой -3-4 см. Тщательно отодвигаются мышцы, «выкусывается» небольшой участок желтой связки и затем непосредственно удаляется грыжа или часть диска.
При этом методе операции почти все межпозвоночные суставы, мышцы и связки остаются интактными, поэтому биомеханика позвонков практически не нарушается.
Эндоскопическая дискэктомия. Все этапы и принципы операции те же. Отличие в том, что проводится операция через еще меньший разрез (1,5-2 см) с помощью специального эндоскопического прибора. Все манипуляции хирург проводит под визуальным контролем монитора.
Малоинвазивные дискэктомии имеют много преимуществ:
- Операция может проводиться под эпидуральной или даже местной анестезией.
- Не требуется длительный постельный режим и долгая реабилитация.
- Сроки стационарного лечения – 3-5 дней. В некоторых клиниках операция проводится амбулаторно.
- Трудоспособность восстанавливается через 2 недели.
Перкутанная дискэктомия (нуклеопластка) проводится при небольших грыжах без разрыва фиброзного кольца (в 10-15% всех грыж). Проводится в амбулаторных условиях под местной анестезией. Под рентгенологическим контролем в центр диска вводится специальная канюля, через нее к ядру подводится электрод с лазерным излучением или холодной плазмой. Они разрушают часть пульпозного ядра, уменьшая размеры грыжи и снижая давление внутри диска.
Синдром Аспергера и аутизм
СА относят к расстройствам аутистического спектра. Его сравнивают с высокофункциональным аутизмом, поскольку симптомы их очень схожи.
Сходство расстройства с аутизмом заключается в своеобразном восприятии мира. Обычных людей аспергеры называют нейротипиками, утверждают, что никогда не увидят мир их глазами. В тяжелых ситуациях аспи, так же, как и аутисты, способны впадать в истерику. Уходят в себя, не реагируют на внешние воздействия и долгое время проводят в одной позе, монотонно раскачиваясь или уставившись в одну точку.
Представителям обоих диагнозов сложно находить общий язык с людьми и устанавливать контакт глаза в глаза.
Отличает их от аутистов полная сохранность интеллекта, порой даже сверхразвитого. Речь у аспергеров формируется в срок и даже раньше, в отличие от аутистов. Эта характеристика считается показательной в дифференциальном диагнозе: аутизм устанавливают только в том случае, если наблюдалась задержка речевого развития. Правда, речевой фон при СА изменяет свое оформление в плане интонации, тона, высоты, тембра. Многие из людей с Аспергером очень словоохотливы.
Схожесть симптомов при аутизме и синдроме Аспергера часто вызывает сложности с постановкой диагноза. Многие ученые сходятся во мнении, что не стоит разграничивать эти два понятия.
Считается, что данное расстройство в большей степени распространено среди мужского населения. Однако такая тенденция может быть связана с проблемой диагностики.
Женский Аспергер распознать сложнее, нежели мужской. Это связывают с тем, что девушки лучше приспосабливаются к обществу и придерживаются общесоциальных норм. Они больше склонны вступать в ролевые игры в детском возрасте и учиться правилам поведения. Речь у них не такая тяжелая, как у мужчин, не настолько насыщена терминами, сложными выражениями и тяжелой структурой.
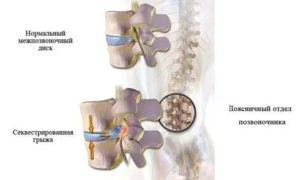
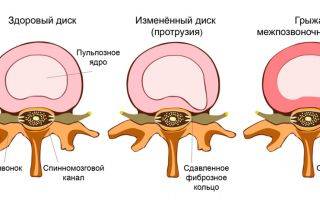
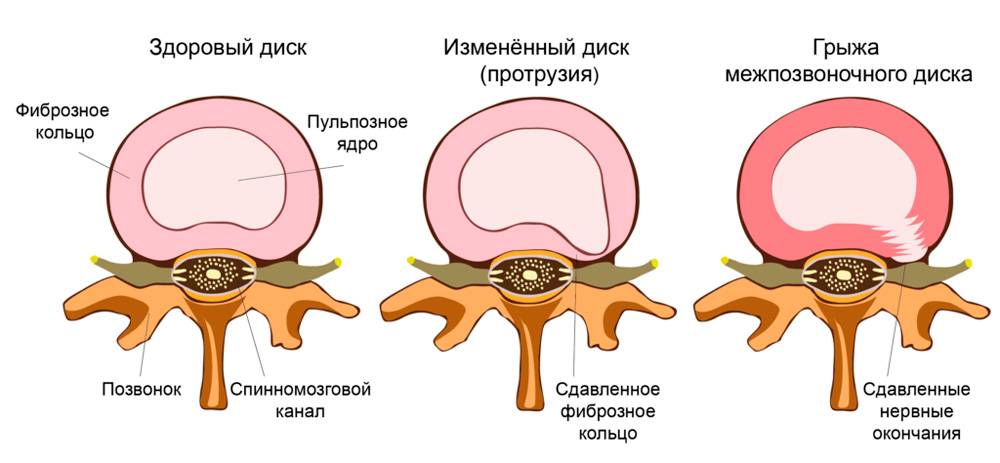
Как образуются межпозвонковые протрузии в поясничном отделе позвоночника?
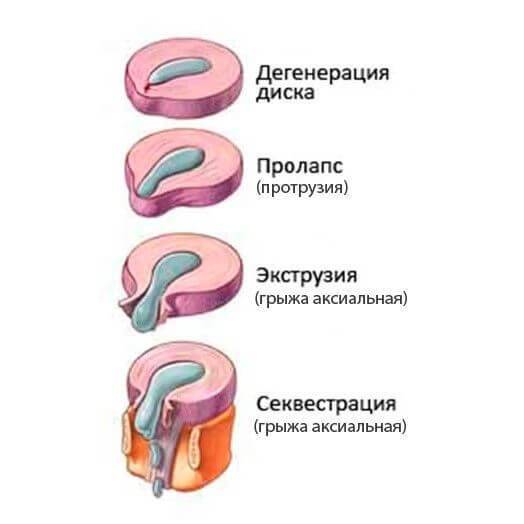
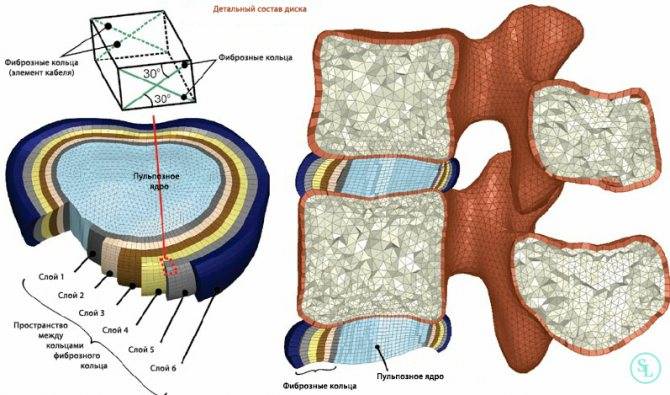
Как Вы видите, механически и биологически диск находится в опасности. Межпозвонковый диск — самая крупная структура нашего тела, лишённая притока крови. Без кровоснабжения межпозвонковый диск не может вылечиться после травматизации. Поэтому все повреждения диска накапливаются. Говоря иными словами, любое повреждение диска по факту является перманентным. Разрыв в фиброзной оболочке не может затянуться сам по себе. Если Вы родились со слабым или хрупким коллагеном, то у Вас есть большой риск повреждения диска.
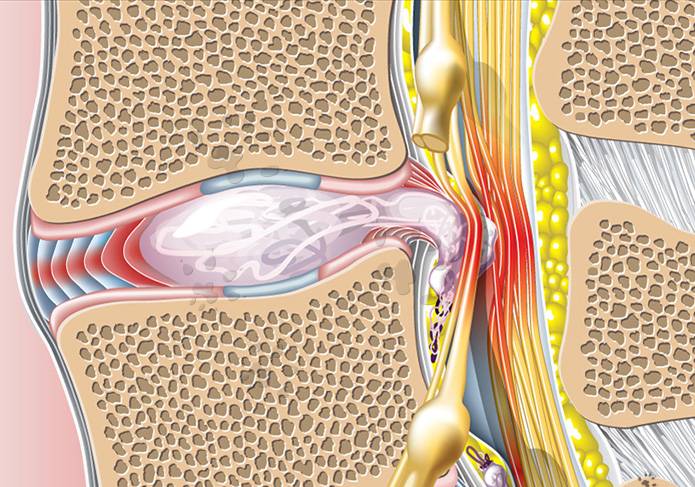
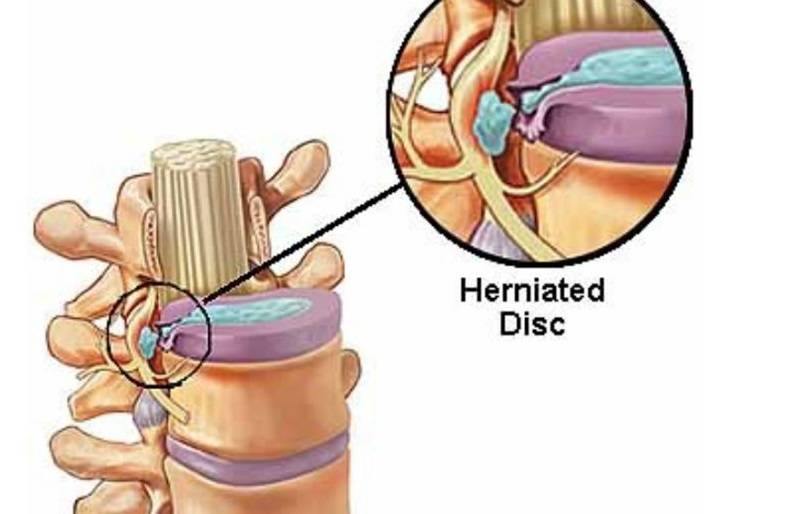
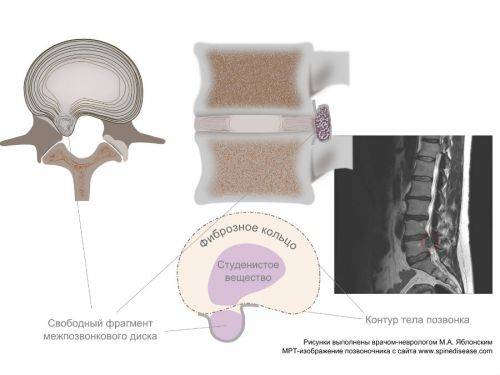
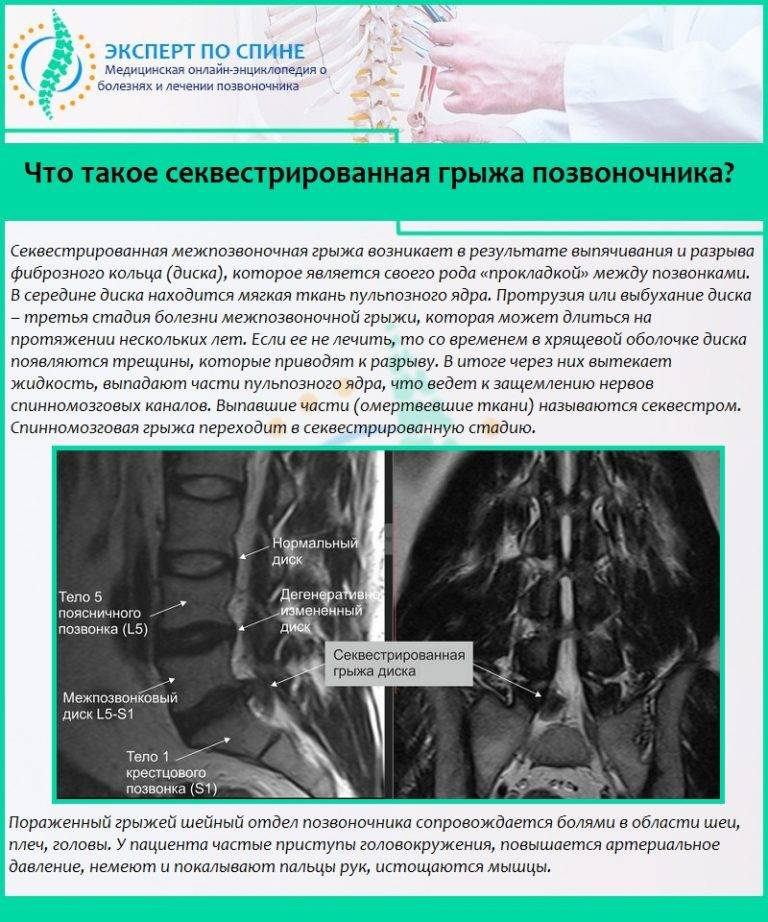
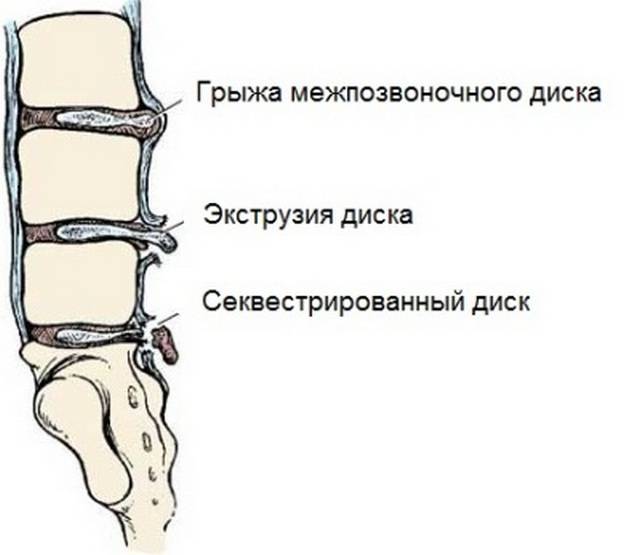
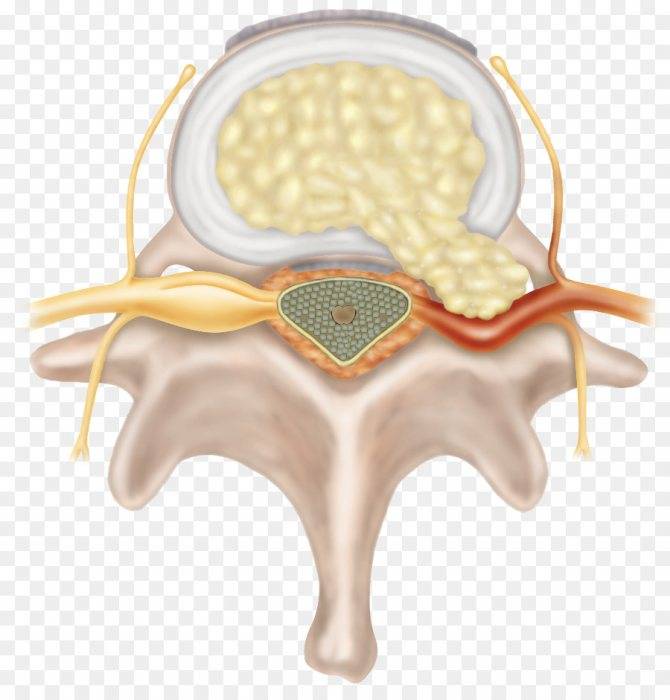
Что происходит, когда образуется разрыв фиброзного кольца? Если в фиброзном кольце образуется трещина, то гелеобразное содержимое диска выбухает наружу. Это состояние называется грыжей межпозвонкового диска. Грыжевой фрагмент может сдавливать близлежащий нерв или сам спинной мозг. Кроме того, вещество, из которого состоит пульпозное ядро, также содержит химические элементы, которые могут вызвать воспаление нерва, что приводит к появлению ноющей боли в пояснице.
Когда во внешней стенке диска появляется разрыв, к ней поступает очень слабый приток крови. Разрыв заживает, но рубцовая ткань гораздо слабее коллагеновых волокон, которые она пытается заменить. Кроме того, кровеносные сосуды, которые вырастают в повреждённых тканях диска, также приносят с собой новые болевые волокна. Это ещё одна причина боли.
Межпозвонковая грыжа — это результат дегенеративной болезни диска. Разрыв фиброзной оболочки (который сам по себе вызывает боль) может, в конце концов, порваться в нескольких местах, что приведёт к тому, что гелеобразное содержимое диска (пульпозное ядро) вытолкнется наружу как паста из тюбика с открытым колпачком. Образовавшийся грыжевой материал сдавливает нервные корешки, вызывая боль по ходу седалищного нерва (поясница, ягодица, нога, стопа).
Иногда пациенты могут страдать от боли в позвоночнике месяцы или годы. Во время подъёма тяжести или неудачного поворота оболочка диска разрывается, и у пациента наступает облегчение. Это связано с тем, что скудные оставшиеся интактные волокна диска находились под большим напряжением. Когда эти волокна разрываются, то боль исчезает. Однако после разрыва в позвоночный канал выходит часть диска, которая может сдавить нервный корешок. После образования грыжи иногда может пройти 1-2 дня до появления болевой симптоматики.
2 Симптомы секвестрированной грыжи
Клинические признаки секвестрированной грыжи многочисленны, а на первых порах они и вовсе напоминают симптомы более безобидных заболеваний (спондилолистеза, остеохондроза, классических межпозвонковых грыж спины).
Стадии развития межпозвоночных грыж
Через какое-то время (обычно 4-6 месяцев) развиваются ярко выраженные клинические признаки, нередко мешающие человеку в повседневной жизни (в том числе даже заснуть).
Наиболее частые симптомы секвестрированной грыжи:
- Сильные мучительные боли в той области спины, где локализуется заболевание. Если болезнь локализуется в грудном отделе позвоночника, имеется вероятность развития дополнительных межреберных болей.
- Болевой синдром усиливается при подъеме тяжестей или при переохлаждении (достаточно выйти без теплой куртки в дождливый осенний день).
- Характер боли достаточно специфический – боль ощущается колющей и жгучей, будто спину прожигает. Нередко боль «переходит» на тазобедренные суставы и стопы ног.
- Появляется так называемый кашлевой толчок: во время кашля или чиха больной ощущает резкую и сильную боль в одной или двух ногах.
- В нижних или верхних конечностях (зависит от локализации болезни) ощущаются онемение, чувство холода и жжения.
2.1 Диагностика
Не существует единственного метода обнаружения и подтверждения секвестрированной грыжи позвоночного столба. Используется комбинация из нескольких диагностических методик (обычно биохимия + визуальные методы исследования).
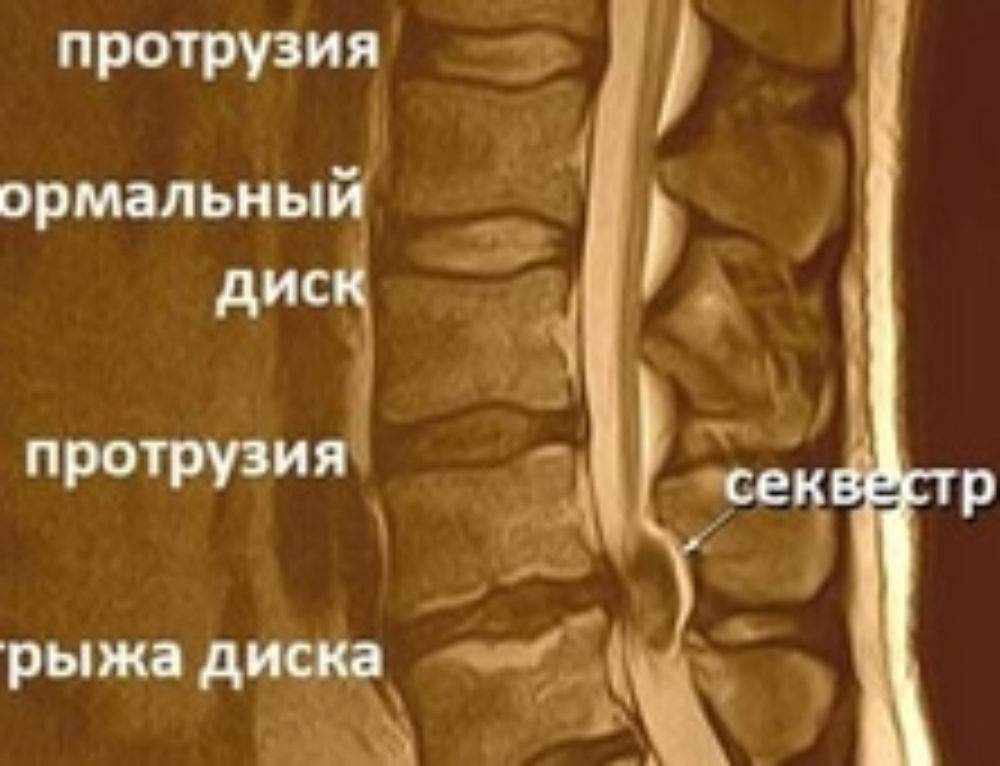
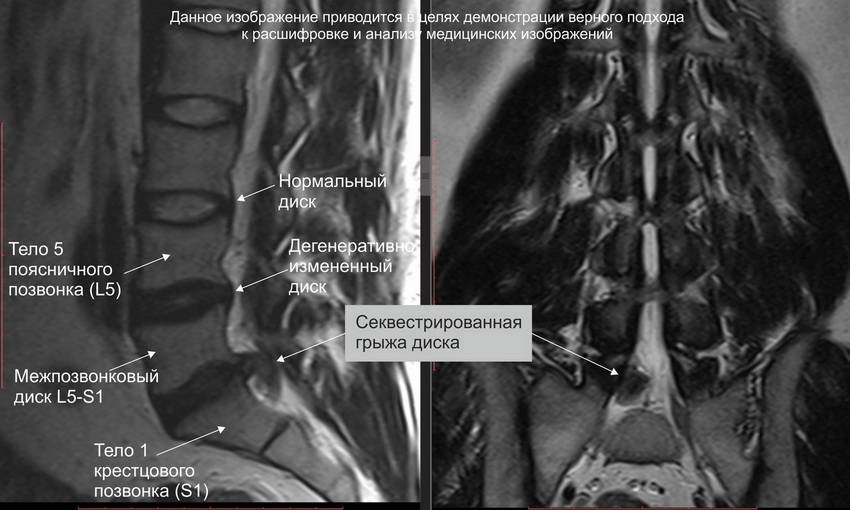
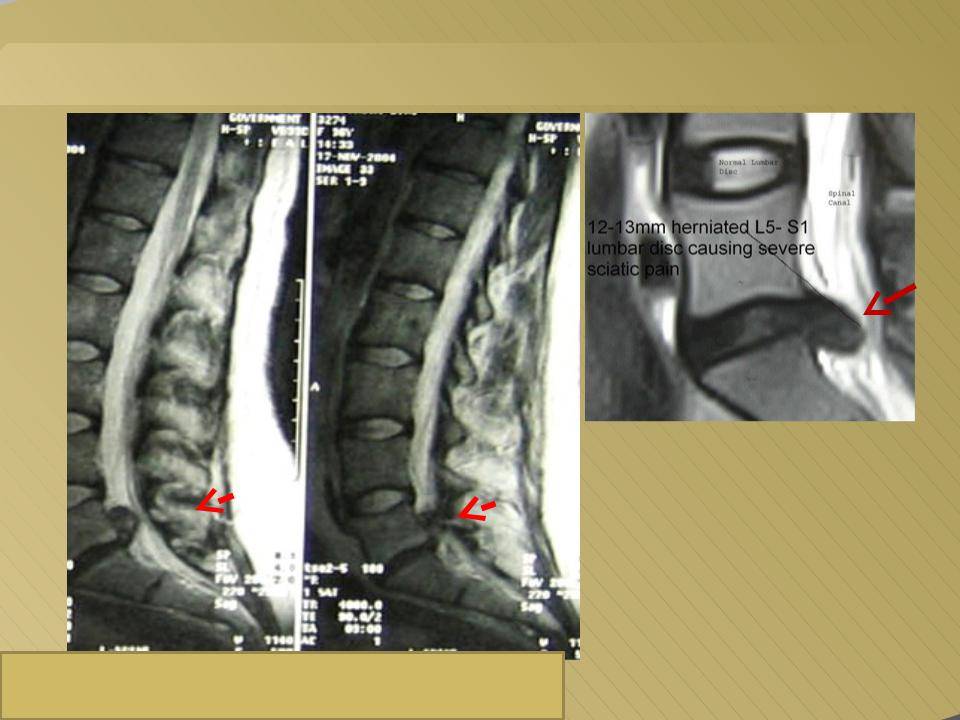
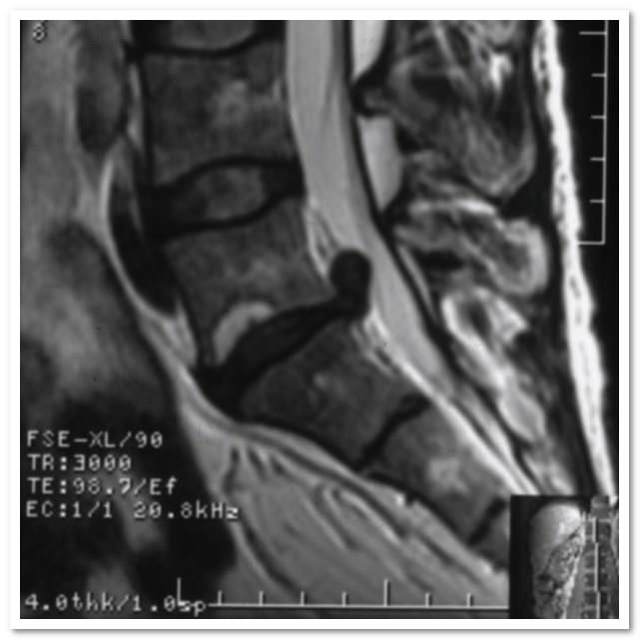
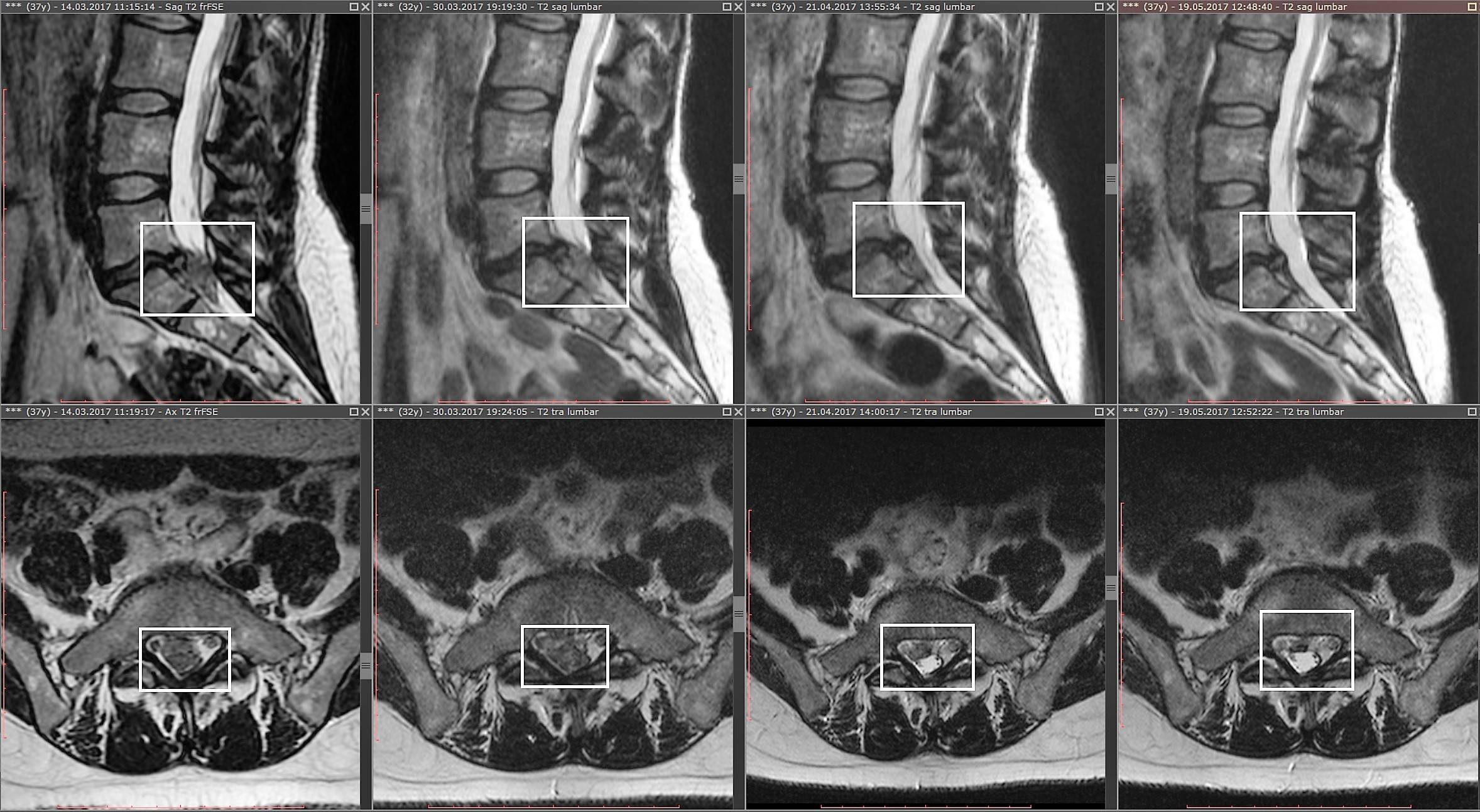
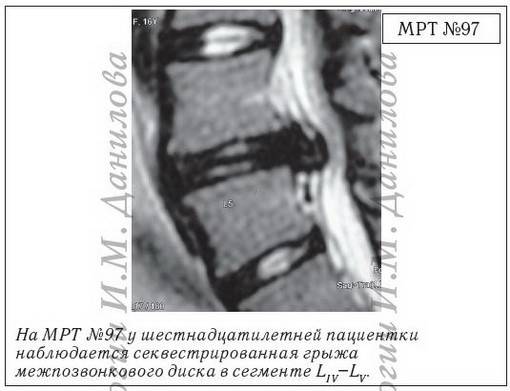
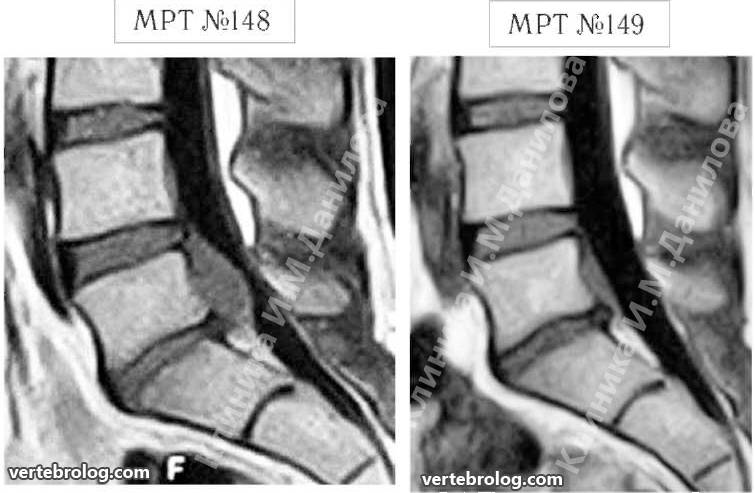
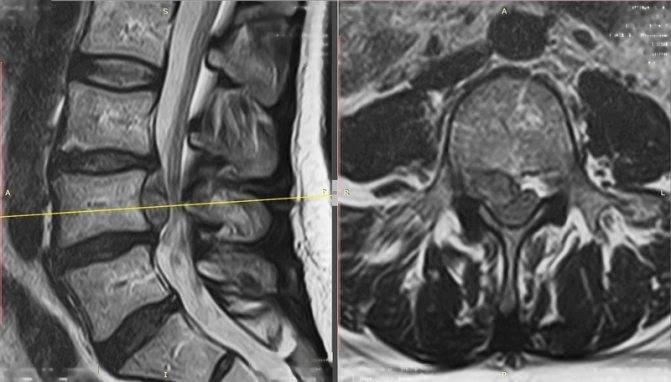
Секвестрированная грыжа на МРТ
Полный список диагностических методик, применяющихся для подтверждения секвестрированной грыжи и для выявления всех ее характеристик (расположение, размер, осложнения):
- на первичном осмотре врачом проводится сбор анамнеза больного: выясняется продолжительность болей, симптомы и их характер, длительность и провоцирующие факторы обострения (в каких ситуациях боль проявляется или усиливается);
- анализ мочи, расширенный анализ крови (по 27 пунктам), биохимический анализ крови;
- инструментальные методы исследования (используются в некоторых случаях);
- рентгенография – только на первых порах (первичный осмотр), так как информативность ее крайне низка для диагностики такой болезни;
- магнитно-резонансная томография или, при невозможности ее проведения, компьютерная томография – самые лучшие методы диагностики секвестрированной грыжи;
- электронейромиография (ЭНМГ) — используется для определения степени повреждения нервных волокон, с помощью ЭНМГ также прогнозируется потенциальная польза лечения;
- сцинтиграфия костей (введение радиоактивных изотопов для исследования повреждения костной ткани).
Методы лечения
Лечение секвестированной грыжи во многом зависит от её расположения и выраженности симптомов. В большинстве случаев потребуется хирургическое вмешательство. В некоторых случаях возможно назначение медикаментозной терапии, но она не излечивает болезнь полностью, только временно избавляет от дискомфорта и снимает болевой синдром.
Сегодня в хирургии используются два способа удаления секвестированной грыжи:
- малоинвазивный (лазерная вапоризация)
- радикальный (ламинэктомия, дискэктомия)
Лазерная вапоризация
Наиболее популярный сегодня метод. Во время операции лазерный световод вводится внутрь хрящевых волокон и разогревает ядро диска, вследствие чего количество жидкости в ядре уменьшается, а его размеры становятся меньше.
Этот вид операции наименее травматичен и имеет минимальный реабилитационный период. Применение лазера имеет невысокий уровень структурных изменений, которые характерны для хирургического вмешательства.
К недостаткам лазерной вапоризации можно отнести недостаточно изученные побочные эффекты, проявляющиеся в послеоперационный период. В месте вмешательства могут появиться отёк или воспалительный процесс, требующие дополнительного лечения. Помимо этого нужно отметить, что этот метод не даёт полного восстановления двигательной активности позвонка.
Дискэктомия (микродискэктомия)
В ходе этих радикальных методов лежит удаление больного диска и установка титанового протеза для сохранения двигательной активности позвоночника.
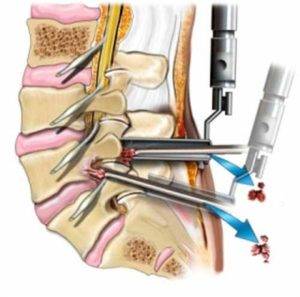 При проведении микродискэктомии используется микроскоп, а повреждённый диск удаляют через небольшой разрез. При этом методе не травмируются ткани, находящиеся рядом. Операция проводится под общей анестезией. Этот метод является высокоэффективным, риск рецидива минимален – не более 10 %. После операции полностью восстанавливается функция в поражённом отделе.
При проведении микродискэктомии используется микроскоп, а повреждённый диск удаляют через небольшой разрез. При этом методе не травмируются ткани, находящиеся рядом. Операция проводится под общей анестезией. Этот метод является высокоэффективным, риск рецидива минимален – не более 10 %. После операции полностью восстанавливается функция в поражённом отделе.
Из недостатков можно отметить наличие спаечных процессов, возможные воспалительные процессы в оболочке спинного мозга и длительный период восстановления.
Период реабилитации и возможные осложнения
 Через месяц после операции показана ЛФК для реабилитации и восстановления подвижности
Через месяц после операции показана ЛФК для реабилитации и восстановления подвижности
Курс реабилитации является неотъемлемой частью терапии после консервативного или хирургического лечения секвестрированной грыжи. В этот период необходимо придерживаться рекомендаций специалиста и следить за состоянием опорно-двигательного аппарата.
В первые полгода после эндоскопии больному рекомендовано больше отдыхать. Спустя две-три недели после устранения секвестра необходимо начинать выполнять легкие физические упражнения — ЛФК. Курс и выбор упражнений должен определяться врачом-реабилитологом.
После прохождения полного периода реабилитации пациенту необходимо придерживаться профилактических рекомендаций, чтобы предупредить развитие рецидива. Последний часто развивается из-за ранних физических нагрузок, реже по халатности врачей.
Осложнения могут возникнут в ходе операции или в период заживления.
- Повреждения нервных корешков. Это может привести в дальнейшем к хроническим болям в области позвоночника, параличу.
- Развитие менингита спинного мозга и как следствие появление абсцесса. Если такое состояние не лечить, велик риск летального исхода.
- Гнойное воспаление губчатой ткани — остеомиелит. Это может затронуть рядом находящиеся ткани позвоночника.
- Возникновение грыжи в соседних позвонках. Они могут иметь легкую форму или же проявляться секвестрацией.
Какими методами лечить секвестрированную грыжу позвоночника, выбирает врач. Также он должен назначить подходящие препараты для восстановления нормальной функции позвоночника. Терапия должна быть направлена на удаление выпячивание и устранение причины, вызвавшей секвестрацию.
Возможности современной медицины в лечении
Помощь больному, у которого диагностирована паталогия, должна оказываться только квалифицированным специалистом — ортопедом или вертебрологом. Современная медицина располагает разнообразными методами терапии патологий позвоночного столба.
Возможно лечение без операции, применяется и удаление грыжи хирургическим путем. Все зависит от тяжести состояния больного, его возраста, наличия сопутствующих заболеваний и т. д.
Оперативное вмешательство
Как правило, если у человека диагностируют секвестрированную грыжу, ему назначается плановая операция по ее удалению. Оставлять секвестр в пространстве спинного мозга опасно, так как риск того, что это приведет к инвалидности, очень высок.
Не исключено, что больной будет полностью обездвижен из-за полной компрессии спинного мозга и его корешков. При синдроме «конского хвоста» хирургическое вмешательство осуществляется в экстренном порядке.
Чаще всего проводят радикальные операции — дискэктомии. Когда грыжа будет удалена, больному устанавливают имплантат, который призван поддерживать межпозвоночное расстояние и сам позвоночный столб. Если грыжа имеет небольшие размеры, то возможно выполнение микродискэктомии под контролем эндоскопического оборудования.
Медикаментозное лечение сводится к устранению болевого синдрома, для чего пациенту назначают следующие лекарственные средства:
- Нестероидные противовоспалительные средства. Это может быть Диклофенак, Ибупрофен, Диклоберл и пр.
- Снять отек с места воспаления позволяют мочегонные препараты, например, Фуросемид и Гипотиазид.
- Уменьшить мышечные спазмы позволяет прием Мидокалма.
- Нейропатические боли устраняют приемом Финлепсина и Конвульсофина.
- Если отсутствует возможность провести оперативное вмешательство, то больному рекомендуют введение новокаиновых блокад, которые на длительное время купируют болезненные ощущения.
Пациентам стоит понимать, что когда врач предлагает операцию, то отказываться от нее не следует. Чем дольше отсутствует адекватное ситуации лечение, тем выше риск того, что восстановить работу нервных волокон не удастся.
Конечно, консервативное лечение возможно, особенно в том случае, если секвестр небольшой. Но следует понимать, что он представляет собой оторванный кусочек диска, который самостоятельно, без механического влияния извне никуда не денется.
Тем не менее такие методы, как иглотерапия, физиотерапия и легкие гимнастические упражнения при секвестрированной грыже, в ряде случаев позволяют уменьшить боли и обойтись без оперативного вмешательства.
После любой операции пациенту необходимо прохождение реабилитации. В этот период максимально ограничивают физическую активность, отказываются от подъема тяжестей, избегают психоэмоциональных нагрузок. В обязательном порядке нужно придерживаться всех врачебных рекомендаций.
ЛФК
ЛФК назначают после того, как реабилитационный период будет завершен. Каждый пациент должен помнить, что начинать выполнять лечебные комплексы без врачебного контроля очень опасно.
Необходимо, чтобы занятия проводились с тренером, имеющим медицинское образование. Только после того, как техника выполнения упражнений будет усвоена пациентом на 100%, можно начинать делать их самостоятельно.
Отдельно стоит остановиться на лечебном плавании. Гимнастика проводимая в бассейне под руководством квалифицированного тренера, позволяет укрепить мышцы спины, не нагружая при этом позвоночный столб.
Диагноз не является приговором. Однако лечение этой патологии должно быть своевременным и грамотным, только в этом случае удастся избежать серьезных осложнений.
Предыдущая
Поясничный отделКорсет для позвоночника при поясничной грыже
Следующая
Поясничный отделУколы при грыжах в пояснице
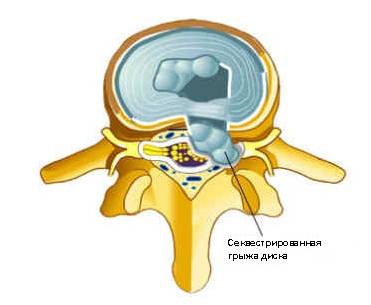
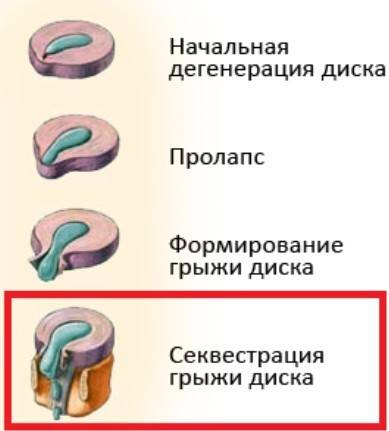
1 Что такое секвестрированная грыжа позвоночника?
Что такое «секвестрированная грыжа позвоночника» (сокращенно «секвестр»)? Это тяжело протекающая форма межпозвонковой грыжи, которая развивается либо как первичная патология (сразу же), либо как осложнение классической межпозвонковой грыжи.

Внешний вид отдельного позвонка
Заболевание крайне опасно для здоровья и при неправильном подходе в лечении нередко приводит к инвалидности больного. Ожидать самостоятельного «рассасывания» секвестра не имеет смысла.
Примерно в 85% всех случаев консервативное методы лечения не дают внушительных результатов, и приходиться выполнять операцию – удаление секвестра. Оперировать или нет – решает не один, а, как правило, несколько врачей (медицинский консилиум).
При этом определенную угрозу для здоровья больного представляет и сама операция, так как в некоторых случаях после нее наблюдаются тяжелые осложнения. Например, возможен сильный неврологический дефицит или частичные/полные параличи нижних или верхних конечностей.
1.1 Причины развития
Существует несколько причин развития секвестрированной позвоночной грыжи. Существуют как прямые причины развития заболевания, так и предрасполагающие факторы, создающие «благоприятную почву» для появления патологии.
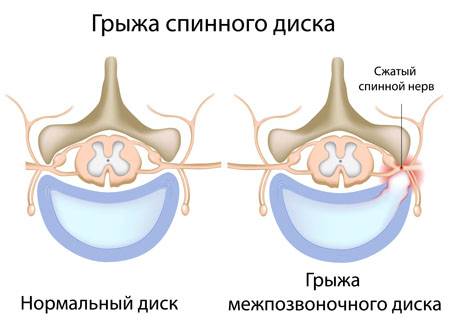
Грыжа спинного диска
Список прямых причин:
- Длительно протекающий остеохондроз позвоночника.
- Врожденные анатомические дефекты и аномалии строения позвоночного столба.
- Чрезмерная масса тела (ожирение).
- Малоподвижный образ жизни, гиподинамия, плохая физическая форма.
- Систематическое неправильное и несбалансированное питание.
- Чрезмерные статические или динамические нагрузки на позвоночный столб.
Список предрасполагающих к возникновению секвестрированной грыжи причин:
- сильное переохлаждение организма;
- подъем тяжестей (особенно опасен резкий, форсированный подъем);
- длительное неудобное положение тела;
- чрезмерное эмоциональное напряжение, хронический стресс;
- занятие профессиональными видами спорта (при которых позвоночник получает большую нагрузку);
- травмы позвоночного столба.
1.2 В чем опасность?
Самое грозное осложнение секвестрированной грыжи – инвалидность. После того, как заболевание появилось (этап манифестации), оно прогрессирует. Уже через несколько месяцев секвестр может привести к компрессии (передавливанию) спинномозгового канала.
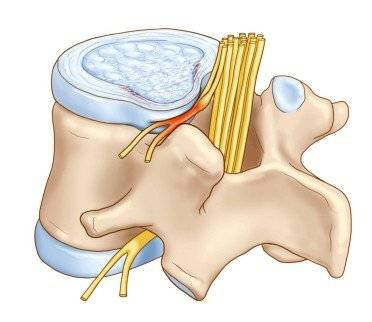
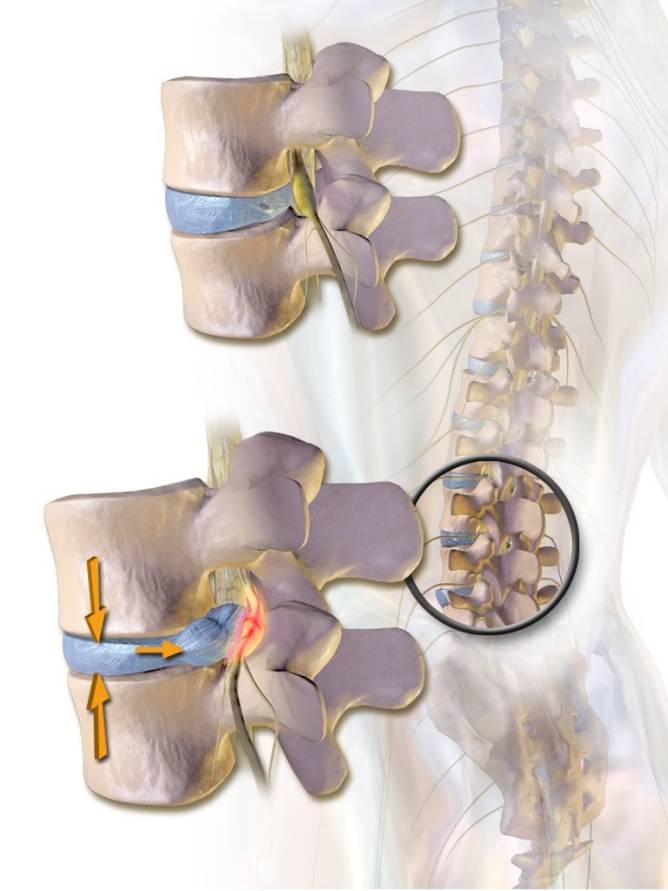
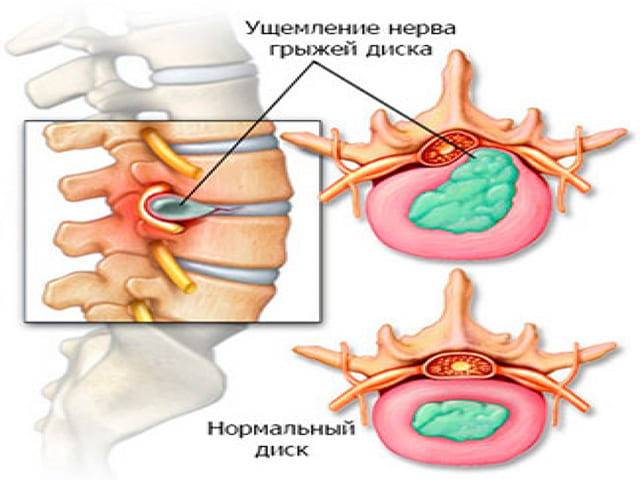
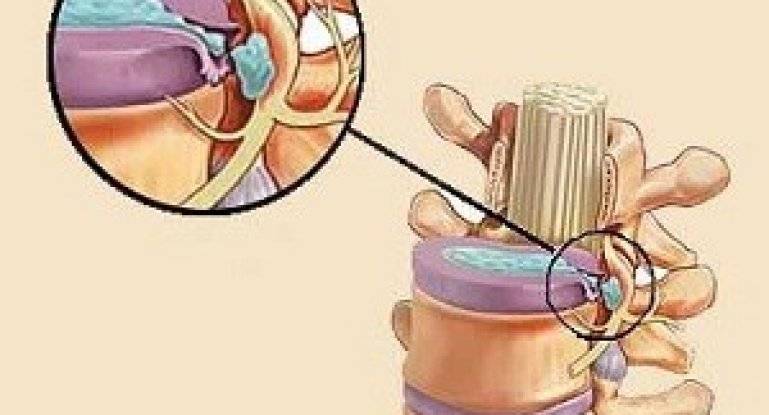
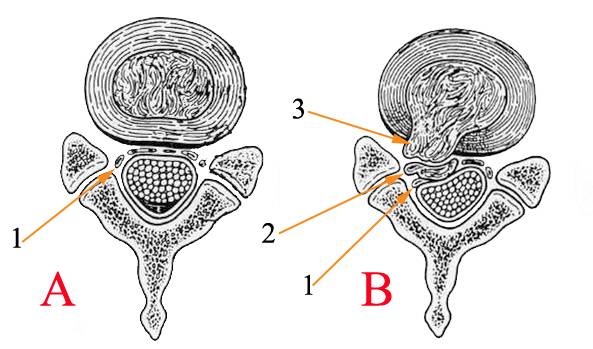
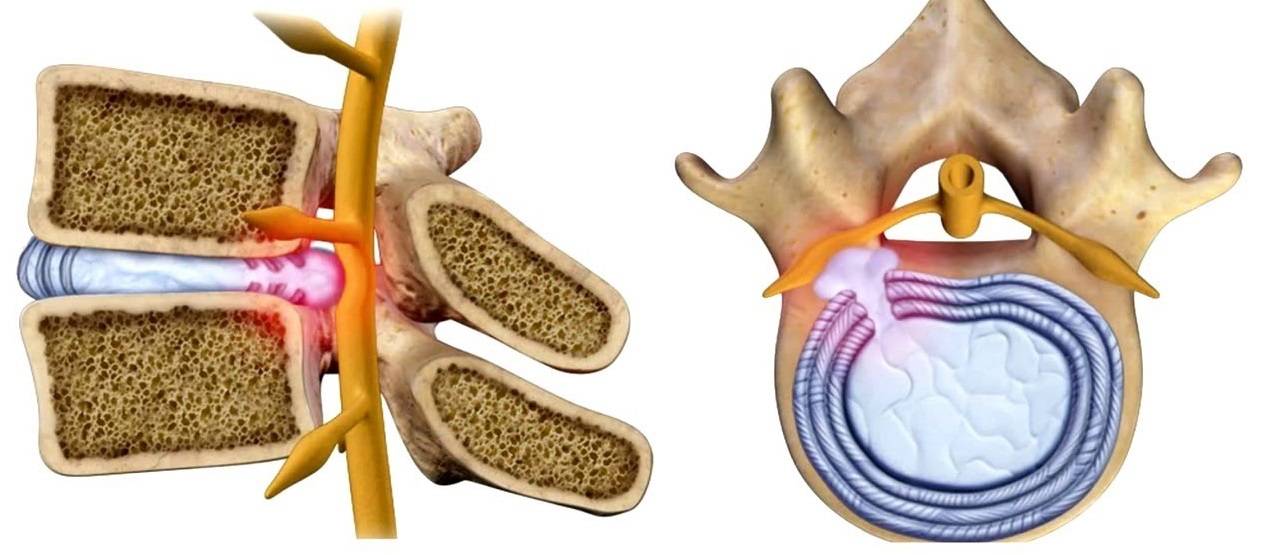
Компрессия спинномозговых нервов при межпозвонковой грыже
Также опасно попадание ядер межпозвонковых дисков в спинномозговой канал. Из-за того, что в дисковых ядрах находятся белковые соединения, попадание их в спинномозговой канал ведет к развитию местной воспалительной реакции.
Это чревато не просто длительным тяжелым воспалительным процессом в спинном мозге, но и развитием аутоиммунных заболеваний. В том числе это может стать предрасполагающим фактором к появлению псориаза с псориатическим артритом и даже очаговой (гнездной) алопеции.
1.4 Где чаще всего возникает?
Излюбленное место секвестрированной грыжи – поясничный отдел позвоночника. Это связано с тем, что наибольшая нагрузка при поднятии тяжестей приходится именно на этот отдел спины, а примерно 30-40% всех случаев секвестра как раз и связанно с физическим перенапряжением.
Примерно в 48% случаев поражаются поясничные позвонки L4-L5 и S1 (крестцовая область). Значительно реже поражается позвонков L3, и обычно связанно это с тяжелой травмой поясничной области спины. Из всего поясничного сегмента позвоночника конкретно на эти диски приходится наибольшая нагрузка.
Намного реже страдает грудной отдел позвоночника. Почему он столь устойчив к заболеванию? Дело в том, что грудина плотная и монолитная, она неподвижна в отличие от поясницы, а значит и более прочная. В большинстве случаев секвестр в грудине возникает в результате тяжелой травмы (например, в ДТП).
Шейный отдел позвоночника страдает очень редко, в этом сегменте обычно протекают другие заболевания позвоночника – дегенеративно-дистрофические (спондилез, остеохондроз). Секвестр в шейном отделе чаще всего возникает из-за хлыстовой травмы или при чрезмерной одномоментной осевой нагрузке.
Лечение
Терапия при секвестрации преимущественно хирургическая. Консервативные способы назначают в предоперационный период и на этапе восстановления.
Операция
Устраняет выпавшие фрагменты диска 2-мя способами:
- малоинвазивный – вапоризация,
- радикальный – ламинэктомия, дискэктомия.
Основная операция , дискэктомия. В ходе вмешательства удаляют разрушенный диск и секвестрированное ядро. Устанавливают имплантат. В ходе дискэктомии удаляют поврежденный диск, ставят титановый протез, чтобы максимально поддержать позвоночник. Стоимость зависит от оборудования и материалов, расположения клиники. Цены начинаются от 25 тысяч рублей, в зарубежных клиниках , от 20 тысяч евро.
Микродискэктомия позволяет полностью восстановить движение. Вмешательство проводится через маленький разрез. Операция выполняется при помощи микроскопа под общей анестезией. Травматизации тканей практически нет, рецидив минимален – не более 10% случаев. Стоимость находится в пределах от 60 до 75 тысяч рублей.
Лазерная вапоризация , эффективный современный вид оперативного лечения. Лазерный световод подводят к тканям диска и разогревают ядро до максимально высоких температур. Теряется лишняя жидкость, дефект сокращается в размерах. Преимущества метода , низкая травматичность, возможность быстрой реабилитации. Противопоказания , аномалия структуры, сужение диска. В регионах стоимость операции варьируется в пределах 15-30 тысяч рублей. В клиниках столицы цена составляет от 30 до 70 тысяч рублей. В Германии, Израиле вапоризация обходится в 10 тысяч евро.
Показания:
- отрыв участка хрящевой ткани,
- прогрессирующая слабость,
- нарастающий парез с переходом в паралич,
- отсутствие эффекта от консервативных процедур на протяжении 6 месяцев.
Медикаментозные препараты
Для устранения боли, снятия воспалительных проявлений, улучшения обменных процессов назначают следующие лекарственные средства:
| Группы | Примеры | Лечебное действие |
| Хондропротекторы | «Мукосат» | Регенерируют хрящ |
| «Хондроксид» | ||
| «Артра» | ||
| «Дона» | ||
| Анальгетики | «Имет» | Купируют боль |
| «Трамадол» | ||
| НПВП | «Диклофенак» | Снимают воспаление |
| «Ибупрофен» | ||
| «Мелоксикам» | ||
| «Целебрекс» | ||
| Кортикостероиды | «Преднизолон» | Оказывают сильный противовоспалительный и анальгезирующий эффект |
| «Гидрокортизон» | ||
| «Дипроспан» | ||
| Миорелаксанты | «Тизанил» | Расслабляют мышцы |
| «Мидокалм» | ||
| «Сирдалуд» |
Врач-ортопед, стаж работы 12 летДля купирования болевого приступа, уменьшения отека проводят блокады анестетиками – новокаином, лидокаином.
Физиотерапевтические мероприятия
Физиотерапия является обязательным компонентом лечения при отсутствии операции. Физиопроцедуры проводятся в восстановительный период после микрохирургических вмешательств. К надежным способам относятся:
- электрофорез,
- ультразвукотерапия,
- парафинотерапия,
- грязелечение,
- магнитотерапия.
Мануальная терапия
Проводится предельно осторожно, чередуется с курсами физиотерапии. Ручные приемы позволяют восстановить естественное расположение позвонков относительно дисков, улучшают кровообращение и обменные процессы
Технику выполняют мягко в положении лежа. Предполагают использование иглоукалывания, горячих камней, парафина.
При правильном проведении:
- боль уменьшается,
- уходит спазм мышц,
- восстанавливается подвижность.
Врач-ортопед, стаж работы 12 летГрубое выполнение ведет к разрывам связок, острому нарушению циркуляции.
Симптомы
Основным признаком перехода грыжи в последнюю стадию своего развития является быстрое нарастание неврологической симптоматики. При этом ее характер напрямую зависит от того, в каком отделе позвоночника изначально происходил дегенеративно-дистрофический процесс.
При секвестрированной грыже шейного отдела наблюдается острая и сильная боль в шее, голове, отдающая в плечевой пояс и руки, скачки артериального давления, слабость в пальцах рук, появления онемения кожи. Клиническая картина нередко напоминает спинальный инсульт, т. е. также присутствует нарушение чувствительности и подвижности рук. Если все же секвестрированная грыжа спровоцировала поражение спинного мозга, будут наблюдаться:
Остеохондроз позвоночника
- быстро нарастающее снижение восприимчивости к болевым и температурным раздражителям в одной половине тела или обеих;
- резкая слабость в ногах или половине тела;
- полное отсутствие чувствительности ниже точки расположения секвестрированной грыжи, паралич и расстройство мочеиспускания.
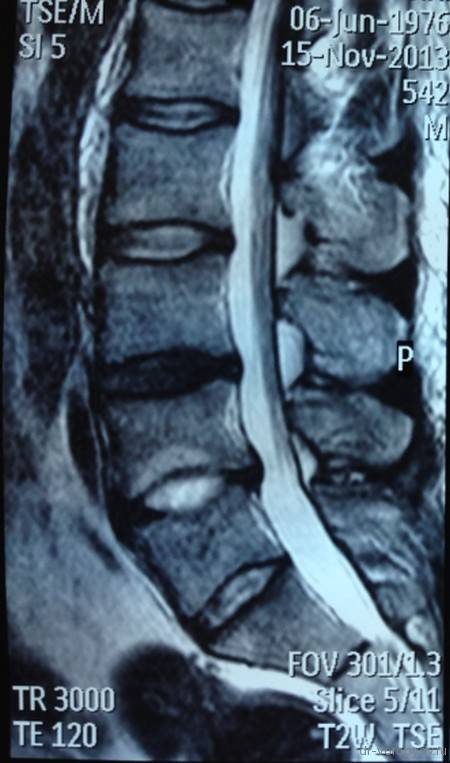
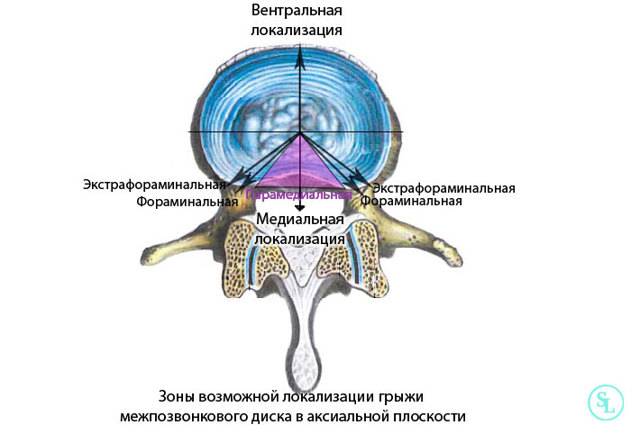
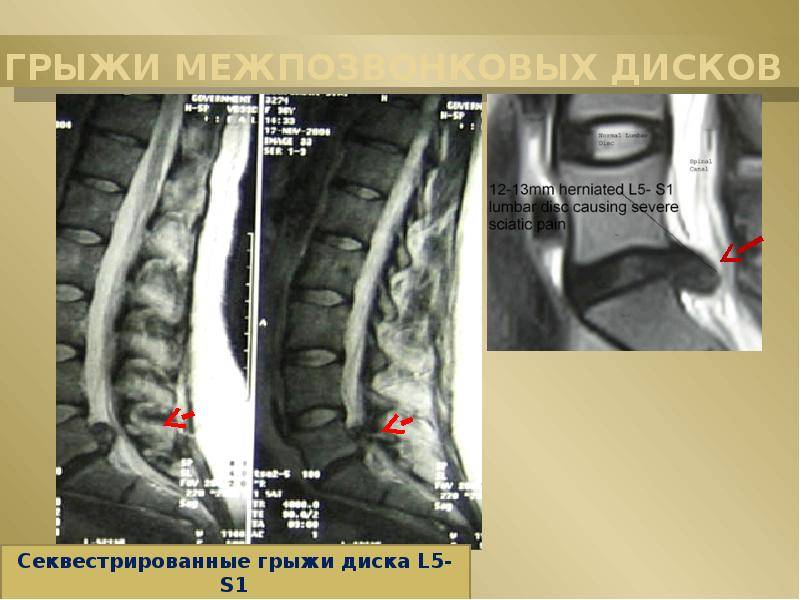
Секвестрированная грыжа межпозвонковых дисков L4–L5, L5–S1
Чаще всего образуется секвестрированная грыжа в поясничном отделе позвоночника, причем на уровне L4–L5, L5–S1. Поскольку спинной мозг заканчивается на уровне 2-го позвонка поясничного отдела изначально угроза его поражения отсутствует. Но при этом существует другая опасность – повреждение структур конского хвоста. Он представляет собой сплетение нервов, визуально напоминающий собранные в одну точку волоски. Каждый из них отвечает за иннервацию определенной области, в результате секвестрированная грыжа диска L4–L5 и L5–S1 может вызывать:
Грыжи диска L4-L5, L5-S1
- мощные стреляющие боли, усиливающиеся при чихании, кашле, плаче или натуживании;
- распространение болей на ягодицы, промежность, передние, задние и боковые поверхности бедер, голеней, колени и стопы;
- онемение, снижение или полную потерю чувствительности зон, за иннервацию которых отвечает пораженный нерв;
- снижение выраженности сухожильных рефлексов;
- уменьшение мышечной силы нижних конечностей;
- нарушение контроля над опорожнением мочевого пузыря и прямой кишки;
- половое бессилие у мужчин.
Чем выше расположен секвестр, тем большую опасность он представляет.