Симптомы
Клиническая картина зависит от формы заболевания. После инфицирования ревматическая болезнь дает о себе знать через 3-4 недели. Начинается она остро. Сначала резко повышается температура. Значения могут достигать 40 градусов. Пациент испытывает озноб, у него усиливается потливость,может возникнуть тахикардия – учащение пульса. Появляются и другие признаки:
- слабость;
- повышенная утомляемость;
- отечность мягких тканей в зоне крупных суставов;
- носовые кровотечения (редко).
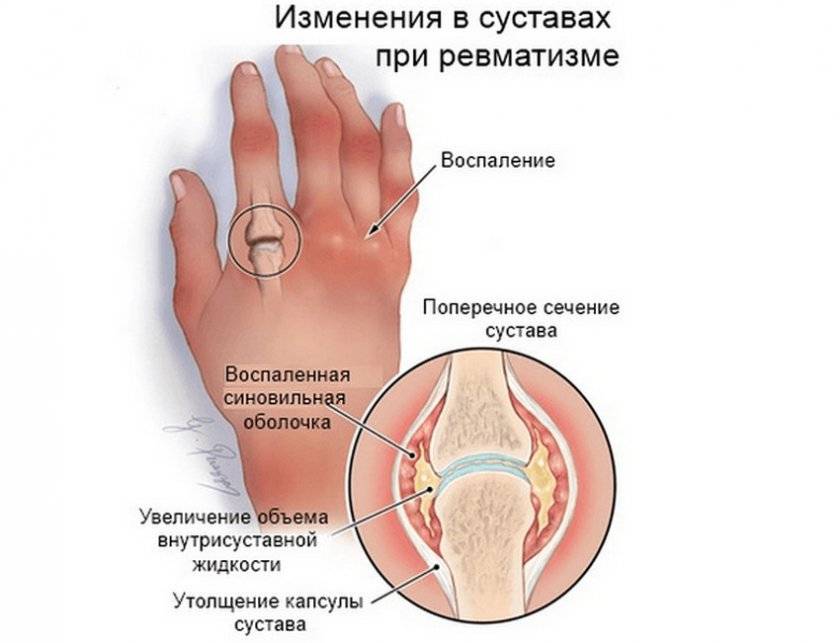
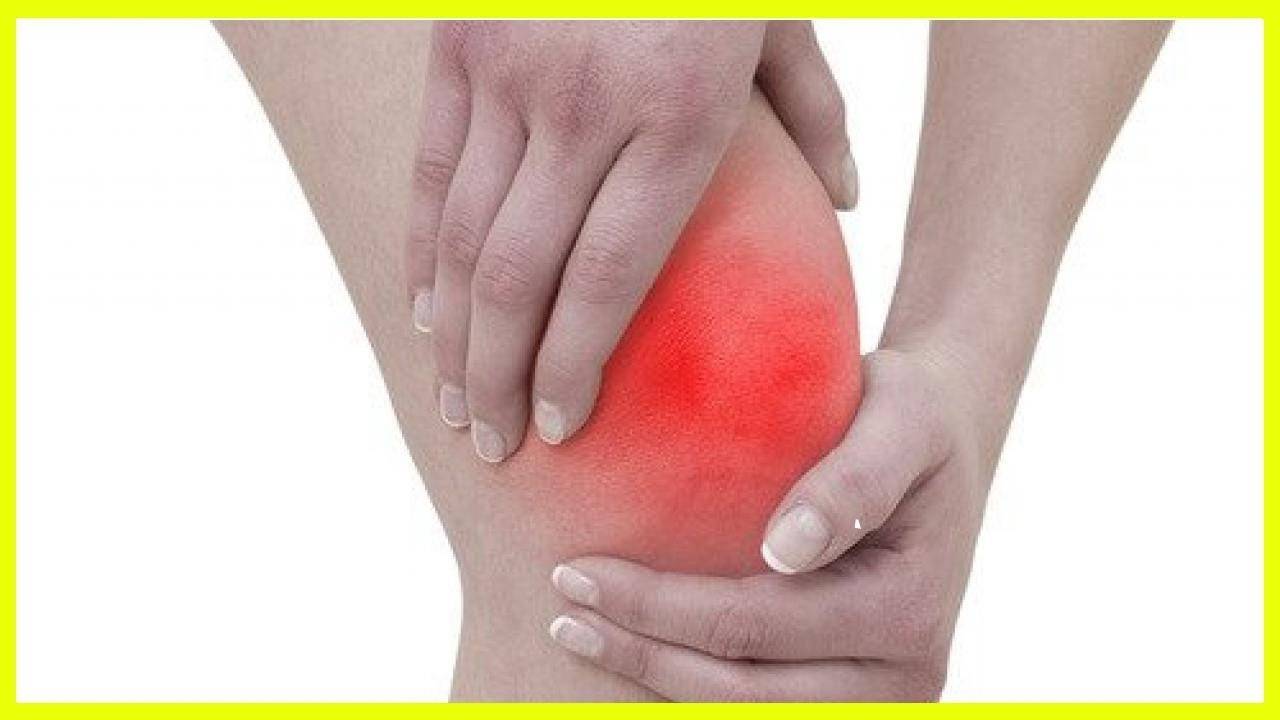
Если это ревмополиартрит, будет точечное покраснение пораженного участка. При попытке дать нагрузку на сустав или надавить, он ответит болью. На начальной стадии воспаление переходящее – сначала пациент испытывает дискомфорт в колене, потом в локте. Часто болезнь затрагивает симметричные суставы. У детей ревматизм может иметь стертую клиническую картину. Многое зависит от того, где развивается воспаление.
Острый ревматизм
В этой форме болезнь часто протекает у молодых людей. Симптомы появляются через 2-3 недели после заражения стрептококком или через пару дней после переохлаждения. По первым признакам ревматическая инфекция похожа на грипп. По этой причине ее начало можно пропустить. Длится острая форма до 3 месяцев в виде эпизодических атак. После короткого промежутка времени появляются характерные признаки поражения определенного органа:
- Ревмокардит: боли за грудиной, аритмия (нарушение сердечного ритма), одышка и кашель после физических нагрузок.
- Ревмаплеврит: присутствуют симптомы бронхита или плеврита – односторонние боли в груди, усиливающиеся при сухом кашле.
- Ревмоэритема: кожные высыпания или ревматические узелки.
- Ревматический перитонит: тошнота, рвота, резкие боли в животе, нарушения стула.
Хронический ревматизм
Обострение болезни происходит несколько раз в год, особенно зимой и осенью. От частых рецидивов страдают люди, которые живут в холодных и сырых помещениях. Эта форма заболевания связана с поражением сердца и суставов. Течение тяжелое, сильно ухудшает качество жизни – боли в областях воспаления постоянные, ноющие. При хроническом течении ревматоидные заболевания напоминают о себе:
- отеком и покраснением суставов;
- местным повышением температуры, которое быстро проходит;
- ограничением суставной подвижности;
- синюшностью и бледностью кожи;
- сердечными болями;
- отеками в области правого подреберья с ощущением тяжести;
- снижением памяти, внимательности (при нервной форме болезни).

Профилактика
Полностью исключить вероятность развития ревматизма невозможно. Но соблюдение простых правил поможет уменьшить риск возникновения симптомов. Первым и наиболее важным считается предотвращение перехода заболеваний горла в хроническую форму.
Ангину, тонзиллит и другие воспалительные патологии стоит лечить при появлении первых признаков, что позволит исключить распространение инфекции по всему организму.
Помимо этого, необходимо укреплять иммунитет, принимая витамины и нормализуя режим питания. Это позволит исключить частые вирусные и простудные заболевания, провоцирующие распространение стрептококковой и стафилококковой инфекции.
Дополнительным профилактическим методом будет регулярное посещение врача при наличии наследственной предрасположенности к ревматическим заболеваниям. Стоит отметить, что своевременное обнаружение признаков ревматизма позволяет исключить его переход в хроническую форму.
Лечебная профилактика
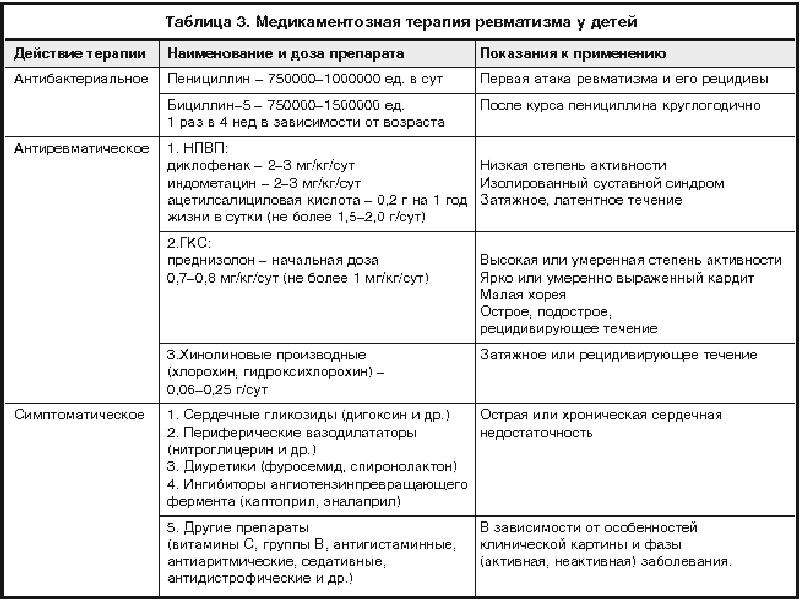
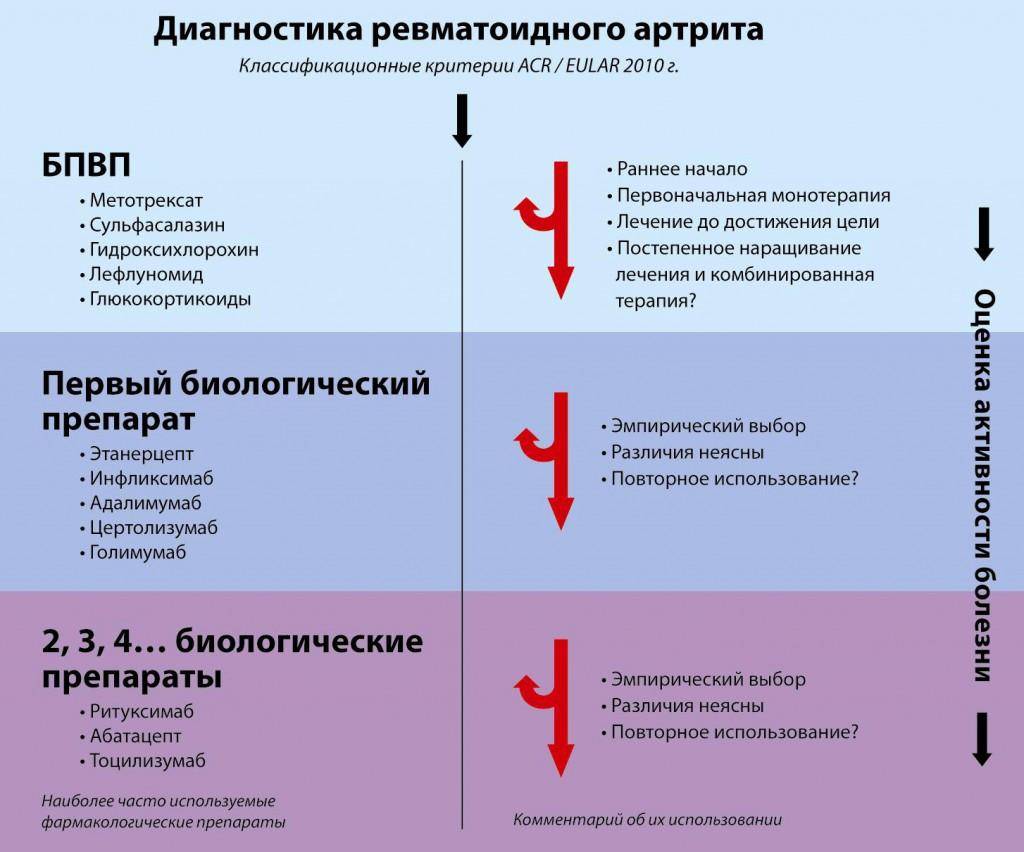
В медикаментозную терапию включены, такие средства как: антибактериальные, которые идут на подавление стрептококковой инфекции, нестероидные противовоспалительные и иммуносупрессивные препараты, а также симптоматические (диуретики, сердечные) и коррегирующие средства. Прописывают пенициллин, или аналогичные ему антибиотики до 15 дней. Параллельно принимают ацетилсалициловую кислоту.
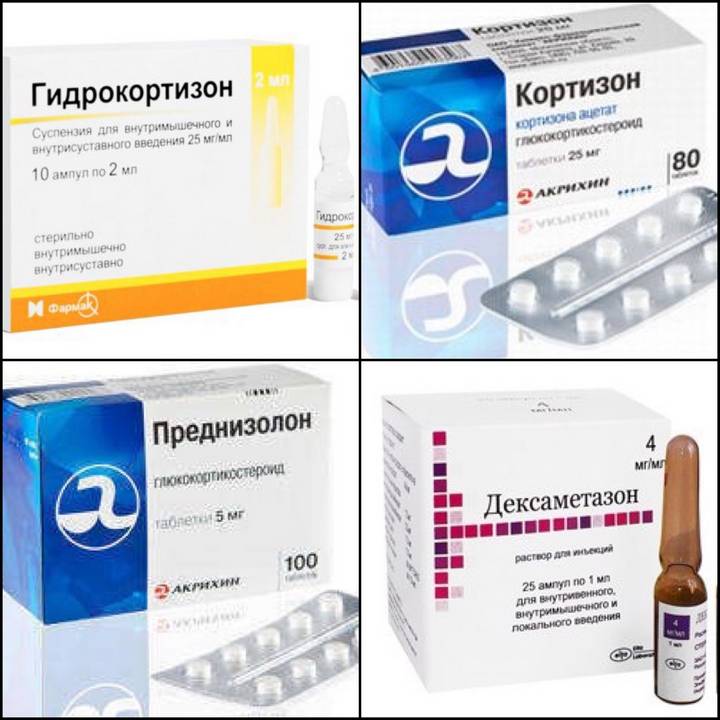
Мгновенным противовоспалительным и антиаллергическим свойствами обладают кортикостероиды, они показаны при начальном ревмокардите и остром экссудативном компоненте воспаления. Часто применяют гормоны преднизолон, назначаемый в дозе в среднем 0,75 — 1 мг/кг в день. лительность лечения объемной дозы в день преднизолона, определяется результатами проявления симптомов. Убавление ее, преимущественно, производится при общем состоянии больного, без признаков лихорадки, экссудативного компонента, восстановлении СОЭ. Длительность полного курса лечения проводится около 30 — 40 дней, но могут продлить при длительно рецидивирующем проявлении.Берегите себя и своих близких! Не болейте и будьте счастливы!
Подход к лечению заболевания в нашей клинике
В клинике «Парамита» выработан единый подход к лечению артрита коленного сустава. Он включает:
- Обязательное предварительное обследование больного с использованием новейших инструментальных методов, в том числе МРТ.
- Индивидуальный подход к лечению каждого пациента.
- Использование двух противоположных подходов к лечению:
- западного – основанного на достижениях современной медицины с высокими результатами лечения патологии различных органов; это использование современных лекарственных препаратов и схем лечения, PRP-терапия – стимуляция регенеративных процессов в суставах путем введения пациенту собственной плазмы, обогащенной тромбоцитами, диагностическая и лечебная артроскопия и др.;
- восточного – традиционного подхода врачей Китая и Тибета, рассматривающих организм человека как единое целое, а заболевание — как нарушение баланса в организме; восстановление баланса приводит к устранению патологии и общему оздоровлению организма; назначаются курсы иглорефлексотрапии, моксотерапии, фармакопунктуры, фитотерапии и др.
Более детальную информацию о методах лечения в клинике можно найти на нашем сайте.
Такой подход к лечению позволяет быстро избавить пациента от болей, подавить прогрессирование заболевания и восстановить функцию сустава.
Симптомы
Обычно симптоматика ревматизма развивается через 2-3 недели после перенесения тяжелого респираторного заболевания, ангины, ларингита или тонзиллита. При этом обычно подобные болезни горла носят хронический характер, то есть патология проявляется после очередного обострения.
Т.к. ревматизм затрагивает разные органы, участки тела, то симптомы отличаются и лечение тоже
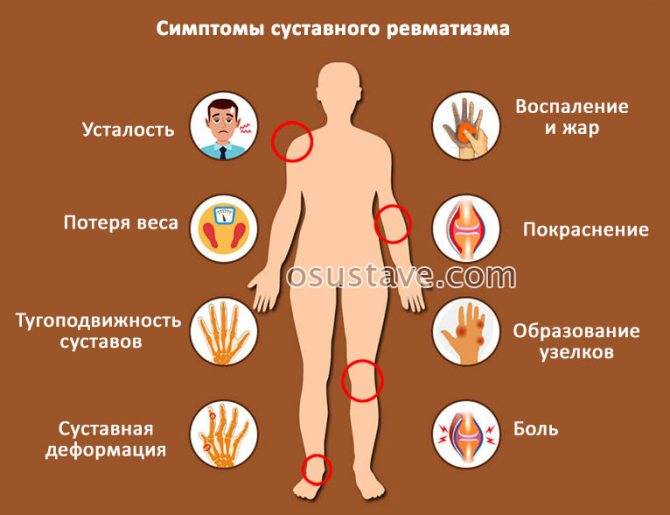
Наиболее частыми клиническими проявлениями считаются следующие:
- Повышение температуры тела до +38-39°С.
- Тахикардия, одышка при физической нагрузке.
- Невыраженные боли в области сердца.
- Незначительное снижение показателей артериального давления. В подростковом возрасте такое проявление встречается не так часто, но зрелые пациенты всегда отмечают изменение показателей.
- Слабость и усиленная работа потовых желез.
- Жажда, усиливающаяся при повышении температуры тела.
- Ухудшение аппетита, снижение массы тела.
- Иногда пациента беспокоит кашель, который не сопровождается выделением мокроты.
- Поражение кожных покровов, проявляющееся в виде сыпи, которая имеет разную форму и размер, но не возвышается над поверхностью кожи.
- Вовлечение в патологический процесс мелких капилляров, сопровождающееся образованием единичных или множественных синяков на разных участках тела.
- Образование под кожей ревматических узелков, которые имеют небольшой размер, твердые на ощупь, но не провоцируют боль.
- Снижение работоспособности и расстройство сна, связанное с сильными болями.
- Боли в крупных суставах, например, тазобедренных, локтевых и коленных.
Стоит отметить, что у пациентов преклонного возраста преобладают симптомы со стороны сердца, а у молодых людей – со стороны суставных соединений. Особенностью и отличием ревматизма от других заболеваний аутоиммунного происхождения будет «летучесть» болей.
Это означает, что при вовлечении в процесс нескольких суставов дискомфорт в них появляется поочередно. Сначала на протяжении нескольких часов боли тазобедренный сустав, после чего боль переходит на коленный или плечевой.
Помимо этого, наблюдается симметричность поражения соединений, то есть воспаляется сразу два сустава с обеих сторон. Дополнительно внешне заболевание проявляется в виде покраснения и припухлости в области соединения, а также местной гипертермии.
У многих пациентов, особенно в подростковом возрасте, одновременно с поражением суставов наблюдается боль в области поясницы.
Подобные проявления характеризуют классическое течение заболевания, но существуют и атипичные формы, когда присутствуют только некоторые проявления. Болезнь при этом протекает в легкой степени, общее состояние не нарушается, но повышается риск перехода в хроническую форму.
Как вычесывать корочки у грудничка
Корочки на голове грудничка прежде, чем начать вычесывать, нужно смягчить и подготовить к эффективному и безболезненному устранению:
- за 2-2,5 ч до купания ребенка нужно обработать кожу головы, пораженную чешуйками, маслом, затем надеть шапочку;
- промыть голову подходящим шампунем и мягко промокнуть полотенцем (не тереть, а приложить полотенце);
- использовать гипоаллергенные средства без присутствия искусственных ароматизаторов;
- с помощью щетки или расчески с округлыми зубьями аккуратно вычесать корочки, когда они размягчатся от масла и шампуня;
- при вычесывании корочек не применять силу;
- движения должны быть аккуратными и против роста волос;
- если корочки не удается легко вычесать, то нужно продлить время воздействия масла на корочки.
Ревматизм сердца лечение народными средствами
Очень осторожно необходимо подходить к лечению народными средствами ревматизма сердца, симптомы которого проявляются загрудинной болью и тахикардией. Все рецепты строго подбираются лечащим врачом, чтобы избежать аллергических реакций и побочных эффектов, в связи с сопутствующими патологиями

Побороть ревматизм помогут следующие народные методы лечения:
- Смешать 10 г коры крушины, 50 г коры ивы и 40 г березовых листьев. Взять 1 столовую ложку полученного сбора и залить 200 мл кипятка. Перемешанную смесь настоять один час, затем процедить и выпить. Принимать настой нужно свежеприготовленным утром и вечером.
- 10 грамм травы зверобоя залить 1 л воды и поставить емкость на огонь. Кипятить смесь в течение 20 минут, затем снять с огня и дать настоятся в течение часа. Остывший отвар необходимо процедить и, разделив на три приема, выпить за день. Аналогично можно приготовить отвары из почек сосны или ее иголок, сельдерея, цветков сирени, черники или брусники.
- Очистить 3-4 крупные луковицы, нарезать их и варить в 1 литре воды в течение 10 минут после закипания. Как только отвар остынет нужно процедить его и принимать по одному стакану утром и вечером.
- Требуется осиновая кора собранная ранней весной. Взять 3 ст. ложки коры и залить 400 мл воды, поставить на огонь и варить до тех пор, пока жидкость в емкости не сократится на половину. Затем отвар отфильтровывают и принимают по 50 мл дважды в день.
Народное лечение ревматизма фитосборами проводится на протяжении всей острой фазы действия ревматического процесса. Иногда следует делать перерывы и менять лечебные сборы или хотя бы отдельные их компоненты. Обязательно проводить лечебно-профилактический прием отваров во время возможного обострения весной и осенью.
Методы диагностики ↑
Диагноз может поставить только врач-ревматолог.
Для этого назначается комплексное обследование организма:
- общий клинический анализ крови необходим для выявления в организме признаков воспаления;
- иммунологический анализ крови делают для того, чтобы найти в ней характерные для ревматизма вещества (они появляются в крови через неделю после начала заболевания и максимально концентрируются на 3–6 неделе);
- эхокардиография сердца и электрокардиография назначается для оценки состояния сердца, определения или исключения его поражений;
- для оценки состояния суставов делают рентгеновский снимок суставов, биопсию, артроскопию и пункцию для исследования суставной жидкости.
Если имеются поражения других органов, то могут понадобиться консультации других специалистов.
Диета
При лечении ревматизма питанию также необходимо уделить внимание: главное, чтобы организм получал все необходимые ему вещества. Из питания рекомендуют исключить:
Из питания рекомендуют исключить:
- бобовые и горох;
- грибы;
- шпинат;
- щавель;
- виноград;
- мясные бульоны.
Необходимы продукты, содержащие витамины группы В, витамин С, Р и РР. Рыбу и мясо можно в отварном и тушеном виде.

В период обострения болезни и неделю после этого необходимо строго придерживаться этих правил.
После окончания кризиса, ограничения в питании можно снять, но все же стараться следовать данным рекомендациям при составлении рациона.
Симптомы
Болезнь показывает себя спустя пару недель после ангины или фарингита. Боли в суставах, в коленных, голеностопных, локтевых, означают признак начинающего ревматизма. Первоначально после начала болезни проявляются симптомы: вялость, мгновенная утомляемость, слабость.
Ревматическое воспаление стенки сердца (ревмокардит) часто приводит к рецидиву, начинает формироваться порок сердца. На коже может проявляться кожная сыпь, она представляет собой кольцевидную форму, подкожные узелки. Поражение сосудов мозга сопровождается головной болью, ухудшением памяти, сонливостью, мышечной слабостью, разнообразными неврологическими симптомами.
Симптомы болезни следующие: боль в области сердца; боль в суставах; скованность мышц и (или) суставов; овулярная сыпь; общая слабость и быстрая утомляемость.
Причины появления болезни
Ревматизм суставов — хитрая и рискованная болезнь, пагубно сказывается на сердечной системе.
Самое неприятное, что он в большинстве случаях проявляется у детей, чем у взрослых, следовательно, лечение должно быть неотложным. Страшно смотреть на страдания ребенка, пораженного этой болезнью, зная возможные последствия такие как порок сердца.
Для лечения болезни необходимо годами пить антибиотики, вследствие чего от этого снижается иммунитет. Происходит замкнутый круг: больной с легкостью заражается той самой стрептококковой инфекцией, это и является признаком ревматизма. При возможности увеличить периоды между вспышками заболевания, а в этих промежутках продолжать терапию народными средствами.
При появлении симптомов на ревматизм, необходимо моментально начать лечение, поскольку эта болезнь очень опасна последствиями такими как появление порока сердца. Ревматолог — врач занимающийся лечением ревматизма у взрослых и людей. В данной статье рассмотрим разнообразие народных методов лечения ревматизма.
Чаще всего ревматизм проявляется у предрасположенных людей после острой носоглоточной инфекции, вызванной одним из видов стрептококка.
Ревматизм является приобретенным заболеванием, по наследственности эта болезнь не передается. Тем не менее предрасположенность к нему может быть, поскольку у родителей и ребенка похожи иммунные системы. Ревматизм является иммунным заболеванием, причины и механизм развития его похожи. Существуют и косвенные причины его проявления. На это влияют факторы ослабляющие иммунитет, такие как: неправильное питание, переохлаждение, усталость и стрессы.
Причины ревматоидных заболеваний
Болезнь вызывает β-гемолитический стрептококк группы А. Он является причиной скарлатины, ангины, фарингита и даже родильной горячки. По статистике 97% пациентов после этих заболеваний имеют стойкий иммунный ответ. Остальные 3% при повторном заражении страдают от аутоиммунного воспаления. Такая ситуация часто возникает у людей со слабым иммунитетом или при не до конца проведенном лечении инфекции. К ревматизму могут привести:
- наследственная предрасположенность;
- обострение хронического тонзиллита и других носоглоточных стрептококковых инфекций;
- пребывание в больших коллективах (школа, интернат);
- длительное переохлаждение;
- неблагоприятные условия жизни (питание, жилье).

Диета как вспомогательное средство при лечении ревматизма
 Ревматизм нередко появляется вследствие негативных факторов, ослабляющих иммунную систему – усталость, стрессы, переохлаждение. Большую роль играет и неправильное питание. Во время лечения ревматизма необходимо исключить из рациона мясные продукты, в которых много мочевой кислоты. Она провоцирует появление болей в суставах. Нужно больше есть овощей и фруктов.
Ревматизм нередко появляется вследствие негативных факторов, ослабляющих иммунную систему – усталость, стрессы, переохлаждение. Большую роль играет и неправильное питание. Во время лечения ревматизма необходимо исключить из рациона мясные продукты, в которых много мочевой кислоты. Она провоцирует появление болей в суставах. Нужно больше есть овощей и фруктов.
Продукты, содержащие белок (мясо, рыбу, яйца), не рекомендуется смешивать с крахмальными (хлебом, бобовыми, картофелем). В рационе обязательно должны присутствовать все витамины (см. https://www.budem-zdorovymy.ru/zdorovye/vitaminy.html), полностью нельзя отказывать и от жиров с углеводами, но их количество – ограничить до минимума. Нельзя переедать – это создает дополнительную нагрузку на сердце и суставы.
Лечение ревматизма всегда начинается с устранения воспалительного процесса и причины, которая его вызвала. Если вовремя не принять меры, заболевание начнет прогрессировать и вызвать необратимые деструктивные изменения в сердце. Основное лечение ревматизма – медикаментозное, но многие народные средства помогают унять боль, уменьшить воспаление, уничтожать микроорганизмы, вызвавшие патологию. Однако использовать их желательно только после консультации с врачом.
Травяные настои
Травяные сборы – просто незаменимы в борьбе с ревматизмом суставов. Различают массу разнообразных отваров, настоек и примочек из трав. Рассмотрим самые популярные.
10 г зверобоя заливаются 250 мл горячей воды. Затем все ставят на полчаса на плиту, а после отвар процеживают и дают. Принимать средство желательно трижды в день по трети стакана за полчаса до еды.
1 ст. л. цветов пижмы заливается 200 мл кипятка. Далее все настаивается 120 минут и процеживается.
Настой принимают по 1 ст. л. 4 р. в день за 15 минут до еды. К тому же отвар можно использовать наружно, делая из него компрессы и теплые ванночки.
4 ст. л. корней и листьев сельдерея заливают половиной стакана воды. Затем все варится пока вода немного не выпарится, а после отвар процеживается. Лекарство необходимо выпить на протяжении 1 дня.
Литровая бутылка заполняется хвойными иглами и заливается 56% спиртом. Затем все настаивается в теплом месте в течение 21 дня. Настойку принимают по 8 капель за полчаса до принятия пищи на протяжении полугода.
- 1 ст. л. брусничных листьев заливается 1 стаканом кипятка и настаивается в течение 25 минут. Лекарство принимают при ревматизме суставов по 1 ст. л. трижды в сутки.
- 1 ч. л. пасленовых листьев заливается 2 ст. кипятка. Все настаивается на протяжении часа. Настой принимают трижды в день по 1 ложке.
- 2 ч. л. размягченных черничных ягод заливают стаканом кипятка и настаивают до полного охлаждения. В день нужно принимать до 3 стаканов такого отвара.
- 1 ч. л. сушеной петрушки заливается 500 мл горячей воды и настаивается 9 часов. 3 ложки настоя принимают трижды в день перед едой.
- 1 ч. л. плауна булавовидного заливается 2 стак. кипятка и настаивается около получаса, а после процеживается. 1 ст. л. лекарства принимают трижды в день до еды. Это средство прекрасно справляется с невралгией и ревматоидным поражением суставов.
Литровую емкость на треть нужно заполнить измельченными брусничными листьями. Затем все заливается водой и настаивается на солнце. Средство пьют по 2 ст. л. дважды в день.
Цветки ромашки и цветы бузины (равные части) следует поместить в полотняный мешок и опустить в кипяток. Компресс прикладывается теплым, чтобы облегчить болевой синдром.
Рецепты от Ванги
Ванга поощряла лечение ревматизма народными средствами. Поэтому она составила массу рекомендаций и действенных рецептов, снимающих воспаление и избавляющих от болей в суставах:
- Больному рекомендуется каждый день есть блюда из сельдерея.
- Если болезнь развилась на нервной почве, тогда человеку следует принимать солнечные ванны и мазать конечности ружейным маслом.
- Принимать по несколько капель в день спиртовую настойку на основе желтой акации.
- Растирать пораженный участок, используя спиртовой настой из листьев армы крупнокорневой.
- На протяжении 10 дней принимать по 0.2 г мумие, которое можно смешивать с желтками (4 штуки) и любым маслом. Из такой смеси также полезно делать компрессы.
- В период цветения одуванчика нужно съедать молочные стебли растения. Сок одуванчика является действенным и проверенным средством, лечащим ревматизм суставов.
- Делать ванночки с добавлением отвара дряквы.
- Накладывать на воспаленное место компрессы, сделанные из настойки сирени (1 ст. л. цветков смешивается с 0.5 л водки).
Также Ванга советовала больным пить настой из брусничных листьев. Для его приготовления 30 г сырья нужно залить 3 стаканами кипятка, а затем все надо томить на огне 10 минут. После процеженную жидкость выпивают за 3 приема в течение дня.
Подготовить 0,5 кг корней аконита и залить их одной квартой водки либо медицинским спиртом (60 градусов), который был предварительно разведен. Далее лекарство настаивается в теплом месте 72 часа.
Настойка станет готовой к употреблению в момент, когда ее цвет будет похож на крепкую чайную заварку. Следует заметить, при одной процедуре втирания можно использовать не более 1 ст. л. средства.
При онемении рук и ног нужно поочередно втирать настойку из аконита, каждый день меняя конечности
При этом важно, чтобы область, куда было нанесено средство, находилась в тепле и не подвергалось воздействию холодного воздуха
Будет лучше, если втирать лекарство перед сном. За 2 часа до того, как больной встанет с постели повязку следует снять. Когда человек встанет нужно взять тряпку, смочить ее в холодной воде, хорошенько отжать, а заем протереть ею области втирания настойки.
Такую процедуру нужно выполнять быстро, так как неторопливое обтирание может стать причиной появления простуды. К тому же пить настойку из аконита запрещено, ведь это растение ядовитое.
Здесь важно подчеркнуть, что перед началом лечения народными средствами, нужно сдать анализы на ревматизм и получить точный диагноз
Признаки и симптомы суставного ревматизма
Воспалительный процесс сначала развивается в одном синовиальном сочленении, через некоторое время утихает и дублируется в симметричной области другой конечности. Ревматоидные атаки длятся не более 10–12 дней, но приступов бывает несколько, протекают они с различной интенсивностью.
Дебют заболевания сопровождается ремитирующей лихорадкой с повышением температуры тела до 39°, сильной потливостью, ознобом, головной болью, общей слабостью, носовыми кровотечениями.
На фоне поражения суставов ног наблюдается ревматическое воспаление миокарда (ревмокардит), нервной системы (ревмохорея). Патология начинает проявляться спустя 1–3 недели, нередко осложняется атрофией сердечных клапанов, больные становятся раздражительными, у них ухудшается память, нарушается сон, могут появляться непроизвольные мышечные тики, судороги. При тяжелом течении ревмополартрита происходит поражение почек, легких, возникает абдоминальный синдром.
Боли в суставах
Характер болей «летучий», так как неприятные ощущения перемещаются из одной области в другую даже без проведения специального лечения.
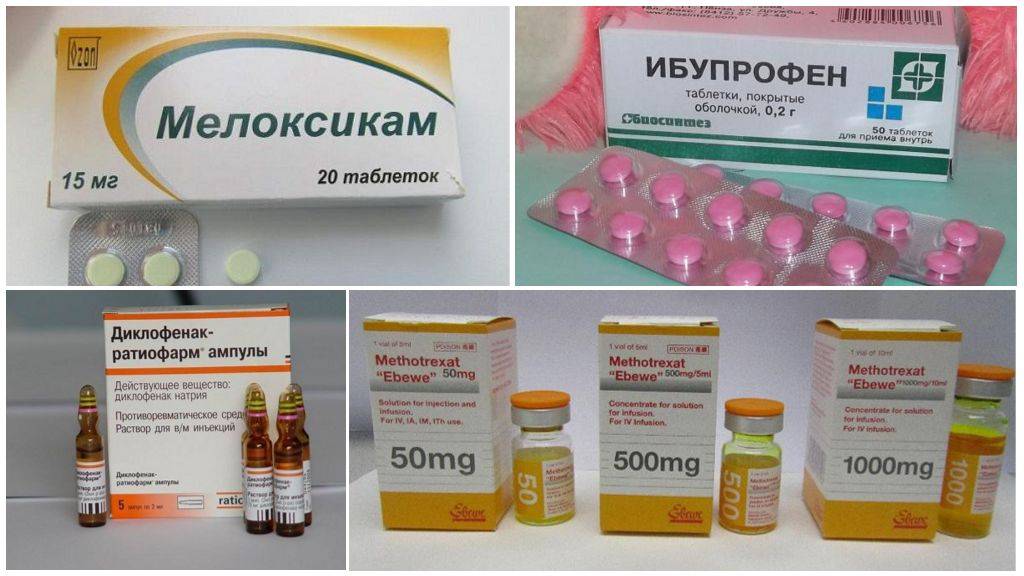
Дискомфорт быстро проходит после приема нестероидных противовоспалительных препаратов (Диклофенака, Ибупрофена), исключение составляют нейрогенные боли, вызванные сдавливанием нервных окончаний отекшими околосуставными тканями.
Через несколько недель признаки ревматизма, воспаления утихают, но умеренный болевой синдром может сохраняться еще длительное время без необратимой деформации. Человек ощущает скованность в суставах, особенно по утрам после пробуждения, не может нормально передвигаться. Провоцируют обострение физическая нагрузка, ослабление иммунитета, сырая, ветреная погода. Больные жалуются, что ломит и крутит колени, ноги.
Хронические, ноющие боли вызывают нарушение общего эмоционального состояния. Пациенты становятся раздражительными, склонными к депрессиям, беспричинным тревогам, нередко отказываются от назначенного лечения и соблюдения медицинского режима.
Консервативное лечение ревматизма суставов
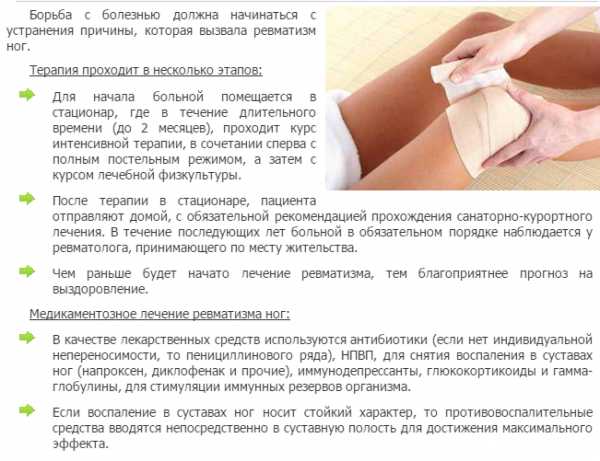
Лечение болезни проводится по специальной схеме. Она состоит из трех этапов:
- Этап 1-ый. Терапия проводится в условиях стационара, отличается продолжительностью от 4 до 6 недель. Первый этап — это лечение заболевания на пике активности.
- Этап 2-ой. Этот этап является восстановительным после проведения интенсивной терапии. Предполагает лечение в специальных санаториях или на курортах.
- Этап 3-ий. Данный этап является профилактическим. Он подразумевает ежегодную профилактическую терапию, учет у ревматолога и постоянное наблюдение у врача.
Лечение ревматизма суставов в стадии обострения может проводиться в домашних условиях. Однако это допустимо только в том случае, если у больного нет возможности лечь в стационар. В таком случае он должен придерживаться следующих рекомендаций:
соблюдение постельного режима;
двигаться можно только по мере того, как обострение начнет спадать;
соблюдение диеты: нужно дополнить рацион богатой белками пищей, важно разнообразие;
поддержание постоянной температуры в комнате 20°С.
Обычно в течение 2 недель состояние стабилизируется.
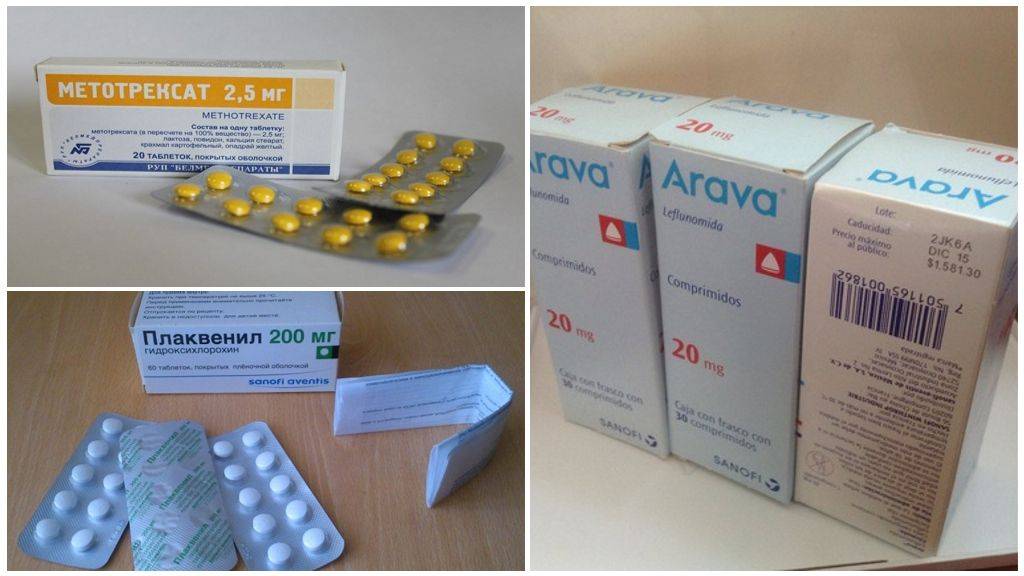
Медикаментозное лечение ревматизма
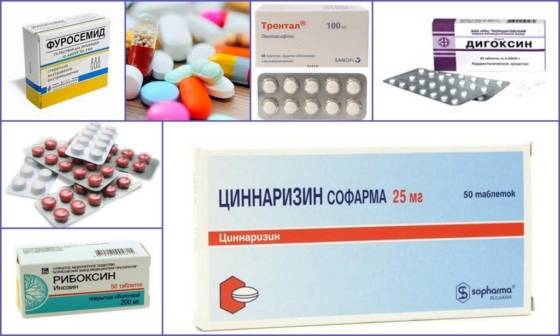
Ревматизма лечение подразумевает прием лекарственных препаратов. Назначать их должен исключительно врач в зависимости от формы и стадии болезни. Обычно врач назначает следующие группы препаратов:
- Антибиотики. При ревматизме показаны, как правило, антибиотики пенициллиновой группы.
- Противовоспалительные препараты нестероидной группы. К ним относятся Диклофенак, Напроксен и т. п.
- Препараты группы глюкокортикоидов. Например, Преднизолон, Дексаметазон и т. д.
- Средства группы иммунодепрессантов.
- Гамма-глобулины. Эти средства оказывают стимулирующее действие на защитные механизмы организма.
Терапия всегда комплексная, то есть одновременно назначается несколько препаратов.
Какие именно препараты будут сочетаться в схеме лечения конкретного больного, зависит от клинической картины и тяжести болезни.
Одним из важнейших факторов является и вовлеченность в процесс других органов.
Если ревматизм сопровождается стойким воспалительным процессом в суставах, врач назначает препараты, которые вводятся внутрь суставов.
Физиотерапия и другие методы при лечении ревматизма
Физиопроцедуры доказали высокую эффективность при лечении болезни. Их обычно не назначают как самостоятельную терапию, а сочетают с медикаментозной. Кроме лечения болезни в активной фазе, физиотерапия является важнейшим этапом в процессе реабилитации больных. Независимо от фазы заболевания, назначаются следующие физиопроцедуры:
- ультрафиолетовое облучение;
- электрофорез с добавлением лекарственных растворов;
- прогревание, при этом применяют либо Соллюкс, либо инфракрасные лучи;
- УВЧ;
- аппликации парафина.
Особенно показаны процедуры, если отмечаются долговременные болезненные ощущения.
При ревматизме в активной фазе назначают массаж рук и ног. Этот метод имеет высокую терапевтическую ценность, поскольку:
- улучшает кровообращение;
- устраняет последствие неподвижности суставов.
Врач обязательно назначает больному курс лечебной физкультуры (ЛФК). Благодаря ей предупреждается развитие неподвижности суставов.
Оперативное вмешательство при ревматизме
При пороке сердца, который может сформироваться вследствие болезни, назначается операция. При этом врач оценивает риски для больного. Если имеются противопоказания, то операцию не проводят. Если болезнь имеет очень продолжительный характер, могут назначить процедуру по очистке крови от токсических веществ, которые успели накопиться в организме. Выполняется эта процедура при помощи плазмафереза.
Важны и профилактические мероприятия. Их проводят после того, как удалось снять обострение. Для этого больному назначают бициллинопрофилактику. Процедура заключается в том, что больному однократно вводят внутримышечно пенициллин длительного действия. Периодичность инъекций устанавливает врач, но процедура проводится несколько раз в год. Это является отличной профилактикой рецидивов.
Причины появления ревматизма
Существует несколько причин, из-за которых развивается ревматизм:
- Чаще всего данная болезнь появляется, как осложнение после перенесенной бактериальной инфекции. Это может быть острый тонзиллит или отит. Риск ее возникновения увеличивается при частых инфекционных заболеваниях, которые протекают в тяжелой форме. Также опасно неправильное лечение
- Данная болезнь может быть следствием иммунной реакции организма на бактерии или на токсины, которые они выделяют
- Несмотря на то, что генетически ревматизм не передается, но предрасположенность и привычка к определенному образу жизни могут спровоцировать появления данного заболевания у последующих поколений
В группе риска по заболеванию – подростки разного пола, однако чаще всего болезнь встречается у женщин. Несмотря на распространенное мнение, в старшем возрасте вероятность возникновения ревматизма значительно меньше.
К причинам появления данного заболевания можно также отнести неблагоприятные окружающие условия, переохлаждение, отсутствие элементарных санитарных норм, некачественное, плохо сбалансированное питание, нехватка витаминов.