Техника выполнения подкожных инъекций и ее особенности
Подкожные инъекции – весьма востребованная медицинская процедура. Техника ее выполнения отличается от методики введения лекарственных препаратов внутримышечно, хотя алгоритм подготовки аналогичен.
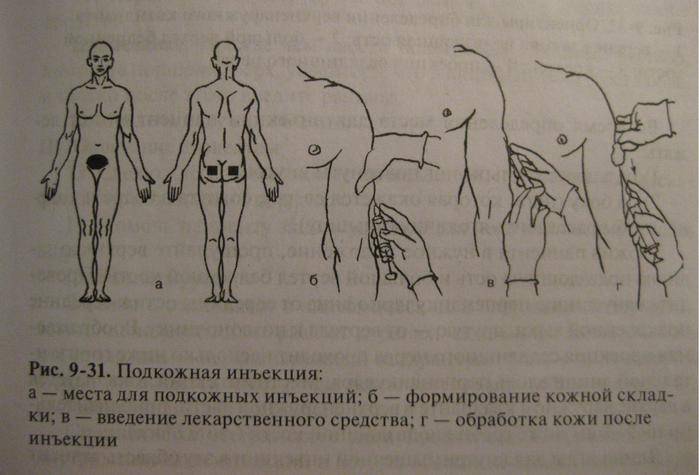
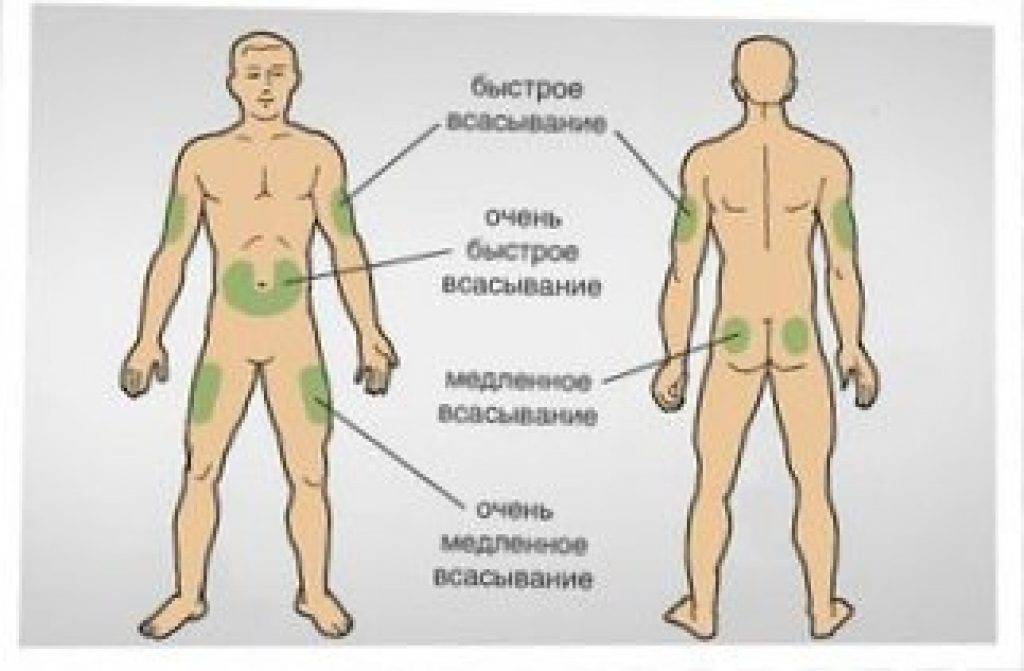
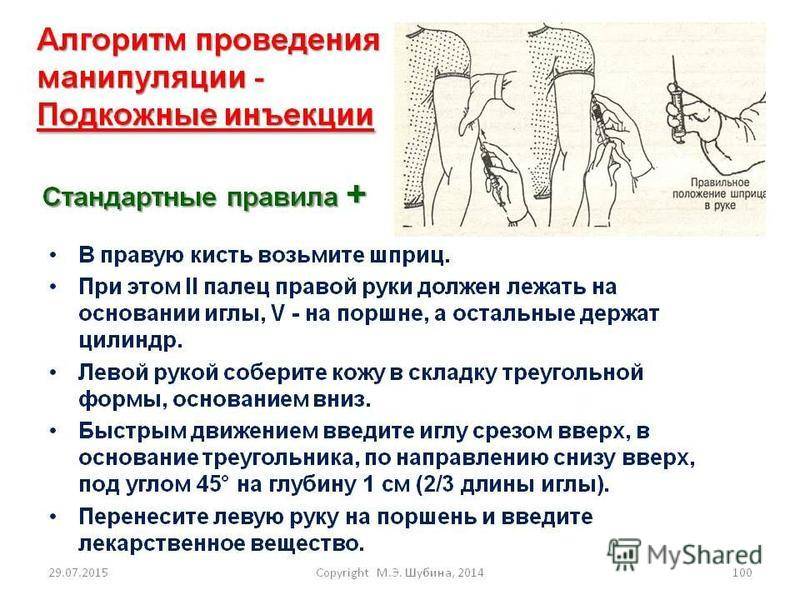
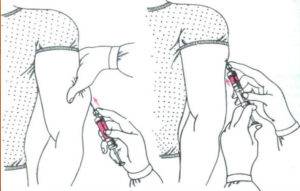
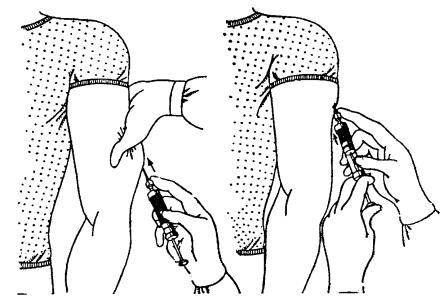
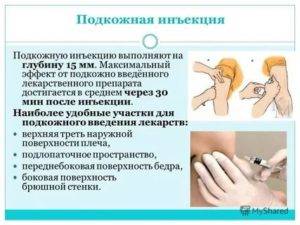
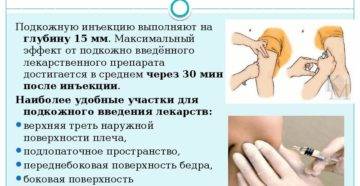
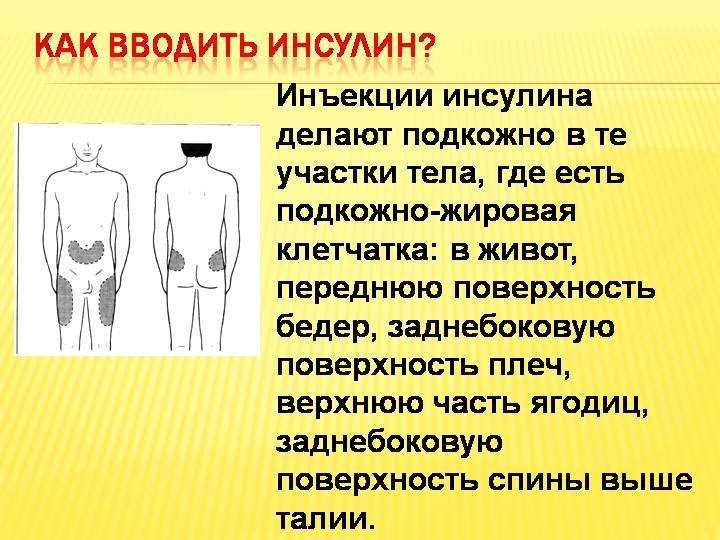
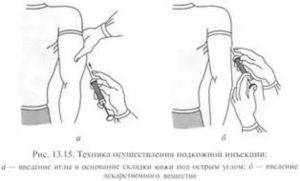
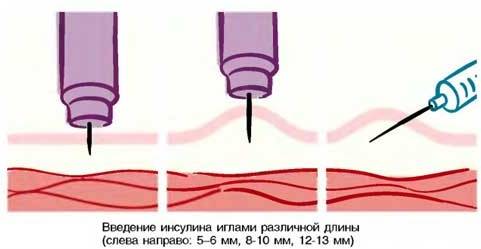
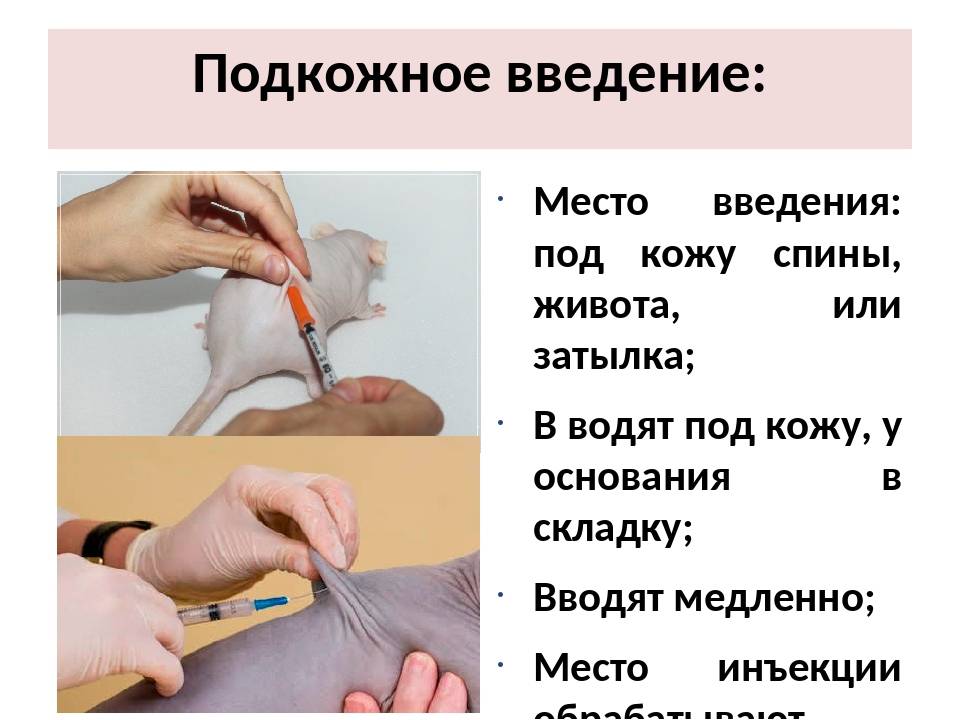
Делать укол подкожно следует менее глубоко: достаточно введения иглы внутрь всего на 15 мм. Подкожная клетчатка отличается хорошим кровоснабжением, что обуславливает высокую скорость всасывания и, соответственно, действия препаратов. Всего через 30 минут после введения лекарственного раствора наблюдается максимальный эффект от его действия.
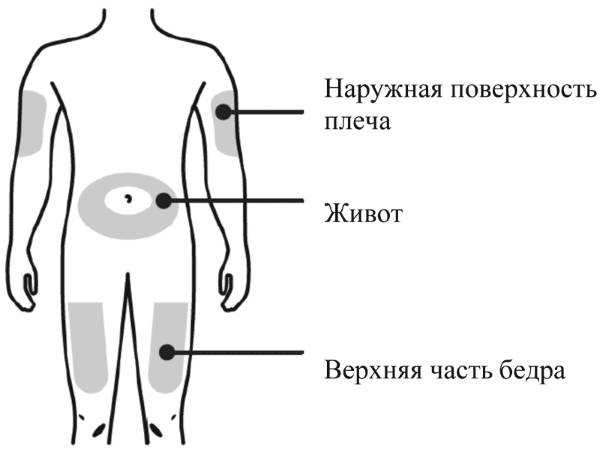
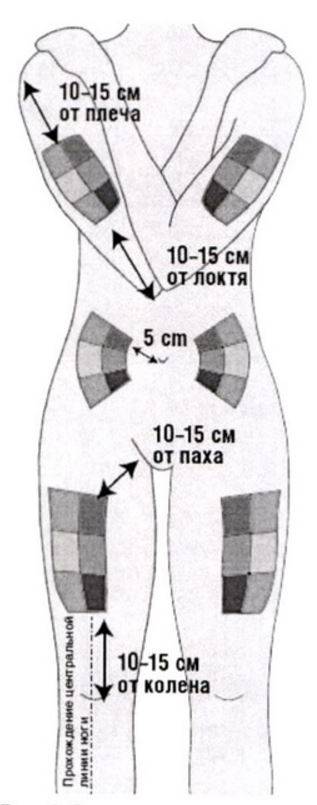
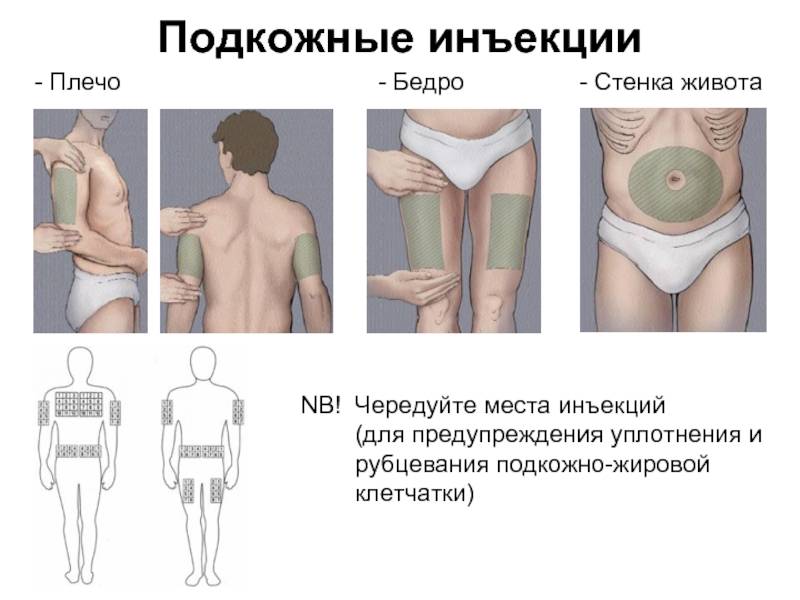
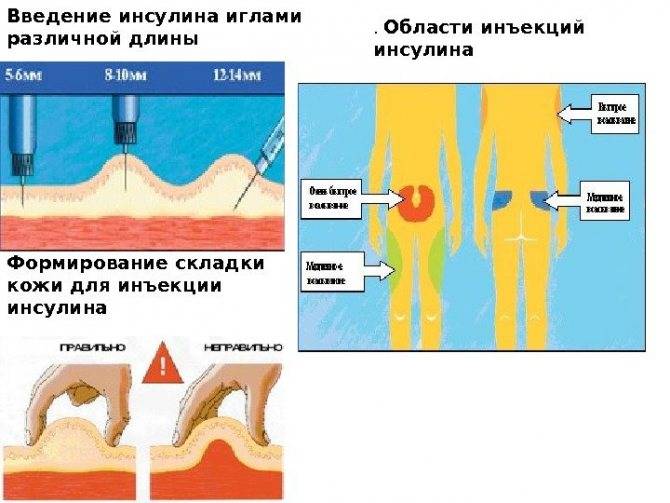
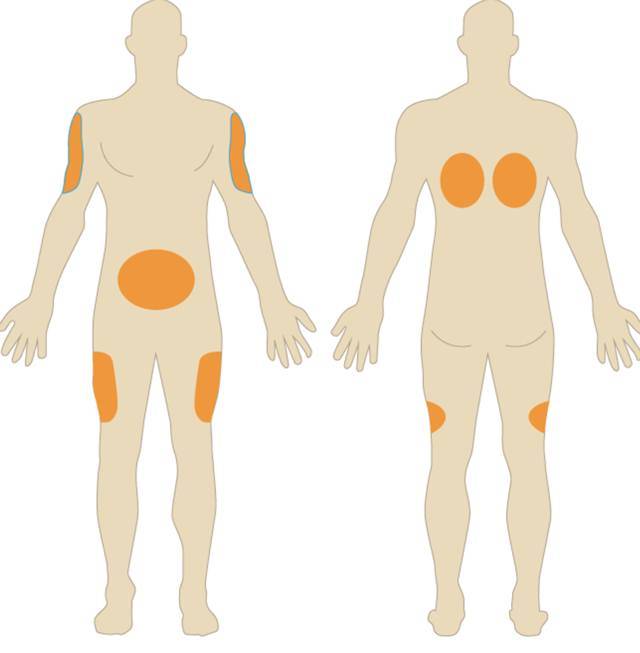
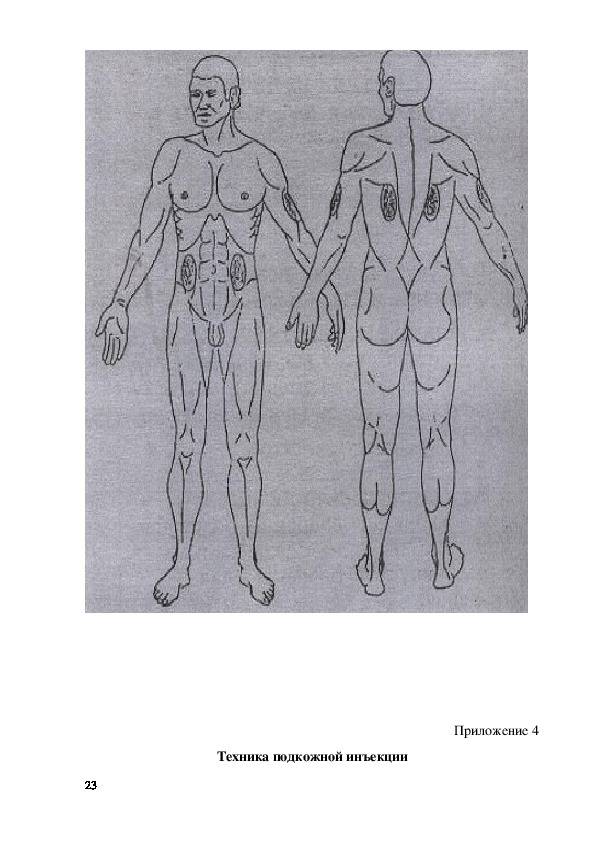
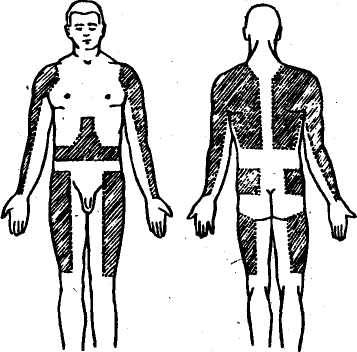
Наиболее удобные места для введения препаратов подкожно:
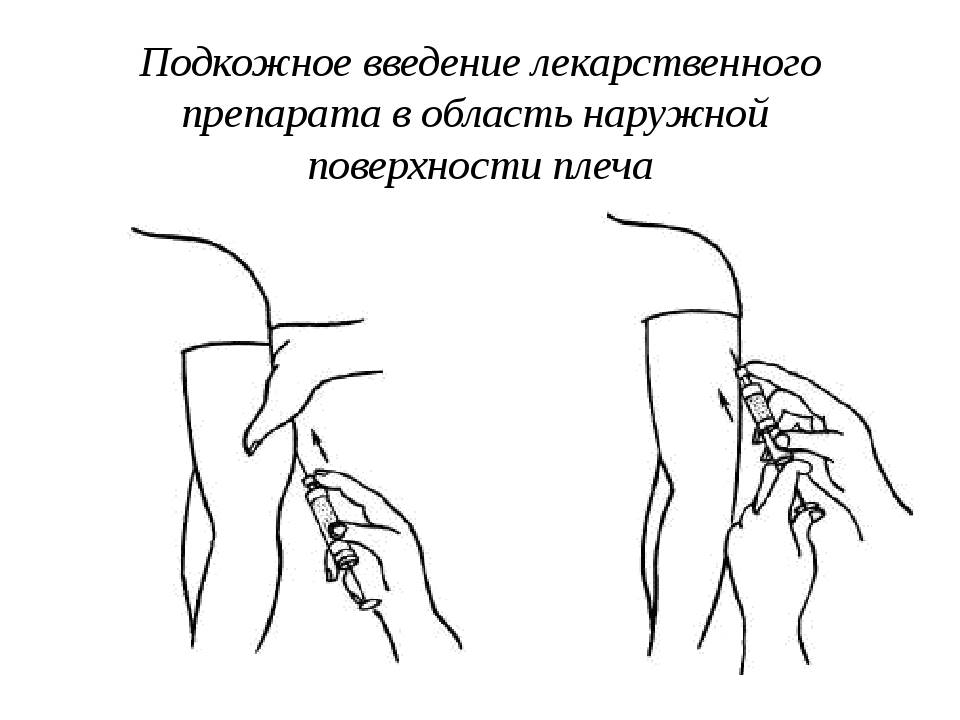
- плечо (его наружная область или средняя треть);
- передненаружная поверхность бедер;
- боковая часть брюшной стенки;
- подлопаточная область при наличии выраженной подкожножировой клетчатки.
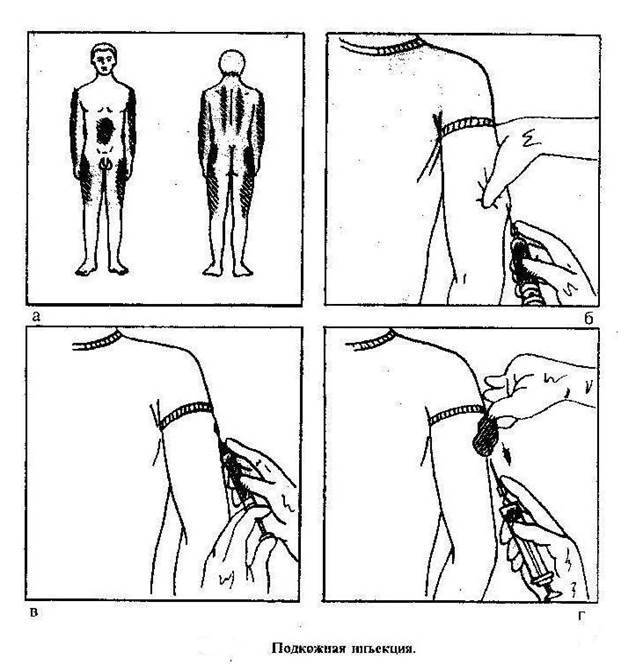
Алгоритм выполнения любой медицинской манипуляции, в результате которой нарушается целостность тканей пациента, начинается с подготовки. Прежде чем делать укол следует обеззаразить руки: помыть их антибактериальным мылом либо обработать антисептиком.
Приготовление инструментов и препаратов:
- стерильный лоток (чистая и обеззараженная путем протирания керамическая тарелка) и лоток для отработанных материалов;
- шприц объемом 1 либо 2 мл с иглой длиной от 2 до 3 см и диаметром не более 0,5 мм;
- стерильные салфетки (ватные тампоны) – 4 шт.;
- назначенный препарат;
- спирт 70%.
Все, что будет использовано во время процедуры, должно находиться на стерильном лотке. Следует проверить срок годности и герметичность упаковки лекарства и шприца.
Место, куда планируется сделать укол, необходимо осмотреть на наличие:
- механических повреждений;
- отеков;
- признаков дерматологических заболеваний;
- проявление аллергии.
Если в выбранной области имеются вышеописанные проблемы, следует изменить место проведения вмешательства.
Алгоритм забора назначенного препарата в шприц стандартен:
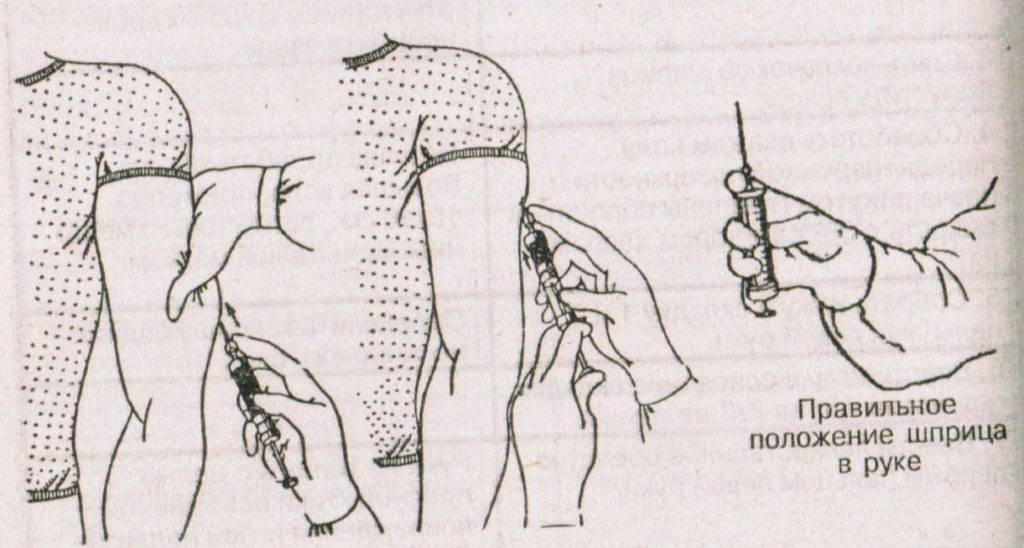
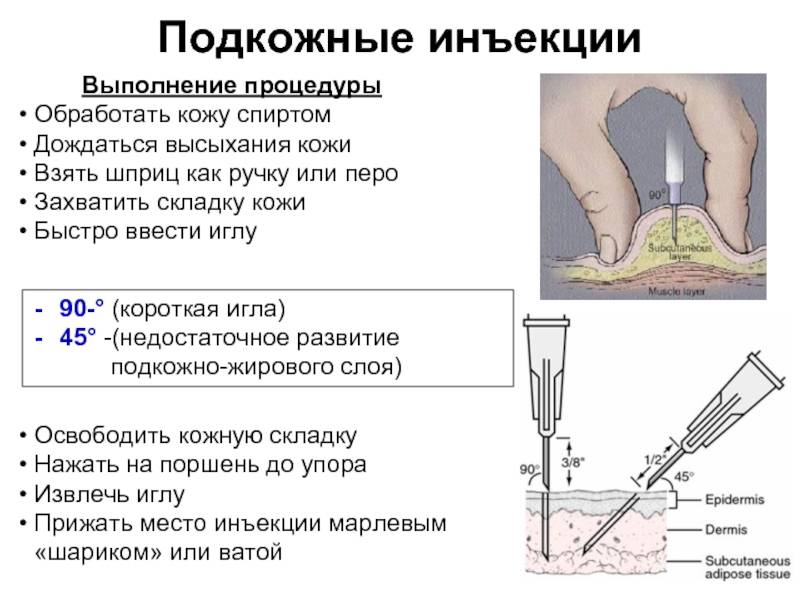
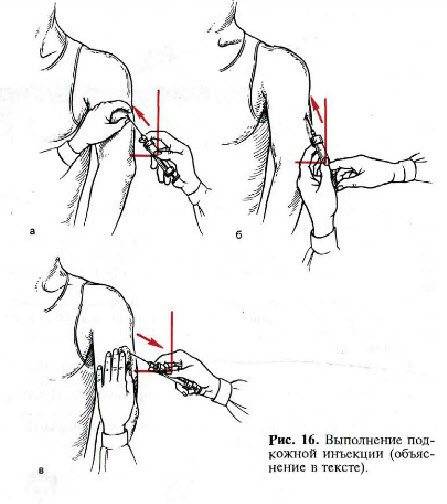
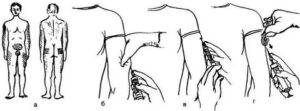
До того как сделать подкожные инъекции необходимо обеззаразить операционное поле (бок, плечо): одним (большим) тампоном, смоченным в спирте, обрабатывается большая поверхность, вторым (средним) место, куда непосредственно планируется поставить укол. Техника стерилизации рабочей области: перемещение тампона центробежно либо сверху вниз. Место введения лекарства должно просохнуть от спирта.
Алгоритм проведения манипуляции:
Когда закончите делать укол, снимите перчатки, если надевали их, и вновь продезинфицируйте руки: помойте или протрите антисептиком.
Если полностью соблюсти алгоритм выполнения указанной манипуляции, то риск заражений, инфильтратов и прочих негативных последствий резко снижается.
Делать внутривенные инъекции масляными растворами запрещено: подобные вещества закупоривают сосуды, нарушая питание прилегающих тканей, вызывая их некроз. Масляные эмболы вполне могут оказаться в сосудах легких, закупорив их, что приведет к сильнейшему удушью с последующим смертельным исходом.
Маслянистые препараты плохо рассасываются, потому на месте инъекции нередки инфильтраты.
Алгоритм введения масляного раствора предусматривает предварительный прогрев препарата до 38ºС. Прежде чем сделать инъекцию и ввести лекарство, следует завести иглу под кожу пациента, потянуть поршень шприца на себя и удостовериться в том, что не был поврежден кровеносный сосуд. Если в цилиндр поступила кровь – легко прижмите место введения иглы стерильным тампоном, извлеките иглу и повторите попытку в другом месте. В таком случае техника безопасности требует замены иглы, т.к. использованная уже нестерильна.
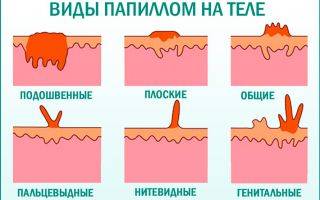
ВПЧ: общее представление
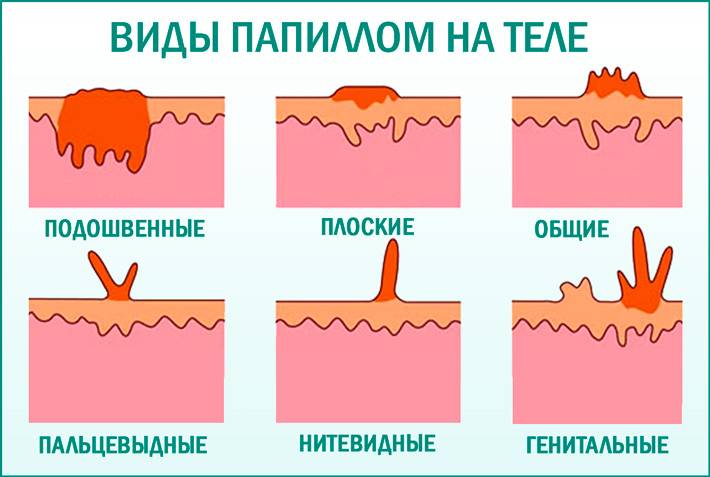
Папиллома на теле человека – доброкачественное новообразование, которое порождается вирусом. В некоторых случаях оно способно перерасти в злокачественную опухоль. В зависимости от степени риска онкологии ВПЧ делится на 3 подвида (высокий, средний и низкий онкогенный риск). Папилломавирус способен передаваться бытовым путём, через половые контакты и от матери к ребёнку. Вирус распространяется по коже и слизистым тканям сквозь имеющиеся микроповреждения. Время инкубационного периода – от двух недель до нескольких лет.
Внешнее проявление на теле в виде папиллом, расположенных на любом участке кожи, способно спровоцировать рак. Полностью уничтожить вирус невозможно, но борьба идёт по двум направлениям:
- Уничтожение папиллом.
- Снижение активности вируса путём поднятия иммунитета.
Важно знать! Народные средства от папилломавируса могут быть хорошим дополнением к основному курсу лечения, но они не способны предупредить заражение и бороться с болезнью на поздних стадиях развития. Только сильная иммунная система в состоянии держать инфекцию в неактивной фазе.
Термометр-пустышка
Укол себе
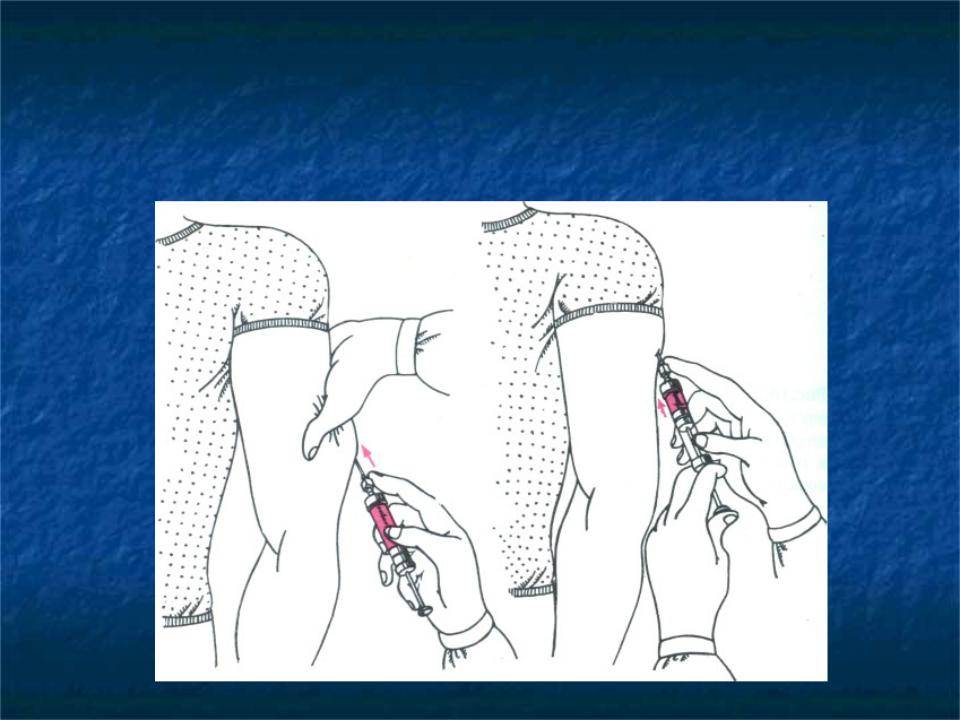
Прежде всего необходимо очистить место ввода и выполнить инъекцию перпендикулярно поверхности кожи. Если используется катетер, он должен быть сделан настолько глубоко, чтобы конец иглы касался мышцы. Перед тем, как делать укол в плечо, необходимо убедиться, что игла не затронет сосуда, чтобы случайно не ввести в него препарат. Если случайно она попадает в кровеносный сосуд, и появится в шприце кровь, необходимо вывести иглу, заменить иглу и шприц, взять новую порцию препарата. В случае правильного ввода необходимо одной рукой зафиксировать иглу и медленно вводить лекарство. Иглу следует извлечь после полного ввода препарата точно так же, перпендикулярно к коже. Место ввода необходимо накрыть марлей или ватой. Ее стоит удерживать на этом месте некоторое время.
Как определить результаты теста на свертываемость крови внутри сосудов
Расшифровать результат теста на свертываемость крови можно самостоятельно. Для этого предоставляем читателю таблицу с подробной расшифровкой гемостазиограммы:
| Показатель | Расшифровка | Норма |
| АЧТВ | Время за которое спрашивается кровь. Показатель меньше нормы говорит о загустение, больше нормы грозит кровотечением. | 25-35 секунд |
| Протромбин | Качественный показатель свертываемости. Если выше нормы, то свертываемость повышена. | 78-142% |
| Антитромбин | Белок, который угнетает свертываемость. При показателе ниже нормы, повышается риск тромбина. | 71-115% |
| D-димер | Показатель присутствия резкости в крови и ее повышенной свертываемости. Главное значение в гемостазиограмме. Показатель не должен быть выше нормы. | 248 но/мл |
| РКМФ | Показатель наличия ДВС синдрома. В норме быть не должно. | Отсутствует |
| ТВ (тромбиновое время) | Если показатель меньше 11 секунд, то ставится диагноз ДВС синдром. | 11-18 секунд |
| Волчаночные антикоагулянты | Показатель того, что организм реагирует сам на себя, как на аллерген. | Отсутствует |
Болят руки от запястья до локтя: причины, лечение
Внутрикожная инъекция: описание процедуры, техника выполнения, возможные осложнения
Всем известная реакция Манту это и есть внутрикожная инъекция. Лекарственное средство вводится в верхние слои кожи, можно сказать, что просто под кожу.
Практически всегда такие инъекции проводятся для диагностики, для проверки наличия аллергических реакций и иммунитета. Препарат, который вводят в тело человека содержит в себе анатоксин бактерии и штамм вируса.
Также такие уколы применяются в косметологических целях и для обезболивания. Манипуляции проводит только врач, но порядок действий лучше знать заранее.
Что такое внутрикожные инъекции?
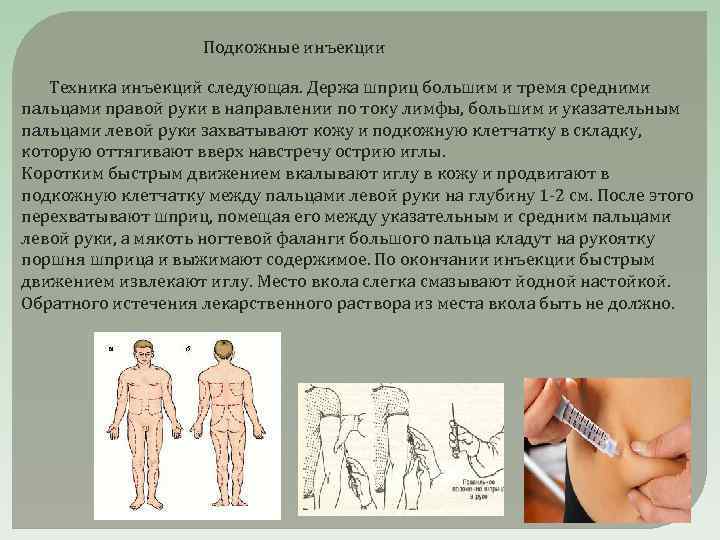
Метод введения лекарства, попадающего в подкожную клетчатку человека через шприц, называется подкожной инъекцией. В результате раствор всасывается в сосуды клеток кожи и поступает в кровоток, оно не вызывает раздражающих реакций. Действовать препарат начинает значительно позже, чем при внутримышечном или внутривенном введении.
Область применения внутрикожных инъекций
Инъекции применяются в следующих областях:
- Диагностические цели: в организм попадает возбудитель болезни или аллергии и выявляет его реакцию. Препарат вводится в небольшом количестве, поэтому абсолютно безопасен для человека. Через некоторое время реакцию измеряют и оценивают результат.
- Местное обезболивающее – процедура, помогающая снизить чувствительность кожи при помощи анестетика. Для этого на небольшом участке тела делается сразу несколько инъекций. Обычно такие инъекции делаются в косметологических процедурах, пластических операциях. Ход действий всегда одинаковый.
- В косметологии инъекции применяются для проведения омолаживающих процедур и процедур по изменению внешности. Действия могут отличаться, это зависит от проводимого мероприятия.
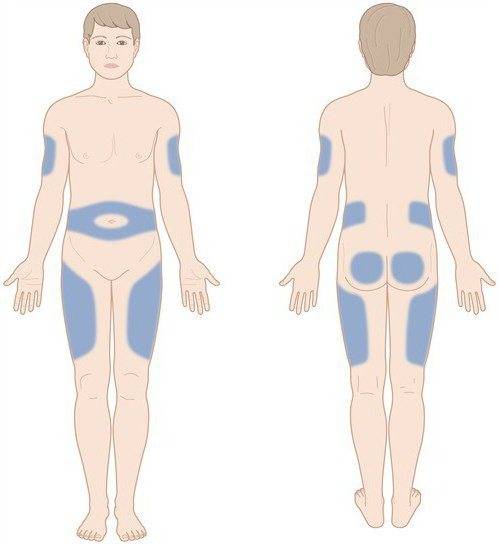
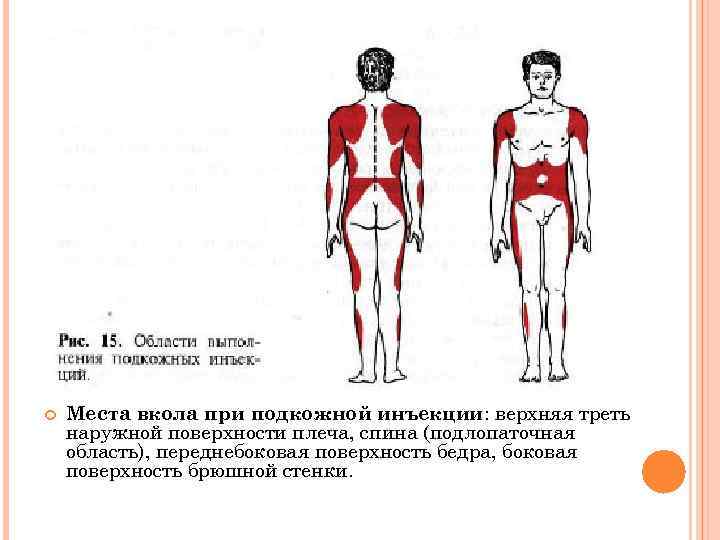
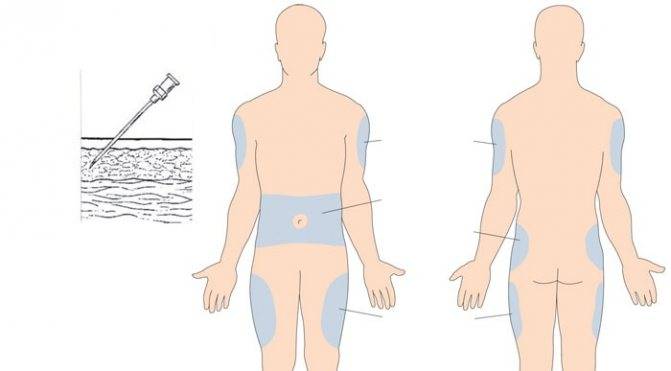
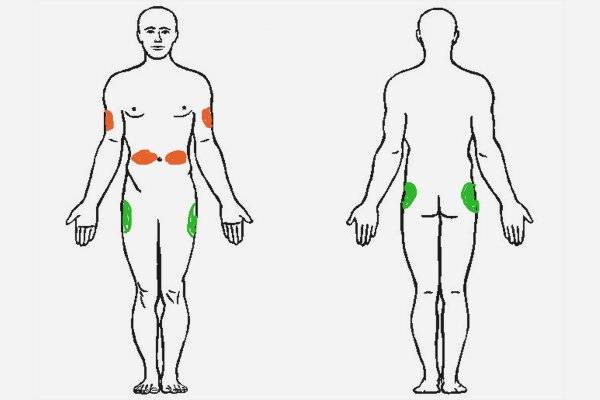
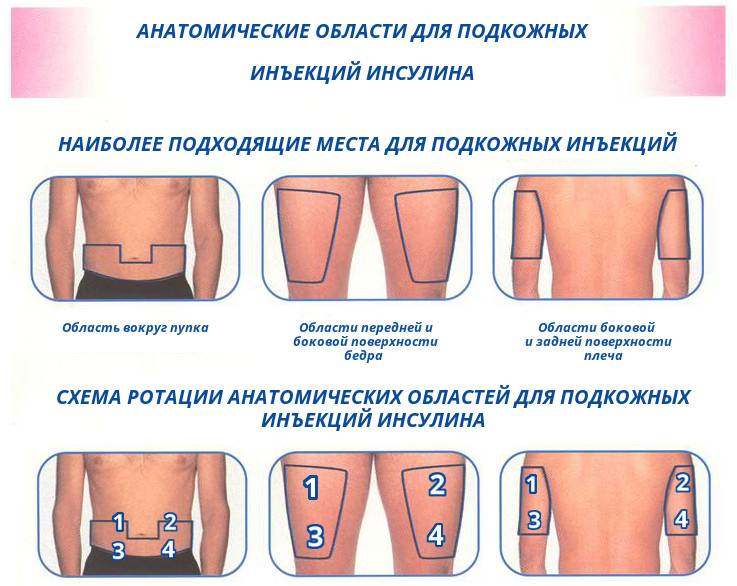
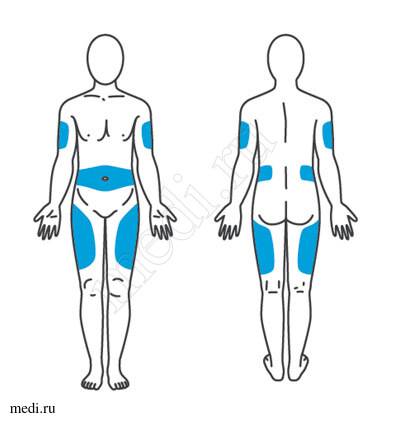
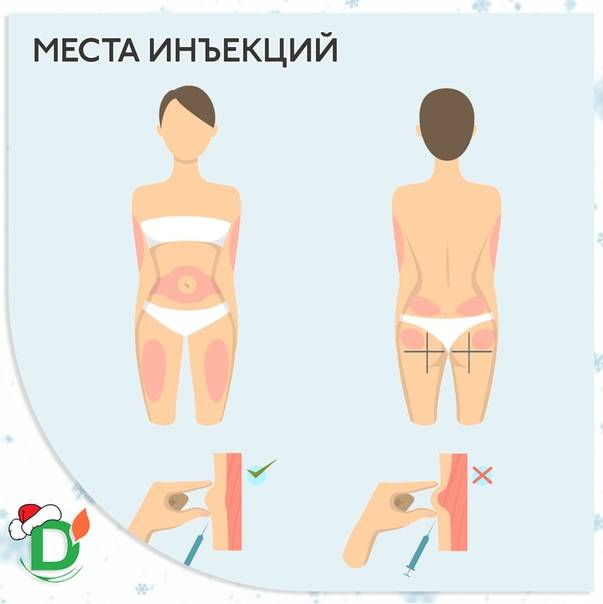
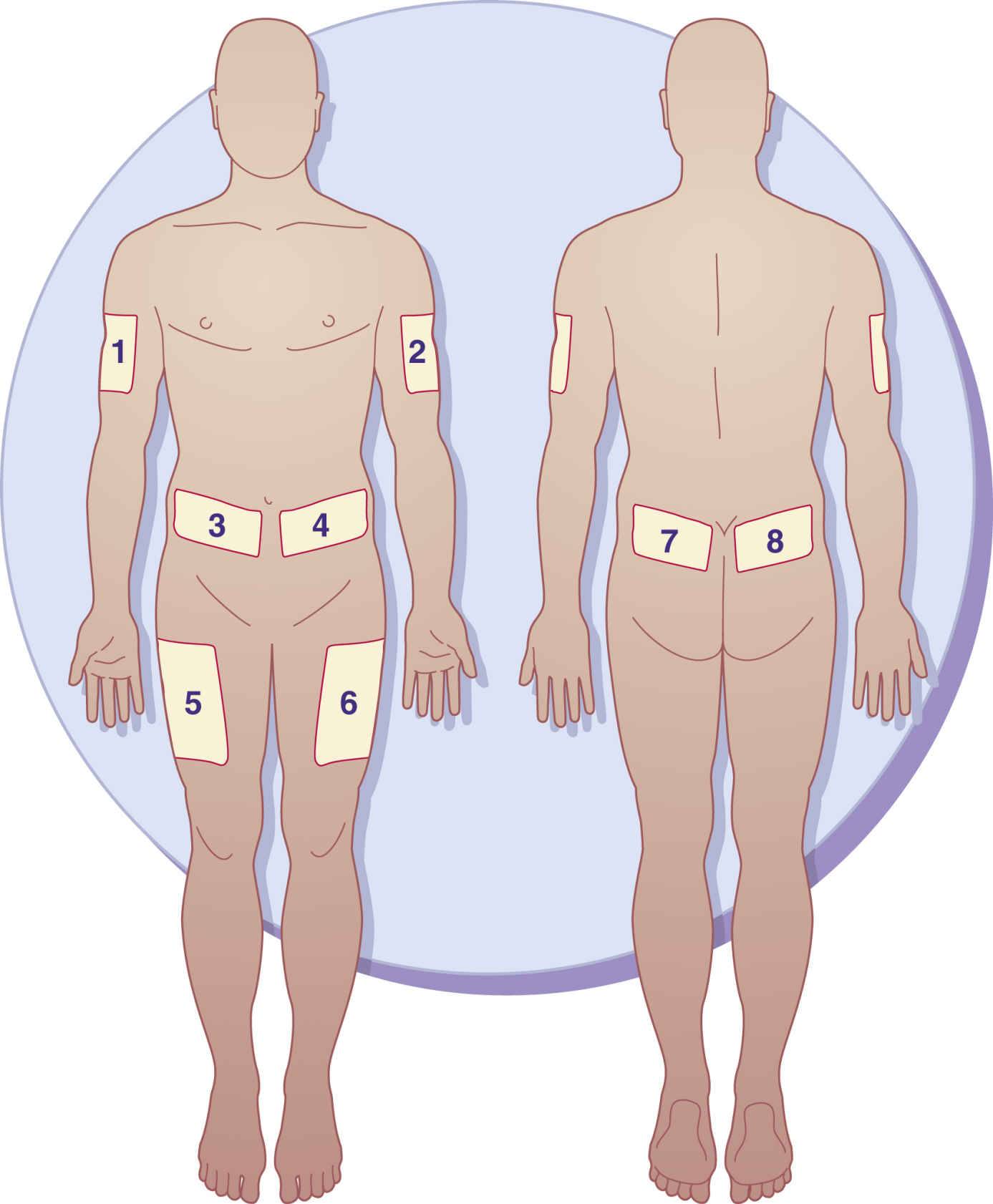
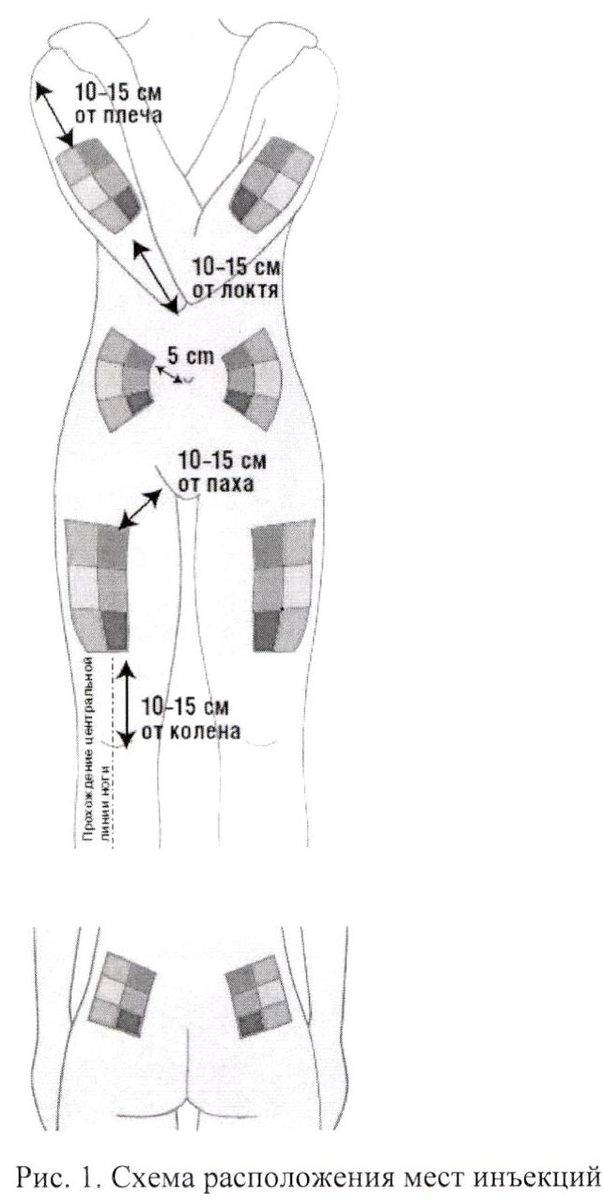
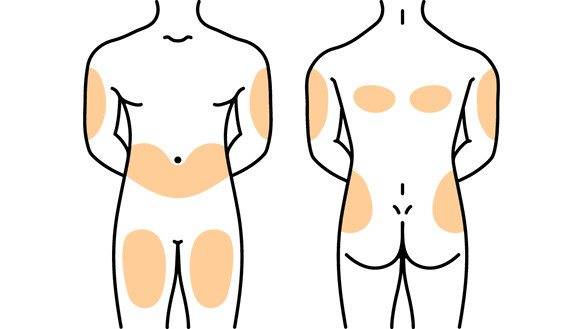
Места для введения внутрикожных инъекций
Участки тела, подходящие для инъекций:
- подлопаточная область;
- наружная или передняя часть бедра;
- внешняя часть плеча;
- живот – боковая поверхность.
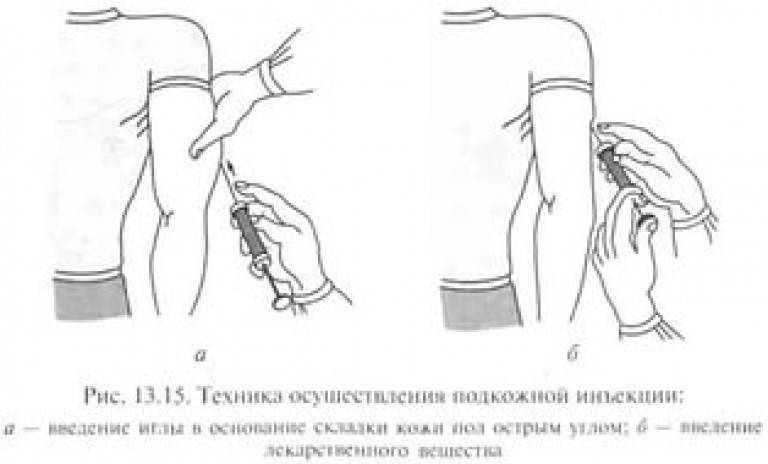
Выбор этих участков объясняется тем, что в них легко можно сделать кожную складку и под острым углом 45 градусов, ввести препарат тонкой иглой. Такая техника выполнения внутрикожной инъекции исключает повреждения сосудов и нервов.
В зависимости от выбранного участка для инъекций, пациент может находиться в положении лежа, стоя, или сидя.
Как делаются такие уколы
Точность и аккуратность введения – основное правило для внутрикожных инъекций. Толщина кожного покрова зависит от возраста пациента и примерно равна 1-3 см, иголка не должна проходить дальше этого слоя. В технике применяются очень тонкие иглы и шприцы что очень неудобно. Прививки выполняются в поликлиниках обученным персоналом.
Что нужно для инъекции?
- Маленький одноразовый шприц, объемом 1-2 мл;
- Игла, длина которой составляет 15-20 мм;
- Ватный тампон для дезинфекции;
- 70%-ный спирт;
- Одноразовые перчатки;
- Раствор лекарственного средства.
Условия, в которых хранятся препараты, и их срок годности должны соблюдаться. Все необходимые инструменты стерильны, вскрывают герметическую упаковку только при пациенте.
Техника внутрикожной инъекции
- Необходимо проконсультировать пациента о ходе действий, он должен дать устное согласие.
- Помыть руки с дезраствором, надеть резиновые перчатки.
- Проверить еще раз пригодность вакцины по срокам и целостность упаковки шприца.
- Открыть стеклянную ампулу и набрать раствор в шприц, исключить наличие воздуха в нем.
- Место вакцинации протереть ватой, смоченной в спирте, на этом месте не должно быть шрамов, акне, родинок и т. п.
- Взять шприц, другой рукой приготовить кожу для укола.
- Аккуратно ввести иголку под углом 45 градусов, ее срез должен находиться почти параллельно с поверхностью кожи. Под кожей должен оказаться только срез иглы.
- Нажать немного пальцем на иглу, тем самым зафиксировав ее. Плавно ввести раствор.
- Убрать иголку.
- Обработать участок прививки, в соответствии с правилами дезинфекции.
Противопоказания
Инъекции под кожу противопоказаны при аллергии на препарат, плохом самочувствии пациента, при вирусных заболеваниях.
Осложнения после инъекции
На месте укола может образоваться уплотнение, покраснение и болезненность. Если нарушена инфекционная безопасность, могут возникнуть гнойные воспаления, сопровождающиеся болью. При попадании воздуха в шприц может возникнуть воздушная эмболия, вызывающая удушение.
При правильно выполненной инъекции на коже остается небольшой пузырь, который исчезает за несколько часов, в отдельных случаях за несколько дней. Привитый участок нельзя мочить, чесать и подвергать другому воздействию. Нужно помнить, что процедура внутрикожных инъекций сложна и требует правильной техники выполнения. Не следует доверять это неквалифицированным врачам.
«Писчая» судорога
Болезненный спазм пальцев кисти появляется после долгого печатания или письма. Часто «писчая» судорога – спутница шейного остеохондроза, нейроциркуляторной дистонии и стрессов. При попытках продолжить работу после судороги кисть слабеет и дрожит. Обязательно нужны физиотерапия с расслабляющими ванночками, гимнастикой, психотерапией.
Если укол неправильно сделан
В том случае, если технология введения лекарства была нарушена, могут возникнуть осложнения разной степени:
- гематома (при попадании иглы в мелкий кровеносный сосуд, кровь попадает под кожу и образуется синяк. Лечения он не требует и через какое-то время исчезает сам. Можно воспользоваться средствами, типа «Бадяга»);
- уплотнение (инфильтрат) – скопление жидкого лекарства в подкожном слое. Чаще всего возникает при быстром введении или при попадании внутримышечной инъекции в жировую клетчатку. Как правило, инфильтраты безболезненны, рассасываются сами по себе. Если не доставляют дискомфорта и не вызывают боль, то дополнительных мер принимать не нужно. В этом случае место для уколов нужно выбрать другое. Чтобы ускорить рассасывание шишки после укола, на это место можно прикладывать спиртовой компресс, делать йодную сетку, народная медицина рекомендует прикладывать капустный лист, прикрывая его сверху полиэтиленовой пленкой;
- абсцесс – воспалительный процесс, возникающий при инфицировании места укола. Начинается покраснением, припухлостью, возможна пульсирующая боль, может повышаться температура тела. При возникновении неприятных тревожных симптомов лучше обратиться к специалисту, поскольку, запущенный абсцесс придется вскрывать хирургическим путем;
- сильная боль, нарушения движений, временный паралич возникает при попадании иглы в нерв (например, седалищный). В этом случае необходимо обратиться за консультацией к неврологу.
Возможные осложнения подкожной инъекции
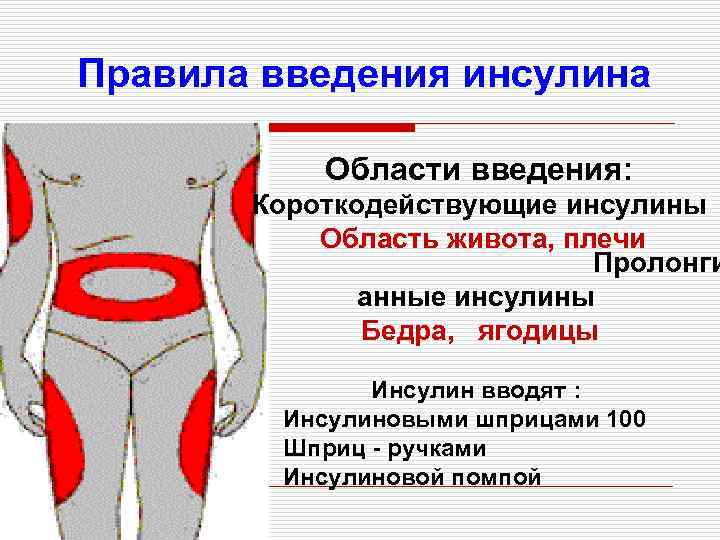
Наиболее частым осложнением подкожной инъекции является образование инфильтратов в месте инъекции. Обычно инфильтраты образуются при введении препарата в место уплотнения или отека, образовавшийся после предыдущих подкожных инъекций. Инфильтраты также могут образовываться при введении масляных растворов, не подогревались до оптимальной температуры, а также при превышении максимального объема подкожной инъекции (не более 5 мл одномоментно). При появлении инфильтратов рекомендуется наложить на место образования инфильтрата зигиваючий полуспиртовые компресс или гепаринов мазь, нанести на пораженный участок йодную сетку, провести физиотерапевтические процедуры.
Одним из осложнений, которые возникают при нарушении техники введения препарата, является образование абсцессов и флегмон. Эти осложнения чаще всего возникают на фоне неправильно пролеченных постинъекционный инфильтратов, либо при нарушении при проведении инъекции правил асептики и антисептики. Лечение таких абсцессов или флегмон проводится врачом-хирургом. При нарушении правил асептики и антисептики при проведении инъекций имовине заражения больных или медработников возбудителями инфекционных заболеваний, передающихся через кровь, а также возникновения септической реакции вследствие бактериального инфицирования крови.
При проведении инъекции тупой или деформированной иглой вероятно образование подкожных кровоизлияний. При возникновении кровотечения при проведении подкожной инъекции рекомендуется к месту инъекции приложить ватный тампон, смоченный спиртом, а позже — полуспиртовые компресс.
При неправильном выборе места инъекции при подкожном введении препаратов может наблюдаться повреждения нервных стволов, которое чаще всего наблюдается в результате химического поражения нервного ствола, когда близко от нерва создается депо лекарственного препарата. Это осложнение может привести к образованию парезов и параличей. Лечение данного осложнения проводится врачом в зависимости от симптомов и тяжести данного поражения.
При подкожном введении инсулина (чаще при длительном введении препарата в одно и то же место) может участок липодистрофии (участок рассасывания подкожной жировой клетчатки). Профилактикой данного осложнения является чередование мест инъекций инсулина и введение инсулина, который имеет комнатную температуру, лечение заключается во введении в участках липодистрофии по 4-8 ЕД суинсулин.
При ошибочном введении под кожу гипертонического раствора (10% раствора хлорида натрия или хлорида кальция) или других местно раздражающих веществ, может наблюдаться некроз тканей. При появлении данного осложнения рекомендуется обколоть пораженный участок раствором адреналина, 0,9% раствором хлорида натрия и раствором новокаина. После обкалывание места инъекции накладывается давящая сухая повязка и холод, а позже (через 2-3 суток) прикладывается грелка.
При использовании иглы для инъекций с дефектом, при чрезмерно глубоком введении иглы в подкожную клетчатку, а также при нарушении техники введения препарата может наблюдаться поломка иглы. При данном осложнении необходимо постараться самостоятельно получить обломок иглы из тканей, а при неудачной попытке обломок удаляется хирургическим способом.
Очень тяжелым осложнением подкожной инъекции является медикаментозная эмболия. Это осложнение возникает редко, и связано с нарушением техники проведения инъекции, и возникает в тех случаях, когда медработник при проведении подкожной инъекции масляного раствора лекарственного препарата или суспензии не проверит положения иглы и возможность попадания данного лекарственного препарата в сосуд. Это осложнение может проявляться приступами одышки, появлением цианоза, и часто заканчивается смертью больных. Лечение в таких случаях симптоматическое.
Кистозная перестройка костной ткани
Такая патология, как кистовидная перестройка, характеризуется образованием косных наростов в структуре сочленяющих элементов суставов. Основная первопричина болезненного состояния не установлена. Часто отмечается при систематическом травмировании сустава. Иногда развивается как сопутствующая патология при нарушении компенсационных процессов вследствие некрозного поражения тканей.
Внутрикожная инъекция: описание процедуры, техника выполнения, возможные осложнения
Всем известная реакция Манту это и есть внутрикожная инъекция. Лекарственное средство вводится в верхние слои кожи, можно сказать, что просто под кожу.
Практически всегда такие инъекции проводятся для диагностики, для проверки наличия аллергических реакций и иммунитета. Препарат, который вводят в тело человека содержит в себе анатоксин бактерии и штамм вируса.
Также такие уколы применяются в косметологических целях и для обезболивания. Манипуляции проводит только врач, но порядок действий лучше знать заранее.
Что такое внутрикожные инъекции?
Метод введения лекарства, попадающего в подкожную клетчатку человека через шприц, называется подкожной инъекцией. В результате раствор всасывается в сосуды клеток кожи и поступает в кровоток, оно не вызывает раздражающих реакций. Действовать препарат начинает значительно позже, чем при внутримышечном или внутривенном введении.
Область применения внутрикожных инъекций
Инъекции применяются в следующих областях:
- Диагностические цели: в организм попадает возбудитель болезни или аллергии и выявляет его реакцию. Препарат вводится в небольшом количестве, поэтому абсолютно безопасен для человека. Через некоторое время реакцию измеряют и оценивают результат.
- Местное обезболивающее – процедура, помогающая снизить чувствительность кожи при помощи анестетика. Для этого на небольшом участке тела делается сразу несколько инъекций. Обычно такие инъекции делаются в косметологических процедурах, пластических операциях. Ход действий всегда одинаковый.
- В косметологии инъекции применяются для проведения омолаживающих процедур и процедур по изменению внешности. Действия могут отличаться, это зависит от проводимого мероприятия.
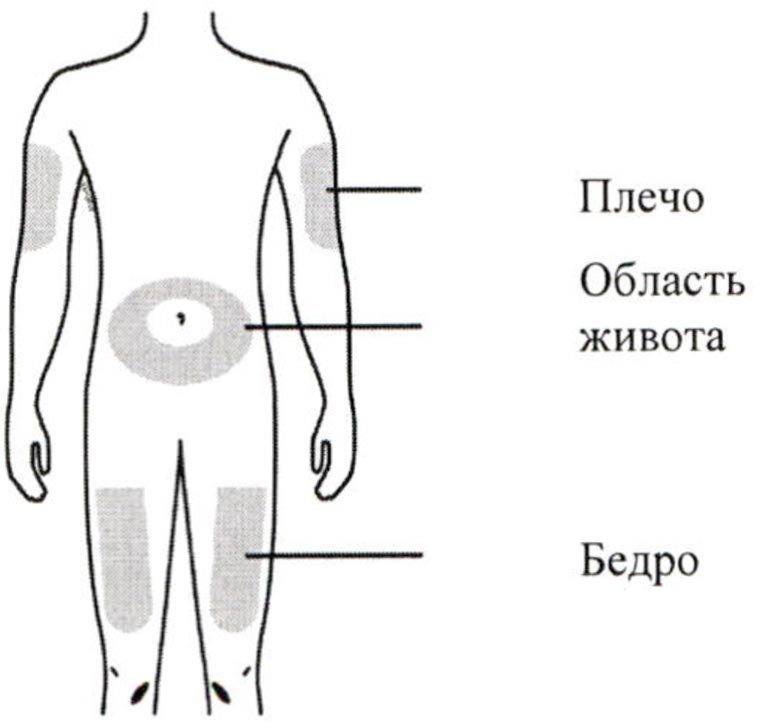
Места для введения внутрикожных инъекций
Участки тела, подходящие для инъекций:
- подлопаточная область;
- наружная или передняя часть бедра;
- внешняя часть плеча;
- живот – боковая поверхность.
Выбор этих участков объясняется тем, что в них легко можно сделать кожную складку и под острым углом 45 градусов, ввести препарат тонкой иглой. Такая техника выполнения внутрикожной инъекции исключает повреждения сосудов и нервов.
В зависимости от выбранного участка для инъекций, пациент может находиться в положении лежа, стоя, или сидя.
Как делаются такие уколы
Точность и аккуратность введения – основное правило для внутрикожных инъекций. Толщина кожного покрова зависит от возраста пациента и примерно равна 1-3 см, иголка не должна проходить дальше этого слоя. В технике применяются очень тонкие иглы и шприцы что очень неудобно. Прививки выполняются в поликлиниках обученным персоналом.
Что нужно для инъекции?:
- Маленький одноразовый шприц, объемом 1-2 мл;
- Игла, длина которой составляет 15-20 мм;
- Ватный тампон для дезинфекции;
- 70%-ный спирт;
- Одноразовые перчатки;
- Раствор лекарственного средства.
Условия, в которых хранятся препараты, и их срок годности должны соблюдаться. Все необходимые инструменты стерильны, вскрывают герметическую упаковку только при пациенте.
Техника внутрикожной инъекции:
- Необходимо проконсультировать пациента о ходе действий, он должен дать устное согласие.
- Помыть руки с дезраствором, надеть резиновые перчатки.
- Проверить еще раз пригодность вакцины по срокам и целостность упаковки шприца.
- Открыть стеклянную ампулу и набрать раствор в шприц, исключить наличие воздуха в нем.
- Место вакцинации протереть ватой, смоченной в спирте, на этом месте не должно быть шрамов, акне, родинок и т. п.
- Взять шприц, другой рукой приготовить кожу для укола.
- Аккуратно ввести иголку под углом 45 градусов, ее срез должен находиться почти параллельно с поверхностью кожи. Под кожей должен оказаться только срез иглы.
- Нажать немного пальцем на иглу, тем самым зафиксировав ее. Плавно ввести раствор.
- Убрать иголку.
- Обработать участок прививки, в соответствии с правилами дезинфекции.
Противопоказания
Инъекции под кожу противопоказаны при аллергии на препарат, плохом самочувствии пациента, при вирусных заболеваниях.
Осложнения после инъекции
На месте укола может образоваться уплотнение, покраснение и болезненность. Если нарушена инфекционная безопасность, могут возникнуть гнойные воспаления, сопровождающиеся болью. При попадании воздуха в шприц может возникнуть воздушная эмболия, вызывающая удушение.
При правильно выполненной инъекции на коже остается небольшой пузырь, который исчезает за несколько часов, в отдельных случаях за несколько дней. Привитый участок нельзя мочить, чесать и подвергать другому воздействию.
Нужно помнить, что процедура внутрикожных инъекций сложна и требует правильной техники выполнения. Не следует доверять это неквалифицированным врачам.
Эфирные масла-афродизиаки
Как правильно делать — инструкция
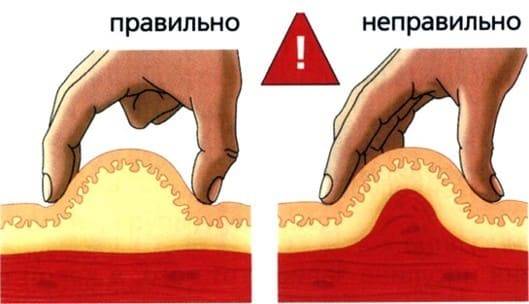
Перед введением область предполагаемого введения необходимо осмотреть на целостность. Противопоказано ставить укол в область с видимыми кожными повреждениями, особенно гнойничкового характера. Зону следует пропальпировать на наличие бугорков, уплотнений. Кожа должна хорошо собираться, не вызывая болезненных ощущений. Перед введением кожу собирают в складку и вводят препарат. Такая манипуляция помогает безопасно ввести лекарственное средство детям, взрослым и пациентам с истощением.
Что пригодится для укола
Для упорядочения процедуры все необходимое должно быть под рукой. Также, должно быть оборудовано место для лечения. При необходимости многократного впрыскивания подойдет отдельная комната или угол для введения укола. Постановка укола требует подготовки места, рабочей зоны и места введения на человеческом теле. Для проведения процедуры потребуются следующие предметы:
-
лекарственный раствор или сухое вещество в ампуле;
-
трехкомпонентный шприц объемом от 2,5 до 5 мл (согласно дозировке препарата);
-
ватные шарики, смоченные в спиртовом растворе;
-
ампулы с физраствором и другим растворителем (при необходимости введения порошка).
Перед уколом следует проверить целостность упаковки препарата, а также легкость вскрытия резервуара. Это позволит избежать непредвиденных факторов при постановке укола, особенно, когда речь идет о маленьких детях.
Подготовка к процессу
Для подготовки следует воспользоваться следующим алгоритмом по шагам:
-
рабочее место должно быть чистым, атрибутика прикрыта чистым хлопковым полотенцем;
-
целостность ампулы не должна быть нарушена, соблюдены сроки годности и условия хранения лекарства;
-
перед введением ампулу следует встряхнуть (если в инструкции не указано иного);
-
кончик ампулы обрабатывается спиртом, подпиливается или ломается;
-
после набора лекарственного средства нудно выпустить лишний воздух из контейнера шприца.
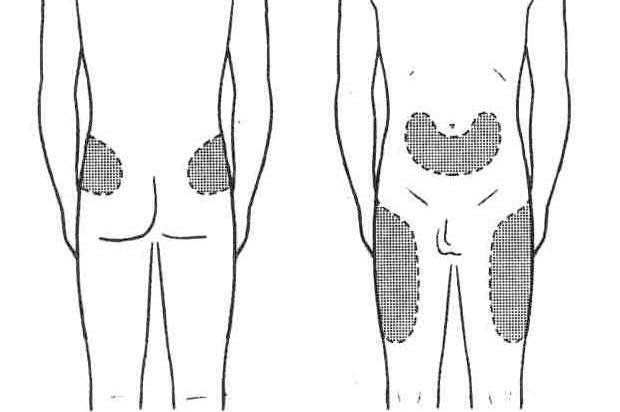
Пациент должен находиться в лежачем положении, что снижает риски спонтанного сокращения мышц и перелома иглы. Расслабленность снижает болевые ощущения, риски травматизации и неприятных последствий после введения.
Введение препарата
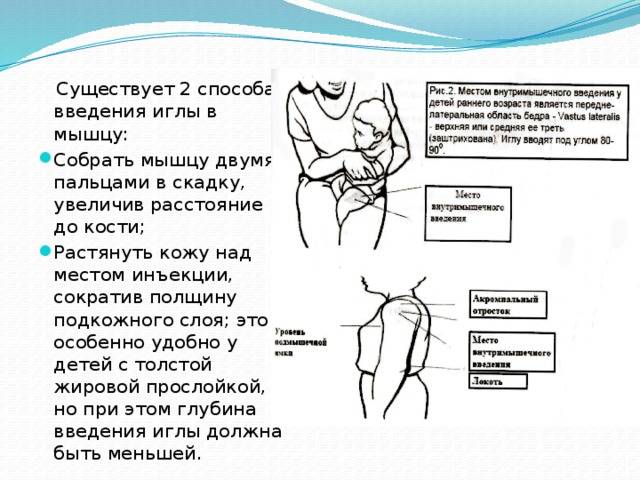
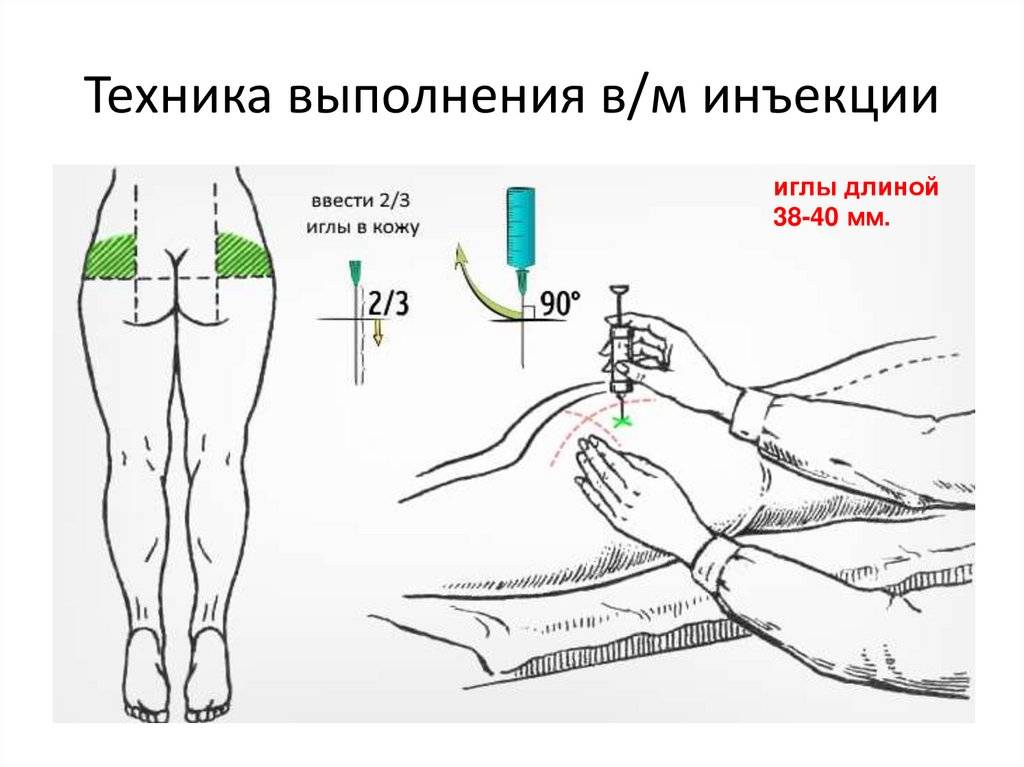
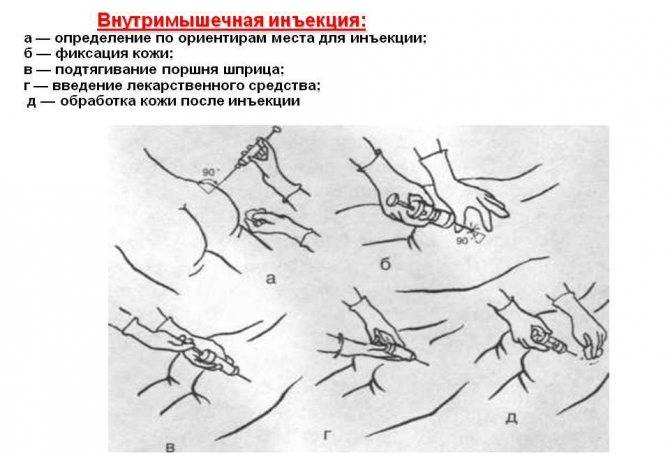
После выбора места, зону освобождают от одежды, пальпируют и обрабатывают антисептиком. При введении в ягодичную область необходимо прижать левую руку к ягодице так, чтобы зона предполагаемого введения оказалась между указательным и большим пальцем. Это позволяет зафиксировать кожу. Левой же рукой немного натягивают кожу в месте введения. Укол производится резкими уверенными движениями с небольшим замахом. Для безболезненного введения игла должна войти на 3/4 длины.
Оптимальная длина иглы для внутримышечного введения не более 4 см. Вонзать иглу можно под небольшим углом или вертикально. Защитный колпачок с иглы снимается непосредственно перед уколом.
После вонзания левой рукой перехватывают шприц для его надежной фиксации, а правой надавливают на поршень и постепенно вводят лекарство. При слишком быстром впрыскивании может образоваться шишка. После окончания к области введения прикладывается проспиртованная вата, после чего вынимается игла. Место инъекции следует помассировать проспиртованным ватным шариком, чтобы исключить образование уплотнения. Это же позволит исключить риск инфицирования.
Если укол делается ребенку, то лучше приготовить небольшой шприц с маленькой и тонкой иглой. До ведения кожу рекомендуется захватить в складочку вместе с мышцей. Перед тем, как делать укол себе, следует потренироваться перед зеркалом для выбора оптимальной позы.
Польза от инъекций в живот
Инъекции, которые назначают беременным, направлены на разжижение крови. При беременности кровь становится гуще. Для примера, представьте парез на пальце. Сначала из ранки течет жидкая кровь, затем она густеет и в итоге останавливается. В сосудах организма сбалансированы две системы, свертываемость и наоборот разжижение крови. При стрессовых ситуациях баланс может нарушиться и произойдет закупорка сосудов.
Во время беременности на организм женщины нагрузка увеличивается в несколько раз. Кровь может стать гуще, а это чревато уменьшением потока питательных веществ и кислорода к плоду. Наступает голодание и беременность может замереть или случится выкидыш.
Подготовка к процедуре
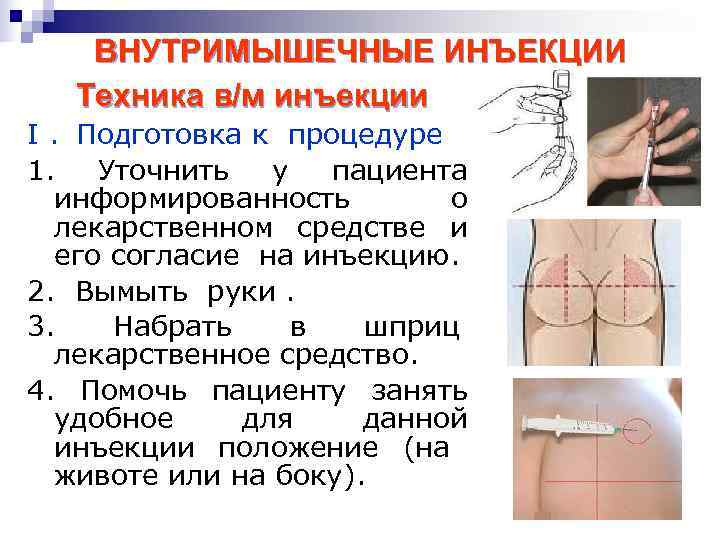
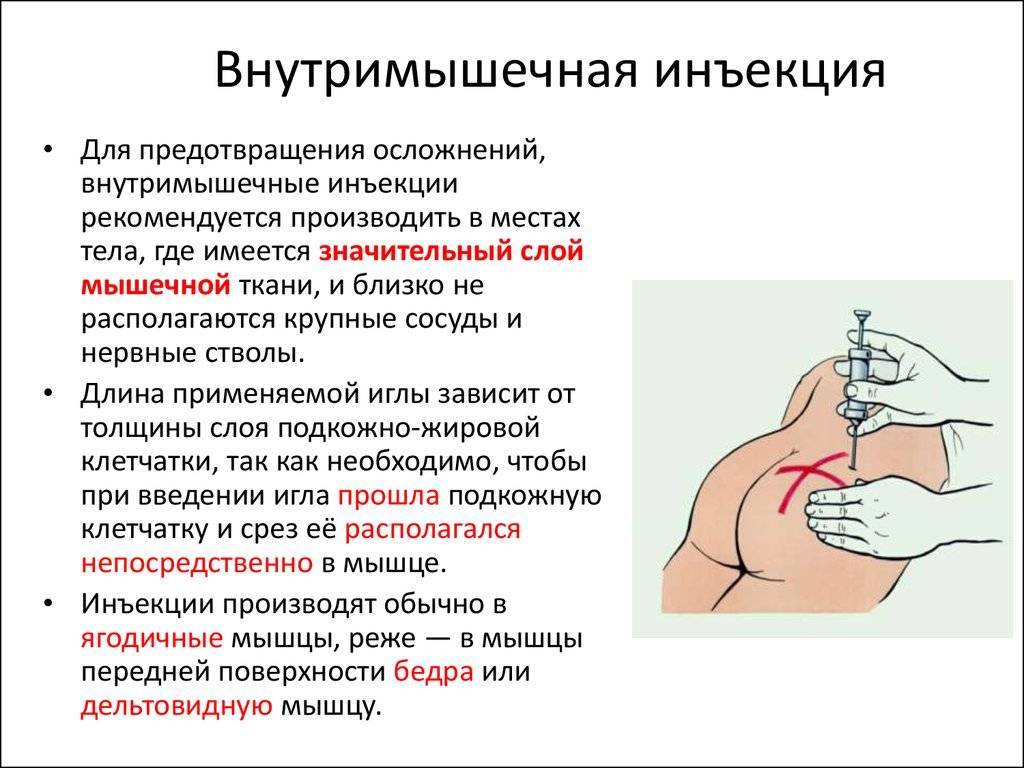
В соответствии с современными требованиями, перед проведением внутримышечной инъекции медицинская сестра должна:
- Пригласить пациента в процедурную или подойти к нему в палату, представиться самой, идентифицировать пациента и проинформировать его о цели и ходе предстоящей процедуры, подчеркнуть, что все делается по назначению лечащего врача
- Убедиться в наличии у пациента информированного согласия на внутримышечное введение лекарственного средства с отметкой о переносимости вводимого препарата. При отсутствии документации уточнить ход дальнейших действий у врача.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и нестерильные перчатки.
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствии внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с достаточной длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
- Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства, встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства, ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона, перевернуть флакон вверх донышком, набрать раствор в шприц.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- Предложить пациенту занять удобное положение лежа на кушетке.
- Выбрать место инъекции, осмотреть и пропальпировать его на наличие признаков воспаления и инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
«Такие дети – это крест, но нести его возможно»
Ответы родителей отчаявшемуся отцу ребенка-инвалида.
Можно ли есть папайю при панкреатите: польза и вред фрукта?
Внутрикожные инъекции, как делать
При внутрикожной инъекции тонкой иглой делают инъекцию в толщу кожи под острым углом на небольшую глубину. При правильной постановке иглы после введения раствора образуется небольшое округлое возвышение, схожее на лимонную корку.
Набрав раствор, шприц держат иглой кверху, и неспешно выдвигая поршень, выталкивают из него воздух и часть раствора так, чтобы в нем не осталось пузырьков воздуха.
Наиболее распространенные риски во время инъекции:
- Попадание инфекции в организм, вызывая инфекции локализованные или генерализованные.
- Введение лекарственного средства для подкожную жировую ткань при выполнении внутримышечного (предотвращено за счет использования длинных игл).
- Введение воздуха в кровь путем внутривенной инъекции, в результате чего воздушной эмболии .
- Повреждение седалищного нерва во время внутримышечной инъекции в ягодицу.
Участок кожи, намеченный для внутрикожной инъекции, тщательно протирают ватой, смоченной спиртом или йодом.
Место прокола кожи после любого вида инъекций обрабатывают раствором йода или же на 2-3 минуты закрывают смоченной в спирте ватой.
Жидкие лекарственные растворы насасывают в шприц из стеклянной ампулы или флакона через иглу, а масляные растворы без иглы.
Внутрикожные пробы проводят, выполняя диагностические пробы:
- на туберкулез — с туберкулином;
- на бруцеллез — с бруцеллином;
- на туляремию — с тулярином;
- с лекарственным препаратом — для определения аллергических реакций.
После введения препарата образуется папула — белесоватое возвышение кожи.
Предупредить пациента, чтобы на место инъекции не попала вода в течение 48 — 72 часов.