Немного об эпидуральной анестезии
Эпидуральный наркоз – это способ местного обезболивания, который применяется при родовспоможении. Врач-анестезиолог вводит медикамент в эпидуральное пространство позвоночника через катетер. Когда лекарство начинает действовать, то роженица перестает ощущать нижнюю часть тела. Женщина не может шевелить ногами, не чувствует боли и прикосновений.
Однако несомненным плюсом являет то, что будущая мама прекрасно осознает и видит все, что происходит вокруг. Это дает ей возможность общаться со своим лечащим доктором или, например, мужем, если ему позволили присутствовать во время искусственного родоразрешения.
Медикаментозная терапия
Для медикаментозного лечения при подагре в период обострения применяются различные группы лекарственных средств. Выбирают подходящий препарат исходя из нескольких факторов:
- риска развития побочных эффектов;
- состояния почек;
- наличия язв в желудочно-кишечном тракте (в прошлом).
Крайне необходимо раннее начало лечения, оно позволит ускорить выздоровление и предотвратить развитие интенсивного болевого синдрома.
Чаще всего для этих целей используют нестероидные противовоспалительные средства (НПВС), колхицин или кортикостероиды.
Нестероидные противовоспалительные средства
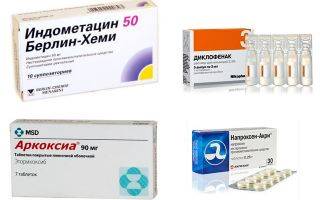
НПВС назначают большинству пациентов с обострением подагры, если у них нет противопоказаний к их применению. Эти средства эффективно облегчают боль и уменьшают воспаление во время приступа. Чаще всего применяются индометацин, напроксен, диклофенак и эторикоксиб.
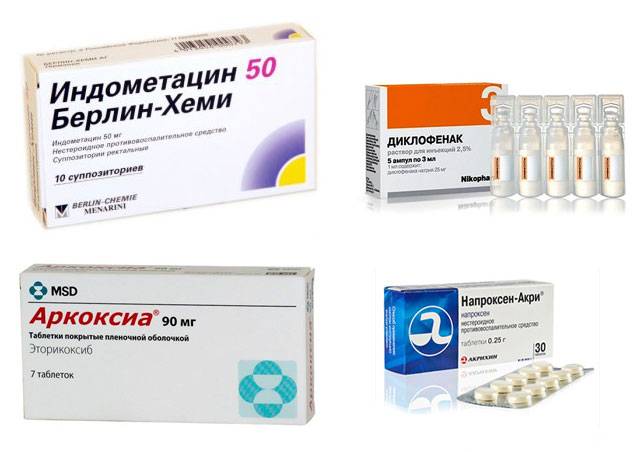 Наиболее распространенные при подагре нестероидные противовоспалительные средства
Наиболее распространенные при подагре нестероидные противовоспалительные средства
Если при предыдущих обострениях лечащий врач назначил пациенту один из этих препаратов, то в случае возникновения нового приступа его нужно принять сразу же после появления первых признаков болезни.
Прием НПВС следует заканчивать через 1–2 дня после исчезновения симптомов обострения.
Для лечения подагры нельзя применять аспирин, хотя это лекарство также принадлежит к группе НПВС. Дело в том, что аспирин может повышать уровни мочевой кислоты, а также потенциально усиливает и продляет приступ заболевания.
Если у вас обострение подагры, то противопоказаниями к применению НПВС являются:
- Заболевания почек и печени.
- Проблемы с кровоточивостью.
- Прием антикоагулянтов (препаратов, ухудшающих сворачиваемость крови).
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Чтобы вылечить больного в острый период, НПВС можно вводить внутримышечно с помощью уколов, принимать внутрь в виде таблеток, наносить крем или мазь на кожу над больным суставом.
Применение НПВС в виде геля, крема или позволяет уменьшить частоту развития и тяжесть побочных эффектов этой группы лекарственных средств.
Самые серьезные и известные осложнения от НПВС – проблемы с желудочно-кишечным трактом.
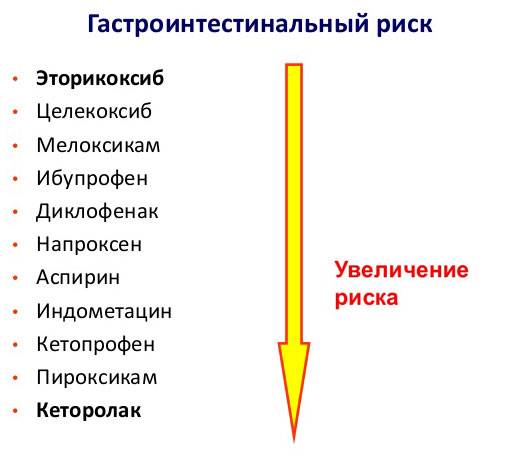 Риск поражения желудочно-кишечного тракта препаратами НПВП
Риск поражения желудочно-кишечного тракта препаратами НПВП
Иногда для уменьшения риска развития этих побочных эффектов врачи при применении НПВС назначают пациентам ингибиторы протонной помпы (омепразол, пантопразол, рабепразол) – препараты, снижающие кислотность в желудке.
Колхицин
Колхицин используют при обострении подагры в случае наличия противопоказаний к применению НПВС или их неэффективности. Лекарство также уменьшает боль и отек, возникающие во время приступа.
Для достижения максимальной эффективности лечения колхицин следует принять в первые 36 часов от момента появления симптомов обострения.
Препарат:
- не повышает риск образования язв в желудочно-кишечном тракте;
- при одновременном применении с антикоагулянтами не влияет на их действие: тромбы не образуются;
- не нарушает функции почек (при использовании в правильных дозах).
Однако в случае применения высоких доз колхицина могут появляться другие серьезные побочные эффекты: диарея, тошнота, рвота и спазмы в животе.
От применения этого препарата следует отказаться людям с:
- тяжелой почечной или печеночной недостаточностью;
- перекрытием желчевыводящих путей;
- неспособностью переносить диарею.
При подагре колхицин принимается только внутрь в виде таблеток.
Кортикостероиды
 Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Иногда в тяжелых случаях обострения подагры врачи назначают кортикостероиды, если другие препараты (НПВС и колхицин) оказались неэффективными или противопоказанными. Эти препараты обладают сильным противовоспалительным действием.
Короткий курс кортикостероидов часто помогает облегчить боль при обострении подагры, но их длительное использование в высоких дозах может сделать состояние хуже и вызывать серьезные побочные эффекты, включая:
- Увеличение веса.
- Ослабление прочности костей (остеопороз).
- Повышенную кровоточивость.
- Мышечную слабость.
Врачи чаще всего при подагре назначают принимать кортикостероиды внутрь в виде таблеток. Однако иногда для быстрого облегчения страданий возможно введение этих препаратов внутримышечно, внутривенно или внутрисуставно.
Новейшие данные о лечении подагры
По последним данным, к подагре сильнее всего предрасполагает ожирение, вызванное неумеренным потреблением жирной пищи животного происхождения. В группе риска любители сосисок, сарделек, бекона и гамбургеров. Именно избыток белков влечет за собой избыток мочевой кислоты, а лишний вес создает повышенную нагрузку на суставы и, тем самым, ускоряет развитие воспалительного процесса.
Американскими учеными установлена также прямая связь между дефицитом кальция и аскорбиновой кислоты и развитием подагры. С возрастом этих важнейших для организма веществ начинает не хватать даже тем людям, которые ведут здоровый образ жизни и не жалуются на лишний вес. Поэтому после сорока лет необходимо ежегодно обследоваться и принимать назначенные врачом поливитамины.
Недавно был разработан новый препарат, подавляющий синтез мочевой кислоты – Бензобромарон. Сейчас идут активные клинические испытания этого лекарства, а в некоторых западных странах его уже разрешили и поставили на поток. Но прежде чем новинка обоснуется на отечественном фармацевтическом рынке, вероятно, еще пройдет немало времени.
Известно также об экспериментальных разработках новых негормональных противовоспалительных препаратов, воздействующих непосредственно на белок интерлейкин, провоцирующий подагрическое воспаление суставов и тканей. Но точные сроки появления этих медикаментов в свободной продаже назвать сложно.
Обострение
Обострение — самая частая причина, когда люди начинают заниматься лечением. Чтобы обострение не мучило больного, врачи обычно прописывают постельный режим. И народные средства могут оказать пользу, если все делать правильно. На боль при подагре в основном не могут оказать влияние обезболивающие препараты. Нужно бороться в первую очередь непосредственно с воспалением. Современные лекарства не содержат стероидов и практически безопасны для организма.
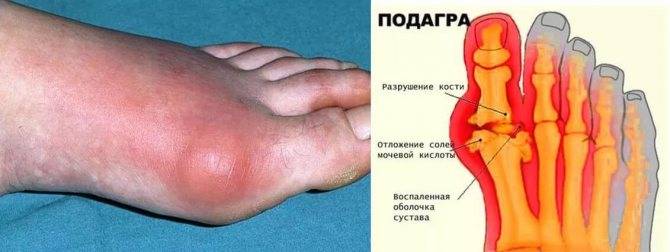
Если рука или нога повреждены данной болезнью, то их следует положить на небольшое возвышение. При невыносимой боли можно приложить что-то холодное. Во время рецидива можно использовать мазь Вишневского. Врачи при подагре зачастую прописывают специальную диету. Рацион предпочтительно должен состоять из круп, бульонов, а также напитков, в которых содержится щелочь. К таким напиткам относится овсяный отвар, молоко, кисель, минеральная вода. В день необходимо пить достаточное количество воды, которая позволит вывести отложения уратов.
Средства для приема внутрь
На какие показатели нужно обратить внимание при сдаче анализов
Если у пациента есть подозрения на развитие подагры, ему нужно обратиться за врачебной помощью. При этом очень хорошо, если он понимает, что впереди ждет череда заборов биологических материалов на исследования.
Явный симптом прогрессирования болезни, которая вызвала деформацию
Рекомендуем также к изучению по теме данного материала:
Общий анализ крови
Если болезнь находится в стадии зарождения, то результаты этого анализа не будут информативными. Когда начинается обострение, в организме развивается воспалительный процесс. На этом фоне отмечается увеличение числа лейкоцитов, а сама формула сдвигается влево. Такое поведение указывает на большое количество еще не созревших палочек. В это же время уже созревшие палочки перемещаются в центр воспаления и там разрушаются.
При воспалении зрелые лейкоциты устремляются в очаг болезни
Кроме этого, отмечается повышение СОЭ при подагре.
Важно! Остальные показатели в учет не берутся, что обусловлено их малой значимостью. Исключением является только наличие тяжелой сопутствующей патологии
Сдача крови на биохимию
Представленный лабораторный метод исследования при диагностике заболевания дает самую ценную информацию о состоянии пациента. Благодаря ему врач может четко установить, повышен ли уровень мочевой кислоты.
При подагре показатели анализа крови имеют такие особенности:
- Содержание белка острой фазы превышает допустимые предельные нормы.
- У четверти пациентов отмечается скачок показателей сахара.
- Если прогрессирует патология на фоне почечной дисфункции, повышается уровень креатинина.
- Липиды и липопротеины превышают допустимую норму.
- Увеличиваются показатели кальция.
| Показатели | Норма | ||||
| Дети до 1 мес. | Дети ДО 1 год. | Дети 1-14 лет | Мужчины | Женщины | |
| Общий белок, г/л | 48- 68 | 56- 73 | 63- 82 | 64-83 | |
| Альбумины, г/л | 35- 44 | 35- 49 | 36- 55 | 33-50 | |
| С-реактиБный белок (СРБ), мг/л | отрицательный | ДО 0,5 | |||
| Аланинаминотрансфераза (АлАт), ед/л | 13- 45 | 10- 40 | 10- 40 | до 44 | до 31 |
| Аспартатаминотрасфераза (АсАт), ед/л | 25- 75 | 25- 75 | 16- 61 | 10-40 | |
| Альфа-амилаза, ед/л | до 120 | до 100 | |||
| Фосфатаза щелочная, ед/л | до 150 | до 640 | до 268 | до 239 | |
| Холестерин, ммоль/л | 1,5- 3,0 | 1,7- 4,9 | 3,8- 6,4 | 3,0-6,0 | 3,0-6,0 |
| Холестерин липопротеинов низкой плотности, ммоль/л | 1,6-3,5 | 2,1-4,7 | 1,91-4,5 | ||
| Холестерин липопротеинов бысокой плотности, ммоль/л | 0,9-1,9 | 0,7-1,83 | 0,9-2,2 | ||
| Глюкоза, ммоль/л | 1,7- 4,6 | 3,4-6,1 | 3,8-5,82 | ||
| Фруктозамин, мкмоль/л | 204-284 | ||||
| Билирубин общий, мкмоль/л | 17- 67 | 3,5-20,7 | 3,41-17,0 | ||
| Билирубин прямой, мкмоль/л | 4,3- 12,7 | 0,82-3,3 | 0-3,41 | ||
| Креатинин, мкмоль/л | 35-110 | 63-115 | 54-97 | ||
| Мочевая кислота, мкмоль/л | 0,15- 0,28 | 0,13- 0,21 | 0,16- 0,41 | 210-319 | 146-349 |
| Мочевина, ммоль/л | 2,5- 4,4 | 3,4- 5,8 | 4,4- 7,3 | 2,39-6,39 | |
| Железо, мкмоль/л | 9,7- 33,1 | 6.4- 15,0 | 9,4- 32,0 | 11,59-30,4 | 8,8-30,4 |
| Калий, ммоль/л | 4,6- 6,5 | 4,1- 5:6 | 3,7-5,1 й | 3,4-5,5 | |
| Кальций иониз., ммоль/л | 0,94- 1,16 | 1,04-1,27 | 2,14-2,5 | ||
| Натрий, ммоль/л | 136- 155 | 133- 141 | 132- 157 | 136-145 | |
| Магний, ммоль/л | 0,67- 0,95 | 0,7-1,3 | 0,67-1,04 | ||
| Фосфор, ммоль, л | 1,87- 2,7 | 1,3- 2,4 | 1.0- 1,7 | 0,88-1,44 | |
| ФолиеЕая кислота, нг/мл | 3-17 | 3,1-17,1 | |||
| Витамин В12, нг/мл | 160-1300 | 181-900 |
Таблица: Биохимические показатели крови у здорового человека, в соответствии с возрастом и полом.
Важно! Если специалист имеет подозрения на вторичную подагру, то есть появившуюся вследствие более сильного патологического процесса, тогда предпочтительно изучить еще такие показатели, как фибриноген, билирубин, печеночный фермент и протромбин. Повышение показателей указывает на сбой в работе разных внутренних органов
Стоит уделить отдельное внимание тому, как определить подагру путем определения мочевой кислоты в составе крови. При прогрессировании заболевания ее показатели всегда повышаются. Правильным подходом в назначении этого анализа считается, когда врач назначает его сдачу перед началом терапии (в целях уточнения диагноза) и в процессе лечения (для определения эффективности)
Правильным подходом в назначении этого анализа считается, когда врач назначает его сдачу перед началом терапии (в целях уточнения диагноза) и в процессе лечения (для определения эффективности).
Рекомендуем также к изучению по теме данного материала:
Общий анализ мочи
Метод диагностики эффективен при наличии сопутствующего поражения функции почек. Основным показателем развития подагры служит наличие кристаллизированных уратов в осадке биологического материала.
Также анализ мочи при подагре может показывать:
- что вместе с мочой выделяются частички альбуминового белка, входящего в состав крови;
- в исследуемом материале имеются примеси крови;
- в моче был обнаружен цилиндрический эпителий.
Важно! Если был выявлен один или нескольких показателей, можно смело утверждать, что в почках имеются камни
МФУ цены
Материнские платы цены
Лечение острого приступа
Как и чем лечить подагру ? Острый подагрический артрит подразумевает прием противовоспалительных препаратов. Обычно назначают колхицин — по 1 мг каждые 2 часа.
Лечение колхицином следует закончить, если:
- наступило облегчение;
- появились побочные реакции;
- отсутствует эффект после приема общей дозы 6 мг.
Колхицин помогает в первые 12 часов после начала приема у 75 % пациентов. Чем раньше принять препарат, тем вероятнее положительный эффект. Но средство вызывает сильные побочные реакции со стороны ЖКТ. Их отмечают 80 % больных. Это не страшно, если клиническое улучшение успело проявиться. Необходимо просто закончить прием препарата. В условии стационара могут вводить колхицин внутривенно. В этом случае побочные реакции практически исключаются. Со стороны медицинского персонала требуется аккуратное и медленное введение раствора колхицина, так как при проникновении в окружающие сосуд ткани он вызывает резкие болезненные ощущения и некроз.
Среди других противовоспалительных средств, эффективных при подагрическом артрите — фенилбутазон, напроксен, индометацин. Препараты назначают перорально или внутривенно.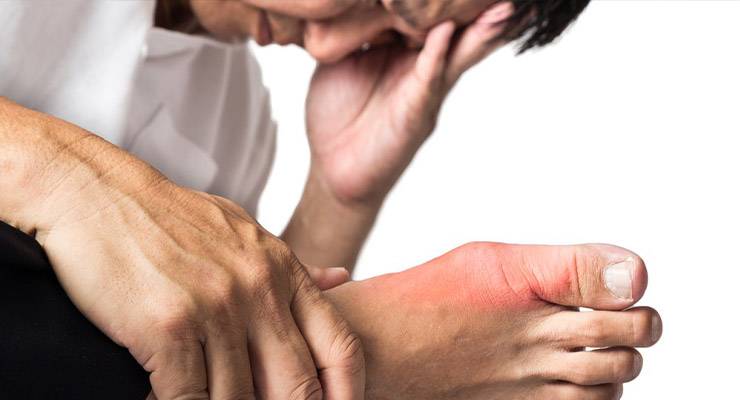
Медикаментозная терапия
Для медикаментозного лечения при подагре в период обострения применяются различные группы лекарственных средств. Выбирают подходящий препарат исходя из нескольких факторов:
- риска развития побочных эффектов;
- состояния почек;
- наличия язв в желудочно-кишечном тракте (в прошлом).
Крайне необходимо раннее начало лечения, оно позволит ускорить выздоровление и предотвратить развитие интенсивного болевого синдрома.
Чаще всего для этих целей используют нестероидные противовоспалительные средства (НПВС), колхицин или кортикостероиды.
Нестероидные противовоспалительные средства
НПВС назначают большинству пациентов с обострением подагры, если у них нет противопоказаний к их применению. Эти средства эффективно облегчают боль и уменьшают воспаление во время приступа. Чаще всего применяются индометацин, напроксен, диклофенак и эторикоксиб.
Наиболее распространенные при подагре нестероидные противовоспалительные средства
Если при предыдущих обострениях лечащий врач назначил пациенту один из этих препаратов, то в случае возникновения нового приступа его нужно принять сразу же после появления первых признаков болезни.
Прием НПВС следует заканчивать через 1–2 дня после исчезновения симптомов обострения.
Для лечения подагры нельзя применять аспирин, хотя это лекарство также принадлежит к группе НПВС. Дело в том, что аспирин может повышать уровни мочевой кислоты, а также потенциально усиливает и продляет приступ заболевания.
Если у вас обострение подагры, то противопоказаниями к применению НПВС являются:
- Заболевания почек и печени.
- Проблемы с кровоточивостью.
- Прием антикоагулянтов (препаратов, ухудшающих сворачиваемость крови).
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Чтобы вылечить больного в острый период, НПВС можно вводить внутримышечно с помощью уколов, принимать внутрь в виде таблеток, наносить крем или мазь на кожу над больным суставом.
Применение НПВС в виде геля, крема или позволяет уменьшить частоту развития и тяжесть побочных эффектов этой группы лекарственных средств.
Самые серьезные и известные осложнения от НПВС – проблемы с желудочно-кишечным трактом.
Риск поражения желудочно-кишечного тракта препаратами НПВП
Иногда для уменьшения риска развития этих побочных эффектов врачи при применении НПВС назначают пациентам ингибиторы протонной помпы (омепразол, пантопразол, рабепразол) – препараты, снижающие кислотность в желудке.
Колхицин
Колхицин используют при обострении подагры в случае наличия противопоказаний к применению НПВС или их неэффективности. Лекарство также уменьшает боль и отек, возникающие во время приступа.
Для достижения максимальной эффективности лечения колхицин следует принять в первые 36 часов от момента появления симптомов обострения.
Препарат:
- не повышает риск образования язв в желудочно-кишечном тракте;
- при одновременном применении с антикоагулянтами не влияет на их действие: тромбы не образуются;
- не нарушает функции почек (при использовании в правильных дозах).
Однако в случае применения высоких доз колхицина могут появляться другие серьезные побочные эффекты: диарея, тошнота, рвота и спазмы в животе.
От применения этого препарата следует отказаться людям с:
- тяжелой почечной или печеночной недостаточностью;
- перекрытием желчевыводящих путей;
- неспособностью переносить диарею.
При подагре колхицин принимается только внутрь в виде таблеток.
Кортикостероиды
Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Иногда в тяжелых случаях обострения подагры врачи назначают кортикостероиды, если другие препараты (НПВС и колхицин) оказались неэффективными или противопоказанными. Эти препараты обладают сильным противовоспалительным действием.
Короткий курс кортикостероидов часто помогает облегчить боль при обострении подагры, но их длительное использование в высоких дозах может сделать состояние хуже и вызывать серьезные побочные эффекты, включая:
- Увеличение веса.
- Ослабление прочности костей (остеопороз).
- Повышенную кровоточивость.
- Мышечную слабость.
Врачи чаще всего при подагре назначают принимать кортикостероиды внутрь в виде таблеток. Однако иногда для быстрого облегчения страданий возможно введение этих препаратов внутримышечно, внутривенно или внутрисуставно.
Защемление сосудов в шейном отделе: симптомы, диагностика и методы лечения
Лечение подагры в домашних условиях
Лечение подагры при обострении проводится в несколько этапов, которые далее будут рассмотрены. Конечно, каждый этап лечения важен, но одним из самых основных является этап вывода мочевой кислоты из организма. И в статье посмотрим, как это сделать в домашних условиях и медикаментозно.
Соблюдайте диету
- Из написанного ранее видно, что мочевая кислота не самый благоприятный фактор в жизни людей.
- Первое, что может сделать сам человек – это отрегулировать своё каждодневное питание.
- В особенности, плохим помощником послужат копчёности и жирные блюда.
- Употребление сладостей, также не лучшее решение, как и принятие большого количества воды и алкоголя. Смотрите тут при подагре какой алкоголь можно пить.
- В рацион питания должны входить фрукты, овощи, культуры из цельного зерна, каши.
- Если от болезни, появились камни в почках, то врач назначает медикаментозное лечение для устранения избытка кислоты. Препараты такого рода способствуют выведению камней, если те, не составляют размер более 3 мм в диаметре.
Лечение подагры отварами
- Чаще всего используется брусника, крапива, берёза. Все три растительных компонента берутся в листовой форму и завариваются кипятком, после чего настаиваются и принимаются. Настаиваться они должны до суток и более.
- Также есть рецепты с календулой, травяными сборами из морошки, мяты, крапивы, чеснока и лимона. Схема довольна проста: заливаем кипятком, остужаем до 26 градусов по Цельсию и больные области суставов опускаем в этот раствор на 30 минут.
- Лучше всего применять народные методы внутреннего воздействия и наружного размокания совместно.
- Также целители из народа, да и врачи рекомендуют пользоваться назначенными препаратами и средствами альтернативной медицины в одно время.
Налаживание работы почек в домашних условиях при помощи лекарственных растений.
Прежде, чем выводить мочевину, необходимо выявить причины её задержки в организме человека.
Скорее всего такое случилось из-за плохой деятельности почек, ведь именно они ответственны за фильтрацию и избавление от ненужных токсичных веществ.
Эффективные домашние препараты-помощники для работы почек:
- Чаи из плодов шиповника и толокнянки, которые выпиваются по 1 чашке 2 раза каждодневно.
- Настойки из кожуры яблок, ранее высушенной. Отвар настаивается сутки и принимается по 3 раза на дню.
- Цветки василька на два стакана горячей H2O. Такой рецепт послужит отличным средством избавления от мочевой кислоты, а также является прекрасным антисептиком.
Думаю, эти полезные советы объяснили вопрос: «как вывести мочевую кислоту из организма?» , причём достаточно подробно и с практическими советами.
Терапия
Симптомы и лечение подагры взаимосвязаны между собой. Диагностирование недуга означает, что пациенту следует изменить свой рацион, образ жизни, отказаться от вредных привычек и привыкнуть к постоянному приему лекарственных средств. Так как полностью избавиться от болезни не удастся. Но при своевременном выявлении и проведении лечения прогноз благоприятный. Приступы удается минимизировать, а осложнений – избежать.
Как лечить болезнь подагру, расскажет врач-ревматолог или артролог. Прием лекарств направлен на снижение количества мочевой кислоты и ускорение ее выведения из организма, а также на снятие воспаления и купирования болевого синдрома. Не стоит заниматься самолечением. Это может привести к развитию осложнений.
Медикаментозное лечение
Медикаментозный метод лечения направлен на снижение уровня мочевой кислоты. Нормализовав ее показатели, удается купировать приступы и избавиться от боли. Для этого назначаются такие препараты:
- Аллопуринол. Таблетки уменьшают концентрацию мочевой кислоты, а также ее солей в крови, лимфе, моче, а также стимулируют скорейшее растворение имеющихся отложений уратов в почках и суставах. Противопоказан медикамент пациентам с почечной недостаточностью,
- Улорик (Аденурик, Фебуксостат). За 1 курс (три месяца) применения способствует растворению солей в суставах, предотвращает их повторное накопление. Разрешен к применению пациентами с почечным нарушениями,
- Пеглотиказа. Способствует расщеплению солевых кристаллов. Употребляется два раза в месяц тем больным, у которых традиционные лекарства оказываются малоэффективными,
- Сантурил (Пробенецид, Бенемид). Купирует попадание мочевой кислоты в почки и стимулирует ее выведение через мочеточник. Так как средство не подавляет синтез солей, а только способствует их выведению, его целесообразно применять в период ремиссии.
Симптоматическая терапия направлена на купирование приступов, уменьшения отечности, уменьшению болевого синдрома. Для этого назначают:
- Колхицин (Колхимин, Колхикум). Останавливает воспалительный процесс в тканях сустава, предотвращает кристаллизацию солей. Показан как лекарство экстренной помощи,
- Глюкокогртикоиды (кортизон, Преднизон, Гидрокартизон). Синтетические стероиды. Быстро снимают воспаление, но угнетают иммунитет, поэтому применяются в крайнем случае,
- Нестероидные противовоспалительные средства (Диклофенак, Аспирин, Анальгин, Ибупрофен). Купируют воспалительный процесс, снимают болевой синдром, не оказывают угнетающего воздействия на иммунитет.
Диета
Терапия недуга невозможна без изменения рациона. Диета при подагре суставов предполагает полноценное питание без голодания. Полезно употреблять пищу, приготовленную в пароварке. Запрещены:
- Концентрированные бульоны,
- Икра,
- Бобовые,
- Черный чай и кофе,
- Консервы,
- Капуста,
- Спаржа,
- Шпинат и щавель.
Полезно употреблять больше воды. Это способствует растворению и выведению солей. Рекомендована щелочная минералка – Боржоми или Ессентуки. Хорошо разнообразить меню фруктами и овощами. Особенно полезны арбузы.
Спорт
Позитивное влияние на укрепление организма окажет физиотерапия, ЛФК или домашняя гимнастика. Пациенту рекомендуют больше времени проводить на улице, ходить пешком, ездить на велосипеде, заниматься в бассейне.
Народное лечение
Лечение подагры в домашних условиях возможно в качестве дополнительной методики в составе комплексной терапии. Полностью устранить причину недуга народная медицина не может, а вот облегчить симптоматику – вполне. Для купирования воспаления и уменьшения болей показаны такие способы лечения подагры народными средствами:
- Компрессы из настоя ромашки аптечной или отвара капустных листьев,
- Пероральный прием настойки еловых шишек. Их заливают кипятком и настаивают в течение 12 часов. Принимают трижды в день за полчаса до еды.
Оперативное лечение
Если консервативные методы лечения оказываются малоэффективными, болезнь суставов продолжает прогрессировать, показано оперативное вмешательство, предусматривающее хирургическое иссечение узелков (тофусов), вызывающих сдавливание сустава, его деформацию и боль.
В большинстве случаев операция проходит успешно, в редких случаях может произойти присоединение вторичной инфекции.
Следует понимать, что подагра – хронический недуг, который требует изменения образа жизни. Профилактика подагры состоит в соблюдении диеты, умеренных занятиях спортом, отказе от вредных привычек.