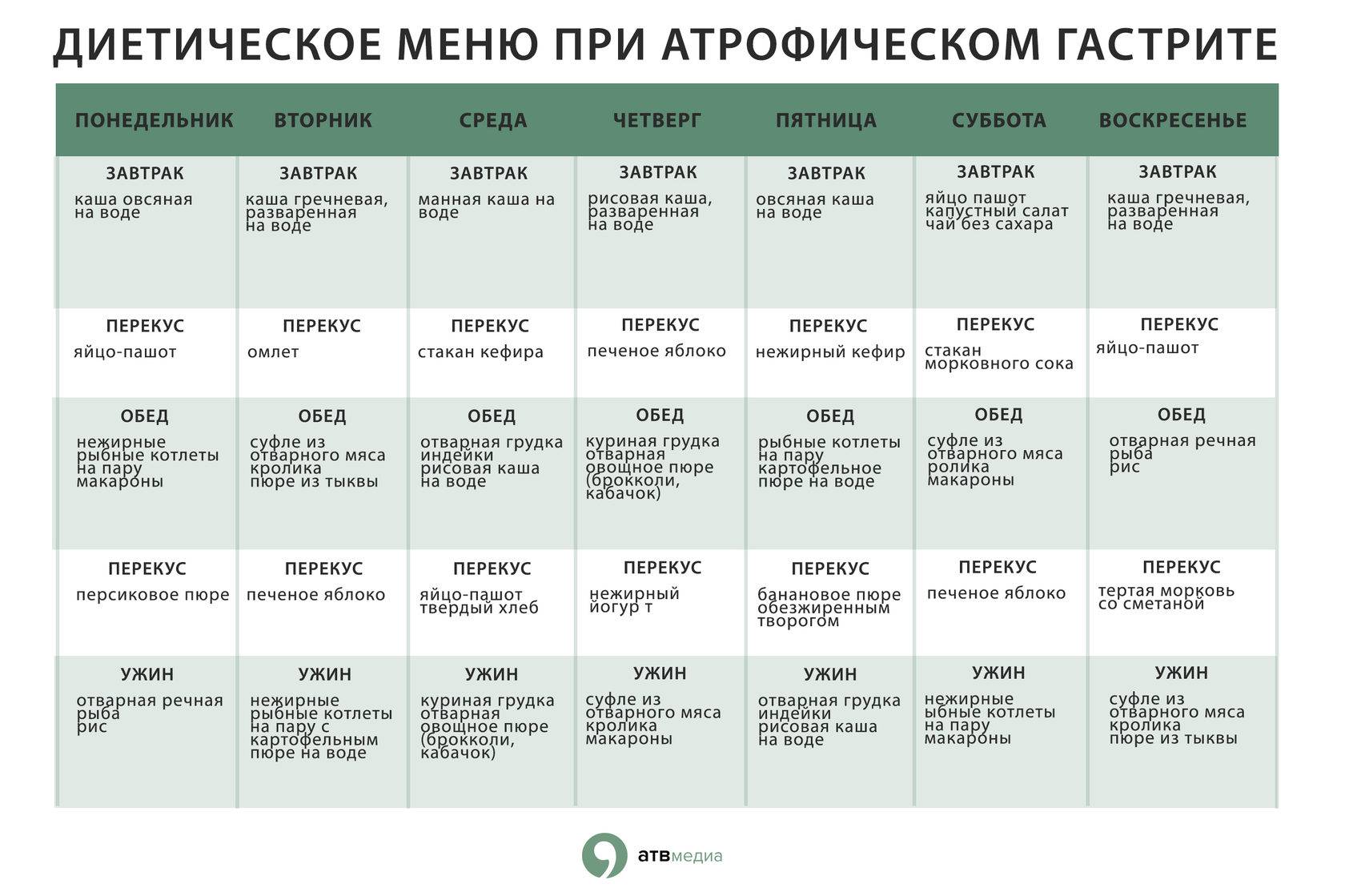
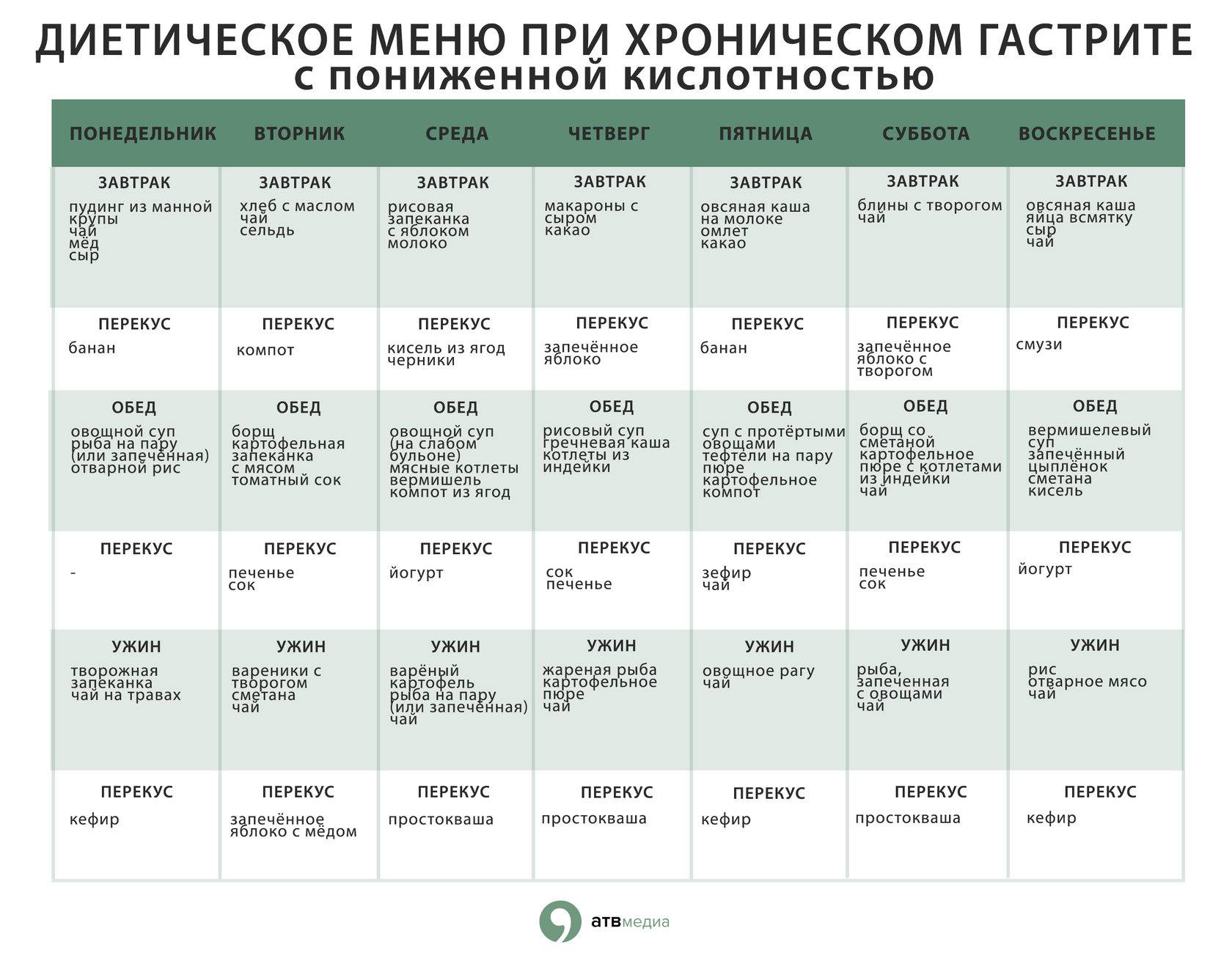
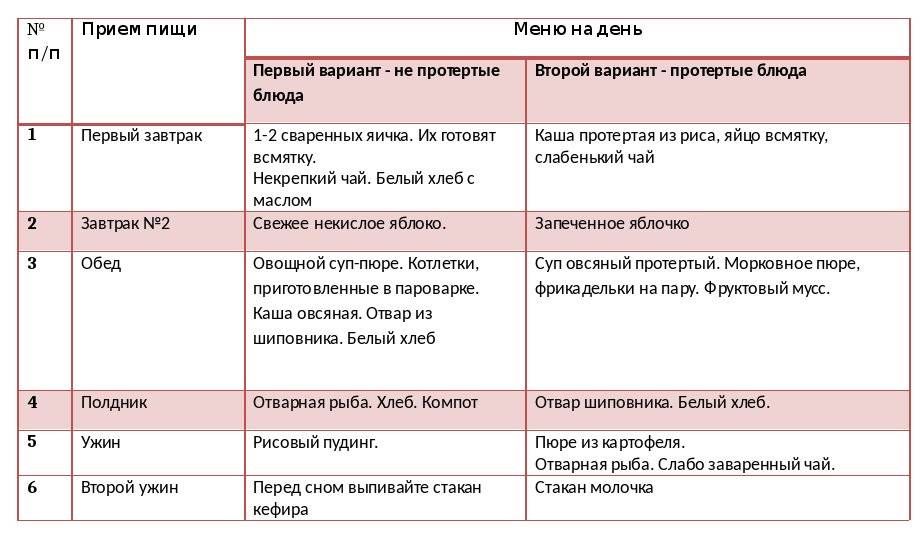
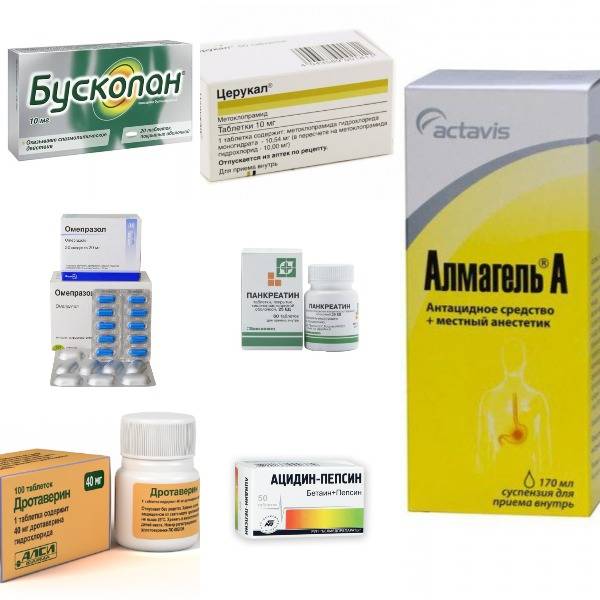
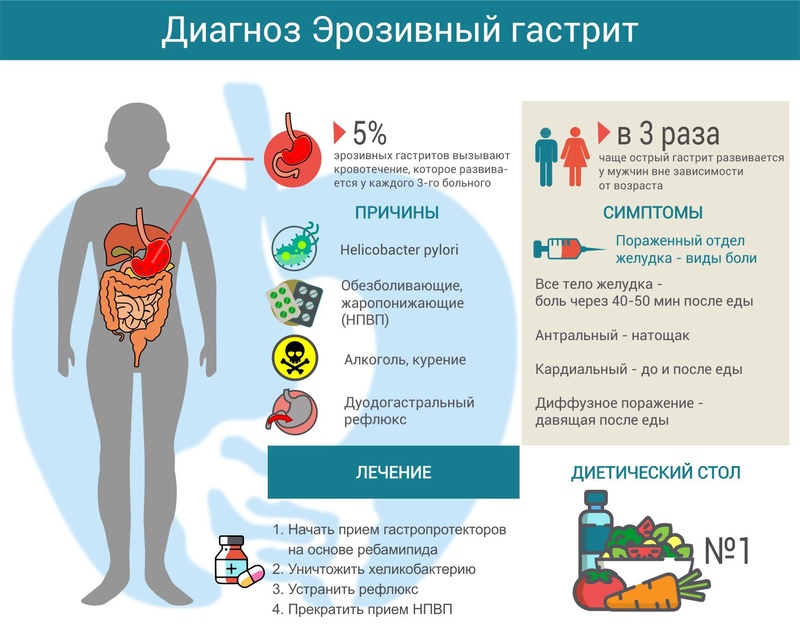
Как распознать гастрит
Гастрит — это воспаление слизистой оболочки желудка, которое со временем приводит к истончению его стенок. Ткани органа становятся слабыми, болезненными, не способными сопротивляться воздействию «агрессивной» пищи.
Симптомы:
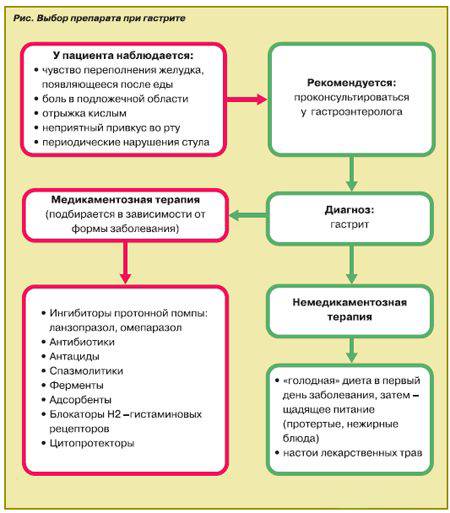
- Первым и иногда единственным симптомом гастрита является изжога. Пациента тревожат чувство жжения за грудиной, жар в области пищевода. При пониженной кислотности во рту ощущается кислый вкус, а при повышенной — горечь. Часто дополнительно возникает отрыжка.
- Болевые ощущения в верхней части живота («под ложечкой») также являются основным признаком возникновения или обострения гастрита. Боль может быть жгучей и назойливой, а может носить ноющий тупой характер, что соответствует хронической форме заболевания.
- Атрофия слизистой желудка влияет на всасываемость жизненно важных витаминов и микроэлементов (железо, витамин В12). Это может привести к анемии. Пациент страдает от слабости, у него появляется сухость кожи, ломкость волос и многие другие симптомы, которые связаны с недостаточным усвоением жизненно необходимых веществ.
При появлении вышеуказанных признаков обращайтесь гастроэнтерологу. Доктор назначит диагностическое исследование — гастроскопию, с помощью которой выявится заболевание, степень поражения желудка и двенадцатиперстной кишки и сопутствующие проблемы.
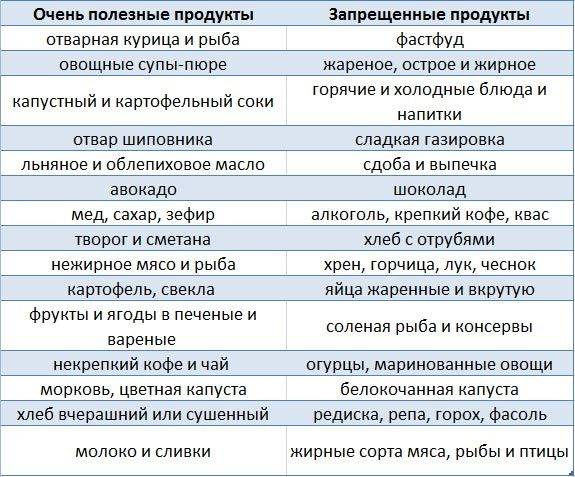
Рецепты диеты при хроническом гастрите
Диета при хроническом гастрите вовсе не означает, что питание будет невкусным, однообразным и ограниченным. Ассортимент разрешенных полезных продуктов позволяет использовать всевозможные рецепты для приготовления вкуснейших блюд
Важно просто помнить о простых правилах рационального питания при любой форме гастрита: исключении из рациона жирной, жареной и острой пищи, а также копченостей, маринадов, сдобных изделий и любых продуктов, способных раздражать слизистую желудка
Универсальные рецепты диеты при хроническом гастрите помогут разнообразить питание и сделать его не только полезным, но и вкусным. К примеру, в овощные супы можно добавлять для вкуса перетертое диетическое мясо, а в каши – протертые фрукты и ягоды, небольшое количество меда или сахара. Котлеты на пару, фрикадельки, мясные зразы – отличный вариант к любому гарниру. Из сладких десертов очень вкусные и полезные ягодные муссы, творожный крем, взбитая сметана, ягодный кисель и т.п.
Ниже приведены несколько рецептов, которые помогут разнообразить диету при хроническом гастрите и подарят истинное наслаждение вкусом приготовленных блюд.
- Ленивые вареники. Пачку нежирного творога нужно протереть через сито, добавить 1 ст. ложку пшеничной муки, чайную ложечку сахара, яйцо и все тщательно перемешать. Из получившейся массы сделать колбаску и нарезать ее маленькими кусочками. Вареники положить в кипящую воду и варить на протяжении 5 минут. Подавать с небольшим количеством нежирной сметаны.
- Суп-пюре из говяжьего бульона и цветной капусты. Очистить 250 граммов цветной капусты и отварить ее в говяжьем бульоне (300 г), затем протереть через сито. Обжарить муку с растительным маслом (по 5 г), разбавить бульоном, после чего добавить в протертую цветную капусту и залить остатком бульона. Прокипятить суп, заправить сливками (50 г), предварительно смешав их с 1 яичным желтком и 5 г растительного масла. Снова довести суп до кипения, перед подачей на стол добавить в него сухарики из белого хлеба (20 г).
- Молочный суп из манной крупы. Вскипятить 1,5 стакана молока, а затем аккуратно всыпать в него манную крупу (1 ст. ложку) и варить ее 20 минут, постоянно помешивая. В конце добавить 1 ч. ложечку сливочного масла и столько же ‒ сахара. В слегка остывший суп можно добавить протертые фрукты и ягоды.
- Суп с рисом из сухофруктов. 100 граммов сухофруктов хорошенько промыть, а затем замочить в горячей воде (450 г) и вскипятить. Добавить 20 граммов сахара и оставить в закрытой кастрюле на 1 час. Рис отварить отдельно (10 г), промыть его остуженной кипяченой водой и добавить во фруктовый суп.
- Судак в молочном соусе. Судак (250 г) почистить, удалить кости и порезать на куски, затем отварить, вынуть и залить приготовленным заранее молочным соусом. Для молочного соуса понадобятся 50 г молока, 5 граммов муки, половина вареного яйца и 20 граммов масла. Часть молока довести до кипения и всыпать муку, предварительно разведенную остальным молоком, затем добавить измельченное яйцо, соль и масло.
- Паровые биточки из мяса. Мясо (250 граммов курятины или 200 граммов говядины) необходимо пропустить через мясорубку, затем добавить в него черствую булку (10 г), предварительно вымоченную в воде, и снова пропустить через мясорубку. В мясной фарш влить немного воды или молока, посолить, растереть и сформировать небольшие биточки, которые следует сварить на пару.
- Морковно-яблочный салат. Морковь (75 г) натереть на терке, отдельно нашинковать яблоки (75 г), перемешать ингредиенты, добавить измельченные грецкие орехи (25 г), мед (25 г) и петрушку (10 г).
- Творожный крем. Яйцо следует взбить с сахаром (1 ст. л.), затем поставить смесь на маленький огонь, разогреть, снять с плиты, положить в нее сливочное масло (1 ст. ложка), перемешать и охладить. Отдельно растереть творог (100 г), добавить в него щепотку ванилина и 2 ст. ложки сметаны. Яичную смесь добавить в творог и взбить.
- Ягодный кисель. Ягоды (50 г) вымыть, хорошенько растереть и выжать из них сок. Затем проварить в воде, процедить, добавить в готовый отвар 20 граммов сахара. Картофельный крахмал (8 г) развести ягодным соком, после чего аккуратно влить в горячий отвар. Подогреть смесь до загустения.
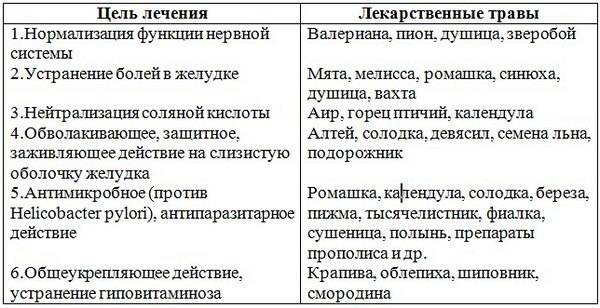
Аппетитные чаи применяются как средства, нормализующие функции пищеварительных органов:
- 1 часть листьев тысячелистника + 4 части травы полыни;
- 1 часть листьев трилистника + 4 части травы полыни;
- 1 часть корневищ аира + 1 часть плодов тмина;
- 2 части травы полыни + 2 части корней одуванчика + 2 части травы тысячелистника.
Хроническое состояние гастрита
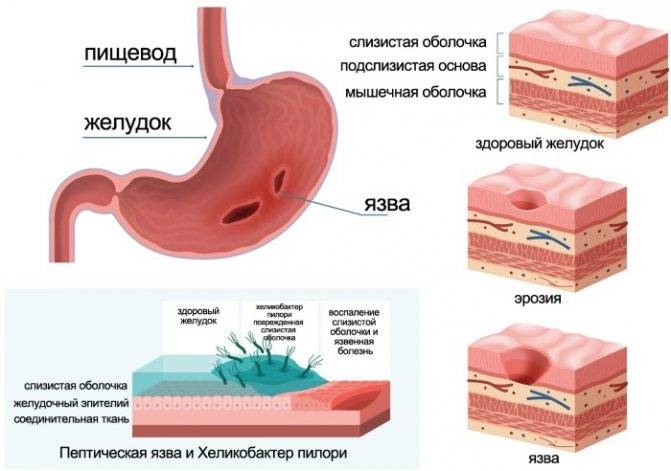
Это длительный вялотекущий процесс воспалительного характера в слизистой оболочке желудка. Состояние, к сожалению, вылечить полностью невозможно. Но можно, а главное нужно создать организму необходимые, благоприятные условия, чтобы реже возникали обострения, которые со временем могут привести к язве желудка и даже раку. Такой процесс успешно регулируется с помощью диетических изменений.
Диетотерапия
Оценка питания.
Необходимо определить важные показатели:
— антропометрические (вес, рост, индекс массы тела);
— биохимические и клинические.
С помощью биохимических тестов можно выявить недостатки сывороточного альбумина, играющего ключевую роль в оценке питания и являющегося индикатором дефицита белка. Желательно также произвести полный анализ крови для подсчета белых и красных кровяных клеток, тромбоцитов, гематологических показателей – что позволит контролировать течение болезни и вносить соответствующие корректировки в питание.
Характеристики питательной терапии
Лечение гастрита в домашних условиях заключается в том, чтобы предотвратить гиперсекрецию желудочного сока и уменьшить воспаление в слизистой оболочке пищеварительного тракта.
Распределение калорий должно быть следующим:
- Белки 10 — 15%
1,2 г на кг веса в сутки в острой стадии в течение 8 недель.
1,5 г на кг веса в день на стадии восстановления. - Жиры 25-30%
Без концентрации животными жирами. - Углеводы 50 — 60%
Без концентрации дисахаридов.
Чтобы ускорить процесс восстановления слизистой ткани, помимо белка, существуют определенные микроэлементы, такие как цинк, которые необходимы для поддержания иммунитете, в качестве реакции на окислительный стресс. Селен может уменьшить воспалительные осложнения. Витамин А в качестве дополнения, но чрезмерное потребление может быть токсичным.
Использование пробиотиков во время диетотерапии
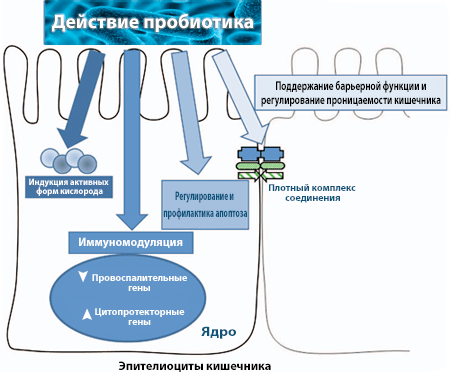 Это пищевая добавка на основе живых микроорганизмов, которые благотворно влияют на организм человека, обеспечивая микробный баланс. Особый интерес вызывают пробиотики для лечения Хеликобактер пилори, поскольку она играет решающую роль в патогенезе хронического гастрита и язвенной болезни у взрослых.
Это пищевая добавка на основе живых микроорганизмов, которые благотворно влияют на организм человека, обеспечивая микробный баланс. Особый интерес вызывают пробиотики для лечения Хеликобактер пилори, поскольку она играет решающую роль в патогенезе хронического гастрита и язвенной болезни у взрослых.
Однако пробиотические организмы не уничтожают Хеликобактер пилори, но обладают способностью уменьшать бактериальную нагрузку, для улучшения симптомов диспепсии. Рекомендуется выпивать один, два стакана кефира, натурального йогурта в день или принимать пробиотики в виде добавок (acidophilus, Bifidobacterium animalis).
Использование пищевых волокон при лечении гастрита
Физико-химические свойства фракций волокон (клетчатки) приводят к различным положительным эффектам в организме. Они корректируют работу кишечника, что делает их основным продуктом при диетическом лечении.
- Растворимые волокна в яблоне, овсянке и груше — повышают вязкость в кишечном содержимом.
- Нерастворимые (цельные зерна, гранола, льняное семя) — увеличивают объем стула, уменьшают время прохождения в толстой кишке и облегчают опорожнение.
Основа диетического питания
Диетотерапия – основа лечения гастрита у детей и взрослых людей. Если вы будете соблюдать основные правила по питанию при этом заболевании, вам удастся снизить риск развития хронической формы этой патологии, а также в короткий срок избавиться от проявлений острого воспаления.
Основная сложность заключается в том, что диета при гастрите ребенку не всегда нравится, а объяснить, что это необходимо для здоровья – крайне тяжело. В первую очередь необходимо, чтобы ребенок полностью отказался от употребления вредных продуктов, таких как шоколадные батончики, газированные напитки, фаст-фуды и многое другое.
Постарайтесь срезу же привить ребенку правильные пищевые привычки.
Очень важно, чтобы ребенок постоянно придерживался определенного режима питания. Все его перекусы и полноценные приемы пищи должны проходить в приблизительно одно и то же время
Таким образом желудок привыкает, что приводит к нормализации выработки секрета. Старайтесь, чтобы перерыв между отдельными приемами пищи не превышал 2-3 часов – в противном случае желудок начнет вырабатывать кислоту, которая будет обжигать его стенки. Блюда для детей, страдающих от гастрита, в обязательном порядке должны содержать растительную пищу. Она нормализует работу кишечника и всего желудочно-кишечного тракта в целом.
Еду для больных гастритом нужно тушить, варить или же запекать. При этом не рекомендуется использовать масло. Во время приготовления пищи категорически запрещено использовать какие-либо усилители вкуса, ароматизаторы, острые приправы или же пряности. Это раздражающе воздействует на слизистую оболочку желудка, что приводит к обострению данного заболевания. Стоит полностью отказаться от сахара и любых сладких продуктов. Лучше всего потреблять жидкие каши, которые обволакивают стенки желудка и препятствуют воспалительному процессу. Особую пользу при гастрите приносят следующие продукты:
- Картофель;
- Кабачки;
- Цветная капуста;
- Морковь;
- Свекла.
Как правильно снять боль при приступе острого гастрита
Чтобы снять боли при приступе острого гастрита,иногда достаточно очистить желудок — выпить несколько стаканов теплой воды или раствора питьевой соды и вызвать рвоту. В более тяжелых случаях желудок промывают с помощью зонда в лечебном учреждении.
При тупой изматывающей боли рекомендуется принять антацидный (обволакивающий) препарат. Помогает также Но-шпа при гастрите. Если лекарства не оказалось под рукой, нужно хотя бы на 15 минут лечь на бок, подтянуть колени к животу и полежать. Можно прижать к животу холодную грелку. Облегчить боли и снять приступ поможет отвар риса: 1/2 стакана крупы надо варить в 1 л воды и выпить теплым.
После этой процедуры важно, чтобы воспаленный желудок работал в щадящем режиме. Для этого рекомендуется голодание в течение 1-2 дней, надо пить только несладкий чай, теплую щелочную минеральную воду, отвар шиповника и соблюдать постельный режим
Как снять боль при приступе острого гастрита в домашних условиях
Что необходимо делать для того, чтобы снять острый приступ воспаления гастрита в домашних условиях? Приступ острого гастрита часто требует неотложной медицинской помощи.
Приступ во время воспаления острого гастрита можно убрать выпив отвар ромашки
Однако, у человека есть возможность облегчить симптомы острого приступа во время воспаления гастрита благодаря приему обычных народных средств, к примеру, стакана не холодного молочка или ромашкового отвара. Отлично зарекомендовали себя во время приступа гастрита сок из картофеля и мятный отвар.
Можно снизить интенсивность болевых ощущений при наличии приступа вышеуказанного патологического процесса, приняв горизонтальную позу на боку и подтянув обе ноги к животу. Находиться в данном положении необходимо на протяжении 30 минут.
После облегчения состояния больного при остром приступе гастрита на второй или третий день можно употреблять легкие нежирные блюда по типу супов, каш, пюре, киселей. Весьма полезным будет потребление некоторых минеральных вод для облегчения боли, сопровождающей приступ.
Медикаментозное снятие боли при приступе острого гастрита
В случае не тяжелого приступа острого гастрита лечение можно осуществлять при помощи без рецептурных медикаментов категории антацидов. Это – лекарственные средства, противодействующие и нейтрализующие кислоту, которая способствует развитию воспалительных процессов в слизистой желудка.
В случае не тяжелого приступа острого гастрита лечение можно осуществлять при помощи без рецептурных медикаментов категории антацидов
Продаваемые в жидких или таблетированных формах, данные медикаменты могут помочь быстро облегчить болевой синдром во время приступа заболевания. Если такие средства не сработают, можно использовать кислотные блокаторы вроде Ранитидина и Циметидина.
Другой класс часто используемых препаратов известен как ингибиторы протонной помпы. Они работают путем связывания с ферментами, стимулирующими париетальные клетки. Данные медикаментозные средства значительно облегчают производство кислоты и способствуют облегчению болевых ощущений. Иногда рекомендуется принимать антибактериальные средства для того, чтобы осуществить лечение инфекции, вызывающей воспаление желудка.
Эксперты в области гастроэнтерологии считают, что ингибиторы протонного насоса также препятствуют росту бактерий. Конкретной продолжительности терапии не существует. Все зависит от степени воспаления и типа гастрита.
https://medportal.ru/enc/gastroenterology/gastritis/3/
https://policlinica.ru/ostryy-gastrit.html
https://www.kp.ru/guide/kak-lechit-gastrit.html
https://www.1-clinic.ru/solveproblems/ostryj-pristup-gastrita.html
https://mamapedia.com.ua/health/health-mama/ostryi-gastrit.html
http://gastritinform.ru/pishhevarenie.com/gastrit/lechenie-gas/pervaya-pomoshh-pri-gastrite-dlya-vzroslyh-i-detej/
Post Views:
18 955
Основные принципы диеты при хроническом гастродуодените
Среднесуточная норма продуктов питания при хроническом гастродуодените должна включать:
- 10 г растительных и 60 г животных белков;
- 80 г жиров;
- 230 г углеводов.
Исходя из вышеуказанной информации, список разрешенных продуктов для диеты при гастродуодените выглядит следующим образом:
Как я сбросила половину собственного веса за полгода
- фрукты и фруктовый сок;
- макароны;
- крупы;
- сухофрукты;
- молоко;
- сливки;
- крахмал;
- сахар;
- куриное мясо;
- рыба;
- яйца;
- соль;
- сметана;
- чай.
- Среднесуточная норма калорийности при таком питании составляет 1900 килокалорий.
Основными принципами питания диеты при гастродуодените считаются следующие:
- сведите к минимуму трудноперевариваемые продукты (грибы, бананы, мидии);
- настоятельно рекомендуется не увлекаться деликатесами, а предпочесть им блюда национальной кухни;
- питайтесь от 4 до 6 раз в день, маленькими порциями;
- желательно, чтобы между каждым приемом пищи были одинаковые перерывы;
- еда должна быть предпочтительно комнатной температуры;
- сладкое употребляйте исключительно в натуральном виде (мед, варенье);
- из напитков рекомендуется минеральная и очищенная вода без газа.
При диете для лечения гастродуоденита, блюда рекомендуется употреблять в следующем виде:
- нежирные овощные, мясные и рыбные бульоны;
- супы-пюре;
- паровые котлеты и тефтели;
- яйца в вареном виде и в виде омлетов;
- обезжиренный творог;
- свежевыжатые соки;
- отвары трав;
- некрепкий чай;
- овощное и фруктовое пюре;
- мед, варенье, мармелад.
В стадии обострения
Также как и при хроническом гастродуодените, в стадии обострения гастродуоденит нуждается в частом дробном питании, не менее 4 раз в день. Прежде чем употребить тот или иной продукт питания, следует его тщательно измельчить или довести до жидкой консистенции. Все блюда уместны в рационе только в варенном, тушеном и запеченном виде. Не стоит забывать и о народных средствах: травяные настои, отвар шиповника.
При гастродуодените, находящемся в стадии обострения, диета допускает в меню продукты:
- яйца;
- крупы;
- молоко, творог;
- макароны;
- желе, варенье, мед;
- нежирные сорта мяса;
- растительные масла;
- фрукты, овощи.
С повышенной кислотностью
Диета при гастродуодените с повышенной кислотностью предполагает соблюдение обязательных правил:
- исключить из рациона питания диеты продукты, содержащие клетчатку (редис, отруби, мюсли);
- отказаться от продуктов, повышающих выделение желудочного сока (алкогольные и газированные напитки, цитрусовые, черный хлеб, кофе, грибы, соусы);
- при наличии гастродуоденита, температура потребляемой пищи должна варьироваться между 15 и 60 градусов;
- не допускайте в своем рационе слишком горячей или слишком холодной пищи.
Диета при гастродуодените с повышенной кислотностью допускает в своем меню следующие блюда и продукты питания:
- нежирное мясо утки, гуся, кролика, курицы;
- речная рыба: окунь, карась;
- козье, овечье и коровье молоко;
- гречка, овсянка;
- морепродукты;
- томаты, морковь, шпинат, зеленый горошек, кабачок, свекла, тыква;
- зелень: петрушка, укроп и зеленый лук;
- малина, клубника, земляника;
- настои из трав: ромашка, полынь, тысячелистник, мята, шалфей.
Питание при поверхностном гастродуодените
Как избежать ожирения и вернуть эрекцию в любом возрасте?
Диета при поверхностном гастродуодените в обязательном порядке включает в себя полноценное правильное питание:
- при гастродуодените, кушайте 4 раза в день;
- последний прием пищи — за 2 часа до сна;
- ни в коем случае не переедайте, создавая тем самым дополнительную нагрузку на желудок;
- порции должны быть маленькими, содержащими низкокалорийную пищу;
- увеличьте в рационе количество животных и растительных жиров, а также белков;
- количество углеводов необходимо понизить в два раза;
- при наличии малейших симптомов гастродуоденита, полностью откажитесь от жареной и копченой пищи;
- ни в коем случае нельзя употреблять слишком холодную или слишком горячую пищу при таком заболевании, как гастродуоденит.
Также при поверхностном гастродуодените, в меню диеты эффективны будут народные средства:
- настой мяты;
- настойка чистотела на спирту;
- молочный отвар крапивы;
- сок белокочанной капусты.
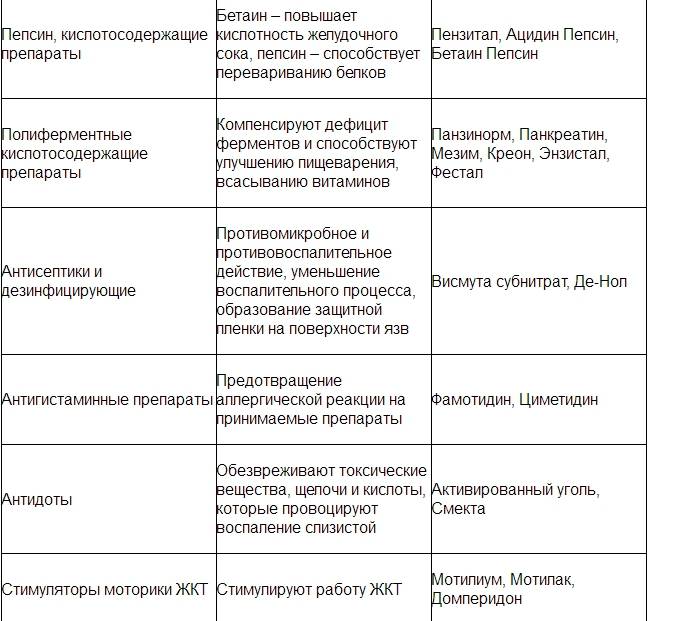
Медикаментозное лечение: какие препараты назначают при гастрите?
При любой болезни человек пытается найти универсальное средство против проблемы, такую себе большую волшебную таблетку. К сожалению, её не существует и лечение болезни возможно лишь комплексно.
Кроме этого, необходимо применять лекарства, подавляющие отдельные симптомы гастрита и препараты, помогающие восстановить нормальную деятельность слизистых желудка и ЖКТ в целом.
- Антибиотики. Устраняя симптомы гастрита, не забывайте о необходимости борьбы с причиной заболевания. Очень частой причиной вышеописанной проблемы является заражение слизистых желудка, специфической бактерией «Хеликобюактер Пилори». Эффективным средством в этом случае, принято считать антибиотики широкого спектра действия, например, Ампиццилин.
- Ферменты. Восстановить нормальную секрецию слизистых ЖКТ помогу препараты Дигестал и Мезим Форте.
- Антигистамины. Одна из причин гастритов – это классическая пищевая аллергия. Эффективно уменьшить симптоматику её проявления, поможет Диазолин, Лоратадин, Алерон.
- Противорвотные. Данный тип препаратов поможет избавиться от рвотных позывов во время гастрита. Наиболее эффективным лекарством этого спектра, является Молитиум.
- Спазмолитики. Болезнь, особенно в период обострения, нередко сопровождают спазмы. Избавиться от них поможет Но-шпа, Папаверин или Дротаверин.
- Антидиуретики. Сильный понос во время гастрита остановит «Альмагель» или же «Смекта».
- Анальгетики. Заболевание часто сопровождается сильными болевыми синдромами, так что пациенту могут понадобиться препараты по типу Баралгина.
- Прокинетики. У вас запор? Тогда можно попробовать применить лекарства, ускоряющие моторику ЖКТ – это Ганатон или Церукал.
- Ветрогонные. Проблемы с ЖКТ и гастрит нередко провоцируют повышенное газообразование и как следствие – дискомфорт и вздутие живота. Избавиться от этого состояния можно при помощи Эспумизана.
- Антитоксические лекарства. При острых гастритах наряду с обычно симптоматикой, нередко наблюдаются разнообразные токсические проявления. В данном случае рационально использовать Сульгин, Фуразолидон и проч.
- Гормональные. Врач-профессионал в случае хронического гастрита, для улучшения эффективности лечения может прописать пациенту гормональные препараты системного действия, которые блокируют отдельные рецепторы ЖКТ.
- Лекарства дополнительной терапии. В качестве дополнительной терапии при гастритах любых форм, назначаются гепатопротекторы, нормализирующие работу печени, которая очень страдает из-за обильного приёма лекарственных препаратов. Также рационально по назначению принимать пробиотики, улучшающие полезную микрофлору ЖКТ, ну и гомеопатические средства, в случае доказанности их эффективности в конкретном случае.
Факты о гастрите
- У многих людей обостряются симптомы гастрита и язвенной болезни желудка при употреблении: острой, горячей, кислой, жирной и жаренной пищи. Такую еду желудку трудно переварить, так как они способствуют воспалению слизистой оболочки и выделению желудочной кислоты.
- Факторами риска для развития гастрита помимо плохого питания, нехватка питательных веществ, курение, избыточный вес, употребление алкоголя, а также наличие аутоиммунных расстройств или вирусов.
- Характерно развитие гастрита и язв для людей, длительное время принимающих антибиотики и другие сильнодействующие лекарственные вещества.
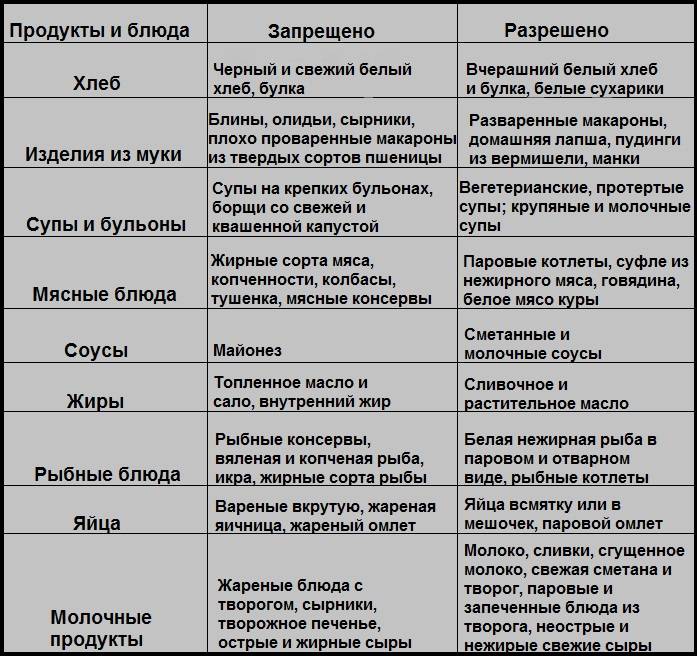
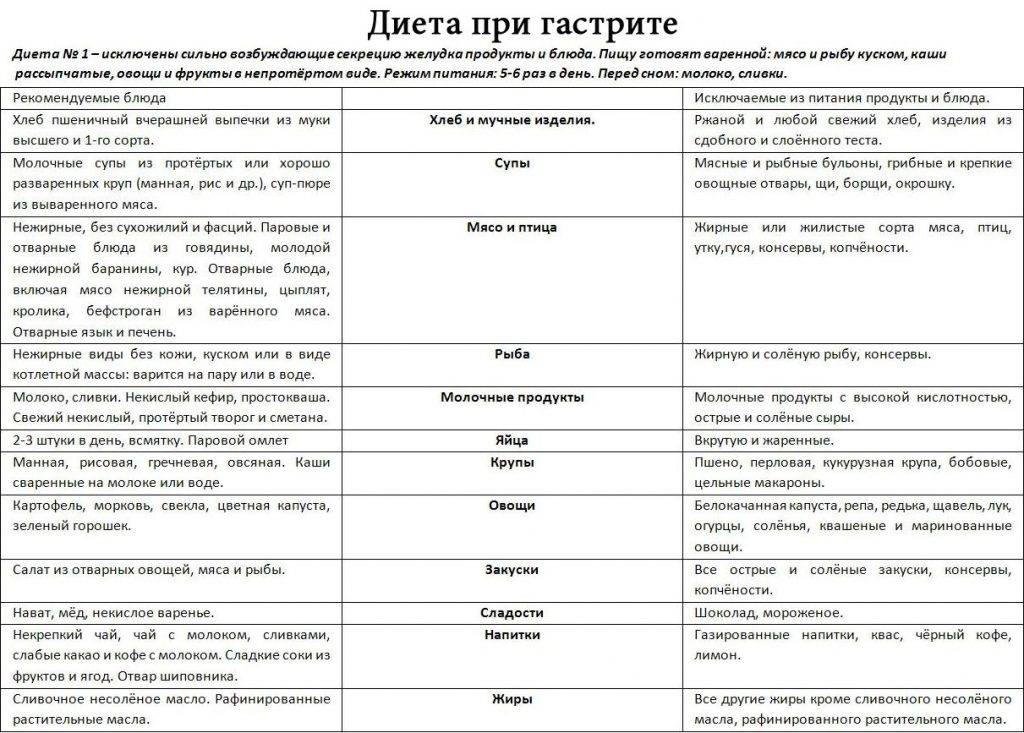
Диета №1 при гастрите и язве желудка
Такой рацион имеет грамотно подобранную калорийность до 3000 ккал, что позволяет больным вести активный образ жизни и не испытывать дефицита в энергии. Богатый выбор разрешенных продуктов при гастрите желудка создает такое меню, которое не надоест
Это важно, ведь такой режим питания и диету человек придерживается несколько месяцев для того, чтобы восстановить кислотность пищеварительных соков. Первые результаты при гастрите желудка можно обнаружить уже через 2 недели диеты №1
Лечебный стол полностью исключает:
- Продукты с повышенным содержанием пищевых волокон (клетчатки): пшено, ячменная, пшеничная крупы, капуста всех видов, редис, топинамбур, шпинат;
- Любые острые, пикантные соусы и приправы;
- Жир в т. ч. и масло в чистом виде нельзя при недугах желудка;
- Любые бульоны (в т. ч. грибной, бобовый бульон), кислые первые блюда: рассольники, окрошки, холодные супы с добавлением кваса;
- Мясные копченные и соленые деликатесы: жирные сорта рыбы, соленое мясо, колбаса и сосиски не использовать в диете при гастрите;
- Кислый фруктовый или овощной сок;
- Свежие хлебобулочные изделия;
- Жирные и пряные сорта твердого сыра, кисломолочного творога;
- Кофе, крепко заваренный чай травмируют слизистую желудка;
- Спиртосодержащие напитки. Они даже в небольшом количестве в диете усугубляют гастрит.
Все продукты, которые допускаются к использованию при гастрите, готовятся печением, тушением, варением на пару, запеканием (но без образования корочки), грубые продукты – протереть.
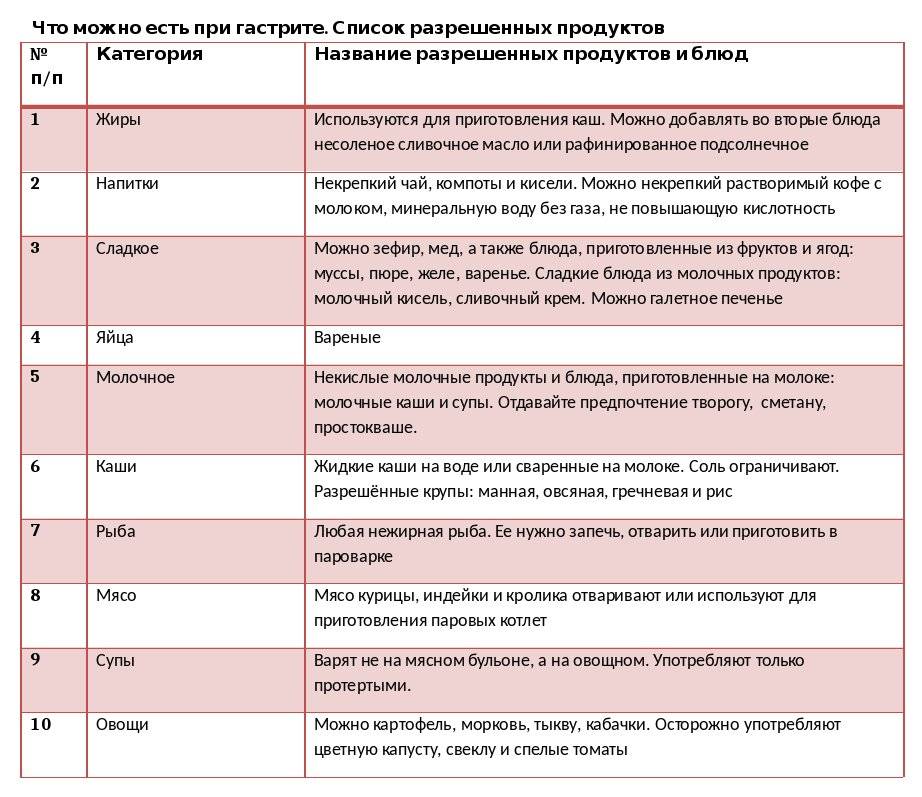
Диета для желудка включает:
- Рыбное блюдо на пару или запеченное;
- Некислые овощи в виде пюре: морковь, картофель, тыква, кабачки. Фрукты: яблоко, персик в свежем виде без кожуры или приготовить желе, кисель компот, запечь. Иначе можно травмировать слизистую желудка;
- Нежирное молоко, молокопродукты с невысокой жирностью (кефир). Они восстановят микрофлору и нормализуют деятельность желудка при гастрите;
- Вермишель, макароны, гречневая или овсяная каша разваренная (возможно использование дробленых круп). При приготовлении гарнира можно добавить овощной отвар или молоко;
- Сухой бисквит без прослойки, печенье без крема, сахар, суфле молочное или из не кислого фрукта. Они послужат источником энергии в диете при гастрите;
- Белый хлеб в виде подсушенных тостов или сухарик;
- Супы (овощной, мясной, рыбный). Обязательное условие диеты: использовать нежирные, диетические сорта сырья. Идеальный вариант для желудка теплый картофельный суп-пюре, овсяный овощной отвар, суп с яйцом;
- Мясо нежирного сорта кролика, птица: филе индейки, куриная грудка без шкурки. Просто отваривают цельный кусок на пару, готовят паровую котлету, фрикадельку, мясные пудинги при гастрите;
- Легкий чай с большим количеством молока, какао на основе молока, диетический напиток из шиповника. В зависимости от кислотности желудка можно пить лечебную минеральную негазированную воду.
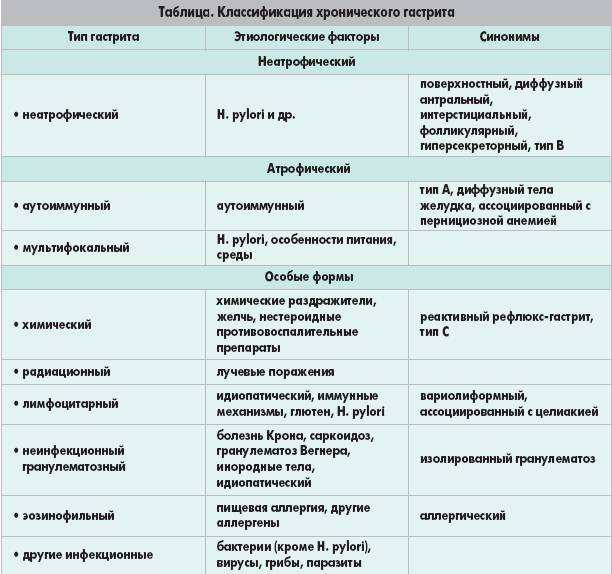
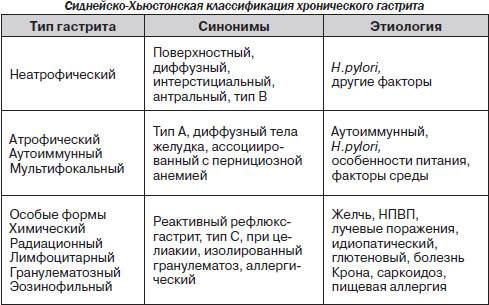
Хронический гастрит
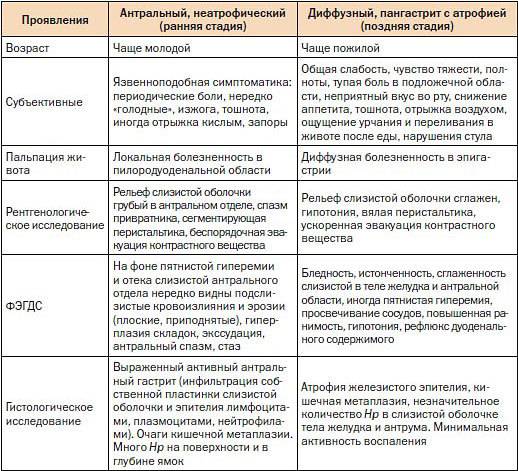
В начальных стадиях заболевание протекает без яркой симптоматики. Периодически проявляется повышенная чувствительность к отдельным видам пищи в виде изжоги и вздутия. Часто возникает чувство тяжести при полном желудке, на языке обнаруживается налет и своеобразный рисунок.
Хроническая форма гастрита может развиться в любом возрасте: от 20 лет и до глубокой старости. Болезнь характеризуется периодами обострения и затихания. В период обострения признаки хронического гастрита не отличаются от симптомов острой формы заболевания – боли, сочетающейся с тошнотой, иногда рвотой. Неприятные ощущения усиливаются после приема некоторых видов пищи. Обычно это определенный набор продуктов, который следует запомнить и постараться исключить из рациона или ограничить употребление.
Бледность слизистых оболочек может быть признаком другого заболевания – атрофического гастрита. Он протекает на фоне дефицита в организме витамина B12. Этот витамин очень важен для кроветворения. Атрофический гастрит может не иметь других ярких признаков, кроме бледности. Опасность болезни в том, что она является предвестником развития раковых клеток в эпителии желудка. Обнаружение анемии на фоне признаков гастрита – повод более внимательно обследовать состояние здоровья.
Организм человека имеет масштабные защитные ресурсы, поэтому изменение образа жизни, соблюдение режима диетического питания и правильно назначенное комплексное лечение значительно повышают вероятность излечения от любой формы гастрита.
Особенности питания при гастрите с повышенной кислотностью
Под гастритом принято понимать воспаление слизистых тканей желудочной полости. Чаще всего его симптомы относят к острому течению. Если говорить о хроническом характере заболевания, то происходит нарушение регенерационного процесса клеток, наблюдается отсутствие иммунного ответа организма на происходящее.
Причиной развития недуга чаще всего становится неправильно подобранный рацион. Злоупотребление фаст-фудами, алкоголем и полуфабрикатами плохо сказывается на работе пищеварительного тракта. Сопутствующим фактором является употребление пищи на бегу, отсутствие полноценного завтрака.
Острый гастрит часто проявляется на фоне заражения желудочной полости бактерией Хеликобактер пилори. Хроническая форма заболевания возникает при проведении неправильного лечения и несоблюдении диеты.
Весь этот процесс ведет к усилению желудочно-пищеводного рефлюкса. Он сопровождается отрыжкой, срыгиваниями, тошнотой, тяжестью в животе, изжогой. Хроническая форма патологического процесса характеризуется периодическим болевым синдромом в левом боку, расстройством стула, урчанием в животе и вздутием.
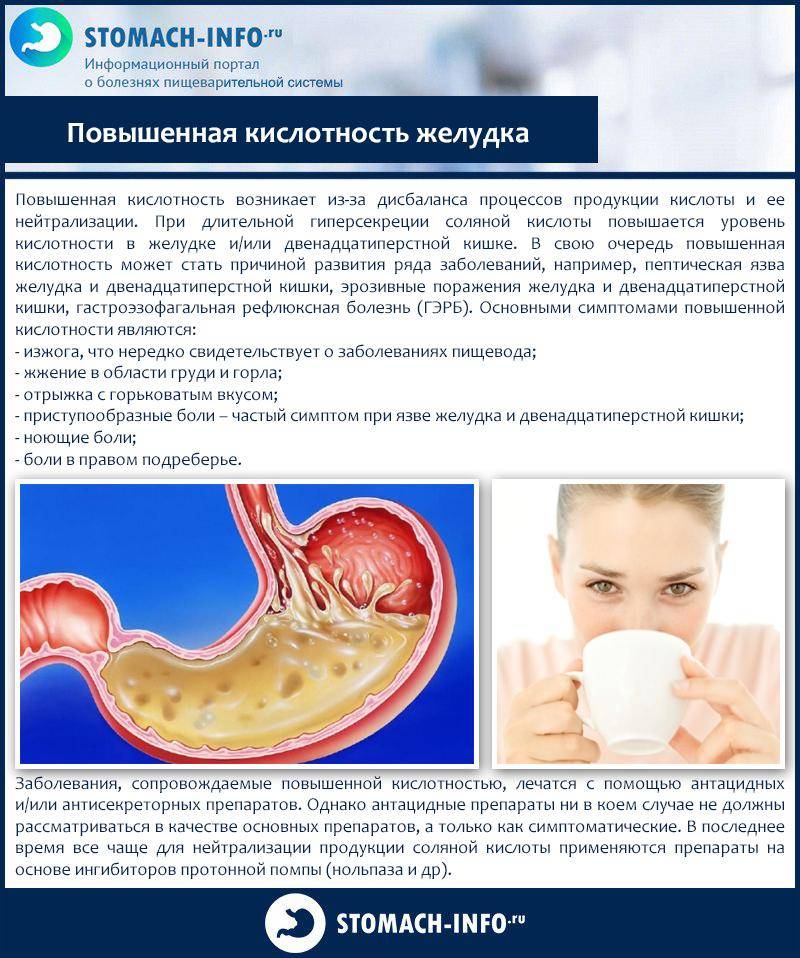
Основные симптомы хронического гастрита с повышенной кислотностью проявляются в изжоге, отрыжке кислым содержимым, регулярных запорах, болях после употребления жирной пищи или спиртного
Так как причиной хронического гастрита с повышенной кислотностью зачастую является употребление пищи, которая раздражает слизистую оболочку, то в лечении большое внимание уделяется рациону
Особенно важно придерживаться диеты при гастрите с повышенной кислотностью на этапе обострения
Основная цель лечебной диеты при гастрите с повышенной кислотностью основывается на создании условий, которые направлены на устранение неприятной симптоматики. Лечебная диета позволяет снизить выделение желудочного сока. Щадящий режим способствует улучшению переваривания и усвоения пищи.
Приготовленные блюда запрещено есть в горячем или холодном виде. Если не придерживаться такой рекомендации, то слизистая оболочка желудка не сможет восстанавливаться и будет повреждаться повторно. Из-за этого симптоматика только усилится.
Питаться нужно ежедневно в одно и то же время. Обязательно должен быть завтрак, обед и ужин. Промежутки между приемами пищи не должны превышать 2-3 часов.
Диета при остром гастрите с повышенной кислотностью
Симптомы гастрита с повышенной кислотностью необходимо убирать с помощью медикаментозного лечения и диеты. При остром течении в первые сутки рекомендовано полностью отказаться от приема пищи. Допускается употребление жидкости — минеральной или кипяченой воды без газов. Эти мероприятия позволяет избавиться от тошноты, болей и рвоты.
На вторые сутки в меню постепенно включают слизистые супы, кисель, отвар шиповника и мясное суфле. На 3-4 день разрешено есть белые сухарики или вчерашний хлеб, овощное пюре, фрикадельки, котлеты на пару, бульон.
Как только симптомы исчезнут, пациента переводят на стол №1.
Диета при хроническом гастрите с повышенной кислотностью
Питание при хроническом гастрите желудка с повышенной кислотностью зависит от стадии. В период обострения необходимо полностью отказаться от приема пищи. Пациента садят на диету при гастрите с повышенной кислотностью №1А. Она подразумевает полное ограничение продуктов, которые могут вызвать даже малейшее раздражение. Лечение длится от 6 до 10 дней.
Важно! После того как состояние немного улучшится, а симптомы пойдут на спад, больному назначают диету при гастрите с повышенной кислотностью №1Б. В среднем длительность диеты при гастрите составляет 2-3 недели.
Употребление жареных блюд, жирных сортов мяса, соленых и маринованных продуктов приведет к повторному обострению гастрита. Стол №1 рекомендован в восстановительный период
Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок
Стол №1 рекомендован в восстановительный период. Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок.