Диагностика патологии
Диагностика синдрома начинается со сбора информации о пациенте. Привычки, образ жизни, гастрономические пристрастия, жалобы и сопутствующие заболевания, случаи заболевания сахарным диабетом среди родственников, все это, в сочетании с визуальным осмотром, позволит специалисту представить ясную картину состояния здоровья больного.
Обязательно проводится измерение давления, осмотр кожных покровов на наличие целлюлита и растяжек, определение склонности к ожирению. Критериями лишнего веса будут данные, полученные после измерения роста, веса, окружности бедер и живота и соотношение этих показателей.
Так, о наличии ожирения свидетельствуют такие показатели:
- ожирение по абдоминальному типу, с распределением жировой прослойки в области живота, талии и шеи;
- окружность талии, превышающая 88 см у женщин и 100 см у мужчин;
- коэффициент соотношения обхвата талии, деленного на обхват бедер, превышающий 1 у пациентов мужского пола и 0,8 у женщин.
Проводится комплекс лабораторных и инструментальных исследований:
- кровь и моча на наличие и уровень холестерина (меньше 5 ммоль/л), триглицеридов (выше 1,7 ммоль/л), высоко- и низкомолекулярных липопротеинов, инсулина (свыше 6,6 ммоль/л), глюкозы (более 6 ммоль/л) и лептина (более 15 нг/мл);
- эхография и электрокардиография сердца;
- полисомнография;
- ультразвуковое исследование щитовидной железы;
- КТ или МРТ гипофиза;
- КТ надпочечников;
- мониторинг уровня АД.
Метаболический синдром— как лечить: терапия, клинические рекомендации, диета

Метаболический синдром— как лечить: терапия
Заболевание плохо поддается лечению. Обычно назначается специальная диета, которая позволяет вернуть нормальный вес, и лекарства, которые восстанавливают обмен веществ. Прежде всего, стоит начать с усиления работы обмена веществ, а также бороться с остальными симптомами. Диетолог помогает сбросить вес до нужного. При лечении дают рекомендации, которые обязательны, чтобы больной смог как можно скорее почувствовать себя лучше.
Метаболический синдром – особенно актуальное заболевание в современном мире. Для того чтобы минимизировать негативные последствия, следует выполнять следующие клинические рекомендации:
- Следить за правильным питанием
- Вести ЗОЖ
- Нормализовать вес
- Ограничить себя в потреблении алкоголя, курения и вредной пищи
- Регулярно заниматься спортом
На сегодняшний день болезнь невозможно полностью вылечить, однако при должном лечении можно избежать многих негативных последствий. Главным фактором выступает нормальное питание. Основными принципами употребления здоровой еды является:
- Ограничение простых и быстрых углеводов — сдобный хлеб, фаст-фуд, колбаса, конфеты, консервы, копчености и др.
- Сокращенное потребление соленых блюд.
- Акцент нужно ставить на овощах и фруктах, зелени, крупах, нежирном мясе и рыбе, морепродуктах.
- Питание не меньше пяти раз в день небольшими порциями спустя 3 часа. Исключить переедание и голодание.
- Из напитков допускается прием морсов и компотов без сахара, несладкий чай на травах, минеральная вода.
- Добавление в рацион витаминов, микроэлементов и пищевых волокон.
- Занятия спортом показаны тем, у кого нет проблем с опорно-двигательным аппаратом.
Те пациенты, которые по состоянию здоровья не могут заниматься ничем из перечисленного, предлагают проводить каждое утро зарядку и чаще гулять на свежем воздухе. При медикаментозном лечении назначают такую терапию:
- Таблетки, борющиеся с гипергликемией.
- Препараты для коррекции дислипидемии.
- Лекарственные средства для нормализации АД.
- Медикаменты, подавляющие аппетит, и те, что помогут снизить усвоение жиров.
Если выполнять все предписания врача, то можно минимизировать риски появления нежелательных последствий болезни, а также улучшить качество жизни.
Диагностика состояния
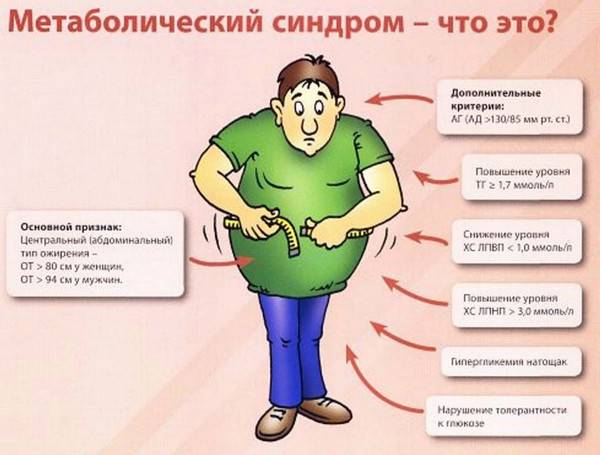
Заподозрить метаболические нарушения можно при внешнем осмотре. У лиц с лишним весом при отложении жира в зоне живота необходимо замерить объем талии с помощью сантиметровой ленты. Величина этого показателя у женщин более 80 см, а у мужчин — более 94 см свидетельствует о центральном типе ожирения. К проявлениям инсулинорезистентности относится потемнение кожных складок в паховой зоне, подмышечных впадинах, на локтях, в области шеи.
Всем пациентам с таким видом лишнего веса определяют лабораторные параметры, отражающие состояние углеводного и липидного балансов, контролируют артериальное давление. Также выявляют симптомы сопутствующих патологий — желчнокаменной болезни, стеатоза печени, репродуктивной дисфункции, поражения суставов и других.
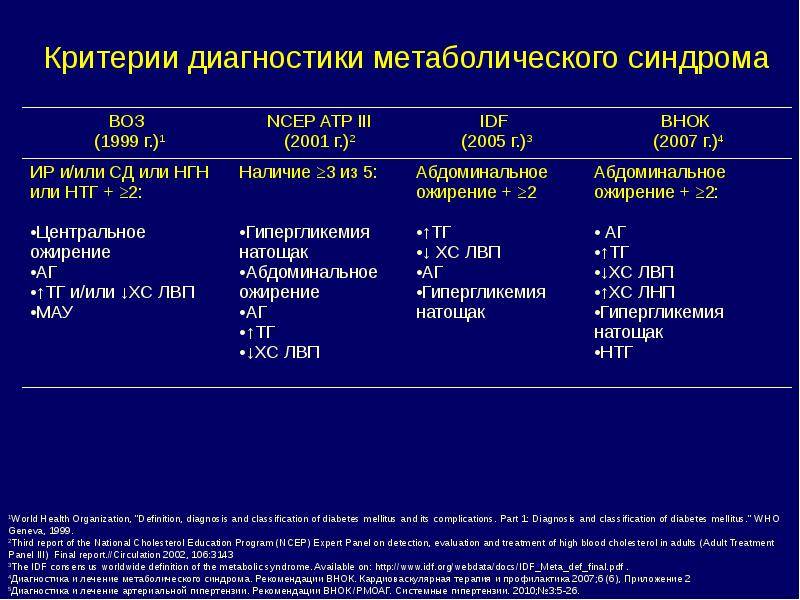
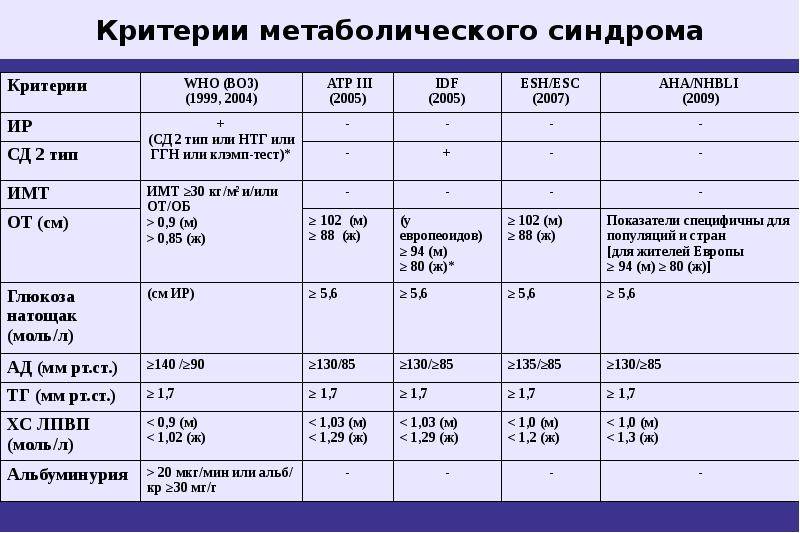
Для постановки диагноза используют специальные критерии. Мировые сообщества предлагают разный перечень признаков, свойственных патологии. В России существуют рекомендации Всероссийского общества кардиологов, согласно которым к проявлениям недуга относятся абдоминальное ожирение, углеводный дисбаланс, нарушения липидного обмена и повышение давления.
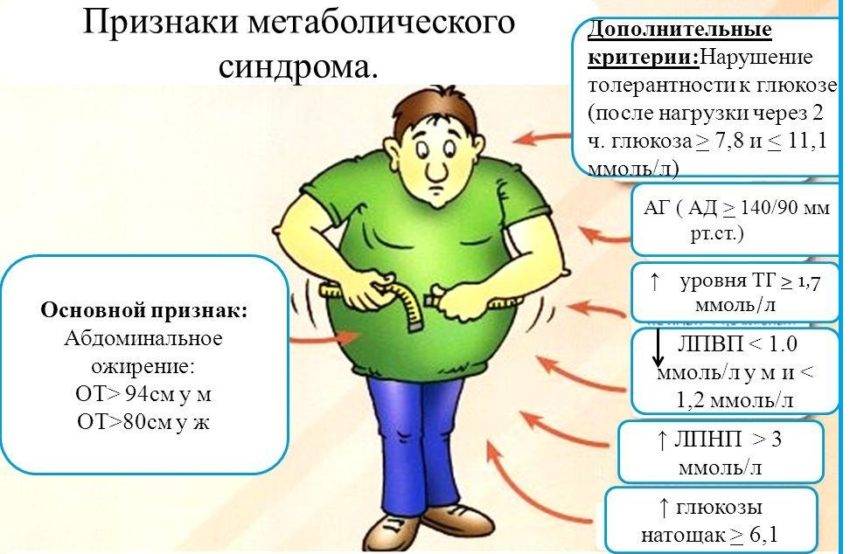
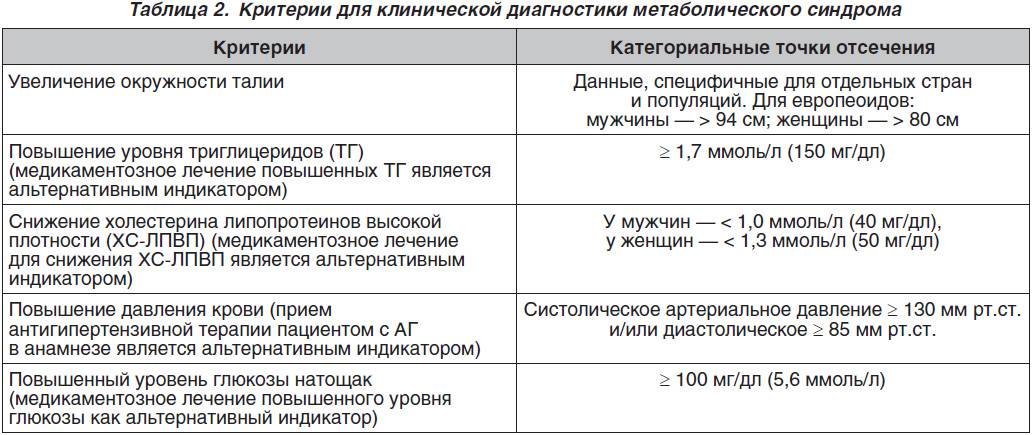
Признаки метаболического синдрома:
| Основной признак | Характеристика |
| Центральное ожирение | Объем талии у женщин более 80 см |
| Объем талии у мужчин более 94 см | |
| Дополнительные признаки | Характеристика |
| Увеличение триглицеридов | Уровень показателя в крови 1,7 ммоль/л и более |
| Увеличение ХС ЛПНП | Уровень показателя в крови более 3,0 ммоль/л |
| Снижение ХС ЛПВП | Уровень показателя в крови у женщин менее 1,2 ммоль/л |
| Уровень показателя в крови у мужчин менее 1,0 ммоль/л | |
| Нарушенная гликемия натощак | Уровень глюкозы в плазме натощак 6,1 ммоль/л или более |
| Нарушение толерантности к глюкозе | Уровень глюкозы в плазме через 2 часа после углеводной нагрузки более 7,8 ммоль/л, но менее 11,1 ммоль/л |
| Артериальная гипертония | Уровень артериального давления 140/90 мм рт. ст. и более |
Причины возникновения метаболического синдрома
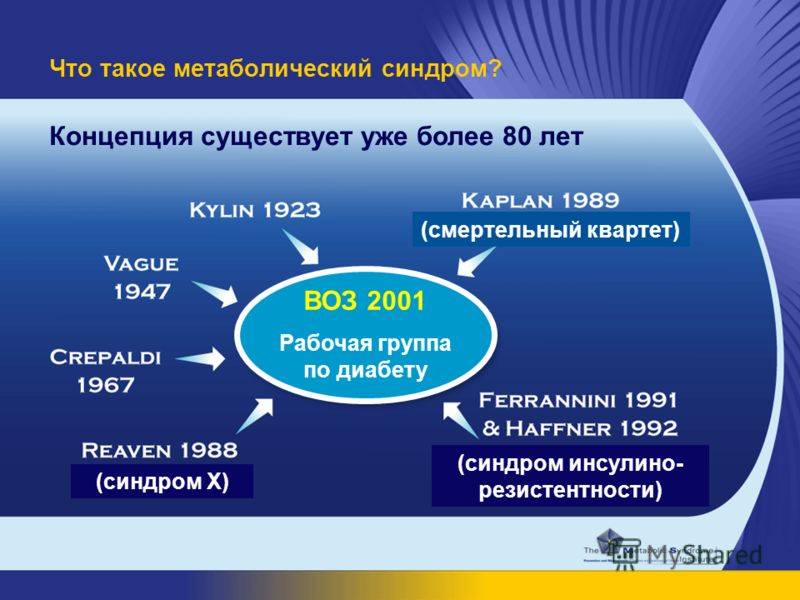
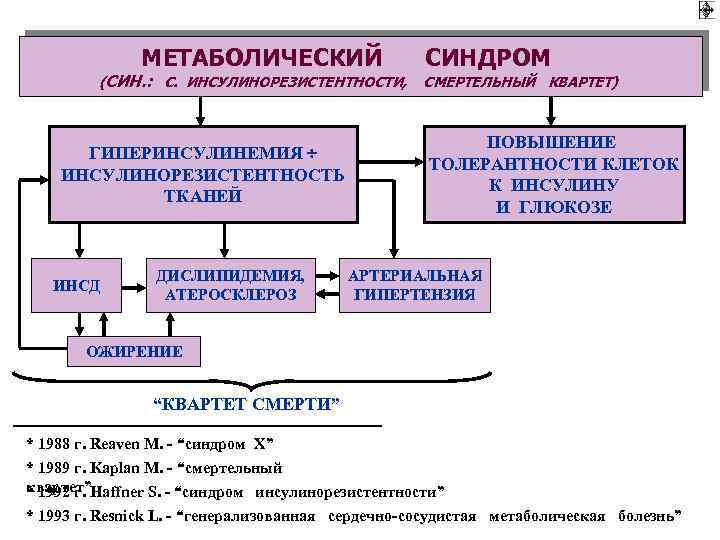
Впоследствии метаболический синдром получил множество других названий, в том числе: «синдром X», «смертельный квартет», «синдром Reaven», «синдром резистентности к инсулину». Всемирная организация здравоохранения охарактеризовала метаболический синдром как «чуму XXI века». У такой оценки есть свои основания – сегодня симптомы метаболического синдрома распознаются у 20-40% населения, в том числе у детей. В Европе метаболическим синдромом страдает около 50 миллионов человек. Первые признаки начинают проявляться еще в подростковом возрасте, и протекают на фоне увеличения жировых отложений.
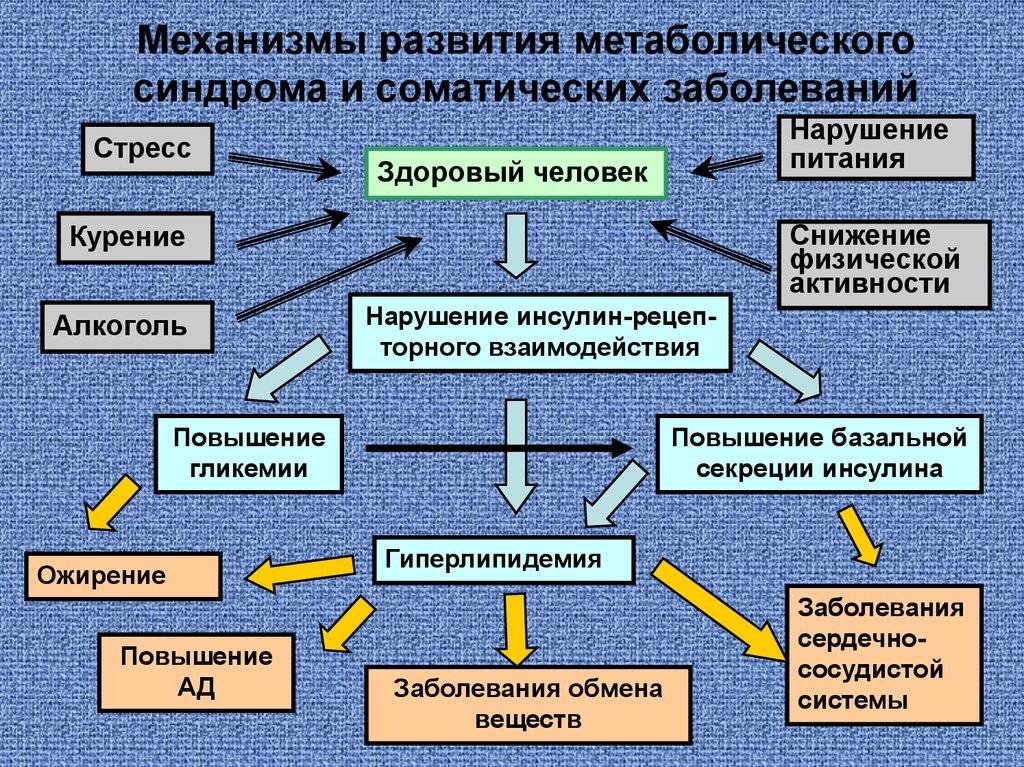
Причины метаболического синдрома (далее – МС) очевидны, и они являются следствием новейших достижений нашей цивилизации. Это малоподвижный образ жизни и неправильное питание в совокупности с курением и употреблением алкоголя. Впервые метаболический синдром стал диагностироваться врачами около 30 лет назад. Первоначальный симптом – появление избыточного веса. Но это лишь вершина айсберга, за которой следует целый «букет» заболеваний вплоть до инфаркта и инсульта. По статистике уровень смертности у людей, страдающих метаболическим синдромом, гораздо выше, чем у тех, кто не подвержен этому заболеванию.
Симптомы метаболического синдрома
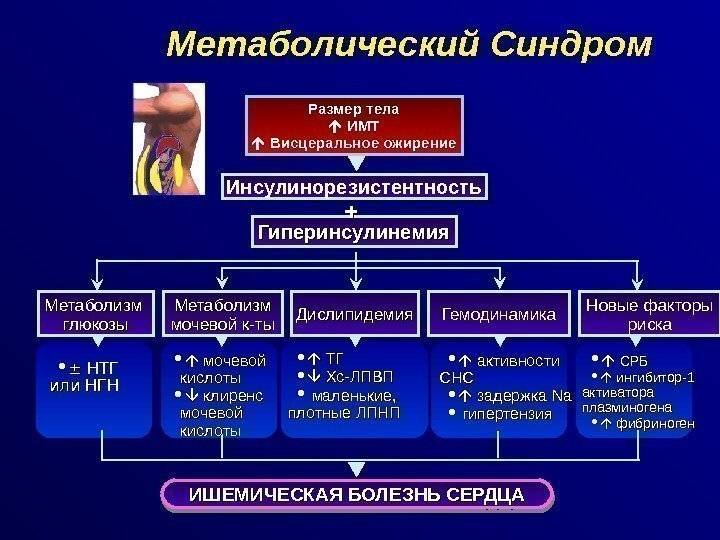
Начальные диагностируемые симптомы метаболического синдрома – дислипидемия (нарушение нормального соотношения жиров в крови) и артериальная гипертензия (повышение артериального давления). Однако в основе всех проявлений МС лежит явление инсулинорезистентности, которое представляет собой снижение чувствительности к инсулину. Проявление этого симптома заключается в следующем: в крови одновременно возрастает количество инсулина и глюкозы, однако при этом клетки не получают достаточного количества глюкозы (из-за ее «нечувствительности» к инсулину). Напомним, что все это протекает на фоне ожирения. С МС также тесно взаимосвязаны атеросклероз и ишемическая болезнь сердца.
Не все симптомы МС проявляются одновременно и в равной степени. Иногда МС можно диагностировать даже при небольшом увеличении массы тела в совокупности с таким признаками, как повышенная утомляемость, одышка, головные боли, частое мочеиспускание, жажда, повышенный аппетит, апатия и др. Еще один из основных симптомов МС – сахарный диабет 2-ого типа. Также имеет смысл обратиться к врачу на предмет выявления МС при стенокардии (периодические боли в сердце), при нарушениях эрекции у мужчин и синдроме поликистозных яичников у женщин, при подагре и повышенном содержании мочевой кислоты в крови.
Диагностика метаболического синдрома
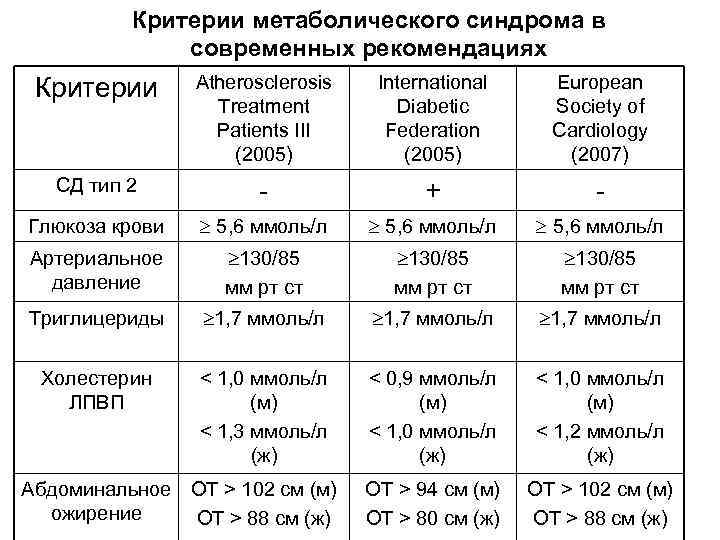
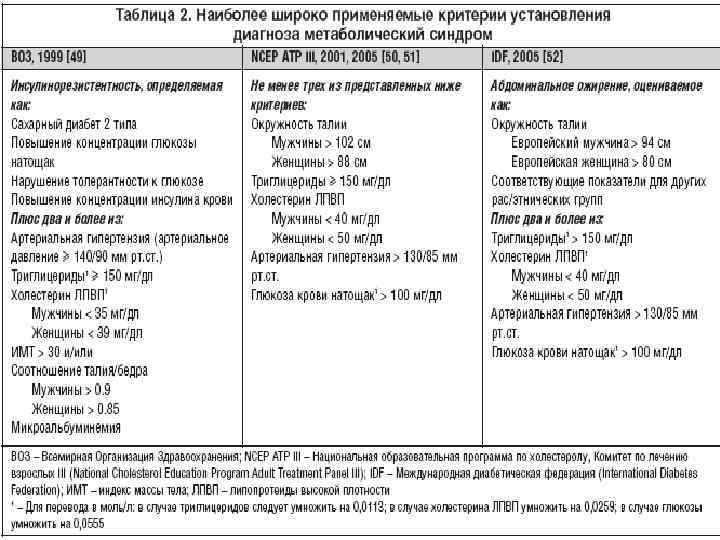
На сегодняшний день существует несколько методов или критериев диагностики метаболического синдрома. Разные наборы критериев были предложены Всемирной организацией здравоохранения, Международной федерацией по диабету, а также Американским национальным обучающим комитетом по обмену холестерола. Отечественная система диагностики метаболического синдрома была разработана Всероссийским научным обществом кардиологов. Согласно предложенному методу, ключевыми критериями метаболического синдрома являются:
- Окружность талии более 80 см у женщин и более 94 см у мужчин. При этом у пациента диагностируется абдоминальный тип ожирения (отложения в верхней части тела, на животе и увеличение висцерального жира);
- Уровень артериального давления;
- Уровень триглицеридов;
- Уровень липопротеинов низкой и высокой плотности;
- Уровень глюкозы в плазме крови натощак;
- Толерантность к глюкозе.
При выявлении основного (окружность талии) и любых двух дополнительных критериев диагноз метаболического синдрома считается подтвержденным.
Симптомы метаболического синдрома
Метаболический синдром длительное время никак не проявляет себя клинически и лишь по мере прогрессирования нарушений и ухудшения работы внутренних органов у пациента появляются следующие признаки:
- стойкое повышение артериального давления;
- ожирение по абдоминальному типу – окружность живота у мужчин составляет более 100 см, а у женщин более 85 см;
- сахарный диабет;
- образование склеротических бляшек в крупных кровеносных сосудах;
- ишемическая болезнь сердца;
- жалобы на быструю утомляемость и апатию;
- головокружения;
- одышка, учащение сердцебиения;
- повышенная жажда, учащенное мочеиспускание;
- сухость кожи, головные боли.
Причины возникновения и развития метаболического синдрома
Для начала разберемся, какую же роль играет гормон инсулин в организме человека? Среди множества функций инсулина, самой важной его задачей является установка связи с инсулиночувствительными рецепторами, находящимися в мембране каждой клетки. Посредством таких связей клетки имеют возможность получать глюкозу, поступающую из межклеточного пространства
Потеря рецепторной чувствительности к инсулину способствует тому, что и глюкоза и сам гормон накапливаются в крови, от чего и начинает развиваться МС.
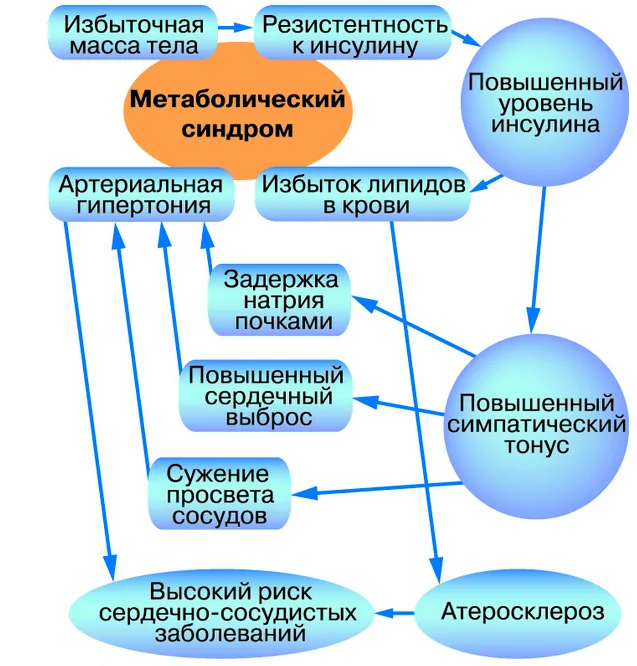
Основные причины инсулинорезистентности – нечувствительности к инсулину:
-
Предрасположенность на генетическом уровне. При мутации гена, отвечающего за развитие синдрома резистентности к инсулину:
- клетки могут иметь недостаточное количество рецепторов, с которыми должен связываться инсулин;
- рецепторы могут не иметь чувствительность к инсулину;
- иммунная система может вырабатывать антитела, блокирующие работу инсулиночувствительных рецепторов;
- поджелудочная железа может вырабатывать инсулин аномального характера.
- Высококалорийное питание, которое считается одним из самых важных факторов, провоцирующих развитие МС. Поступающие с пищей животные жиры, а точнее содержащие в них насыщенные жирные кислоты, в большом количестве являются главной причиной развития ожирения. Вызывая изменения в мембранах клеток, жирные кислоты снижают их чувствительность к действию инсулина.
- Слабая физическая активность, при которой снижается скорость всех обменных процессов в организме. Это же относится и к процессу расщепления и усвоения жиров. Жирные кислоты уменьшают чувствительность рецепторов клеточной оболочки к инсулину, тем самым не дают транспортироваться глюкозе во внутрь клетки.
- Хроническая артериальная гипертония, которая отрицательно сказывается на процессе периферического кровообращения, что в свою очередь снижает чувствительность тканей к инсулину.
- Низкокалорийные диеты. Если суточный объем поступающих в организм килокалорий составляет менее 300 ккал, то организму приходится скапливать запасы путем усиленного жироотложения. В организме запускается процесс необратимого нарушения обмена веществ.
- Хронические стрессы. Психологические нагрузки длительного характера отрицательно влияют на процесс нервной регуляции органов и тканей, в результате этого происходит гормональный сбой. Нарушается производство гормонов, в том числе инсулина, а также чувствительность клеток на них.
- Прием таких гормональных препаратов, как кортикостероиды, глюкагон, тиреоидные гормоны и пероральные контрацептивы. Они снижают возможности клетки поглощать глюкозу и параллельно уменьшают чувствительность рецепторов к инсулину.
- Гормональные сбои. В организме человека жировая ткань – это эндокринный орган, который продуцирует гормоны, снижающие чувствительность клеток к инсулину. При этом, чем больше избыточных жировых отложений, тем ниже чувствительность тканей.
- Возрастные изменения у представителей мужского пола. Чем старше мужчина, тем ниже уровень выработки мужского гормона — тестостерона, и выше риск развития ожирения, гипертонической болезни и инсулинорезистентности.
- Остановки дыхания во сне (апное). При остановках дыхания во сне возникает кислородное голодание мозга и интенсивный выброс соматотропного гормона, который продуцирует развитие клеточной нечувствительности к инсулину.
- Неправильный подход к лечению сахарного диабета – назначение инсулина больше необходимой нормы. При большой концентрации инсулина в крови возникает привыкание рецепторов. Организм начинает вырабатывать своеобразную защитную реакцию от большого количества инсулина – инсулинорезистентность.
Лечение метаболического синдрома
Метаболический синдром лечение имеет весьма непростое, а в ряде случаев ему и вовсе не поддаётся.
Медикаментозное лечение
Из медикаментозных препаратов возможно использование:
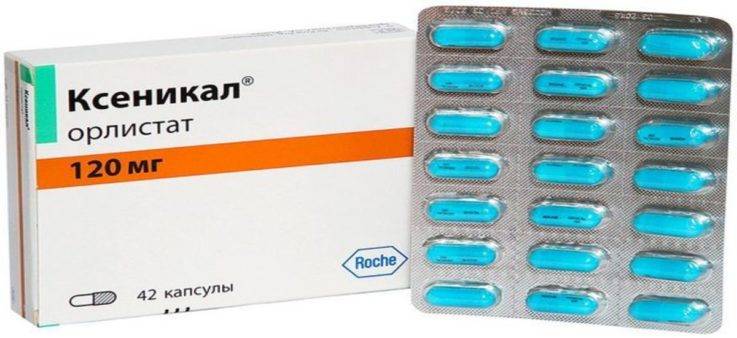
- препаратов, замедляющих расщепление и всасывание жиров в кишечнике (Ксеникал, Орлистат) для борьбы с ожирением;
- средств, воздействующих на специальные центры в нервной системе, подавляющих аппетит и снимающих дискомфортные влияния различных диет (Флуоксетин, Редуксин, Меридиа, Прозак). Но, стоит отметить, что данные препараты усугубляют инсулинорезистентность;
- статинов и фибратов при липидных нарушениях (Фенофибрат, Ципрофибрат, Аторвастатин, Розувастатин, Ловастатин, Симвастатин);
- Метформина (Сиофора, Глюкофажа) для улучшения поглощения глюкозы периферическими тканями (для устранения инсулинорезистентности);
- Акарбозы для снижения всасывания глюкозы в кишечнике. Также данное лекарственное средство в одном из исследований (STOP-NIDDM, 2002 г.) продемонстрировало снижение при метаболическом синдроме сердечно-сосудистых осложнений на 36%, а развития сахарного диабета на 34%;
- альфа-липоевой кислоты с целью улучшения обменных процессов, уровня холестерина и усвоения глюкозы;
- лекарств, снижающих уровень артериального давления из групп блокаторов кальциевых каналов (Фелодипин, Амлодипин), ингибиторов ангиотензин превращающего фермента (Рамиприл, Лизиноприл), бета-блокаторов, не влияющих на обменные процессы (Карведилол, Небиволол).

Одними таблетированными препаратами адекватной терапии метаболического синдрома добиться невозможно.
Диетотерапия. Какие продукты стоит полностью исключить?
Основной целью является снижение потребления жиров и углеводов, но ни в коем случае не стоит придерживаться низкокалорийных диет. Из-за того, что организм может недополучить необходимое количество белка и витаминов, возможны нарушения в иммунной системе и, как следствие, присоединяются различные бактериальные и вирусные инфекции. Питаться стоит до 6 раз в сутки с калорийностью рациона не более 2000 килокалорий. Такой режим помогает избежать излишнего чувства голода.
Рекомендованы к употреблению:

- мясо курицы, кролика, нутрии, индейки;
- морепродукты и рыба;
- кисломолочные нежирные продукты — кефир, творог;
- твёрдые сорта сыра;
- домашнее сливочное масло до 20 г;
- яйца в количестве до 2 штук в сутки;
- овощи в сыром, варёном, тушёном, запечённом виде;
- фрукты и ягоды до 500 мг в сутки;
- цельнозерновой хлеб;
- каши из гречневой, овсяной, перловой крупы;
- вода до 1,5 литра в сутки.
Необходимо отказаться от:

- мяса утки, гуся, свиньи, барана;
- любого фастфуда;
- сдобной, слоёной выпечки;
- кондитерских изделий: печенья, конфет, пирожного;
- мороженого;
- маргарина и других кулинарных жиров;
- манной, рисовой круп;
- макарон;
- сладкого йогурта, сливок;
- винограда, банана;
- майонеза;
- жирных острых соусов;
- копчёных колбас и мяса, ветчины;
- консервированных продуктов;
- производственных соков и любых газированных напитков.

Не стоит бросаться в крайности и отказываться от всего сразу, это может только усугубить течение метаболического синдрома, первое время 1 раз в неделю можно небольшими порциями принимать в пищу «запрещённые» продукты.
Польза физической активности
Регулярные физические упражнения способствуют:
- ускорению обменных процессов;
- активному и безопасному сжиганию жировых отложений;
- повышению чувствительности тканей к воздействию инсулина;
- выработке гормонов счастья — эндорфинов, способствующих отличному настроению и помогающих контролировать аппетит.
При занятиях лечебной физкультурой необходимо придерживаться следующих принципов.

Заниматься регулярно, минимум 5 раз в неделю, продолжительность тренировки должна составлять не менее 30 минут.
Вид спорта нужно подбирать индивидуально, чтобы он приносил пациенту только радость и удовольствие
Для возрастной группы подойдёт скандинавский тип ходьбы с лыжными палками или пешие прогулки, для молодой — велотренажёры, лёгкий бег, плавание, лыжи, гребной тренажёр.
Начинать следует с минимальных нагрузок и постепенно их увеличивать.
Очень важно не изнурять себя и следить за пульсом. Он должен находиться на отметке в 110 — 130 ударов в минуту.
При наличии противопоказаний (слишком высокое артериальное давление, наличие белка в моче, уровне глюкозы крови более 9,5 ммоль/л) от физических нагрузок стоит временно отказаться до нормализации данных показателей.
Наибольшей эффективностью в борьбе с лишним весом обладает чередование аэробных (кардио) и анаэробных (силовых) типов нагрузок.
Диагностика метаболического синдрома
К какому доктору обращаться в случае проблем с лишним весом?
Опрос
- условия жизни;
- особенности питания, пристрастие к сладкой и жирной пище;
- во сколько лет появился лишний вес;
- страдают ли от ожирения родственники;
- наличие сердечнососудистых заболеваний;
- уровень артериального давления.
Осмотр пациента
- Определение типа ожирения. При метаболическом синдроме жир сосредоточен на передней брюшной стенке, туловище, шее и лице. Это абдоминальное ожирение или ожирение по мужскому типу. При гиноидном или женском типе ожирения жир откладывается в нижней половине тела: бедрах и ягодицах.
- Измерение окружности талии. О развитии метаболического синдрома свидетельствуют такие показатели:
- у мужчин более 102 см;
- у женщин более 88 см.
Если есть наследственная предрасположенность, то диагноз «ожирение» ставится при показателях 94 см и 80 см соответственно.
- Измерение соотношения окружности талии и окружности бедер (ОТ/ОБ). Их соотношение не должно превышать
- у мужчин более 1,0;
- у женщин более 0,8.
Например, окружность талии у женщины 85 см, а окружность бедер 100 см. 85/100=0,85 – этот показатель говорит об ожирении и развитии метаболического синдрома.
- Взвешивание и измерение роста. Для этого используют медицинские весы и ростомер.
- Вычисление индекса массы тела (ИМТ). Для определения индекса используют формулу:
ИМТ= вес (кг)/рост (м)2
- Наличие стрий (растяжек) на коже. При резком наборе веса разрывается сетчатый слой кожи, и мелкие кровеносные капилляры. Эпидермис при этом остается неповрежденным. В результате на коже появляются красные полосы шириной 2-5 мм, которые со временем заполняются соединительными волокнами и светлеют. Лабораторная диагностика метаболического синдрома
- Общий холестерин повышен ≤5,0 ммоль/л. Это вызвано нарушением липидного обмена и неспособностью организма должным образом усваивать жиры. Высокая концентрация холестерина связна с перееданием и высоким уровнем инсулина.
- Высокомолекулярные липопротеины (ЛПВП или холестерин высокой плотности) снижен меньше 1 ммоль/л — у мужчин и меньше 1,3 ммоль/л — у женщин. ЛПВП – это «хороший» холестерин. Он хорошо растворим, поэтому не откладывается на стенках сосудов и не вызывает атеросклероза. Высокая концентрация глюкозы и метилглиоксаля (продукта распада моносахаров) приводит к разрушению ЛПВП.
- Низкомолекулярные липопротеиды (ЛПНП или холестерин низкой плотности) концентрация повышена ≤3,0 ммоль/л. «Плохой холестерин» образуется в условиях избытка инсулина. Он слаборастворим, поэтому осаждается на стенках сосудов и формирует атеросклеротические бляшки.
- Триглицериды повышены >1,7 ммоль/л. Эфиры жирных кислот, которые используются организмом для транспортировки жиров. Они попадают в венозную систему из жировой ткани, поэтому при ожирении их концентрация повышается.
- Уровень глюкозы в крови натощак повышен >6,1 ммоль/л. Организм не в состоянии усвоить глюкозу и ее уровень остается высоким даже после ночного голодания.
- Инсулин повышен >6,5 ммоль/л. Высокий уровень этого гормона поджелудочной железы вызван нечувствительностью тканей к инсулину. Повышая выработку гормона, организм пытается воздействовать на инсулиночувствительные рецепторы клеток, и обеспечить усвоение глюкозы.
- Лептин повышен >15-20 нг/мл. Гормон, вырабатываемый жировой тканью, который вызывает инсулинорезистентность. Чем больше жировой ткани, тем выше концентрация этого гормона.
Метаболический синдром — симптомы и лечение
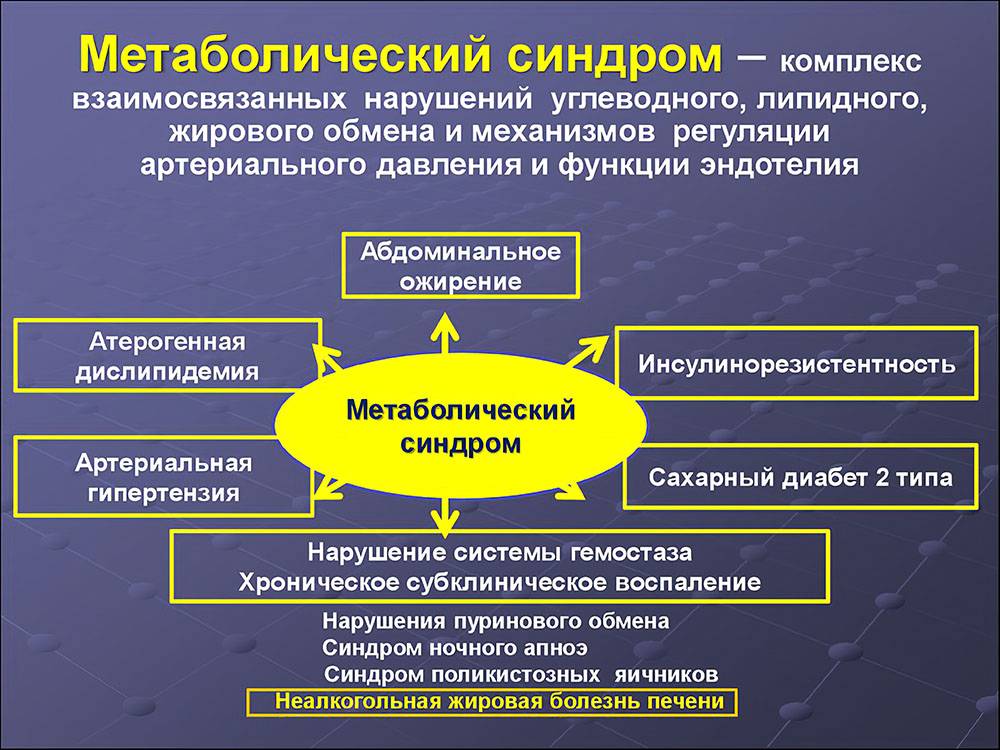
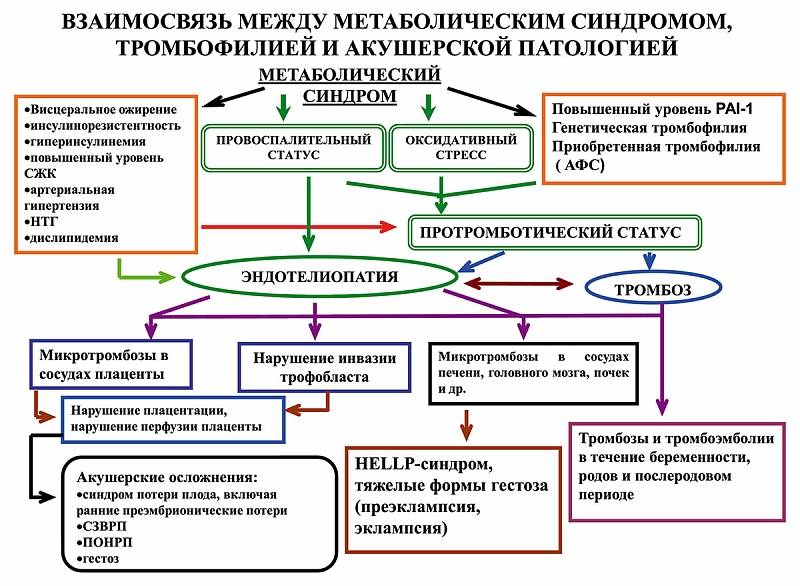
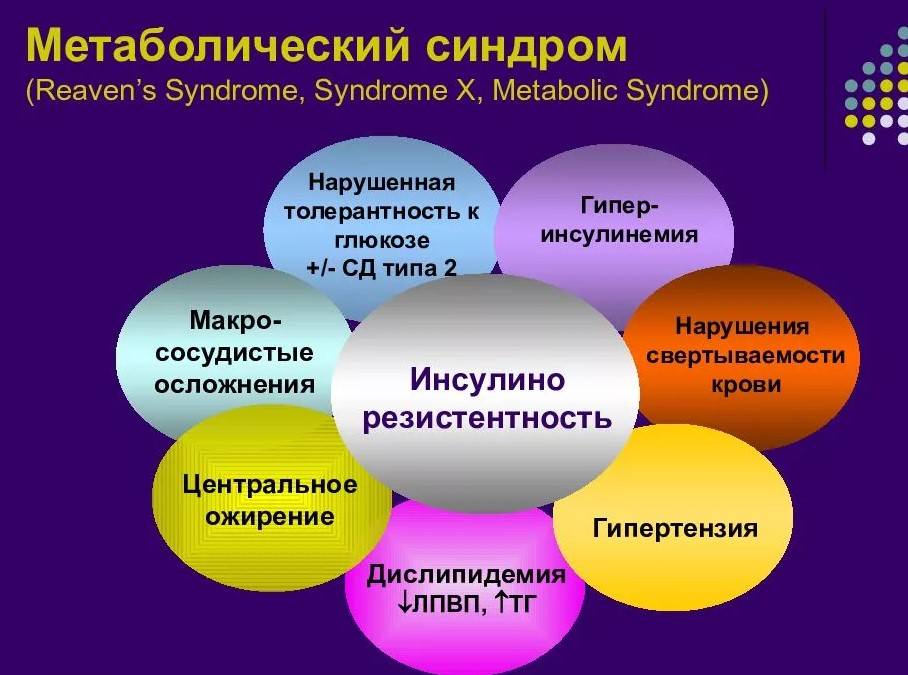
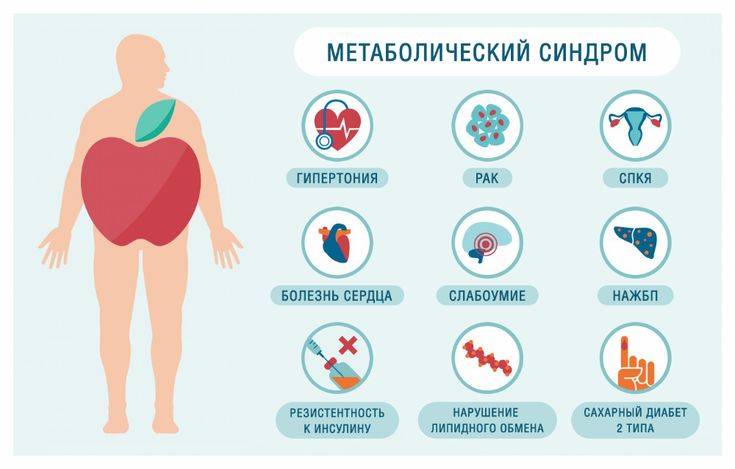
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию.
Все эти нарушения связаны в одну патогенетическую цепь.
Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне).
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа.
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям
К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям.
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
- абдоминального ожирения;
- артериальной гипертензии;
- изменениям углеводного, липидного и пуринового обмена.
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
https://youtube.com/watch?v=ag5WCVyVYhQ
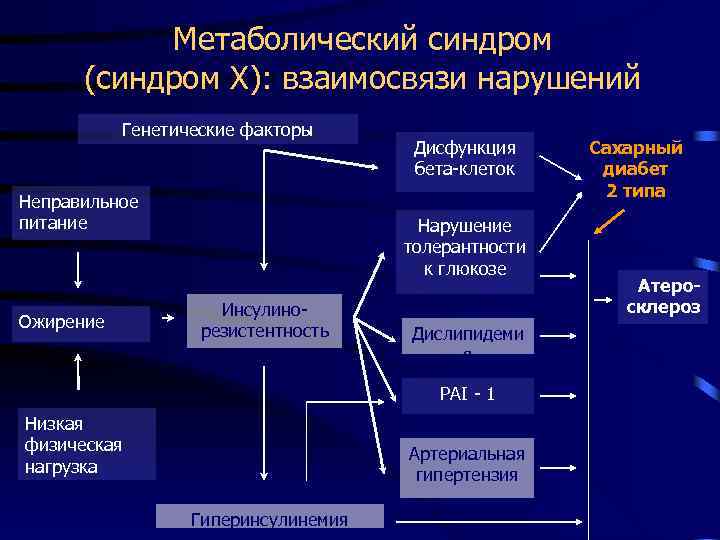
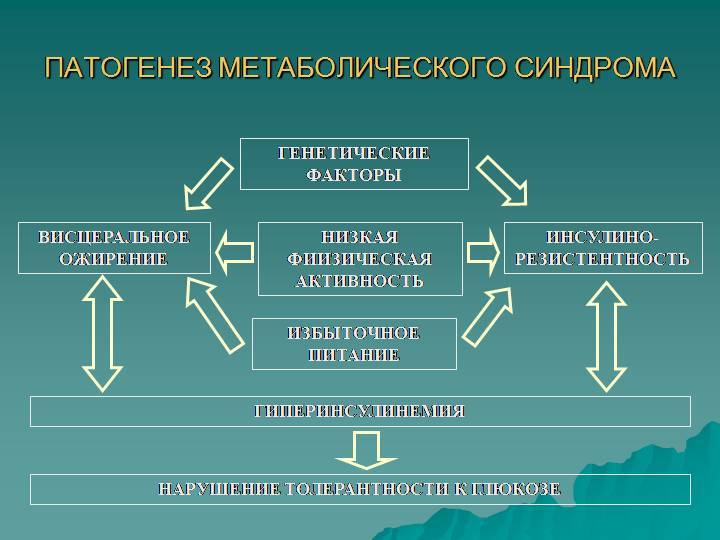
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина.
Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям.
Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным.
Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента.
Для этого следует учитывать:
- степень ожирения и артериальной гипертензии;
- выраженность метаболических изменений;
- наличие или отсутствие сахарного диабета и заболеваний, связанных с атеросклерозом.
Проявления метаболического синдрома
Основными проявлениями патологии являются центральное ожирение и комплекс обменных нарушений, связанных с ним. Часто состоянию сопутствуют репродуктивная дисфункция, сахарный диабет, поражение суставов, жировая болезнь печени, онкология, заболевания сердца. Нередко наблюдаются эндокринные изменения — гормональный сбой в работе щитовидной железы, надпочечников, половых желез. Многие пациенты страдают синдромом ночного апноэ сна.
Возникновению состояния способствуют следующие факторы:
- лишний вес;
- генетическая предрасположенность;
- низкая физическая активность;
- курение и злоупотребление алкогольными напитками;
- хронический стресс.
Физкультура
Метаболический синдром (у детей особенно заметно) редко возникает при активном образе жизни. Во время даже легкой зарядки улучшается обмен веществ. А если приучить организм к регулярной двигательной активности, лишний жир не будет в избытке накапливаться и обременять ненужными запасами.
Итак, какие нагрузки считаются достаточными:
- танцы;
- плавание;
- йога;
- велосипедные прогулки.
Если синдром не сильно отягощен проблемами с сердцем, позволителен бег трусцой и силовая аэробика. При одышке и тахикардии лучше начинать физические нагрузки с пеших прогулок и свободного плавания в бассейне.
В занятиях спортом очень важно следовать правилам, которые помогут привыкнуть, не испытывая при этом неприятных «срывов» и разочарований:
- Нагрузки увеличивайте постепенно. Не стремитесь побить личные рекорды в первые же дни. Метаболический синдром — результат неправильного образа жизни, который велся на протяжении довольно долгого периода. Чтобы вернуть здоровье назад, придется потрудиться не одну неделю.
- Выполняйте упражнения или прогулки в одинаковое время. Так организму легче перестроиться и свыкнуться с переменами. Лечебную гимнастику или разминку лучше всего делать утром или в перерывах на работе. Велосипедные прогулки — по выходным. Бег трусцой или ходьбу — вечером. По большому счету, вы можете составить нестандартный, индивидуальный план борьбы с гиподинамией. Главное, чтобы соблюдалась регулярность.
- Не принимайте пищу сразу же после занятий или перед ними. Выдерживайте промежуток около часа до и после физкультуры. Определенные виды активности могут вызвать зверский аппетит (плавание и прогулки на свежем воздухе).
Если чувство слишком дискомфортное, положите в рот хлебный сухарик и позвольте ему медленно растаять. Иногда помогает унять голод обыкновенная вода.
Физкультура не только позволяет побороть метаболический синдром. В качестве бонусов вы получаете:
- стройную фигуру;
- повышенную работоспособность;
- хорошее настроение.
Во время умеренных нагрузок в организме вырабатывается гомон счастья — эндорфин. Именно его недостаток заставляет нас есть много и слишком сытно, а при нормальном содержании в организме он стимулирует отказаться от жирного или сладкого «топлива» совершенно естественно, уверенно и легко двигаться вперед к новым свершениям.
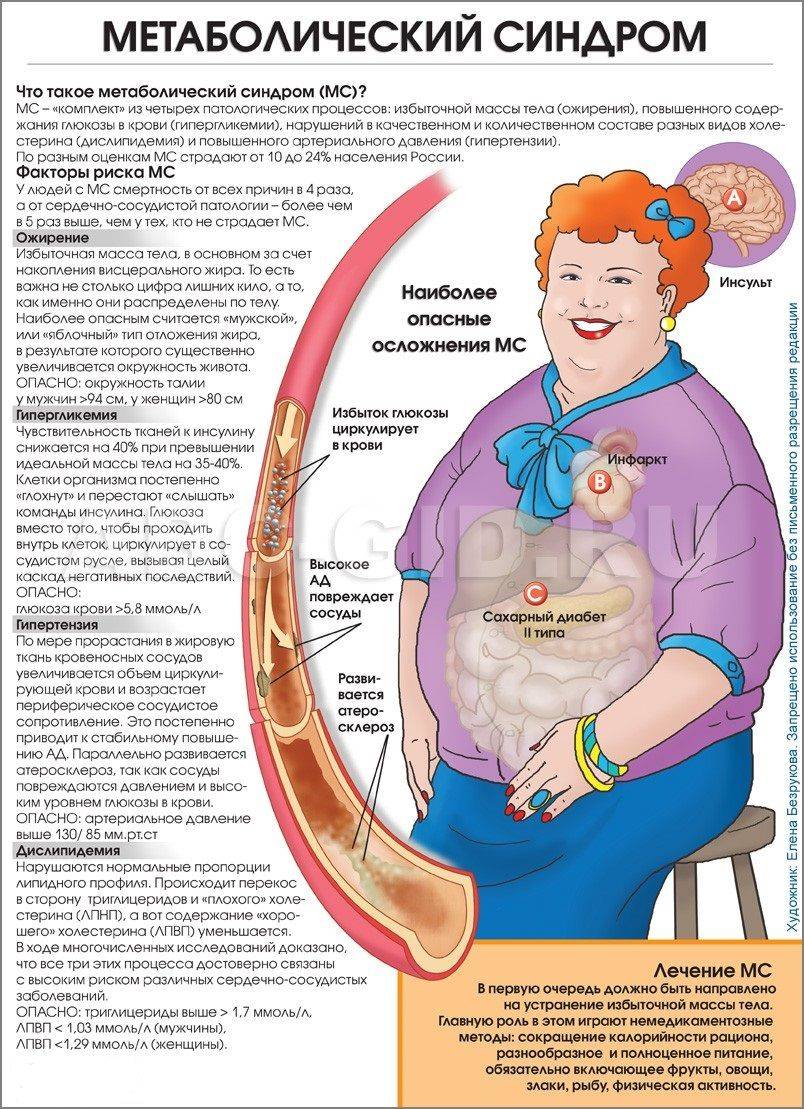
Что такое метаболический синдром?
Метаболический синдром (синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину) — это нарушение обмена веществ, включающее группу факторов риска, в числе которых могут быть сердечные и инсульт. Они вызывают повышение артериального давления, то есть более 130/85 мм рт.ст., высокий уровень сахара в крови, избыток жира вокруг талии, высокий уровень триглицеридов и низкий уровень холестерина ЛПВП («хорошие» липопротеины высокой плотности).
Биохимические процессы, участвующие в нормальном функционировании организма, называются метаболизмом. Когда существует метаболический синдром, организм находится в состоянии серьезной неисправности. Метаболический синдром увеличивает риск некоторых очень тревожных и, возможно, смертельных проблем со здоровьем, включая болезни сердца, инфаркт, инсульт и диабет.
Метаболический синдром – лечение
Пытаясь разобраться, как лечить метаболический синдром, следует понимать, что полностью исцелить организм при наличии таких нарушений нельзя, но возможно держать их под контролем посредством постоянного следования врачебным рекомендациям. Основные терапевтические задачи, которые предусматривает лечение метаболического синдрома у женщин, сводятся к четырем составляющим:
- устранение лишнего веса;
- регулирование кровяного давления;
- регулирование обменных процессов;
- предупреждение сердечно-сосудистых заболеваний.
Метаболический синдром – клинические рекомендации
Подход к лечению индивидуален, в зависимости от имеющихся отклонений и их степени, однако во всех случаях пациентам, у которых выявлен метаболический синдром, рекомендации даются по корректировке образа жизни. Больные должны настроиться на длительную терапию, выявить желание вести здоровый образ жизни, отказавшись от табакокурения и приема алкоголя. Необходима ежедневная физическая нагрузка, уровень которой зависит от состояния пациента, его возраста. Предпочтительны такие виды спорта, как плавание, ходьба, бег.
Фармакотерапия может включать применение таких медикаментов:
- гиполипидемические препараты (Фенофибрат, Розувастатин);
- препараты для уменьшения инсулинорезистентности (Метформин, Глюкофаж);
- антигипертензивные препараты (Фелодипин, Каптоприл);
- средства для лечения ожирения (Редуксин, Орлистат);
- липидоснижающие препараты (Розувастатин, Липостат) и др.
Диета при метаболическом синдроме
Желательно, чтобы диета при метаболическом синдроме у женщин была назначена специалистом-диетологом с учетом индекса массы тела, интенсивности физических нагрузок и прочих показателей. Многим пациентам рекомендуют вести дневник питания. Похудение должно быть постепенным – в месяц допустимо сбрасывать не более 2-4 кг. Основные правила здоровой диеты для тех, у кого выявлен метаболический синдром, таковы:
- небольшие порции, 5-6 раз в сутки, без длительных перерывов между трапезами;
- отказ от фаст-фуда;
- резкое ограничение потребления легкоусвояемых углеводов и жиров;
- уменьшение потребления соли;
- введение в рацион большего количества пищевых волокон;
- овощи и фрукты должны составлять треть дневного рациона;
- продуты следует варить, тушить, запекать.

Метаболический синдром – лечение народными средствами
Проводя лечение метаболического синдрома, немало пациентов прибегают к помощи нетрадиционной медицины. Некоторые растительные средства обладают сахароснижающим действием, помогают наладить обменные процессы, нормализовать давление, что установлено и подтверждено многолетним опытом применения. Посоветовавшись с врачом, можно воспользоваться следующим рецептом.
Травяной отвар
Ингредиенты:
- сушеные стручки фасоли – 50 г;
- трава василистника – 50 г;
- одуванчик (корни, цветки) – 25 г;
- лист черники – 25 г;
- вода – 250 л;
- молотая корица – четверть чайной ложки.
Приготовление и применение:
- Приготовить травяной сбор.
- Залить 2 стол. ложки сбора водой.
- Прокипятить полчаса, настоять 20 минут.
- Процедить.
- Принимать трижды в день до еды по стакану отвара, добавляя корицу.
Справочная информация
ДокументыЗаконыИзвещенияУтверждения документовДоговораЗапросы предложенийТехнические заданияПланы развитияДокументоведениеАналитикаМероприятияКонкурсыИтогиАдминистрации городовПриказыКонтрактыВыполнение работПротоколы рассмотрения заявокАукционыПроектыПротоколыБюджетные организацииМуниципалитетыРайоныОбразованияПрограммыОтчетыпо упоминаниямДокументная базаЦенные бумагиПоложенияФинансовые документыПостановленияРубрикатор по темамФинансыгорода Российской Федерациирегионыпо точным датамРегламентыТерминыНаучная терминологияФинансоваяЭкономическаяВремяДаты2015 год2016 годДокументы в финансовой сферев инвестиционной