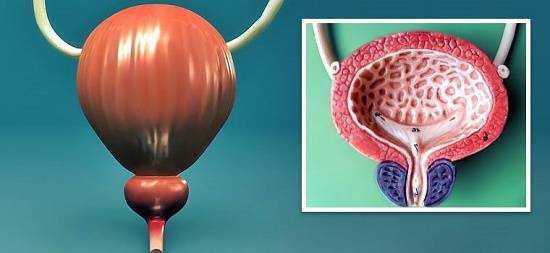
Способы лечения
Лечение лейкоплакии проводится с учетом индивидуальных особенностей пациента и течения заболевания. Локализация процесса в области треугольника Льето, по мнению большинства специалистов, не считается патологией и редко требует терапии.
Всем пациентам рекомендуют диету с ограничением блюд, способных раздражать эпителий мочевого пузыря. Полезно отказаться от специй, копченостей, расширить рацион за счет отварных блюд, овощей, молокопродуктов. Нет смысла уменьшать количество жидкости – ведь чем сильнее концентрация мочи, тем агрессивнее её действие на уротелий.
Медикаментозное воздействие
В случае наличия инфекции показаны противомикробные препараты, но последствия нерациональной антибиотикотерапии могут быть катастрофическими для здоровья. Описана клиническая эффективность бактериофагов и средств, уменьшающих воспалительную реакцию, но все лекарства должен назначать квалифицированный специалист.
С целью регенерации уротелия и ограждения пузырной стенки от раздражающего влияния мочи проводятся инстилляции (внутрипузырные орошения) аналогами гликокаликса по специальной схеме два-три раза в неделю на протяжении нескольких месяцев.
Лечить ли лейкоплакию гомеопатией и пищевыми добавками – вопрос спорный. Большинство медиков склоняются к тому, что улучшение от таких препаратов объясняется эффектом плацебо, а сама терапия не имеет доказательной базы.
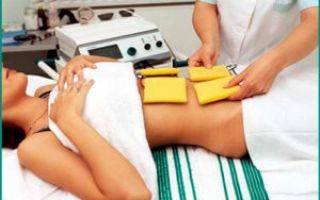
Физиотерапия
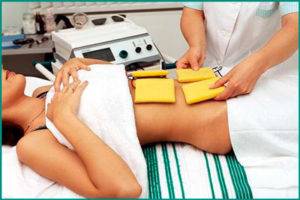 Многие солидные клиники, специализирующиеся на лечении урологических заболеваний, часто назначают больным физиотерапевтические процедуры. Электрофорез способствует доставке лекарственных веществ к очагу поражения. Действие магнитотерапии направлено на улучшение трофических процессов в тканях.
Многие солидные клиники, специализирующиеся на лечении урологических заболеваний, часто назначают больным физиотерапевтические процедуры. Электрофорез способствует доставке лекарственных веществ к очагу поражения. Действие магнитотерапии направлено на улучшение трофических процессов в тканях.
Относительно новым методом считается внутривенное введение озонированного раствора хлорида натрия. Сторонники такого лечения указывают на его противовоспалительное, иммуномоделирующее, дезинтоксикационное, обезболивающее, регенеративное, бактерицидное действие.
Чтобы не довериться шарлатанам и не навредить здоровью, необходимо поинтересоваться непременными условиями проведения физиотерапии:
- отсутствие противопоказаний у пациента;
- наличие у медицинской организации лицензии на выполнение конкретной процедуры;
- назначение лечащего врача;
- выполнение сеанса специально обученным медработником, имеющим соответствующий сертификат.
Такие процедуры являются одной из составляющих комплексного лечения. Урологи считают их дополнительными методами, не влияющими на измененную слизистую. В отзывах пациенты отмечают лишь временное клинически значимое улучшение состояния.
Народные средства
Если больной лейкоплакией, мужчина или женщина, решился на подобную терапию, важно обязательно проинформировать об этом лечащего врача и уточнить, какие побочные эффекты имеет конкретное растение. Самовольная комбинация отдельных фармацевтических и фитопрепаратов недопустима

Помощь хирургов
Иногда консервативной терапии оказывается недостаточно. Часто пациенту страшно решиться на операцию, что в большинстве случаев необоснованно. Современная урология располагает достаточным арсеналом минимально инвазивных методик с помощью цистоскопа – аппарата, вводимого через мочеиспускательный канал.
Наиболее популярными в настоящее время являются способы:
- Трансуретральная резекция (ТУР) – отсекание лейкоплакической бляшки особой петлей с последующей электрокоагуляцией.
- Лазерная абляция – очистка стенки соответствующим импульсом.
- Плазмокинетическая вапоризация (ПКВ) – совместное воздействие энергии плазмы и теплового фактора.
- Бесконтактная аргоноплазменная коагуляция (АПК) – высокий ток проводится к стенке не касаясь её, с помощью газа – аргона.
Важно знать! При всех вышеуказанных вмешательствах речь не идет ни о разрезе пузыря, ни о нарушение целостности его стенки. Суть хирургических методов – удаление измененного участка слизистой оболочки
Впоследствии эпителий регенерирует.
Важно подробно обсудить с лечащим врачом целесообразность выбранного способа коррекции, технику проведения, возможные неблагоприятные моменты. Все оперативные методики требуют медикаментозного лечения и диспансерного наблюдения в послеоперационном периоде
Профилактика
Как и для предотвращения появления любых заболевании важно следить за физическим и психологическим состоянием здоровья. Врачи рекомендуют:
- регулярно заниматься спортом: умеренный уровень физической активности от четырех до пяти раз в неделю поможет улучшить мышечную силу, снизить артериальное давление и снизить риск сердечных заболеваний;
- правильно питаться: соблюдать диету, предназначенную для заболевании желудочно-кишечного тракта, который исключает жирные продукты (фаст-фуд, жаренные блюда) и продукты с большим количеством сахара;
- следить за состоянием рук: защита рук от холода может снизить ваши шансы на вспышку синдрома Рейно.
Видеозаписи по теме
Что такое синдром Холта-Орама?
Синдром Холта-Орама (также называемый атриодигитальная дисплазия, синдром рука-сердце) — это наследственное расстройство, которое встречается примерно у 1 из 100 000 человек. Он характеризуется аномалиями в костях верхних конечностей, врожденным пороком сердца и/или аномалией в электрических импульсах, которые координируют сокращения сердца (нарушение сердечной проводимости). У некоторых больных нарушение функции запястья является единственным свидетельством заболевания.
Синдром Холта-Орама является аутосомно-доминантным генетическим расстройством, которое связано с изменением (мутацией) в гене TBX5. Хотя эта мутация может быть унаследована, большинство случаев является результатом новой мутации у пациентов без семейного анамнеза заболевания.
Как избавиться от патологии?
Медикаментозная терапия
Лечение лейкоплакии мочевого пузыря направлено на купирование факторов, спровоцировавших патологию. Основной группой фармсредств, которые используются, являются антибактериальные медпрепараты. Перед их назначением пациенту потребуется пройти анализ на чувствительность микрофлоры. Преимущественно курс терапии занимает не менее 3-х месяцев, во время которых доктор назначает разные сочетания медикаментов. Лечить заболевание потребуется до того момента, пока возбудитель будет полностью не уничтожен, что подтвердят 3-кратные отрицательные анализы бакпосева урины. Преимущественно назначают следующие антибиотики:
- «Лефлоксацин»;
- «Ципрофлоксацин»;
- «Норфлоксацин».
Помимо этого, прибегают к помощи противовоспалительных медикаментов. Часто используются «Преднизолон», который имеет также противоотечные свойства. Поскольку на развитии лейкоплакии мочевого пузыря сказывается нарушение иммунитета, пациентам прописывают и иммуномодуляторы. Наиболее эффективным фармсредством доктора считают «Интерферон». Кроме того, часто используется и орошение различными растворами. Делается это, чтобы создать защиту слизистой оболочке, которая убережет орган от воздействия патогенных микроорганизмов и мочевой кислоты, входящей в состав урины. Медикаменты вводят в мочевой пузырь при помощи катетера. Терапия занимает продолжительное время, длительность ее зависит от тяжести течения заболевания. Для орошения используют гиалуроновую кислоту или «Гепарин».
Физиотерапия
Физиотерапия при лейкоплакии мочевого пузыря позволяет без операции устранить рубцы. Этот метод лечения базируется на избавлении от спаек и рубцов, которые были вызваны воспалительными процессами. Кроме того, при помощи физиотерапии удается улучшить восстановление слизистой оболочки. Применяются следующие способы:
- электрофорез;
- микроволны;
- магнитотерапия.
Лечение народными средствами
Доктора обращают внимание пациентов, что использование рецептов целителей не поможет избавиться от недуга, а только снизит его симптоматику. Лечение народными средствами лейкоплакии мочевого пузыря должно производиться в комплексе с консервативной терапией
Чаще всего используются следующие рецепты:
- Календула. Берут 4 столовые ложки сушеного растения и заливают 0,5 л кипятка. Отправляют в теплое место на полчаса, после чего сцеживают при помощи марли. В день пьют по 100 мл настоя. Курс терапии не должен длиться больше 3-х дней. Прибегают и к помощи ванночки, для которой 500 мл приготовленного отвара добавляют к 2-м литрам теплой воды.
- Зверобой. В стакан кипятка добавляют столовую ложку растения и ставят на 20 минут кипятиться. Полученный настой делят на 3 приема и употребляют в течение дня.
- Пшеница. Пророщенные зерна промывают, помещают во влажную ткань на 2 дня. Когда ткань будет высыхать, ее потребуется увлажнять. После того как образовались ростки, зерна добавляют в блюда, к примеру, в салаты.
Диета при лейкоплакии
Суть диетического питания направлена на исключении продуктов, которые выступают раздражителями слизистой оболочки пузыря. Пищу готовят в духовом шкафу, на пару или же при помощи отваривания. В меню должна присутствовать следующая еда:
- фрукты и овощи (за исключением цветной капусты, помидоров, щавеля, чеснока и лука);
- кисломолочка;
- постное мясо и рыба;
- крупы.
Диета при лейкоплакии мочевого пузыря предполагает исключение таких продуктов:
- острая и жирная пища;
- специи и приправы;
- маринады;
- соленья;
- бульоны, приготовленные на мясе и рыбе;
- копчености;
- крепкий кофе;
- алкогольные и энергетические напитки;
- консервы;
- редька;
- белокочанная капуста.
Кроме того, пациенту потребуется соблюдать и режим питья
В сутки важно выпивать как минимум 2 л жидкости, учитывая не только воду, но и всю жидкость, которая поступает в организм, включая первые блюда, соки, чаи. При помощи обильного питья удастся вымыть из мочевого пузыря патогенные микроорганизмы и снизить влияние мочевой кислоты на травмированную слизистую оболочку
Доктора рекомендуют пить следующие жидкости:
- специальные почечные чаи, которые можно приобрести в аптечных сетях;
- несладкий зеленый разбавленный чай;
- морсы из ягод;
- негазированную минералку;
- очищенную воду.
Профилактика лейкоплакии

В профилактических целях, во избежание развития лейкоплакии в области мочевого пузыря, важно следовать следующим рекомендациям:
- применять средства контрацепции при интимных отношениях;
- проходить своевременное лечение при заражении половыми инфекциями и не только;
- иметь одного проверенного полового партнера;
- укреплять иммунные силы организма за счет спорта, закаливания и правильной диеты;
- не допускать в организме признаков гиповитаминоза в зимне-весенние периоды;
- избегать переохлаждения области малого таза;
- соблюдать правила интимной гигиены.
Кроме этого, также необходимо достаточно уделять времени отдыху, сну, плюс не курить и отказаться от приема алкоголя и наркотиков.
https://youtube.com/watch?v=3eUguVvZUrM
Лейкоплакия мочевого пузыря: лечение народными средствами
В качестве дополнительных способов прибегают к народной медицине. Наибольшую популярность сыскали хитрости:
- Поочередное подмывание составами из 1 ложки календулы/зверобоя, залитой 0,5 литрами кипящей воды.
- Отвар из ромашки, который готовится проще простого. Залейте 2 ложки сухих цветков ромашки 300 миллилитрами кипящей воды. Тщательно процедите с помощью сита или сложенной в четыре слоя марли.
- Настойка из двух ложек женьшеня, залитых 0,5 литрами водки. По истечении 5 минут настойку процеживают. Употреблять внутрь рекомендуют по три ложки в сутки.
В ряде случаев лейкоплакия является предраковым состоянием, а значит, при отсутствии должного лечения она грозит развитием онкологии. Среди других осложнений – склеротирование стенки мочевого пузыря, потеря эластичности, и как следствие дисфункции органа. Доходит до недержания мочи, почечной недостаточности и даже смерти.
Симптомы патологии
Данное заболевание имеет достаточно яркие признаки. Среди них, чаще всего, встречаются следующие:
- нарушение мочеиспускания: частые позывы, примерно каждые 20 минут;
- острый тянущий синдром в области малого таза;
- после опорожнения мочевого пузыря характерно жжение;
- общее недомогание, хроническая слабость, чувство усталости;
- зачастую неполное освобождение мочевого пузыря.
Наиболее сильный болевой синдром сопровождает лейкоплакию шейки мочевого пузыря.
Самостоятельно выявить данную патологию невозможно, кроме того, постановку диагноза усложняет схожесть болезни с хроническим циститом. При обнаружении вышеперечисленной симптоматики необходимо посетить врача.
Симптомы
В целом симптомы заболевания очень похожи на клинику цистита, так как при процессе происходит воспаление тканей мочевого пузыря и нарушается работа органа.
Расстройство мочеиспускания – признак, свидетельствующий о проблемах в мочевом пузыре
Стоит отметить, что плоскоклеточная форма заболевания может длительное время протекать абсолютно бессимптомно, в то время как бородавчатая или эрозивная лейкоплакия значительно ухудшает самочувствие больного и приводит к выраженным дизурическим расстройствам.
Самыми частыми признаками заболевания являются болевые ощущения, связанные с актом мочеиспускания и нарушения в работе мочевого пузыря (стойкая дизурия).
У больного имеются следующие типичные симптомы:
- лейкоплакия шейки мочевого пузыря сопровождается выраженными болевыми ощущениями при опорожнении пузыря, появляется жжение и чувство рези;
- поход в туалет приносит лишь временное облегчение, так как уже через несколько минут у больного вновь появляется нестерпимое желание помочиться;
- пациенты жалуются на непроходящее ощущение переполненности мочевого пузыря, что выбивает его из обычного ритма жизни и заставляет всегда находиться рядом с туалетом;
- во время мочеиспускания может выделяться лишь несколько капель, так как в раздраженном органе не может скапливаться большой объем мочи («ложные» позывы);
- имеют место неприятные тянущие или ноющие боли в нижней части живота, которые немного стихают после того, как больной займет удобное положение в постели;
- занятие сексом приносит выраженное чувство дискомфорта или же болевые ощущения, которые иррадиируют в промежность, анальную область;
- нередко пациенты самостоятельно отмечают изменение характера мочевого осадка, который становится мутным, могут появиться следы крови или хлопьевидные включения.
«Зависимость от туалета» приводит пациентов к социальной дезадаптации и выбивает из привычного ритма жизни
Отзывы пациентов
Наталья:
Ирина:
Елена:
Осложнения
Еще совсем недавно медики ошибочно полагали, что опаснейшим осложнением мочепузырной лейкоплакии является ее озлокачествление, но последние исследования развенчали это убеждение и доказали, что лейкоплакия в мочевом пузыре не способна переродиться в злокачественный процесс.
Но отсутствие онкогенности еще не делает лейкоплакию безопасной.
Если пациенты не получают должной терапии, то длительные воспаления вызывают отмирание мочепузырных стенок, приводящее к отсутствию их эластичности. В результате емкость пузыря уменьшается, функции утрачиваются, потому как удерживать мочу он способен не более получаса. При дальнейшем отсутствии терапии происходит формирование недостаточности почек, способное привести к летальному исходу.
На видео показана лазерная абляция и коагуляция лейкоплакии мочевого пузыря:
https://youtube.com/watch?v=e1qkey7Q-Mc
Лейкоплакия шейки мочевого пузыря и шейки матки
Наряду с шейкой мочевого пузыря лейкоплакия часто поражает шейку матки. В таком случае помогу свечи домашнего приготовления, а также регулярное проведение спринцевания. Для приготовления свечей понадобится взять 100гр масла какао. Его растапливают на медленном огне, следя за тем, чтобы масло не закипело. Когда масло полностью растаяло, его снимают с огня и дают 1-2 минут остыть. После этого добавляют по 2 капли эфирных масел можжевельника и чайного дерева. Смесь перемешивают, чтобы эфирные масла равномерно распределились. В полученный состав добавляют по половине столовой ложки настоек календулы и прополиса, а также 5-7 капель витамина А. Все эти компоненты можно приобрести в аптеке и стоят они совершенно недорого. Приготовленные формочки для свечей заполняют смесью и оставляют в морозилке до полного застывания. Курс лечения свечами 8-10 дней, после чего рекомендуется недельный перерыв. При возникновении аллергии на какой-либо компонент в составе свечей, его можно заменить.
Для спринцевания понадобиться приготовить настой из любых трав: эвкалипта, календулы, ромашки или зверобоя. Все травы также находятся в свободной продаже в аптеках. Настои готовятся по рецепту, указанному производителем в инструкции к препарату. Полученный настой пропускают через марлю. Когда настой станет комнатной температуры, его переливают в специальную грушу и делают спринцевание.
Если лечиться комплексным способом, можно предотвратить появление новых очагов воспаления и уменьшить уже существующие. Такой подход только ускорит выздоровление пациента и поможет поскорее вернуть привычный образ жизни.
Применение народных средств
Иногда в состав основной терапии включаются дополнительно народные средства. Они не способны самостоятельно справиться с недугом, но облегчают симптоматику. Посоветовавшись со специалистом, можно воспользоваться следующими рецептами:
- Потребуется 1 ст. л. цветков календулы и 2 стакана кипятка. Настой выдержать в течение получаса и использовать для подмываний, чередуя через день, с настоем зверобоя, который готовится аналогично.
- Хорошо справляется с воспалением отвар ромашки. Нужно взять 2 ст. л. растительного сырья и залить стаканом кипятка. Настаивать не более пяти минут, затем процедить и применять каждый день, как внутрь, так и наружно.
- Эффективным средством считается настойка женьшеня. Потребуется 2 ст. л. растения и 450 мл водки. Настаивать в течение трех дней в темном месте, затем принимать по 1 ст. л. 3 раза в день.
- Для приготовления следующего средства, необходимо смешать такие травы: по 20 г душицы и вероники, по 30 г ромашки, тысячелистника, календулы, 40 г горца почечного и 60 г крапивы. Из всей смеси, взять 1 ст. л. и залить 500 мл горячей воды. Кипятить 5 минут, затем настоять около часа и принимать по 100 мл 4 раза в день.
Симптомы синдрома Альпорта

Основными симптомами синдрома Альпорта являются также его основные осложнения, такие как заболевания почек, нарушения зрения и потеря/проблемы слуха. Эти симптомы также имеют тенденцию проявляться в раннем возрасте, до официального диагноза синдрома Альпорта.
Симптомы синдрома Альпорта
- кровь в моче (гематурия). Это первый признак заболевания;
- белок в моче (протеинурия);
- артериальная гипертензия (гипертония);
- отеки в ногах, лодыжках и области глаз;
- доброкачественные гладкомышечные опухоли (лейомиоматоз);
- случайные аневризмы.
Причины появления
Причинным фактором заболевания являются инфекционные патологии.
Наиболее распространенными возбудителями служат следующие:
- уреаплазмы (38% случаев);
- хламидии (11% пациенток);
- гонококки;
- микоплазмы (28% больных);
- трихомонады (обнаруживаются у четверти пациенток);
- гарднереллы;
- вирус простого герпеса;
- вирус папилломы человека.
Отмечаются также случаи микст-инфекции, когда происходит поражение двумя и более возбудителями. Вирусологическая диагностика не входит в стандартное обследование, однако применение противовирусных препаратов в комплексной терапии показывает хорошие результаты.
Образование пленки из ороговевших клеток является защитной реакцией со стороны организма в ответ на хронической воспаление, вызванное бактериальной или вирусной инфекцией. Специалисты считают, что без удаления этой пленки, которая создается для уменьшения патогенной инвазии, полноценная терапия невозможна.
В последние годы отмечается увеличение заболеваемости, что связано с повышением распространенности инфекций, передающихся половым путем. К факторам риска рецидивов относятся также хронический уретрит (воспаление мочеиспускательного канала), цистит, нарушения в эндокринной и обменной системе (сахарный диабет, дислипидемия), эстрогенная недостаточность, общее снижение иммунитета.
Патологические изменения в слизистой мочевого пузыря развиваются в среднем через полгода после инфицирования и этот процесс не зависит от степени контаминации микроорганизмами. Также невозможно оценить вклад того или иного вида патогена в развитие процесса, поэтому при лечении используются антибиотики широкого спектра действия.
Вероятные причины развития лейкоплакии мочевого пузыря: симптомы и лечение при помощи медикаментов и средств народной медицины
Лейкоплакия мочевого пузыря часто протекает в хронической форме, при которой здоровая ткань частичного эпителия заменяется клетками плоского. Повреждённые участки покрываются ороговевшими чешуйками, стенки мочевого пузыря не способны оградить себя от агрессивного воздействия некоторых компонентов мочи.
Код заболевания по МКБ–10 №32, в переводе с греческого «лейкоплакия» означает «белая бляшка», что связано с внешним видом изменённой ткани мочевого пузыря. Бляшки при заболевании имеют грязно-белый, желтоватый или серый цвет. Образования могут быть чёткими или с неровными краями, в запущенных случаях такими бляшками усеян весь мочевой пузырь пациента.
Лейкоплакия способна поражать другие слизистые в теле человека. Недуг часто формируется у женщин, что обусловлено анатомическим строением мочеиспускательного канала у представительниц прекрасного пола.
Путь попадания болезнетворных микроорганизмов в мочевой пузырь часто – восходящий (из наружных половых проникают в область мочевого пузыря по нисходящему пути (инфекция проникает с притоком крови из почки, лимфы, матки и её придатков). В таком случае возбудителем заболевания являются стафилококки, протеи, часто — кишечная палочка.
Факторами, влияющими на развитие патологического процесса, являются:
Зачастую несколько негативных факторов в совокупности приводят к появлению недугов мочевого пузыря.
Узнайте о правилах питания и соблюдения диеты при камнях в почках у мужчин и женщин.
О симптомах гидрокаликоза левой почки и о лечении патологии прочтите по этому адресу.
Основным признаком патологии мочевого пузыря является тупая боль в области малого таза. Многие пациенты жалуются на боли при мочеиспускании. Неприятные ощущения могут быть разной степени выраженности, в зависимости от стадии развития болезни, особенностей течения патологии. Недуг мочевого пузыря проявляется резкими болями при мочеиспускании.
В периоды обострения патологии к симптоматике лейкоплакии присоединяются признаки острого цистита: неполное опорожнение мочевыделительного органа, прерывистая струя, болезненность во время мочеиспускания, пациенты жалуются на ухудшение общего состояния. Симптоматика лейкоплакии очень схожа с циститом, поэтому многие женщины испытывают хронические боли в тазовой области на фоне неправильного лечения. Только в ходе дополнительных исследований выясняется, что пациентка страдала не циститом, а лейкоплакией.
Важно! При обнаружении малейшего дискомфорта обратитесь врачу, займитесь лечением во избежание резко негативных последствий. Симптоматику лейкоплакии мочевого пузыря часто путают с клиническими проявлениями цистита, нередко ставят неправильный диагноз
Не допустить такой ситуации поможет тщательная диагностика
Симптоматику лейкоплакии мочевого пузыря часто путают с клиническими проявлениями цистита, нередко ставят неправильный диагноз. Не допустить такой ситуации поможет тщательная диагностика.
Поставить правильный диагноз можно при помощи специфических исследований:
При подозрении на течение лейкоплакии мочевого пузыря, медик назначает все вышеперечисленные исследования. Наиболее информативный анализ – цистоскопия, позволяет определить конкретное месторасположение изменённой ткани
Щипковая биопсия (на исследование берут кусочек патологической ткани) позволяет достоверно определить характер течения патологии (злокачественный или доброкачественный), что важно для выбора тактики лечения
Как лечить лейкоплакию мочевого пузыря? Затруднённая диагностика осложняет лечение патологии. После выяснения первопричины заболевания, конкретного возбудителя патологии, врач назначает лечение. Требуется устранение всех сопутствующих болезней (урологических, гинекологических, других органов и систем).
Консервативная терапия лейкоплакии мочевого пузыря включает комплекс препаратов, направленных на купирование неприятных симптомов, они воздействуют на возбудитель заболевания, поражённые участки органа.
Эффективные лекарства:
Профилактика заболевания
Поскольку на первом месте в пути заражения стоит половой путь, специалисты рекомендуют использовать во время полового акта презерватив. Кроме того, следует соблюдать ряд рекомендаций:
- регулярно проходить профилактические осмотры;
- избегать переохлаждения;
- следить за качеством и регулярностью личной гигиены;
- вести здоровый образ жизни и принимать витаминизированные комплексы.
Лейкоплакия – одно из серьезных заболеваний мочеполовой системы, широко распространенных на данный момент. Правильная и комплексная терапия данного заболевания позволяет избежать серьезных последствий в будущем.
Лейкоплакия
Лейкоплакия. Лечение лейкоплакии народными и традиционными средствами
Лейкоплакия – довольно серьезное заболевание, которое характеризуется поражением слизистых оболочек как внутренних, так и наружных органов. Повреждая слизистые оболочки, лейкоплакия способствует ороговению эпителия. Сегодня, мои дорогие читатели блога Narmedblog.ru. мы поговорим о лейкоплакии мочевого пузыря.
Участок слизистой оболочки мочевого пузыря, поражённый лейкоплакией, теряет эластичность и приобретает белесый цвет. Одновременно поражается и поверхностный слой, который покрывает слизистую мочевого пузыря и защищает ее от вредных компонентов, содержащихся в моче.
Симптомы лейкоплакии мочевого пузыря
Зачастую лейкоплакия по своим клиническим проявлениям маскируется под хронический цистит, поскольку очень похожие симптомы – частые позывы на низ, болезненные мочеиспускания, боли внизу живота. В связи с этим лечащий врач, наблюдая больного, которому оказалась неэффективной длительная антибактериальная терапия, назначает дополнительное обследование – цистоскопию.
Эта методика обследование позволяет осмотреть изнутри мочевой пузырь с помощью специального инструмента – цистоскопа.
Как лечить лейкоплакию – консервативная терапия
Консервативное лечение лейкоплакии мочевого пузыря начинается с назначения современных фармацевтических препаратов, в основу которых входит гиалуроновая кислота. На сегодняшний день ведущие специалисты здравоохранения считают наиболее эффективным препаратом из этой серии – уро-гиал. вводимый в полость мочевого пузыря с помощью одноразового катетера один раз в неделю.
Продолжительность лечения индивидуально определяет лечащий врач. Для обеспечения защиты поврежденной стенки мочевого пузыря от воздействия мочи при лейкоплакии применяют орошения (инстилляции) такими препаратами, как гидрокортизон или гепарин .
Лейкоплакия – лечение лейкоплакии мочевого пузыря народными средствами
Лечение лейкоплакии травами проводится в качестве дополнения к основному медикаментозному лечению.
Настой подорожника, лапчатки и хвоща. Сначала измельчите, затем смешайте 20 г сухих листьев подорожника большого. 15 г корневищ лапчатки гусиной и 15 г травы хвоща полевого. Одну столовую ложку сбора заварите двумя стаканами крутого кипятка, укутайте емкость и оставьте на шестьдесят минут. После процеживания пейте настой по вечерам (перед сном) по целому стакану.
Отвар зерен овса посевного. Залейте четырьмя стаканами воды комнатной температуры один стакан зерен овса и томите до выпаривания половины объема жидкости на водяной бане. Добавьте в отвар ложку столовую натурального меда и употребляйте трижды в сутки по полстакана курсом в тридцать дней.
Настой тысячелистника обыкновенного. Нужно настаивать один час 2 чайные ложки сухой травы тысячелистника в одном стакане кипятка. После одночасового настаивания профильтруйте настой и пейте четырежды в сутки по 50 мл до приема пищи, продолжительность лечения – один месяц.
Настой плодов рябины и листьев брусники. Этот настой очень хорошо помогает при лечении лейкоплакии мочевого пузыря. Нужно смешать три части плодов рябины с одной частью сухих листьев брусники. Берем столовую ложку измельченной смеси, заливаем ее стаканом кипятка и оставляем настаиваться 3-4 часа в теплом месте. После фильтрации пейте настой по полстакана с добавлением ложечки чайной натурального меда до еды за полчаса три или четыре раза в сутки.
Водный настой вероники лекарственной. Настаивайте один час столовую ложку высушенной травы вероники, заваренной полтора стакана крутого кипятка. Выпейте всю дозу за день в три приема до трапезы. Вы можете усилить лечебный эффект, если прием настоя будете сочетать со спринцеванием (касается больных женщин) дважды в неделю перед сном.
Настой для спринцевания готовится следующим образом: заливаются полтора литра кипятка пять столовых ложек вероники, затем оставляют остудиться.
Если все лечебно-профилактические мероприятия, описанные выше, оказались неэффективными, лечащий врач назначает оперативное лечение – трансуретральная резекция лейкоплакии мочевого пузыря.
Методика представляет собой эндоскопическую операцию, проводимую с использованием цистоскопа, вводимого в полость мочевого пузыря через уретру (мочеиспускательный канал). Пораженный участок слизистой оболочки срезается специальной петлей.
Заканчивая статью, хочу отметить, что лейкоплакия мочевого пузыря – не приговор. Но ни в коем случае не затягивайте с лечением, поскольку заболевание может обернуться такими осложнениями, как почечная недостаточность и рак.
Будьте здоровы, дорогие мои! Храни вас Бог!
Комментарии: 3
Этапы развития лейкоплакии мочевого пузыря
В развитии лейкоплакии выделяют три последовательных этапа:
1 этап – плоскоклеточная модуляция. Слизистая оболочка мочевого пузыря начинает замещаться на плоский эпителий.
2 этап – плоскоклеточная метаплазия. Переходный эпителий полностью замещается плоским.
3 этап – плоскоклеточная метаплазия с кератинизацией. Происходит кератинизация – ороговение слизистой мочевого пузыря.
Как мы видим, лейкоплакия с ороговением, это уже третий этап прогрессирования, когда не было обращено должное внимание и не было начато лечение на первых двух этапах. Как же понять, как проявляется лейкоплакия мочевого пузыря, или как её заподозрить, разобрано в следующем подзаголовке
Как же понять, как проявляется лейкоплакия мочевого пузыря, или как её заподозрить, разобрано в следующем подзаголовке.
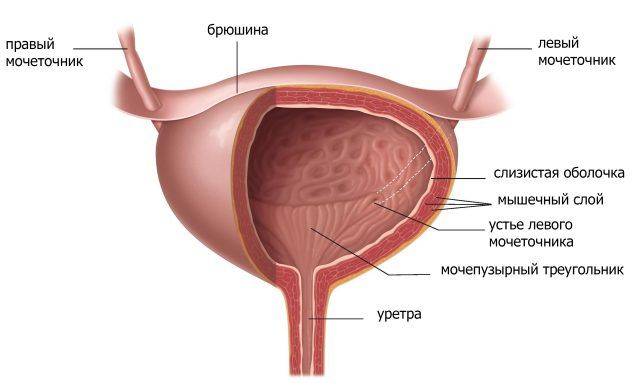
Диагностика
В первую очередь врач может заподозрить, что человек болен синдромом Альпорта на основании семейной истории. Симптомы, о которых сообщаются, также могут укать на вероятность возникновения болезни. Для подтверждения врач может использовать два типа диагностических тестов:
- Биопсия почки или кожи: При данном тесте берется очень маленький кусочек почки или кожи и исследуется в лаборатории под микроскопом. Тщательная микроскопическая оценка образца может указать болен ли тот или иной субъект.
- Генетическое тестирование: Этот тест используется для подтверждения наличия гена, который может привести к синдрому Альпорта. Он также используется для определения того, каким образом унаследован ген.
Ранняя диагностика синдрома Альпорта очень необходима. Это связано с тем, что осложнения заболевания обычно проявляются в детстве/раннем взрослом возрасте, и без своевременного начала лечения заболевание почек может стать фатальным уже в раннем взрослом возрасте.
Другие виды обследований могут быть важны, чтобы исключить другие заболевания из списка дифференциальной диагностики, оценить состояние пациента или развить первоначальное подозрение на болезнь Альпорта, однако это не диагностические тесты. Они включают:
- : Анализ мочи будет использоваться, чтобы проверить содержимое мочи на наличие крови или белка.
- Тест eGFR: Это тестирование функции почек, и он оценивает скорость, с которой клубочки фильтруют отходы. Этот показатель является сильным показателем того, есть ли у пациента заболевание почек. Анализы крови, такие как анализ содержания азота мочевины в крови и уровень креатинина, помогают определить состояние почек.
- Обследование слуха: Этот тест будет использоваться для определения того, был ли затронут слух.
- Зрение и глазные тесты: Они необходимы, чтобы увидеть, было ли затронуто зрение или есть ли катаракта. Они также будут использоваться для проверки любых характерных признаков синдрома Альпорта, таких как белые пятна в глазу и неправильная форма линз, которые могут указывать на синдром.
Почему появляется?
Первопричиной развития лейкоплакии считается проникновение инфекции в организм человека. Как это происходит?
Основной путь распространения патогенных микроорганизмов – восходящий. То есть инфекция попадает в мочевой пузырь из области наружных половых органов через мочевыводящие пути. Возбудителями заболевания в этом случае считаются микробы, вызывающие ЗППП (трихомонады, хламидии, прочие вредоносные организмы).
Заражение может осуществляться и нисходящим способом, то есть посредством кровотока и лимфотока микроорганизмы попадают в область мочевого пузыря из почек, кишечника, матки. Тогда возбудителем лейкоплакии считаются такие бактерии как кишечная палочка, стафилококк, стрептококк и прочие.
К числу неблагоприятных факторов, способствующих развитию недуга, принято относить:
- Хронические заболевания внутренних органов, расположенных как вблизи мочевого пузыря, так и на некотором удалении от него (например, заболевания почек, воспаление шейки матки, кариес, гайморит в запущенной форме);
- Неправильное использование внутренних методов контрацепции (например, спирали);
- Анатомические особенности строения мочеполовой системы человека;
- Незащищенные половые акты, беспорядочная сексуальная жизнь;
- Гормональные сбои в организме;
- Длительное снижение иммунитета;
- Частые стрессы, эмоциональное и физическое истощение.