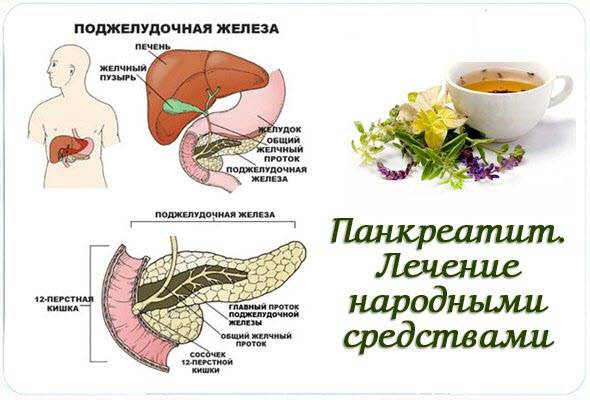
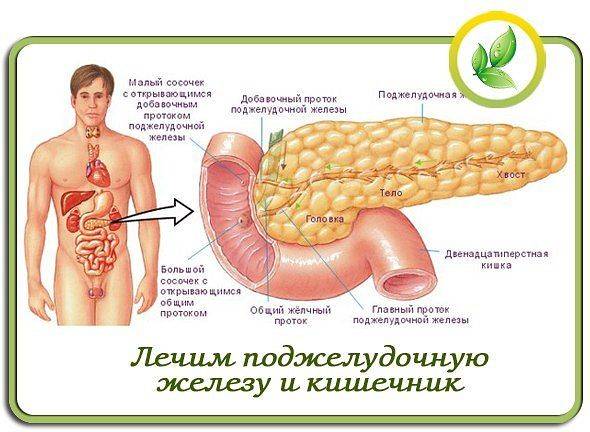
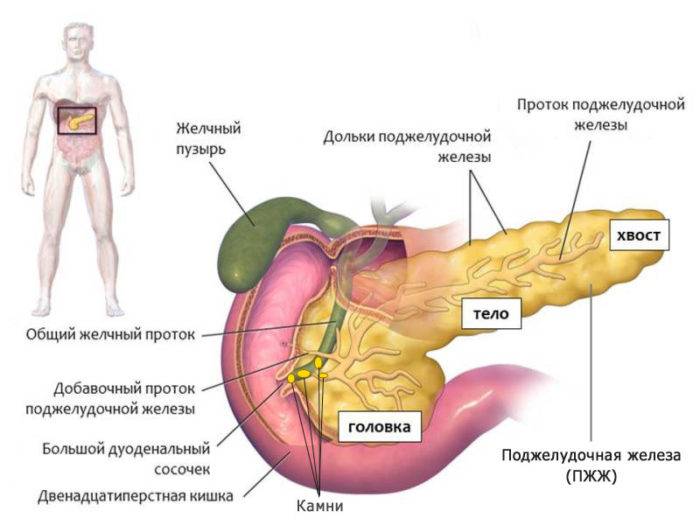
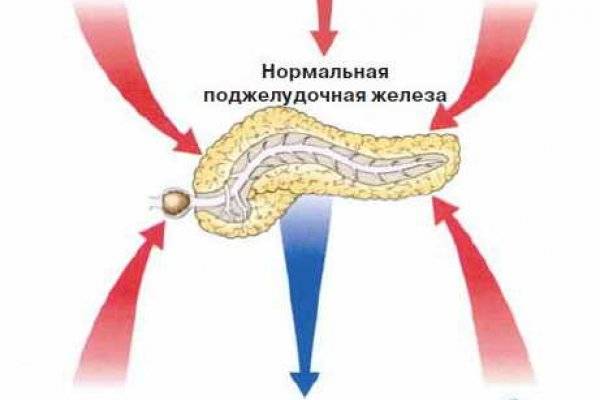
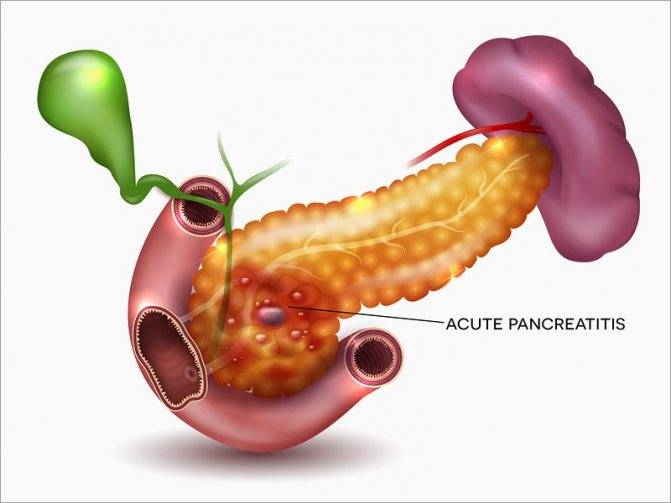
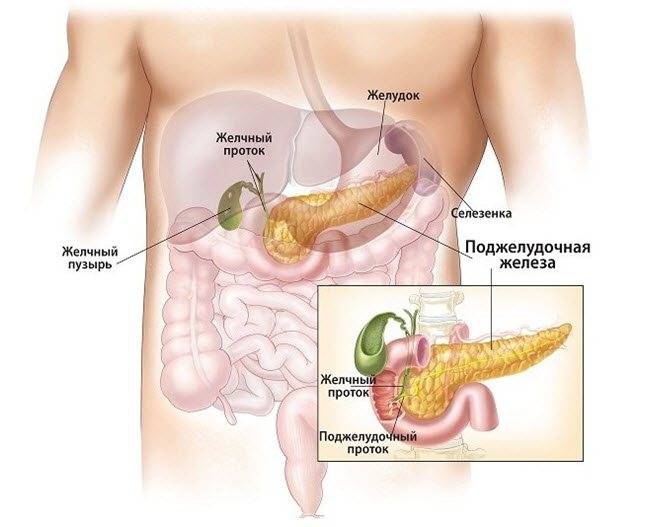
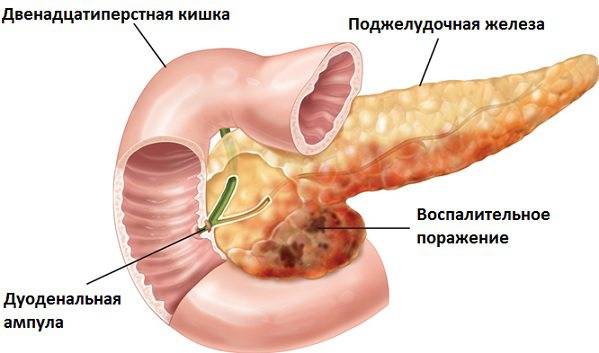
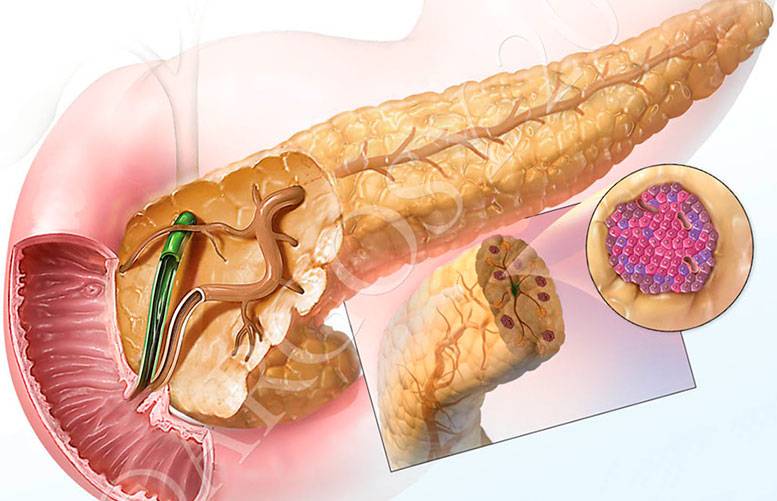
Признаки других заболеваний поджелудочной железы
Кроме острых воспалительных процессов, в органе могут быть и другие болезни. Симптоматика при этом определяется особенностями патологического процесса и в каждом случае может быть уникальной. Однако всегда симптомы болей поджелудочной железы включают в себя какие-либо из перечисленных выше. Чтобы точно поставить диагноз в таком случае необходимо провести дополнительные обследования, например, УЗИ или биопсию.
Симптомы опухолей поджелудочной железы
Наибольшее значение имеет выявление онкологической патологии, так как чем раньше начнется лечение такого заболевания, тем больше шансов у человека на полное выздоровление. В последние годы отмечается увеличение числа пациентов с новообразованиями пищеварительной системы, в том числе и поджелудочной железы.
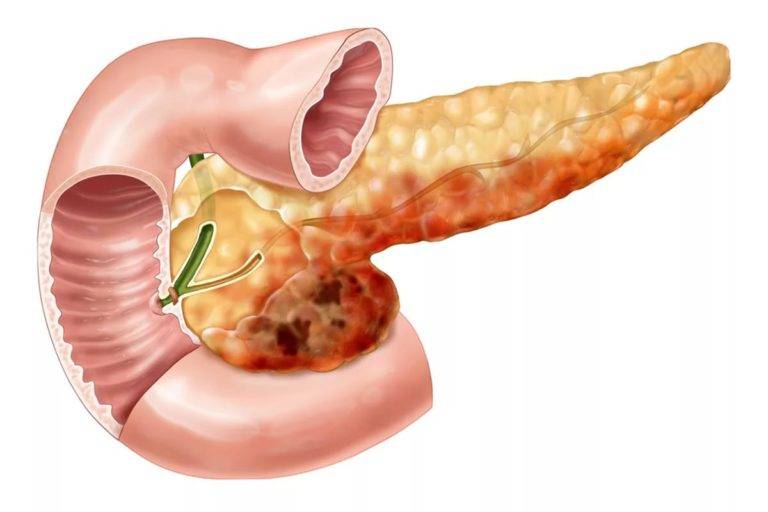
Опухоли в этом органе могут возникать как из клеток, ответственных за синтез ферментов, так и гормонально-активных тканей. В обоих случаях отмечаются симптомы, напоминающие острый панкреатит или обострение хронического. В зависимости от того, в какой части органа расположена опухоль, могут появляться дополнительные проявления.
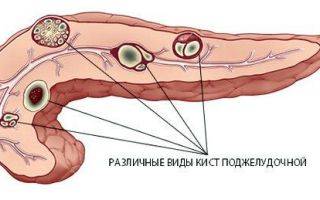
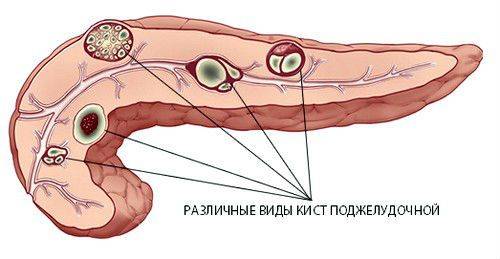 Варианты расположения кист в органе
Варианты расположения кист в органе
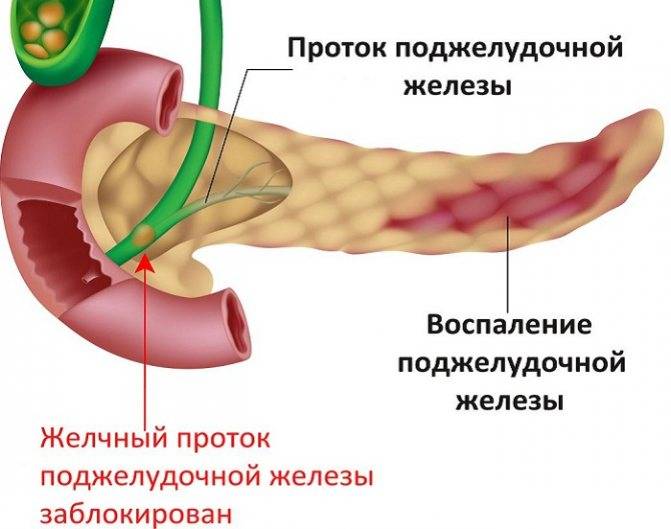
Например, при раке головки происходит увеличение этой части поджелудочной железы, что приводит к сдавлению расположенного рядом желчного протока. Это приводит к формированию застоя желчи, постепенному проникновению билирубина в кровь, что является причиной желтухи. Если при этом нет выраженного болевого синдрома, у пациента могут заподозрить гепатит или другие заболевания печени.
В случае поражения клеток, входящих в состав островков Лангерганса, вероятно появление признаков сахарного диабета. При этом состояние пациента может незначительно улучшаться после использования стандартных сахароснижающих препаратов или инсулина.
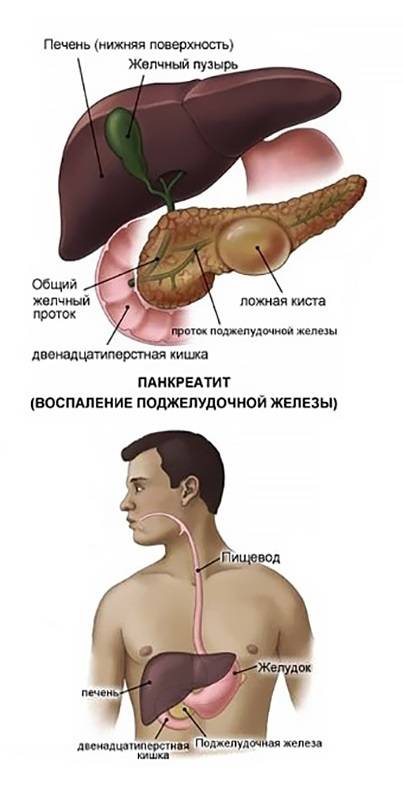
Камни и кисты
Киста – это новообразование, которое представляет собой полость, заполненную жидкостью. Они могут появляться в различных органах и частях тела. Не исключение и поджелудочная железа.
Симптомы, характерные для кистозного поражения органа напоминают проявления опухолевого процесса. При значительных размерах возможно сдавление окружающих тканей, нарушение функции органа. Может появиться желтуха, боль под ребрами, нарушение пищеварения, диспепсия, диарея, тошнота.
По клинической картине определить причину беспокойства практически невозможно, поэтому врачи назначают дополнительные обследования, наиболее информативным из которых является УЗИ. После подтверждения диагноза проводится хирургическое лечение.
Камни в поджелудочной железе возникают нечасто. В настоящее время точная причина этой патологии неясна. Болезнь может развиваться первично вследствие накопления в тканях органа солей. Также возможно камнеобразование после перенесенных воспалительных и других патологий этого органа. Наиболее распространенной локализацией конкрементов поджелудочной железы является головка. Чаще всего врачи обнаруживают патологию случайно при выполнении диагностических процедур по поводу других заболеваний.
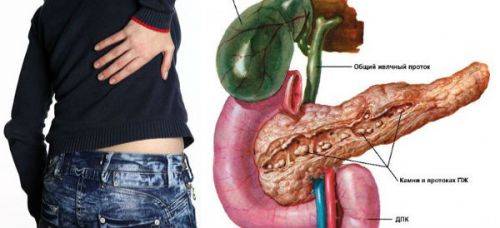 Камни в поджелудочной железе – явление достаточно редкое
Камни в поджелудочной железе – явление достаточно редкое
Проявления, которые вызывают камни в органе, также не обладают высокой специфичностью. Пациенты могут жаловаться на боль в верхней половине живота с иррадиацией в поясницу или спину. В некоторых случаях отмечается приступообразное усиление болевого синдрома после погрешностей в диете. Тогда необходимо дифференцировать это заболевание с острым панкреатитом или почечной коликой.
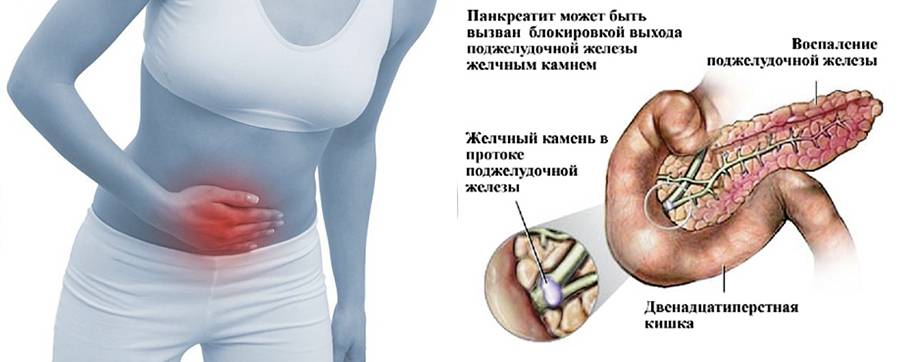
Если камень перемещается в полость общего желчного протока, возникает острое состояние. Оно проявляется не только болью, но и желтухой, связанной с застоем желчи. В таком случае и при тяжелом течении болезни рекомендовано оперативное лечение, которое заключается в удалении камня из органа или протока.
Болезни поджелудочной железы могут проявляться большим количеством разнообразных симптомов. Зная то, как болит поджелудочная железа, и как себя могут проявлять болезни этого органа, можно вовремя предположить наличие такой патологии и обратиться к врачу. Чем раньше поставлен диагноз и раньше начато лечение, тем выше шансы на полное выздоровление и предотвращение тяжелых осложнений.
Что делать при приступе?
Так как болевой приступ может возникнуть в любой момент, каждый больной должен знать, что ему необходимо делать, если воспалилась поджелудочная железа. Ведь если он сможет оказать себе первую помощь, у него появятся все шансы предотвратить возникновение серьезных последствий.
Говоря о том, как снять воспаление поджелудочной железы, следует в первую очередь отметить, что лечебные мероприятия должны происходить только под врачебным контролем. Поэтому при появлении первичных признаков приступа необходимо немедленно вызывать бригаду скорой помощи.
А до приезда врачей можно выполнить следующие действия, которые помогут облегчить состояние больного:
- человека нужно усадить на диван или кресло, наклонив его туловище вперед (если открылась рвота, можно подставить какую-нибудь емкость);
- сделать внутримышечную инъекцию Но-шпы – она поможет устранить спазм в протоках поджелудочной и улучшить отток ее содержимого, тем самым уменьшив воспалительный процесс и выраженность болевого синдрома.
При возникновении острого приступа боли при панкреатите больного нужно срочно госпитализировать
Более никаких мероприятий до приезда скорой помощи выполнять нельзя, так как любое неверное действие может привести к ухудшению состояния больного. Как только врачи окажутся на месте, они, как правило, забирают больного в поликлинику, где далее занимаются его лечением.
Лечение при воспалении поджелудочной железы и возникновении острого болевого синдрома у мужчин и женщин предполагает под собой следующие мероприятия:
- внутримышечное или внутривенное введение спазмолитических препаратов;
- применение анальгетиков (в данном случае часто используются наркотические обезболивающие типа Морфия и Трамадола, которые вводятся внутривенно).
Более подробно о лекарствах, которые используют для лечения панкреатита, можно почитать здесь.
При таких заболеваниях, как обостренный хронический и острый панкреатит, требуется обязательное соблюдение голодной диеты. В этот период употреблять какую-либо пищу вообще нельзя. Разрешается только в небольшом количестве пить воду. Если у больного отмечается сильная рвота, повышение температуры и признаки развития некротических процессов, назначается антибактериальные и противорвотные препараты.
Как только приступ удастся купировать, общая терапия дополняется ферментными средствами и антацидами. Эти препараты обеспечивают нормализацию пищеварительных процессов в организме, улучшение усвоения питательных веществ и способствуют восстановлению перистальтики кишечника.
Лечение панкреатита должно происходить под строгим врачебным контролем. Самостоятельные действия в периоды острого воспаления могут привести к серьезным последствиям
В этот же момент больному разрешается первый раз поесть. Причем не обычную пищу, а диетическую, которая не оказывает сильной нагрузки на поджелудочную железу. И говоря о том, что можно есть при воспалении поджелудочной железы, то следует отметить, что первые несколько дней допускается употреблять только:
- картофельное жидко пюре, приготовленное на воде, без соли и масла;
- кисели;
- травяные чаи;
- отвар шиповника;
- нежирные кисломолочные продукты;
- каши на воде без масла, соли и сахара.
Если после введения первичного рациона состояние пациента остается стабильным, то спустя несколько дней ему можно кушать рыбные и мясные блюда. Только в этом случае они обязательно должны готовиться на пару и тщательно измельчаться. При этом допускается употребление только диетических сортов мяса и рыбы.
Также постепенно в рацион больного вводятся фрукты и овощи, но не в свежем виде, а в отварном или пропаренном. С них обязательно должна очищаться кожура, а перед употреблением их нужно измельчать до пюреобразного состояния.
Если состояние больного остается стабильным на протяжении 7-14 дней после приступа, его выписывают, назначая ему прием ферментных препаратов и при необходимости антациды (они снижают кислотность желудка), которые ему нужно будет принимать на протяжении нескольких месяцев.
После выписки необходимо строго следовать всем рекомендациям врача, так как только так можно будет предотвратить рецидив болезни и появления на ее фоне осложнений
Симптомы острой формы панкреатита
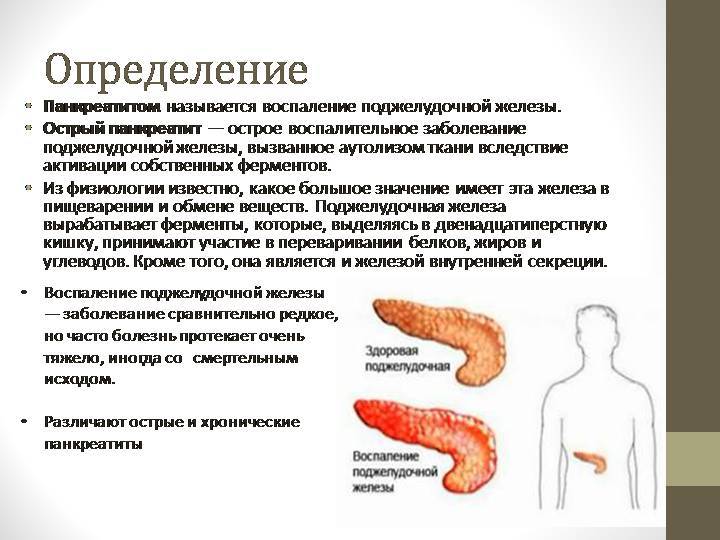
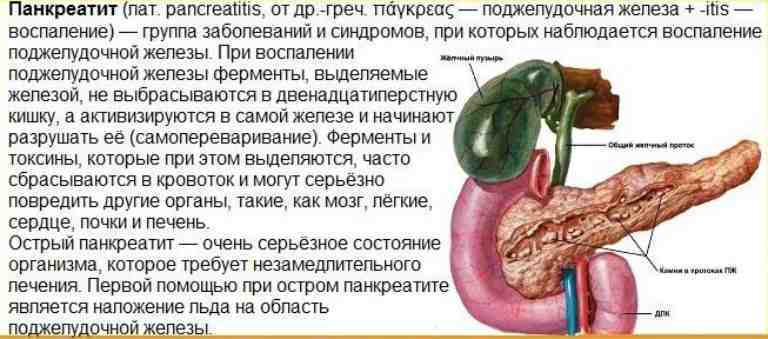
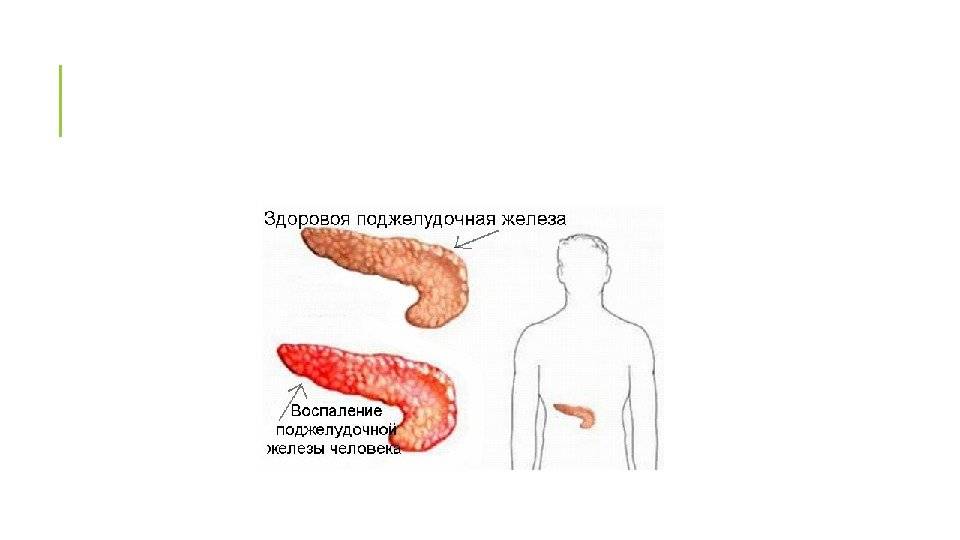
Важным внутренним органом в организме человека является поджелудочная железа, которая помогает усваиваться пищи. Также она выделяет множество гормонов и ферментов, необходимых для пищеварения. Воспаление в поджелудочной железе вызывает недуг как панкреатит.
Выделяют две формы заболевания:
- Острая.
- Хроническая.
В обоих случаях, воспалительный процесс поджелудочной железы сопровождается острой болью. Если отсутствует соответствующее лечение и больной нарушает режим питания, наблюдается поражение некротической ткани, в результате чего, человек может погибнуть.
При острой форме панкреатита часто возникают следующие симптомы:
- болевые ощущения в подреберье справа;
- опоясывающие боли в области спины;
- тошнота и рвотные позывы;
- наблюдается вздутие кишечника;
- отсутствует аппетит;
- понижается давление;
- головная боль;
- наблюдаются признаки тахикардии.
При чем, боль может немного ослабнуть если больной сидя, подожмет к себе колени. Даже если приступ прошел необходимо обратиться за помощью к врачу, чтобы избежать серьезных последствий.
Нередко возникают вопросы к какому специалисту следует обратиться, чтобы распознать признаки острого панкреатита. При возникновении этих симптомов необходимо обратиться к терапевту, который, изучив состояние больного, даст направление к гастроэнтерологу. Он проведет исследование и назначит терапию по приему медикаментов и соблюдении строгой диеты. При необходимости нужна будет консультация хирурга и других специалистов.
Симптомы хронического панкреатита поджелудочной
Развитию ярко выраженных признаков хронического панкреатита может предшествовать период проявления стертой симптоматики.
На начальных этапах болезни наблюдается дискомфорт в области желудка, метеоризм, вздутие живота, понос с жиром или непереваренной пищей в каловых массах.
Затем проявляется болевая форма панкреатита со следующими симптомами:
- боли в абдоминальной области;
- явления внешнесекреторной недостаточности поджелудочной железы;
- диспепсические явления (диарея, тошнота, рвота);
- метеоризм;
- проявления, связанные с нарушением оттока желчи;
- нарушение деятельности железы как эндокринного органа.
Болевой абдоминальный синдром
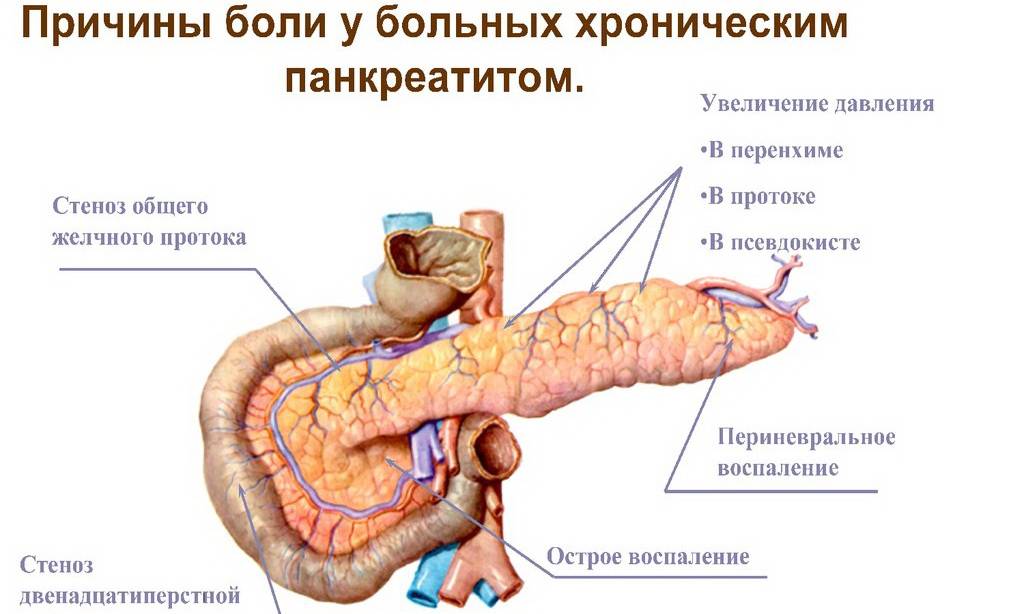
Боль возникает не только в период обострения. Хронический панкреатит поджелудочной железы в стадии ремиссии тоже может сопровождаться болевым синдромом. Обычно беспокоит область посередине живота.
Это может быть вызвано следующими причинами:
- Воспаление и изменение в тканях поджелудочной железы.
- Давление увеличенной железы на сплетения нервов.
- Сдавливание нервов разросшейся соединительной тканью.
- Непроходимость протока поджелудочной железы.
- Образование ложных кист в железе.
Если болевой синдром вызван непроходимостью протока или ложными кистами, то обычно боли ощущаются во время или после приема пищи.
Обезболивающие при панкреатите такого типа не помогают.
Состояние улучшается после приема препаратов, понижающих секрецию поджелудочной железы.
Боли при хроническом панкреатите, вызванные непосредственно воспалением в железе, возникают независимо от еды и снимаются приемом анальгетиков.
В запущенных случаях хронического панкреатита болевой синдром уже не беспокоит пациента, так как большая часть железы уже замещена соединительной тканью.
На поздних этапах основным симптомом болезни являются проявления недостаточности железы.
Признаки внешнесекреторной недостаточности железы
Внешнесекреторная недостаточность поджелудочной проявляется в нарушениях процесса пищеварения и усвоения питательных веществ в кишечнике.
Больного беспокоят диспепсические явления:
- диарея (до 6 раз в течение дня);
- выделение жира с каловыми массами (фекалии при этом жидкие, блестящие и зловонные);
- тошнота, иногда рвота
- язык обложен серым налетом;
- слабость;
- падает масса тела;
- плохой аппетит.
Далее в кишечнике начинается усиленный рост бактерий, наблюдается метеоризм, отрыжка и урчание в животе.
Начинается авитаминоз: больной чувствует слабость, у него ухудшается состояние кожи и волос, нарастают явления анемии.
Если хроническое воспаление поджелудочной железы протекает с внешнесекреторной недостаточностью, то это может быть связано со следующими причинами:
- Поражение клеток железы, отвечающих за выработку пищеварительных ферментов;
- Непроходимость протока железы, что препятствует поступлению панкреатического сока в кишечник;
- Среда кишечника становится кислой, в ней происходит инактивация белковых ферментов.
Все эти факторы препятствуют процессу нормального пищеварения в кишечнике. В результате возникают диарея, тошнота и рвота.
Другие признаки хронического панкреатита
Примерно у трети больных возникает желтуха и воспаление желчных протоков, а в анализе крови повышен билирубин.
Воспаленная и увеличенная поджелудочная железа сдавливает желчный проток.
У части больных при панкреатите поражаются островковые клетки поджелудочной железы, которые отвечают за выработку инсулина и гликагона.
Это приводит к нарушению эндокринной функции органа. Развивается вторичный сахарный диабет.
У некоторых пациентов наблюдается высокая температура, слабость, тахикардия, снижение артериального давления, появление на коже мелких красных пятен, которые не исчезают при нажатии — это признаки хронического панкреатита, протекающего с явлениями интоксикации организма из-за ферментемии.
Диета

Обязательным в лечении панкреатита является правильное питание. Данная диета предусматривает такое:
- Полный отказ от употребления алкоголя и курения.
- Полное исключение из рациона продуктов с грубой клетчаткой. К таковым относиться все бобовые и капуста.
- В ограниченном и только отварном виде можно употреблять картофель, морковь и цветную капусту.
- Следует полностью отказаться от колбасных изделий, полуфабрикатов, фаст фуда, консервов, острых и жарений блюд, а также животных жиров.
- Исключить из меню жирные блюда, твердый сыр, наваристые бульоны, жирную рыбу и мясо.
- Пить можно только минеральную воду, зеленый чай и отвар шиповника. Разрешается редкое употребление отваров из трав (ромашка, травы зверобоя).
- Фрукты кушать можно, но только не кислые. Лучше всего, если они будут подаваться в измельченном виде. Фруктовые соки под запретом.
- Строго запрещается употребление шоколада, мороженого, тортов, кремов и прочих сладких кондитерских изделий. Вместо них в небольших количествах можно кушать мед, орехи, финики, изюм и курагу. Также можно пить отвары из таких сухофруктов.
- Разрешается употребление блюд из рыбы и мяса (курица, кролик), но только в отварном виде (всевозможные паровые котлеты и тефтели).
- Нельзя пить сладкие газированные напитки.
- Можно кушать белковые паровые омлеты.
- Разрешается употребление кисломолочных обезжиренных продуктов (творог, кефир, ряженка). Желательно, чтобы такие продукты не содержали искусственных добавок, ароматизаторов и красителей. Из творога можно делать запеканки.
- Ежедневно нужно употреблять овощные супы и каши.
- От белого хлеба придется отказаться надолго. Вместо него можно кушать галетное печенье или подсушенный ржаной хлеб.
- Очень полезны морепродукты и морская капуста.
 Помимо этого, диетическое питание предусматривает такие правила приема и приготовления пищи:
Помимо этого, диетическое питание предусматривает такие правила приема и приготовления пищи:
- Все блюда должны проходить тщательную термическую обработку.
- Питаться нужно часто (4-5 раз день), но при этом порции должны быть небольшими.
- Нельзя кушать слишком горячие или холодные блюда. Их температура должна быть средней.
- Нельзя кушать в ночное время.
- Следует правильно комбинировать меню и не употреблять за одну трапезу трудноперевариваемые продукты.
- Для дополнительной нормализации пищеварения полезно принимать витаминные комплексы (витамин А, С, Е и витамины группы В).
- Лучше всего запекать или отваривать продукты.
- От соли, перца, сахара и прочих вкусовых добавок придется отказаться.
 Рассмотрим примерное меню на неделю при лечении панкреатита:
Рассмотрим примерное меню на неделю при лечении панкреатита:
- Понедельник:
- завтрак: овсяная каша, стакан кефира;
- полдник: отвар шиповника, орехи;
- обед: паровые котлеты, овощное рагу;
- ланч: зеленый чай, галетное печенье;
- ужин: творожная запеканка.
- Вторник:
- завтрак: гречневый суп, зеленый чай;
- полдник: ряженка;
- обед: отварная рыба, картофель;
- ланч: йогурт;
- ужин: салат из вареной свеклы, каша рисовая.
- Среда:
- завтрак: чай с медом, сухофрукты;
- полдник: кефир;
- обед: суп с тефлетями, отварная спаржа;
- ланч: творог;
- ужин: морковные котлеты, каша овсяная.
- Четверг:
- завтрак: кабачковая икра, ржаной хлеб;
- полдник: йогурт;
- обед: тушеный кролик, салат из вареной моркови и свеклы;
- ланч: отвар шиповника;
- ужин: запеченный картофель с овощами.
- Пятница:
- завтрак: рыбные паровые котлеты, компот;
- полдник: кефир;
- обед: каша овсяная, куриные отбивные на пару;
- ланч: творожная запеканка, зеленый чай;
- ужин: салат из помидор, зелени и огурцов, тушеная говядина.
- Суббота:
- завтрак: отварная тыква;
- полдник: зеленый чай, орехи;
- обед: тушеный картофель, овощное рагу;
- ланч: фрукты;
- ужин: отварная куриная грудка, гречневая каша.
- Воскресенье:
- завтрак: манная каша;
- полдник: ряженка;
- обед: суп с куриным мясом;
- ланч: зеленый чай;
- ужин: котлеты на пару, суп гречневый.
Видео
Полезное видео про туберкулез детей
https://youtube.com/watch?v=ew4Ju3Rk8tc
https://youtube.com/watch?v=ew4Ju3Rk8tc
Панкреатит при беременности
К счастью, острый панкреатит у беременных женщин встречается очень редко. Тем не менее, это заболевание повышает материнскую и детскую смертность, может привести к преждевременным родам. В большинстве случаев панкреатит вызван желчнокаменной болезнью, употреблением алкоголя и повышением уровня триглицеридов в крови. Гормональные изменения и набор веса во время беременности увеличивают риск формирования камней в желчном пузыре и повышают уровень триглицеридов в крови.

Причины возникновения приступа
Приступ поджелудочной железы, как правило, возникает абсолютно внезапно, и причин тому несколько:
- погрешности в питании;
- стресс;
- употребление алкоголя (даже в очень маленьких количествах);
- курение;
- воспаление желчного пузыря;
- заболевания инфекционного характера;
- печеночные болезни;
- патологии сердечно-сосудистой системы;
- врожденные аномалии в строении поджелудочной и т.д.
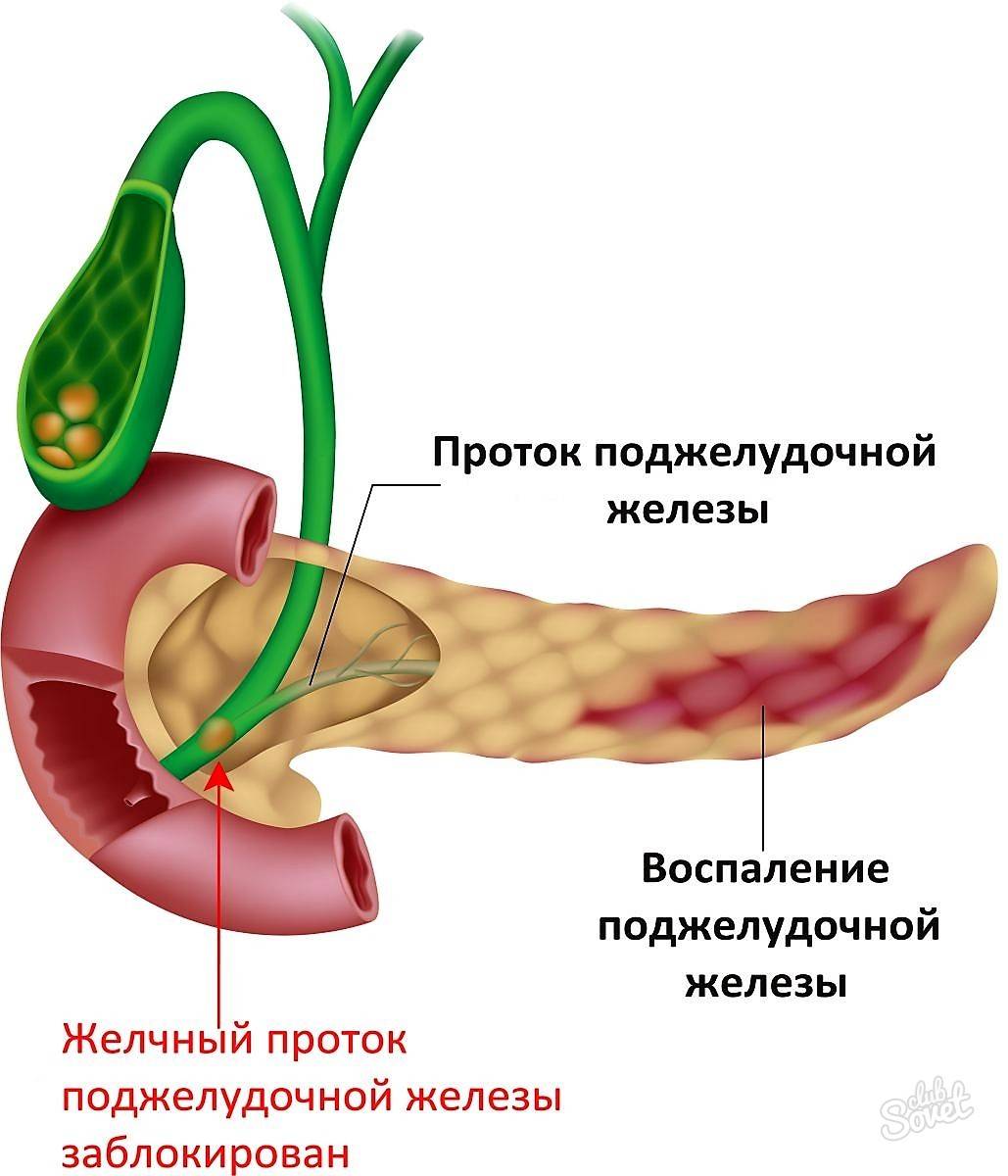
И несмотря на то, что факторов, которые могут спровоцировать приступы панкреатита много, основной причиной их возникновения является неправильное питание. Ведь поджелудочная железа является главным органом по синтезу пищеварительных ферментов. И если человек регулярно употребляет «тяжелую» для ЖКТ пищу, железа перегружается, ее работа выходит из строя, что влечет за собой возникновение в паренхиме поджелудочной воспалительных процессов.
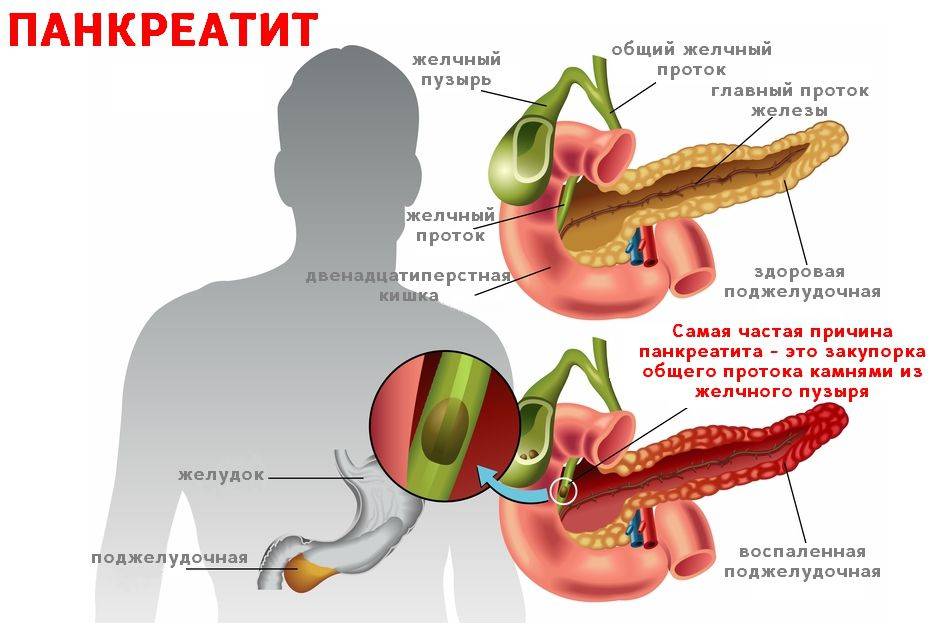
Это, в свою очередь, становится причиной появления отека, в результате которого орган увеличивается в размерах и отмечается сужение просвета выводных протоков. Такие явления провоцируют застой панкреатического сока внутри железы, так как его выброс в 12-перстную кишку не может осуществляться по суженным протокам. А в нем содержатся пищеварительные ферменты, работа которых активизируется сразу же после их выработки. И учитывая то, что они остаются внутри органа, они начинают переваривать его клетки, что и провоцирует возникновение болевого приступа.
 Неправильное питание – главная причина развития острого панкреатита и обострения хронического
Неправильное питание – главная причина развития острого панкреатита и обострения хронического
Важно! Именно по этой причине врачи настоятельно рекомендуют всем своим пациентам (даже тем, кто не страдает от панкреатита) придерживаться правильного питания. Ведь только оно поможет избежать возникновения приступов и сохранить функциональность поджелудочной
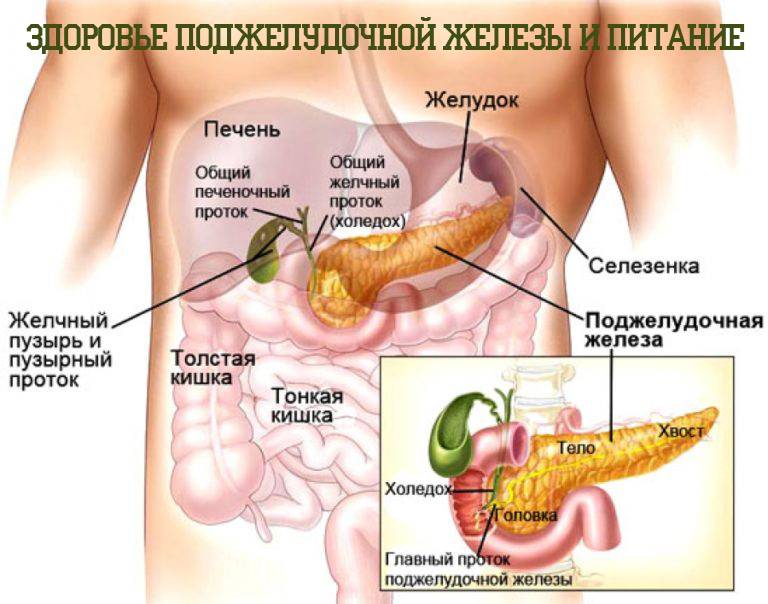
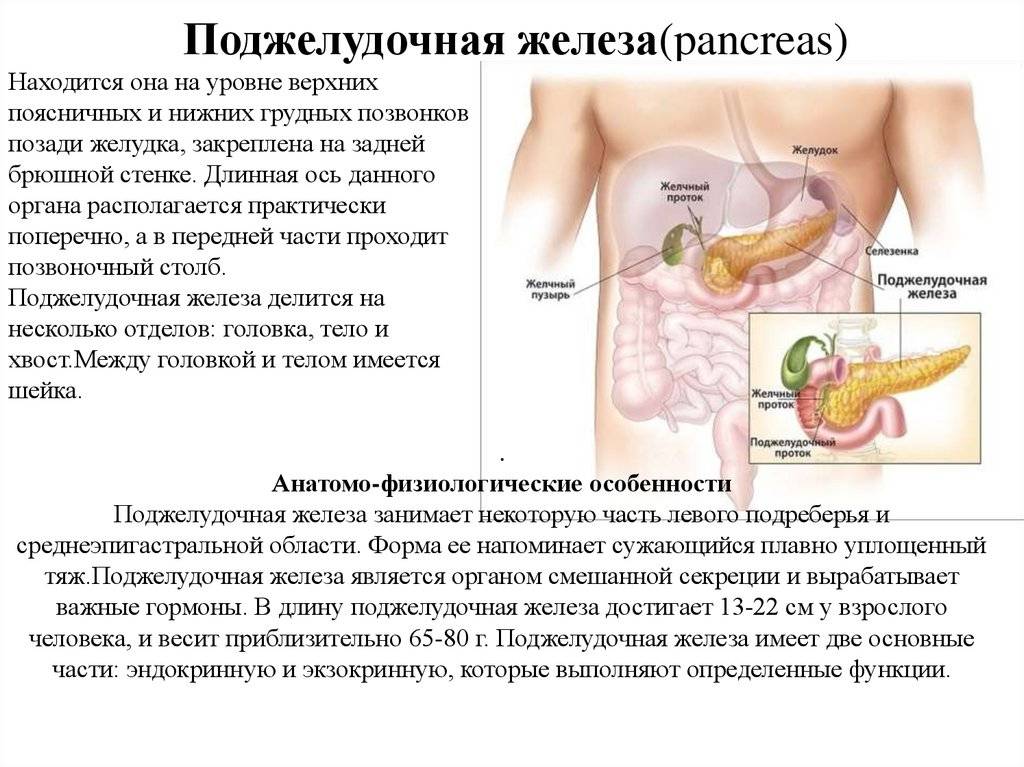
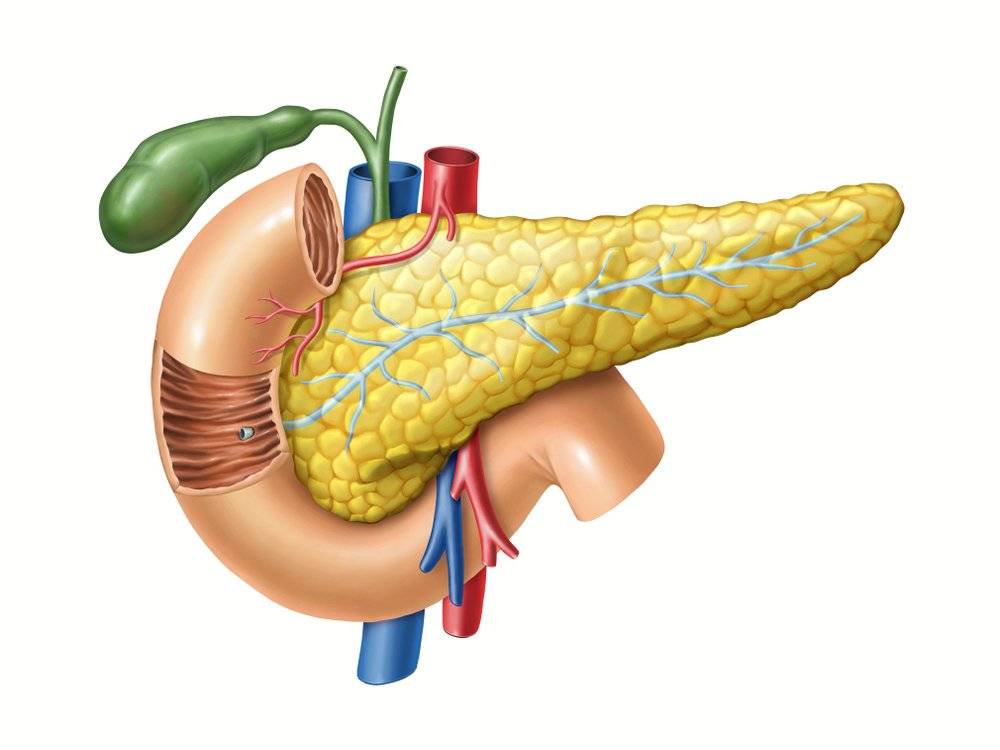
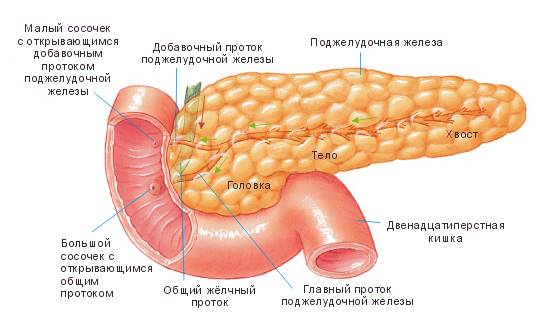
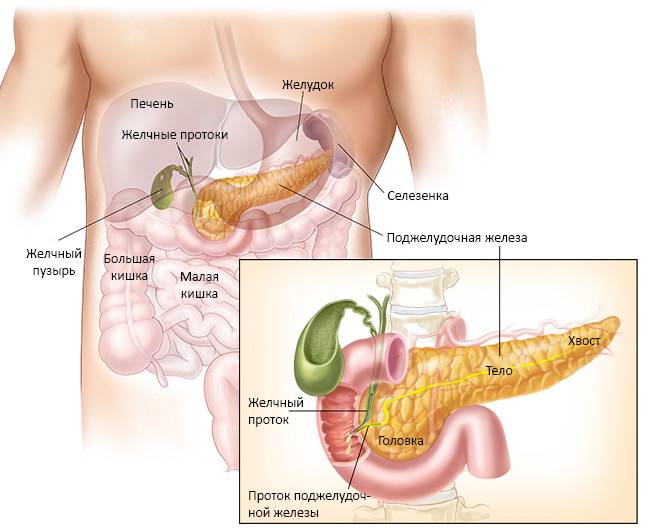
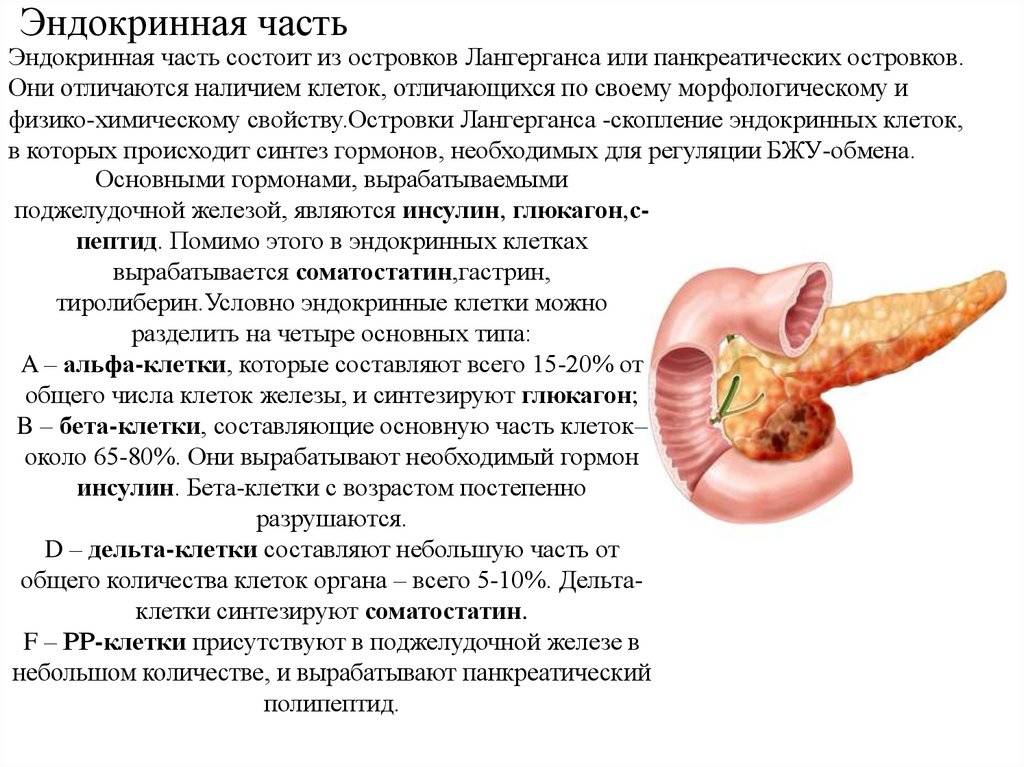
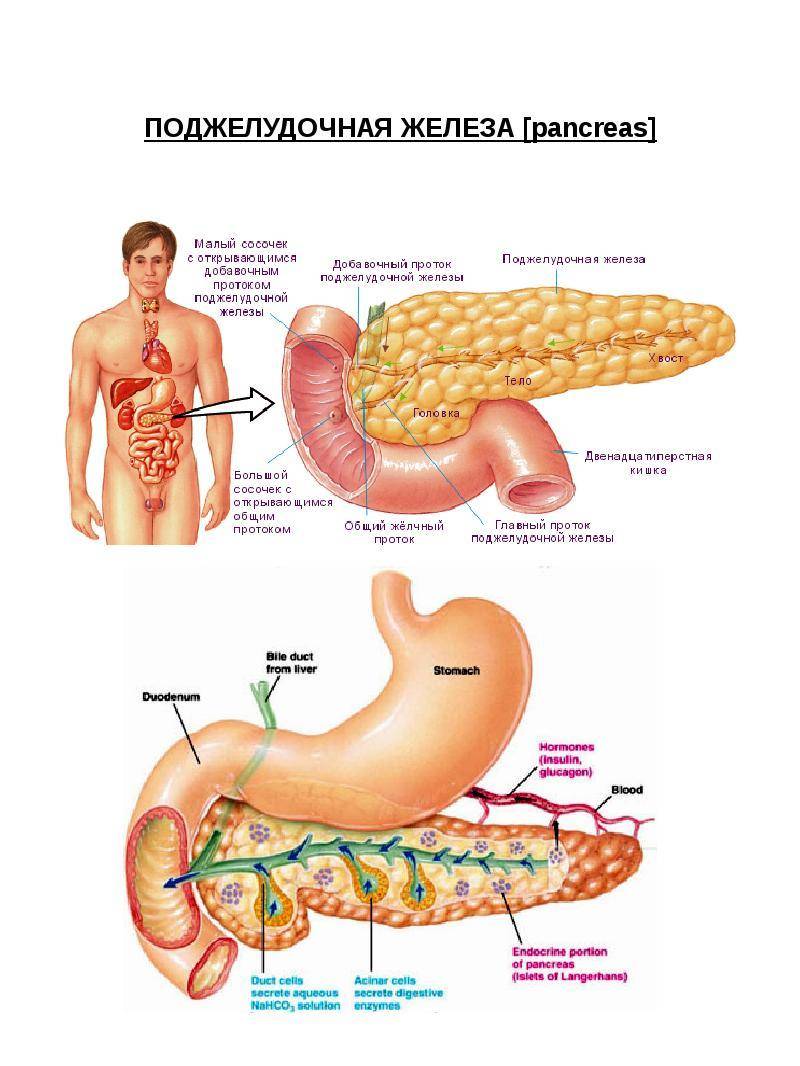
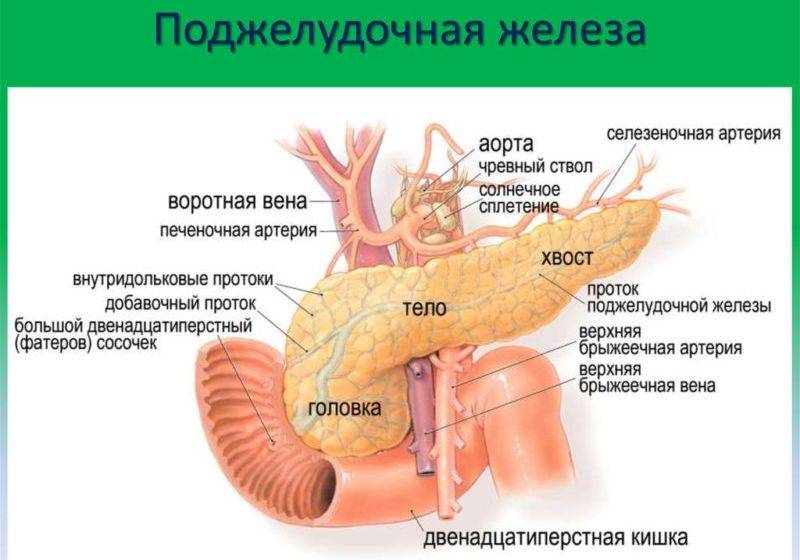
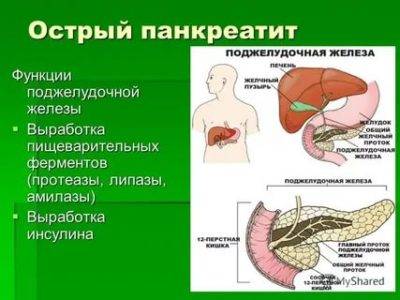
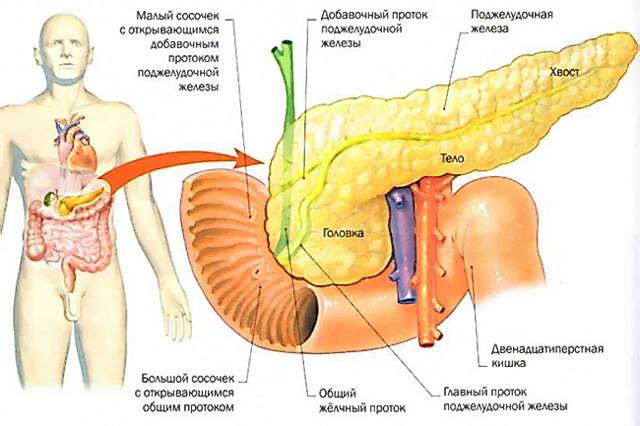
Функции поджелудочной железы
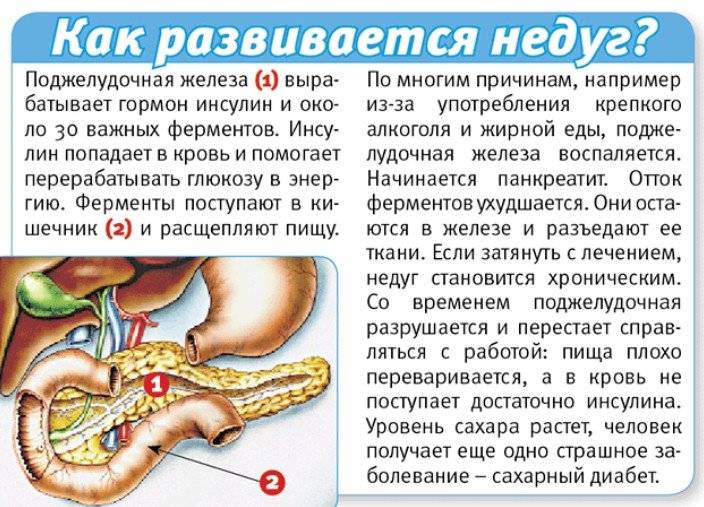
Экзокринная функция. Ежесуточно поджелудочная железа вырабатывает 500-1000 мл панкреатического сока, состоящего из ферментов, солей и воды. Ферменты, продуцируемые поджелудочной железой, называются «проферментами» и вырабатываются ею в неактивной форме. При попадании комка пищи в двенадцатиперстную кишку выделяются гормоны, с помощью которых запускается цепочка химических реакций, активизирующих ферменты панкреатического сока. Самый сильный стимулятор секреции поджелудочной железы – соляная кислота желудочного сока, которая при попадании в тонкую кишку активизирует выделение слизистой оболочкой кишки секретина и панкреозимина, воздействующих, в свою очередь, на выработку ферментов поджелудочной железы.
К этим ферментам относятся:
- Амилаза, расщепляющая углеводы;
- Трипсин и химотрипсин, участвующие в процессе переваривания белка, который начинается ещё в желудке;
- Липаза, отвечающая за расщепление жиров, которые уже подверглись воздействию желчи, поступившей из желчного пузыря.
Дополнительно панкреатический сок содержит микроэлементы в виде кислых солей, обеспечивающие его щелочную реакцию. Это необходимо для нейтрализации кислого составляющего пищи, поступившей из желудка, и создания подходящих условий для усваивания углеводов.
Секреция панкреатического сока регулируется нервными механизмами и связана с приемом пищи, т. е. разнообразная по составу пища стимулирует выработку разного по объему и содержанию ферментов сока. Он накапливается в междольковых протоках, которые вливаются в главный выводной проток, вливающийся в двенадцатиперстную кишку.
Эндокринная функция. Внутренняя секреторная функция железы состоит в выделении ею в кровь гормонов инсулина и глюкагона. Они вырабатываются группами клеток, вкрапленных между дольками и не обладающих выводными протоками – так называемыми островками Лангерганса, расположенными в значительном количестве в хвосте железы. Островки Лангерганса состоят в основном из альфа-клеток и бета-клеток. Их число у здоровых людей достигает 1-2 миллионов.
- Инсулин вырабатывается бета-клетками и отвечает за регуляцию углеводного и липидного (жирового) обмена. Под его влиянием глюкоза поступает из крови в ткани и клетки организма, тем самым уровень сахара в крови понижается. Бета-клетки составляют 60-80% островков Лангерганса.
- Глюкагон вырабатывается альфа-клетками и является антагонистом инсулина, т. е. повышает уровень глюкозы в крови. Также альфа-клетки принимают участие в выработке вещества липокаина, препятствующего жировому перерождению печени. Их доля в островках Лангерганса – около 20%.
Островки Лангерганса содержат в малом количестве и другие клетки, например, дельта-клетки (1%), секретирующие гормон грелин, отвечающий за аппетит и стимулирующий к потреблению пищи. ПП-клетки (5%) вырабатывают панкреатический полипептид, образованный 36 аминокислотами и подавляющий секрецию поджелудочной железы.
Разрушение бета-клеток приводит к угнетению выработки инсулина, что может спровоцировать развитие сахарного диабета. Симптомами этого являются постоянная жажда, кожный зуд, повышенное отделение мочи.
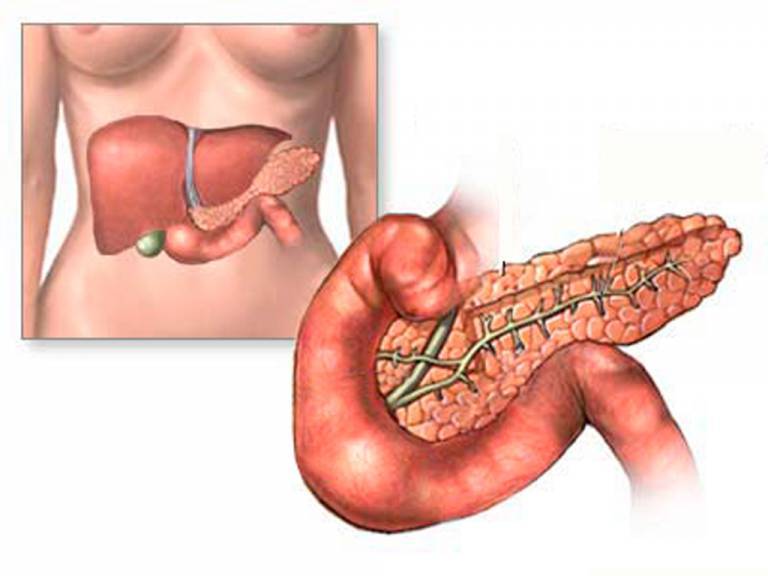
Поджелудочная железа находится в тесной взаимосвязи с другими органами пищеварительного тракта. Любое её повреждение или сбои в деятельности негативно сказываются на всем пищеварительном процессе.
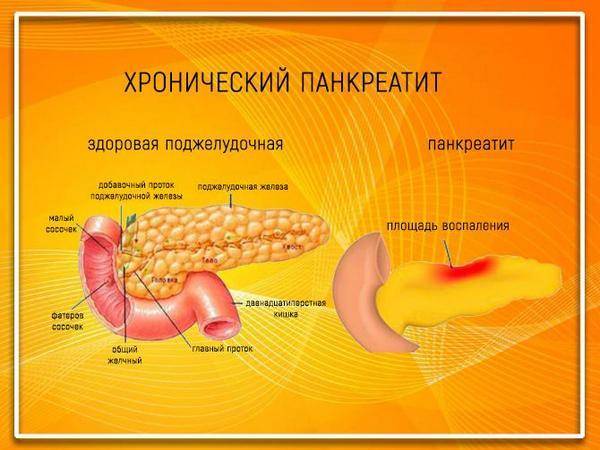
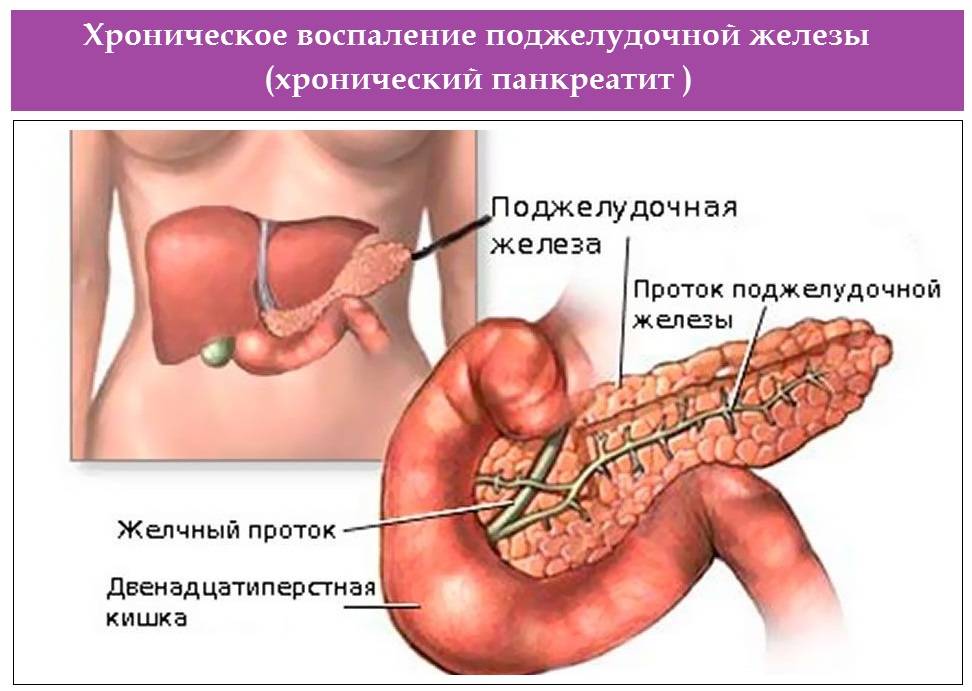
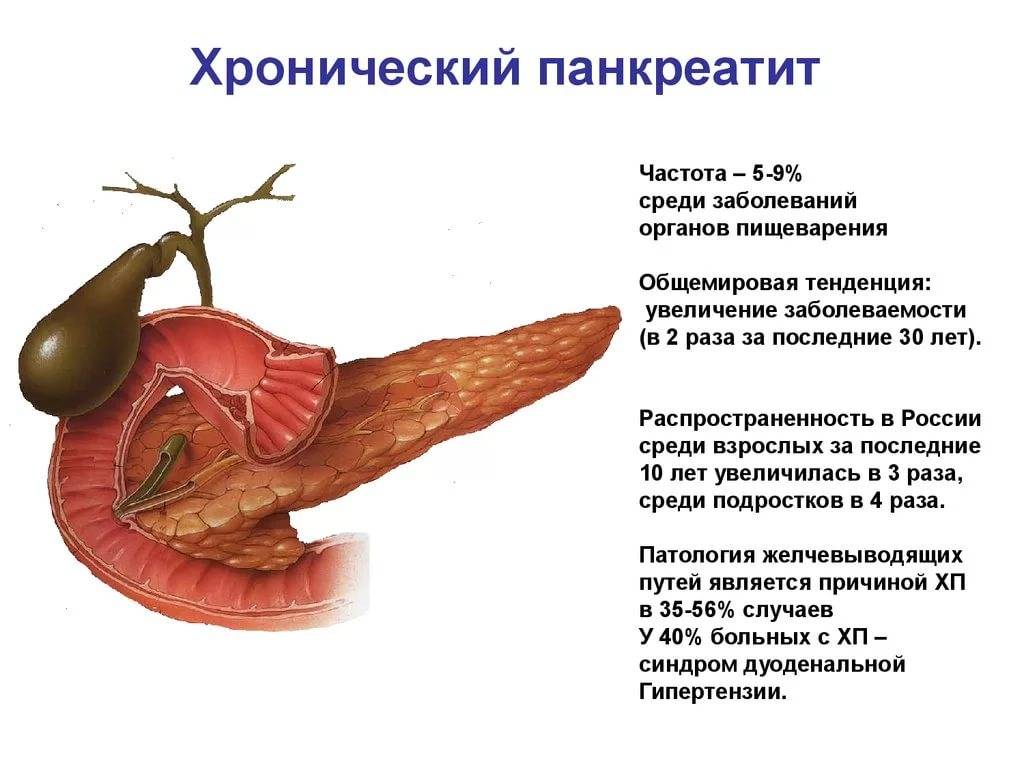
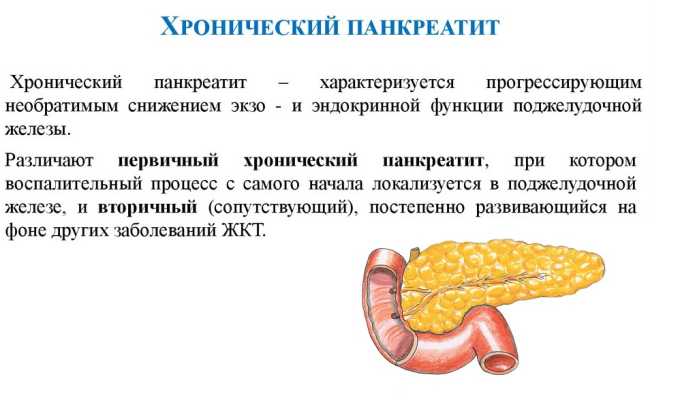
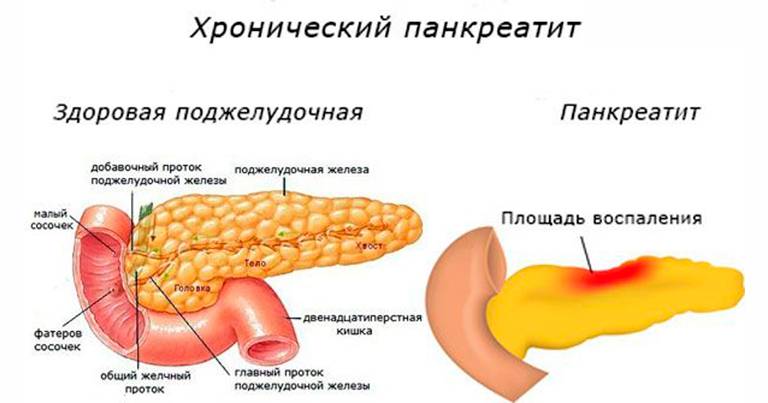
Симптомы хронического панкреатита
При хроническом течении патологического процесса происходит нарушение кровоснабжения и питания клеточных структур железы, что влечет за собой замещение их соединительной тканью. В результате происходит нарушение функции органа, то есть ферменты, гормоны не продуцируются поджелудочной железой в достаточном количестве.
Симптомы панкреатита поджелудочной железы у мужчин в его хронической форме проявляются как при остром процессе, но не так интенсивно. Болевой синдром выражен слабее и появляется чаще всего при погрешностях в диете.
Употребление в пищу обильного количества жирных или жареных продуктов, сладкой газированной воды или алкоголя провоцируют приступ панкреатита.
Но если происходят частые обострения болезни у мужчин, то формируется следующая симптоматика хронического панкреатита:
- дискомфорт, проявляющийся болями в животе и преимущественно после еды;
- вздутие живота;
- нарушение стула в виде перемежающихся запоров и диареи с изменением цвета и консистенции кала;
- появление желтушности склер и кожных покровов;
- снижение массы тела вследствие нарушения пищеварительной функции поджелудочной железы;
- снижение аппетита;
-
появление бледности и сухости кожных покровов, ломкости ногтей, выпадение волос вследствие авитаминоза;
- общая слабость, упадок сил;
- развитие астении с нарушением сна, периодическими головными болями, раздражительностью;
- появление сахарного диабета вследствие нарушения гормональной функции поджелудочной железы.
Усиление симптоматики заболевания заставляет мужчину обращаться к врачу и пройти обследование у гастроэнтеролога.
Характер боли при хроническом панкреатите
При хроническом панкреатите характер боли может варьировать и ощущаться как:
- ноющая;
- Тянущая;
- колющая;
- сверлящая;
- тупая.
Такая боль может длиться несколько часов. Если ее не купировать и не начать терапию по снятию воспаления, патологический процесс может дать серьезные осложнения, которые могут привести к необратимым процессам в поджелудочной железе и практическому прекращению ее функционирования.
Диагностика и лечение
Панкреатит имеет яркую специфическую клиническую картину, что позволяет гастроэнтерологу поставить первоначальный диагноз уже после осмотра, пальпации, перкуссии и сбора анамнеза пациента. Чтобы выявить степень тяжести заболевания, необходимо пройти полное обследование.
Методы диагностики:
- клинический анализ крови – позволяет увидеть степень воспалительного процесса;
- анализ мочи – при панкреатите повышается уровень амилазы;
- копрограмма;
- анализ крови на сахар;
- биохимический анализ крови – определяет уровень ферментов поджелудочной железы, функцию печени;
- УЗИ, КТ, рентгенография органов брюшной полости;
- ЭГДС – при помощи небольшой камеры изучают состояние органов ЖКТ изнутри.
Медикаментозное лечение
При остром приступе заболевания человеку внутривенно капельно вводят препараты для устранения обезвоживания и нормализации артериального давления, подавляют ферментативную активность железы, устраняют болевой синдром. Затем начинают медикаментозное лечение, цель которого устранить симптомы заболевания, восстановить работу органа. Чаще всего используют таблетки, в тяжелых случаях – растворы для инъекций.
Чем лечить панкреатит – советы врача:
- спазмолитики – Дротаверин, Папаверин;
- холинолитики – Атропин;
- антибиотики – Трихопол, Тобрамицин;
- препараты для снижения секреции желудочного сока – Ортанол, Ранитидин, Гистодил;
- ферменты – Креон, Мезим, Панкрал;
- сорбенты – Энтеросгель;
- лекарства для снижения выработки ферментов поджелудочной железы – Гордокс, Контрикал.
При панкреатическом некрозе, закупорке протоков железы камнями традиционные методы лечения не помогут, необходимо хирургическое вмешательство. Полностью поджелудочную железу удаляют редко, поскольку операция сложная, чревата осложнениями.
Народные средства
Методы нетрадиционной медицины помогают снять воспаление, другие проявления панкреатита, продлить стадию ремиссии, но использовать их нужно в комплексе с медикаментозной терапией, только после согласования с лечащим врачом.
Простые рецепты для лечения панкреатита в домашних условиях:
- Залить 250 мл кипятка 20 г измельченных листьев грецкого ореха, томить на слабом огне 5 минут, охладить, поцедить. Принимать по 70 мл трижды в сутки.
- Смешать в равных пропорциях измельченные листья черники и стручки фасоли. 1 ст. л. смеси залить 220 мл кипятка, через четверть часа процедить. Пить по 100 мл трижды в день до приема пищи.
- Залить 500 мл воды 100 г неочищенных зерен овса, варить на слабом огне 40 минут, измельчить смесь, варить еще 20 минут. Процедить, полученный отвар, пить по 100 мл трижды в день.
- Залить 500 мл холодной воды 5 г измельченного сухого бессмертника, настаивать 8 часов. Пить по 200 мл раз в сутки на протяжении 20 дней.
Для улучшения процесса пищеварения людям с воспалением поджелудочной железы нужно есть свежие ягоды земляники, крыжовника, хурму, черешню, пить сок из капусты, сельдерея, смородины, сырого картофеля.
Особенности питания
Диета – одна из основных составляющих терапии при панкреатите. Чтобы лечение было эффективным, придерживаться правильного питания нужно не меньше 12 месяцев.
| Запрещенные продукты | Разрешенные продукты |
| жирная, жареная, копченая, соленая пища;
пряности, специи; спиртные напитки; колбасные изделия; консервы; сладости; бобовые овощи, редис; жирные молочные продукты; кислые ягоды, фрукты, соки; чай, кофе |
нежирные сорта мяса и рыбы в виде паровых котлет, суфле;
каши на воде; протертые супы; макаронные изделия; подсушенный хлеб; паровой омлет; пюре из отварных овощей; кисломолочные нежирные продукты; компоты, кисель, мед, натуральный мармелад, пастила; печеные груши, яблоки |
Есть нужно часто, но понемногу, переедать нельзя, особенно вечером. Вся пища должна быть теплой, меню сбалансированным и разнообразным.
Воспаление поджелудочной железы – опасное заболевание, на его фоне часто развиваются сопутствующие патологии, осложнения. При остром приступе возможен летальный исход. Чтобы предотвратить возникновение панкреатита, необходимо отказаться от пагубных привычек, правильно и сбалансировано питаться, контролировать вес, больше проводить времени на свежем воздухе.
https://youtube.com/watch?v=Tdx7evAVjqY