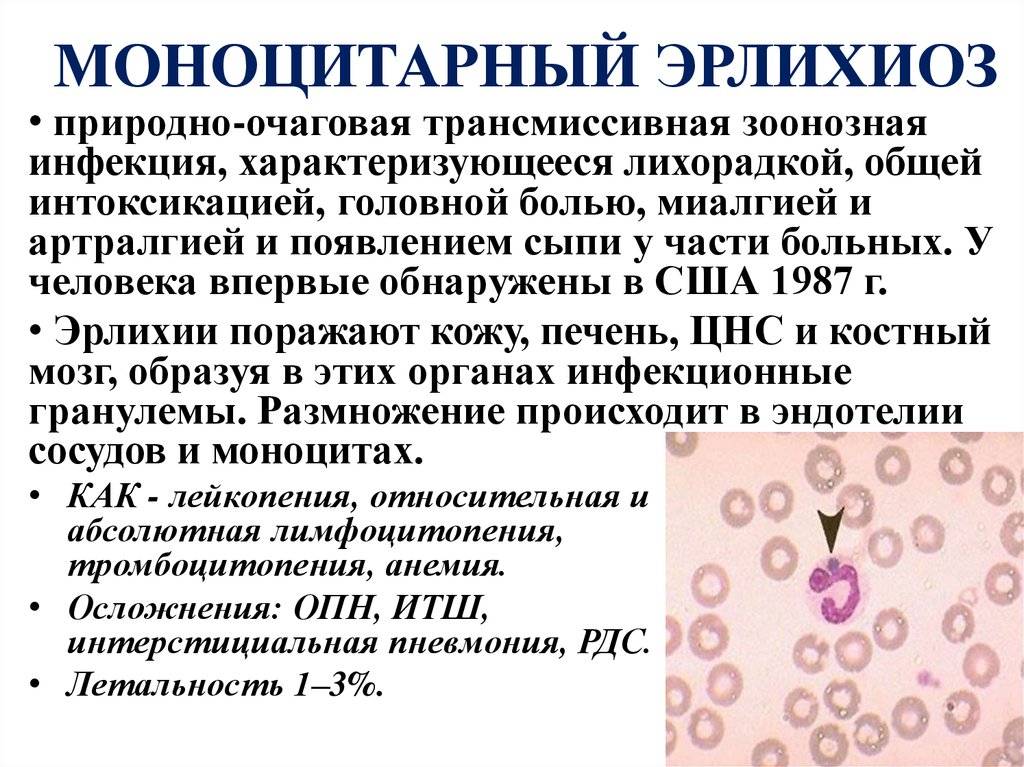
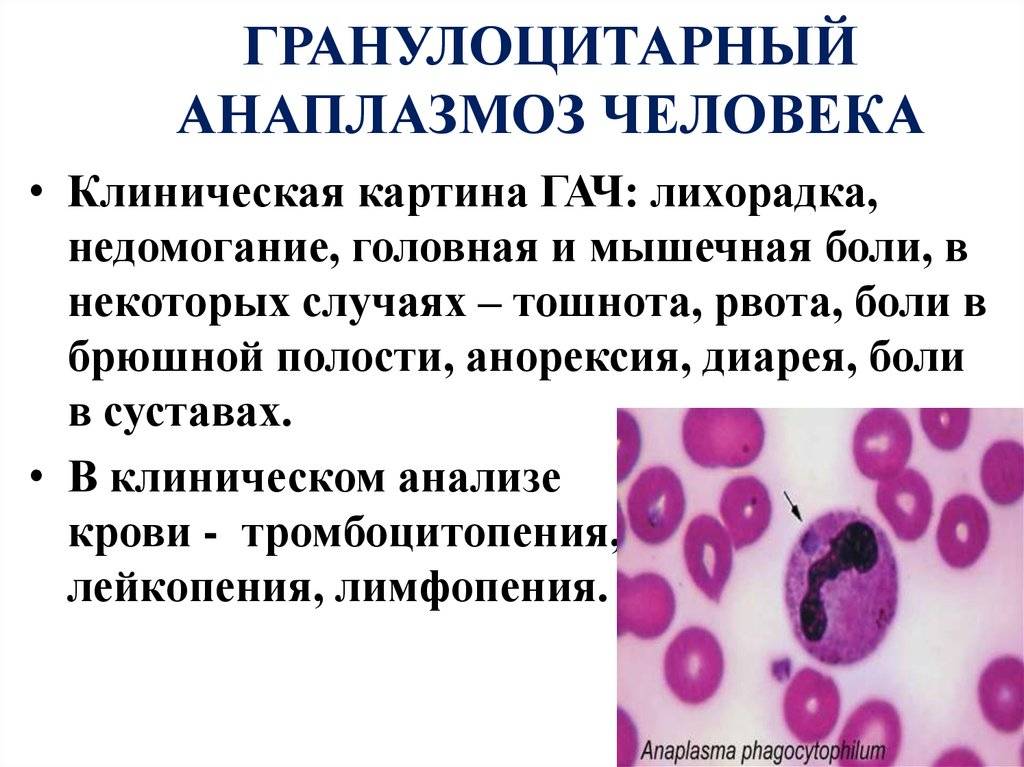
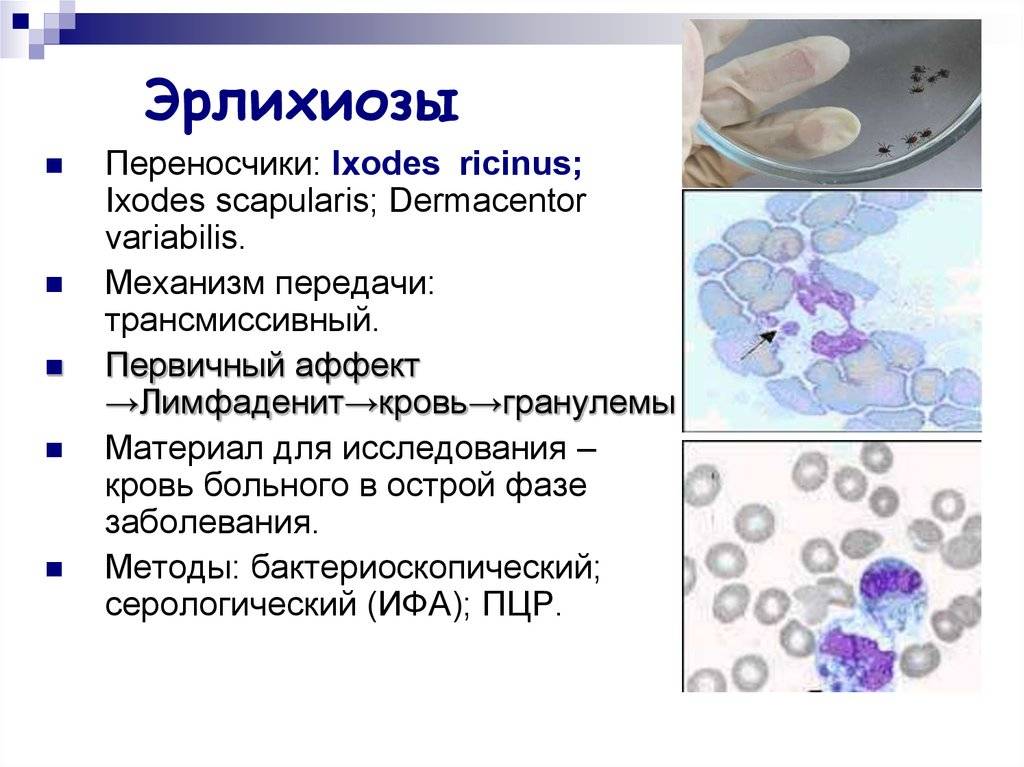
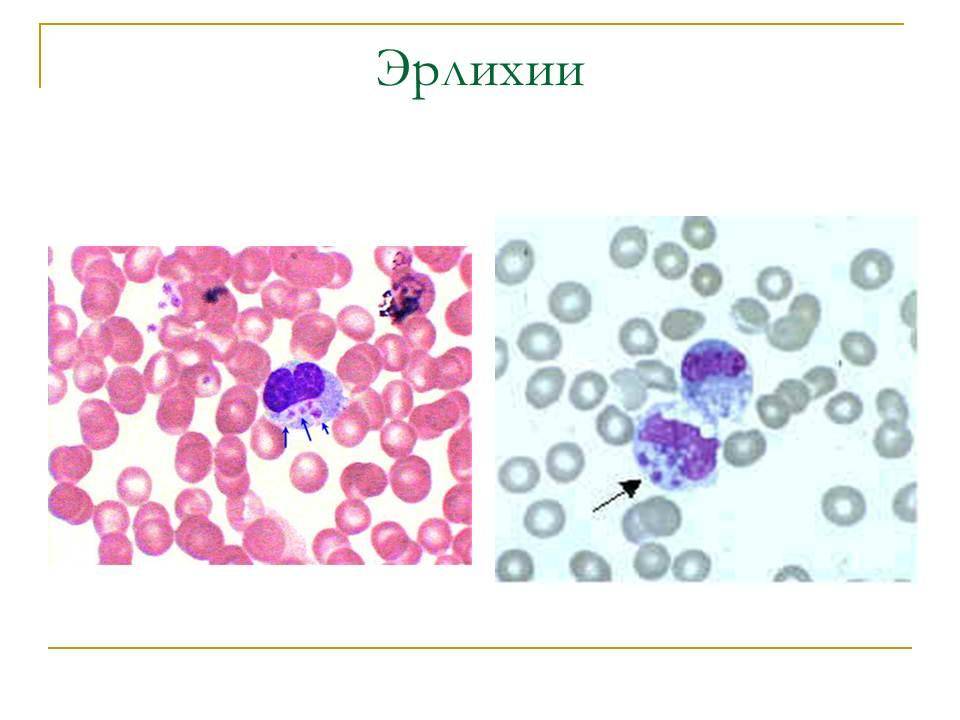
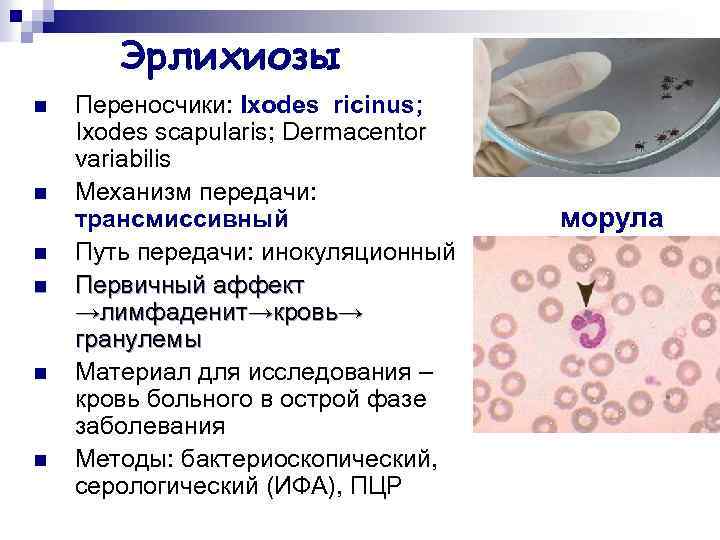
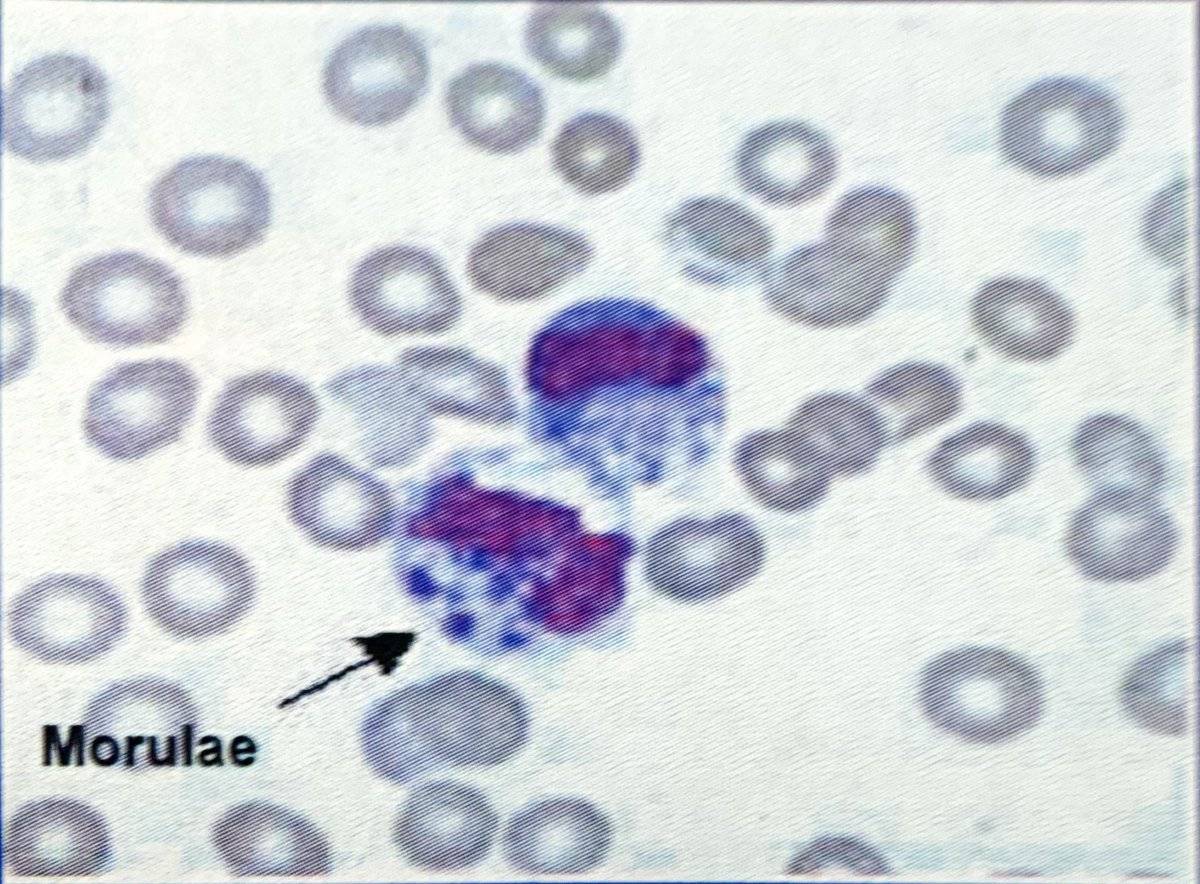
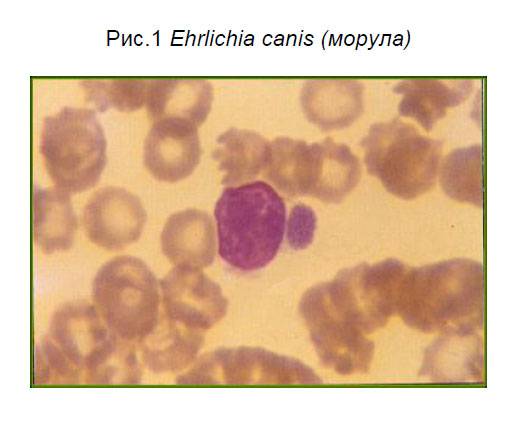
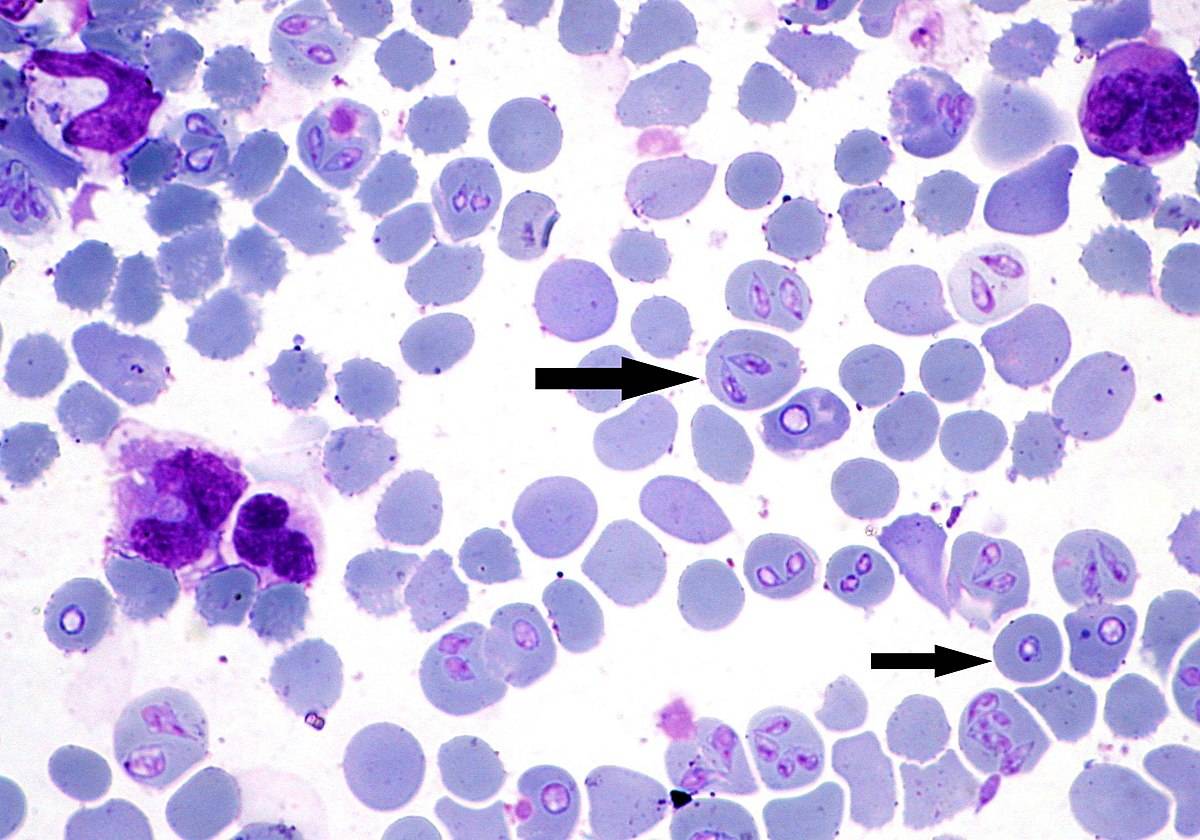
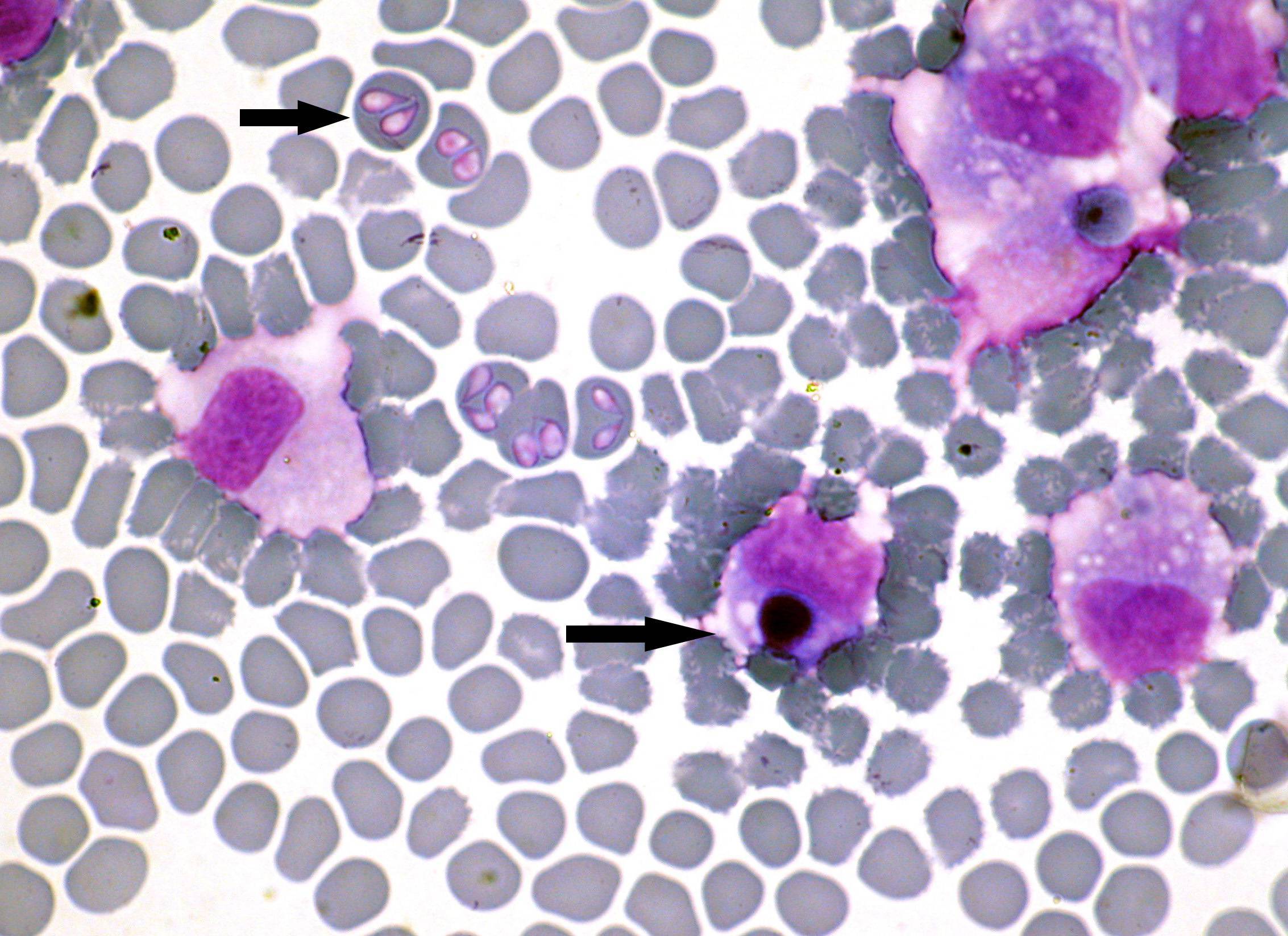
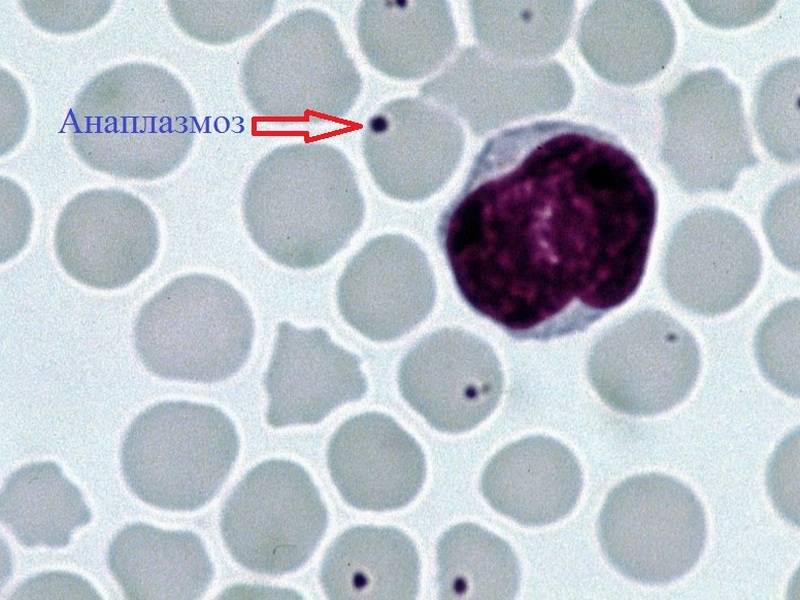
Эрлихии
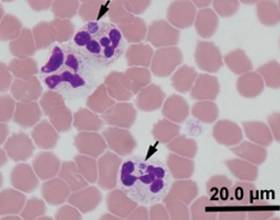
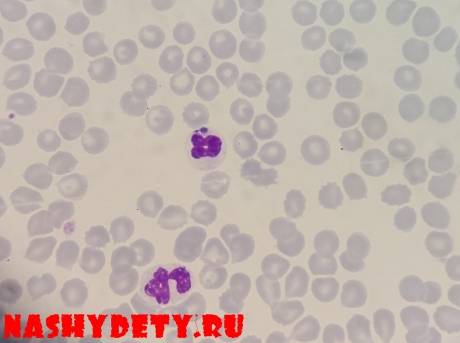
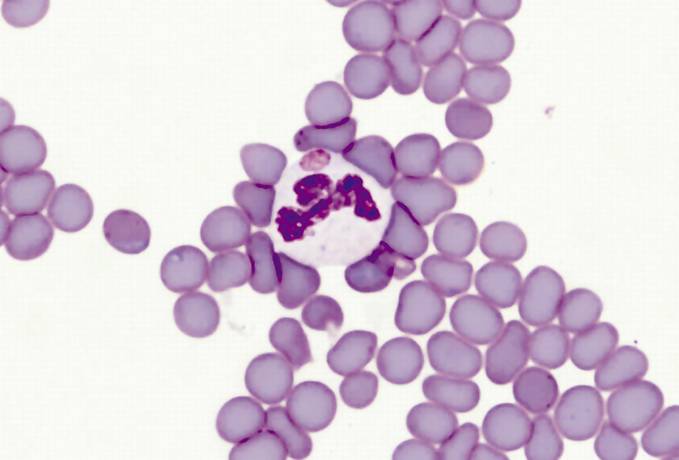
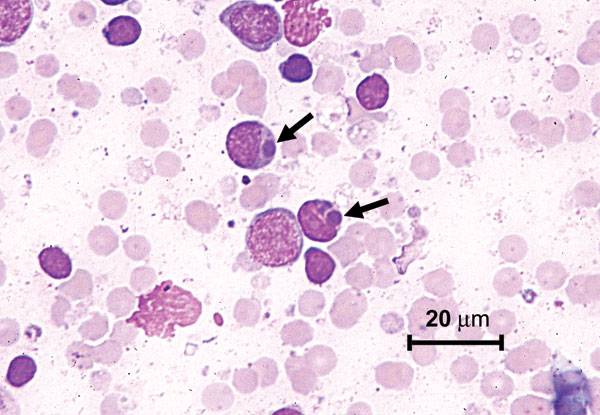
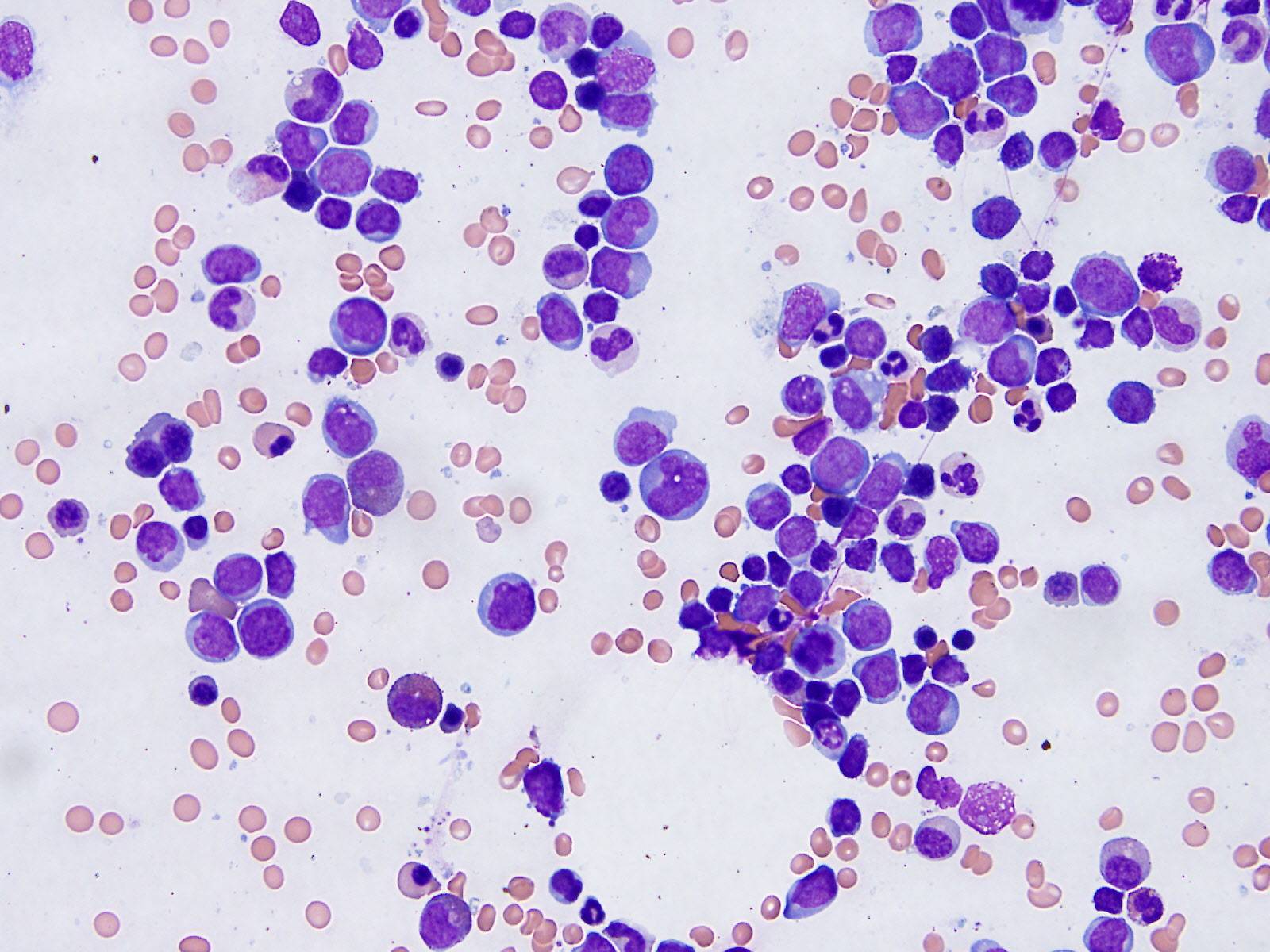
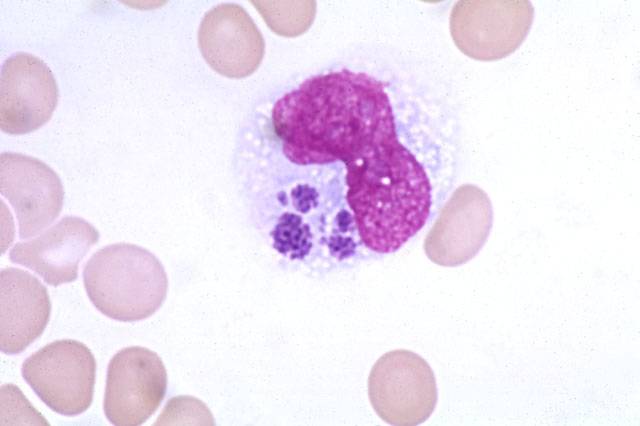
Возбудителями заболевания являются риккетсиозоподобные организмы – эрлихии (Ehrlichia). Эти внутриклеточные паразиты размножаются бинарным делением и не образуют спор.
У человека возбудителями заболевания выступают основные четыре вида бактерии.
Ehrlichia chaffeensis и Ehrlichia Muris вызывают моноцетарный эрлихиоз, Ehrlichia Anaplasma – гранулоцитарный эрлихиоз и Ehrlichia sennetsu – возбудитель эрлихиоза сеннетсу, являющийся высокоэндемичным для определенной территории на юге Японии.
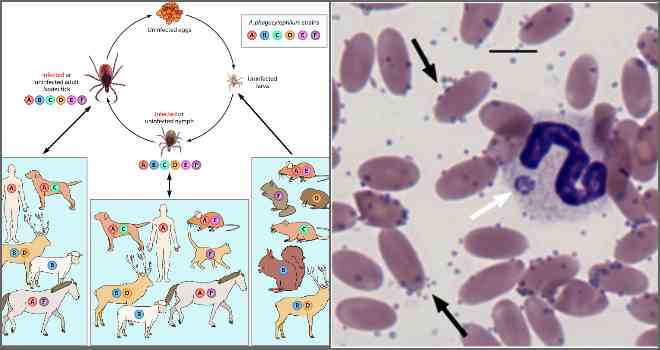
В природе возбудителем гранулоцитарного или моноцитарного эрлихиозов являются иксодовые клещи, а эрлихиоза сеннетсу – предположительно моллюски рыб.
Возбудитель моноцитарного эрлихиоза в США передается через клещей I. Pacificus, A. Americanum, D. variabilis, а в большей части Евразии – через I. Persulcatus.
Гранулоцитарный эрлихиоз передается через клеща I. persulcatus в Западно-Сибирском регионе, I. ricinus –в Европе, и I. Scapularis – в США.
Зараженность эрлихиями различных иксодовых клещей может изменяться от 4,7% до 50%. Помимо этого, организм одного клеща может быть резервуаром для нескольких видов микроорганизмов. Например, клещ может содержать вирус клещевого энцефалита, боррелии и эрлихии и человек при укусе может заразиться этими возбудителями одновременно.
Резервуарными хозяевами разнообразных видов эрлихий могут быть собаки, олени, косули, лошади, некоторые виды диких грызунов, такие как белоногий хомячок, лесные крысы или рыжая полевка.
В организм человека эрлихии попадают со слюной присосавшегося инфицированного клеща, а заражение эрлихиозом сеннетсу связывают с рыбой, которую употребляют в пищу в сыром виде.
Симптомы эрлихиозов
Эрлихиозы имеют инкубационный период, который продолжается 1-21 день, а клинически выраженное заболевание — 2-3 нед, но иногда может затягиваться до 6 нед. Симптомы эрлихиозов разнообразные — от бессимптомной до выраженной клинической картины с тяжёлым, угрожающим жизни течением. Общие для всех симптомы эрлихиозов: внезапность развития лихорадки, появление озноба, чувства усталости, головной боли, боли в мышцах, анорексии, тошноты и рвоты, а также других неспецифических симптомов интоксикации, наблюдающихся при риккетсиозных инфекциях. При эрлихиозе сеннетсу летальные исходы не описаны, редко наблюдается и сыпь, в то время как при моноцитарном и гранулоцитарном эрлихиозе летальность достигает 3-10%, а эритематозную или петехиальную сыпь регистрируют в 2-11 (до 36)% случаев соответственно. Основные симптомы при лихорадке сеннетсу — подъём температуры тела до 38-39 °С, генерализованная лимфаденопатия и повышенное содержание моноцитов в периферической крови.
Продолжительность лихорадочного периода при лихорадке сеннетсу не превышает 2 нед, при моноцитарном эрлихиозе — 23 дней, при гранулоцитарном анаплазмозе — 3-11 нед. Поскольку эрлихиозы не имеют клинических патогномоничных признаков, у больных чаще всего подозревают различные типы риккетсиоза, сепсис, грипп, инфекции верхних дыхательных путей, инфекционный мононуклеоз и т.д.
У больных гранулоцитарным анаплазмозом заболевание начиналось остро, с подъёмом температуры в течение первых же суток до 39-40 °С, что сопровождалось ознобом. Одновременно появляются сильная головная боль, ломящие боли в мышцах и крупных суставах. По мере развития заболевания больные жаловались на упорную бессонницу, тревожнее сон, сонливость днём. Ни у одного больного не было неврологических нарушений. Отмечали тахикардию, гипотонию, глухость тонов сердца; у половины больных были тошнота и рвота в первые два дня болезни. По данным литературы, эритематозная, папулёзная или петехиальная сыпь выявляется в более ранние сроки у 10% больных, на первой неделе болезни — у 23%, а на протяжении всего периода болезни — у 36,2%. Сыпь распространяется по всему телу, исключая ладони и подошва В Хабаровском крае сыпь зарегистрирована в 87% случаев; она появлялась э 1-8-й, чаще — на 3-й день болезни. Сыпь была преимущественно пятнистая, бледно-розового цвета, элементы не сливались, размеры не превышали 10 мм. Феномен подсыпания не отмечался. Обратное развитие сыпи происходило без остаточных явлений, обычно на 8-9-й день. У некоторых больных в месте присасывания клеща отмечали наличие плотноватого инфильтрата до 20 мм, покрытого в центре тёмно-коричневой корочкой (эта местная реакция была только у болькьа с длительным, более суток, присасыванием клеща). Ни у одного больного не было лимфаденопатии. На фоне высокой температуры отмечали сухость во рту, анорексию, задержку стула в течение несколько дней. У 20% больных выявлены потемнение мочи, иктеричность склер; у 33% больных — увеличение печени. Наиболее постоянным лабораторным признаком у большинства больных моноцитарным и гранулоцитарным эрлихиозом было повышение активности печёночных трансфераз в сыворотке крови (АЛТ — в 3-4 раза, ACT — в 1,5-2,5 раза). В гемограмме отмечали лейкопению, нейтропению (не более 2,0х109/л), выраженный сдвиг формулы влево. У 71% больных зарегистрирована умеренная тромбоцитопення, СОЭ чаще была увеличена (в среднем до 23 мм/ч). У 40% больных наблюдали изменения в моче, которые характеризовались протеинурией (0,033-0,33 г/л) к умеренной лейкоцитурией (до 30-40 в поле зрения).
У больных моноцитарным эрлихиозом из Пермского края (1999-2000 гг.) отмечали практически такую же симптоматику, за исключением катаральные явлений у 1/4 больных, увеличенных до 1,5 см подчелюстных лимфатических узлов и развития у ряда больных менингита. У некоторых из них выявляли поражение лицевого нерва по центральному типу. В отличие от больных гранулоцитарным анаплазмозом, у больных моноцитарным эрлихиозом не было сыпи. У 42% отмечали инъекцию сосудов склер и конъюнктив. Возможны гепатомегалия, субиктеричность склер и потемнение мочи с повышением уровня билирубина и активности аминотрансфераз. У части пациентов констатировали двухволновое течение болезни: вторая волна имела более тяжёлое течение, что проявлялось высокой и длительной лихорадкой, выраженной интоксикацией: у некоторых больных в это время развился серозный менингит. Также отмечено повышение уровня креатинина, но клинических проявлений почечной недостаточности не было. У половины больных зарегистрированы тромбоцитопения, повышение СОЭ (16-46 мм/ч): лейкоцитопения (2,9-4,0х109/л).
Клиническая картина
Симптомы клещевого боррелиоза существенно варьируются на разных стадиях заболевания. Выраженность признаков также зависит от возраста человека, состояния его здоровья и наличия хронических патологий в анамнезе. Например, Болезнь Лайма протекает у детей значительно тяжелее, чем у взрослого из-за еще не сформировавшегося иммунитета и высокой проницаемости кровеносных сосудов. Так как заболевание постоянно прогрессирует, то симптомы проявляются по мере поражения определенных тканей или органов:
- на первой стадии активно размножаются патогенные бактерии, вызывая незначительные дискомфортные ощущения;
- на втором этапе болезнетворные микробы распространяются по всему организму, провоцируя развития клинической картины общей интоксикации;
- на третьей стадии нарушается работа центральной и периферической нервной системы, а также опорно-двигательного аппарата, поэтому возникают весьма характерные симптомы боррелиоза после укуса клеща у человека.
Первые признаки заражения часто напоминают клиническую картину любого респираторного заболевания, что может существенно затруднить диагностику.
Первая стадия
На первом этапе болезни Лайма симптомы довольно смазаны или могут не проявляться вовсе. На месте укуса кожа краснеет, формируется кольцевидная эритема, постепенно увеличивающаяся в размерах. Со временем ее окраска теряет интенсивность. На месте укуса кожа начинает истончаться, возникает обширная отечность. Стремясь удалить чужеродные белки, иммунная система дает ответ в виде таких симптомов:
- подъем температуры выше субфебрильных значений (38,6°C);
- слабость, быстрая утомляемость, сонливость;
- снижение двигательной активности у детей;
- боли в суставах, мышцах, голове;
- диспепсические расстройства на фоне гипертермии — тошнота, диарея, приступы рвоты.
Если антибиотикотерапия проводится на первой стадии, то симптомы исчезают без дополнительного приема каких-либо лекарственных средств.
Вторая стадия
На этом этапе болезнетворные бактерии уже распространились по всему организму, сформировав воспалительные очаги в мягких и суставных тканях. Инфекцией поражены нервная и сердечно-сосудистая системы, желудочно-кишечный тракт. Также повреждаются корешки спинномозговых нервов, оказывая негативное влияние на состояние позвоночного столба. У человека появляются следующие симптомы:
- гипертермия;
- диспепсические расстройства, нарушение пищеварения и перистальтики;
- эмоциональная нестабильность, повышенная нервная возбудимость;
- снижение остроты зрения, боязнь света;
- нарушение сердечного ритма;
- нарушение иннервации, особенно лицевых мышц;
- воспаление миокарда;
- снижение памяти, невозможность концентрации внимания.
Инфекция затрагивает и клетки печени, провоцируя их гибель, нарушая процессы обмена веществ. А поражение суставных тканей становится причиной артрита, артроза, полиартралгии. Лечение боррелиоза после укуса клеща на этом этапе невозможно без приема препаратов для купирования симптоматики и устранения последствий патологии.
Третья стадия
На этом длительное негативное влияние инфекционных агентов нарушило работу всех систем жизнедеятельности человека. Развились необратимые поражения внутренних органов и всех отделов позвоночного столба, расстроилась работа вегетативной и центральной нервной системы. К провоцирующим такое состояние факторам можно отнести:
- замедленное распространение возбудителей клещевого боррелиоза;
- предрасположенность к выраженному ответу иммунной системы на проникновение чужеродных белков;
- внутриклеточное развитие патогенных микроорганизмов.
Если человека укусил клещ больной боррелиозом, то неправильно составленная терапевтическая схема или полное отсутствие лечения способствуют хронизации заболевания. Этот вид патологии характеризуется частой сменной рецидивов и ремиссий, постепенно приводящей к таким состояниям:
- атрофия кожных покровов;
- формирование уплотнений в лимфатических узлах;
- истончение и повышенная хрупкость костей.
На таком этапе болезни Лайма огромное значение имеет правильно проведенная патогенетическая терапия. Но в подавляющем большинстве случаев наступившие последствия необратимы.
Анализы на боррелиоз
Диагноз клещевого боррелиоза основывается на клинических данных (укус клеща в анамнезе, наличие кольцевидной эритемы) и данных лабораторных методов исследования. Но поскольку укус клеща может остаться незамеченным, а заболевание может протекать без кольцевидной эритемы и проявить себя только во II стадию, то методы лабораторной диагностики иногда становятся единственным способом подтверждения клещевого боррелиоза.
Сами по себе боррелии трудно выявить у человека. Их можно обнаружить в пораженных тканях или жидкостях организма. Это может быть внешний край кольцевидной эритемы, участки кожи при лимфоцитоме и атрофическом акродерматите (проводится биопсия), кровь или ликвор. Но результативность данных методик не превышает 50%. Поэтому в настоящее время используют косвенные методы диагностики:
- метод полимеразной цепной реакции (поиск ДНК боррелий в крови, ликворе, синовиальной жидкости);
- серологическая диагностика — реакции непрямой иммунофлюоресценции (РНИФ), иммуноферментного анализа (ИФА), иммуноблоттинга (позволяют обнаружить антитела к боррелиям в сыворотке крови, ликворе и синовиальной жидкости). Для подтверждения диагноза нужно, чтобы исходный титр антител был не менее 1:40 или наблюдался прирост в 4 раза в 2-х сыворотках, взятых с интервалом не меньше 20 дней.
Конечно, поиск ДНК-фрагментов несколько более точен, чем серологические реакции. Последние могут давать ложноположительные результаты у больных с сифилисом, при ревматических заболеваниях, инфекционном мононуклеозе. Также встречаются серонегативные варианты клещевого боррелиоза, а в ранних стадиях в 50% случаев серологическое исследование не подтверждает инфекцию. Подобные ситуации требуют проведения исследований в динамике.
Профилактика боррелиоза
Специфическая профилактика до настоящего времени в РФ отсутствует. Основную роль играют неспецифические меры профилактики, направленные на предупреждение присасывания клещей, раннее их обнаружение и удаление, а также превентивная антибиотикотерапия при укусе клеща.
При нахождении в лесу важно защититься от нападения клещей. Для этого необходимо соблюдать следующие рекомендации:
- Надевайте по возможности светлую одежду, на которой хорошо видны клещи с длинными рукавами и прилегающими манжетами. Рубашка должна быть заправлена в штаны, а они — в носки/сапоги. Обязателен головной убор. Одежду рекомендуется обработать репеллентами против клещей.
- В лесу держитесь середины тропинки, обходите места с высокой травой. Периодически осматривайте друг друга/себя со всех сторон. Делайте привалы на сухих и солнечных участках.
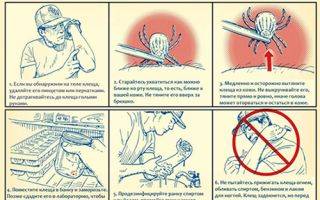
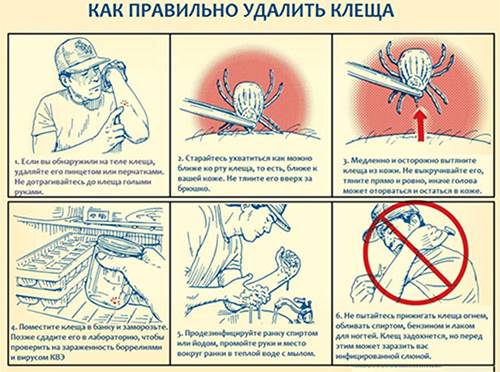
- Если вы обнаружили на коже уже присосавшегося клеща, его необходимо как можно быстрее удалить.
- Как правильно выполнить эту процедуру показано на рисунке ниже.
Извлеченный клещ необходимо доставить в лабораторию для проведения экспресс-теста на боррелии.
Химиопрофилактика (антибиотикопрофилактика)
Основным показанием к ее проведению является факт выявление боррелий в присосавшемся клеще или даже факт присасывания иксодового клеща. Основные антибиотики для профилактики боррелиоза после укуса клеща: Доксициклин, Амоксициллин (Амоксициллин в комплексе с Клавулановой кислотой), Бензатина бензилпенициллин. Доказано, что своевременное назначение антибиотиков в первые 3 суток от момента обнаружения клеща, статистически достоверно уменьшает риск развития болезни Лайма. В случаях, когда химиопрофилактика болезни Лайма не была проведена в ближайшие 3 суток от момента присасывания клеща, необходимо наблюдение за пострадавшим лицом в течение 1 месяца и при появлении первых клинических симптомов (мигрирующей эритемы) своевременно обращаться к врачу для проведения адекватной этиотропной терапии.
Специфическая профилактика (прививка от боррелиоза) в РФ не разработана. Однако, недавно появилась информация о том, что французской компанией Valneva разработана вакцина против болезни Лайма, которая имеет высокую эффективность и уже успешно прошла клинические испытания. Препарат через несколько лет появиться в продаже, что позволит, сделав прививку, не бояться заразиться возбудителем болезни Лайма.
Причины появления клещевого эрлихиоза и провоцирующие факторы
Эрлихиоз клещевой у человека – это заболевание, развитие которого наблюдается после укуса кровососущего насекомого, либо же в результате контакта открытых ран и мягких тканей тела с источником инфекции. Большинство людей, страдающих от данного заболевания, обнаружили у себя признаки моноцитарного эрлихиоза спустя 14-21 день после укуса клеща.
Контакт с кровососущими насекомыми чаще всего происходит в условиях дикой природы (поход в горы, охота, рыбалка, активный отдых в лесу). Низкорослые кустарники, густая трава у троп и грунтовых дорог, являются естественным ареалом обитания иксодовых клещей, которые являются первыми переносчиками эрлихиоза.
Кроме традиционного и самого распространённого механизма заражения человеческого организма эрлихиями, можно выделить следующими предрасполагающие факторы распространения бактериальной инфекции.
Кожная сыпь
Участки кожного покрова, целостность которых нарушена в результате образования сыпи или расчесов, является открытыми вратами для проникновения эрлихии. Инфицирование может произойти в условиях дикой природы, общественном транспорте, либо же в стационаре инфекционного отделения, где не соблюдаются санитарно-гигиенические нормы.
Слабый иммунитет
Дети и взрослые люди, которые изначально имеют ослабленный иммунитет, находятся в особой группе риска заболеваемости клещевым эрлихиозом. У больных данной категории инкубационный период развития патогенных микроорганизмов протекает в 2 раза быстрее, а клиническая картина проявления недуга является более выраженной и с признаками острого воспалительного процесса.
Ослабление защитных функций иммунитета может возникнуть по следующим причинам:
- плохое и несбалансированное питание;
- тяжёлый умственный и физический труд;
- стрессовые ситуации и нервные срывы;
- продолжительная терапия антибактериальными средствами;
- наличие других хронических заболеваний бактериальной этиологии.
Люди, которые ранее перенесли хирургическую операцию, либо же проходили курс лечения химиотерапевтическими препаратами, также находятся в группе риска заболеваемости клещевым моноцитарным эрлихиозом.
Трансплантация органов и переливание крови
Эрлихиоз клещевой у человека – это заболевание, которым можно заразиться без посещения лесных массивов или других условий дикой природы. Одной из причин инфицирования эрлихиями является переливание крови и трансплантация внутренних органов от носителя болезнетворных микроорганизмов к здоровому человеку, которому требуется донорская помощь.
В данном случае источником моноцитарного клещевого эрлихиоза являются люди, которые ранее были укушены кровососущим насекомым, не прошли полноценное лечение, что повлекло развитие хронической формы болезни.
Профилактика
Прививки от клещевого эрлихиоза нет. Профилактические меры состоят в следующем:
- Стараться ограничивать себя в посещении мест, где обитают иксодовые клещи.
- При прогулке в скверах, парках, лесах в сезон активности клещей пользоваться репеллентами – спреями для тела и одежды.
- При посещении эндемичных районов надевать специальный защитный костюм.
- В случае укуса правильно извлечь клеща посредством приспособления, которое можно приобрести в аптеке, или обратиться за помощью в медицинское учреждение. Категорически запрещается извлекать паразита с помощью «бабушкиных методов»: растительного масла и других жидких фракций. Удушение паразита спровоцирует выброс его содержимого в организм человека.
- После извлечения кровососа его необходимо поместить в банку и сдать на анализ. Если у клеща обнаружены эрлихии или возбудители других заболеваний (энцефалит, болезнь Лайма) назначается курс антибиотиков.
- Большинство специалистов сходятся во мнении, что в качестве профилактики после укуса клеща необходимо принять 0,1 г Доксициклина.
Диагностика
Лучше всего доставить клеща в лабораторию, и провести специальные анализы для выявления заболеваний вызванные ими, но сделать его можно только в том случае, если насекомое удалось извлечь полностью, не повредив его тело.
В случаях, когда установить наличие или отсутствие инфекции у паразита не удалось, человеку проводят ряд диагностических исследований, направленных на выявление возбудителей болезней в организме. Наиболее информативные способы выявить заражение – ПЦР (полимеразная цепная реакция) и серологические методы диагностики на определение антител к патогенным микроорганизмам. Кроме того, больным могут потребоваться общие анализы крови и мочи, консультации дерматолога, невролога и инфекциониста.
Чтобы обезопасить себя от возможных последствий, по возможности клеща лучше доставить в лабораторию. Сделать это можно только в том случае, если насекомое не было повреждено во время извлечения.

Как избежать укуса клеща?
Паразиты поджидают человека в траве или на кустарниках. Перед походом в лес, надо надевать открытую обувь, плотно прилегающие штаны, куртку. Голову защищать платком, кепкой. Однако, погода не всегда позволяет защитить себя одеждой с головы до пят. Для защиты от клещей надо использовать репелленты в форме аэрозоли.
Очень эффективны следующие препараты:
- Акрозоль.
- Бибан.
- Гал-рэт.
Также можно использовать акарицидные вещества:
- Перманон.
- Претикс.
Существуют и акарицидные репеллентные средства, например, кра-реп.
- Если вы проводите лето на даче, старайтесь чаще косить траву, обрабатывайте территорию акарицидными средствами, обязательно осматривайте своих домашних питомцев.
- Если вы заядлый грибник, то чаще стирайте одежду после посещения леса, также осматривайте себя на наличие клещей.
- Если человек проживает в зоне, где они особенно активны, лучше всего сделать прививку.
Вторая степень сколиоза
Искривление позвоночника заметно визуально, при рентгенографии лежа не исчезает. Характерно наличие небольшого реберного горба и компенсаторной дуги, которая образована мышцами спины. Угол сколиоза по Чаклину – 110 – 300, угол сколиотической дуги – 1690 – 1500; угол сколиоза по приказам министерства здравоохранения – 110 – 250.
Лечение второй степени сколиоза
Данная степень сколиоза наряду с физиотерапевтическими методами лечения требует медикаментозной коррекции.
Физиотерапевтические методы:
- ЛФК;
- Массаж спины;
- Ношение корсетов, которые корригируют искривление позвоночника;
- Электростимуляция мышечных групп спины.
Медикаментозное лечение:
Препараты кальция в сочетании с витамином D (кальций D3, Кальций Никомед) по 1 таблетке 1 раз в сутки.
Профилактические мероприятия
В странах, где располагаются природные локации боррелиоза, большинство клещей выступает переносчиком патологии. Поэтому людям, проживающим на этих территориях, следует соблюдать неспецифические меры профилактики. При походах в лес рекомендуется использовать защитные репелленты, плотную одежду. Особенно осторожными нужно быть в период клещевой активности, который начинается в мае и заканчивается в сентябре.
Если человек держит в доме собаку, то после выгула необходимо исследовать животное на наличие клещей, поскольку насекомые могут переползти с собаки на хозяина. Если клещ смог присосаться к человеку, следует вытащить его с помощью пинцета либо нити. При выкручивании клеща нужно быть особенно осторожными, чтобы не раздавить насекомое, и его внутренности не проникли на кожу. Если на коже есть открытая раневая поверхность, то человек заразиться боррелиозом.
После удаления клеща нужно обработать поражённое место дезинфицирующим препаратом. Врачи рекомендуют принимать Доксициклин и Цефтриаксон на протяжении нескольких дней. Эта превентивная мера предотвращает прогрессирование боррелиоза.
https://youtube.com/watch?v=QoWf2Gpu0ak
Ложноположительный результат
| Тип антител | Тип результата иммуночипа | Критерий интерпретации |
| G (IgG) | Отрицательный | Коэффициенты позитивности для боррелий афзелия и гариния меньше 1,1. |
| Коэффициенты позитивности для антигенов р17 Borrelia afzelii и Borrelia garinii больше или равны 1,1. | ||
| Положительный | Коэффициенты позитивности для антигенов Вorrelia afzelii и Borrelia garinii равны или больше 1,1. | |
| Коэффициент позитивности для антигенов VlsE Borrelia afzelii и/или Borrelia garinii больше 1,1 (в сочетании или без антител к другим антигенам боррелиоза с коэффициентом позитивности больше или равным 1,1). | ||
| Коэффициент позитивности больше или равен 1,1 для антигена Borrelia afzelii и/или для Borrelia garinii p100, p39, p41, Bbk32, p58, OspC. | ||
| M (IgM) | Отрицательный | Коэффициенты позитивности для Вorrelia afzelii и Borrelia garinii меньше 1,1. |
| Положительный | Коэффициенты позитивности для антигенов Вorrelia afzelii и Borrelia garinii равны или больше 1,1. | |
| Коэффициент позитивности больше или равен 1,1 для антигена OspC Borrelia afzelii и/или для Borrelia garinii p41, p17, VlsE. |
Вероятность получения ложноположительного результата составляет 5-10% даже при использовании современных диагностических методик. В таких случаях анализы показывают наличие патогенных микроорганизмов у людей, которые не были заражены боррелиями.
Обычно ложноположительные результаты наблюдаются при наличии у больного других инфекций, вызванных деятельностью спирохет (например, сифилиса), но иногда их причина остается невыясненной.
Недифференцированное лечение зооантропонозных менингитов
В больницах общего профиля (районные, небольшие городские) в подавляющем большинстве случаев мы не имеем возможности в ранние сроки установить точную этиологию заболевания, развившегося после укуса клеща.
Некоторые специалисты рекомендуют: если после укуса клеща у пациента появляются признаки инфекционного заболевания (головная боль, гипертемия, проявления менингита), в ранние сроки должно быть начатое лечение, направленное одновременно против наиболее вероятных причин – болезни Лайма, клещевого энцефалита, моноцитарного эрлихиоза человека, клещевого риккетсиоза, гранулоцитарного анаплазмоза человека.
Строгий постельный режим
Рекомендуется, по возможности, максимально ограничить активные движения больного, в том числе, и во время внутрибольничных транспортировок. Есть данные, что эти простые мероприятия могут улучшить прогноз заболевания при клещевом энцефалите.
Искусственная вентиляция легких (ИВЛ)
У больных с глубокими нарушениями уровня сознания, дыхательной недостаточностью приходится использовать искусственную вентиляцию легких. Для облегчения ухода за пациентом, и ввиду отсутствия перспектив для быстрого регресса заболевания, рекомендуется раннее наложение трахеостомы. Выбор режима вентиляции определяется клинической ситуацией.
Внутричерепная гипертензия
Одной из причин нарушения сознания у пациента с диагнозом «менингоэнцефалит» может быть развитие внутричерепной гипертензии (ВЧГ). Мы не можем это утверждать наверняка, так как непрерывный контроль внутричерепного давления не проводился, но назначение осмотически активных препаратов (маннитол 20%, натрия хлорид 7,5%) по стандартным схемам приводило к уменьшению глубины нарушения сознания у некоторых больных. Как правило, осмотически активные препараты приходилось применять в течение нескольких дней. А в одном случае – свыше 2 недель. Возможно, и эффективность упомянутых выше методов лечения (назначение кортикостероидов, антипиретиков), отчасти связана с уменьшением частоты развития ВЧГ.
Коррекция судорожного синдрома
Для неотложной помощи применяют бензодиазепины (диазепам 10 мг в/в) или барбитураты (тиопентал натрия по 100-200 мг внутривенно). После этого больному назначают пероральные препараты. В зависимости от проявляющейся симптоматики (характера судорог, уровня артериального давления, и т.д), используют карбамазепин (Финлепсин) энтерально по 200 мг 2-3 раза за 24 часа, или бензобарбитал (Бензонал) по 100-200 мг 2-3 раза сутки, или вальпроевую кислоту (Депакин) по 300-500мг 2-3 раза в 24 часа. Часто лечение антиконвульсантами приходится проводить длительно – на протяжении недель и месяцев.
Как проводится лечение заболевания
Теперь расскажем как лечить боррелиоз после укуса клеща у взрослых. Уничтожить инфекцию и избавиться от неё возможно только с помощью антибиотиков, которые негативно влияют на грамотрицательные бактерии. В дополнении назначается терапия, помогающая снять неприятную симптоматику, наладить работу внутренних систем и органов, а также избавить от интоксикационных проявлений.
Лечение подбирает только врач, исходя из особенностей течения болезни каждого пациента
Важно помнить, что чем раньше больной обратится к специалисту после укуса паразита, тем быстрее и эффективнее будет лечение
Терапия заключается в следующем:
- Детям дошкольного возраста назначается Амоксициллин в таблетках от боррелиоза из расчета на 1 кг веса по 30–40г, разделив дневную дозировку на несколько приемов либо на кг веса по 50–100 г, разделив на несколько инъекций (дозировку скажет врач, самостоятельно принимать антибиотик запрещено!).
- При появлении высыпаний на коже, в течение 10 дней следует принимать Доксициклин.
- Стандартная терапия заключается в назначении Тетрациклина, курсом на 14 дней и индивидуальной дозировкой.
- При раннем обращении антибактериальное лечение длится 5–10 дней, чего достаточно для избежания осложнений и перехода в более тяжелую стадию.
- При боррелиозе 3 стадии для которой характерно поражение сосудов, мозга, нервов, сердца и суставов назначается Цефотаксимом, Цефтриаксон и Пенициллин вместо Тетрациклина, что позволяет минимизировать риск рецидива и развития осложнений. При наличии непереносимости препаратов, антибиотики заменяются Сумамедом или Эритромицином.
В зависимости от того, как проявляется боррелиоз у человека, а также стадии заболевания назначается соответствующее лечение. Более эффективна терапия при лечении первой стадии, которое включает в себя следующие направления:
- при поражении сердечно-сосудистой и нервной системы, а также внутренних органов назначаются патогенетические и симптоматические препараты;
- для уничтожения возбудителя назначаются антибиотики – этиотропное лечение.
Для блокировки возбудителя используются следующие антибактериальные препараты:
- Цефуроксин: дважды в день по Х мг;
- Амоксиклав, Флемоксин, Амоксициллин: трижды в день по Х мг;
- Доксициклин: дважды в день по Х мг;
- Тетрациклин: до 4 раз в сутки по Х мг.
Лечение на второй стадии заключается в использовании антибактериальной терапии, достаточной для уничтожения инфекции в синовиальной жидкости, ликворе и крови. Чаще всего назначаются следующие препараты:
- Цефтриаксон – суточная норма максимум 1–2 г;
- Пенициллин – суточная норма не более 20–24 млн Ед.
Длительность приема составляет 2–3 недели, что в большинстве случаев достаточно для полного выздоровления.
Лечение на третьей стадии заключается в антибактериальной терапии не менее четырех недель. Чаще всего назначаются антибиотики пенициллинового ряда, для этого больному назначается около 220 инъекций, в течение 4 недель ежедневно вводится до 8 инъекций. Существует более современный метод лечения, пролонгированного действия, в течение 21 дня раз в 7 дней вводится 2,4 млн Ед. Экстенциллина. При отсутствии положительной динамики подобного лечения, врач делает замену препаратов.
https://youtube.com/watch?v=QoWf2Gpu0ak
https://youtube.com/watch?v=QoWf2Gpu0ak
При обращении за помощью людей, которых клещ укусил менее чем 5 дней назад, проводится превентивная антибактериальная терапия, при условии, что клещ был принесен с собой. Паразит проверяется на присутствие бореллии, при положительном результате могут быть назначены следующие препараты:
- Ретарпен: однократное введение;
- Амоксиклав: в течение 5 дней вводится Х мг препарата до 4 раз в сутки;
- Доксициклин: в течение 10 дней вводится по Х г препарата дважды в день;
- Тетрациклин: в течение 5 дней вводится по Х г препарата четыре раза в день.
Такое лечение помогает избежать осложнений в 80% случаев. Патогенетическое и симптоматическое лечение включает в себя применение витаминов, сердечных, противоаллергических, противовоспалительных и жаропонижающих средств.