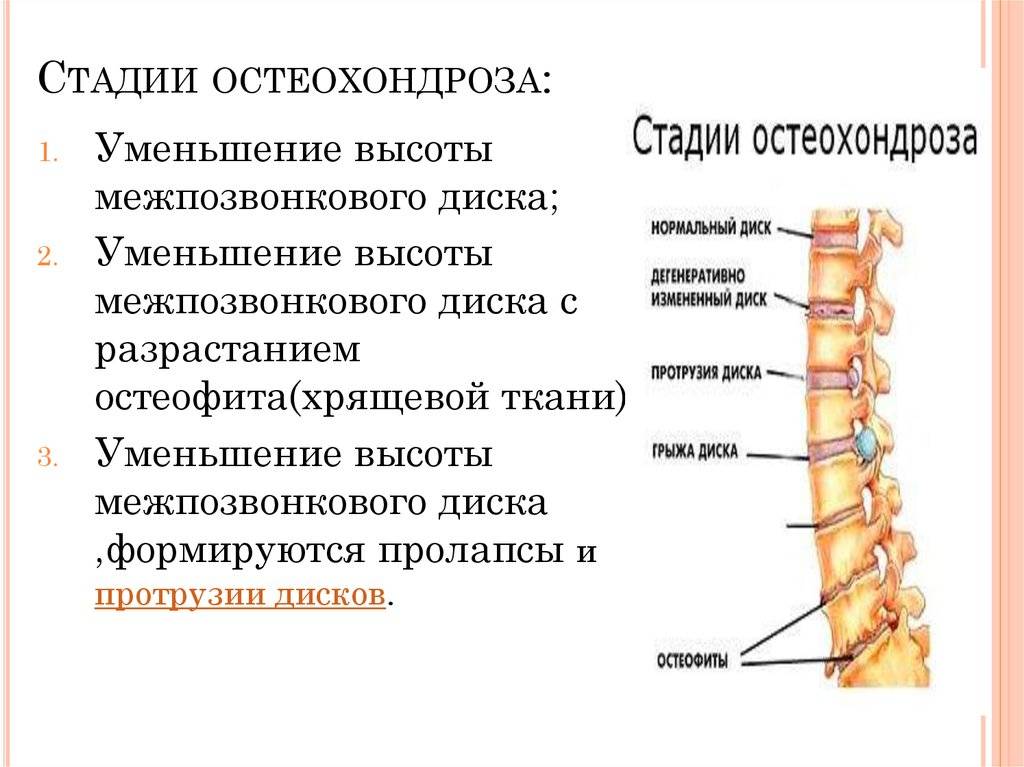
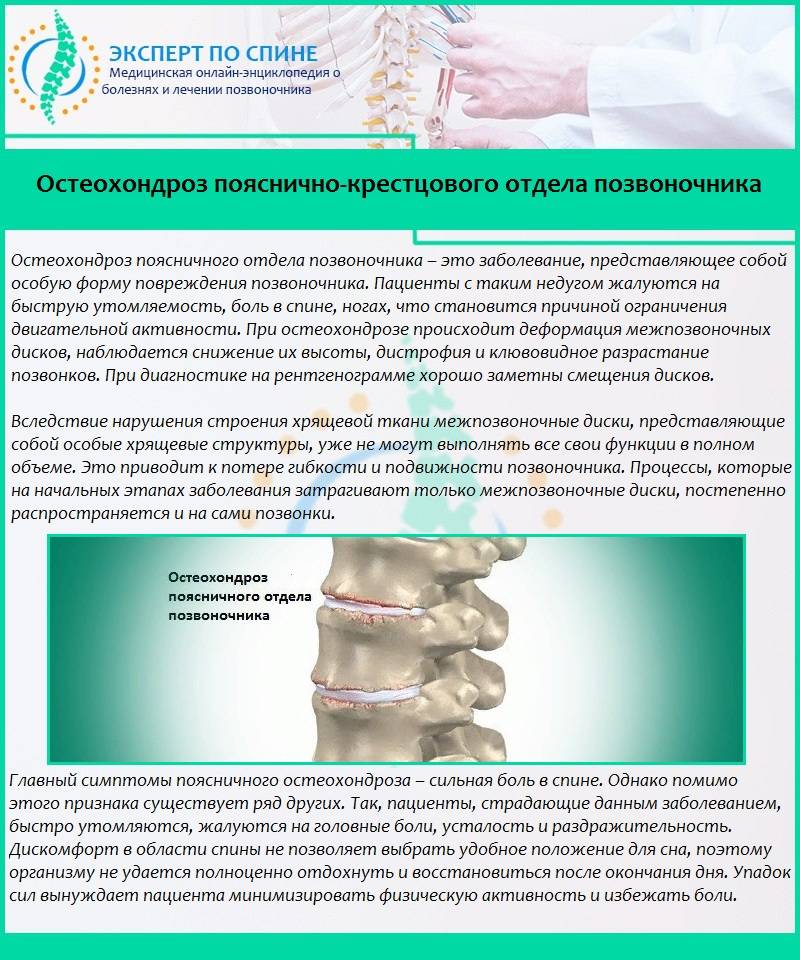
Что такое дорсопатия
Дорсопатия – группа патологий, основу которых составляет дистрофические изменения тканей позвоночника с проявлением болевых синдромов. Принято выделять несколько разновидностей дорсопатий.
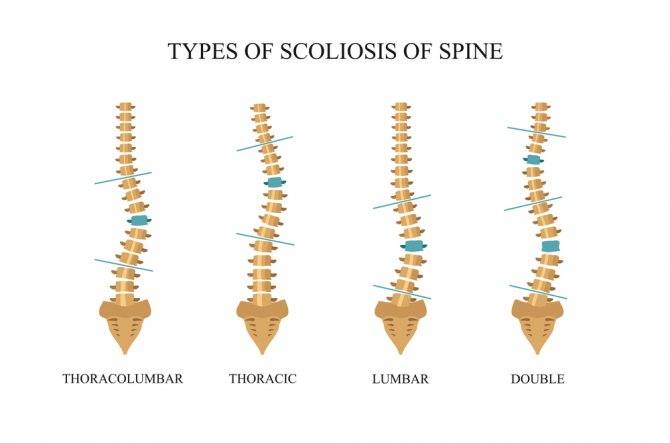
- Деформирующие – их основу составляют изменения межпозвоночного диска и хрящевой ткани, искривления позвоночника, подвывихи, смещения.
- Спондилопатии – связанные с нарушением костной структуры.
- Дорсалгии – острые и хронические боли шеи.
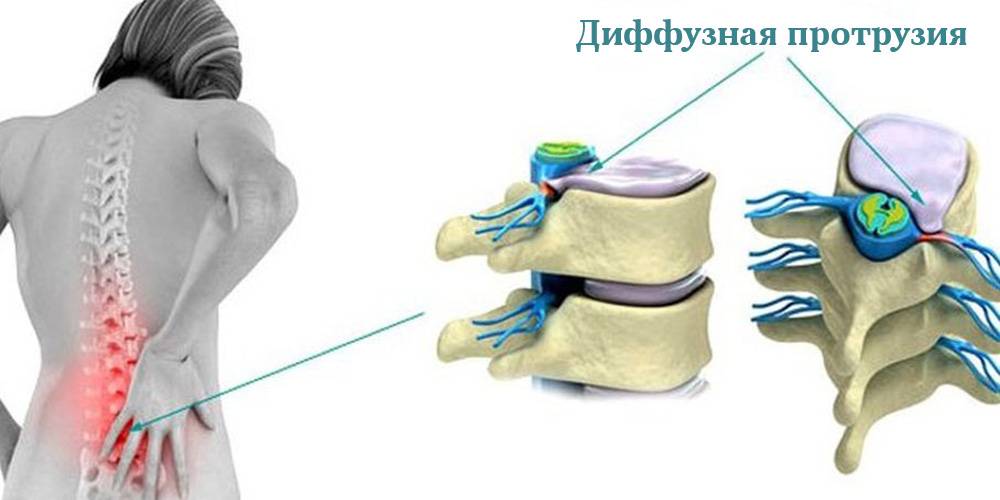
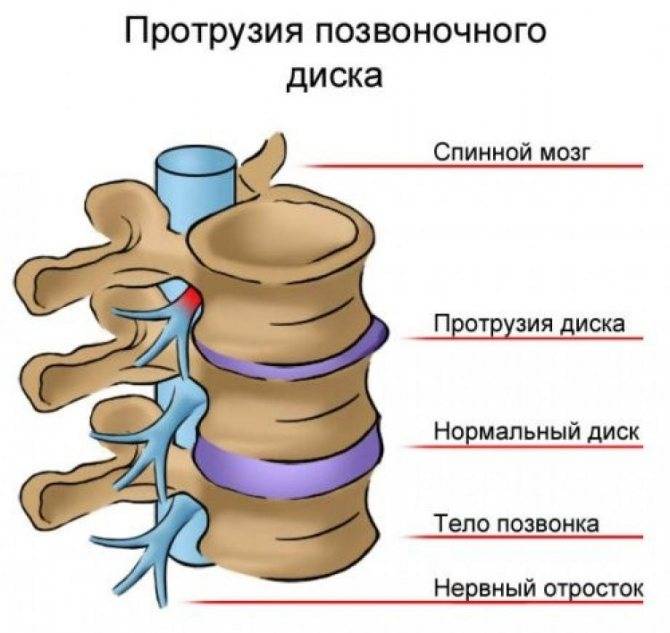
- Другие дорсопатии – к ним относят недуги с образованием выпячиваний, протрузий и защемлений дисков, а также болезни спинного мозга.
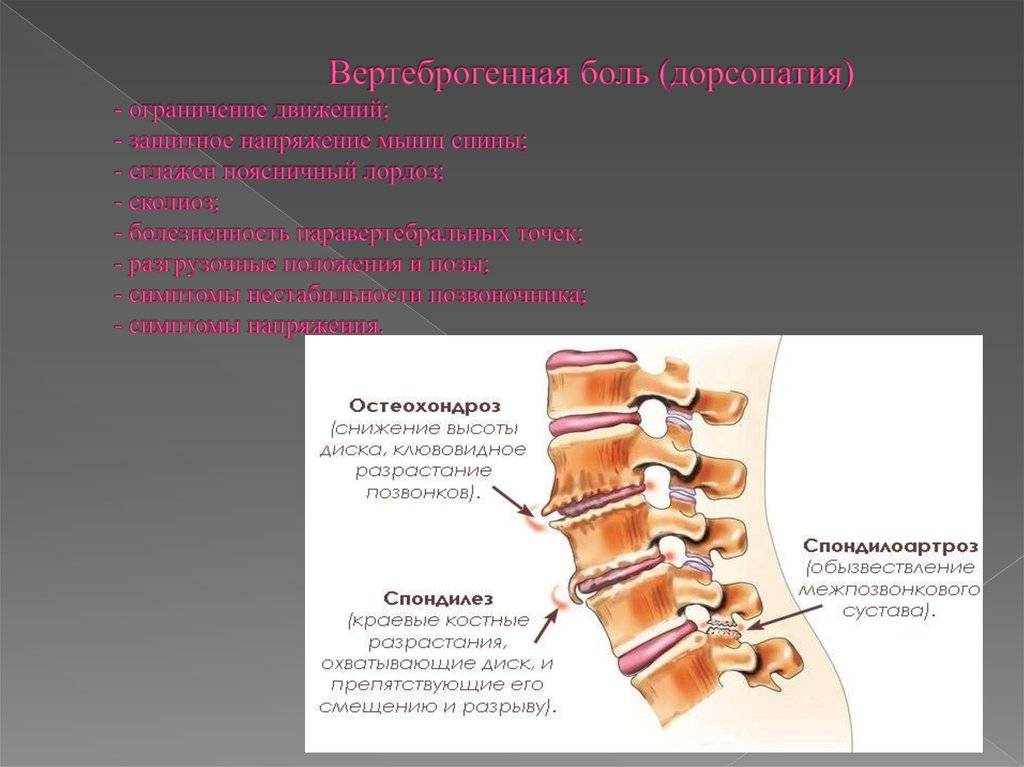
Обычно под дорсопатией принято подразумевать осложнения остеохондроза, спондилоартроза, грыж и спондилеза. Заболевания имеют различную этиологию, но все они выражаются значительными болевыми ощущениями.
Профилактические меры
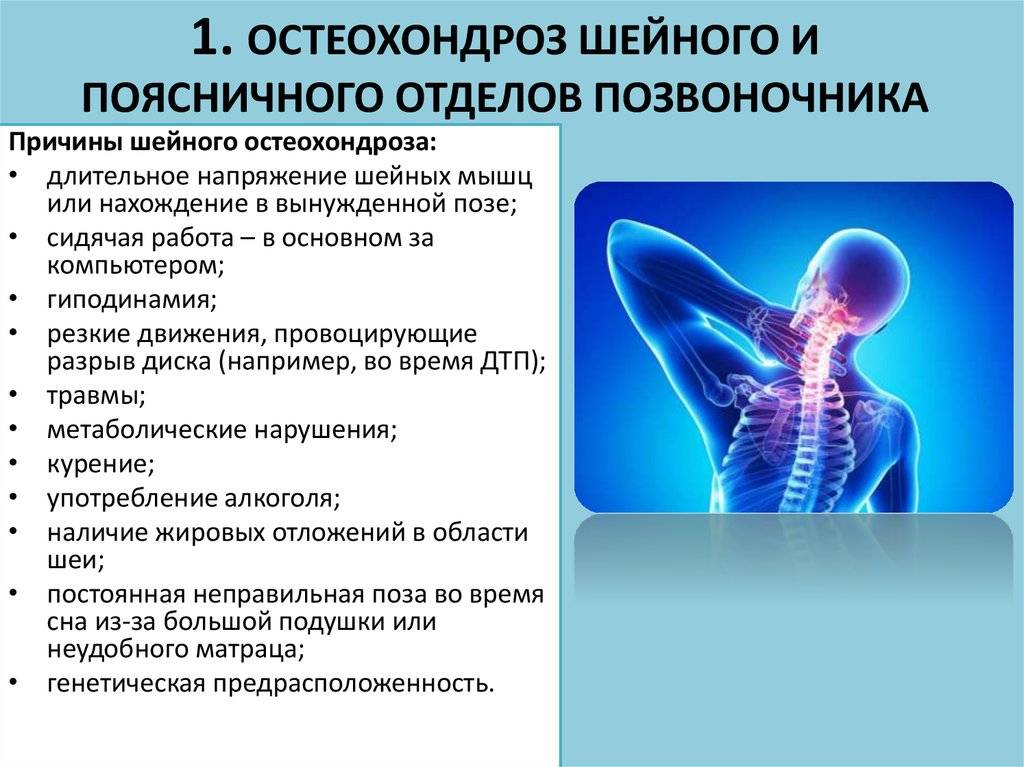
Дорсопатию шейного отдела позвоночника, лечение которой нужно начинать после первых появившихся симптомов заболевания, намного проще предупредить, чем потом лечить. Поэтому врачи рекомендуют выполнять несколько важных рекомендаций, которые помогут надолго сохранить здоровье вашей шеи.
В первую очередь, специалисты рекомендуют начать вести здоровый и более подвижный образ жизни. Запишитесь в спортзал, и начинайте выполнять физические упражнения. Очень хороший эффект на человеческий организм оказывают упражнения из йоги, поэтому обязательно попробуйте на себе этот вид духовных практик. Вы укрепите не только ваше тело, но и дух
Особенно это важно для тех людей, кто большую часть своего времени проводит за экраном монитора или же за рулем автомобиля
Также нужно постараться наладить свой пищевой рацион. Вычеркните из него вредные продукты и включите полезные, с большим содержанием различных микроэлементов и витаминов.
Тепло одевайтесь в холодное время года, для того чтобы не застудить шею
Очень важно в морозную погоду надевать на шею теплый шарф
С особой осторожностью поднимайте тяжелые предметы. Если вы все же вынуждены это делать, то следите за тем, чтобы нагрузка на спину была равномерной
Если вы все же вынуждены это делать, то следите за тем, чтобы нагрузка на спину была равномерной.
Как видите, сохранить здоровье шеи несложно, поэтому начните заботиться о себе прямо сейчас. Также не забудьте и о своих детях. Формируйте правильные привычки у них еще с детства, и тогда в будущем проблемы со спиной и шеей возникать у них точно не будут. Заботьтесь о здоровье и берегите себя, ведь от этого зависит ваше самочувствие!
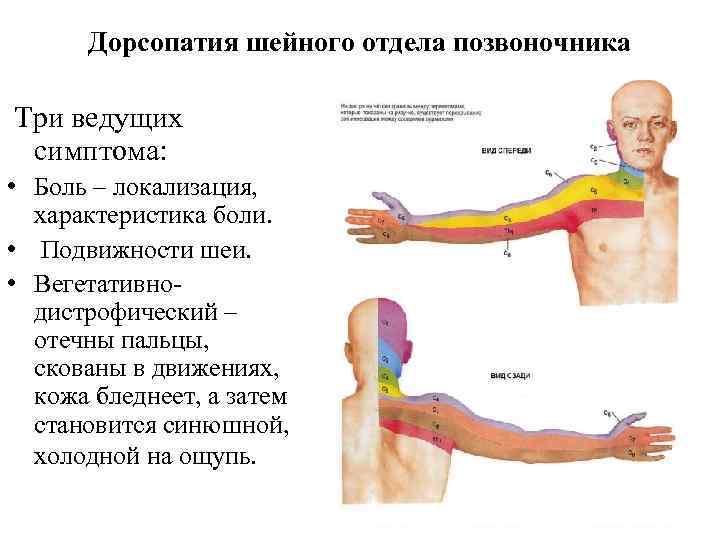
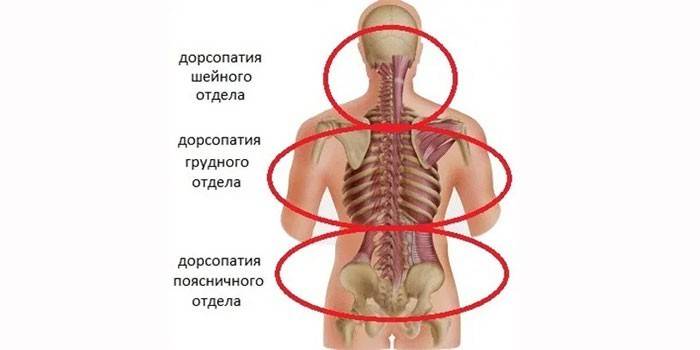
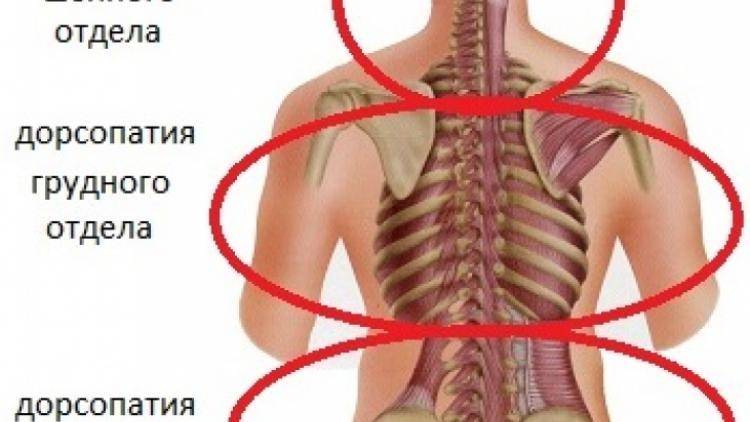
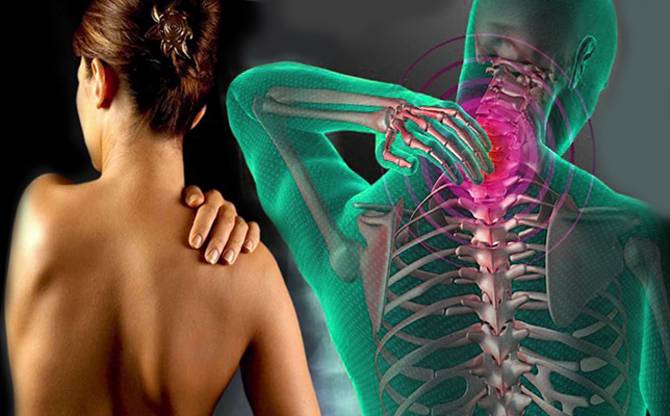
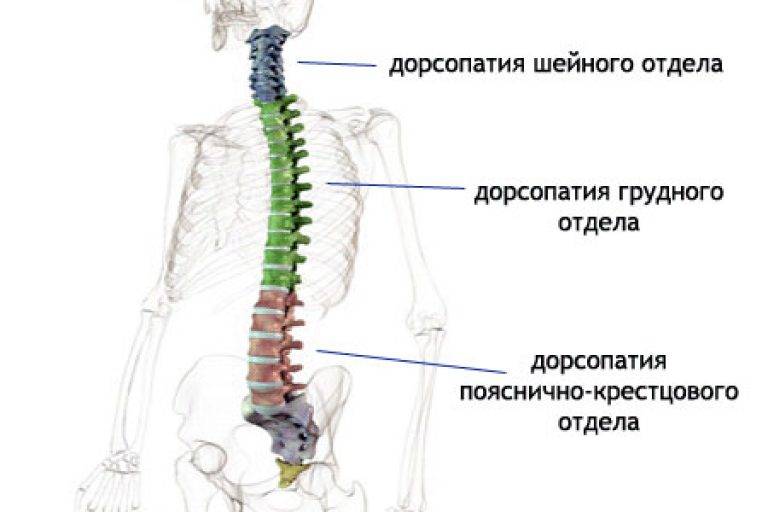
Дорсопатиями называют совокупность патологий позвоночника, связок и мышечного аппарата спины. Болевые ощущения в шейном и грудном отделах, пояснице, не спровоцированные заболеваниями внутренних органов, и ограниченность в движениях – общий признак этих болезненных состояний.
Дорсопатия, как правило, бывает спровоцирована воспалительными или дегенеративными процессами межпозвонковых дисков, мышц, связок и суставов позвоночного столба.
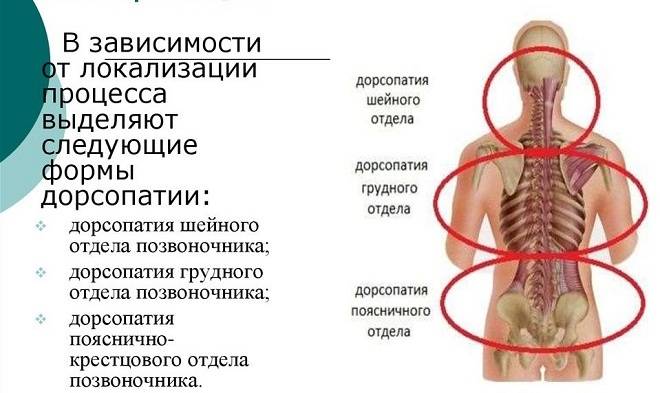
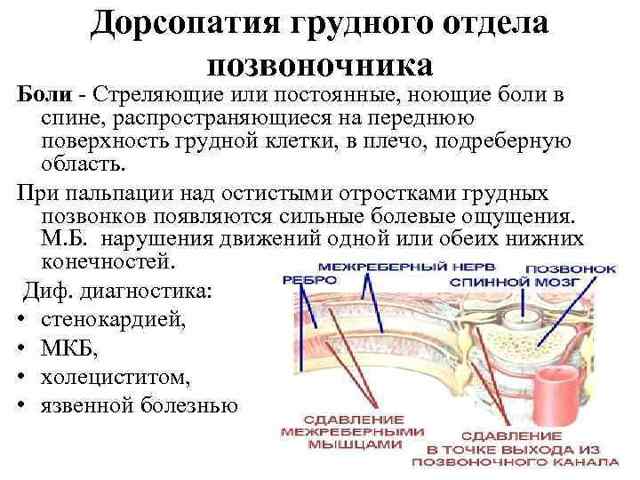
Вовлеченность в эти процессы нервных корешков вызывает боли неврологического характера. В зависимости от местонахождения очага боли заболевание подразделяют на дорсопатии грудного, поясничного и шейного отдела.
Появлению и развитию дорсопатии способствуют такие факторы, как остеохондроз, травмы, малоподвижный образ жизни, искривления позвоночника, лишний вес, регулярные простуды; болезни желудка и рацион, бедный витаминами и минералами; нарушения обменных процессов, злоупотребление алкоголем и никотином, рабочая деятельность при вредных условиях, долгое нахождение тела в некомфортных положениях.
Так же существует дорсопатия поясничного отдела позвоночника узнайте какие симптомы и как лечить данный недуг.
Осложнения
Основная опасность развития дорсопатии шейного или грудного отделов состоит в том, что из-за дегенеративных процессов страдают нервные, мышечные волокна и кровеносные сосуды. Это приводит к многочисленным осложнениям:
- Сильные, нестерпимые боли.
- Сдавливание артерий, повышение давления.
- Церебральный атеросклероз.
- Кратковременные потери сознания.
- Нарушения слуха, зрения.
- Снижение работоспособности, ухудшение общего состояния, внимания и памяти.
- Поражение жизненно важных нервов: глазодвигательных, подъязычного, тройничного, лицевого.
- В редких случаях – ишемические инсульты головного мозга с летальным исходом.
Отсутствие своевременной терапии или позднее обнаружение развития болезни ведет к возникновению осложнений. Дорсопатия шейного отдела провоцирует появление следующих патологий:
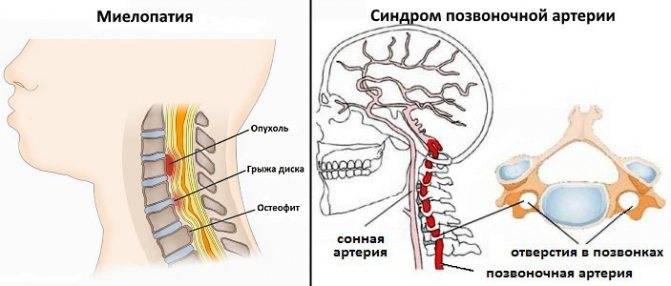
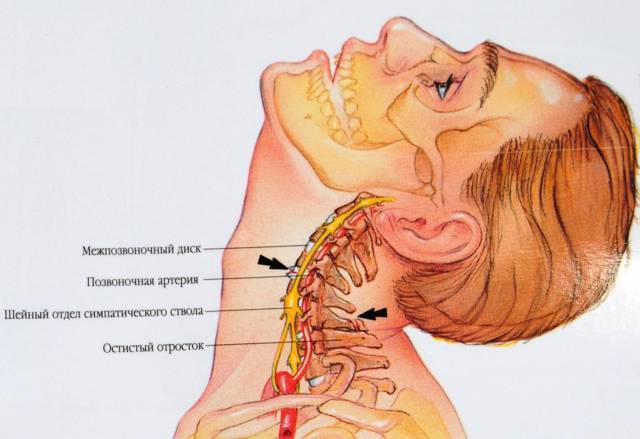
- Синдром позвоночной артерии. Он проявляется болью спазмалитического характера в области шейной артерии. Больной быстро утомляется, страдает от ухудшения слуха, зрения и частых головокружений.
- Миелопатический синдром. Ведет к сдавливанию спинного мозга. Пациент теряет чувствительность, развивается частичный паралич, наблюдаются проблемы с дефекацией и мочеиспусканием.
- Вегетососудистая дистония. Состояние связано с нарушением функции периферической нервной системы, которая отвечает за работоспособность внутренних органов. У человека часто поднимается артериальное давление, диагностируется аритмия, увеличивается выделение пота и появляется нервное перевозбуждение.
Старое кладбище в Касли
Земля в горах дорогая. Не потому, что ее мало, нет, свободного места на Урале хватает. А вот копнешь чуть – и скала. Камень. Ни колодец не вырыть, ни скважину. Ни могилу. Наверно поэтому старое кладбище в Каслях до сих пор действует. Да и могилы там одна над другой. В редком месте встретишь такое скопление надгробий на метр площади. Кажется, что там везде, даже под дорожками кости. Просто за несколько столетий про них забыли.
Кладбище это одно из самых старых на Урале, объект культурного наследия Челябинской области. На кладбище ведется видеонаблюдение. Потому что это не только кладбище, это музей под открытым небом.
Как изменялось каслинское литье, так и менялась отливка тут. Некоторые памятники – это произведения искусства. И возможно десяток лет бюст с надгробия унесут и поставят в кабинете как “портрет неизвестного мужчины”. Страшно, непривычно, завораживает.
В конце как всегда карта. На ней отмечен маршрут всего путешествия, в подписях к значкам есть ссылки.
Взаимодействие с другими препаратами
антибиотиками
Терапия
Основной тактикой лечения является консервативный метод. И первостепенная задача – устранение болевого синдрома. При незначительной интенсивности используют нестероидные противовоспалительные препараты. Эта группа снижает уровень простагландинов, что в свою очередь повышает уровень болевой чувствительности. Однако побочные эффекты заставляют больных отказываться от данных препаратов. К примеру, повреждение слизистой оболочки желудка, двенадцатиперстной кишки с развитием язвы и кровотечений.
При наличии повышения мышечного тонуса, целесообразно назначить группу миорелаксантов. Их одновременное использование с нестероидными противовоспалительными средствами позволяет снизить дозу последних, что решает проблему осложнений.
При компрессионном синдроме предпочтение следует отдавать сосудистым препаратам, улучшающим кровоснабжение и венозный отток. К таким препаратам относится группа блокаторов кальциевых каналов.
Одновременно проводится местное лечение шейной области. Разогревающие мази улучшают кровоток, тем самым снижается отек, нормализуется трофика тканей, что необходимо для быстрой регенерации. Для улучшения тканевого метаболизма используются хондропротекторы, содержащие хондроитинсульфат, придающий прочность и эластичность ткани. Данный компонент снижается при дегенеративных процессах. Витамины группы В, такие как В1, В6, В12, обладают нейротропным действием и восстановливают нервные волокна центральной, а также периферической нервной системы.
После купирования болевого синдрома, необходимо провести физиотерапию. Однако не следует забывать, что нужно отказаться от агрессивных воздействующих факторов; начинать курс нужно с минимальной кратности и дозы, увеличивая постепенно. Читайте еще шишка на шее сзади от остеохондроза как убрать.
Основные использующие методы:
- Ультрафиолетовое излучение. Обычно на 4-й день после уменьшении острого процесса, боли. Используются эритемные дозы. Курс включает 4-5 излучения с перерывом в один день.
- Массаж. Необходимо начинать с поглаживаний и не сильных растираний, которые впоследствии усиливаются и улучшают кровоснабжение мышц и костных структур, устраняют спазм.
- Магнитотерапия – под действием низкочастотного магнитного поля улучшается трофика мускулатуры и уменьшается болевой синдром при дорсопатии шейного отдела. Лучший результат достигается при одновременном прохождении курса лазаротерапии, запускающая биостимуляцию. При этом процесс регенерации соединительной ткани увеличивается вдвое.
- Лечебная физкультура, включающая с том числе и водные процедуры – укрепляет мышечный каркас шейного отдела, предотвращая появление рецидивов.
- Тракционное вытяжение шейного отдела позвоночника. Достигается увеличение межпозвоночного отверстия и ликвидируются условия для сдавления спинного мозга. Плюс укрепляется связочный аппарат шейного отдела.
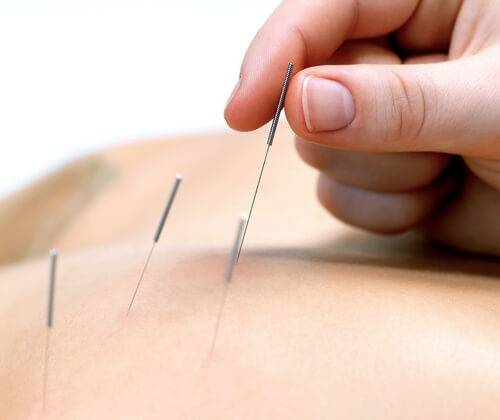
- Рефлексотерапия представляет курс иглоукалывания, обладающий вышеуказанными свойствами, а также способствует выработки кортизола – гормона с противовоспалительной направленностью, и эндогенных опиатов – естественных обезболивающих.
- Дарсонвализация проводится вдоль позвоночника и по ходу иррадиации боли. Высокочастотные токи, воздействуя на кожу, вызывает аналогичные эффекты.
https://youtube.com/watch?v=osLKue0RDxo
Данные физические методы дают хороший результат лечения и при других видах дорсопатий, к примеру, грудного отдела позвоночника, а также для дорсопатии с вовлечением пояснично-крестцового отдела позвоночника. При наличии сдавления спинного мозга в шейном отделе позвоночника, а также болевого синдрома, не купирующегося с помощью консервативной терапии, следует использовать оперативное лечение. Метод выбирается в соответствии с диагнозом. Сейчас используют мало инвазивные доступы с последующим назначением местной криотерапии и электрофореза фибринолитических средств на область послеоперационного рубца.
Особенности шейного отдела позвоночника
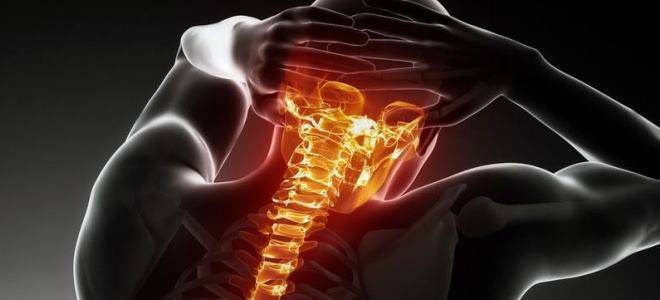
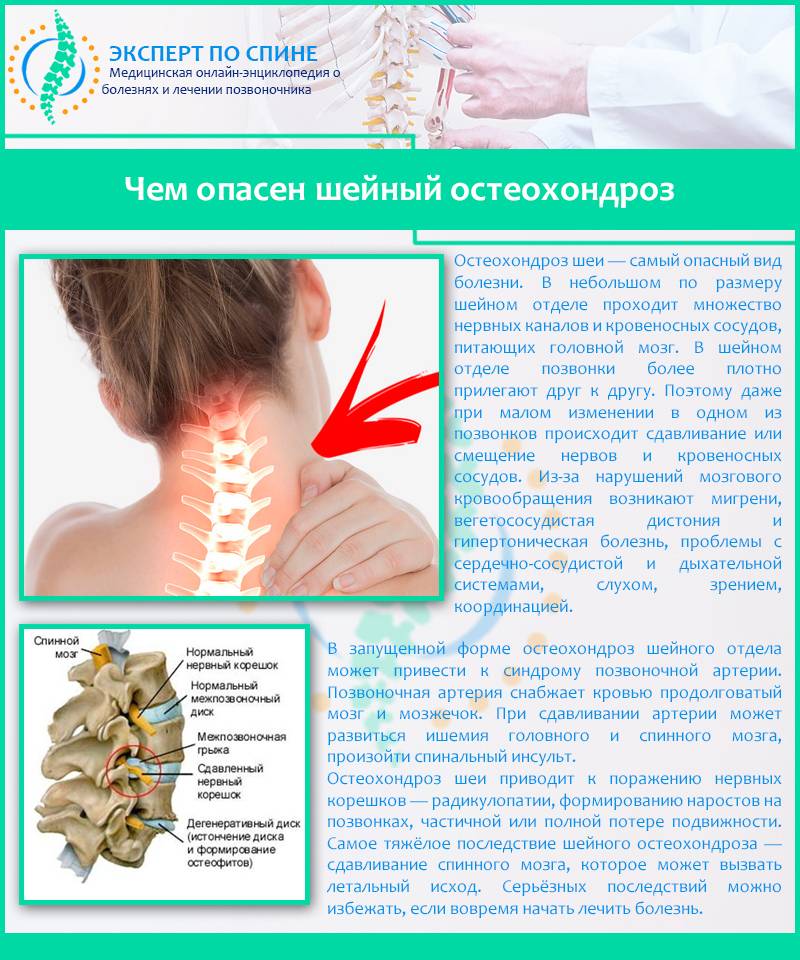
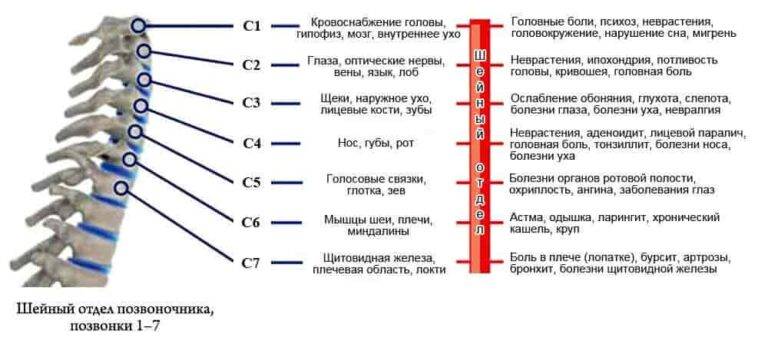
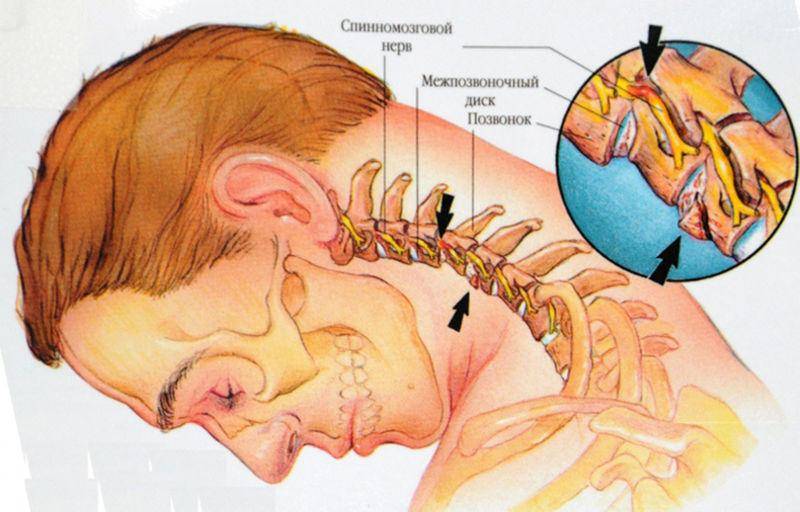
Возникновение дорсопатий нередко связано с анатомией шеи. Она имеет наиболее слабый мышечный корсет (в сравнении с остальными отделами), что значительно уменьшает поддержку позвонков. Без тренировки мышцы не только слабеют, но и атрофируются, сигнализируя хозяину в виде боли. Поражение этой части чревато не только болями в шее, но и симптомами сдавления позвоночной артерии, которая питает ткани мозга.
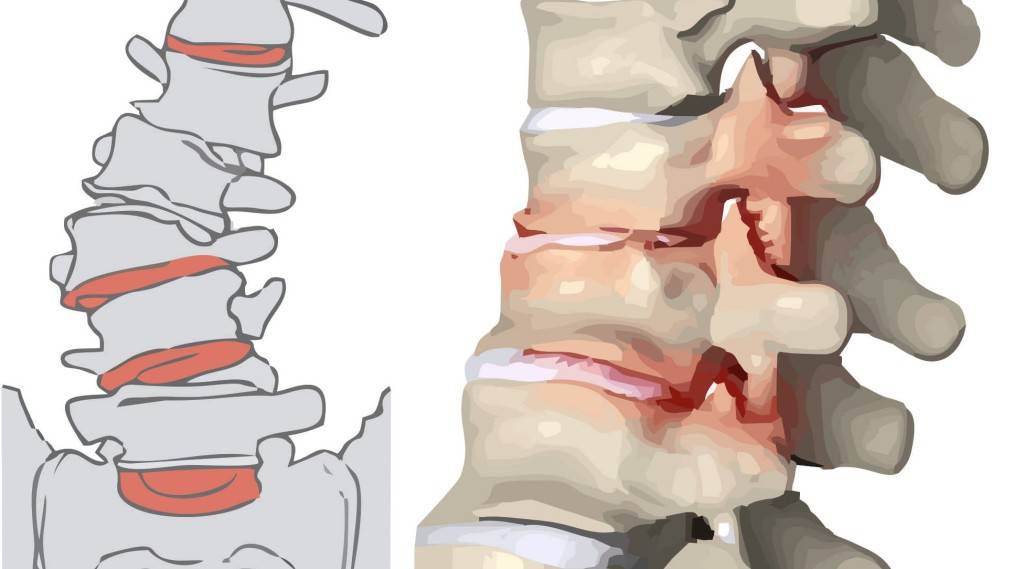
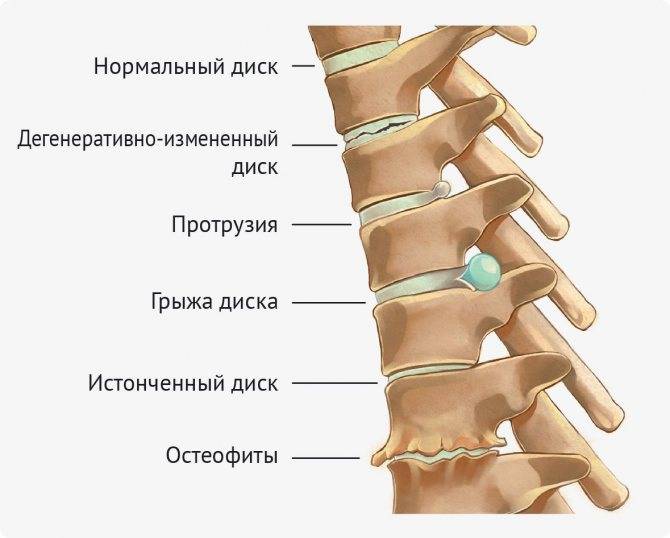
Часто поражение при искривлениях позвоночника (врожденные или приобретенные) затрагивает несколько структур – костную ткань позвонков, диски, связки и мышечно-нервную систему. При повышенных нагрузках первым страдает центральная часть диска (студенистое ядро), из-за чего основную функцию опоры принимает на себя тела позвонков.
Перенапряжение меняет костное строение отдела и дальше, как по цепочке, ведет к искривлениям, смещениям и деформациям позвонков. В дальнейшем начинаются сдавление нервных корешков и артерий, что нередко приводит к патологиям щитовидки, головного мозга, сердца и легких.
Методы диагностики дорсопатии
Для определения патологии изначально доктор соберёт детальный анамнез:
- когда впервые возник дискомфорт;
- что изначально беспокоило;
- какие лекарства позволяют избавиться от боли;
- часто ли появляется дискомфорт;
- встречаются ли такие нарушения у родственников.
Следующим этапом станет осмотр, позволяющий выявить:
- различные деформации;
- нарушенную чувствительность в тканях;
- миалгии.
После этого врач может назначить проведение следующих инструментальных методов диагностики:
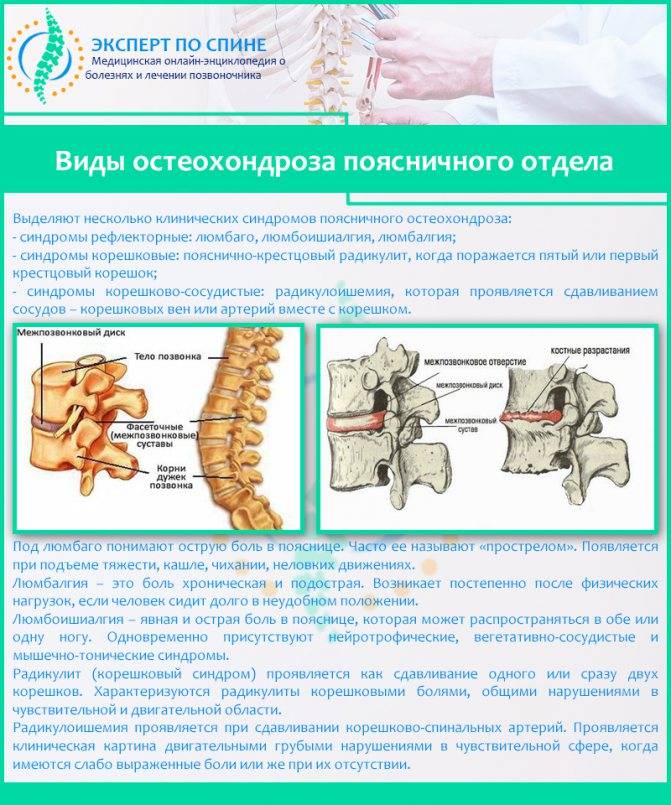
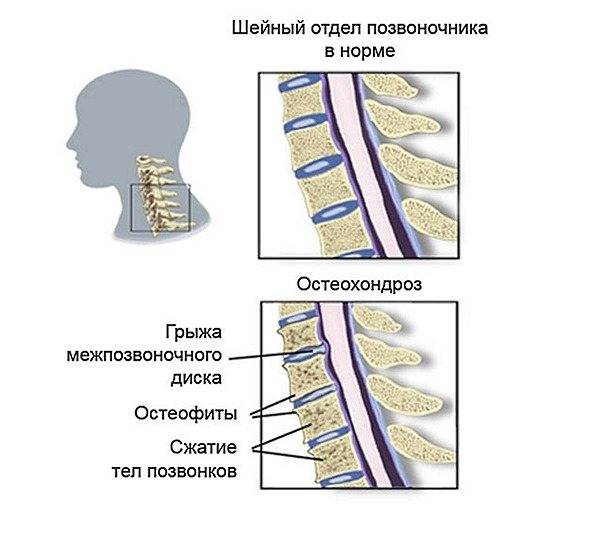
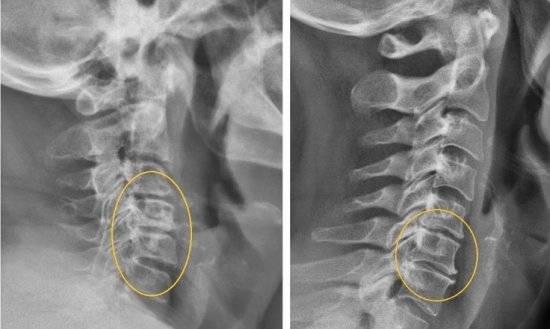
- Рентгенография. Снимки делаются в 2 проекциях: боковой и передней. Исследование даёт возможность обнаружить подвывихи, вывихи позвонков или переломы. На снимках видна толщина межпозвоночных дисков, лордоз, кифоз. Рентген позволяет выявить кальцификацию связок, остеопороз, сформированные остеофиты. Иногда он показывает некоторые новообразования.
- Миелография. Данное исследование подразумевает рентгенографию с использованием контрастного вещества. Процедура позволяет определить нарушения в позвоночном канале и оболочках спинного мозга.
- Рентгенография с применением функциональных проб. Это обследование характеризует патологическую подвижность позвонков и даёт представление о степени их смещения.
- УЗИ. При помощи этого метода можно определить межпозвоночные грыжи, протрузии, трещины, дегенеративные процессы. УЗИ даст представление о толщине связок, сужении позвоночного канала. Данный метод обладает невысокой информативностью.
- КТ. Исследование позволяет получить информацию о патологии в трёх проекциях. Данное исследование более информативно, чем рентген.
- МРТ. Самый надёжный и точный метод исследования. Он выявляет разнообразные патологии: новообразования, смещения, вывихи позвонков. МРТ покажет изменения в межпозвоночных дисках: протрузии, грыжи. При помощи данного обследования можно обнаружить сниженную гидратацию дисков, сужение канала, ущемление корешков.
- Ультразвуковая допплерография. Данное исследование необходимо для изучения движения кровотока с целью определения препятствий внутри сосудов.
- Электромиография. Метод характеризует степень проводимости нервно-мышечных импульсов.
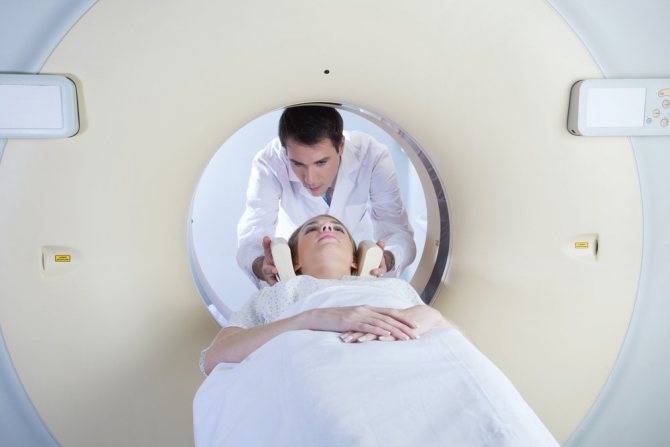
МРТ — наиболее информационное исследование при дорсопатии
Дифференциальная диагностика
Для дорсопатии шейного района свойственны симптомы, которые характерны и для достаточно тяжёлых и серьёзных патологий, таких как:
- инфаркт миокарда;
- злокачественные новообразования или доброкачественные опухоли;
- нарушение мозгового кровообращения, протекающее в острой стадии.
Установить диагноз позволяют:
- МРТ;
- КТ;
- ЭКГ.
Лечение
Медикаментозная помощь при острой форме дорсопатии
Обычно к врачам обращаются уже при острой форме болезни, лечение прежде всего будет направлено на снятие болевых синдромом, мешающих нормальной жизнедеятельности.
Для снятия болей применяются различные группы препаратов орального, внутримышечного или ректального применения:
- анальгетики;
- хондропротекторы;
- противовоспалительные нестероидные препараты;
- лекарства витаминной группы или миорелаксанты.
Консервативное лечение
После выведения больного из кризисного состояния ему может быть назначен целый комплекс немедикаментозных процедур:
- Физиотерапия, способствующее улучшению обменных процессов в тканях, улучшающее их кровоснабжение, снимающее воспаление.
- Массажные процедуры – они должны проводиться исключительно хорошо подготовленными специалистами.
- Различные методики мануальной терапии, снимающие мышечное напряжение, восстанавливающие движение в межпозвоночных суставах.
- Полезной может оказаться иглорефлексотерапия, улучшающая проводимость нервных тканей.
- Важнейшим, а чаще всего – решающим компонентом лечения является лечебная физкультура, проводимая под руководством специалиста в этой области. Сюда же можно отнести и комплекс лечебных водных процедур.
- Иногда необходимо прибегнуть к тракциям – вытяжным процедурам на шейном отделе позвоночника.
Пациенту в обязательном порядке предписывается соблюдение установленного режима питания, нормирование физических нагрузок, тщательная ревизия образа жизни и повседневной работы.
Операция
Хирургическое лечение применяется редко, только в крайних случаях, грозящих инвалидизацией или представляющих угрозу жизни пациента.
Физиотерапия
Боль в суставах пальцев рук свидетельствует о нарушении работоспособности или какого-либо сбоя. Прежде всего необходимо отстраниться от выполнения любых физических нагрузок.
Физиотерапевтические методы немаловажны и действенны в борьбе с возбудителями болезней суставов пальцев. К таким методам относятся: электрофорез с новокаином (воздействие током), резонансные терапии и электросон.
Во время ремиссии осуществляется лечебное воздействие на пальцы путем проведения сеанса массажа, обмазывания грязями, мануальной терапией и лечебной гимнастикой. Также рекомендуется посещать сероводородные, радоновые, грязевые источники в санаторно-курортных условиях. Лечение в санатории проводиться вне обострения артрозного заболевания и назначается только после тщательного обследования специалистом.
Продукты, которые помогают при болях в суставах:
- Рыба и другие морепродукты . Содержащиеся в них кальций, железо и фосфор способствуют нормализации минерального обмена;
- Льняное масло или рыбий жир . Входящие в состав этих продуктов омега-3 жирные кислоты улучшают состояние сосудов и помогают восстановлению жирового обмена;
- Яблочный уксус способствует процессу ощелачивания крови и выведению солей.
Помимо этого, добавьте в свой рацион:
- салат;
- редис;
- яичные желтки;
- смородина;
- орехи;
- плоды и сок граната;
- инжир;
- цветная капуста;
- оливковое масло;
- имбирь;
- натуральные сыры низкой жирности.
Следует ограничить или исключить полностью: молочные продукты высокой жирности, сладости, выпечку, острые или соленые блюда, майонез, копчености, крепкий чай и кофе, а также продукты, в состав которых входит щавельная кислота (шпинат, щавель, ревень).
Общие правила и методы лечения
Терапия дорсопатии – длительный процесс, требующий активного участия пациента. Чаще всего лечение занимает 5–6 месяцев, возможно полное выздоровление, если процесс не перешел в необратимую стадию.
Вертебролог, невролог или травматолог-ортопед обязан сообщить больному о видах процедур, наименования лекарственных средств, предложить комплекс лечебной гимнастики. После беседы с врачом пациент должен понять: нежелание лечиться, халатное отношение к рекомендациям специалиста могут обернуться тяжелыми поражениями позвоночного столбы, мышц и связок.
На заметку! При выявлении дорсопатии операцию проводят редко, только при неэффективности медикаментозной терапии и физиолечения.
Лекарственные препараты
Важно не только купировать боль, но и устранить другие факторы, например, воспаление, мышечный спазм, защемление нервных корешков. Нормализация состояния хрящевой ткани, купирование патологического процесса положительно влияют на динамику патологи
Для успешного лечения дорсопатии нужен комплекс препаратов:
- хондропротекторы. Остеовит, Хондросила, Артра, Структум, Алфлутоп, Хондроитин сульфат, Жабий камень;
- наружные и системные препараты группы НПВС. Вольтарен-эмульгель, Долобене, Нурофен, Кеторолак, Найз, Финалгель, Мовалис, Ибупрофен;
- миорелаксанты. Мидокалм, Толперизон;
- инъекции витаминов группы В;
- препараты кальция;
- поливитамины, БАДы с дрожжами, магнием, кальцием, фосфором.
Физиотерапевтические процедуры
После устранения воспаления, купирования острой боли показаны процедуры:
- лазерная терапия;
- иглоукалывание;
- процедуры с применением ультразвука;
- лечебный массаж.
Дополнительные варианты терапии
Для активизации кровообращения в пораженной зоне, снижения силы мышечного спазма, восстановления естественного положения позвонков, улучшения впитывания полезных веществ используют различные методы. Сеансы должен одобрить лечащий врач
Важно найти специалиста, которому можно доверять: неправильное проведение процедур обостряет течение патологии, усиливает болевой синдром, в тяжелых случаях провоцирует серьезные осложнения
Эффективные методы:
- мануальная терапия;
- использование лечебных пиявок (гирудотерапия).
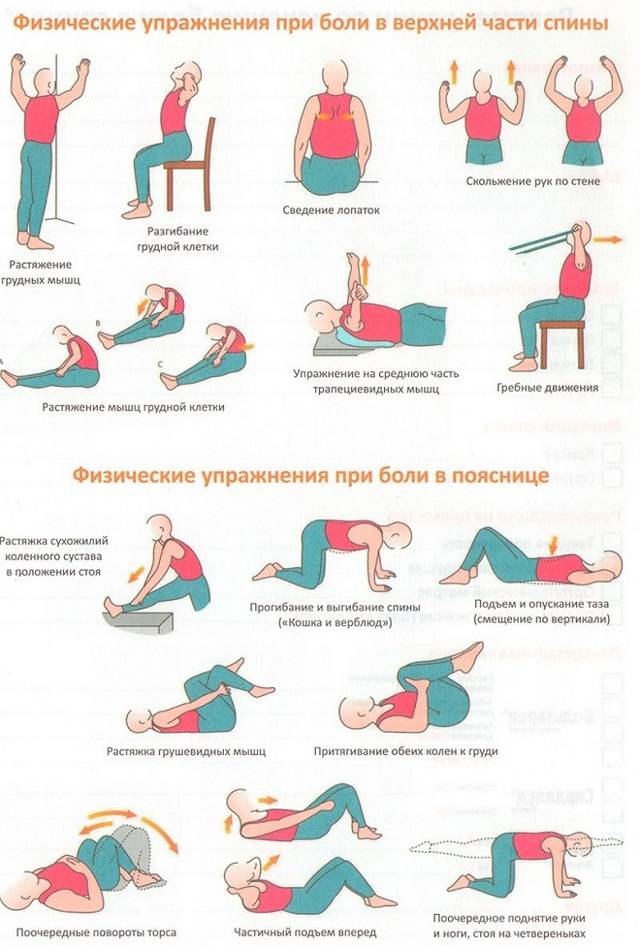
Лечебная физкультура

Несложная гимнастика для шеи – важный элемент терапии. Упражнения можно выполнять после снижения болезненности в плечевом поясе и шейном отделе. Лечащий врач дает рекомендации по проведению занятий. Нельзя перегружать мышцы шеи, запрещено делать гимнастику с большой амплитудой движений.
Упражнения:
- номер один. Сесть или встать, расслабить руки вдоль туловища. Без рывков, медленно поворачивать голову вначале влево, далее вправо. Запрещены резкие движения. Количество повторений – пять-шесть. Регулярное выполнение упражнения улучшает подвижность шейных позвонков;
- номер два. Положение тела то же. Откинуть голову назад, обязательно, медленно. Ни в коем случае нельзя совершать во время упражнения резких движений. Повторить четыре-шесть раз. Полезное упражнение для людей, вынужденных долго находиться в положении сидя;
- номер три. Исходное положение, как в первом и втором случае. Медленно опустить голову, попытаться достать подбородком область груди. Регулярное выполнение упражнения делает позвонки более гибкими, растягивает шейные мышцы. Количество повторов – 5 или 6.
Комплекс лечебной гимнастики разрешено проводить только после устранения активного воспалительного процесса, снижения болезненности в шейной зоне. Нарушение правила усиливает дискомфорт, приводит к прогрессированию патологии.
Узнайте о причинах остеопороза позвоночника и о методах лечения разрушения костной ткани.
О первых признаках хондроза поясничного отдела позвоночника и о вариантах терапии патологии написано на этой странице.
Перейдите по адресу https://vse-o-spine.com/bolezni/gryzha/poyasnichno-krestsovogo-otdela.html и посмотрите подборку эффективных методов лечения межпозвоночной грыжи поясничного отдела позвоночника.
Лечение патологии
Процесс лечения при этой патологии длительный, и зависит от стадии заболевания. Основные методы лечения:
В период обострения показан постельный режим
Важно создать функциональный покой для позвоночника. Это достигается с помощью специального шейного корсета — воротника Шанца.
Чтобы купировать болевой синдром и снять мышечное напряжение назначают обычно нестероидные противовоспалительные препараты
Их применяют в таблетированном и инъекционном виде (внутримышечно, внутривенно), а также местно (мази, кремы, гели). К НПВС относятся такие препараты, как Диклофенак, Вольтарен, Нурафен. При приеме этих препаратов велик риск развития заболеваний желудка, например, язвы, осложненной кровотечением
Поэтому применяют их с осторожностью и под защитой желудка специальными препаратами. С целью обезболивания назначают также анальгетики (баралгин) и миорелаксанты (мидокалм).
Разогревающие мази — Фастум-гель, Эфкамон и Эспол, обладают отвлекающим действием, улучшают приток крови к патологически измененному участку, тем самым, способствуя уменьшению воспаления и отечности тканей, восстановлению иннервации
При неэффективности этих методов назначаются блокады, в основном паравертебральные с использованием лидокаина, новокаина или дексаметазона
Чтобы устранить выраженный отек нервного корешка в стационаре назначается эпидуральная блокада с кортикостероидами.
Противоишемические препараты, направленные на устранение нарушений кровоснабжения тканей и восстановления обменных процессов. С этой целью применяют антиоксиданты (витамин Е), антигипоксанты (Цитохром, Гипоксен), вазоактивные препараты (Пентоксифиллин, Никотиновая кислота), они назначаются при развитии и прогрессировании синдрома сдавления корешков.
Хондропротекторы назначаются для профилактики появления хронической боли. Эти препараты (хондроитина сульфат или Структум, Дона и другие) содержат компоненты суставного хряща и поэтому повышают устойчивость клеток хряща — хондроцитов к воздействию воспалительных факторов. Хондропротекторы благотворно влияют на структуру ткани хряща, активируют обменные процессы его в матриксе, стимулируют обновление клеток хряща — хондроцитов, то есть обладают хондростимулирующим, регенерирующим (восстанавливающим) и противовоспалительным действием. Структум значительно уменьшает дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных суставов, замедляет разрушение костной ткани и регулирует потери кальция. Кроме того, он ускоряет восстановление костной ткани. На фоне применения препарата уменьшается боль в суставах и увеличивается их подвижность. Терапевтический эффект хондроэтина сохраняется долгое время после лечения.
Курс лечения хондропротекторами длительный, и непрерывный от двух до шести месяцев. Эти препараты для уменьшения нагрузки на желудочно-кишечный тракт можно использовать местно в виде мази хондроитина сульфата, которую наносят на кожу над пораженными суставами и втирают до полного впитывания.0 Кроме того, этот препарат используют при физиолечении (магнитофорез). Курс повторяют один раз в полгода при необходимости.
Лечебная физкультура — это основной метод, заключающийся в создании адекватных дозированных нагрузок, направленных на снятие мышечного напряжения и устранение сдавления нервных корешков, укрепление мышечного корсета и придание связочному аппарату эластичности. В результате регулярных занятий улучшается кровоснабжение позвоночника, нормализуются обменные процессы и питание межпозвоночных дисков.
Физиотерапия применяется для снятия боли и подавления воспалительных процессов (электрофорез, магнитотерапия, лазеротерапия).
Массаж помогает снять мышечное напряжение, усилить кровообращение в тканях, улучшает общее самочувствие.
Мануальная терапия.
Вытяжение позвоночника на специальном оборудовании. Целью процедуры является увеличение межпозвоночного пространства, уменьшение болевого синдрома и восстановление нормального функционирования позвоночника.
Рефлексотерапия — это метод, заключающийся в специфическом воздействии на различные рефлексогенные зоны на теле и на биологически активные точки. Курсы иглотерапии нужно повторять несколько раз в год в качестве поддерживающего лечения.
При протрузии и грыже межпозвоночного диска требуется хирургическое вмешательство для восстановления целостности фиброзных оболочек хряща. Хирургическое вмешательство рекомендуется и в тех случаях, когда дорсопатия шейного отдела проявляется на протяжении пяти и более месяцев, при том, что стандартное медикаментозное лечение оказалось неэффективным
Комплексное медикаментозное лечение
Для обеспечения высокой эффективности лечения после постановки диагноза пациенту необходимо назначить комплексное лечение. При возникновении заболевания возрастает риск нарушения в тканях кровообращения. Во избежание этого патологического процесса пациентам назначают:
- антиоксиданты;
- вазоактивные медикаментозные препараты;
- антигипоксанты.

С целью устранения болевых ощущений, которые могут иметь хронический характер, больной должен принимать хондропротекторы, которые восстанавливают ткани хряща.
Для купирования болевого синдрома могут назначаться разнообразные медикаментозные препараты. Если у пациента наблюдаются сильно выраженные болевые ощущения, которые сковывают его движения, рекомендуется использовать:
- новокаин;
- дексаметазон;
- лидокаин.
Очень часто пациентам назначают лекарственные средства, которые не только купируют болевой синдром, но и снимают мышечное напряжение. К таким препаратам относятся диклофенак, вольтарен, нурофен. Они являются нестероидными противовоспалительными лекарственными средствами.

Также применяются медикаментозные препараты в виде таблеток, что обеспечивает эффективное лечение. Уколы этих лекарственных средств также могут использоваться для устранения дорсопатии.

Болезненность в области шеи при развитии данного заболевания может устраняться анальгетиками или миорелаксантами. Для усиления их эффекта воздействия могут использоваться физиотерапевтические процедуры. Наиболее часто больные направляются на прохождение курсов рефлексотерапии. Достаточно эффективна в этом случае мануальная терапия. Этот метод заключается в ручном воздействии на область поражения
Использовать мануальную терапию необходимо максимально осторожно. Во избежание появления осложнений необходимо обращаться к высококвалифицированному специалисту

Также купирование болевого синдрома может осуществляться с помощью иглотерапии. При использовании этой методики останавливается процесс прогрессирования болезни. Доктора рекомендуют проводить ее несколько раз в году.