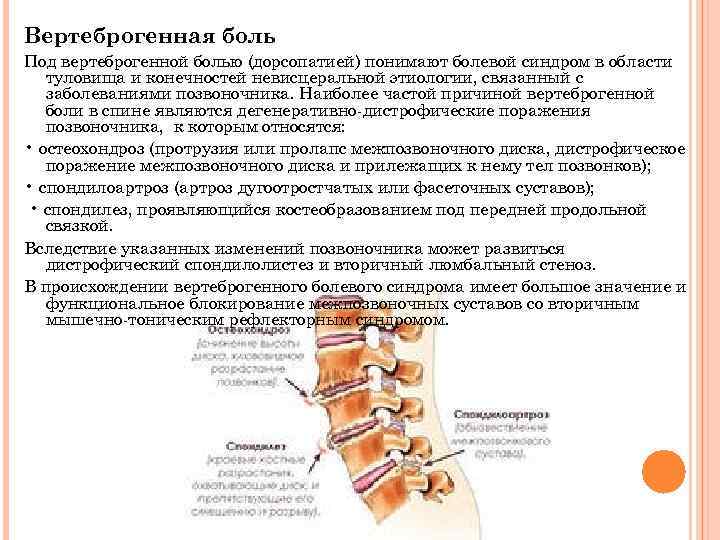
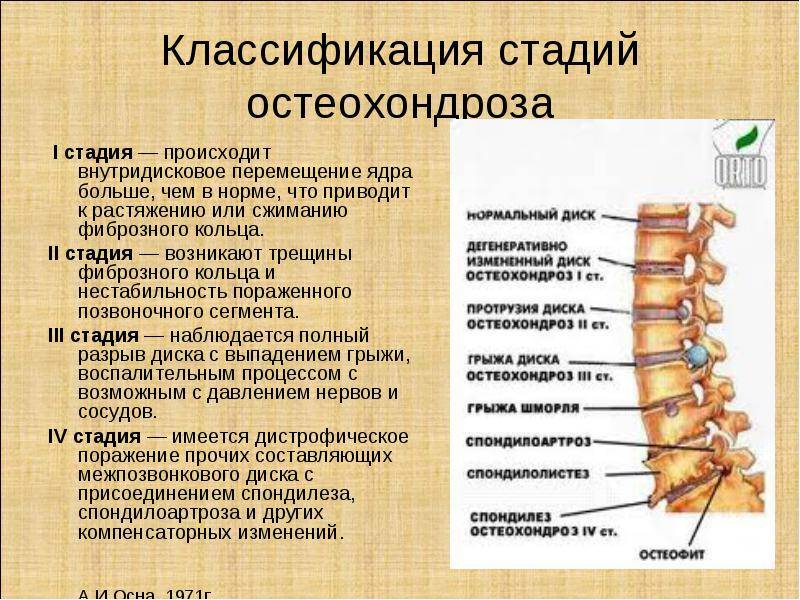
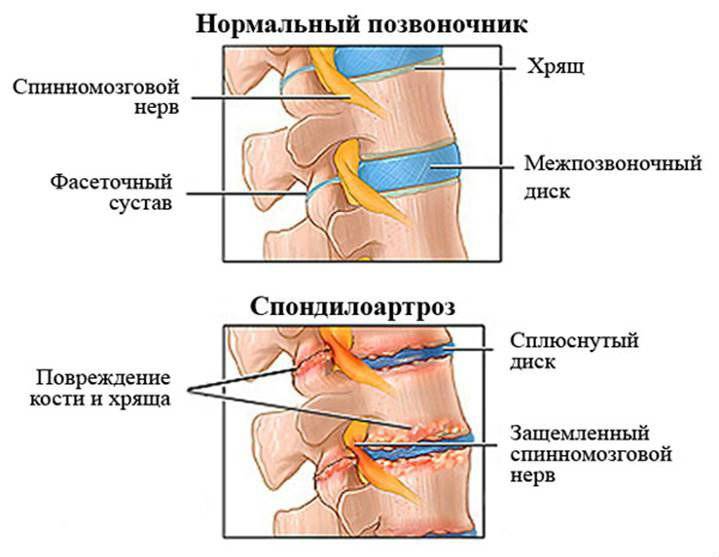
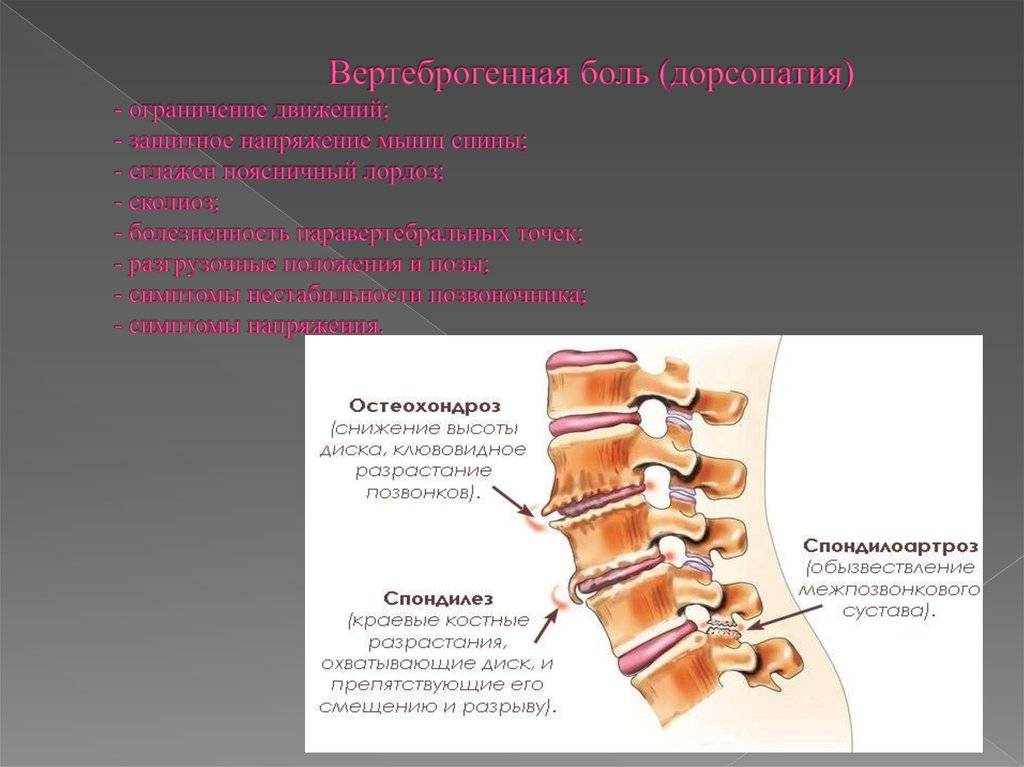
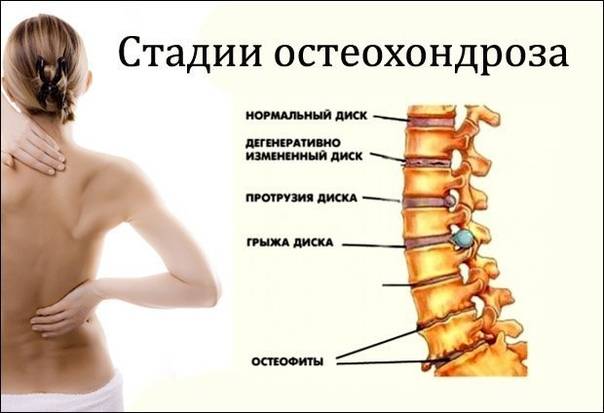
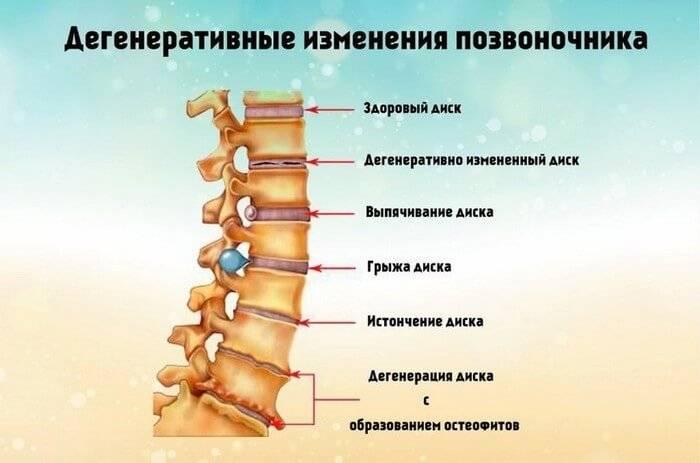
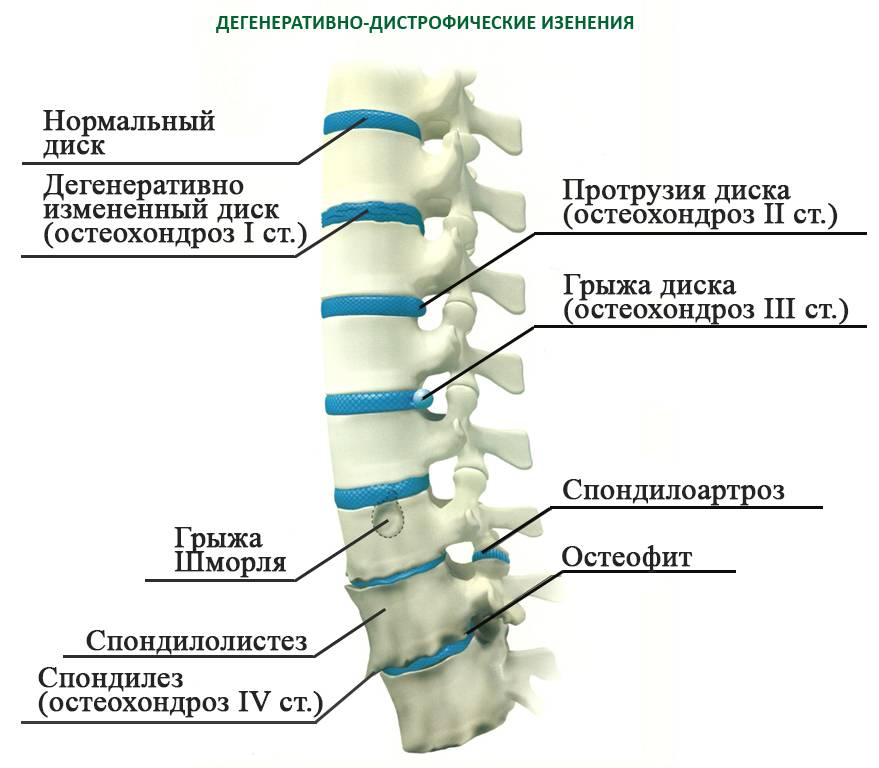
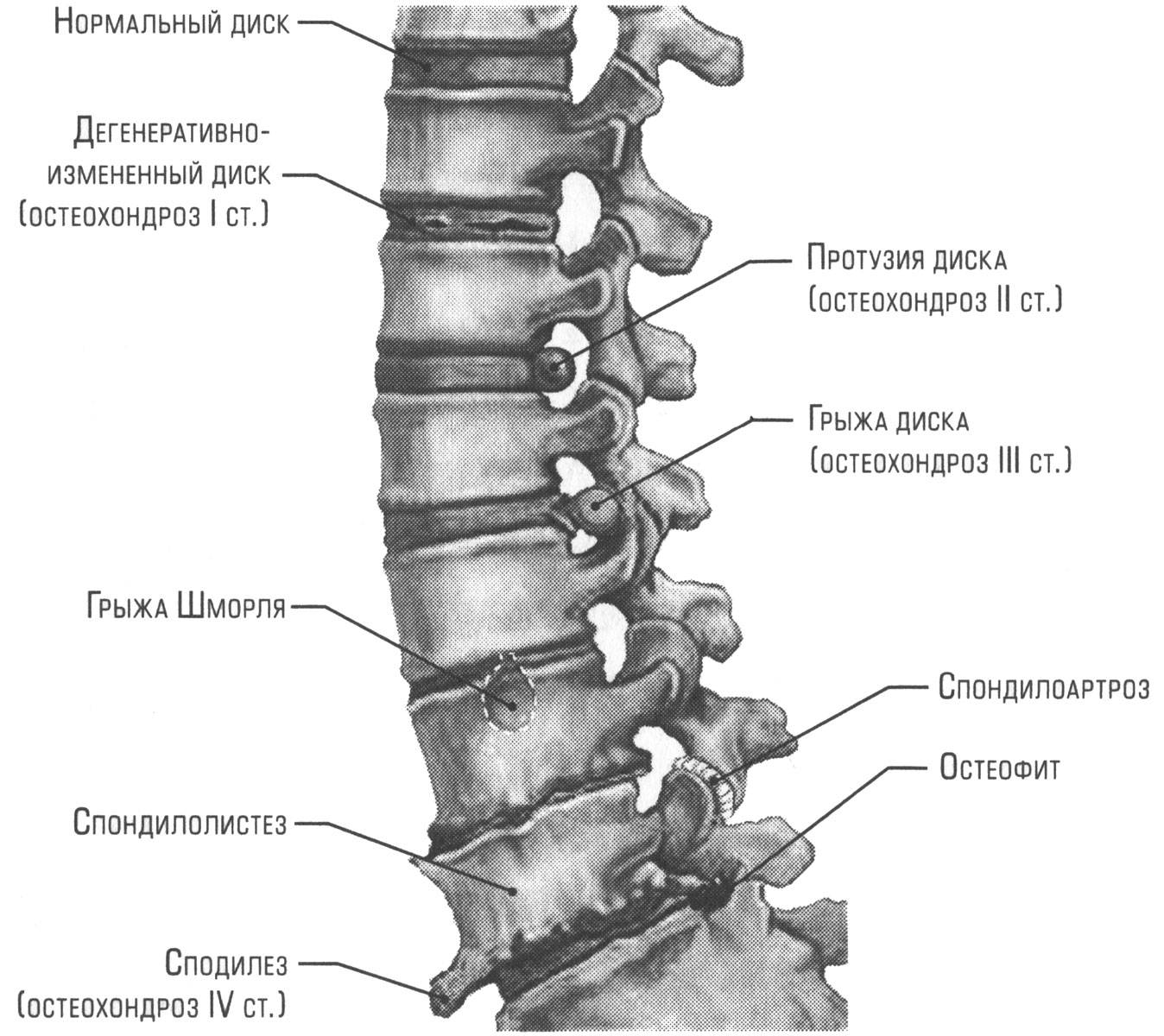
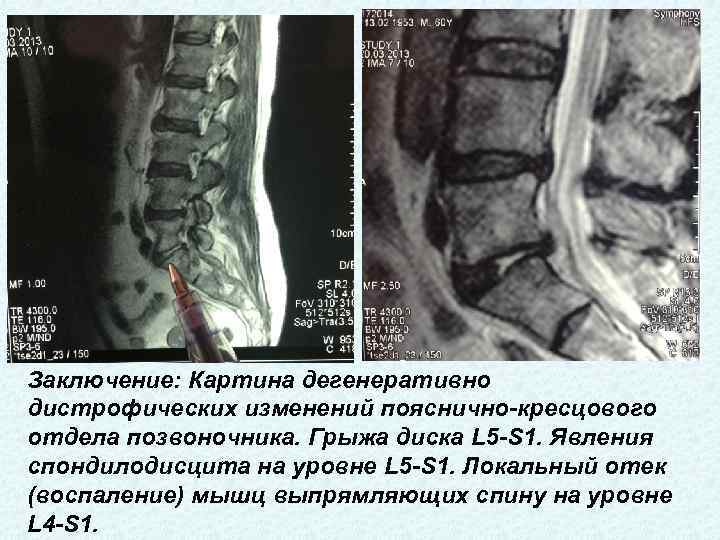
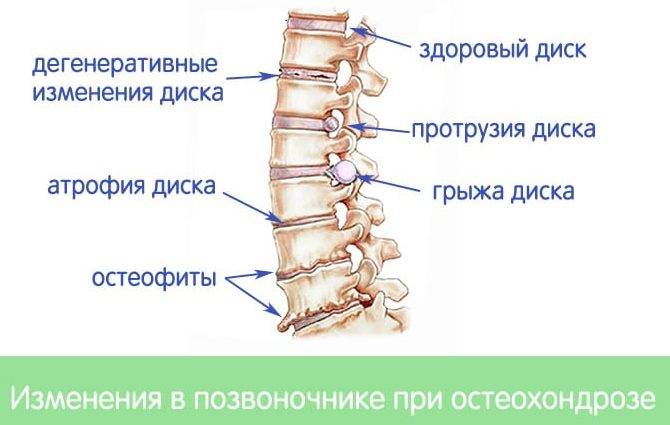
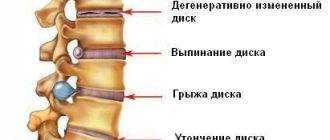
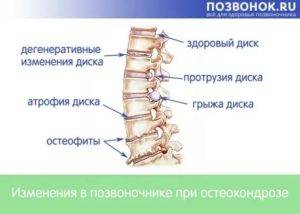
Осложнения
Когда возникает хрящевая, костная или жировая дистрофия позвонков, то от проблемы необходимо избавиться как можно быстрее. Во всяком случае, этот процесс требует приостановки
Поэтому так важно своевременно обращаться к врачу и проводить все необходимые мероприятия по лечению
Если же ситуация была запущена и у пациента развилась костная, хрящевая или жировая дистрофия позвоночника, то дальнейшее игнорирование проблемы может привести к следующим последствиям:
- Тяжелой форме сколиоза.
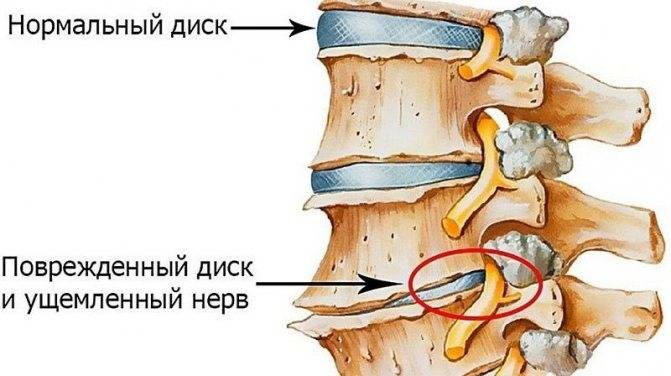
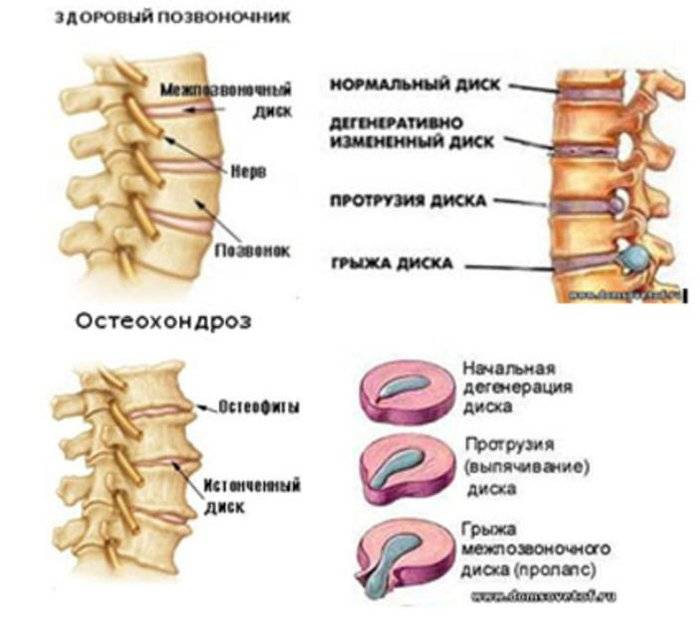
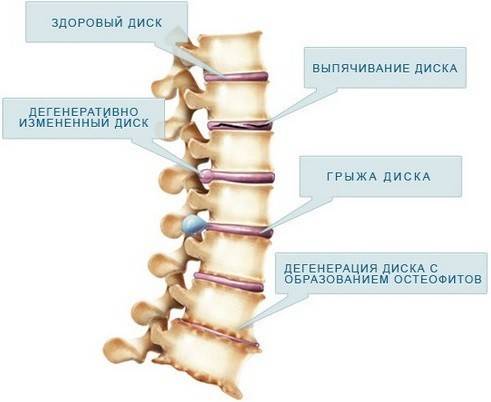
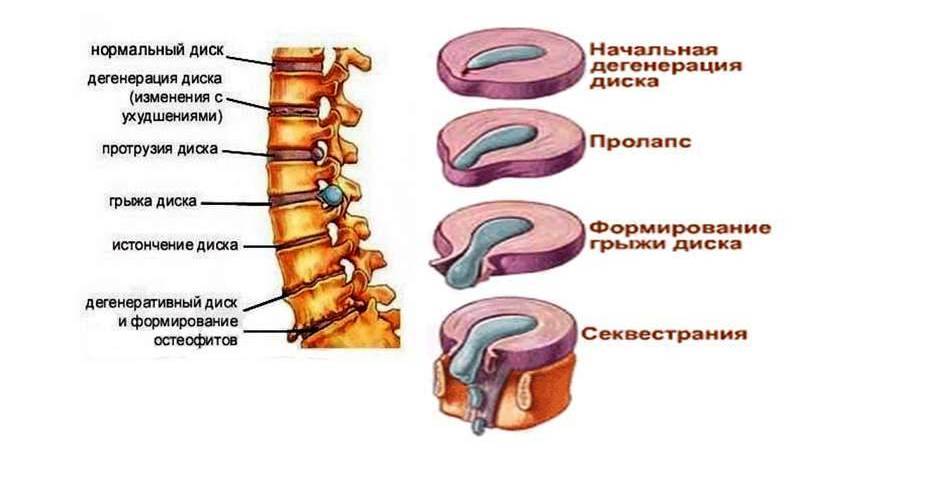
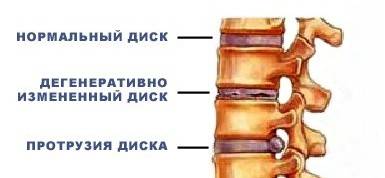
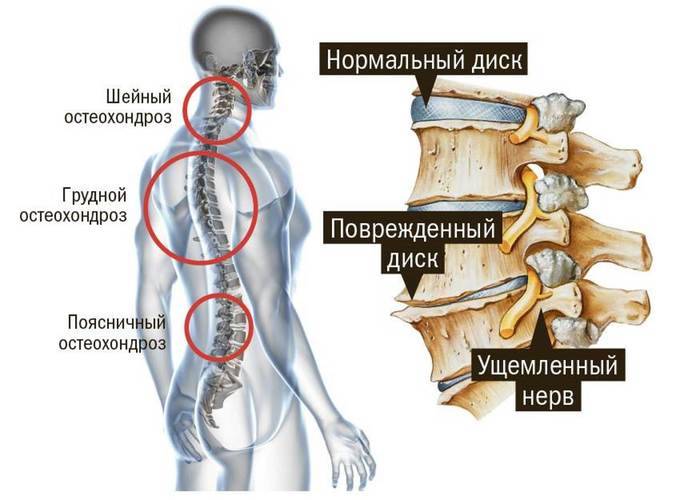
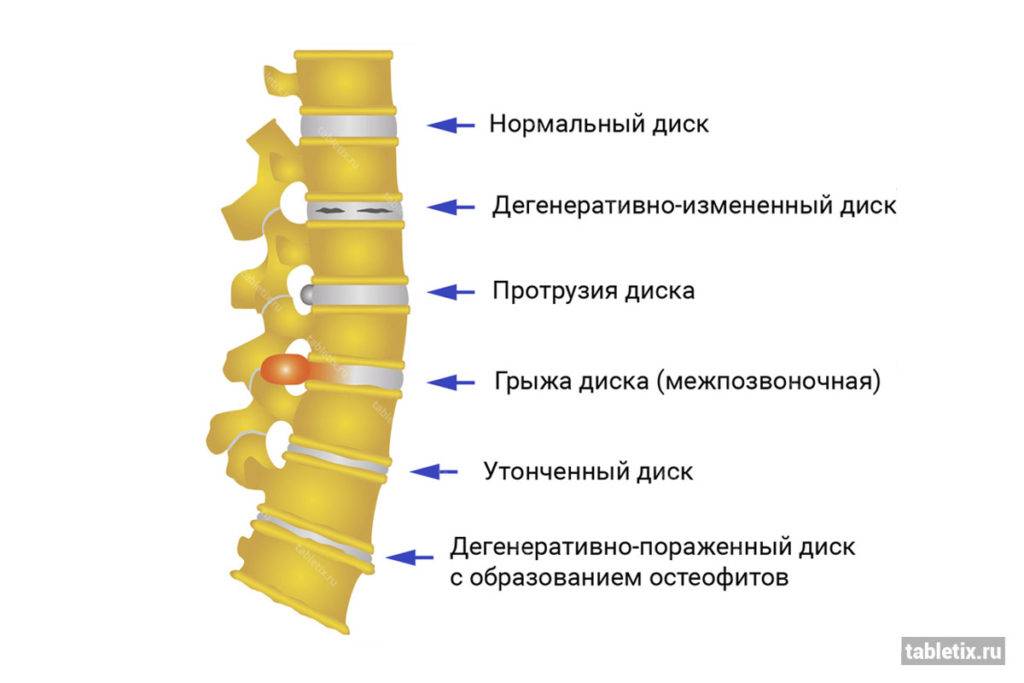
- Возникновение протрузии дисков с последующим развитием в грыжу.
- Хондропатическими состояниями, при которых разрушается губчатая костная структура. В результате чего возникают микропереломы позвонков.
- Парезам.
Естественно, что каждое из осложнений может привести не только к ухудшению качества жизни, но также и к инвалидности. Поэтому как только появились первые подозрения на дегенеративные изменения в позвоночном столбе, следует немедленно обращаться к соответствующему специалисту.
Причины
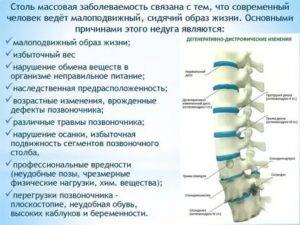
Основной процент времени современный человек проводит в неудобном для позвоночника положении. Это не зависит от того, сидячая у него работа, или физическая. Нагрузка на скелет в такой ситуации распределяется неправильно, отсутствует необходимая физическая активность в определённых группах мышц, поддерживающих позвоночный столб. Результатом становится их ослабление. Часто в группе риска находится шейный отдел. Позвонки в нём небольшие и довольно хрупкие, при этом подвижность велика, а мышечный корсет, как правило, слаб. ДДЗП шейного отдела – наиболее часто встречающаяся патология.
Среди других причин её возникновения стоит отметить:
- Генетическую предрасположенность.
- Лишний вес.
- Травмы, ушибы различных сегментов позвоночного столба (дисков, суставов, мышц).
- Большие физические нагрузки.
- Воспалительные процессы на различных участках позвоночного столба.
- Неправильное питание.
- Старение организма.
Как остановить дегенеративно-дистрофические изменения в позвоночнике?
Единой терапевтической системы, устраняющей дегенеративно-дистрофические патологии, на сегодняшний день не существует. В зависимости от типа патологии подбирается лечение. Лечение является комплексным и включает в себя несколько методик: медикаментозную терапию, лечебную физкультуру, физиотерапевтические процедуры, реже хирургическое вмешательство.
| НПВС (нестероидные противовоспалительные средства) | Эти препараты созданы для устранение болевого синдрома |
| Миорелаксанты | Препараты из этой группы снимают мышечные спазмы, отёки, налаживают кровообращение |
| Новокаиновые блокады | Применяются только в случае невыносимой боли |
| Стероидные противовоспалительные средства | Применяются в том случае, когда НПВС и анальгетики бессильны |
| Хондропротекторы | Особые препараты, способные запустить регенерацию хрящевой ткани |
| Витаминные комплексы | Обязательный пункт любой медикаментозной терапии. Эти препараты созданы для поддержания нормального обмена веществ в организме, а также для нормализации питания тканей и мышц |
Лечебная гимнастика является ведущим методом борьбы с дегенеративно-дистрофическими изменениями в позвоночнике. Лечебная физкультура применяется практически при всех заболеваниях опорно-двигательного аппарата.
Важно! Комплекс упражнений должен подбираться только лечащим врачом с учетом индивидуальной клинической картины пациента. Выполнять комплекс следует только после того, как острый кризис заболевания миновал и болевой синдром несколько угас
Примерный комплекс упражнений (исходное положение – лежа на спине):
- Руки вытяните вдоль корпуса, нога сомкните вместе. Медленно вдыхайте и на вдохе начинайте разводить руки в стороны. На выдохе возвращайтесь в исходное положение;
- Вновь вытяните руки вдоль корпуса, а ноги сожмите вместе. Сожмите и разожмите пальцы в кулак, одновременно сгибая и разгибая стопы;
- Руки вытяните вдоль туловища, ноги держите вместе. Согните ноги в коленях, не отрывая при этом стопы от пола. Затем медленно вернитесь в исходное положение, скользя стопами по полу;
- Руки разведите в разные стороны, ноги поставьте на ширину плеч. Сделайте медленный вдох и соедините ладони слева от корпуса. На выдохе соедините руки с другой стороны;
- Вновь вытяните руки вдоль корпуса, ноги держите вместе. Делайте медленный вдох и попеременно и плавно поднимайте выпрямленные ноги под прямым углом. На выдохе спокойно опускайте;
- Руки держите вдоль туловища, ноги вместе. Теперь поднимайте вверх согнутые в коленях ноги, задерживайтесь в таком положении на 5-10 секунд, а затем на счет 2, 3, 4 медленно опускайтесь в исходное положение. Не стоит поднимать ноги слишком высоко. После того, как Вы выполните упражнение, отдохните 10-15 секунд;
- Кисти рук подтяните к плечами, локти соедините перед грудной клеткой. Теперь разводите локти в разные стороны и медленно вдыхайте. Затем выдыхайте и соединяйте локти перед грудной клеткой;
- Руки разведите в стороны, ноги соедините вместе. Теперь согните и разогните левую ногу, стараясь при этом максимально притянуть колено к животу (если тяжело, можете помочь себе руками). Аналогично проделать с правой ногой;
- Лягте на бок. Правую руку положите под голову, левой упритесь в пол перед грудной клеткой. Сгибайте выпрямленную левую ногу в тазобедренном суставе, а затем присоединяйте к ней правую. После медленно опускайте ноги. Стопы следует при этом держать согнутыми (угол сгиба должен быть прямой). Аналогично повторить с противоположной стороной;
- Правую руку держите над головой, левую вытяните вдоль туловища. Ноги согните и вдохните. Теперь поднимайте левую руку вверь, выпрямляя при этом ноги, и, выдыхая, тянитесь.
Предлагаем ознакомиться: Двигательный режим после эндопротезирования тазобедренного сустава. До 3 месяцев после операции
Развитие дегенеративно-дистрофических изменений в грудном отделе
Из-за того, что подвижность грудного отдела позвоночника очень маленькая, подвержен нагрузкам и травмируется он меньше, чем другие отделы. Поэтому дистрофические изменения здесь в нем развиваются гораздо медленнее. Структура грудного отдела с первых дней жизни человека устроена так, что прогиб позвоночника распределяет большую часть нагрузки на боковые и передние позвоночные отделы.
Данный инцидент имеет свои плюсы и минусы. Плюс в том, что нагрузка на межпозвоночные диски уменьшается, поэтому риск появления грыж между позвонков и протрузий становится меньше. Минус в данном случае в том, что остеохондроз может развиваться в тех областях, которые меньше всего находятся в движениях и на которые приходится больше всего нагрузок.
Видео «Дегенеративно-дистрофические изменения»
В этом видео рассказывается о том, как вовремя распознать дегенеративно-дистрофические изменения поясницы.
Патогенез и развитие болезни
Весьма жаль, что в современном мире нет места движению. Почти каждый человек проводит почти 80 % своей жизни в одном положении.
Такие недуги как ожирение и слабость в мышцах может возникнуть как следствие данного заболевания.
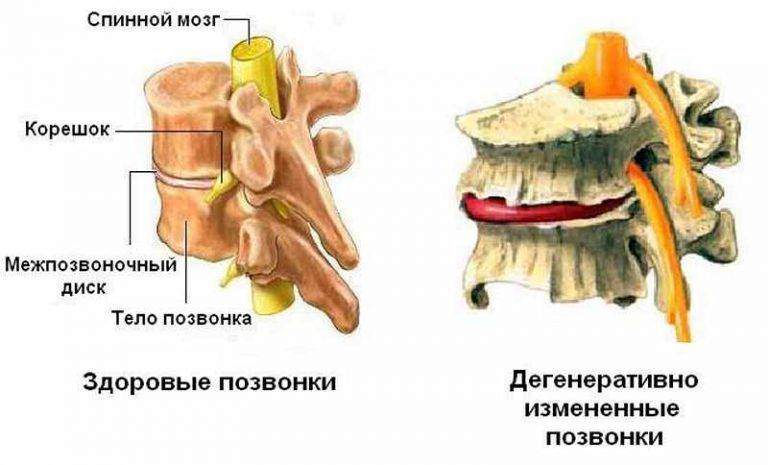
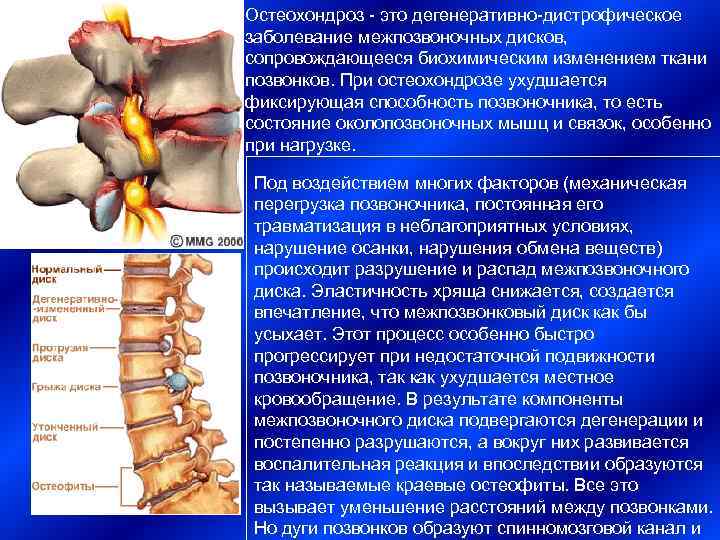
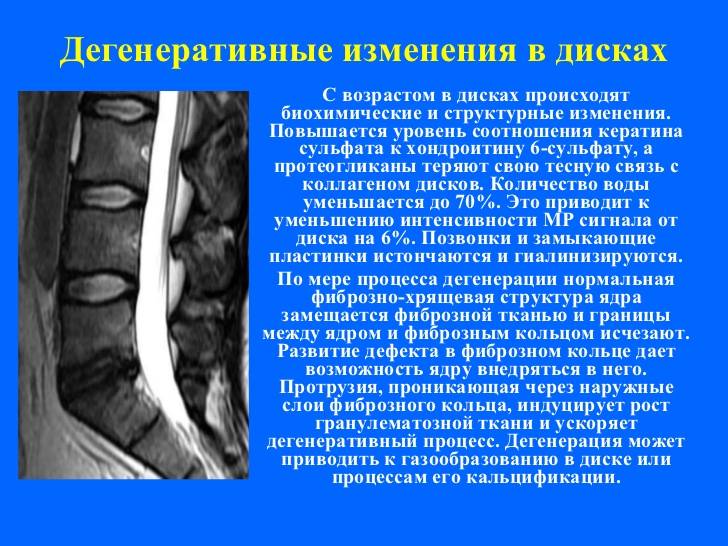
Большую часть своей жизни человек поводит в полусогнутом положении. Это и приводит к образованию дегенеративно — дистрофических изменений. В результате этих изменений межпозвоночные диски теряют влагу, что в свою очередь приводит к возникновению трещин и разрывов на них. Вследствие чего образуются грыжи.
Можно выделить несколько причин, в результате которых возникают эти изменения:
- Резкие движения;
- Постоянные перегрузки;
- Различные травмы;
- Маленькая двигательная активность. Например, сидячий образ жизни;
- Старческий возраст;
- Погрешности в питании.
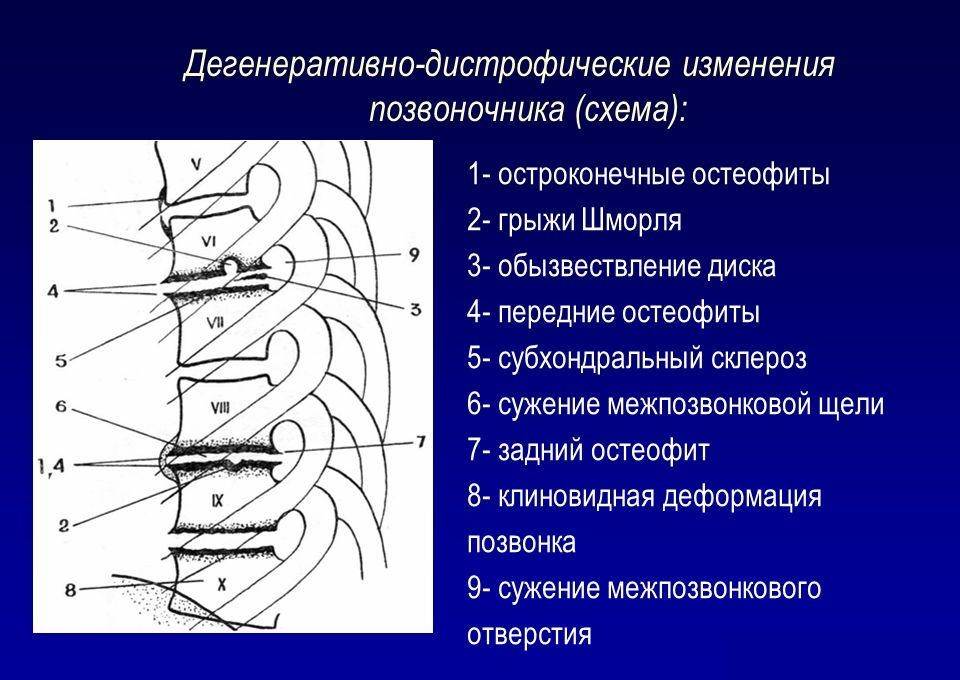
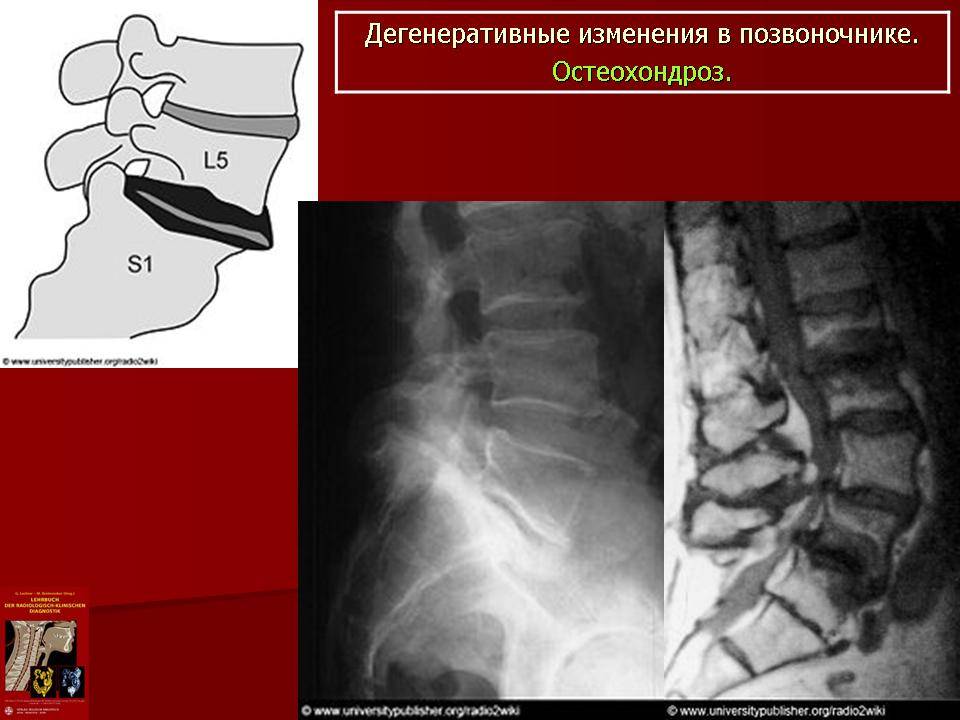
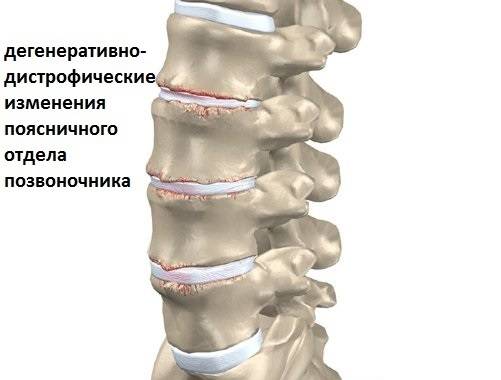
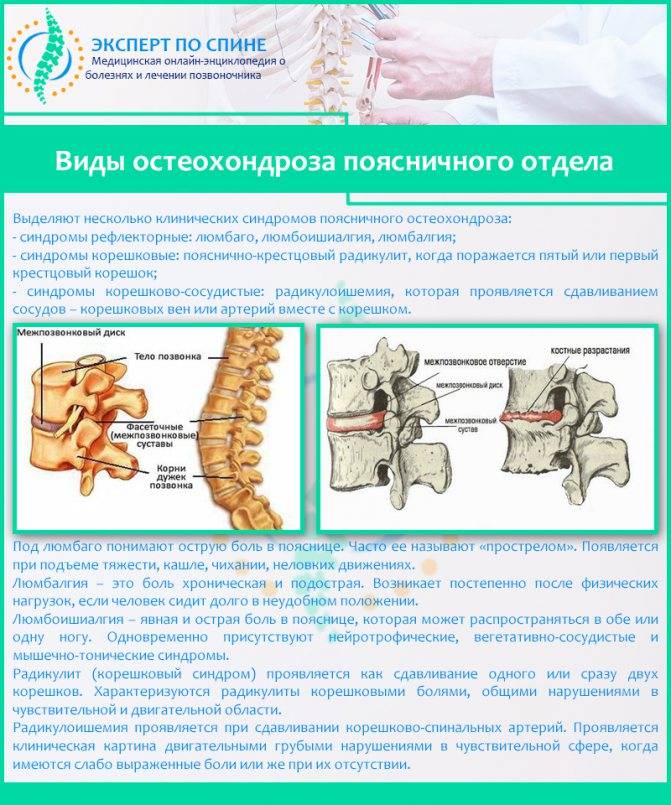
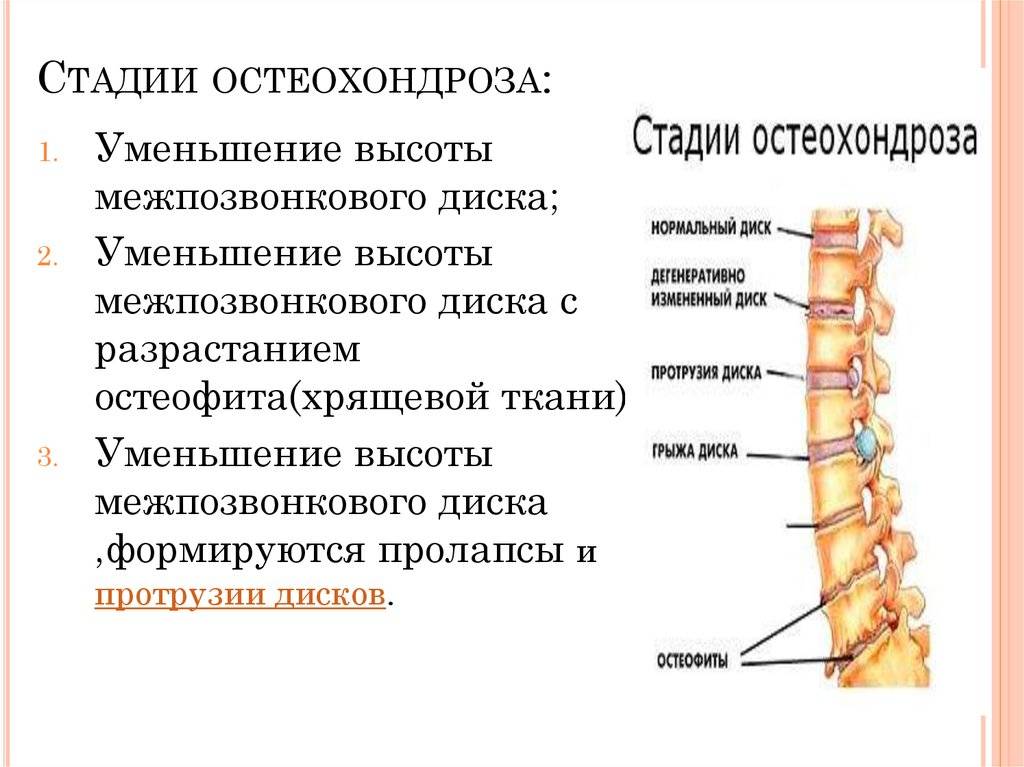
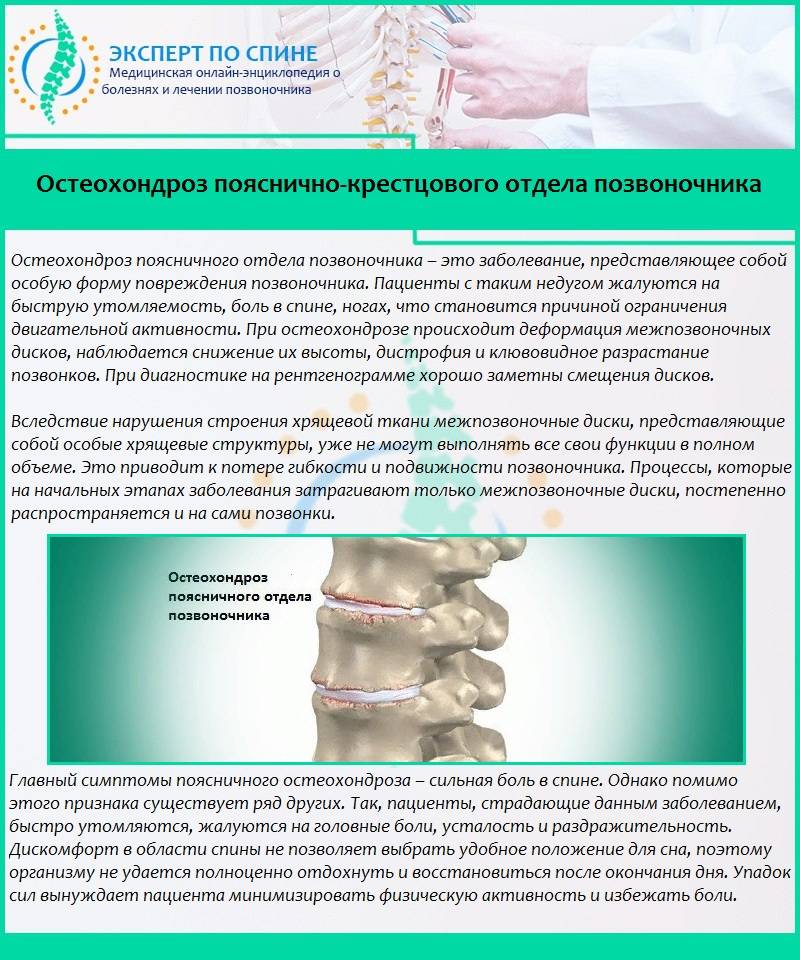
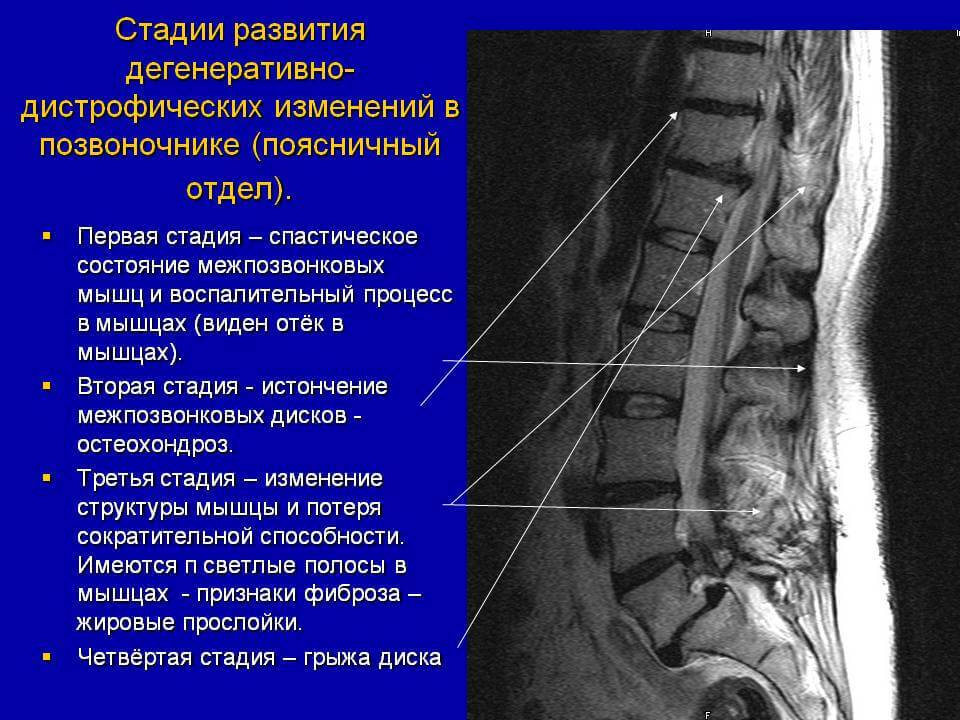
Признаки дегенеративных изменений поясничного отдела позвоночника
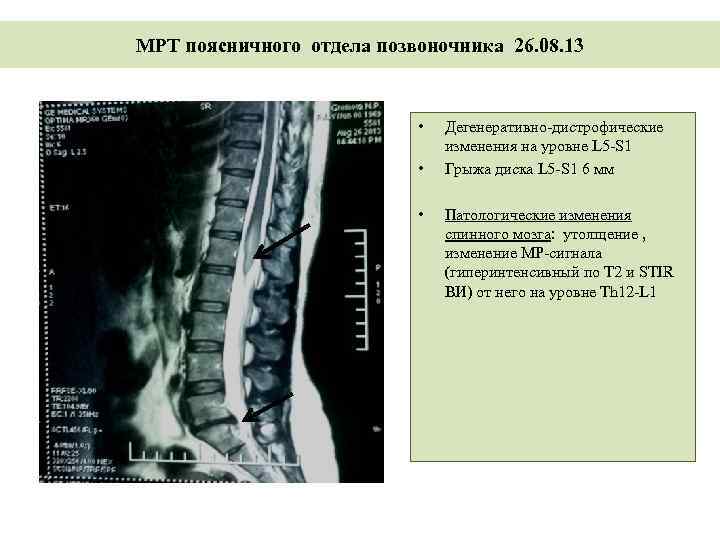
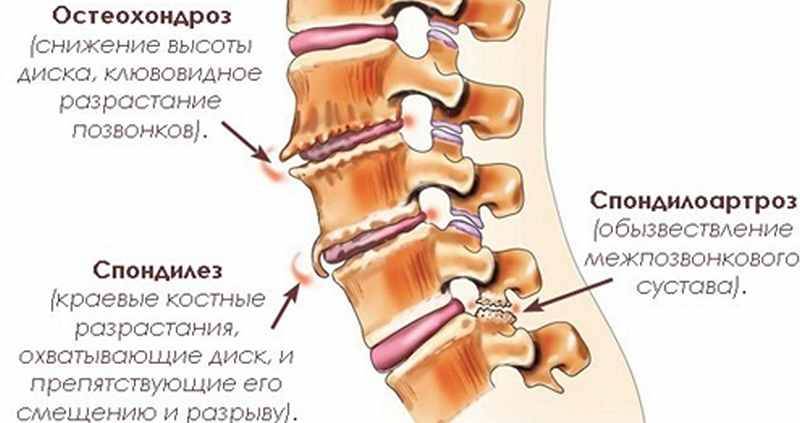
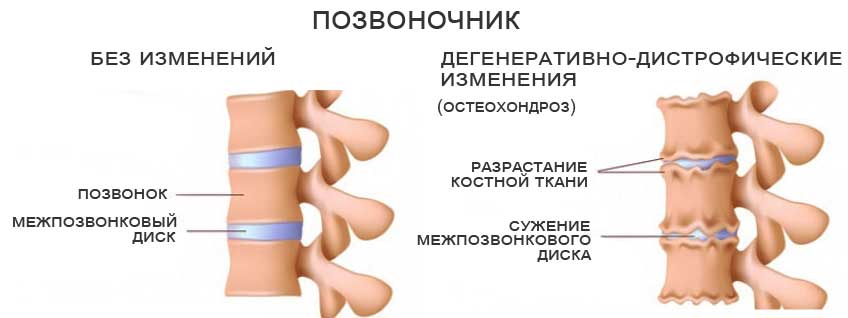
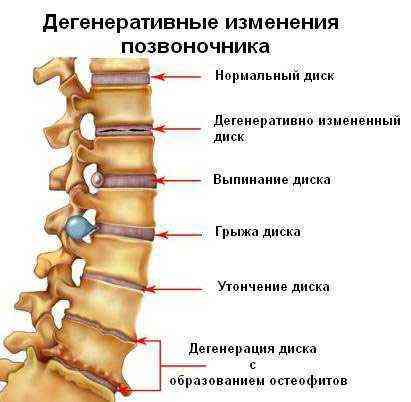
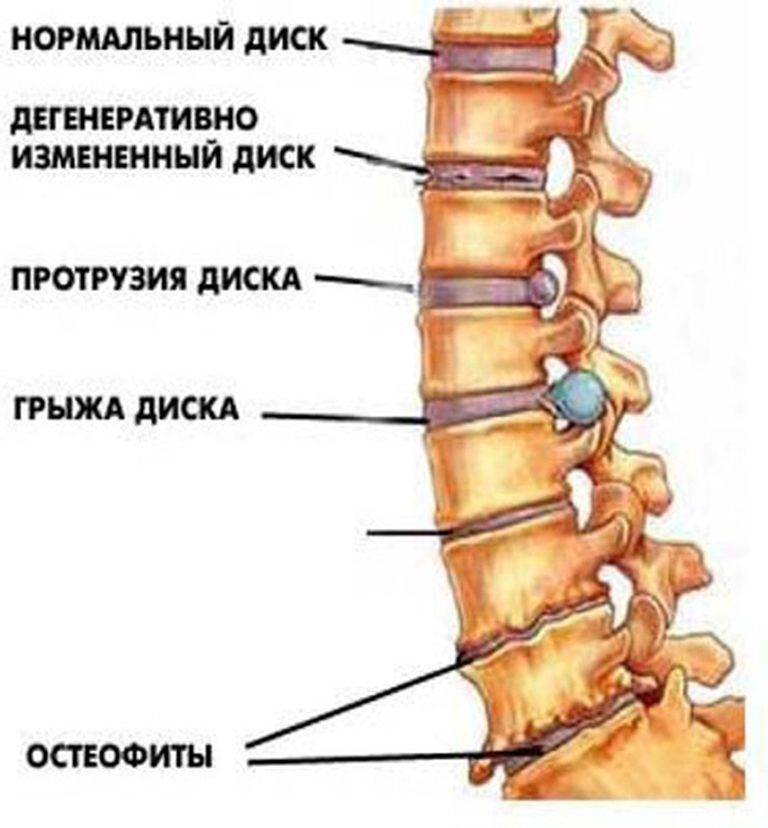
Дегенеративные изменения дисков поясничного отдела не остаются незамеченными. Обычно картина дегенеративных изменений поясничного отдела позвоночника сопровождается клиническими симптомами, которые и вынуждают пациента обратиться за медицинской помощью. После осмотра и сбора анамнеза врач невролог или вертебролог назначает МРТ обследование. И в ходе его проведения выявляются дегенеративные изменения дисков поясничного отдела позвоночника, которые проявляются в виде:
- обезвоживания поверхности фиброзного кольца;
- неоднородности его ткани, выражающейся в присутствии отложений солей кальция;
- небольшого снижения высоты межпозвоночного диска;
- видимых трещинах на поверхности;
- изменение физиологической окраски в отдельных сегментах.
Дегенеративно дистрофические изменения дисков поясничного отдела также сопровождаются болью в спине, скованностью движений, ограничением амплитуды подвижности туловища (например, пациент не может наклониться вперед себя и достать пальцами до пола или повернуть верхнюю часть тела в сторону).
Первые клинические признаки дегенеративных изменений поясничного отдела могут проявляться в достаточно молодом возрасте, 20 – 25 лет. Их появлению способствуют патогенные факторы риска:
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- отсутствие регулярных физических нагрузок, оказываемых на мышечный каркас спины;
- избыточная масса тела и алиментарное ожирение;
- употребление недостаточного количества чистой питьевой воды в течение дня;
- употребление некоторых лекарственных препаратов, алкогольных напитков, курение;
- плоскостопие, косолапость и другие виды нарушения постановки стопы;
- болезни хрящевой ткани тазобедренного, коленного и голеностопного суставов;
- ревматоидные процессы, такие как системная красная волчанка, болезнь Бехтерева, склеродермия и т.д;
- опухоли и инфекции позвоночника и спинного мозга.
Признаки дегенеративно дистрофических изменений поясничного отдела не стоит оставлять без внимания. Начните своевременное лечение и тем самым вы исключите риск появления межпозвоночной грыжи в ближайшей перспективе. Если у вас появились признаки дегенеративных изменений поясничного отдела позвоночника, то поищите клинику мануальной терапии в своем городе. Опытный врач вертебролог разработает для вас оптимальный курс лечения. Он позволит восстановить нарушенный процесс диффузного питания фиброзного кольца межпозвоночного диска.
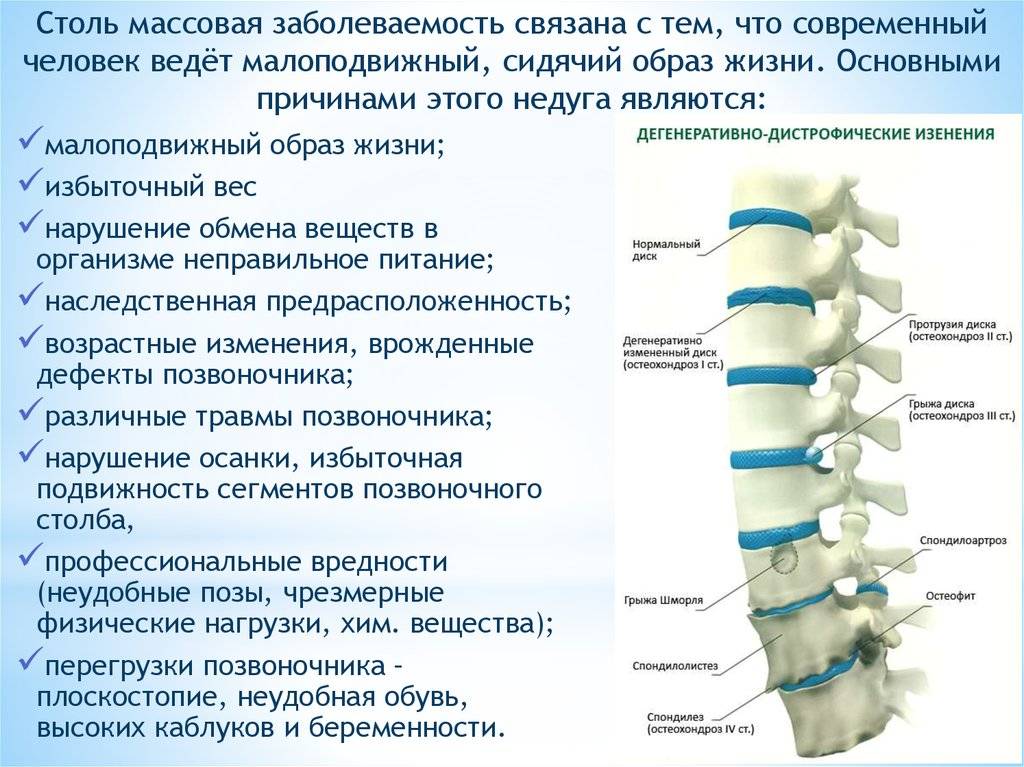
Факторы риска и причины
При отсутствии проблем со здоровьем позвоночник способен выдерживать значительные нагрузки. Но современные люди подвергаются множеству факторов, которые ухудшают его состояние.
К основным факторам риска относят:
- сидячий образ жизни;
- сниженную физическую активность;
- употребление алкоголя;
- курение.
Это приводит к ожирению и ослаблению мышечных структур.
Люди, которые целый день проводят за компьютером, пренебрегают необходимостью ходить пешком, делать утреннюю зарядку, со временем сталкиваются с заболеваниями опорно-двигательного аппарата.
Более склонны к развитию дегенеративно-дистрофических изменений высокие люди астенического телосложения.
Среди основных причин называют:
- врожденные аномалии строения хребта, из-за которых нарушается кровообращение;
- неправильная осанка;
- заболевания, при которых процесс питания хрящевых тканей нарушается, в том числе наследственные;
- травмы грудного отдела позвоночника;
- гормональные сбои;
- инфекционные, воспалительные заболевания, поражающие позвоночник;
- чрезмерные нагрузки, провоцирующие появление микротравм.
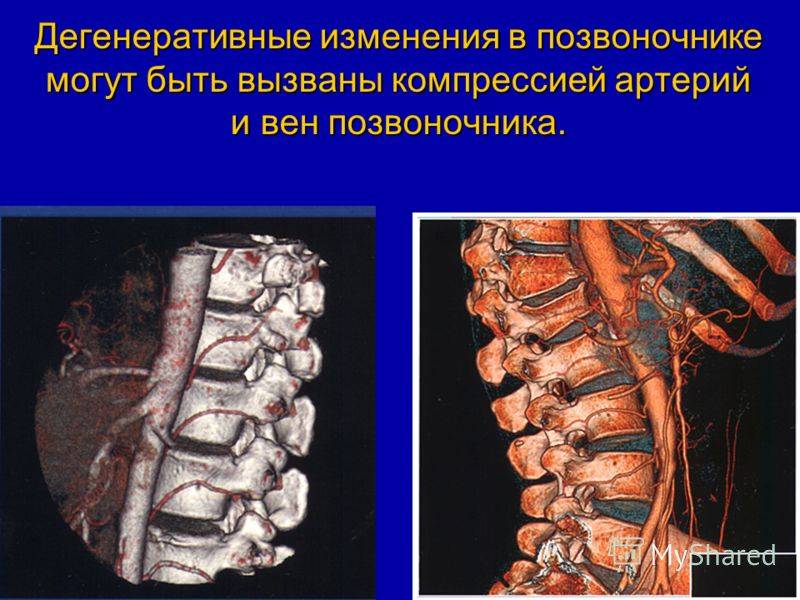
Неправильно организованный рабочий день и хроническое недосыпание могут спровоцировать появление проблем с иннервацией сосудов. Их в конечном итоге приведет к нарушению кровообращения, в том числе в тканях позвоночника.
Последствия
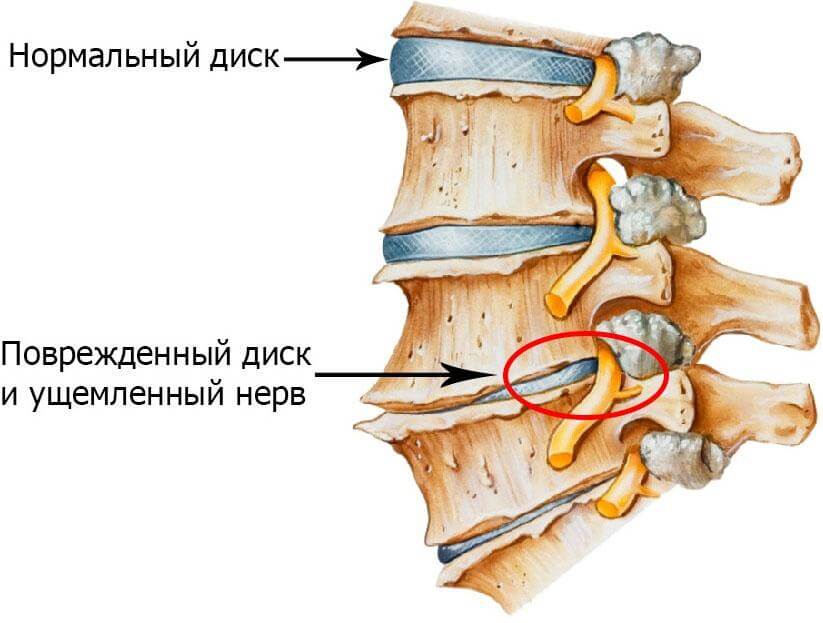
Дегенеративно-дистрофические изменения на начальных этапах не заметны. В грудном отделе боли возникают крайне редко, поэтому диагностируется заболевание тогда, когда начался процесс ущемления нервных окончаний из-за сужения межпозвоночных каналов. Нервные корешки отекают, их проводимость ухудшается. Часто пациенты жалуются на чувство онемения конечностей, ощущения усталости в спине, плечах.
Из-за сдавливания нервных окончаний у людей появляются симптомы вегето-сосудистой дистонии. Она проявляется головными болями, головокружениями, в тяжелых случаях возможны обмороки. На фоне хронической усталости у некоторых возникают панические атаки.
Отсутствие своевременного лечение приводит к прогрессированию заболевания. В результате у человека помимо постоянной боли наблюдается повышенная утомляемость. Осложниться дегенеративно-дистрофические изменения могут артритами, артрозами, остеохондропатией, межреберной невралгией. Ослабление мышечного корсета провоцирует появление сколиоза, у некоторых людей даже смещаются позвонки. В тяжелых случаях возникают парезы, параличи.
Видео: «Симптомы, последствия и лечение остеохондроза»
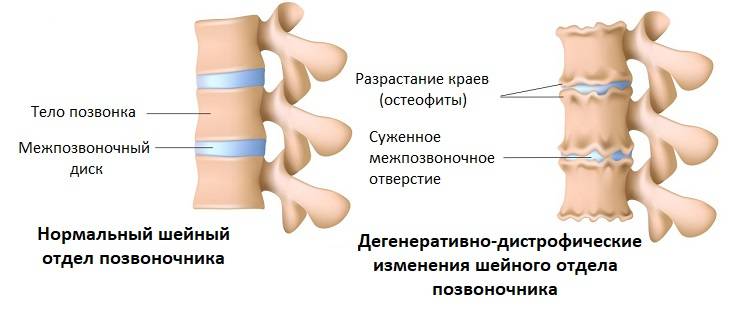
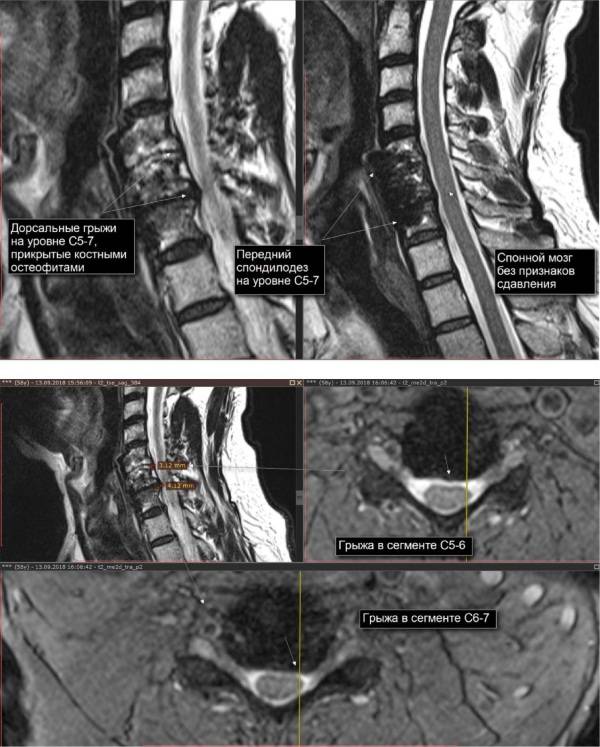
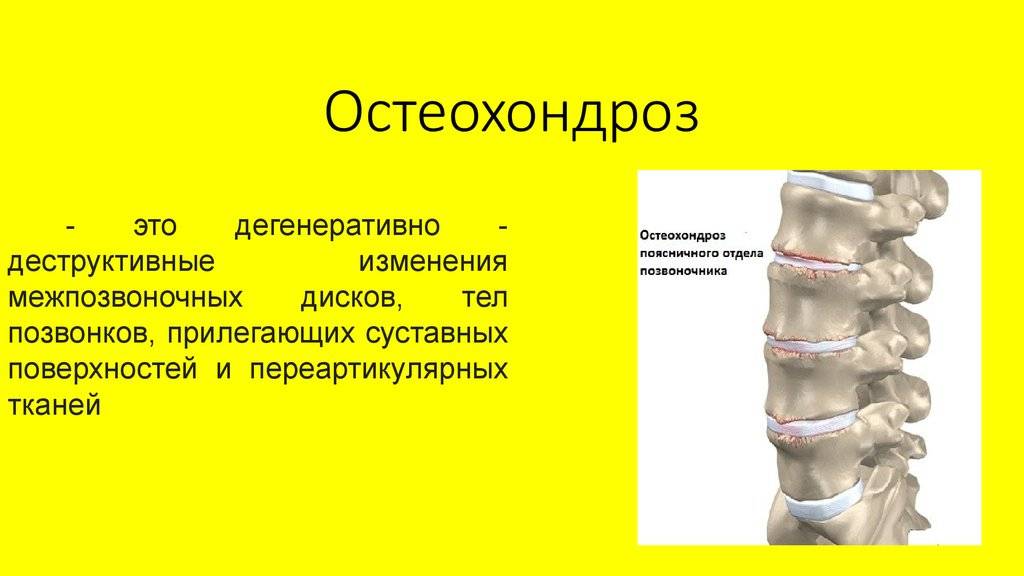
Разновидности патологии
Самым распространенным и в то же время одним из наиболее неприятных видов ДДЗП выступает остеохондроз шейного отдела позвоночного столба. Именно это заболевание характеризуется дегенеративно-дистрофическими нарушениями, которые впоследствии приводят к разрушению межпозвоночных дисков, смещению оси позвоночного столба, его повреждениями, образованию остеофитов и т. д.
Несмотря на то что данная разновидность ДДЗП является самой распространенной и массовой, важно знать и о других видах патологического процесса. Более того, многие иные разновидности могут быть спровоцированы прогрессированием спондилеза, остеохондроза и т
д.
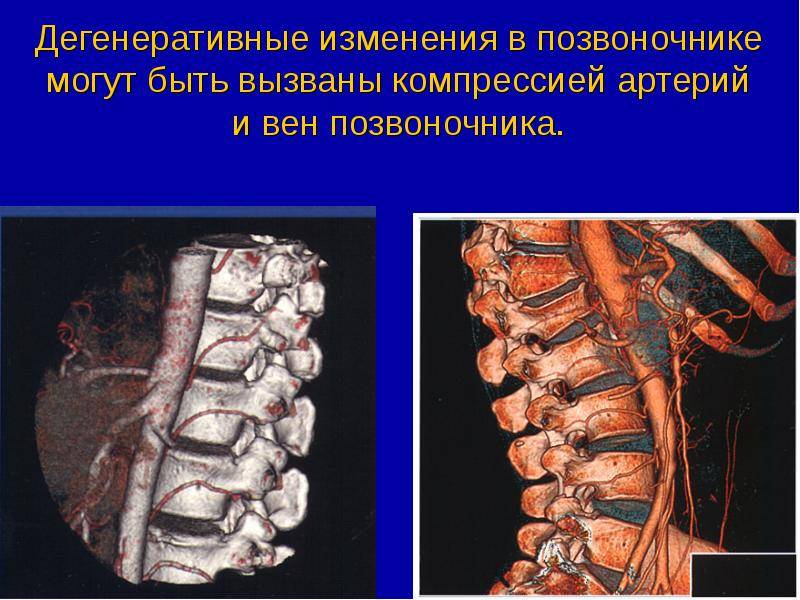
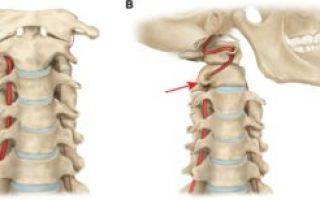
Синдром позвоночной артерии
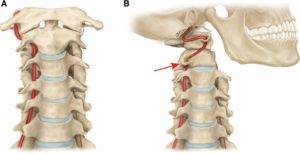
Как уже говорилось ранее, дегенеративно-дистрофические нарушения со временем приводят к ущемлению сосудов. В этом случае одной из наиболее серьезных проблем является синдром позвоночной артерии, при котором сдавливает крупный магистральный сосуд, расположенный в области шеи и отвечающий за кровообращение головного мозга.
При этом пациенты жалуются на постоянные головные боли с локализацией в затылочной зоне, головокружения, тошноту, нарушения слуха и зрения, повышения артериального давления.
синдром позвоночной артерии
Болевой синдром
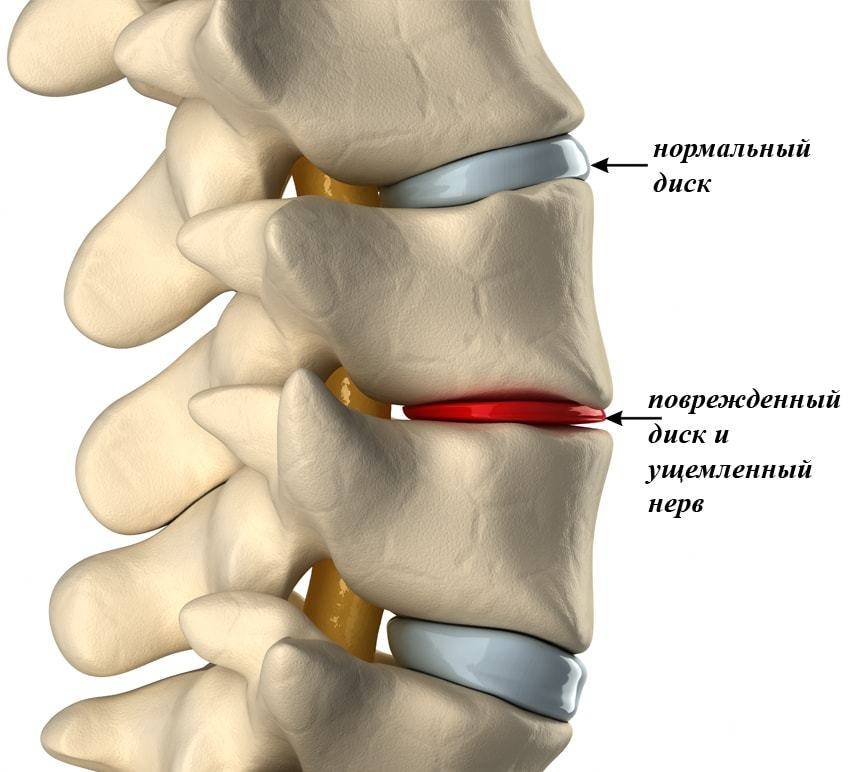
Болезненные ощущения сопровождают ДДЗП на всех стадиях, они же выступают основным клиническим признаком, которые по мере прогрессирования патологии только усугубляется.
Устойчивый и постоянный болей синдром развивается вследствие мышечных спазмов и разрушения межпозвоночных сегментов. Объясняется это сдавливанием нервных окончаний, нарушением кровообращения, воспалением и последующей спинной дистрофией связок, все эти факторы и вызывают боль.
Миофасциальный синдром
Характеризуется появлением уплотнений в и без того напряженных мышечных тканях. Основной особенностью синдрома являются затрудненные движения головой, но не столько из-за боли, как из-за упомянутых мышечных проблем.
миофасциальный синдром
Снижение чувствительности
Речь идет об упомянутом симптоме, обусловленном ущемлением нервных окончаний и тканей. При этом человек ощущает покалывание в пальцах рук, а также чувствует онемение или беганье мурашек на коже верхних конечностей. Впоследствии нарушение иннервации усугубляются, отмечается частичная или даже полная утрата чувствительности в руках. Одной из причин снижения чувствительности является стеноз, сужение позвоночного канала.
Нарушения подвижности
Тяжелые формы дегенеративно-дистрофических изменений позвоночного столба в области шеи сопровождаются атрофией мышечных тканей на этом участке. В таких случаях непросто нарушает подвижность головы и шеи, как при миофасциальном синдроме, последствия могут быть куда серьезнее. При атрофии нарушается фиксация позвоночного столба мышечным корсетом, из-за чего происходят искривления позвоночника, позвонки сближаются друг с другом и т. д. Последствия могут быть непредсказуемыми.
Лечение
А знаете ли вы, что…
Следующий факт
Сначала проводится консервативная терапия: различные лекарственные средства для обезболивания, разогревающие мази, лечебная гимнастика, массаж и физиотерапевтические процедуры. Если данные методы не помогают, то принимают решение об оперативном вмешательстве.
Препараты
В первую очередь, необходимо снять болевой синдром, что позволит человеку нормально двигаться. Для этого назначаются обезболивающие средства (Кетанов, Кетонал) и противовоспалительные препараты (Мовалис, Диклофенак). Эти лекарства применяются наружно, перорально и путём инъекций.
Чтобы расслабить поясничные мышцы, используют миорелаксанты (Мидокалм, Сирдалуд). Употребляются они с перерывами из-за ослабления мускулатуры.
Применяют и хондропротекторы, которые помогут ускорить регенерацию хрящей и суставов.
Лечение препаратами даёт положительный эффект, но не следует забывать о побочных реакциях, так как лекарства нередко нарушают работу ЖКТ.
Хирургическое вмешательство
Обычно консервативное лечение состояние больного облегчает. Операция необходима, если патология продолжает прогрессировать, а медикаментозная терапия бессильна. Хирург устанавливает специальные устройства для поддержания поясничного отдела позвоночника. Это снимает давление и препятствует дальнейшей деформации межпозвоночных дисков в области поясницы.
ЛФК
Лечебная гимнастика необходима и во время лечения, и в период реабилитации. Физические упражнения показаны при любых проявлениях дегенеративно-дистрофических изменений в поясничном отделе. Естественно, следует учитывать причины, остроту процесса и основные симптомы заболевания.
При острой фазе болезни ЛФК, естественно, не выполняется. Сначала нужно добиться снижения боли другими методами: абсолютный покой, НПВС, блокады, локальное охлаждение и другие процедуры.
При интенсивных проявлениях показаны низкоамплитудные и статические упражнения, выполняемых очень осторожно и медленно. В период реабилитации предпочтительнее динамические комплексы
В дальнейшем комплексы усложняются, и добавляются упражнения с утяжелителями.
Массаж и физиопроцедуры
Проведение данной процедуры при дистрофических изменениях в поясничном отделе вызывает споры в медицинской среде. Механическое воздействие на диски вредит и здоровому позвоночнику. Массаж можно допустить, если мягкие ткани массируются опытным специалистом и в начальной стадии заболевания.
Массаж запрещается в острый период, так как манипуляции вызывают приток крови, а это провоцирует усиление воспаления и отёчности.
Во время ремиссии, когда отсутствует воспаление и острая боль, применяется и физиотерапия. Электрофорез, иглоукалывание и магнитотерапия ускоряют выздоровление. Мануальная терапия восстановит нормальное положение позвонков.
Самостоятельное лечение в домашних условиях лучше исключить. Не зная причины и точного диагноза заболевания, вызвавшего дистрофические изменения в поясничном отделе, можно только навредить своему здоровью.
Профилактика
Для предотвращения дегенеративно-дистрофических изменений много усилий не потребуется. Но даже простые профилактические меры позволят сохранить подвижность и здоровье. Старение хрящей и костей остановить невозможно, но каждый в силах замедлить дегенерацию любого отдела позвоночника.
Что для этого нужно:
- Необходимо укреплять спинные мышцы. Для развития мышечного корсета необходимы силовые упражнения, да и плавание принесёт пользу.
- Всегда нужно быть активными. Отсутствие движений приводит к атрофированию мышц и потере эластичности связок. Чтобы спина была здоровой, просто необходимо делать ежедневную зарядку.
- Желательно избегать чрезмерных физических нагрузок.
- Следует следить за осанкой, спина должна быть всегда прямой.
- Спать лучше на ортопедическом матрасе, который позволяет полноценно расслабиться.
Соблюдение этих правил не допустит дистрофических изменений и продлит активность до старости.
Что делать если шейный лордоз выпрямлен? Классификация и лечение
Лордоз шейного отдела позвоночника — это естественный изгиб.
В норме позвоночник слегка выгнут вперед в шейном отделе, в этом нет никакой опасности для здоровья.
Изгиб — это ответ организма на постоянную нагрузку, он начинает формироваться уже в первые годы жизни, с того момента, как ребенок начинает пытаться держать головку.
Поэтому говоря о лордозе шейного отдела позвоночника, обычно врачи имеют в виду одну из его патологических форм.
Причины появления лордоза шейного отдела позвоночника
В некоторых случаях степень изгиба недостаточна или чрезмерна и может приводить к тяжелым последствиям. Причиной может быть родовая травма, ослабленный по каким-либо мышечный корсет и неправильная осанка, особенно когда ребенок прижимает плечи к туловищу, много проводя времени за домашним заданием или компьютером.
Также факторами повышенного риска формирования шейного лордоза называют слишком быстрый рост и избыточный вес ребенка.
В случае возникновения лордоза у взрослых причиной, как правило, является сидячий образ жизни, работа за компьютером и отсутствие физической активности.
Классификация шейных лордозов
Все лордозы делятся на физиологические и патологические.
В первом случае — это естественный и безопасный изгиб.
Во втором — чрезмерный или недостаточный изгиб, который может формироваться в любом возрасте и влечет множество неприятных последствий, а потому требует лечения.
Патологический лордоз в свою очередь разделяют на:
- Первичный лордоз, при котором позвоночник изначально формируется неправильно, может появляться после перенесенных заболеваний позвоночника: инфекционных, опухолей, врожденных аномалий развития.
- Вторичный лордоз является симптомом врожденного или патологичного вывиха бедра или других травм опорно-двигательного аппарата.
Кроме того, патологические изменения изгиба шейного отдела позвоночника могут иметь два направления, поэтому выделяют:
- Гиперлордоз — чрезмерный изгиб позвоночника вперед.
- Гиполордоз — в этом случае говорят что естественный физиологический шейный лордоз выпрямлен или сглажен. Частой причиной выпрямление шейного отдела является остеохондроз позвоночника, ведущий к потере подвижности позвонков и нарушению естественных изгибов.
Стадии развития лордоза
Стадия зависит от степени нарушения изгиба.
При легкой степени изменения не заметны на глаз, человек не испытывает болевых ощущений, а иногда — просто чувствует небольшой дискомфорт в области шеи.
Постепенно изгиб усиливается, осанка становится измененной: в глаза бросается выдвинутая вперед и низко посаженная голова. Появляются болевые ощущения и сильный дискомфорт в области шеи.
В конце концов движение шеи и плечевого пояса становятся затруднены, качество жизни пациента сильно снижается.
Если лордоз не лечить, последствием может быть ущемление нервов или ухудшение кровоснабжения мозга, что в свою очередь приводит к крайне тяжелым последствиям, вплоть до полного паралича.
Но даже если степень изгиба не так сильна, следует помнить, что любое нарушение естественных контуров позвоночника ведет к увеличению нагрузки на сердце, сосуды, желудочно-кишечный тракт, дыхательную систему, из-за чего сильно ухудшается самочувствие, появляется симптом хронической усталости.
Лечение лордоза
Если лордоз сформировался вследствие какого-либо заболевания, то в первую очередь лечат его.
Сама по себе болезнь хорошо поддается лечению на ранних стадиях и очень плохо — если болезнь запущена, что характерно для всех болезней позвоночника. Традиционное лечение обычно включает ЛФК (лечебную физкультуру), лечебную гимнастику, массаж и ношение специального бандажа, корсета.
Кроме того, может быть назначено вытягивание позвоночника, которое обязательно проводится специалистом.
Также врачом даются рекомендации относительно изменения образа жизни пациента.
В некоторых случаях дополнительно назначается медикаментозное лечение.
В тяжелых случаях, особенно при первичном лордозе, помочь может только хирургическое вмешательство. После операции проводится такой же комплекс процедур, как и при традиционном лечении.
Лордоз относится к заболеваниям, об опасности которых часто задумываются уже на поздних стадиях развития, когда изменения становятся очевидны, а ухудшение качества жизни — значительным.
Но необходимо понимать, что по количеству разнообразных и тяжелых последствий болезни позвоночника — одни из самых опасных.
Любое, даже незначительное нарушение естественной структуры позвоночника, ведет к угнетению всех систем организма, поэтому затягивать с обследованием и началом лечения нельзя ни в коем случае.
https://youtube.com/watch?v=Yho4QsotZIs