Какой прогноз при болезни Иценко-Кушинга?
при отсутствии леченияНа прогноз для пациента может сильно повлиять развитие следующих осложнений:
- Остеопороз. Вызван вымыванием кальция из костной ткани. Он может привести к появлению хронических болей, способствует частым переломам костей, искривлениям позвоночника. Может привести к потере трудоспособности.
- Сердечная недостаточность. Вызвана необратимыми изменениями в сердечной мышце. Без необходимого лечения может привести к потере трудоспособности и даже смерти.
- Язвенная болезнь желудка. Вызвана нарушениями обмена веществ на уровне слизистой оболочки желудка. Приводит к появлению хронических болей в эпигастрии (центральный верхний квадрант живота), периодическим кровотечениям, проблемам с пищеварением.
- Ожирение. Повышает риск таких заболеваний как инфаркт или инсульт. Снижает качество жизни пациентов.
- Изменения психики. Длительное повышение уровня кортизола часто приводит к развитию у пациентов депрессии.
- Ослабление иммунитета. Ведет к частым гнойничковым поражениям кожи, которые представляют собой косметический дефект. Также пациенты с болезнью Иценко-Кушинга чаще обычных людей страдают от инфекционных заболеваний.
период, когда уровень кортикостероидов в крови повышенв течение нескольких летпозвоночникаВ целом на прогноз при болезни Иценко-Кушинга влияют следующие факторы:
- Возраст пациента. Как уже говорилось выше, у детей имеется ряд серьезных осложнений, которые встречаются чаще, чем у взрослых. Для них прогноз обычно более тяжелый.
- Развитие осложнений. Серьезные осложнения могут привести к инвалидизации или смерти пациента. Разумеется, их развитие ухудшает прогноз.
- Своевременное лечение. Чем быстрее удается поставить диагноз, тем короче период гиперкортицизма. Гормоны не успевают оказать значительного влияния на организм и привести к необратимым изменениям в тканях. Это улучшает прогноз.
- Тип новообразования. Чаще всего болезнь Иценко-Кушинга вызвана новообразованиями в области гипофиза (железа в мозге). Тип образования, его размер и расположение предопределяют способ лечения (хирургическое удаление, симптоматическое лечение).
- Тактика лечения. Симптомы гиперкортицизма при болезни Иценко-Кушинга можно устранить несколькими способами. Они во многом влияют на прогноз для пациента. Например, хирургическое удаление новообразований гипофиза связано с определенными рисками при операции (осложнения встречаются в 2 – 3% случаев, а послеоперационная смертность достигает 1%) и тяжелым послеоперационным периодом, но болезнь можно победить полностью. Удаление же надпочечника (адреналэктомия) снижает уровень гормонов, ослабляя симптомы, но является лишь частичным решением проблемы. При невозможности борьбы с болезнью пациенту придется постоянно принимать медикаменты для симптоматического лечения (понижающие давление, понижающие уровень сахара в крови и др.).
- Соблюдение предписаний врача. Лечение болезни Иценко-Кушинга может длиться месяцы и даже годы. В этот период пациент должен строго следовать всем предписаниям и рекомендациям врача, регулярно приходить на консультации и сдавать анализы, принимать большое количество различных медикаментов. В данном случае речь идет о случаях, когда проблему нельзя быстро решить хирургическим путем. Прерывание лечения даже на короткий срок снова приводит к повышению уровня кортизола, возвращению симптомов и возникновению риска тяжелых осложнений.
Симптоматика
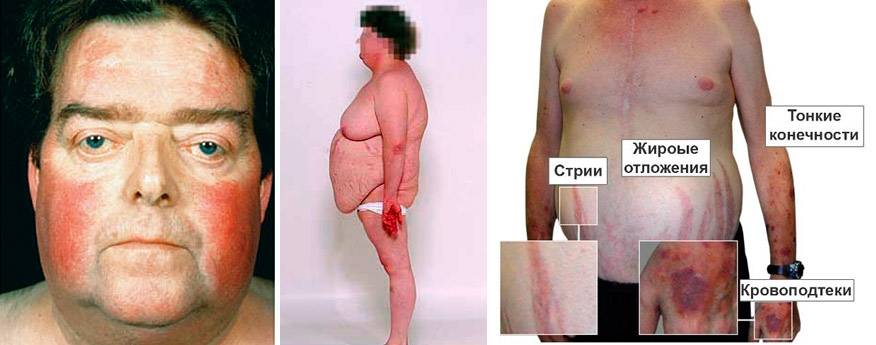
Клинические проявления синдрома Кушинга разнообразны и специфичны. При патологии развивается дисфункция нервной, половой и сердечно-сосудистой систем.
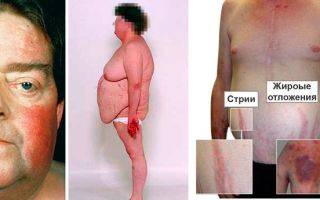
- Первый признак недуга — патологическое ожирение, характеризующееся неравномерным отложением жира по телу. У больных подкожно-жировая клетчатка максимально выражена на шее, лице, груди, животе. Их лицо становится похожим на луну, щеки приобретают пурпурный, неестественный румянец. Фигура больных становится неправильной формы — полное туловище на тонких конечностях.
- На коже туловища появляются полосы или растяжки багрово-синюшного цвета. Это стрии, появление которых связано с перерастяжением и истончением кожи в тех местах, где в избытке откладывается жир. К кожным проявлениям синдрома Кушинга также относятся: угревая сыпь, акне, гематомы и точечные геморрагии, участки гиперпигментации и локального гипергидроза, медленное заживление ран и порезов. Кожа у пациентов приобретает «мраморный» оттенок с выраженным сосудистым рисунком. Она становится склонной к шелушению и сухости. На локтях, шее и животе кожный покров изменяет свою окраску, что связано с избыточным отложением меланина.
- Поражение мышечной системы проявляется гипотрофией и гипотонусом мышц. «Скошенные ягодицы» и «лягушачий живот» обусловлены атрофическими процессами в соответствующих мышцах. При атрофии мышц ног и плечевого пояса больные жалуются на болевые ощущения в момент подъема и приседания.
- Половая дисфункция проявляется нарушением менструального цикла, гирсутизмом и гипертрихозом у женщин, снижением полового влечения и импотенцией у мужчин.
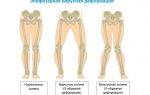
- Остеопороз — снижение плотности костной ткани и нарушение ее микроархитектоники. Подобные явления возникают при тяжелом расстройстве метаболизма в костях с преобладанием катаболизма над процессами костеобразования. Остеопороз проявляется артралгией, спонтанными переломами костей скелета, искривлением позвоночника – кифосколиозом. Кости начинают истончаться и болеть. Они становятся хрупкими и ломкими. Пациенты сутулятся, а больные дети отстают в росте от своих сверстников.
- При поражении нервной системы у больных возникают различные расстройства от заторможенности и апатии до депрессии и эйфории. У больных возникает бессонница, психозы, возможны попытки суицида. Нарушение работы ЦНС проявляется постоянной агрессией, злостью, беспокойством и раздражительностью.
- К общим симптомам патологии относятся: слабость, головные боли, быстрая утомляемость, периферические отеки, жажда, частое мочеиспускание.
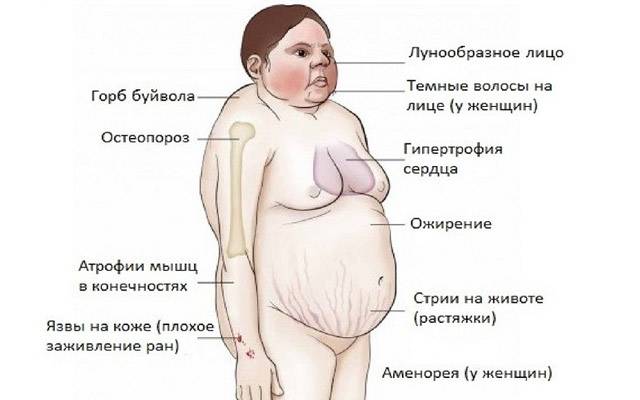
Синдром Кушинга может протекать в легкой, средней или тяжелой форме. Прогрессирующее течение патологии характеризуется нарастанием симптоматики за год, а постепенное развитие синдрома — за 5-10 лет.
У детей синдром Кушинга диагностируется крайне редко. Первым признаком заболевания также является ожирение. Истинное половое созревание задерживается: у мальчиков обнаруживают недоразвитие половых органов – яичек и полового члена, а у девочек возникает дисфункция яичников, гипоплазия матки, отсутствуют менструации. Признаки поражения нервной системы, костей и кожного покрова у детей такие же, как и у взрослых. Тонкую кожу легко поранить. На ней появляются фурункулы, вульгарные угри, лишаеподобные высыпания.
Беременность у женщин с синдромом Кушинга наступает редко из-за выраженной половой дисфункции. Ее прогноз неблагоприятный: наступают преждевременные роды, самопроизвольные аборты, прерывание беременности на раннем сроке.
При отсутствии своевременной и адекватной терапии синдром Кушинга приводит к развитию тяжелых осложнений:
- декомпенсированной сердечной недостаточности,
- острого нарушения мозгового кровообращения,
- сепсиса,
- тяжелой формы пиелонефрита,
- остеопороза с переломами позвоночника и ребер,
- адреналового криза с помрачением сознания, падением давления и прочими патологическими признаками,
- бактериального или грибкового воспаления кожи,
- сахарного диабета без нарушения функций поджелудочной железы,
- мочекаменной болезни.
Лечение
Для лечения используется особый механизм, который совмещает лучевую терапию (гамма-терапия и протонное облучение гипофиза). С помощью гамма-терапии проводится излучение радиоактивными изотопами различных опухолей. Существуют некоторые отличия между гамма-терапией и протонным облучением гипофиза:
- большая доза облучения;
- повреждения близлежащих органов не происходит;
- достаточно одной процедуры;
- следующее облучение гипофиза проводится только спустя полгода;
- протонное облучение результативнее при болезни Иценко-Кушинга.
Для лучшего результата назначается прием определенных медикаментов.
Медикаментозная терапия
Симптоматическая терапия подразумевает использование гипотензивных, сахаропонижающих и мочегонных препаратов. Также назначаются:
- сердечные гликозиды:
- Коргликон – быстродействующий препарат, лечит легкие формы сердечной дисфункции и редко вызывает побочные эффекты;
- Строфантин – препарат с сильным и продолжительным эффектом, помогает при хронической сердечной недостаточности, возможны побочные эффекты;
- Дигоксин – лечит тяжелые формы сердечной недостаточности, выпускается в виде таблеток и раствора для инъекций, возможны побочные эффекты;
- Целанид – препарат мягкого и постепенного действия, помогает при умеренных проявлениях сердечной недостаточности, редко вызывает побочные эффекты;
При правильном использовании сердечных гликозидов, лишь в 6% могут возникнуть признаки интоксикации.
- Иммуномодуляторы:
- Интерферон – препарат способствует увеличению защитного комплекса;
- Ликопид – мощный иммуномодулятор, препарат противопоказан кормящим и беременным женщинам;
- Арбидол – противовирусный препарат с иммуномодулирующим эффектом;
- Лимфомиозот – гомеопатический препарат с противоотечным и лимфодренажным эффектом;
- Исмиген – препарат для профилактики вирусных заболеваний;
- Имудон – препарат, защищающий слизистую оболочку ротовой полости от вирусов и бактерий;
- антидепрессанты:
- Амитриптилин – препарат из группы трициклических антидепрессантов. Оказывает снотворное, седативное и анксиолитическое действие;
- Имипрамин – препарат улучшает настроение, уменьшает чувство подавленности;
- Кломипрамин – препарат оказывает противогистаминный и адреноблокирующий эффект;
- Мапротилин – препарат, усиливающий действие фенамина и ослабляющий депримирующие эффекты резерпина;
- седативные препараты:
- Валериана – снижает нервную возбудимость, содействует засыпанию, усиливает эффект снотворных препаратов;
- Пассифлора – снимает судороги, облегчает засыпание;
- Пустырник – оказывает мягкий расслабляющий эффект, уравновешивает сердечный ритм;
- витаминотерапия. Назначаются препараты с витамином С, Р, К, В15, В1 и др.;
- лекарственная терапия остеопороза. Препараты:
- Денозумаб;
- Эстроген-гестагенные комплексы;
- Бисфосфонаты;
- Кальцитонин лосося.
Если природа синдрома Кушинга имеет ятрогенную природу, то требуется поэтапная отмена глюкокортикоидов и их замена на другие подходящие иммунодепрессанты. В случае эндогенной природы гиперкортицизма назначается прием препаратов, которые подавляют стероидогенез в надпочечниках (Хлодитан, Мамомит, Элиптен и др.).
Хирургическое вмешательство
При опухолевом поражении легких, гипофиза и надпочечников проводится оперативное удаление образований. Если это невозможно, делается одно-или двустороннее удаление надпочечника (адреналэктомия), либо лучевая терапия гипоталамо-гипофизарного участка. Лучевая терапия делается совместно с оперативным или медикаментозным лечением.
Послеоперационный период при хронической надпочечниковой недостаточности у пациентов, которые перенесли адреналэктомию подразумевает постоянную заместительную гормональную терапию.
Патогенез
Развитие болезни связано с нарушением гипоталамо-гипофизарно-надпочечниковых связей — в процессе ее прогрессирования нарушается обратная связь между этими органами. Нервные импульсы поступают в гипоталамус и провоцируют его клетки вырабатывать чрезмерное количество тех веществ, которые активизируют высвобождение адренокортикотропного гормона (АКТГ) в гипофизе. Вследствие такой стимуляции гипофизом выбрасывается в кровь большое количество адренокортикотропного гормона. Далее этот гормон воздействует на надпочечники, провоцируя их вырабатывать гормоны — кортикостероиды. Слишком большое количество кортикостероидов приводит к нарушению обменных процессов. Это явление называется «гиперкортицизм».
У людей с болезнью Иценко-Кушинга размеры гипофиза увеличены – развивается аденома или опухоль. Если болезнь развивается, со временем надпочечники также увеличиваются.
Чрезмерная выработка кортизола приводит к тем патологическим изменениям, которые характерны для этого заболевания. Если кортизола в организме продуцируется слишком много, это приводит к катаболическому влиянию на белковые структуры и матрицы тканей и структур. Речь идет о костной и мышечной ткани (оказывается влияние на миокард, а также гладкие мышцы), внутренние органы. Постепенно появляются выраженные атрофические и дистрофические изменения.
В таком состоянии в организме нарушен и углеводный обмен. Так как происходит стойкая стимуляция глюконеогенеза и гликогенолиза в печени и мышцах, развивается гипергликемия (стероидный диабет).
Гиперкортицизм приводит к изменениям жирового обмена. В одних местах тела происходит чрезмерное накопление жировых отложений, а в других – жировая клетчатка атрофируется. Объясняется этот тем, что разные жировые участки имеют разную чувствительность к глюкокортикоидам.
Еще одна важная составляющая патогенеза синдрома Кушинга – это электролитные расстройства (гипернатриемия, гипокалиемия). Их развитие связано с воздействием чрезмерного количества альдостерона на почки. Такие электролитные нарушения приводят к развитию артериальной гипертензии и кардиомиопатии, что, в свою очередь, ведет к сердечной недостаточности и аритмии.
Глюкокортикоиды негативно воздействуют на иммунный статус, что приводит к склонности к инфекциям.
Гиперкортицизм может развиваться и в процессе лечения разных заболеваний, когда человек принимает глюкокортикоиды – гормоны коры надпочечников — при условии передозировки.
Нередко чрезмерная продукция кортизола отмечается в случае ожирения, алкогольной интоксикации хронического типа, беременности и ряде психических и неврологических заболеваний. В таком случае диагностируется «функциональный гиперкортицизм» или «Псевдо-Кушинга синдром». В таком случае опухоли отсутствуют, но симптоматика такая же, как и при истинном заболевании.
Лечение
Медикаментозное лечение
Больным назначают ингибиторы надпочечникового синтеза глюкокортикостероидов – «Кетоконазол», «Метирапон», «Митотан», «Мамомит».
Симптоматическое лечение:
- гипотензивные препараты – «Эналаприл», «Капотен», «Бисопролол»,
- диуретики – «Фуросемид», «Верошпирон», «Маннитол»,
- сахароснижающие средства – «Диабетон», «Глюкофаж», «Сиофор»,
- сердечные гликозиды – «Коргликон», «Строфантин»,
- иммуномодуляторы – «Ликопид», «Исмиген», «Имунал»,
- седативные средства – «Корвалол», «Валокордин»,
- поливитаминные комплексы.
Оперативное вмешательство
Хирургическое лечение синдрома Кушинга заключается в проведении следующих видов операций:
-
адреналэктомия
Адреналэктомия — удаление пораженного надпочечника. При доброкачественных новообразованиях проводят парциальную адреналэктомию, при которой удаляют только опухоль с сохранением органа. Биоматериал отправляют на гистологическое исследование с целью получения сведений о типе опухоли и ее тканевом происхождении. После выполнения двусторонней адреналэктомии больному придется принимать глюкокортикоиды пожизненно.
- Селективная транссфеноидальная аденомэктомия – единственный эффективный метод избавления от проблемы. Новообразование гипофиза удаляют нейрохирурги через нос. Больные быстро реабилитируются и возвращаются к своему обычному образу жизни.
- Если опухоль, продуцирующая кортизол, размещена в поджелудочной железе или других органах, ее удаляют путем проведения малоинвазивного вмешательства или классической операции.
- Деструкция надпочечников — еще один метод терапии синдрома, с помощью которого удается уничтожить гиперплазию желез путем введения склерозирующих веществ через кожный покров.
Лучевая терапия при аденоме гипофиза оказывает благоприятное влияние на данную область и позволяет снизить производство АКТГ. Проводят ее в том случае, когда хирургическое удаление аденомы невозможно или противопоказано по состоянию здоровья.
При раке надпочечников в легкой и средней форме показана лучевая терапия. В тяжелых случаях удаляют надпочечник и назначают «Хлодитан» с другими лекарственными средствами.
Протонотерапию на область гипофиза назначают больным при неуверенности врачей в наличии у них аденомы. Протонная терапия — особый вид радиотерапии, при котором ускоренные ионизирующие частицы воздействуют на облучаемую опухоль. Протоны повреждают ДНК раковых клеток и вызывают их гибель. Метод позволяет с максимальной точностью нацелиться на опухоль и уничтожить ее на любой глубине тела без существенного ущерба для окружающих тканей.
Симптоматика

Клинические проявления синдрома Кушинга разнообразны и специфичны. При патологии развивается дисфункция нервной, половой и сердечно-сосудистой систем.
- Первый признак недуга — патологическое ожирение, характеризующееся неравномерным отложением жира по телу. У больных подкожно-жировая клетчатка максимально выражена на шее, лице, груди, животе. Их лицо становится похожим на луну, щеки приобретают пурпурный, неестественный румянец. Фигура больных становится неправильной формы — полное туловище на тонких конечностях.
- На коже туловища появляются полосы или растяжки багрово-синюшного цвета. Это стрии, появление которых связано с перерастяжением и истончением кожи в тех местах, где в избытке откладывается жир. К кожным проявлениям синдрома Кушинга также относятся: угревая сыпь, акне, гематомы и точечные геморрагии, участки гиперпигментации и локального гипергидроза, медленное заживление ран и порезов. Кожа у пациентов приобретает «мраморный» оттенок с выраженным сосудистым рисунком. Она становится склонной к шелушению и сухости. На локтях, шее и животе кожный покров изменяет свою окраску, что связано с избыточным отложением меланина.
- Поражение мышечной системы проявляется гипотрофией и гипотонусом мышц. «Скошенные ягодицы» и «лягушачий живот» обусловлены атрофическими процессами в соответствующих мышцах. При атрофии мышц ног и плечевого пояса больные жалуются на болевые ощущения в момент подъема и приседания.
- Половая дисфункция проявляется нарушением менструального цикла, гирсутизмом и гипертрихозом у женщин, снижением полового влечения и импотенцией у мужчин.
- Остеопороз — снижение плотности костной ткани и нарушение ее микроархитектоники. Подобные явления возникают при тяжелом расстройстве метаболизма в костях с преобладанием катаболизма над процессами костеобразования. Остеопороз проявляется артралгией, спонтанными переломами костей скелета, искривлением позвоночника – кифосколиозом. Кости начинают истончаться и болеть. Они становятся хрупкими и ломкими. Пациенты сутулятся, а больные дети отстают в росте от своих сверстников.
- При поражении нервной системы у больных возникают различные расстройства от заторможенности и апатии до депрессии и эйфории. У больных возникает бессонница, психозы, возможны попытки суицида. Нарушение работы ЦНС проявляется постоянной агрессией, злостью, беспокойством и раздражительностью.
- К общим симптомам патологии относятся: слабость, головные боли, быстрая утомляемость, периферические отеки, жажда, частое мочеиспускание.

Синдром Кушинга может протекать в легкой, средней или тяжелой форме. Прогрессирующее течение патологии характеризуется нарастанием симптоматики за год, а постепенное развитие синдрома — за 5-10 лет.
У детей синдром Кушинга диагностируется крайне редко. Первым признаком заболевания также является ожирение. Истинное половое созревание задерживается: у мальчиков обнаруживают недоразвитие половых органов – яичек и полового члена, а у девочек возникает дисфункция яичников, гипоплазия матки, отсутствуют менструации. Признаки поражения нервной системы, костей и кожного покрова у детей такие же, как и у взрослых. Тонкую кожу легко поранить. На ней появляются фурункулы, вульгарные угри, лишаеподобные высыпания.
Беременность у женщин с синдромом Кушинга наступает редко из-за выраженной половой дисфункции. Ее прогноз неблагоприятный: наступают преждевременные роды, самопроизвольные аборты, прерывание беременности на раннем сроке.
При отсутствии своевременной и адекватной терапии синдром Кушинга приводит к развитию тяжелых осложнений:
- декомпенсированной сердечной недостаточности,
- острого нарушения мозгового кровообращения,
- сепсиса,
- тяжелой формы пиелонефрита,
- остеопороза с переломами позвоночника и ребер,
- адреналового криза с помрачением сознания, падением давления и прочими патологическими признаками,
- бактериального или грибкового воспаления кожи,
- сахарного диабета без нарушения функций поджелудочной железы,
- мочекаменной болезни.
Диета при болезни и синдроме Иценко-Кушинга
Диета 8 стол
- Эффективность: снижение веса до необходимого уровня
- Сроки: длительно, до достижения ожидаемого эффекта
- Стоимость продуктов: 1120 — 1230 рублей в неделю
Диета 9-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400 — 1500 рублей в неделю
Пациентам с этим заболеванием необходимо ограничить количество жиров в рационе, заменив насыщенные ненасыщенными
Важно, чтобы в меню присутствовали овощи, фрукты, бобовые, цельнозерновые продукты
Больным рекомендуются практиковать диету «Стол № 8», а больным диабетом – «9-й стол».
Еще несколько важных правил питания для людей с синдромом Кушинга:
- Следует обязательно свести к минимуму сахар и соль.
- Нужно исключить те блюда и продукты, которые дополнительно возбуждают аппетит.
- Блюда нужно запекать, тушить или отваривать.
- Питаться нужно до 6 раз в день маленькими порциями.
- В рационе должны обязательно быть овощные супы, нежирная рыба и мясо, морепродукты, нежирное молоко и другие молочные продукты, некрахмалистые овощи, кислые ягоды и фрукты.
- От алкоголя следует отказаться.
Диагностика

Диагностика синдрома Кушинга основывается на анамнестических и физикальных данных, жалобах больных, результатах скрининговых тестов
Специалисты начинают с общего осмотра и обращают особое внимание на степень и характер жировых отложений, состояние кожи лица и тела, проводят диагностику опорно-двигательного аппарата
- В моче больных определяют уровень кортизола. При его повышении в 3–4 раза диагноз патологии подтверждается.
- Проведение пробы с «Дексаметазоном»: у здоровых людей данный препарат снижает уровень кортизола в крови, а у больных такого снижения не происходит.
- В гемограмме — лейкопения и эритроцитоз.
- Биохимия крови — нарушение КОС, гипокалиемия, гипергликемия, дислипидемия, гиперхолестеринемия.
- В анализе на маркеры остеопороза обнаруживают низкое содержание остеокальцина – информативного маркера формирования кости, который высвобождается остеобластами в процессе остеосинтеза и частично поступает в кровоток.
- Анализ на ТТГ — снижение уровня тиреотропного гормона.
- Определение уровня кортизола в слюне – у здоровых людей он колеблется, а у больных резко снижается по вечерам.
- Томографическое исследование гипофиза и надпочечников проводят с целью определения онкообразования, его локализации, размера.
- Рентгенологическое исследование скелета – определение признаков остеопороза и переломов.
- УЗИ внутренних органов — дополнительный диагностический метод.
Диагностикой и лечением больных с синдромом Кушинга занимаются специалисты в области эндокринологии, терапии, неврологии, иммунологии и гематологии.
Лечение заболевания
При обнаружении опухоли гипофиза проводят лучевую терапию гипофизарной области (гамма-терапия или протонотерапия), при отсутствии эффекта выполняется оперативное лечение – удаление опухоли гипофиза.
При выявлении опухоли надпочечника, продуцирующей избыток кортизола, особое место в лечении занимает подготовка пациента к операции. Затем выполняется удаление опухоли надпочечника.
«Золотым стандартом» является лапароскопическая адреналэктомия. Это современная высокотехнологичная операция, выполняемая с помощью специальной видеотехники, позволяющей провести лечение через миниатюрные проколы в коже, заменяющие травматичные операции с большими разрезами. Это особенно актуально у пациентов с гормональными нарушениями. Данный вид лечения позволяет значительно сократить сроки выздоровления и пребывания в стационаре.
Характерная симптоматика
Заподозрить наличие синдрома Кушинга у женщины можно по внешним проявлениям. Подавляющее большинство больных имеют характерное для гиперкортицизма ожирение. Жир распределяется по диспластическому типу. Как правило, жир откладывается откладывается на животе, в области груди, лица, шеи. На тыльной стороне рук кожа и жировой слой, наоборот, истончается. Даже при отсутствии выраженного ожирения, у женщины лицо приобретает лунообразную форму, становится багрово-красного оттенка.
Со стороны мышечной системы наблюдаются:
- снижение массы мышц, их атрофия,
- ослабление мускулатуры,
- скошенные ягодицы,
- лягушачий живот.
Атрофия мышц передней стенки брюшины со временем становится причиной грыжи белой линии. Из-за истончения костной ткани развивается остеопороз. Поэтому у женщины могут часто возникать переломы, деформации костей.
Дерматологические проявления:
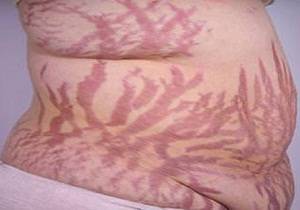
- истончение кожи,
- мраморный оттенок,
- сухость и шелушение,
- возникают участки повышенной потливости,
- многочисленные сосудистые звездочки на теле,
- стрии на животе, груди, бедрах,
- акне,
- иногда гиперпигментация.
Нестабильность работы ЦНС при синдроме Кушинга проявляется в виде:
- заторможенности реакций,
- ухудшения памяти,
- депрессий,
- снижения мыслительной деятельности,
- резких смен периодов грусти на эйфорию,
- суицидальных настроений.
Если у девочек переходный период протекает с синдромом Кушинга, то это обычно связано с недостатком синтеза половых гормонов. Нарушается функциональность эндокринной системы, плохо развиваются половые железы. Когда появляются менструации, они становятся беспорядочными. Продолжительность цикла может быть больше 35 дней. Женщины с гиперкортицизмом имеют признаки аменореи, опсоменореи.
Чрезмерное продуцирование кортизола купирует нормальное развитие яйцеклетки. Фолликул не лопается, яйцеклетка не может выйти из него и оплодотвориться. То есть, отсутствует овуляция. У женщины развивается бесплодие.
Около 10-20% пациенток с синдромом Кушинга страдают стероидным сахарным диабетом. Поджелудочная железа при этом может и не повреждаться, а инсулин в крови может оставаться в норме.
На заметку! Избыточная секреция андрогенов надпочечниками вызывает у женщин гирсутизм, который проявляется повышенным оволосением на теле.
Прогноз
Синдром Кушинга — тяжелое заболевание, которое не проходит за неделю. Своим больным врачи дают особые рекомендации по организации домашней терапии:
- Постепенное повышение физических нагрузок и возвращение к привычному ритму жизни с помощью незначительных тренировок без переутомления.
- Правильное, рациональное, сбалансированное питание.
- Выполнение умственной гимнастики – кроссворды, ребусы, задачи, логические упражнения.
- Нормализация психоэмоционального состояния, лечение депрессии, профилактика стрессов.
- Оптимальный режим труда и отдыха.
- Домашние методы лечения патологии – легкие физические упражнения, водяная гимнастика, теплый душ, массаж.
Этиология
Этиопатогенетические факторы синдрома Кушинга делятся на две группы – эндогенные и экзогенные.
- В первую группу входят гиперпластические процессы и новообразования коры надпочечников. Гормонпродуцирующая опухоль коркового слоя называется кортикостерома. По происхождению она бывает аденомой или аденокарциномой.
- Экзогенной причиной гиперкортицизма является интенсивная и длительная терапия различных заболеваний кортикостероидными и кортикотропными гормонами. Медикаментозный синдром развивается при неправильном лечении «Преднизолоном», «Дексаметазоном», «Гидрокортизоном», «Дипроспаном». Это так называемый ятрогенный тип патологии.
- Псевдосиндром Кушинга имеет аналогичную клиническую картину, но вызван другими причинами, не связанными с поражением надпочечников. К ним относятся алиментарное ожирении, алкогольная зависимость, беременность, психоневрологические заболевания.
- Болезнь Кушинга обусловлена повышенной продукцией АКТГ. Причиной такого состояния становится микроаденома гипофиза или кортикотропинома, расположенная в бронхах, яичках или яичниках. Развитию этой доброкачественной железистой опухоли способствуют травмы головы, перенесенные нейроинфекции, роды.
Виды гиперкортицизма:
- Тотальный гиперкортицизм развивается при поражении всех слоев коры надпочечников.
- Парциальный сопровождается изолированным поражением отдельных корковых зон.
Патогенетические звенья синдрома Кушинга:
- гиперсекреция кортизола,
- ускорение катаболических процессов,
- расщепление белков и аминокислот,
- структурные изменения в органах и тканях,
- нарушение обмена углеводов, приводящее к гипергликемии,
- патологические жировые отложения на спине, шее, лице, груди,
- нарушение кислотно-основного равновесия,
- снижение калия в крови и повышение натрия,
- подъем кровяного давления,
- угнетение иммунной защиты,
- кардиомиопатия, сердечная недостаточность, аритмия.
Лица, входящие в группу риска по развитию гиперкортицизма:
- спортсмены,
- беременные женщины,
- наркоманы, курящие, алкоголики,
- психбольные.