Профилактика заболевания
Менее подвержены респираторным инфекциям те дети, которых кормят грудью. Даже если молока у мамы очень мало, это не повод полностью переводить малыша на искусственное вскармливание – необходимо подмешивать материнское молоко в смеси
Это очень важно для закладки иммунитета у ребенка
Не менее важным является четкий режим дня. Грудничок должен вдоволь спать и проводить много времени на свежем воздухе. Если постоянно держать его в четырех стенах, повышается риск возникновения рахита, ОРЗ, анемии.
Нужно следить за тем, чтобы малыш не переохлаждался. Другое дело – закалять с пеленок. Ему не повредят воздушные ванны и обливание прохладной водой при купании.
Ребенка должны окружать только здоровые люди. Если есть возможность, то изолируйте его от лиц с симптомами ОРВИ.
Симптомы
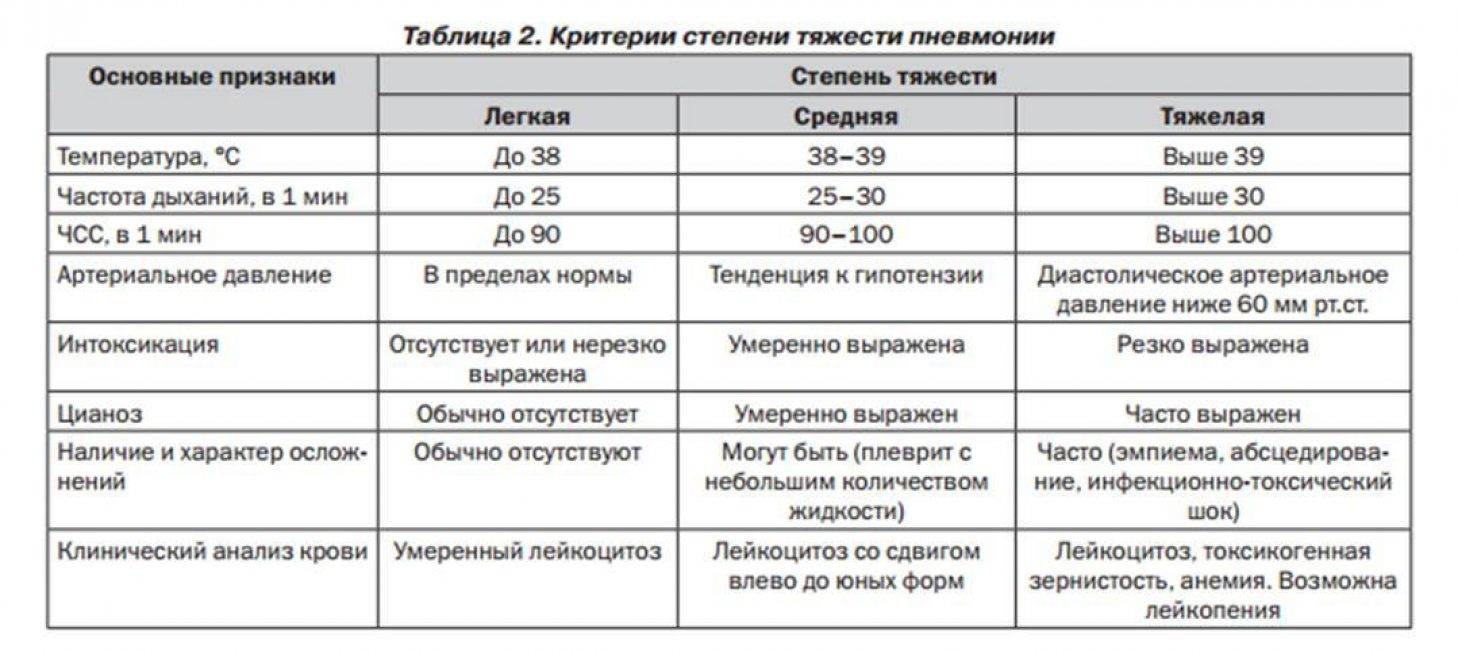
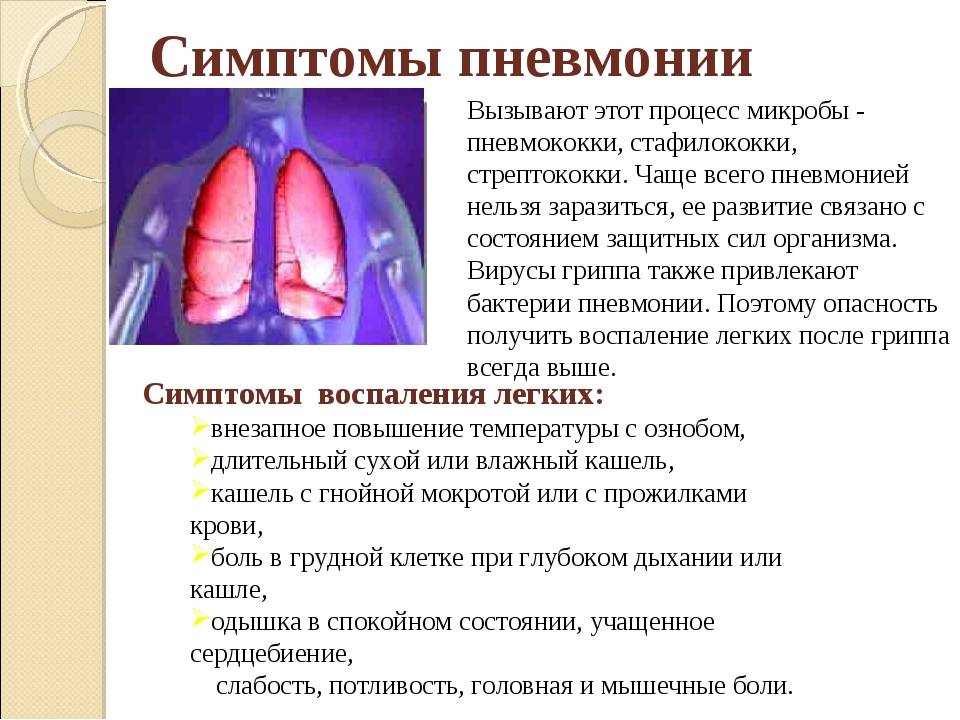
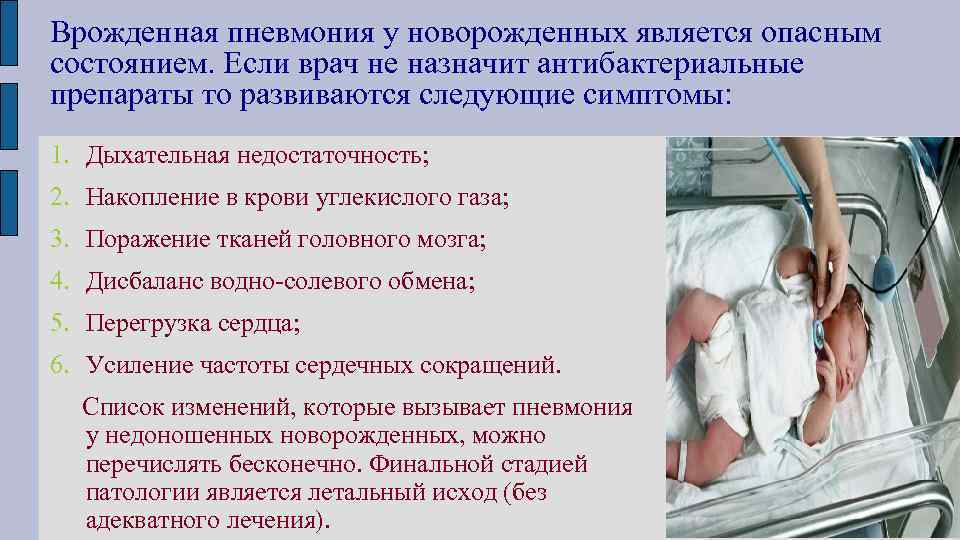
 Признаки неонатальной пневмонии часто проявляются в виде осложнения предшествующего воспалению гриппа или ОРВИ, поэтому у грудничков диагностируют «заложенный нос» и дыхательную дисфункцию. Классические симптомы возникают при присоединении воспаления легких к основной инфекции, отмечается повышение температуры. Обычно она колеблется в пределах 38 -39,2С. Развивается одышка, дыхание становится частым и прерывистым, при прослушивании обнаруживаются кряхтящие хрипы.
Признаки неонатальной пневмонии часто проявляются в виде осложнения предшествующего воспалению гриппа или ОРВИ, поэтому у грудничков диагностируют «заложенный нос» и дыхательную дисфункцию. Классические симптомы возникают при присоединении воспаления легких к основной инфекции, отмечается повышение температуры. Обычно она колеблется в пределах 38 -39,2С. Развивается одышка, дыхание становится частым и прерывистым, при прослушивании обнаруживаются кряхтящие хрипы.
В большинстве случаев при сборе анамнеза родители жалуются в первую очередь на затрудненность дыхания. Если до воспаления легких был поверхностный кашель, то теперь он становится более глубоким, а приступы интенсивнее и чаще. Иногда на фоне кашля младенца тошнит и рвет.
Со временем симптомы добавляются:
- ребенок часто срыгивает, его стул становится неустойчивым;
- кожные покровы депигментируются;
- появляется синюшность в области носа, она становится ярче во время приема пищи;
- пропадает аппетит (но насильно кормить ребенка категорически нельзя, это может провоцировать приступ рвоты и полную потерю интереса к еде).
Больной ребенок перестает прибавлять в весе, его сон нарушен приступами кашля, а периоды бодрствования характеризуются как плаксивые и беспокойные. При воспалении легких довольно быстро развивается интоксикация и общее состояние здоровья малыша стремительно ухудшается.
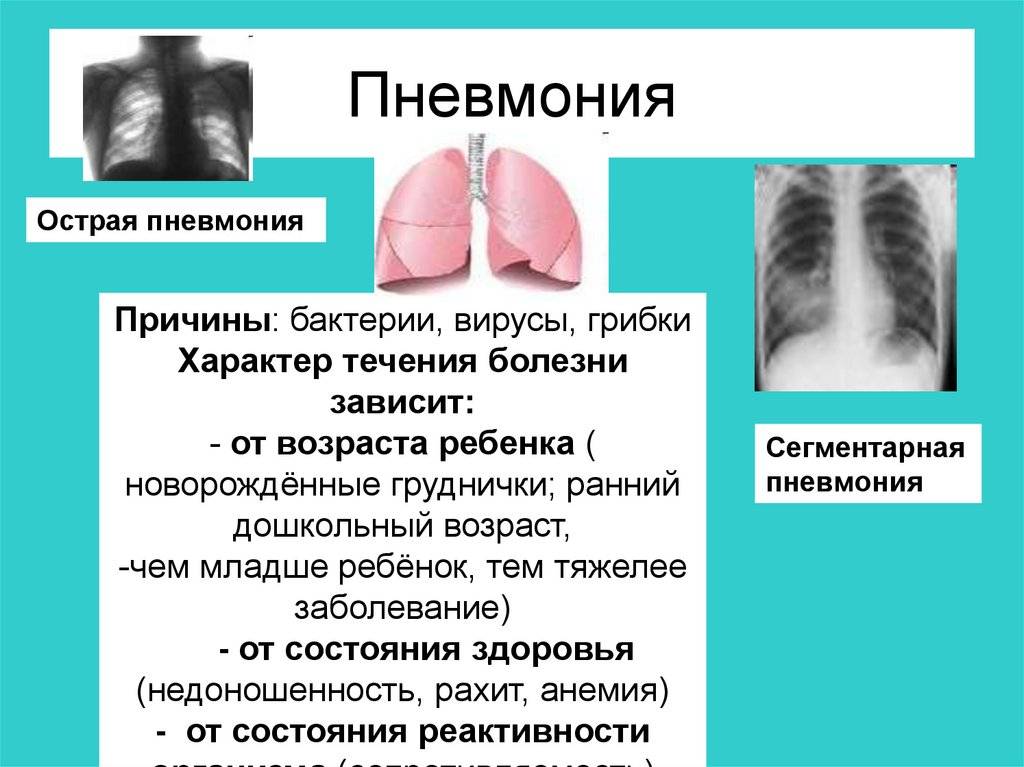
Какая бывает пневмония у детей до года
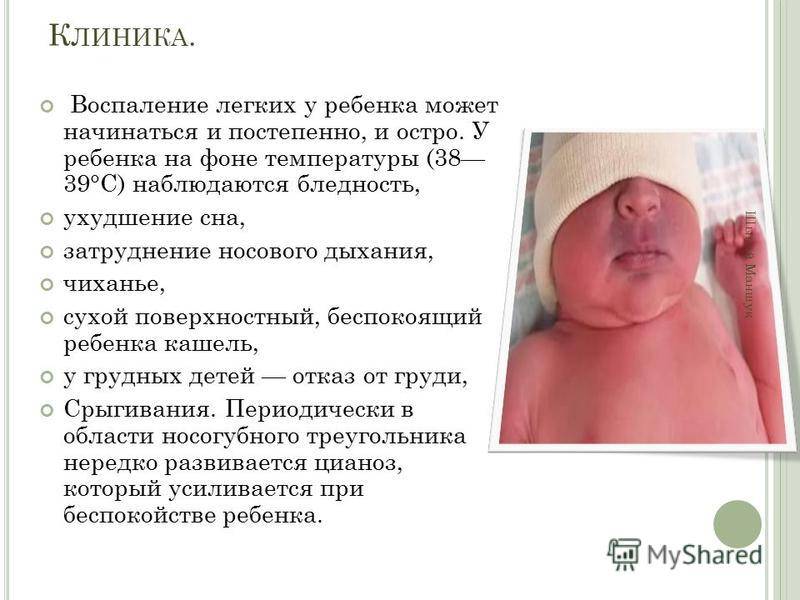
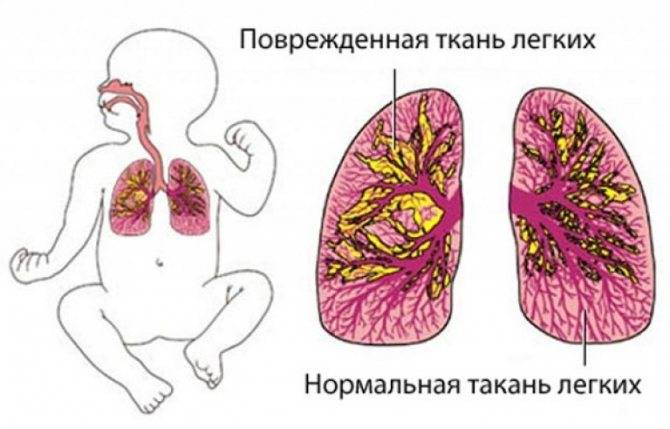
Пневмония (от греч. pneumon — легкие) — это острое инфекционно-воспалительное заболевание легочной ткани. Как правило, болезнь развивается постепенно. Сначала появляются общие симптомы недомогания: бледность, беспокойство, ухудшение сна, срыгивания, иногда — нарушение стула, снижение аппетита. Кроме того, отмечаются признаки инфекции дыхательных путей: затруднение носового дыхания, чихание, сухой, беспокоящий ребенка кашель. У больного может подняться температура. Однако «коварство» пневмонии — в том, что она протекает при невысокой (до 38°С) или даже при нормальной температуре тела. Через некоторое время появляется синева (цианоз) кожи в области носогубного треугольника, усиливающаяся при крике и сосании. Все эти симптомы должны насторожить родителей: при их появлении ребенка следует срочно показать врачу.
При дальнейшем развитии заболевания у ребенка учащается дыхание, может рушиться его ритм. Отмечается напряжение крыльев носа, которые становятся как бы неподвижными и бледными. Изо рта могут появиться пенистые выделения (чаще у детей первых трех месяцев жизни). Далее появляется «охающая» одышка, а крылья носа раздуваются. Появляются остановки дыхания (так называемые апноэ), которые у детей первых месяцев жизни особенно часты и продолжительны. Кожа больного ребенка приобретает сероватый оттенок. В патологический процесс вовлекается сердечно-сосудистая система, нарушается работа кишечного тракта. Появляются вялость, значительное снижение двигательной активности, может сохраняться беспокойство.
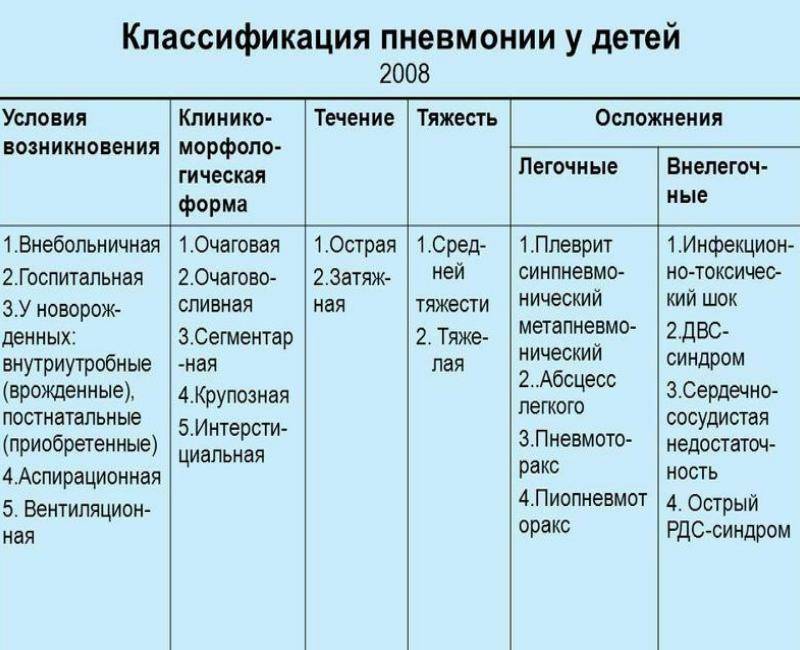
В зависимости от размера очага воспаления врачи выделяют следующие виды этого заболевания:
- Мелкоочаговая пневмония у грудничков встречается чаще всего. Очаг имеет относительно небольшой размер, воспаление в легочной ткани развивается как продолжение воспаления в соответствующем этому очагу бронхе.
- При сегментарной пневмонии воспаление поражает один или несколько сегментов легкого.
- При крупозной пневмонии воспалительный процесс захватывает значительные отделы легочной ткани — одну или несколько долей. Эта форма заболевания протекает более тяжело.
- Интерстициальная пневмония встречается довольно редко. В данном случае воспаление поражает не столько легочную ткань, сколько перегородки из соединительной ткани вокруг бронхов, альвеол.
Различают пневмонии острые (в этом случае заболевание длится до 6 недель) и затяжные, продолжительность которых более 6 недель.
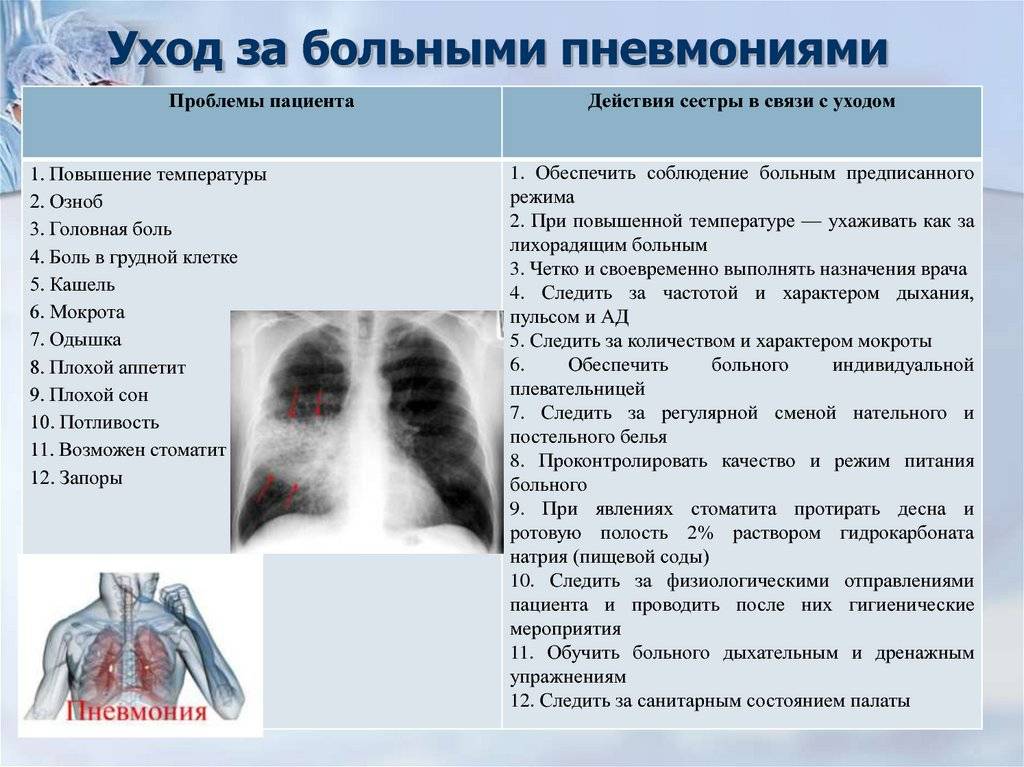
С помощью фонендоскопа врач получает массу информации о биении сердца, дыхании ребенка. Выслушивание органов грудной клетки педиатр начинает с сердца
В этот момент осмотра врачу важно, чтобы ребенок не плакал, поскольку в этой ситуации тоны сердца значительно заглушаются. Сердце выслушивается главным образом по передней поверхности грудной клетки слева
Затем врач выслушивает дыхательную систему. У новорожденных детей дыхание часто очень тихое, его нюансы прослушиваются с трудом даже с помощью фонендоскопа. Поэтому педиатр может прибегнуть к хитрости — потереть малышу пяточку (надавливание на это место заведомо будет неприятно ребенку), после чего дыхание становится более глубоким и звучным. Плач ребенка, который всегда сопровождается глубоким дыханием, обычно помогает врачу.
Патогенез
При неонатальной пневмонии и легочной травме за пределами легких, вызванных прямым или косвенным вторжением микроорганизмов или посторонних материалов, плохо влияет на защитную систему, которая может повредить даже здоровые ткани организма. Прямое повреждение инвазивным агентом обычно является результатом синтеза и секреции микробных ферментов, белков, токсичных липидов и токсинов, которые разрушают мембраны клеток-хозяев.
Косвенное повреждение опосредуется структурными или секретируемыми молекулами, такими как эндотоксин, лейкоцидин и токсин шок-синдрома-1. Они могут изменять местный вазомоторный тонус и целостность, менять характеристики перфузата тканей и, как правило, мешать доставке кислорода и питательных веществ и удалению отходов из нативных тканей.
Активированный воспалительный ответ часто приводит к преднамеренной миграции фагоцитов с отделением токсичных веществ от гранул и других микробицидных элементов и образованием плохо регулируемых каскадов (например, комплемента, коагуляции, цитокинов). Эти каскады могут непосредственно травмировать ткани и неблагоприятно изменять целостность эндотелия и эпителия, вазомоторный тонус, внутрисосудистый гемостаз и состояние активации фиксированных и мигрирующих фагоцитов в очаге воспаления. Роль апоптоза при пневмонии плохо изучена.
На макроскопическом уровне агенты вторжения и средства хозяина имеют тенденцию повышать тонус и сопротивление гладких мышц дыхательных путей, секрецию слизистой оболочки и присутствие воспалительных клеток и остатков в этих выделениях. Эти материалы могут дополнительно увеличивать сопротивление ДП и частично или полностью их перекрывать ДП, вызывая ателектаз. Кроме того, нарушение целостности эндотелия и альвеолярного эпителия может позволить инактивировать поверхностно-активное вещество белковым экссудатом, процесс, который может усугубляться прямым воздействием мекония или патогенных микроорганизмов.
В конечном счете, проводимость ДП имеет гораздо большее сопротивление и может быть затруднена — альвеолы могут быть ателектатическими или чрезмерно расширенными, альвеолярная перфузия может быть значительно изменена, и множественные популяции тканей и клеток в легких и в других местах вызывают травмы. Это увеличивает основные требования к поглощению и выведению кислорода в то время, когда легкие менее способны выполнять эти задачи.
Альвеолярные диффузионные барьеры могут увеличиваться, внутрилегочная система может ухудшаться, а нарушение вентиляционно-перфузионного баланса может еще больше ухудшить газообмен. Поскольку миокард должен работать усерднее, чтобы преодолеть изменения легочного сосудистого сопротивления, которые сопровождают вышеуказанные изменения при пневмонии, легкие могут быть менее способны поглощать кислород и удалять углекислый газ из смешанной венозной крови, поступающей в органы. Распространение инфекции или воспалительного ответа, системно или на другие очаговые участки, еще более усугубляет ситуацию.
Как распознать пневмонию
Диагностировать вирусную пневмонию тяжело, потому что происходит быстрое присоединение микробной инфекции. Двухсторонняя пневмония у новорожденного проявляется очень резко, и началом ее становится повышенная температура тела. Ее стремительное повышение приводит к тому, что у ребенка начинаются судороги. Если односторонняя пневмония, то температура выше отметки 38 не поднимается. Стандартно колеблется в пределах 37-38, признаки интоксикации отсутствуют. Так как причин и возбудителей много, то и симптоматика пневмонии у новорожденного ребенка разная.
Если брать для рассмотрения врожденное воспаление легких, то первыми признаками станет удушье. Оно появляется буквально в первые минуты появления на свет. Подозрение на пневмонию может дать состояние и цвет кожи грудничка. Его кожа имеет синюшный оттенок. Первый крик будет запоздалым, или его вообще не будет. Ребенок будет малоподвижным, рефлексы очень слабыми. Последствия пневмонии у новорожденных будут видны уже при кормлении: обильное срыгивание и вздутие животика. Селезенка быстро увеличивается в размерах, дыхание слабое. Совершенно нет повышения температуры тела. Можно даже сказать, что явное пониженная. Возможно возникновение лихорадки уже на вторые сутки, но в целом симптоматику можно наблюдать на протяжении 21-28 дней. Лечится пневмония очень тяжело, отличается высоким процентом смертности. Признаки пневмонии могут носить и скрытый характер и проявиться только через неделю или две. Насколько серьезно и тяжело будет протекать, можно сказать только после выяснения причин и инфекции, которая вызвала болезнь.
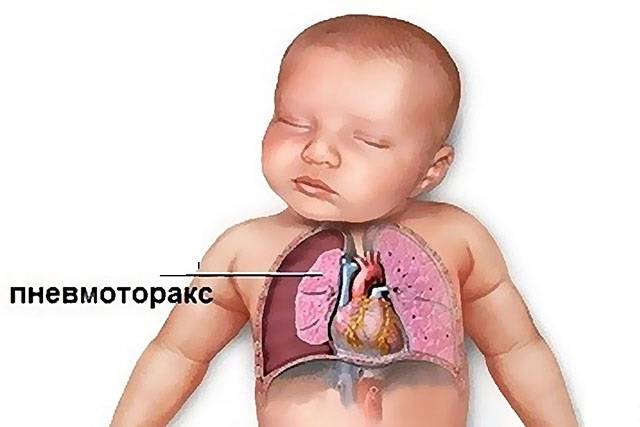
Последствия этого типа воспаления:
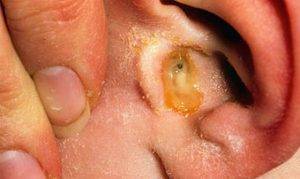
- отит;
- пиелонефрит;
- кровоизлияние;
- менингит;
- энцефалит.
Если на появление пневмонии повлиял вирус парагриппа, то возникает и воспаление глотки. Симптомы схожи со всеми предыдущими типами заболевания, но протекают намного легче.
Происходит следующее:
- конечности бледнеют;
- температура незначительная;
- повышенная слабость;
- рефлексы все понижаются;
- интоксикация есть, но значительно ниже, чем, скажем, при проявлениях двухстороннего воспаления легких.
При возникновении стафилококковой инфекции наблюдаются осложнения, которые вскоре перерастают в самостоятельные заболевания. Например, сепсис или, другими словами, заражение крови. Ребенок покрывается первоначально гнойничками, которые вскоре разрастаются по всему телу. После их созревания появляются раны. Данное заболевание нарушает нервную систему малыша, сердечная мышца функционирует слабо. Функции почек нарушены. Так как основные органы грудничка поражены, то вывести из такого состояния крайне тяжело. Несмотря на все усилия медиков, малыш через несколько месяцев может погибнуть, так как гной проникает по всему организму и в кровеносную систему, что осложняет лечение.
При возникновении хламидийной и микоплазменной пневмониях (внутриутробное развитие) в 90% от общего числа заболевших летальный исход.
Надо заметить, что симптомы воспаления легких кардинально отличаются у доношенных и недоношенных детей. Например, температура. Если у доношенного малыша будет наблюдаться резкий скачок до 39 градусов и выше, то у грудничков, родившихся раньше срока, ее вообще не будет. Или осложнения: у 8-месячных детей чаще наблюдается сепсис и поражение других органов вместе с пневмонией. Недоношенные дети заболевают чаще, длительность продолжительная.
Причины

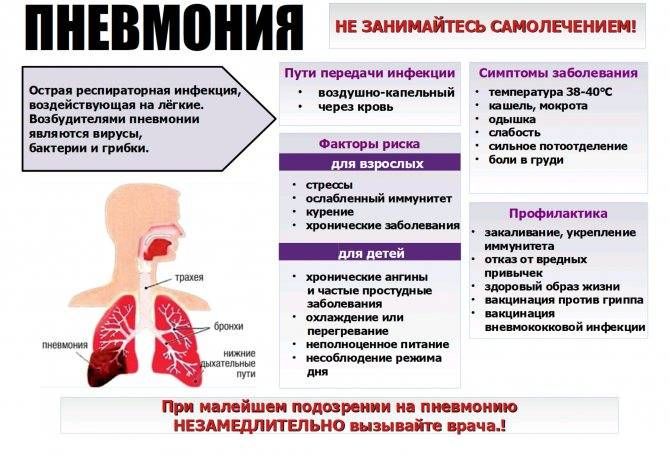
Первоначальным фактором возникновения болезни является развитие патогенной микрофлоры, носителем которой может стать новорожденный. У новорожденного пневмония может быть вызвана разными возбудителями. К ним относятся бактерии стрептококка, стафилококка, пневмококка, вирусы герпеса, цитамегаловирус, грибок Кандида, палочки кишечная либо гемофильная, а также микоплазмы и хламидии.
Чтобы понять, откуда у новорожденного взялась пневмония, следует знать, что заразиться ею малыш может разными способами:
- Внутриутробно, врожденная пневмония у новорожденного младенца.
- При прохождении через инфицированные родовые пути.
- В первые дни жизни.
Внутриутробная пневмония может возникнуть, если беременность протекала тяжело, с соответствующими заболеваниями. Вирусы, бактерии или другая патогенная микрофлора проникает через плаценту, воздействуя на плод, поэтому появляется врожденная пневмония у новорожденного. Тяжесть протекания болезни при этом зависит от того, как долго будущая мать была инфицирована. Чем дольше промежуток времени между попаданием инфекции в организм беременной женщины и родами, тем сложнее будет лечение. Если возбудитель проник от матери к новорожденному, то это будет заметно сразу после его появления на свет.
Если заражение происходит при родах, то первые признаки пневмонии у новорожденного появляются спустя 2-3 дня. Так ребенок уже рождается с пневмонией, но ее симптомы возникают чуть позже. Даже если новорожденный не проходил через родовые пути, если была проведена операция кесарева сечения, риск заражения присутствует.
Приобретенное воспаление легких не зависит от состояния здоровья матери. Факторы развития пневмонии на первых неделях жизни новорожденного можно разделить на три основные группы:
- Внешние причины. К ним относятся вирусы, которые попали в организм малыша уже после родов, неблагоприятные условия жизни новорожденного, переохлаждение или перегревание, поражение бактериями дыхательных путей другим способом, например, при рвоте.
- Травмы во время родов. К ним относятся асфиксия, попадание в дыхательные пути околоплодных вод, повреждения при родах.
- Внутриутробное развитие. Чаще всего пневмония развивается у недоношенного новорожденного. Также к факторам, способствующим появлению заболевания можно отнести неразвитость дыхательной системы, поражения мозговой ткани, других органов и систем организма.
Также воспаление может развиться из-за неправильного лечения заболеваний дыхательной системы. Она может быть осложнением после перенесенных новорожденным бронхита, ОРВИ, простудных и других болезней.
Постнатальная пневмония
Пневмония у месячного ребенка и детей до года называется приобретенной. Может развиться, когда ребенок находится дома, а также в условиях больницы.
Предрасполагающими факторами проявлений заболевания могут быть следующие причины:
- ОРВИ, ОРЗ, грипп;
- несоблюдение теплового режима малыша (переохлаждение или перегревание);
- попадание в процессе родовой деятельности в организм малыша околоплодных вод;
- асфиксия;
- поражение мозга, произошедшее при внутриутробном развитии;
- травма при родах;
- патология развития дыхательной системы;
- рождение раньше срока;
- родоразрешение при помощи кесарева сечения;
- аспирация дыхательных путей рвотными массами.
Очень часто воспаление легких развивается как осложнение при простудных вирусных или бактериальных инфекциях и при неправильной их терапии.
Симптомы пневмонии у детей до 1 года, на которые следует обратить особое внимание и понять, как выглядит маленький:
- Кашель носит поверхностный характер.
- Кашель сухой.
- Высокая температура тела, которая не поддается действию жаропонижающих средств.
- Симптомы простуды и кашель наблюдаются у ребенка дольше семи дней.
- Кожа имеет бледный сероватый оттенок.
- При попытке сделать глубокий вдох начинается сильный кашель.
- Происходит нарушение частоты и глубины дыхательных движений.
- Появляется одышка.
- Область носогубного треугольника синеет.
Пневмония у грудных детей, которая носит первичный характер, будет развиваться со слабо выраженной симптоматикой (практически совпадает с симптомами ОРВИ или ОРЗ). Признаки воспаления появляются на 3-4 сутки.
Пневмония у детей до года, развивающаяся как вторичное заболевание, будет характеризоваться бурным началом на фоне простудного заболевания.
Диагностировать начало воспаления можно по следующим симптомам:
- резкое поднятие температуры тела;
- нарастание общей слабости;
- отказ от приема пищи;
- появляются симптомы общего недомогания.
Степень тяжести воспаления легких у детей будет напрямую зависеть от того, как сформировался организм ребенка, и носит определенный характер.
Если ребенок недоношенный (органы и системы сформированы не до конца или имеется патология их развития), заболевание будет проявляться более явной клинической картиной.
В некоторых случаях выявить заболевание очень тяжело, так как оно носит скрытый характер (нет характерного кашля, и температура тела находится в пределах нормы или даже понижена).
Родителям и медикам стоит обратить внимание на следующие симптомы у детей до 12 месяцев:
- сонливость;
- вялость;
- сильная жажда;
- полное отсутствие аппетита;
- появление «болезненного румянца» на щеке чаще всего со стороны пораженного легкого;
- при дыхании иногда отмечается асимметрия движений грудной клетки.
Ранняя диагностика пневмонии избавит родителей и малыша от длительного лечения и появления опасных осложнений.