Симптомы и признаки
Определить момент заражения обычно бывает весьма непросто, ведь в течение инкубационного периода никаких признаков болезни нет. Лишь через 7-10 суток проявляется начальная стадия заболевания – стрептококковые образования. Каждое выглядит как округлый элемент розоватого цвета. Вовсе необязательно, чтобы элемент этот имел правильные круглые или овальные очертания, часто пятна не имеют ровных краев.
Через несколько дней они начинают перерождаться в гнойно-пузырьковые элементы. Именно наличие гноя и позволяет отличить стрептодермию от герпеса или аллергического дерматита. В зависимости от того, насколько глубоко проникли микробы, выделяют несколько клинических проявлений: если стрептодермия поверхностная (например, при импетиго), пузырьки быстро лопаются и не оставляют после заживления никаких следов, рубчиков или шрамов, а при глубоких формах болезни поражается не только эпидермис, но и ростковый слой кожи, что может обернуться образованием некрасивых кожных дефектов в будущем.
У взрослых заболевание почти не связано с какими-то серьезными жалобами на изменения в самочувствии. Но у детей стрептодермия выражена более ярко: может наблюдаться умеренный зуд в области пораженных участков, а также сухая кожа в месте поражения. Если поражения обширны, у ребенка может подняться температура до 37,0-37,7 градусов, может наблюдаться увеличение лимфатических узлов.
Стрептодермия на ногах часто носит локализованный характер, но и такое расположение высыпаний и любое другое вполне может в короткие сроки распространиться по всему телу. Отдельные элементы могут сливаться, образуя еще более обширные участки поражения. Если изначально поражены только складки кожи, например, на попе, в локтевых сгибах на руках, то есть все шансы, что за пределы складок бактериальное поражение и не выйдет.
Даже если поражение обширное, следует знать, что ногти и волосы никогда не подвержены стрептодермии.
Если пораженный участок кожи регулярно подвергается травмированию, натиранию, то болезнь может перейти в разряд хронических. Для хронической стрептодермии обязательно нужны предпосылки. Наиболее часто такая форма недуга развивается при сахарном диабете, при заболеваниях почек, при любых хронических заболеваниях у ребенка, при генетических болезнях. В этом случае болезнь будет появляться и отступать волнообразно. В состоянии между приступами кожа пораженного участка становится шершавой, шелушится, она сухая и может незначительно по цвету отличаться от здоровой.
Поначалу при первом заражении стрептодермия всегда локализованная, и задача родителей – сделать все возможное для того, чтобы исключить распространение инфекции на здоровый эпидермис.
При умывании уже через несколько часов образуются новые очаги инфекции на голове (на носу, на веке и т. д.), а также на руках, при этом между пораженными старыми элементами и новыми появляется небольшая отечность эпидермиса.
5.jpg
Лечение стрептодермии у детей и взрослых в домашних условиях
Долго ли придется лечить стрептодермию? При правильном лечении и соблюдении определенных правил поведения болезнь проходит за неделю, максимум – 10 дней. Терапия осложненных форм заболевания может занять больше 2 недель.
Желающие излечиться самостоятельно подвергают себя риску. Нельзя назначать себе лекарства, начитавшись советов в интернете или доверившись опыту друзей и родственников.
Борьба со стрептодермией заключается в сочетании общей и местной терапии. Необходимо также придерживаться элементарных правил гигиены:
- нельзя мыться, особенно в первые дни болезни, потому что вода способствует распространению высыпаний;
- чистые участки кожи нужно протирать ватным диском, пропитанным отваром трав (ромашки, календулы, череды);
- выделить больному отдельную посуду и полотенце;
- постельное белье стирать отдельно, лучше кипятить и часто менять;
- соблюдать ограничения в еде – отказаться от сладостей и сдобы, острых и жареных блюд. Полезную диету составят молочные продукты, лимоны, свежие ягоды, морковь, капуста, чеснок, зелень.
Местное лечение эффективно при легких формах стрептодермии. Пораженные области обрабатывают антисептическими растворами:
- Фукорцином;
- Мирамистином;
- перекисью водорода;
- спиртовым раствором Хлоргексидина;
- борной кислотой;
- салициловым спиртом;
- зеленкой.
Несколько раз в день антисептик наносят на болячки, захватывая область вокруг. Когда средство высохнет, пораженный участок обрабатывают мазью:
- Эритромициновой;
- Тетрациклиновой;
- Ихтиоловой мазью;
- Левомиколем;
- салицилово-цинковой пастой;
- Гиоксизоном;
- Банеоцином.
Мази и кремы с гормонами обладают сильным действием, но их с осторожностью назначают взрослым, так как у них много побочных эффектов. Детям такие препараты выписывают только в особых случаях
При стрептодермии используют Акридерм, Тридерм, Лоринден С
Детям такие препараты выписывают только в особых случаях. При стрептодермии используют Акридерм, Тридерм, Лоринден С.
Если высыпания расположены в волосах на голове, то вначале нужно размягчить корочки, например, с помощью салицилового вазелина, удалить их, а затем делать примочки с применением антисептиков и мазать места поражений бактерицидными мазями.
При стрептодермии во рту применяют гель Метрогил-Дента и аппликации на основе Стоматидина.
Из средств гомеопатии при кожных заболеваниях применяют Сульфур. Во многих случаях не обойтись без приема антибиотиков.
Доктор Комаровский подчеркивает, что эффективно бороться с инфекцией, вызванной стрептококками, помогают именно антибактериальные средства.
Антибиотики внутрь детям не назначают, если высыпаний не много и они поддаются терапии местными препаратами. Но при тяжелом протекании болезни без приема антибактериальных лекарств не обойтись.
Стрептодермию лечат разными препаратами из групп Пенициллинов, Цефалоспоринов, Макролидов:
- Амоксиклавом;
- Аугментином;
- Амоксициллином;
- Доксициклином;
- Цефазолином;
- Эритромецином;
- Сумамедом;
- Кларитромицином.
Использование Ацикловира нецелесообразно, так как этот препарат имеет противовирусное действие, а стрептококки, которые вызывают инфекцию, – это бактерии.
Комплексная терапия стрептодермии включает применение различных медикаментов:
- Чтобы не мучиться, терпя зуд, назначают антигистаминные препараты: Диазолин, Зиртек, Димедрол, Супрастин, Кларитин, Тавегил.
- Для восстановления поврежденной микрофлоры кишечника следует пропить какое-либо из этих средств: Линекс, Дюфалак, Аципол, Хилак-Форте.
- Чтобы укрепить организм и помочь ему восстановиться, рекомендован прием витаминных комплексов – Витрума, Компливита, Супрадина, Мультитабса, Алфавита.
- В некоторых случаях требуется назначение иммуномодуляторов – Анаферона, Арбидола, ИРС 19, Циклоферона, Виферона, Пирогенала.
Народные средства применяются как дополнение к основной терапии.
Можно дезинфицировать и заживлять ранки отварами шалфея, ромашки, коры дуба, череды в виде примочек и аппликаций.
Укреплению иммунитета способствуют прием настойки эхинацеи, травяных чаев с лимоном, имбирем и медом, настоя из ягод шиповника, протертых с сахаром ягод – калины, брусники, клюквы.
Принципы лечения заболевания
Как вылечить стрептодермию – именно этот вопрос волнует тех, кто столкнулся с данной проблемой. Для того чтобы квалифицированно на него ответить, необходимо иметь специальные знания, которыми обладают исключительно опытные и профессиональные врачи. Однозначно можно утверждать, что прежде, чем лечить болезнь, нужно учитывать, что неправильное его проведение или наличие у пациента такого фактора, как пониженный иммунитет, может привести к переходу заболевания в хроническую фазу, полностью избавиться от которой невозможно и большинство больных даже на время с большим трудом избавляются от негативных проявлений заболевания.
Многие люди даже не знают, как выглядит стрептодермия, в то время как некоторые тщетно пытаются справиться с ней. Стрептодермия при беременности, как и в стандартных случаях должна лечиться под присмотром врачей – дерматологов.
Во время лечения пациентам категорически не рекомендуется принимать ванну или мыться в душе, поскольку такие процедуры могут привести к значительному распространению болезни. Здоровые участки кожных покровов следует обрабатывать отварами из ромашки, которые применяются, как средство успокоения кожи. Для того чтобы избежать раздражения кожи, а также волосистой части головы, на которых имеются новообразования, следует избегать ношения одежды и головных уборов изготовленных из синтетических материалов, а также шерстяных ниток. Связано это с тем, что подобные вещи провоцируют повышенный уровень потоотделения, а также увеличение и распространение пораженных участков кожи. В такие периоды следует надевать на себя одежду, изготовленную исключительно из натуральных материалов, которые не вызывают аллергических реакций.
Особое внимание людям, у которых диагностирована стрептодермия, следует обратить на мазь, которая помогает бороться не только с симптоматикой, но и с причиной болезни. Именно препараты в форме мази значительно ускоряют процессы созревания образованных пузырей, которые лопаются или вскрываются врачом стерильными иглами, после чего проводится обработка данного участка при помощи специальных лекарственных препаратов

Специальные мази и кремы значительно ускорят выздоровление
Детская и взрослая стрептодермия. Симптоматика
Установлено, что часто источником инфекции взрослого человека выступает ребенок, поскольку именно у детей организм наиболее восприимчив к возбудителю заболевания. Организм у детей тяжело переживает болезнь, в результате чего симптоматика отличается своей остротой и разнообразием
Высокая температура, которая нередко превышает уровень в тридцать девять градусов, является одним из основных симптомов, который, помимо прочего, указывает на наличие серьезной общей интоксикации. Воспаление регионального лимфатического узла также можно отнести к одному из наиболее явных признаков, от чего диагностирование стрептодермии у взрослого и ребенка, по основным и сопутствующим признакам, несколько упрощается.
В абсолютном большинстве случаев, период инкубации недуга составляет порядка недели и только лишь в некоторых ситуациях до десяти дней. По прошествии указанного периода проявляется стрептодермия на голове, буллезная стрептодермия, а также другие известные формы. Буллёзная стрептодермия также должна поддаваться тщательному лечению. Поверхностные формы проявляются лишь через определенное время, после чего на тонких и нежных участках кожных покровов, нередко с локализацией на коже лица, образуются пятна округлой формы красного цвета. В дальнейшем, эти пятна преобразовываются в пузыри (фликтены), которые содержат в себе жидкость мутного цвета. Такие пузырьки стремительно развиваются и увеличиваются в размерах, достигая нескольких сантиметров в диаметре. По завершении процесса вызревания фликтен лопается и на нем образовывается сухая корочка, имеющая медовый цвет. Описанный выше процесс вызревания сопровождается сильным зудом, который локализуется на пораженных участках кожных покровов. Поддаваться желанию расчесать рану не стоит, поскольку такие действия могут привести к распространению очага заражения. В тех случаях, когда долго не удается избавиться от зуда, следует обратиться к врачу для того, чтобы подобрать необходимое медикаментозное средство. Следует отметить, что в большинстве случаев мазь от стрептодермии способна быстро и эффективно избавить от проблемы, и обезопасить от возникновения проблем косметического толка, к которым можно отнести рубцы, возникающие при заживлении.
Сухой тип стрептодермии характерен для мальчиков. При заболевании среди основных симптомов выделяются розовые и белые пятна (в виде овала), размер которых достигает порядка пяти сантиметров. Эти новообразования покрываются струпьями, и локализуются на поверхности лица и ушей. В дальнейшем происходит образование пятен на руках и на ногах. В редких случаях возможно появление пятен на половых органах.
Важно учесть, что сухие формы стрептодермии относятся к глубоким формам, поскольку болезнь поражает ростковые слои кожных покровов. В абсолютном большинстве случаев, после полного выздоровления у пациента остаются:
- рубцы,
- шрамы,
- следы от затянувшейся раны.
Участки, которые ранее были поражены заболеванием, становятся пигментированными и не способными загорать даже под длительным воздействием солнечного ультрафиолета. Такие характеристики кожных покровов со временем изменяются и приходят в норму.
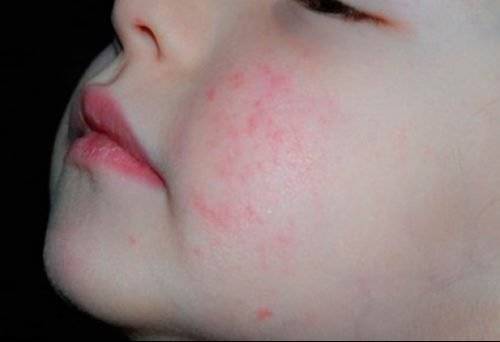
Стрептодермия сухого типа поражает преимущественно мальчиков
Диагностика стрептодермии
инфекциикожных высыпанийпедиатрудерматологуКритериидиагностикистрептодермии:1.Жалобы на высыпаниязудомповышение температуры2.В анамнезе (истории жизни и болезни):травм3.Осмотр:язвсухость кожиувеличение регионарных лимфатических узлов4.Лабораторная диагностика
- бактериологическое исследование отделяемого из фликтен, булл или эктимы;
- общий анализ крови и мочи;
- анализ крови на сахар;
- исследование крови на сифилис и ВИЧ (по добровольному согласию пациента);
- другие исследования, назначаемые в зависимости от наличия жалоб или сопутствующих заболеваний: анализ крови на стерильность (при подозрении на сепсис), ЭКГ, анализ на гормоны щитовидной железы, УЗИ брюшной полости, анализ кала на гельминты, иммунограмма и прочее.
Бактериологическое исследованиераныОбщий анализ кровилейкоцитовнейтрофилов
1.jpg
Диагностика и дифференциальная диагностика
Распознавание заболевания проводится на основании данных о контакте с больным человеком, эпидемической вспышке в коллективе, а также при осмотре пораженной кожи. Дополнительно применяются лабораторные методы: микроскопию отделяемого пузырей и его бактериологическое исследование. Во время последнего выделяют стрептококки и определяют их чувствительность к антибактериальным препаратам. Забор материала нужно проводить до начала терапии антибиотиками.
Дифференциальный диагноз проводят с такими болезнями, как:
- отрубевидный лишай;
- стафилококковые пиодермии (фурункулез и другие);
- экзема;
- атопический дерматит.
Как отличить стрептодермию от герпеса?
При заедах пузырьки вскрываются очень быстро, оставляя трещинки, тогда как при герпесе пузырьки на губах сохраняются довольно долго и после вскрытия трещин не образуют. При кожной форме герпеса высыпания образуются на неизмененной коже, их появлению предшествует зуд. Стрептодермия вначале проявляется покраснением кожи, ее элементы не чешутся, или зуд возникает позднее, и он незначительный.
Как отличить стрептодермию и ветрянку?
Сыпь при ветрянке вначале действительно напоминает начало стрептодермии, но уже через 1-2 дня она быстро распространяется по всему телу, что для стрептодермии совершенно нехарактерно. Кроме того, ветряная оспа сопровождается повышением температуры тела, тогда как стрептодермия часто протекает на фоне нормального состояния больного.
В любом случае при появлении каких-либо кожных пузырьков, язвочек, сыпи или других признаков заболевания необходимо обратиться к дерматологу для правильной диагностики.
Все отзывы пользователей (комментарии)
Симптомы
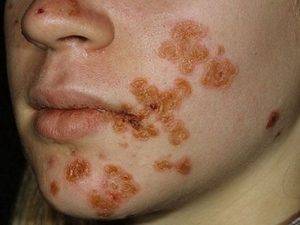 После попадания возбудителя на кожу начинается инкубационный период, который длится 7-10 дней. После этого появляется гиперемия пораженных участков. Внешне это проявляется округлыми розовыми пятнами с неправильными очертаниями. Через несколько дней на поверхности элементов формируются пузыри, постепенно наполняющиеся экссудатом.
После попадания возбудителя на кожу начинается инкубационный период, который длится 7-10 дней. После этого появляется гиперемия пораженных участков. Внешне это проявляется округлыми розовыми пятнами с неправильными очертаниями. Через несколько дней на поверхности элементов формируются пузыри, постепенно наполняющиеся экссудатом.
При поверхностном поражении кожи (импетиго) пузыри быстро вскрываются и образуют корку. Она постепенно отпадает, оставляя за собой гипопигментацию. По мере обновления кожи косметические дефекты полностью исчезают. Эти элементы называются фликтенами, их размеры могут быть от нескольких миллиметров до 5 см.
При глубоком поражении (эктима) затрагивается ростковый слой кожи. Эта форма патологии характеризуется гнойно-кровяным содержанием фликтен. После отпадания корок образуются язвенные элементы, оставляющие шрамы на коже.
Поражение кожи сопровождается:
- сухостью и зудом;
- отеками и болями;
- повышением местной температуры;
- шелушением некротизированных тканей.
В основном фликтены проявляются в области носа, подбородка, щек и уголков рта.
При атипичном течении стрептодермии (лишай) на коже образуются округлые розовые элементы, покрытые прозрачными чешуйками. Щеливидное импетиго (заеда) в основном поражает уголки рта. Характеризуется образованием трещин после вскрытия фликтен. Поскольку эта область постоянно подвижна и смачивается слюной, патология сложно поддается терапии. Не редки случаи хронизации болезни.
К диффузной форме стрептодермии могут присоединиться симптомы интоксикации. Они проявляются субфебрильной температурой (до 38,1°С), общим недомоганием, тошнотой и головными болями. При этом отмечается увеличение регионарных лимфатических узлов.
При любой стрептококковой инфекции существует риск распространения возбудителя по всему организму, в том числе и во внутренние органы. Это приводит к формированию серьезных патологических процессов, поэтому не стоит заниматься самолечением. При выявлении первых признаков нужно обратиться к дерматологу, пройти полное обследование и получить адекватную терапию.
Как и когда можно есть смородину при панкреатите?
Как ставится диагноз стрептодермия
Очень важно отличить стрептодермию от прочих кожных болезней (стафилококковая пиодермия, крапивница, дерматит, экзема). Именно из-за этого, кроме сбора анамнеза и визуального осмотра, специалист назначает лабораторные исследования, позволяющие определить тип возбудителя:
- Бактериологический посев.
- Изучение соскоба через микроскоп.
Если болезнь имеет хронический характер, то рекомендуется дополнительно обследовать органы желудочно-кишечного тракта. Для того чтобы выявить сопутствующие патологии, специалист может назначить:
- Анализ крови на гормоны щитовидной железы и сахар.
- Копрограмму.
- Ультразвуковое исследование.
Исходя из результатов лабораторных исследований, специалист ставит точный диагноз и подбирает терапию.
Рекомендуем также изучить для ознакомления:
Первая помощь после солнечных ожогов кожи и чем лечить солнечный ожог?
8751
Пути заражения
Здоровая кожа ребёнка и взрослого является прочным барьером для проникновения вредных микроорганизмов. Защитные функции дермы способны снижаться при определённых условиях, некоторые из них — загрязнение кожи, неправильное кровообращение, воздействие высокой или низкой температуры. Всевозможные травмы кожного покрова также создают среду для быстрого проникновения микроорганизмов. Так как у ребёнка кожа нежнее, она более подвержена травмам и заражению инфекцией. Ссадины, потёртости, укусы и расчесы нарушают целостность дермы. Стрептодермия на лице часто возникает при обветривании, мацерации кожи.
Заразиться стрептодермией можно двумя способами — при контакте с инфицированным и через предметы общего пользования. Подобные инфекции распространены в детских садах, где дети постоянно контактируют друг с другом, пользуются одними игрушками. Взрослый чаще всего заражается стрептодермией от больного ребёнка или от инфицированных предметов, которыми пользовались заражённые дети.
Диагностика
Опытный дерматолог зачастую визуально дифференцирует стрептодермию, «на глаз» отличая ее от ветряной оспы и других болезней, связанных с кожными высыпаниями. Для достоверной постановки диагноза (выявление инфекционного агента стрептококка) проводится микроскопическое исследование соскоба. При этом перед анализом не рекомендуется использовать антибактериальные мази.
Виды, формы, стадии стрептококковой пиодермии
Названия «стрептодермия» и «стрептококковая пиодермия» обозначают одно и то же заболевание.
Если говорить точнее, то стрептодермия является одной из разновидностей пиодермии – большой группы дерматологических гнойных болезней. Подробнее о том, что такое пиодермия и как ее лечить читайте тут.
Классификация заболевания основана на разных признаках и проявлениях. Учитывая глубину поражения кожных покровов, болезнь разделяют на:
- Поверхностную (импетиго) – когда кожа поражается не глубоко, на уровне эпидермиса. Читайте здесь о способах лечения импетиго.
- Глубокую (эктима) – поражение проникает в ростковый слой дермы и даже глубже.
В зависимости от того, насколько распространены высыпания, стрептодермию делят на:
- очаговую или локальную (с единичными образованиями);
- диффузную – когда диагностируют обширные поражения кожных покровов.
Учитывая, как протекает инфекция, ее разделяют на острую и хроническую. Анализируя характер поражений, стрептодермию классифицируют как язвенную (мокнущую) или сухую.
В зависимости от характера высыпаний, стрептодермию делят на такие виды:
- Стрептококковое (контагиозное) импетиго, которое еще называют простой стрептодермией. Этот вид инфекции встречается чаще других. Высыпания чаще единичные, локализованы на лице, стопах, кистях, иногда на туловище и в волосистой части головы. У детей нередко встречается стрептодермия в носу, на губах. Быстро вылечить стрептококковое импетиго можно, если развитие болезни замечено на ранней стадии. Отсутствие лечения и необходимой гигиены осложняют и продлевают течение недуга.
- Буллезное импетиго, также известное как пузырчатая стрептодермия. Эта разновидность заболевания более тяжелая. Самые частые области поражения – голени, стопы, кисти рук. Там образуются буллы (крупные пузыри), наполненные жидким гнойно-серозным содержимым. На месте лопнувших булл появляются открытые эрозии. Буллезное импетиго всегда сопровождается высокой температурой, воспалением лимфоузлов, общим недомоганием.
- Щелевидное импетиго, которое также называется стрептококковой заедой. Место локализации – в уголках рта, намного реже – в складках крыльев носа или в углах глаз. Заеды при адекватном лечении проходят достаточно быстро, но могут появляться рецидивы. Главные причины – авитаминоз, кариес, отсутствие или недостаток личной гигиены.
- Стрептококковая опрелость, другое название которой интертригинозная стрептодермия. Поражение локализуется в кожных складках за ушами, в паховой области, на половых органах, подмышками у младенцев, а у полных людей также на животе и под молочными железами. Особенность этого вида стрептодермии в том, что на фоне обычных опрелостей возникает бактериальное поражение. Лопнувшие пузырьки образуют сплошную мокнущую область. Болезнь протекает с высокой температурой.
- Турниоль называют также стрептодермией или импетиго ногтевых валиков. Кожа вокруг ногтей на пальцах рук воспаляется, отекает, покрывается фликтенами, которые затем превращаются в эрозии. Патология возникает в результате попадания возбудителя на пораженные участки кожи — туда, где имеются ссадины, ранки, заусеницы.
- Стрептококковая вульгарная эктима является тяжелой формой стрептодермии, при которой поражаются глубокие подкожные слои. Для эктимы характерны язвы и эрозии, которые долго не заживают. Затем на этих участках образуются шрамы. Локализуются образования на попе ребенка, на ногах, реже – на коже рук и тела. Течение болезни носит тяжелый затяжной характер.
- Эритемато-сквамозная (сухая) стрептодермия. Поражению подвергается кожа лица – образования в виде шелушащихся пятен появляются на щеках, на подбородке, при этом не бывает мокнущих пузырьков.
- Простой лишай считается сухой абортивной формой заболевания. Намного чаще встречается у детей. Выражается в образовании на лице, иногда на теле и на конечностях шелушащихся пятен. Эти участки под воздействием солнечных лучей подвергаются депигментации.
- Папуло–эрозивная стрептодермия известна также как пеленочный дерматит. Болеют ею малыши грудного возраста, в том числе новорожденные. Раздражение под влиянием испражнений благоприятствует проникновению стрептококка и его размножению. Болезнь поражает ягодицы, бедра, область промежности.
Диагностика
В типичных случаях диагностика несахарного диабета не представляет трудностей и основывается на:
- выраженной жажде
- объеме суточной мочи больше 3 л в сутки
- гиперосмоляльности плазмы (больше 290 мосм/кг, зависит от потребления жидкости)
- повышенного содержания натрия
- гипоосмоляльности мочи (100–200 мосм/кг)
- низкой относительной плотности мочи (<1010)
Для выяснения причины заболевания тщательно анализируются результаты рентгенологического, офтальмологического и психоневрологического обследований. Необходимо проводить магнито-резонансную томографию головного мозга.