О чем говорят постоянные отеки под глазами?
Отеки под глазами — довольно частая проблема, с которой
приходится сталкиваться. Обнаружив неприглядные припухлости, люди не торопятся
обращаться к врачу. Тем не менее, отеки нижних век — довольно серьезный
симптом, свидетельствующий о неполадках в организме. С чем это связано?
Переутомление.
Это одна из наиболее частых причин отеков под глазами. Для нормальной работы
организму нужен отдых, потребность в нем выражается появлением усталости. В
случае накопления усталости, наступает переутомление — состояние, граничащее с
болезнью. Врачи называют это состояние «синдром хронической усталости», и одно
из его проявлений — именно отечность лица, в сопровождении слабости, сонливости,
раздражительности, нервозности, апатии и даже депрессии.
Перенапряжение
глазных мышц. Чаще всего этот симптом встречается у людей, чья деятельность
требует длительного и пристального внимания к мелким предметам, а также у тех,
кто много времени проводит за компьютером. Напряжение глазных мышц приводит к
спазму и нарушению оттока лимфы — отсюда длительные отеки под глазами.
Курение и
злоупотребление алкоголем. Мешки под глазами — непременный атрибут завсегдатая
вечеринок. Появление отеков в этом случае связано с накопленной усталостью и
нарушением работы почек, печени и сердечнососудистой системы, к которым ведет
отравление организма никотином и продуктами расщепления спирта, хроническое недосыпание.
Злоупотребление
соленой и острой пищей. Обычно сопровождается нарушением питьевого режима,
затруднением работы почек и накоплением жидкости в организме. По сути, любой
продукт, вызывающий появление жажды, может провоцировать отеки под глазами; они
становятся постоянными, если этот продукт входит в категорию любимых и постоянно
присутствует на столе.
Предменструальные
отеки у женщин. В этом случае они являются одним из проявлений предменструального синдрома и могут возникать даже за 2 недели до очередной
менструации. Обычно наряду с отеками нижних век и лица наблюдается нагрубание и
боль в молочных железах, повышение артериального давления, раздражительность,
плаксивость, слабость и прочие симптомы гормональных нарушений.
Ангионевротический
отек — наследственное заболевание, характеризующееся возникновением отеков
в любой части тела, в том числе и под глазами. Отеки провоцируют физическая
нагрузка, механическое давление, удаление зубов, травмы, не сопровождаются
покраснением кожи и зудом, проходят в течение 2-3-х суток.
Прием лекарственных
препаратов. Механизм образования медикаментозных отеков — задержка жидкости
в организме, влияние препаратов на гормональный фон. Отеки под глазами бывают у
больных, вынужденных длительное время принимать нестероидные
противовоспалительные средства, минералокортикоиды, глюкокортикоиды, половые гормоны.
Медикаментозные отеки мягкие, ярче выражены по утрам.
Ложные отеки при
микседеме и системной склеродермии. Обычно они захватывают не только лицо,
но и кисти рук. Прием мочегонных препаратов не избавляет от постоянных отеков
под глазами — требуется специальное лечение.
Острые и хронические
заболевания. Болезни почек, сердечнососудистой системы, печени, различные
инфекции, синуситы, конъюнктивиты — эти заболевания могут стать причиной
постоянных отеков под глазами, сопровождающих больного до тех пор, пока
заболевание не будет полностью излечено.
Независимо от причины появления отеков под глазами, если они
стали постоянными и возникают регулярно, следует обратиться к врачу. Отеки под
глазами — это не просто косметический недостаток, это свидетельство сбоя в
работе организма.
Лечение
Лечение системной склеродермии представляет собой пожизненный процесс, и выбирается схема всегда индивидуально
Специалистами принимается во внимание течение заболевания, характер патологии, форма, степень поражения
Крайне важно пациентам соблюдать все рекомендации врача и регулярно проходить обследования. Основной задачей назначенной терапии выделяют:
Основной задачей назначенной терапии выделяют:
- Профилактика сосудистых осложнений.
- Подавление прогрессирование поражения внутренних органов и фиброза кожи.
- Снижение активности и подавление прогрессирования заболевания.
- Профилактика и лечения синдрома Рейно.
- Уменьшение отечности и уплотнения кожи.
- Профилактика висцеральных проявлений болезни.
Для терапии синдрома Рейно рекомендуется носить теплую одежду, исключить стрессовые ситуации или воздействия холода на кожу, отказаться от вредных привычек и употребления кофе. Провоцирующие заболевание факторы снижают эффективность лечения, и приводит к медленному, но прогрессированию патологии. Одним из факторов риска является ультрафиолетовое излучение, провоцирующее обострение болезни. В период солнечной активности следует отказаться от посещения открытых площадок без специальных средств для защиты кожи.
Медикаментозное лечение
Прием лекарственных средств направлен на стабилизацию функционального состояния и достижение стадии ремиссии, подавлении активности процесса
Также важно восстановление функции внутренних органов, или предотвращение их поражение, если выявлено заболевание на ранних стадиях. Для этого назначаются следующие виды препаратов:
Нестероидные противовоспалительные средства («Ибупрофен», «Пироксикам», «Индометацин»). Они направлены на подавление воспалительного процесса в мягких тканях, обезболивают и улучшают самочувствие пациента. Сосудистые средства («Форидон», «Нифедипин», «Коринфар»). Эти препараты блокируют кальциевые канальца, поэтому широко назначаются на начальной стадии заболевания. Но отличаются они эффективностью и по мере прогрессирования патологии. Противовоспалительные средства («Купренил»). Подавляют воспалительный процесс в тканях, обладают выраженным противофиброзным эффектом. Назначаются при стремительном течении патологии
Назначаются с осторожностью, так как некоторые виды препаратов способны оказывать нежелательное воздействие на почки, кишечник. Иммуносупрессоры («Циклофосфан», «Азатиоприн», «Метотрексат»)
Они эффективны при поражении мышц и суставов, подавляют воспалительный процесс на ранней стадии болезни, замедляют ее течение. Глюкокортикостероиды («Преднизолон», «Дексаметазон», «Метипред»). Назначаются они на поздних стадиях, при остром течении болезни. Но обязательно требуют постоянного контроля состояния почек, так как могут оказывать на них негативное воздействие. Ферментные средства («Ронидаза», «Лидаза»). Назначаются при хроническом течении болезни в виде инъекций. Особенность их заключается в уменьшении вязкости гиалуроновой кислоты.
Новой методикой считается применение генно-инженерных биопрепаратов, но эффективность их сегодня не доказана и находится только на стадии изучения. Это новое направление терапии системной склеродермии. К таким препаратам носится «Инфликсикамб» и «Этарнецепт», но врачами они назначаются только в рамках экспериментального лечения.
Изменение рациона питания является важной частью лечения
Коррекция питания
Пациенты обязательно должны пересмотреть свое питание не только на период приема препаратов, но и на остаток жизни
Важно составить меню таким образом, чтобы между приемами пищи были короткие интервалы, при этом порции были небольшими. Из рациона полностью устраняются продукты с большим содержанием белка
В первую очередь это касается таких продуктов, как:
- Кисломолочные изделия.
- Морепродукты.
- Молоко, кефир, ряженка.
- Острый сыр.
- Мясо и рыба.
- Изделия, насыщенные кальцием.
Наличие сопутствующих патологий, таких как почечная недостаточность, обязывают сделать прием пищи строго дозированным, с соблюдением строгой диеты. Пациентам при системной склеродермии рекомендуются продукты, богатые растительными маслами, полиненасыщенными кислотами, так как они способствуют подавлению воспалительного процесса в организме. Ограниченно употребляются углеводы.
Запись
Симптомы при гемиатрофии лица
Это достаточно редко встречающийся тип очаговой склеродермии, который проявляется атрофическими поражениями только определенной половины лица. Этот очаг может находиться справа или слева. Дистрофическому изменению подвергаются ткани кожи и жировой клетчатки. Что касается мышечных волокон и костей лицевого скелета, то они вовлекаются в патологические процессы намного реже или в гораздо меньшей мере.
Гемиатрофию лица чаще всего наблюдают у женщин, а начало заболевания, как правило, приходится на возраст от трех до семнадцати лет. Своей активности этот патологический процесс может достигать к двадцати годам и чаще всего продолжается до сорокалетнего возраста. В начале на лице возникают очаги изменений синюшного оттенка. Затем постепенно они начинают уплотняться и с ходом времени подвергаются атрофическому изменению, представляющему собой косметический дефект. Кожа на пораженном участке лица становится морщинистой, а кроме того, пигментированной и истонченной.
На пораженном участке лица обычно полностью отсутствуют волоски, а лежащая под кожей ткань поддается грубым изменениям и деформации. В результате лицо приобретает асимметричность. Кости лицевого скелета, в свою очередь, тоже вовлекаются в этот патологический процесс, в особенности в том случае, если начало заболевания пришлось на раннее детство.
Причины, вызывающие патологию
Точная причина болезни до сих пор остаётся неизвестной. Имеется несколько теорий относительно факторов, которые могут провоцировать развитие заболевания.
Факторы, вызывающие болезнь:
- генетика;
- инфекции;
- воспаление;
- медикаменты;
- воздействие внешней среды.
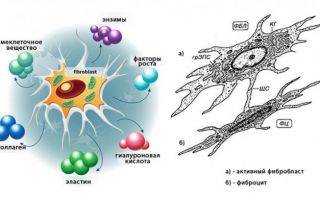
Доказана генетическая предрасположенность к патологии, это подтверждается большим процентом заболевших среди родственников больного. В ходе научных исследований было выяснено, что развитие болезни связано с поломкой гена, который отвечает за производство специальных белков. Эти белки находятся на поверхности некоторых клеток и нужны для того, чтобы иммунная система могла отличить собственные биоструктуры от чужеродных агентов. Поломки в структуре гена и специфических белков приводят к возникновению различных иммунных реакций, способных привести к активации фибробластов (клеток, продуцирующих соединительную ткань).
Мутации генов бывают врождёнными или приобретёнными. Они могут происходить под воздействием:
- радиации;
- солнечного излучения;
- критически низких или высоких температур;
- ядовитых веществ (пестициды, нитраты);
- химических соединений;
- вирусов.
Сама по себе склеродерма не является наследственной патологией, но у ближайших родственников больного шанс заболеть намного выше.
Воспаление также может стать провокатором начала болезни. Воспалительная реакция запускает выработку биологически активных веществ, которые активируют фибробласты, в результате чего развивается системная форма болезни.
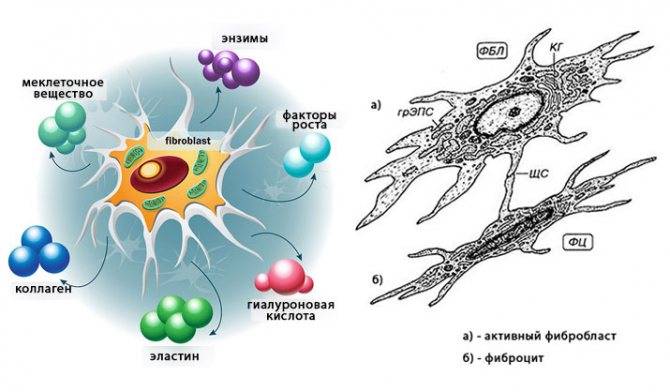
Фибробласты — клетки соединительной ткани, активация которых приводит к разрастанию фибриновых воолокон и склерозу
Инфекция способна провоцировать начало склеротического процесса посредством запуска аутоиммунных реакций. Исследования подтвердили способность вируса цитомегалии продуцировать структуры, похожие на белки инфицированного человека, из-за чего иммунные клетки атакуют и чужеродных агентов, и свои же ткани. Многие учёные утверждают, что пусковым механизмом склеродермы могут послужить грипп, ангина, воспаление лёгких, детские инфекции.
Вредные факторы среды, окружающей человека, — ещё одна из возможных причин активации процесса склерозирования. К таким факторам относятся:
- некоторые химикаты: соли тяжёлых металлов;
- растворители;
- ртутные соединения;
- бензол;
- толуол;
- силикон;
- формальдегид;
вредные пищевые добавки.
Влияние этих вредных веществ может инициировать как ограниченную, так и системную склеродерму.
Склеротический процесс могут вызвать некоторые медикаменты. Лекарственные средства, способные спровоцировать локальную склеродермию: Гепарин, Фитоменадион, Пентазоцин. Системную форму заболевания провоцируют: Карбидопа, амфетамин, кокаин, Дилтиазем, Блеомицин, Триптофан.
Новые разработки в лечении склеродермии
Учёные-медики давно изучают природу склеродермии: что это такое и как лечить эту сложную и тяжелую болезнь. Ведь традиционные способы терапии не приводят к полной ликвидации недуга. Ведутся поиски новых методов лечения, разрабатываются препараты, способные более эффективно влиять на патологию.
Создано новое генно-инженерное лекарство «Тоцилизумаб» («Актемра»). Этот препарат представляет собой антитело к рецепторам интерлейкина-6. Именно этот противовоспалительный цитокин и является провоцирующим фактором возникновения склеродермии и ревматоидного артрита. Клинические исследования показали эффективность препарата.
Предложен новый комплексный метод терапии ферментом «Лидаза» в сочетании с витаминными средствами «Пантогамом», «Декспантенолом» и «Пикамилоном». Этот способ эффективен при очаговой форме болезни. Биологически активные вещества помогают улучшить обмен веществ в пораженных тканях.
В настоящее время проводятся исследования лекарств, которые могли бы блокировать сигнальный путь развития склеродермии. Исследуются молекулы-ингибиторы, способные воздействовать на патогенез болезни. Это могло бы помочь предотвратить фиброз — разрастание соединительной ткани. Новое в лечении склеродермии связано также с использованием стволовых клеток. Они способны замещать собой пораженные болезнью клетки. Это приводит к уменьшению фиброза и образованию новых кровеносных сосудов взамен тех, что были повреждены патологией.
Реабилитационные мероприятия
Физиотерапевтическое лечение: кислородно-жемчужные, радоновые, сероводородные ванны, ионофорез с «Лидазой» и «Ронидазой», парафиновые аппликации, душ-массаж. Реабилитационные мероприятия позволяют продлить срок жизни пациента.
Санаторно-курортное лечение проводят с учетом течения, стадии и активности заболевания. Больным с подострой стадией и умеренной активностью заболевания, наряду с щадящим санаторным режимом, назначают через 1-2 дня с последующим днем перерыва, температура воды 36-37 °С, продолжительность ванны — 8-12 мин, всего на курс до 10 процедур.
При хроническом течении болезни и низкой активности процесса ванны можно принимать 2 дня подряд, на курс лечения — до 8-10 процедур. Грязевые аппликации назначают больным по обычной методике при низкой активности процесса, с хроническим течением заболевания при уплотнении кожи, наличии небольших язв, при нарушениях подвижности суставов. Обычно сочетают минеральные ванны и грязевые аппликации.
Широко используют прогулки на свежем воздухе. Проявление признаков обострения заболевания (ухудшение общего состояния, повышение температуры тела, усиление ощущения натяжения кожи, обострение суставного синдрома, ухудшение лабораторных показателей) или осложнений являются показанием для отмены курортного лечения, прежде всего грязелечения. В этом случае усиливают противовоспалительную (медикаментозную и гормональную) терапию. Если в течение короткого времени вышеизложенные нарушения ослабевают, лечение грязями продолжают.
Склеродермия – симптомы
Клиническая картина болезни объединяет комплекс разных признаков, которые зависят от вида патологии. Выделяют две основные формы склеродермии:
- Очаговая (локализованная) – заболевание поражает отдельные органы и почти не распространяется, его проще лечить.
- Системная (генерализованная) – процесс, затрагивающий любые структуры, содержащие коллаген.
Очаговая склеродермия – симптомы
Этот вариант патологии чаще диагностируется у детей, редко встречается после 35-40 лет. Локализованная склеродермия делится на 2 типа, оба можно не лечить:
- Бляшечная или морфея. Рассматриваемая форма недуга проявляется как овальные утолщения на коже. Бляшки крупные и плотные, в центре белые, а по краям имеют пурпурную окраску. Визуально легко опознать, что это склеродермия, фото ниже наглядно отражает специфические симптомы. Заболевание иногда проходит самостоятельно, в течение 3-5 лет, на фоне нормализации функций иммунитета. В редких случаях на месте бляшек остаются пигментированные пятна.
- Линейная склеродермия. Представленная вариация болезни характерна для маленьких детей. На коже формируются ленточные участки с утолщенным эпидермисом, преимущественно на конечностях и лбу. Особенностью линейной формы считается одностороннее поражение тела.
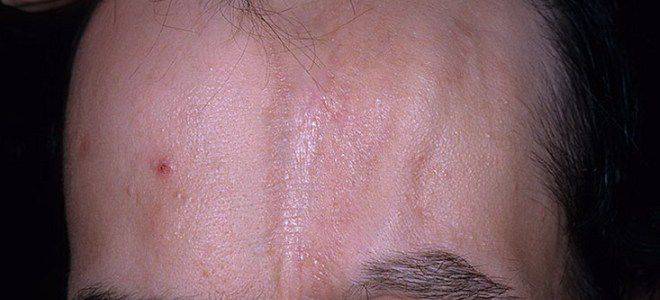
Системная склеродермия – симптомы
Генерализованный тип патологии еще называется прогрессирующим склерозом тканей и сосудов. Это самая опасная склеродермия, признаки заболевания охватывают почти весь организм, их тяжело лечить. В соответствии с пораженными участками выделяют такие формы болезни:
- Пресклеродермия. Визуальных симптомов нет, присутствует исключительно синдром Рейно – сосудистые спазмы, сопровождающиеся ощущением холода в кончиках пальцев рук, их болью и онемением.
- Лимитированная склеродермия. Это преимущественное поражение кожных покровов. При таком виде патологии внутренние органы подвергаются изменениям очень медленно и спустя десятки лет.
- Диффузная склеродермия. Стремительно прогрессирующая форма. В течение первого года с начала заболевания параллельно повреждаются кровеносные сосуды, кожа, опорно-двигательный аппарат и внутренние органы. Лечить затруднительно.
- Перекрестная склеродермия. Сочетание предыдущего типа болезни с полимиозитом, васкулитами, ревматизмом, дерматомиозитом и другими системными патологиями.
- Склеродермия без склеродермы. Возникают только внутренние и сосудистые симптомы, кожных проявлений нет.
Классические признаки патологии:
- синдром Рейно;
- артралгии;
- теносиновиты;
- деформации ногтевых фаланг;
- миопатии;
- полимиозиты;
- изжога;
- рвоты;
- язвы и стриктуры пищевода;
- метеоризм;
- диарея или запоры;
- рефлюксный эзофагит;
- дисфагия;
- кишечная непроходимость;
- кашель;
- пневмофиброз;
- экспираторная одышка;
- перикардит;
- аритмия;
- тромбоцитопения;
- эндокардит;
- сердечная недостаточность;
- полиневропатии;
- аутоиммунный тиреоидит;
- билиарный цирроз печни;
- синдром Шегрена;
- латентные нефропатии;
- кожные симптомы (представлены на фото ниже).
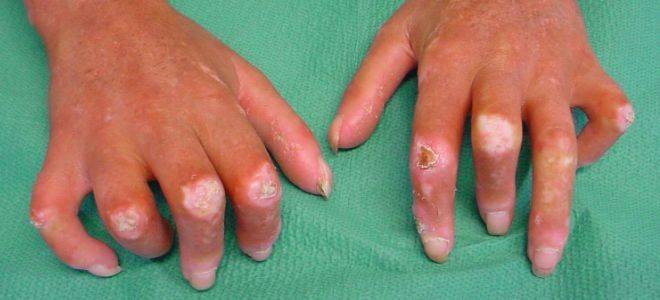
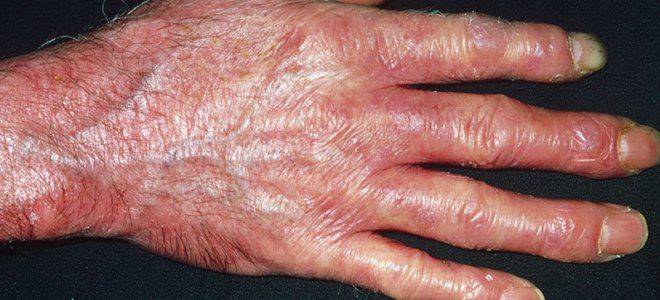
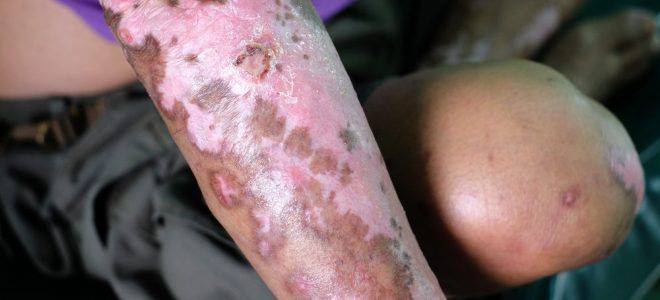
Стадии склеродермии
Есть 2 варианта классификации болезни в зависимости от тяжести ее клинической картины. Первый помогает определить само явление «склеродермия», что это такое и как лечить. В соответствии с патогенезом патологии выделяют следующие формы:
- Начальная – суставные и вазоспастические симптомы. На данной стадии терапия считается максимально эффективной.
- Генерализованная – распространение негативных изменений и воспалений на внутренние органы, опорно-двигательный аппарат и кожу. Лечение менее действенно.
- Терминальная – тяжелые и необратимые поражения. Худшая степень в плане терапии и прогнозов.
Второй вариант предполагает уточненное описание симптомов, которые провоцирует склеродермия, признаки могут быть выражены:
- Минимально – иногда возникает только синдром Рейно, но и его удается купировать благодаря лечению.
- Умеренно – клиническая картина терпима, облегчается с помощью правильно подобранной терапии.
- Максимально – симптоматика явная и яркая, некоторые признаки невозможно устранить с помощью лечения.
Вопросы пользователей (20)
-
Екатерина
2018-04-15 09:44:36Добрый день. У меня линейная склеродермия
на голове с 7 лет. Сейчас мне 34 и ничего не изменилось. Все как было в 7 лет. Скажите стоит ли пробовать какое либо лечение или уже поздно или может ли она… -
А.
2017-05-30 19:40:09У моей девочки обнаружили на ноге линейную склеродермию.Можно ли выличить ребенка от этой болезни и каким методом лечения? -
наталья
2017-04-05 21:58:01добрый день. У моей дочери в возрасте 5 лет мы обнаружили изменение кожи в виде белой полосы от кисти до плеча. Обратились к дерматологу, сделали дерматоскопию и нам поставили диагноз: линейный… -
Светлана
2017-04-02 02:52:34Здравствуйте, моему ребенку 14 лет,нам неделю назад поставили диагноз морфея околоротовой области. Назначили ряд анализов общий крови,общий мочи, печеночные пробы, глюкоза крови, системные… -
Елена
2017-01-01 19:45:42Мне поставили диагноз «очаговая склеродермия»одно пятно на спине,прошла курс лечения: Амоксиклав 10 дней,электрофорез с лидазой 30 дней,мазь контрактубекс,улучшения не вижу,помогите пожалуйста. -
Инесса
2016-11-29 23:27:08Добрый вечер, можно ли к Вам попасть на прием в Магнитогорске с ребенком 5 лет, проживаем не в городе, предварительно поставили диагноз «Линейная склеродермия», мы бы хотели попасть на прием и по… -
Сергей
2016-11-10 02:04:17Здравствуйте! Моей дочери 33 года, 2 года назад она заметила небольшую полоску на лбу, которая в настоящее время превратилась в рубец наполовину высоты лба. Неделю назад обратилась к врачу… -
Виктория
2016-10-30 14:38:55На шее было мал.розовое пятнышко,затем блестящий шрам ,через полгода полосатое коричневое пятно,зудит постоянно,сбился ритм,болят почки плохие анализы и белок и эретроциты,появился кашель,оч болят… -
Юля
2016-10-04 01:48:01Здравствуйте!с 7лет я болею линейной склеродермией. Маленькое пятнышко появилось на левом предплечье после прививки. Конкретно на месте укола.в дальнейшем пятно очень быстро разрослось по предплечью… -
барно
2016-09-14 12:59:08мне 19 лет мне поставили диагноз склероатрофический лихинг что это значит и изличимоли это заболевание -
Эля
2016-09-04 13:30:11здраствуйте! мне 21 лет у меня на лице справа появилась атрафия мыщц 5 год назад.Врачей точную диагноз не поставили,цвет кожы нормально не болить,сразу можно заметить атрафия лица,
это не… -
Светлана
2016-08-23 20:44:19можно ли про линейной склеродермии ставить вакцины и пробы? -
Оксана
2016-08-17 21:51:20Добрый день,мне поставили диагноз около 2 лет назад Линейная склеродермия ( удар саблей). 2 Очага находятся на голове параллельно друг другу где темячко. Прошла 2 курса лечения, после 2… -
Светлана
2016-08-04 15:26:42должен ли стоять медотвод от вакцинации.при линейной склеродермии? -
Анна
2016-07-27 06:51:28Здравствуйте. У сына в 3 года образовался продольной рубец на шее (сбоку). Полное обследование не проводили, но на диагностическом врачи подтвердили линейную склеродермию и предложили… -
Татьяна
2016-06-27 20:47:42Здравствуйте, мне 46лет.Примерно три месяца назад обнаружила у себя под левой грудью потемнение кожи похожее на потницу .почему-то так мне показалось. Под другой грудью было чисто. Но потом и там… -
Анастасия
2016-06-13 14:48:43Добрый день,с 12 лет смирилась с линейной склеродермией,а точнее с ударом саблей на лбу,мне уже 23 года,и я реально задумалась о своей красоте и привлекательности,такое положение дел сильно повлияло… -
Татьяна
2016-06-09 18:06:23Добрый день,моей сестре 16 лет ей поставили диагноз линейная склеродермия !Раньше наблюдалась у детского врача невропатолога ,каждый год мерили внутричерепное давление и ничего она нам не говорила… -
Ольга
2016-05-26 18:33:21Добрый день, у моего зятя линейная склеродермия, на лбу шрам как от удара саблей. Ему 26 лет серьезно занимается спортом, он боксер мастер спорта международного класса, по его словам этот шрам у… -
Айана
2015-12-11 11:31:43Добрый день!
Моему сыну (2007 г/р) два года назад поставили диагноз линейная склеродермия. Рубец на лбу. До этого, долго не могли выяснить, что у нас. Лечат теперь лидазой, актовегином, принимаем…
Обзорная урография
Обзорная урография — всегда первая ступень обследования пациента с подозрением на почечную дисфункцию. Метод прост и быстр в исполнении, поскольку не требует применения контрастного вещества. В результате врач для оценки состояния пациента получает обычное черно-белое рентгеновское изображение. На нем отчетливо видны органы брюшной полости и забрюшинного пространства, позвоночник, кости таза и мягкие ткани. Таким образом, метод позволяет определить расположение почек, мочеточников, мочевого пузыря, а также выявить крупные конкременты или опухоли, а также паразитарные инвазии или инородные тела.
Основной недостаток обзорной урографии почек — метод не позволяет визуализировать проходимость мочеточников и функционирование почечных лоханок.
Кроме того, изображение зачастую бывает размытым из-за повышенной пневматизации кишечника и наслоение проекции иных органов.
Как правило, обзорная урография назначается пациентам с травмами поясничной области, почечной коликой, при отеке почек (гидронефрозе) и всегда в качестве ориентировочного обследования перед проведением внутривенной урографии почек.
Лечение
Полная остановка продукции коллагеновых волокон при помощи медикаментозных средств на настоящий момент невозможна, но лекарственные препараты способны приостановить прогрессирование заболевания.
Умеренно распространившаяся склеродермия способна проходить самостоятельно со временем.
Медикаментозное лечение подбирается индивидуально с учетом характеристик заболевания. Применяются:
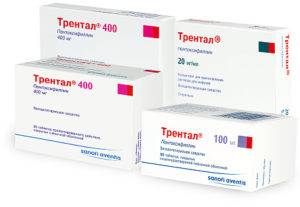
- Лекарства, способствующие расширению сосудов (Трентал, Компламин). Улучшают кровообращение.
- Пенициллиновые антибиотики (Ампициллин, Пенициллин). При непереносимости этого вида антибиотиков применяется фузидовая кислота.
- Антигистаминные медикаменты (Мебгидролин, Перитол).
- Антагонисты кальция (магний, Коринфар). Их действие позволяет частично блокировать деятельность фибробластов, продуцирующих коллагеновые волокна.
- Препараты для предотвращения атрофии (Актовегин, Радевит).
- Ферментная терапия (Лидаза, Химотрипсин). Улучшает состояние ткани.
- Глюкокортикостероиды (Алклометазон). Подавляют аутоиммунный процесс.
- Антифиброзные медикаменты (Солюсульфон).
Клинические рекомендации по лечению больных склеродермией.
Также показано физиотерапевтическое лечение:
- электрофорез;
- лазерная терапия;
- иглоукалывание;
- углекислые ванны;
- сонофорез;
- магнитная терапия;
- сероводородные ванны.
Системная склеродермия требует длительного лечения, и полностью вылечиться затруднительно, поэтому лечение необходимо проходить регулярно для замедления патологического процесса.
Очаговую склеродермию лечат не менее шести месяцев, и полное излечение также возможно не во всех случаях.
Также может быть показано проведение комплексов лечебной физкультуры, чтобы костно-мышечная система ребенка сохраняла подвижность.
Если патологический процесс привел к серьезному нарушению работы внутренних органов, показаны оперативные вмешательства. Возможно проведение пересадки некоторых органов.
Рекомендации:
детей со склеродермией необходимо беречь от воздействия прямых солнечных лучей;
следует избегать переохлаждений;
подросткам, которые курят, важно избавиться от этой привычки;
из питания следует исключить продукты, которые повышают газообразование и провоцируют изжогу.
Также важно снизить уровень стресса. Советы по лечению подросткового акне вы найдете у нас
Советы по лечению подросткового акне вы найдете у нас.