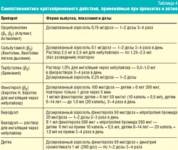
Профилактика
Клинические симптомы рецидивирующей формы
Причины и провоцирующие факторы развития обструктивного бронхита
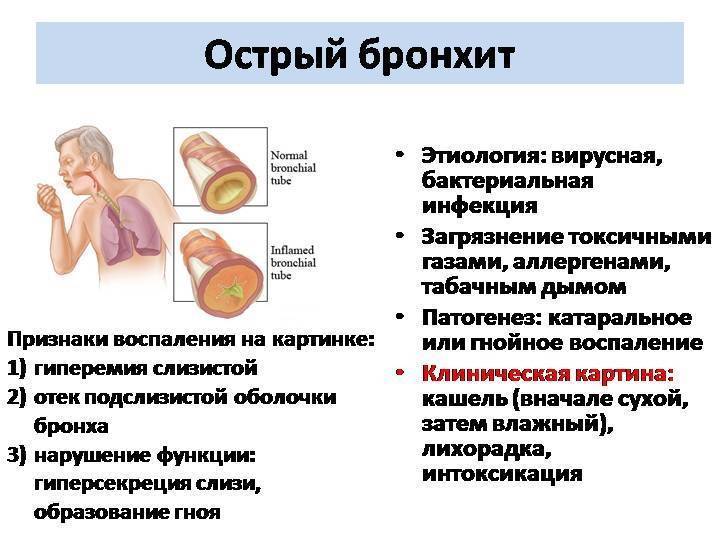
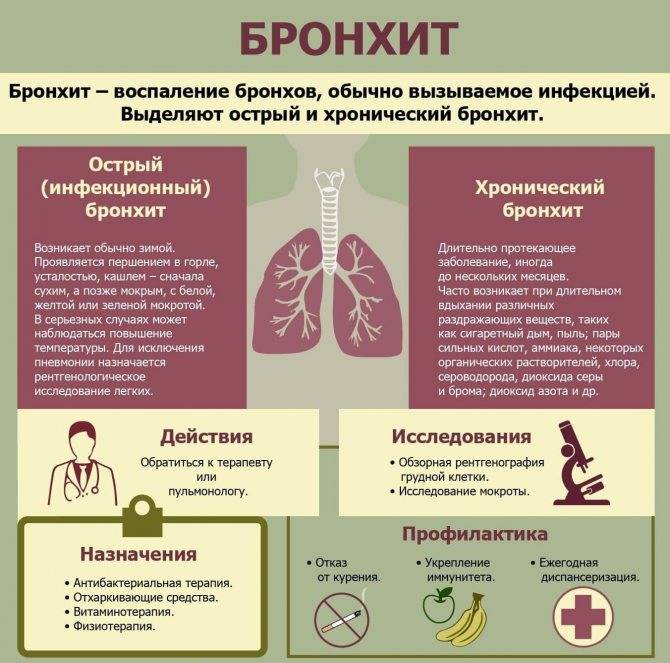
Острый обструктивный бронхит – это распространенный, в большинстве случаев двухсторонний воспалительный процесс в бронхах, который сопровождается значительным уменьшением их просвета в связи с развитием отека, повышения секреции мокроты и спазма бронхов.
Основными причинами развития и прогрессирования этого заболевания в детском возрасте являются инфекционные агенты:
-
вирусы (парагрипп, рино-синцитиальная инфекция, аденовирусы) и другие респираторные вирусы;
-
бактерии (стафилококк, стрептококк, пневмококк, клебсиелла, протей, гемофильная палочка (Афанасьева-Пфейфера);
-
вирусно-бактериальные ассоциации;
-
дрожжеподобные грибы;
-
простейшие (хламидии, микоплазма).
Обструкция дыхательных путей — Пульмонология (болезни органов дыхания) — Информационный портал «Мои симптомы»
Категория: Пульмонология (болезни органов дыхания) Просмотров: 4 000
- Обструкция – это перекрытие дыхательного просвета и прекращение поступления воздуха в дыхательные пути.
- Обструкция дыхательных путей: симптомы заболевания
- Такое состояние может представлять опасность жизни пациента, в результате чего также может произойти заражение легких и развитие в них инфекции из-за застоя бронхиального секрета.
- Причинами могут быть:
- повреждение дыхательных путей (химическое и механическое);
- попадание в дыхательные пути инородных тел;
- развитие воспаления и отека при различных заболеваниях;
закупорка дыхательного прохода выделениями, появляющимися при заболеваниях дыхательных путей (мокрота, гной и т.д.).
- В случае полной обструкции дыхательных путей развивается острая дыхательная недостаточность, потеря сознания и быстрая гибель.
- В случае частичной обструкции она проявляет себя следующими симптомами:
- закупорка трахеи вызывает стридорозное двухфазное дыхание со свистящими хрипами;
- слабая проходимость главного бронха сопровождается односторонними свистящими хрипами;
- обструкцию долевого либо сегментного бронхов диагностируют асимметричным дыханием, и свистящие хрипы локальной расположенности.
Различают обструкцию верхних и нижних дыхательных путей. Об обструкции верхних дыхательных путей говорят при ее локализации выше гортани, нижних – соответственно, ниже.
- Причиной данного состояния могут послужить, как врожденные, так и приобретенные заболевания, травмы, наружные повреждения или сдавливания.
- В результате врожденных заболеваний происходит сужение дыхательного просвета при:
- подсвязочном стенозе;
- ларингоцеле;
- мембране;
- ларинготрахеоэзофагеальной мембране;
- кисте;
- ларингомаляции;
- трахеомаляции;
- трахеопищевдном свище;
- черепно-лицевой аномалии;
- гипокальциемии.
Обструкция в результате приобретенных заболеваний может произойти при различных ангинах, бронхитах, грибковых инфекциях, дифтерии, трахеитах, заглоточном абсцессе и т. д.
- Механические повреждения и травмы, которые могут вызвать удушье:
- ожоги (термический, химический);
- сосудистое кольцо;
- посттрахеостомический стеноз;
- попадание инородных тел;
- лостинтубационый отек;
- системные нарушения;
- цистогигрома;
- неврологические повреждения;
- хронические обструкции верхних дыхательных путей;
- опухоли;
- гипертрофический тонзиллит, аденоиды.
- У некоторых пациентов в состоянии комы обструкция может произойти в результате перекрытия дыхательных путей запавшим языком.
Обструкция верхних дыхательных путей часто появляется у новорожденных, детей дошкольного возраста. Обструкция нижних дыхательных путей тоже часто встречается у малолетних детей-дошкольников. Это обусловлено анатомическими особенностями органов дыхания.
- Чаще всего состояние возникает в ночное время, при ее усилении уменьшается вентиляция легких.
- Симптомы:
- повышенная потливость;
- бледность или посинение кожи;
- повышение артериального давления;
- усиленная работа легких и дыхательного аппарата в целом;
- заторможенность движений;
- тахикардия;
- брадикардия;
- кашель;
- парадокс вдоха;
- судороги;
- вздутие легких;
- впадение в кому.
- Обструкция дыхательных путей: лечение
- Основной целью лечения данного состояния является скорейшее выздоровление дыхательной проходимости.
Если причиной обструкции является инородное тело, жидкость, слизь или рвотная масса, находящегося в сознании больного просят как следует прокашляться. При неэффективности в качестве неотложной помощи используют прием Геймлиха.
Пациента обхватывают руками, стоя за его спиной и прижимают ладони на уровне выше пупка на животе. Резко сжимают грудною клетку 4-5 раз, продолжая затем сжимать ее медленнее, пока не выйдет инородное тело.
В бессознательном состоянии пациента укладывают на спину, садятся на его бедра, кладут одну ладонь над его пупком, вторую – на первую, и совершают 4-5 энергичных толчкообразных надавливаний. Затем раскрывают рот пациента и пытаются извлечь инородное тело указательным пальцем.
- Если обструкция вызвана спазмом и отеком слизистой оболочки дыхательных путей, терапия заключается в принятии всех возможных мер по освобождению их просвета, вплоть до искусственной вентиляции легких.
- Для бронхолитической терапии назначают метилксантины, сальбутамол, фенотерол, тербуталин, псевдоэфедрин, бромид, ипратропиум.
- Обструкция дыхательных путей: лечение народными средствами
Лечение обструкции дыхательных путей народными средствами сопряжено с риском для здоровья и жизни больного. Помощь при таком состоянии должна быть оказана максимально быстро, и только в условиях клиники.
Советы доктора Комаровского по лечению бронхитов у детей — видео
Принципы лечения бронхитов у детей
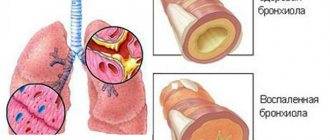
При бронхите просвет бронхов заполняется слизью
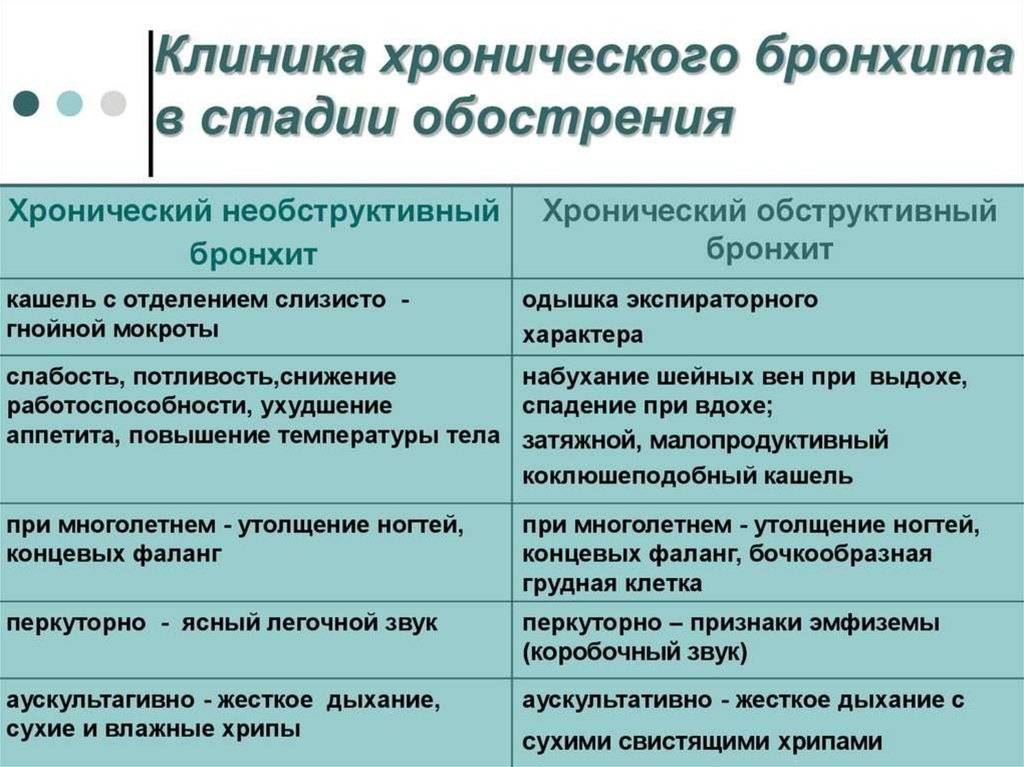
Бронхит — заболевание, избежать которого вряд ли удастся какому-либо ребёнку. Но бронхит бронхиту рознь. Его могут вызывать как различные виды микроорганизмов, так и многочисленные вирусы. При этом протекать болезнь может в нескольких формах, в зависимости от этого выделяют:
- острый;
- обструктивный;
- хронический бронхит;
- бронхиолит.
Бронхиолит — это воспаление самых мелких бронхов — бронхиол
В большинстве случаев лечение бронхита осуществляется в домашних условиях. Госпитализации подлежат в основном дети с обструктивной формой заболевания и бронхиолитом, особенно если:
- ребёнку меньше 1 года;
- наблюдается выраженная интоксикация;
- развивается респираторный дистресс (учащение дыхания во сне) или, наоборот, присутствуют эпизоды апноэ (остановки дыхания во сне).
Основные принципы лечения:
На время лихорадочного периода показан постельный режим
Вернуться к нормальному режиму и ненадолго выходить на улицу разрешается только после нормализации температуры тела.
Очень важно поддерживать в комнате, где находится больной малыш, температуру воздуха 18–20 °C и влажность в пределах 50–60%.
Необходимо обильно поить ребёнка. Объём выпиваемой жидкости нужно увеличить в 2 раза.
Что же касается питания, то какой-либо специальной диеты не требуется, но кормить ребёнка следует только тогда, когда он захочет
На время острого периода заболевания рекомендуется исключить из меню тяжёлую и раздражающую ЖКТ пищу, то есть острые блюда, грибы, пряности, жареное, копчёное и т. д.
В целом лечение бронхита занимает не более 2 недель. Но в тяжёлых случаях для полного выздоровления ребёнку может потребоваться около месяца.
Обзор некоторых лекарств
Рассмотрим наиболее часто применяемые медпрепараты подробнее. Ниже представлены средства разных механизмов действия и терапевтических свойств.
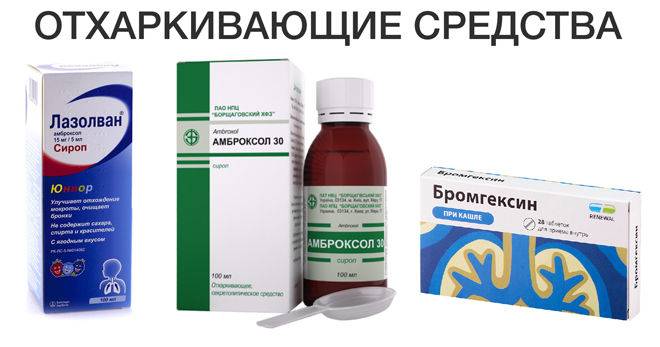
Лазолван
Серия препаратов Лазолван для лечения бронхита выпускается в нескольких лекарственных формах:
- раствор для ингаляций и перорального применения – разрешен для детей с рождения;
- сироп в дозе 15 мг/5 мл (15 мг амброксола в 5 мл сиропа) – разрешен с первых дней жизни, содержит сорбитол, поэтому противопоказан детям с непереносимостью фруктозы;
- сироп в дозе 30 мг/5 мл – только для детей с 6 лет;
- таблетки дозировкой 30 мг (в пересчете на амброксола гидрохлорид) – для детей с 6 лет, содержат лактозу, поэтому противопоказаны пациентам с непереносимостью этого углевода или с дефицитом лактазы и глюкозо-галактозной мальабсорбцией.
Амброксола гидрохлорид, являющийся действующим компонентом Лазолвана, принадлежит к фармакотерапевтической группе отхаркивающих, муколитических средств, он усиливает секрецию легочного сурфактанта и мукоцилиарный клиренс.
Дексаметазон
Препарат из фармакотерапевтической группы глюкокортикостероидов – Дексаметазон (метилированное производное фторпреднизолона) – используется при лечении бронхита у детей в исключительных ситуациях. Это случаи обострения хронического обструктивного бронхита, сопровождающиеся бронхоспастическим синдромом.
Глюкокортикостероиды (ГКС) обладают противошоковым, десенсибилизирующим, противоаллергическим, противовоспалительным, иммунодепрессивным и антитоксическим свойствами. Поэтому к их применению прибегают в случаях, когда респираторный дистресс (расстройство дыхания) у ребенка сохраняется, несмотря на ингаляции Сальбутамола или Беродуала. Рекомендуемая дозировка: 0,3 мг/кг веса. Введение только под контролем врача.
Преднизолон
 Еще один представитель группы ГКС – Преднизолон – также крайне редко назначается детям при бронхите. Как указано в инструкции по применению, в детском возрасте ГКС могут применяться только по абсолютным показаниям и под строгим контролем лечащего педиатра или пульмонолога. Такими показаниями являются астматический статус – состояние, способное возникнуть на фоне обструктивного бронхита, и собственно бронхиальная астма в тяжелой форме. Преднизолон вводится внутримышечно или внутривенно в дозе 1-1,5 мг/кг веса.
Еще один представитель группы ГКС – Преднизолон – также крайне редко назначается детям при бронхите. Как указано в инструкции по применению, в детском возрасте ГКС могут применяться только по абсолютным показаниям и под строгим контролем лечащего педиатра или пульмонолога. Такими показаниями являются астматический статус – состояние, способное возникнуть на фоне обструктивного бронхита, и собственно бронхиальная астма в тяжелой форме. Преднизолон вводится внутримышечно или внутривенно в дозе 1-1,5 мг/кг веса.
Амбробене
Лекарства из серии Амбробене аналогичны препаратам с торговым наименованием Лазолван, применяющимся при бронхите у детей. Активный компонент – амброксол, метаболит бромгексина, отхаркивающее, секретолитическое и секретомоторное средство. Выпускается в виде:
раствора для ингаляций и приема внутрь детям до 3 лет с осторожностью;
таблеток – детям с 6 лет;
капсул пролонгированного действия – для подростков старше 12 лет;
сиропа – детям до 3 лет с осторожностью.
Дозировки прописаны в инструкциях соответственно возрастам.
Мукалтин
Таблетки Мукалтин – самое простое и дешевое средство для лечения бронхита у детей. Они относятся к отхаркивающим препаратам растительного происхождения, имеют небольшой перечень противопоказаний и побочных проявлений.
АЦЦ
Использовать АЦЦ при бронхите у детей рекомендуется при густой консистенции мокроты для улучшения ее реологических свойств. Этот отхаркивающий и муколитический медпрепарат выпускается в форме:
- сиропа для детей с 3 лет;
- шипучих таблеток АЦЦ 100 и АЦЦ 200 – с 3 лет;
- гранул для приготовления сиропа – для малышей старше 2 лет.
Перед применением рекомендуется внимательно прочитать положения инструкции о противопоказаниях и вероятных нежелательных эффектах.
Зодак
 При наличии в этиологии бронхита аллергического компонента назначаются антигистаминные противоаллергические препараты, одним из представителей которых является Зодак. В показаниях к применению лекарства Зодак не значится лечение бронхита у детей. Его назначают, если параллельно с бронхитом у ребенка отмечаются:
При наличии в этиологии бронхита аллергического компонента назначаются антигистаминные противоаллергические препараты, одним из представителей которых является Зодак. В показаниях к применению лекарства Зодак не значится лечение бронхита у детей. Его назначают, если параллельно с бронхитом у ребенка отмечаются:
- аллергический конъюнктивит или ринит;
- аллергические дерматозы с кожным зудом;
- крапивница;
- поллиноз (сенная лихорадка);
- отек Квинке.
Препарат противопоказан детям до 6 лет. Применение должно быть обусловлено четкими диагностическими данными, указывающими на наличие аллергии.
Кленбутерол
При обострении хронической обструктивной болезни легких (ХОБЛ), разновидностью которой является хронический обструктивный бронхит, применяют бронходилатирующие средства. Селективный бета2-адреномиметик Кленбутерол является представителем группы лекарств, дающей быстрый бронхолитический эффект при бронхите у детей. Противопоказан до 6 лет. Выпускается в виде сиропа и таблеток.
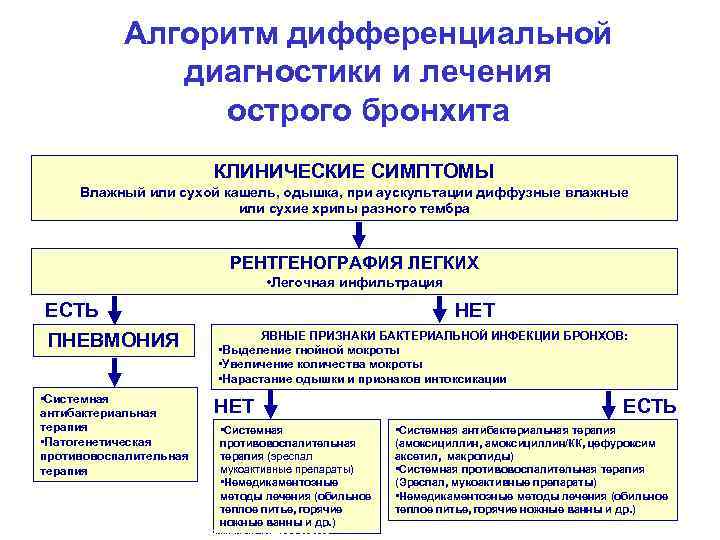
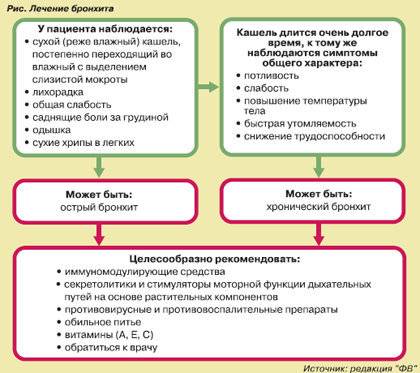
Диагностика и лечение
Врачи в первую очередь пытаются устранить обструкцию, для этого используют ингаляции или инфузионные методы лечения. В комплексе проводятся классические методы лечения и диагностики.
Диагностика
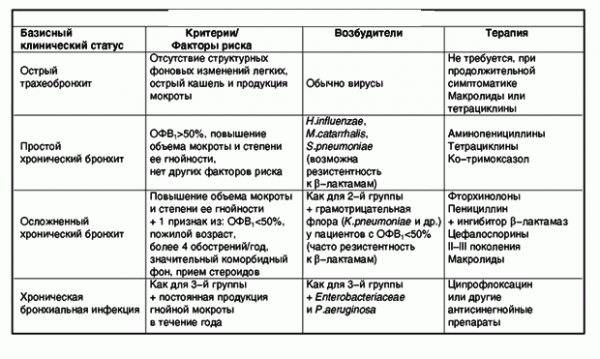
Диагностировать обструктивный бронхит у грудных детей можно на основании некоторых важных показателей.
Это:
- Клиническая картина (признаки кашля, затрудненности дыхания, насморка и т.д.).
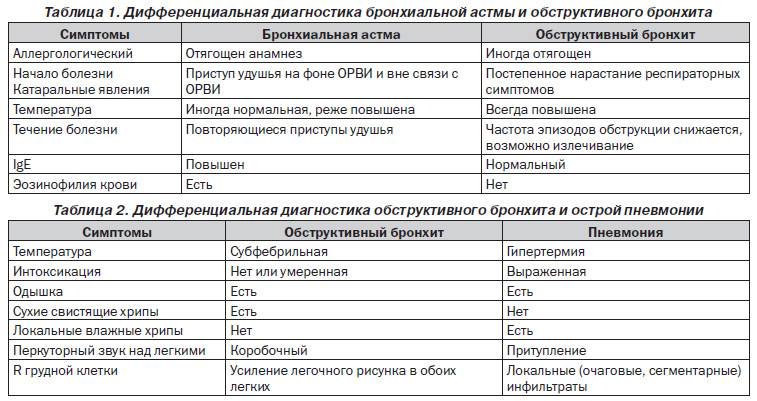
- Ренгенологическое исследование. Этот метод диагностики позволяет определить легочный рисунок, с помощью которого исключается вероятность развития более тяжелых патологических состояний, таких как пневмония, бронхоилит, туберкулез и др.
- Анализ крови. Результаты анализа позволяют установить причинный фактор развития обструкции и с точностью диагностировать вид бронхита. При инфекционном поражении увеличивается скорость оседания эритроцитов. О наличии аллергической реакции говорит повышенный уровень содержания в крови эозинофилов.
Анализ крови позволяет определить тип бронхита.
Лечение
Комплексное медикаментозное лечение обструктивного бронхита у детей до года состоит из нескольких этапов.
Таблица №3. Этапы медикаментозной терапии:
| Комплекс мероприятий | Описание |
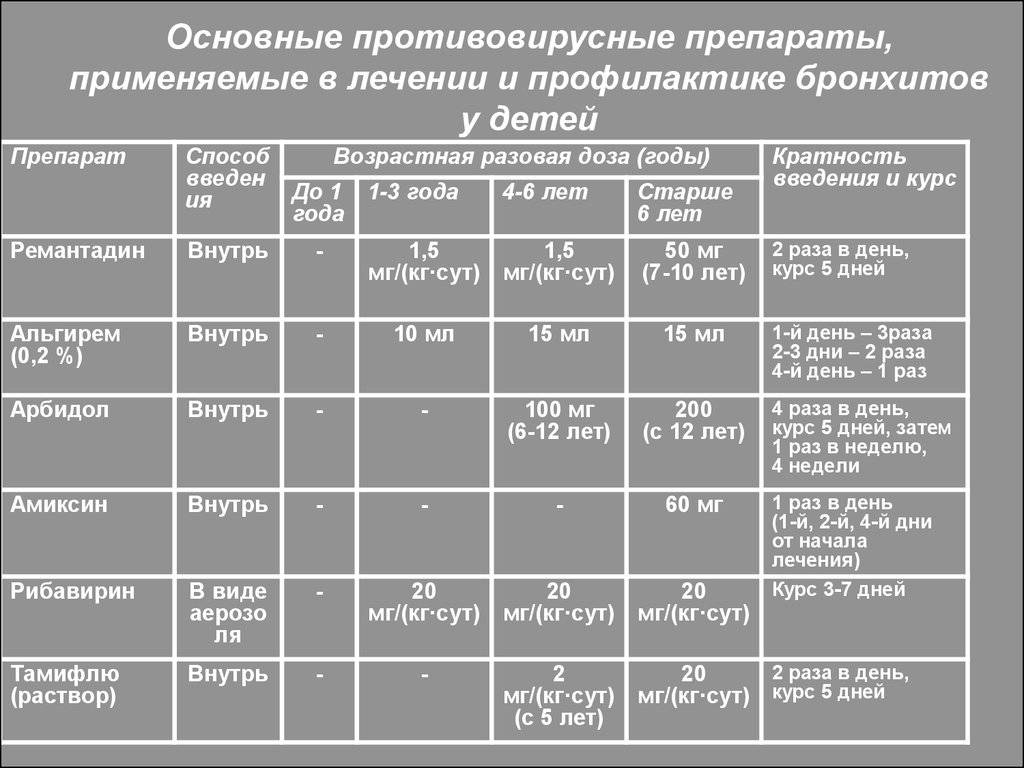
| Противовирусные препараты | Данный метод лечения назначается в случаях развития обструкции по причине респираторных инфекций. Данная методика направлена на лечение бронхита в комплексе с вирусным заболеванием. |
| Антибиотики | Детям назначается антибиотик в виде сиропа. Это: Аугментин, Амоксиклав, Инзим и др. В тяжелых случаях антибиотикотерапия назначается внутримышечно. |
| Ингаляции | Для снижения спазма в бронхах, разжижения мокроты, и легкого ее выведения из просвета назначаются ингаляции небулайзером. Для процедуры используют такие препараты, как Пульмикорт, раствор Адреналина, Боржоми и др. Данный способ ингаляционных процедур эффективен, так как при помощи аппарата частички лекарственных средств легко проникают в самые труднодоступные места бронхов и оказывают там свое лечебное воздействие. |
| Муколитики | Назначение муколитиков направлено на разжижение и выведение скопившейся в бронхах мокроты. Часто детям применяются такие препараты: Лазолван, Флюдитек, АЦЦ. |
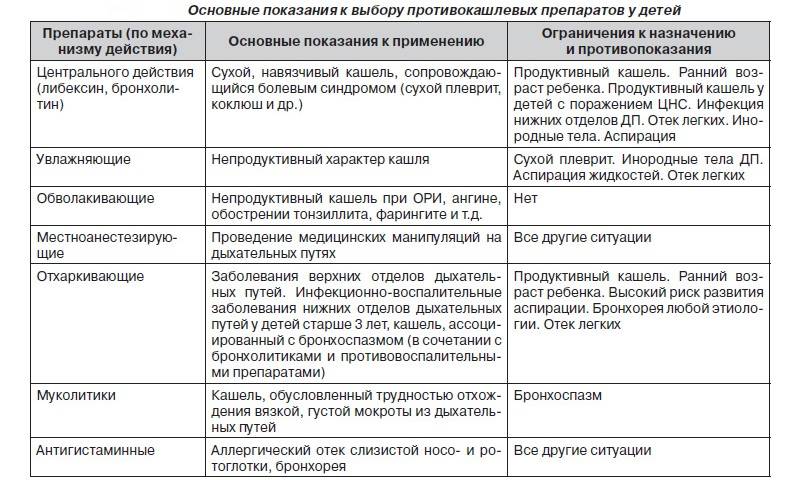
| Противокашлевые препараты | Эта группа лекарств эффективна только на начальной стадии развития болезни, когда преобладает непродуктивный кашель. Новорожденным назначается Синекод. |
| Антигистамины | Данная группа лекарственных средств направлена на снятие отека и скорость лечения. В основном назначается Супрастин. Цена препарата в сравнении с дешевыми аналогами достаточно высока, но эффективность лекарства доказана ни одним пациентом. |
| Жаропонижающие препараты | Обструктивный бронхит часто сопровождается повышением температуры тела, поэтому для снятия этого симптома применяются всем известный Парацетамол, Ибупрофен или сироп Нурофена. |
Степень тяжести болезни определяется врачом, он же решает госпитализировать грудничка или проводить терапию амбулаторно.
Обструктивная форма бронхита опасна развитием бронхиальной астмы, поэтому в комплекс медикаментозного лечения обязательно включается иммунокорригирующая терапия. Инструкция приема иммунномодулирующих препаратов назначается лечащим врачом. Если диагностируется аллергическая природа бронхита, то в первую очередь необходимо определить тип аллергена и исключить любой контакт ребенка с ним.
При остром обструктивном бронхите нужно исключить продолжительные прогулки на улице. Специалисты рекомендуют в период болезни ограничить активность ребенка. На 7 сутки лечения уже разрешается постепенно возвращать ребенка к его полноценной жизни и питанию, но при условии, что заболевание поддается лечению и состояние малыша улучшилось.
Благоприятное влияние на повышение иммунитета оказывает материнское молоко, поэтому, если у мамочки есть возможность продолжать кормление, лучшего лекарства не найти. Обструктивный бронхит у детей до года требует особой внимательности родителей, при соблюдении всех рекомендаций врача увеличивается шанс возвратить малыша к нормальной жизни уже через несколько дней. Видео в этой статье подробнее расскажет о том, как протекает обструктивная форма бронхита у младенцев.
Спецпредложения
Как распознать?
Скажу сразу, что в домашних условиях установить наличие у ребенка пневмонии практически невозможно, потому что основной метод диагностики этого недуга – рентгенография. Только после того, как малышу сделают снимок и возьмут на анализ кровь и мокроту, можно будет с уверенностью говорить о постановке диагноза.
Причины развития бронхита в детском возрасте
Назовём основные причины, по которым возникает бронхит у детей:
Вирусы
Это «лидер» по частоте заболеваний: они попадают в дыхательные пути через носоглотку, повреждают слизистую, размножаются и, если вовремя не принять меры, могут попасть в другие органы.

Также зачастую бронхит является осложнением ОРВИ, пущенного на самотёк.
Бактерии
Основными возбудителями бактериального бронхита становятся гемофильная палочка, стрептококк, пневмококк, стафилококк, моракселлы, хламидии, которые могут нести серьёзную опасность здоровью и даже жизни ребёнка.
Как правило, бактериальный бронхит появляется у детей с ослабленным иммунитетом.
Грибки
Они могут стать причиной развития бронхита у слабых, недоношенных, маленьких детей, которым давали антибиотики в больших количествах. Однако, эта форма бронхита встречается довольно редко.
Для грибкового бронхита характерно глубокое повреждение слизистой оболочки бронхов, поэтому он очень опасен, особенно для младенцев.
Аллергия
В некоторых случаях бронхит появляется вследствие реакции аллергенов на внешние раздражители (пыль, пыльца, дым, шерсть).
Токсины (вдыхание вредных химических элементов)
Сегодня из-за глобального загрязнения атмосферы нарушен баланс между соотношением в воздухе полезных и вредных веществ, поэтому дети всё чаще стали болеть бронхитом. В особенности стоит отметить, что сильное отравляющее действие на малышей оказывает вдыхание табачного дыма.
Табачный дым содержит в себе более четырёх тысяч сильнодействующих веществ, которые оказывают угнетающее действие на дыхательную систему не только детей, но и людей, в целом.

Курение, как активное, так и пассивное, строго противопоказано в детском возрасте, так как довольно быстро может привести к бронхиту и другим более серьезным заболеваниям бронхо-легочной системы.
Ослабленный иммунитет ребенка
Для беспрепятственного развития заболевания иммунитет организма должен быть ослаблен, а это происходит от переохлаждения, долгого пребывания на сквозняке либо в сыром помещении, сильного переутомления или стресса (перенесённые операции, тяжёлые болезни).
Также часто им болеют дети, посещающие детский сад или школу и подолгу находящиеся в непосредственной близости друг от друга, а также с болеющими малышами.
Кроме того, ускоренному попаданию вредоносных частиц в дыхательные пути способствует наличие у ребёнка аденоидного воспаления, не позволяющего дышать носом.
Ключевые принципы эффективного лечения
Перед рассмотрением основных препаратов, народных средств и процедур, необходимо осветить важные принципы терапии. Специалисты отмечают, что без комплексного подхода положительного результата добиться крайне сложно. Вот ключевые моменты.
Ключевые принципы
Описание
Соблюдение правил гигиены дома, а также на рабочем месте.
Врачи рекомендуют проводить влажную уборку каждый день. Безусловно, желательно избегать вредных условий и на работе. Когда человек уже страдает от хронического бронхита, а на рабочем месте наблюдается «вредность», имеет смысл сменить вид деятельности
Это особенно важно при аллергическом, астматическом бронхите.
Соблюдение сезонности при выборе одежды.
Важно беречь себя от переохлаждения, сквозняков. Одежда наиболее полезна, если она выполнена из натуральных тканей: такие материалы предотвращают перегревание, а также потери тепла.
Переход на лечебное питание.
Питание при хроническом бронхите должно быть дробным
Рекомендовано питаться 4-5 раз за сутки. Увеличивают количество белка, употребляют теплые напитки.
Комплексная терапия.
Требуется применять одновременно народные средства, а также пользоваться современными медикаментами. Помогают прогревания и ингаляции.
Все факторы имеют большое значение для общего состояния больного. Необходимо менять образ жизни.
Это особенно важно, когда речь идет не о временном остром заболевании, а о хронической форме бронхита
Запрет курения
Большинство специалистов утверждают, что негативное влияние курения на органы дыхательной системы действительно существенно
Крайне важно обязательно отказаться от вредной привычки полностью, так как курильщика лечить очень тяжело
Многие пациенты жалуются, что они лечатся в полном соответствии с рекомендациями врачей, однако терапия не дает желаемого результата. При этом они не могут бросить курить, что и сводит на нет все усилия специалистов. А врачебная практика подтверждает, что никотин для бронхов, дыхательной системы в целом, крайне опасен.
Правильное питание: народные советы
Интересно, что при лечении болезни народными средствами всегда особое внимание обращают на меню. И при определении оптимального рациона питания последователи народной медицины и врачи единодушны
Вот что они советуют добавить в меню при лечении бронхита:
- овощи с фруктами с повышенным содержанием витамина C (это киви, цитрусовые, томаты с луком, капуста);
- мед;
- отвар шиповника;
-
жирную рыбу;
- кисломолочные, молочные продукты;
- наваристый куриный бульон;
- яйца;
- нежирное мясо.
Именно такое питание, конкретные овощи, фрукты, напитки, поддерживают организм. С богатым меню больные быстрее справляются с бронхитом. Укрепляя здоровье, можно добиться снижения температуры, улучшения состояния, устранить симптомы.
Даже врачи признают, что выпивать пару сырых яиц в день на самом деле очень полезно. Но подойдут не любые зародыши. Оптимальное решение для лечения, особенно при тяжелом течении болезни, — брать инкубационные яйца. Как раз в них и содержится максимальное количество ценных веществ.
Здоровье
Направления терапии
Лечение бронхита у младенца должно осуществляться только под контролем врача. При вирусном заболевании назначаются противовирусные препараты – «Интерферон», «Виферон», «Кипферон», «Иммунофлазид» и прочие. Комаровский считает, что в большинстве случаев необходимости в них нет, поскольку в течение 5-7 дней организм малыша сам победит инфекцию. Но многие врачи и родители полагают, что использование таких средств ускоряет выздоровление и служит профилактикой осложнений.
Лечение бактериального бронхита заключается в пероральном приеме или инъекционном введении антибактериальных препаратов. На то, что патологический процесс, запустили бактерии, указывают такие симптомы, как:
- гнойный характер мокроты, отделяемой после кашля
- очень тяжелое общее состояние
- отсутствие улучшений на 4-й день болезни
- повышение температуры тела дольше 7 дней
- увеличение уровня определенных видов лейкоцитов в крови
Независимо от типа бронхита применяются:
- Жаропонижающие в виде свечей или сиропов – парацетамол, ибупрофен в рекомендованных возрастных дозах. Считается, что температуру до 38,5 ºС сбивать не стоит, но с ребенком до 6 месяцев лучше перестраховаться и дать лекарство.
- Сосудосуживающие капли на основе фенилэфрина или оксиметазолина, если у малыша затруднено носовое дыхание из-за отека или обильного выделения слизи. Средний срок приема – 3-5 дней, но не дольше 7. Кроме того, стоит регулярно промывать малышу нос путем закапывания физраствора.
- Средства, разжижающие мокроту и облегчающие ее выведение. Растительные – с алтеем, плющом, солодкой, тимьяном и прочие. Синтетические – амброксол, бромгексин, ацетилцистеин и другие. Их применение у грудничков допустимо только по назначению врача в тех ситуациях, когда вязкая слизь не может свободно выйти.
Комаровский настаивает на том, что лечение бронхита основывается в большей степени не приеме медикаментов, а на правильном уходе за ребенком. Ключевые моменты:
- чистый, прохладный (16-20 ºС) и влажный (50-70%) воздух в комнате, где находится малыш
- обильное питье – растворы для пероральной регидратации, травяные чаи, компот из сухофруктов, отвар изюма
При соблюдении этих правил не понадобятся ингаляции и лекарства. Мокрота будет оставаться жидкой, и кроха сможет легко ее откашлять.
Лечение