Лечение
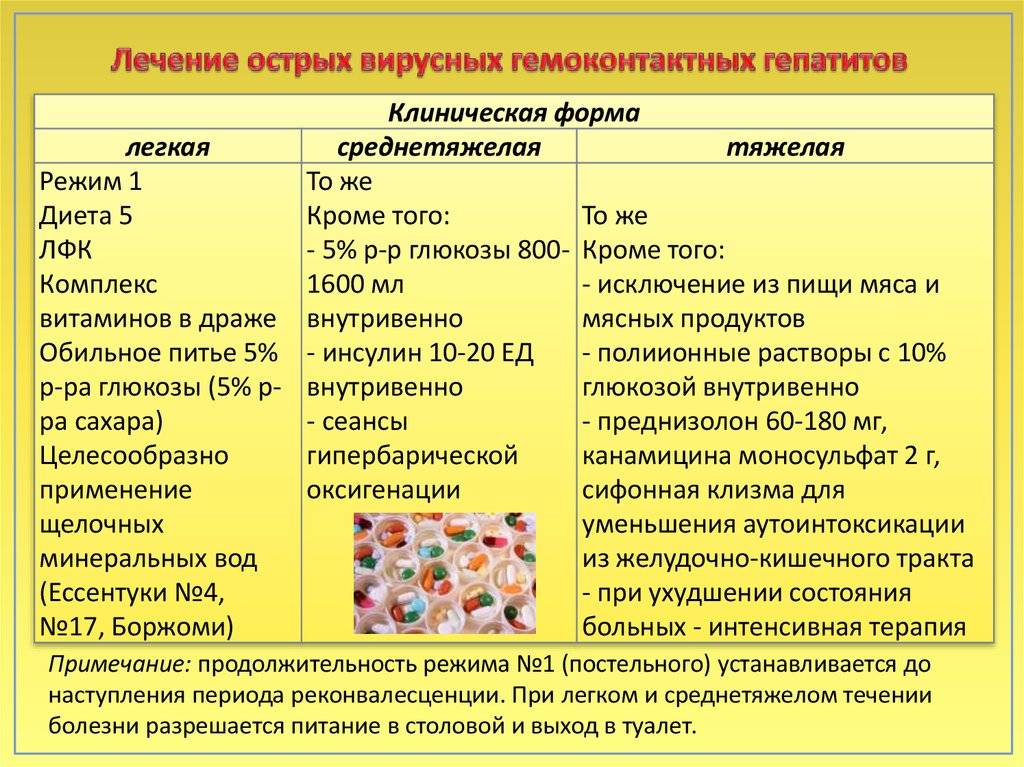
Вот мы и добрались до темы, которая так интересует большинство читателей. Сразу хочу сказать, что терапия будет по-настоящему эффективна только в случае комплексного подхода. Проще говоря, для того, чтобы справиться с болезнью, одних таблеток недостаточно – необходимо менять и образ жизни. Ниже мы обсудим это подробнее.
Медикаментозное
В период ремиссий медикаментозная терапия обычно не назначается.
Во время обострений используют следующие лекарственные средства:
- витамины группы В;
- детоксикационные растворы («Гемодез», «Реополиглюкин»);
- препараты липоевой кислоты («Берлитион», «Тиогамма турбо»);
- гепатопротекторы («Гептрал», «Урсохол»);
- глюкокортикоиды («Преднизолон»). Если их иммуносупрессивного действия недостаточно добавляют «Циклоспорин А», «Азатиоприн», «Циклофосфамид» и др.
Хронические вирусные гепатиты требуют дополнительного приёма специфических препаратов:
- альфа-, бета- или гаммаинтерферона;
- «Рибавирина», «Видарабина»;
- индукторов интерферона («Циклоферон»).
Коррекция образа жизни
Всем пациентам, страдающим хроническим гепатитом, всегда настоятельно рекомендую проводить не только медикаментозную терапию, но и использовать немедикаментозные принципы лечения. Ведь именно они обеспечивают относительный покой повреждённым клеткам и способствуют их скорейшему восстановлению. Для этого необходимо и в период ремиссий, и тем более в момент обострения соблюдать:
- диету, которая заключается в дробном частом питании с незначительным ограничением по жирам (до 1,5г на 1 кг веса);
- безалкогольный режим.
- желательно исключить влияние на организм никотина.
Не пугайтесь – это не так тяжело, как может показаться на первый взгляд. Вредные привычки все равно уже не приносят былой остроты ощущений, поэтому для улучшения самочувствия ими вполне можно пожертвовать.
Совет специалиста
Важно не допускать переутомлений, конфликтных ситуаций, недосыпа. Это не пустые слова – гормоны стресса вредят печени на химическом уровне
Также нельзя подвергаться действию УФ-излучения и различных токсических веществ на вредных производствах и т.п. Не советую полностью избегать физических нагрузок – напротив, они должны быть регулярными, но комплекс упражнений подбирается профессионалом в соответствии с вашим состоянием здоровья.
Профилактика
Профилактика вирусных гепатитов, передающихся гематогенным путём заключается в соблюдении мер предосторожности при посещении тату-салонов, косметических и маникюрных кабинетов, использовании барьерной контрацепции при половых актах. Риск заражения в медицинских учреждениях минимален, так как весь инструментарий подвергается тщательной обработке
Специфическими мерами предотвращения данного заболевания, разработанными только для гепатита В, считаются вакцинация и введение человеческого Ig в первые сутки с момента предполагаемого заражения.
Чтобы снизить риск развития неинфекционной формы патологии необходимо:
- придерживаться принципов здорового питания;
- избавиться от вредных привычек (алкоголь, курение);
- соблюдать режим труда и отдыха;
- избегать стрессов;
- не употреблять лекарственные средства бесконтрольно.
Также не лишним будет хотя бы раз в год сдавать анализы крови. Так как чем раньше было начато лечение гепатита, тем меньше вероятность его хронизации.
Клинический случай
Ко мне обратился мужчина В., 37 лет с жалобами на частую головную боль, головокружение, общую слабость, тошноту, которая усиливается после еды, периодическую рвоту, неприятные ощущения в области правого подреберья. Из анамнеза: данные симптомы беспокоят около недели, возникают эпизодически на протяжении последних восьми месяцев. Год назад перенёс острый токсический гепатит на фоне отравления метанолом. Объективно: склеры иктеричны, печень увеличена, плотно-эластической консистенции, на коже следы расчёсов, обнаруживаются точечные геморрагии. Предварительный диагноз: «Хронический токсический гепатит».
Были проведены клинический и биохимический анализ крови, анализ на маркеры вирусных гепатитов, УЗИ печени. Выявлены типичные изменения, диагноз подтвердился.
Больному были назначены: диета, «Реополиглюкин», «Реамберин», «Берлитион 300», «Мильгамма», «Урсохол», «Преднизолон» коротким курсом. Через две недели состояние пациента нормализовалось, исчезла головная боль, кожный зуд, улучшился аппетит. Он был выписан с рекомендациями на амбулаторное долечивание.
Лечение болезни
Лечение хронического токсического гепатита проводится для того, чтобы устранить причины патологии, купировать симптомы и улучшить состояние человека. При этом нужно заметить, что терапия должна быть максимально комплексной. Большая часть пациентов проходит базисный курс, который позволяет максимально снизить нагрузку на печень. Если у человека имеются запоры, то ему прописывают мягкие слабительные средства, которые помогают улучшить пищеварение. Как правило, это препараты без содержания желчи. Все больные должны сократить физические нагрузки. Они должны соблюдать малоактивный образ жизни, полупостельный режим.
Лекарственные препараты прописываются в минимальном количестве, потому что они могут оказать сильное влияние на печень. Это опасно при лечении хронического токсического гепатита. Более того, прописывается полноценная диета №5. Она максимально обогащена белками и витаминами, всеми необходимыми минералами.
Часто прописывают инъекции. Речь идет о витаминах B1, B6, B12. Жирные, жареные и другие продукты, которые являются тяжелыми, а также крепкие напитки (алкоголь) запрещены. Для того чтобы защитить клетки печени, необходимо использовать гепапротекторы. Их принимают два — три месяца, курс приема повторяют раз в год.
Вирусный хронический гепатит, к сожалению, лечится довольно трудно, поэтому больным прописывают иммуномодуляторы. Они воздействуют на микроорганизмы, поэтому начинается более активная работа иммунной системы человека. Применять эти препараты самостоятельно запрещено, так как они имеют огромный список противопоказаний и побочных эффектов.
Также нужно поговорить об интерферонах. Их часто назначают для приема до трех раз в неделю. Из-за них может подниматься температура, поэтому перед тем, как сделать укол, нужно принять жаропонижающее средство. Нужно заметить, что в 25 % заболеваний хроническим гепатитом данные лечения приносят положительный результат. Если гепатитом болеет ребенок, то это группа препаратов прописывается как ректальные свечи. В таком случае признаки гепатита уменьшаются.
Для того чтобы улучшить состояние человека, можно провести интенсивную терапию. Разрешается использовать препараты интерферона и противовирусные одновременно, причем в больших дозировках.
Из-за того, что врачи постоянно ищут новые лекарственные препараты, были изобретены специальные пегилированные интерфероны. Благодаря им можно бороться с вирусами намного эффективнее, этот препарат в организме находится намного дольше. Данные медикаменты считаются высокоэффективными, их применять нужно не так часто, как вышеописанные средства. Если хронический гепатит вызван интоксикацией, то проводится специальная терапия, которая выводит все ненужные вещества из организма. Более того, необходимо исключить любой источник проникновения токсинов в кровь. Том числе необходимо исключить какой-либо лекарственный препарат, если он входит в такую группу риска, уйти с работы, если она связана с химическим производством.
Если хронический гепатит (цирроз – конечная стадия заболевания) связан с аутоиммунной системой, то необходимо использовать специальные гормональные средства. Они принимаются внутрь. После того, как наступает эффект, их прием сокращается до минимума. Если же результаты отсутствуют, то врачи назначают пересадку печени.
Современные подходы к терапии
Целями лечения хронического гепатита являются:
- устранение причины и неблагоприятных факторов, влияющих на прогрессирование патологии;
- купирование симптомов;
- улучшение общего состояния пациента;
- профилактика осложнений;
- улучшение качества жизни.
Терапия заболевания должна быть комплексной. Вне зависимости от причины болезни пациентам рекомендовано:
- Сократить физические нагрузки, а в период обострения – перейти на постельный или полупостельный режим.
- Соблюдать лечебную диету № 5, обогащенную витаминами, минералами и полноценными белками.
- По показаниям получать курсы витаминов (В1, В6, В12) в инъекциях.
- Отказаться от алкоголя.
- Регулярно проходить диспансерное наблюдение у врача гастроэнтеролога.
Не забывайте о диете
Клинические рекомендации по ведению пациентов с хроническим гепатитом В включают назначение противовирусных препаратов группы альфа-интерферонов и аналогов нуклеозидов (Адефовир, Ламивудин).
Эти лекарства замедляют скорость размножения вирусных частиц и препятствуют сборке новых вирионов в гепатоцитах. Такая противовирусная терапия длительная (занимает от 6 месяцев до нескольких лет) и имеет множество побочных эффектов.
В зависимости от активности воспалительного процесса в печени цена годового курса лечения ХВГВ может достигать 15-20 тысяч долларов.
Дополнительно в качестве поддерживающей терапии при хроническом гепатите B используются:
- гепатопротекторы;
- иммуномодуляторы;
- пробиотики;
- витаминные комплексы.
В отличие от ХВГВ, хронический гепатит С объявлен ВОЗ излечимым заболеванием. Это означает, что при своевременном обращении к врачу шансы добиться полной эрадикации возбудителя из организма достаточно высоки и составляют 60-90%.
В последнее время в медицинскую практику активно вводятся препараты прямого противовирусного действия (Телапревир, Боцепревир, Симепревир). Их комплексное применение позволяет добиться отличного результата за короткие сроки и с минимальным числом побочных эффектов.
Новое поколение противовирусных средств
Лечение неинфекционных гепатитов в основном патогенетическое (гепатопротекторы, средства замедляющие фиброз). Главным фактором их успешной терапии остается устранение причины заболевания.
Поражения кожи
Внепеченочные проявления гепатита C проявляются и на коже, вызывая заболевания:
- Плоский лишай. На вид – это выпуклые бугорки небольшого размера. Их появление сопровождается сильным зудом, болью и шелушением кожи. Для лечения, помимо противовирусных препаратов, используют кортизоновую мазь для местного действия.
- Красная сыпь. Многие пациенты игнорируют симптом проявления заболевания. Сыпь появляется на коже до того, как вирус гепатита поражает печень. При хроническом течении заболевания сыпь может появляться во время обострения вируса, и исчезать при угасании его активности.
- Синдром Спайдер Неви. Признаками заболевания являются маленькие красные пятнышки, расположенные на теле или лице. Они связаны между собой линиями и визуально напоминают паутину.
- Витилиго. Это еще одно заболевание кожи, возникающее в результате воздействия вируса. Кожные покровы утрачивают свою пигментацию. Страдают зоны вокруг рта, носа, глаз, локтя и запястья.
Некоторые разновидности успешно поддаются лечению, другие не дают утешительных прогнозов.
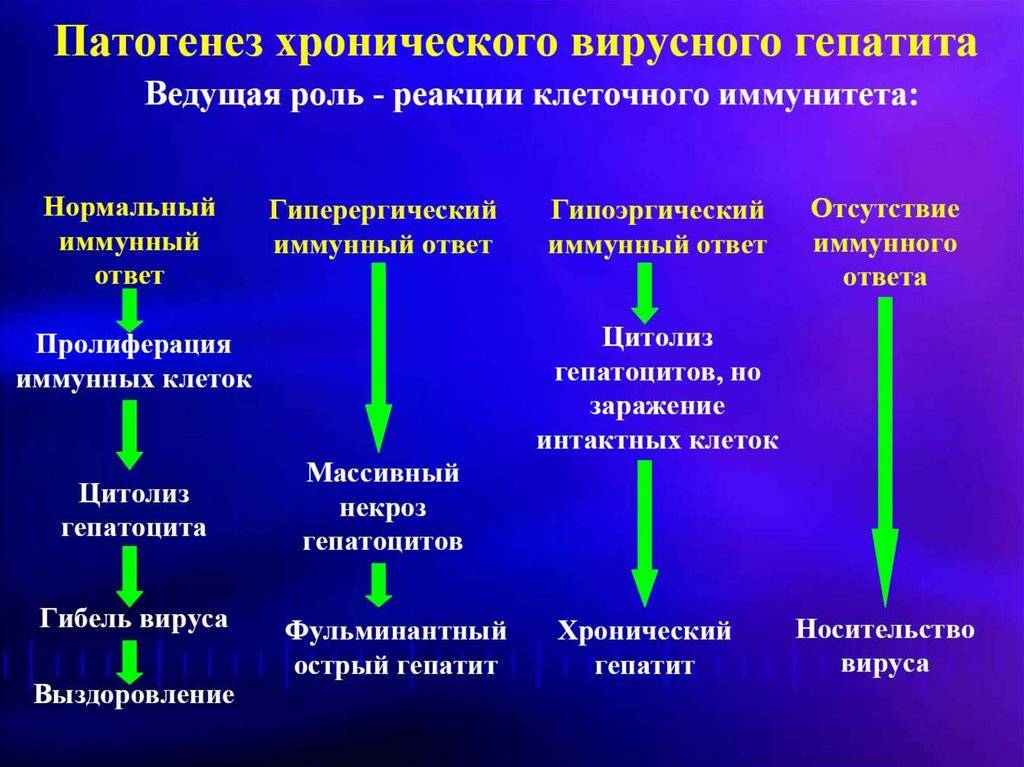
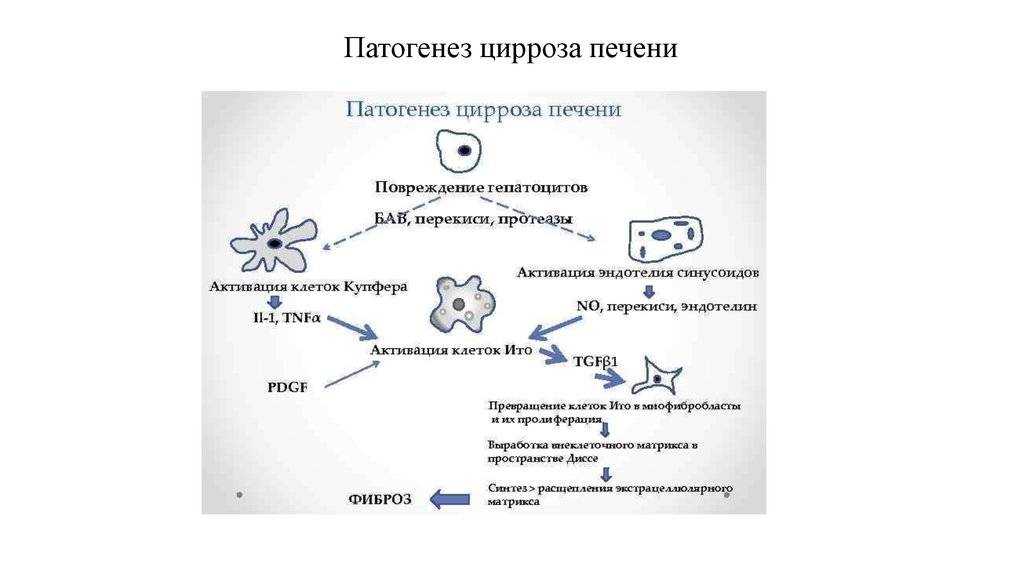
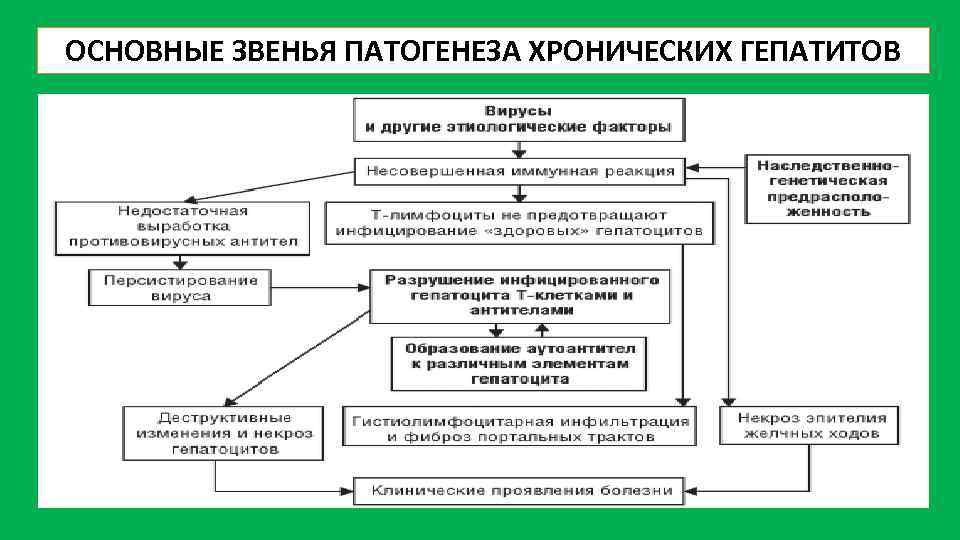
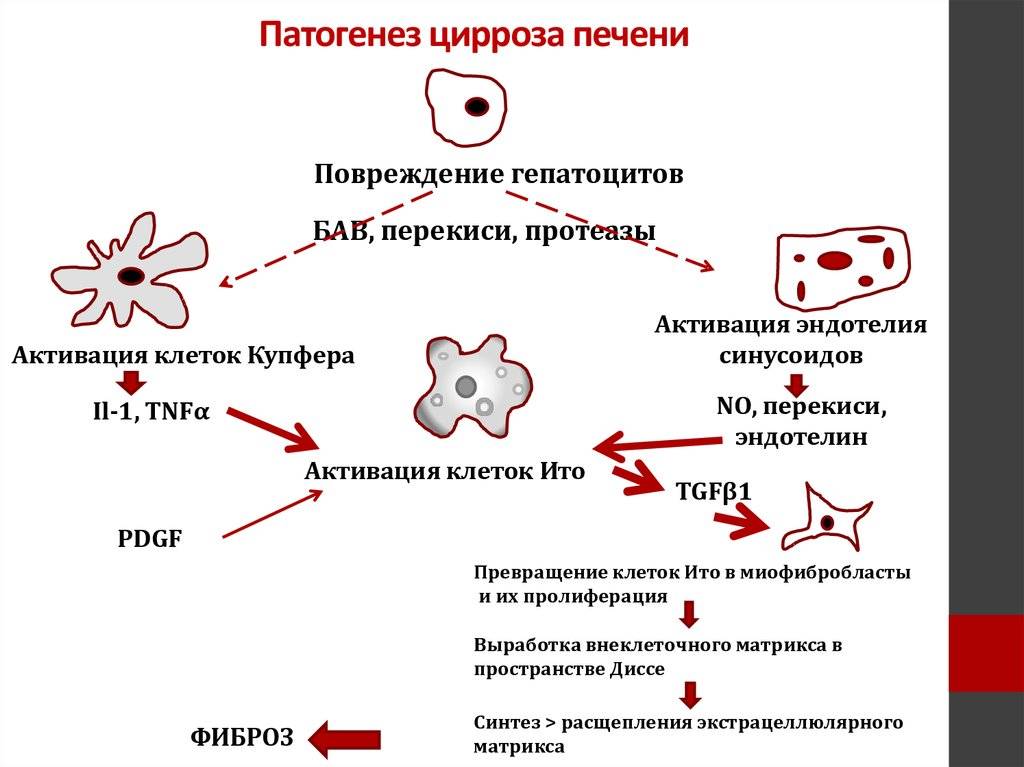
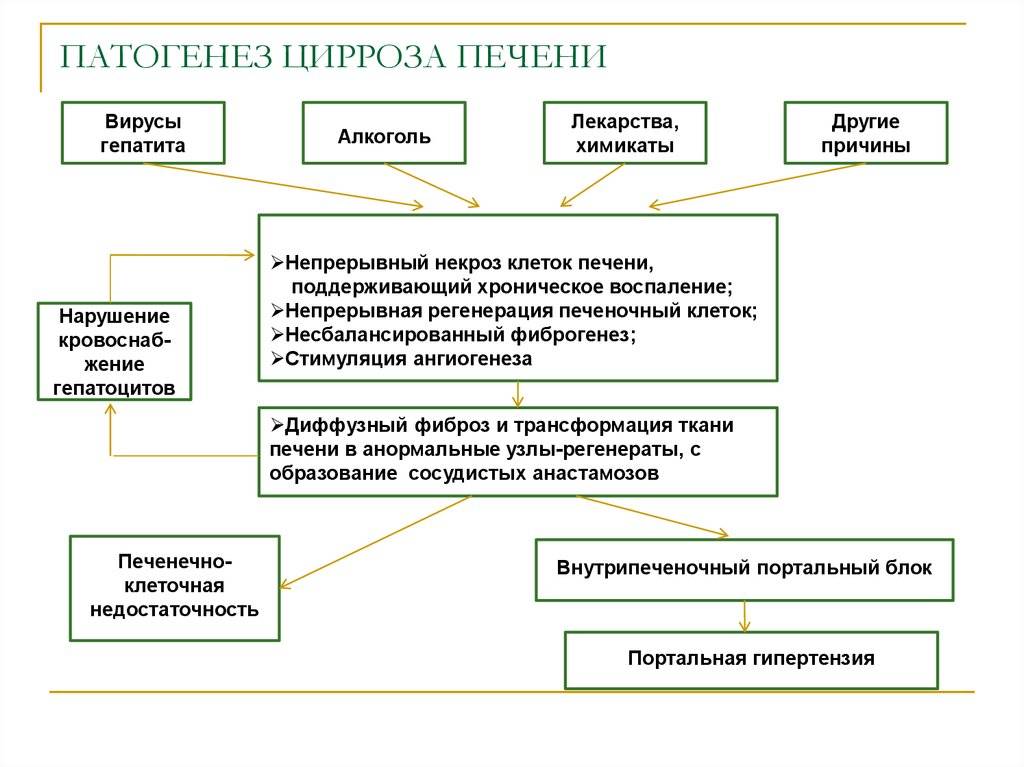
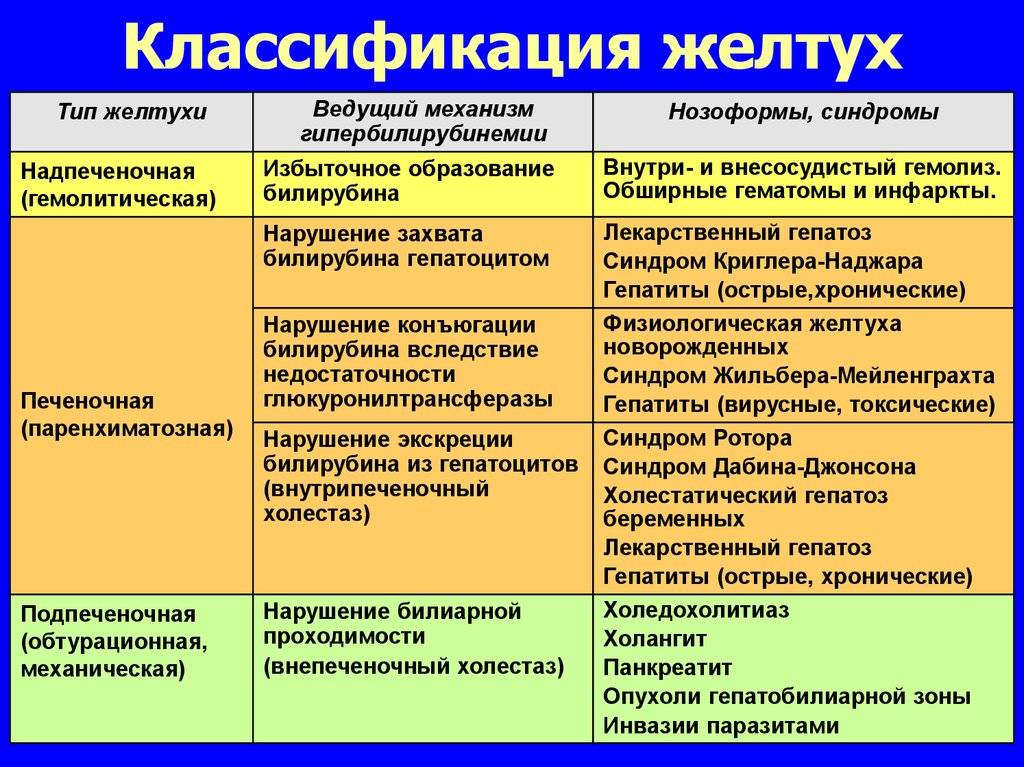
Патогенез: механизм развития заболевания
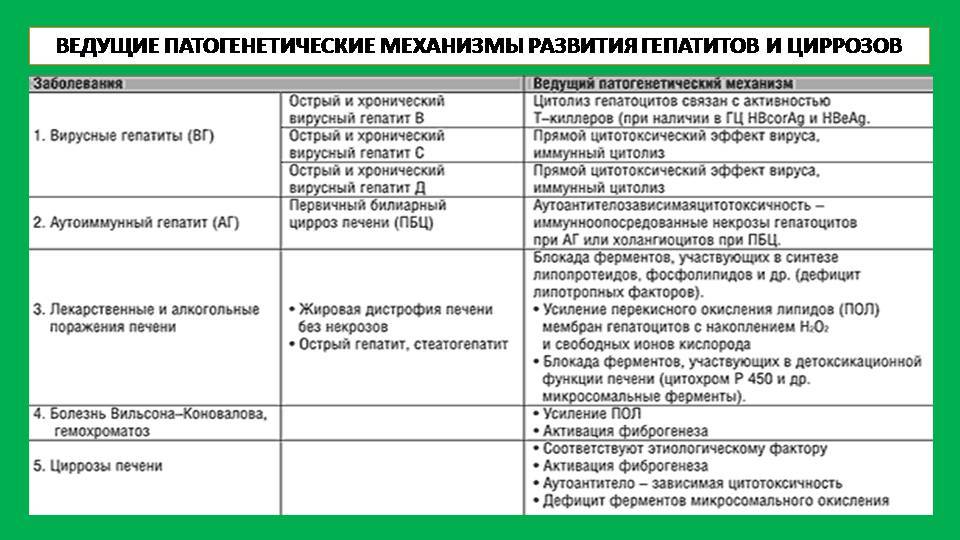
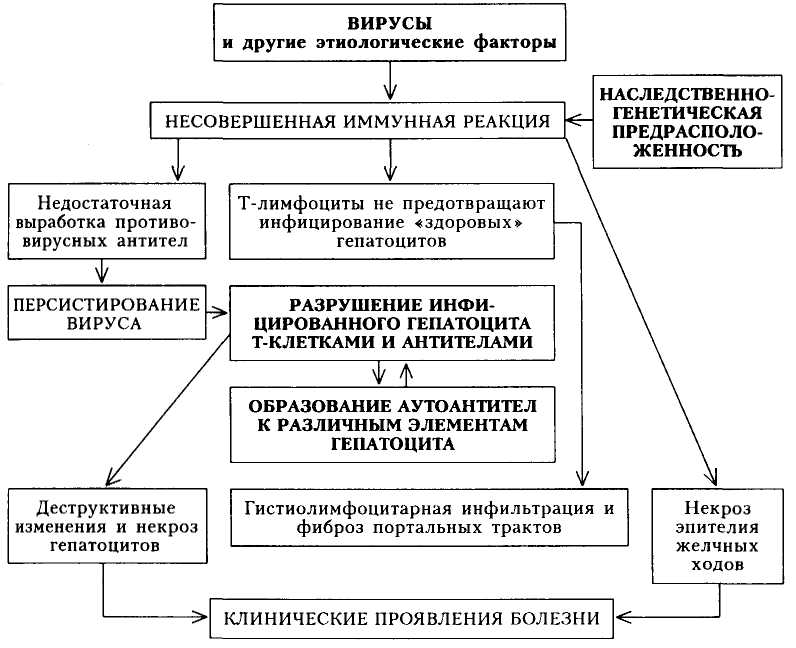
В основе хронических гепатитов вирусной этиологии лежит неполноценный иммунный ответ на внедрившуюся в организм инфекцию. Т-лимфоциты распознают чужеродные белки вируса, внедрившиеся в мембрану пораженной печеночной клетки, и, пытаясь их уничтожить, разрушают сам гепатоцит.
Аутоиммунные гепатиты связаны с извращенной реакцией иммунитета – выработкой цитотоксических Т-лимфоцитов, атакующих собственные здоровые клетки печени.
Механизм разрушения собственных здоровых клеток при аутоиммунном процессе
Алкогольное и токсическое воспаление печени развивается на фоне патологической трансформации гепатоцитов и уничтожения их защитной системой как неоантигенов. Кроме того, важную роль в развитии заболевания играет стеатоз печени, возникающий вследствие нарушения обмена веществ в организме.
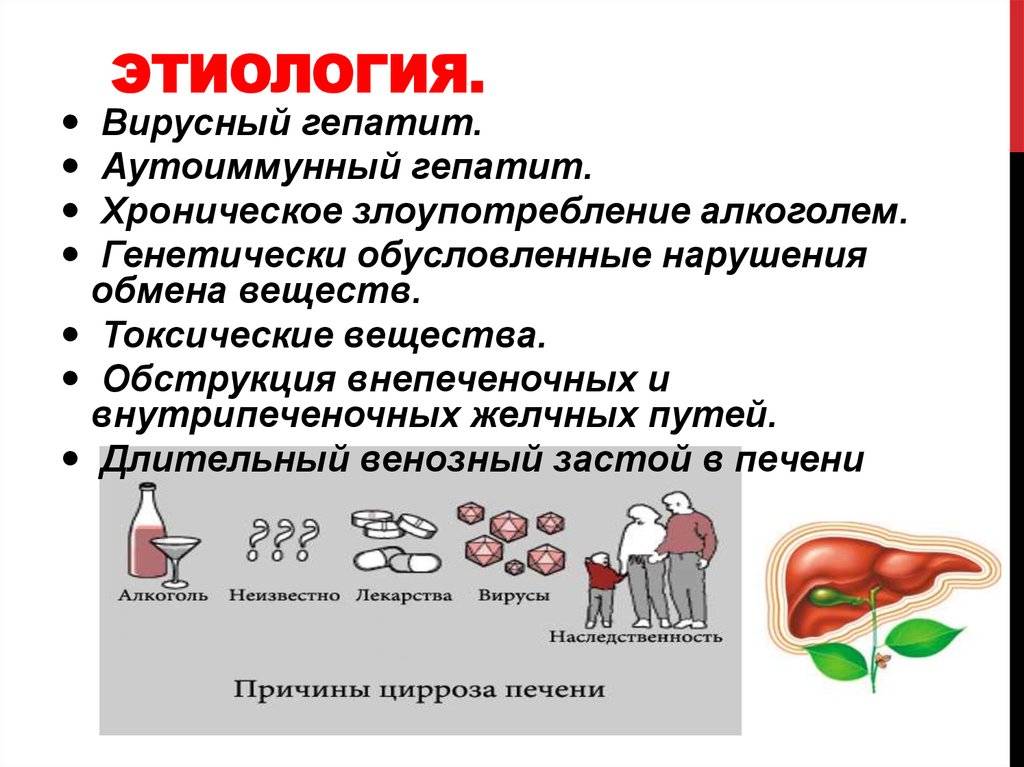
Классификация хронического гепатита по этиологии
В зависимости от происхождения заболевание имеет свои особенности и методы лечения. Давайте ознакомимся с общепризнанной классификацией видов гепатита.
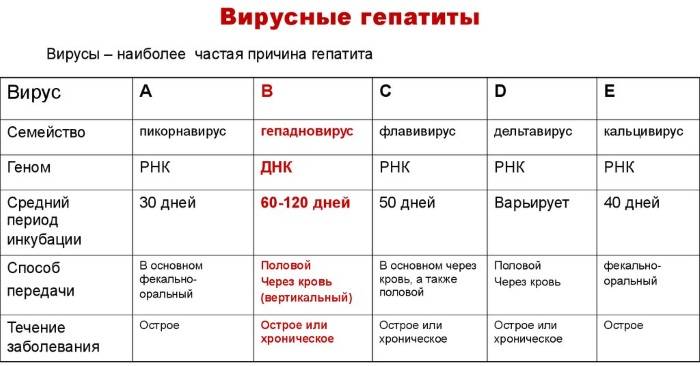
Вирусный (B, C, D)
Вирусные формы распространяются с огромной скоростью по всему миру. Этому способствует инъекционная наркомания и сексуальное раскрепощение населения планеты
Немаловажно и повсеместное распространение инвазивных врачебных процедур (инъекции, хирургические операции и прочее)
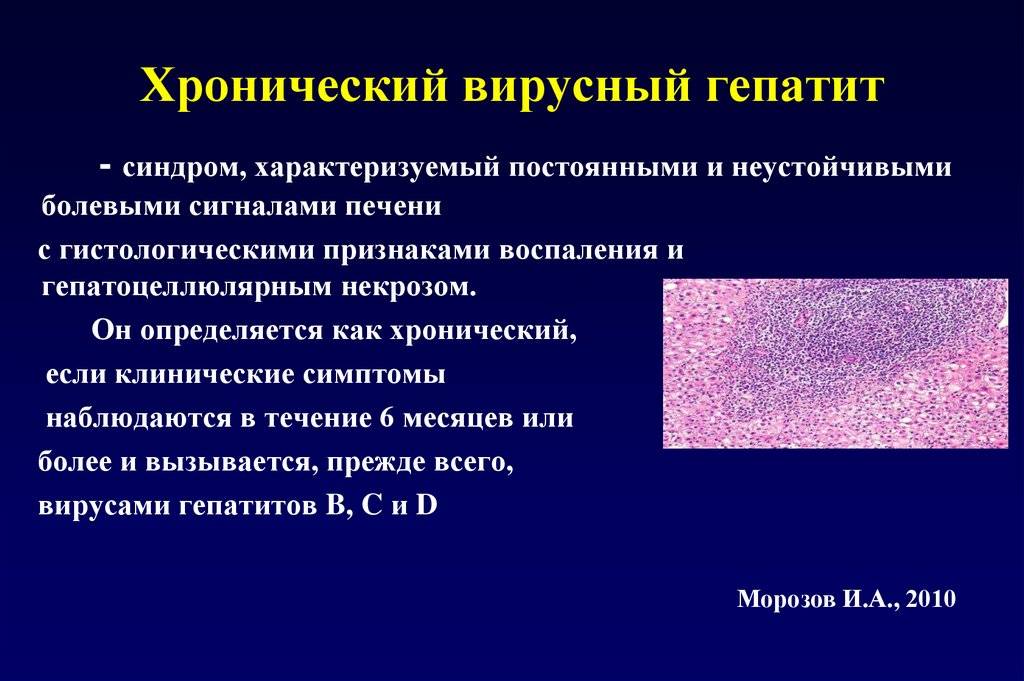
Хронический вирусный гепатит C
Это одна из самых тяжелых форм заболевания. Такое воспаление органа может протекать без явных симптомов десятилетиями, не давая повода обратиться к врачу. Внешне здоровые люди могут за относительной короткий срок получить цирроз печени или другие серьезные осложнения, не подозревая о своем состоянии. Хронический вирусный гепатит C называют «ласковым убийцей». Функции печени сохраняются долгое время, течение болезни медленное и часто проходит без симптомов. Нередки случаи, когда обнаруживается заболевание уже на цирротической стадии.
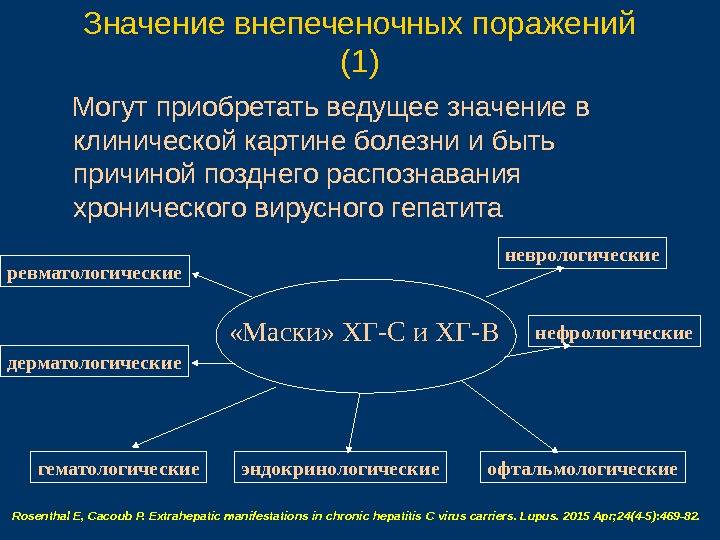
Хронический вирусный гепатит C может вызывать различные внепеченочные проявления. Среди них эндокринные, гематологические, кожные, суставные, почечные и другие. Такие осложнения возникают у 45% пациентов. В некоторых случаях внепеченочные симптомы становятся основными в клинической картине. Поэтому проявления заболевания вне органа должны быть также под тщательным наблюдением и контролем.
Механизм заражения и развития системных осложнений связывают с репликацией вирусов вне печени (в почках, поджелудочной и слюнной железе) с последующим повреждающим действием.
Наиболее серьезным осложнением хронического гепатита C является с последующим развитием цирроза.
Хронический вирусный гепатит B
Эта форма воспаления печени имеет повсеместное распространение, чаще всего передается через кровь. Заболевание опасно и при несвоевременной диагностике и лечении может привести к осложнениям, влекущим за собой смерть пациента. В последние годы проводится вакцинация от гепатита этой категории, что существенно снижает темпы его распространения.
Хронический гепатит D
Этот вид воспаления печени не может протекать самостоятельно, для него характерно наслаивание на вирус группы B. Получившиийся тандем образует опаснейшее заболевание. Симптомы и результаты исследований совпадают с хроническим гепатитом группы B, но при этом смешанное заболевание проходит в более тяжелой форме и прогноз часто неблагоприятный.
Аутоиммунный
Достоверных данных о возникновении этой болезни нет. Принято считать, что причиной становятся сбои в работе иммунной системы, которая начинает воспринимать клетки печени как чужеродных агентов. В группе риска находятся девушки и женщины. При таком невирусном гепатите наблюдается желтуха, но бывает течение болезни без нее. Также среди симптомов встречается утомляемость, боли в области живота, угревая сыпь в тяжелой форме.
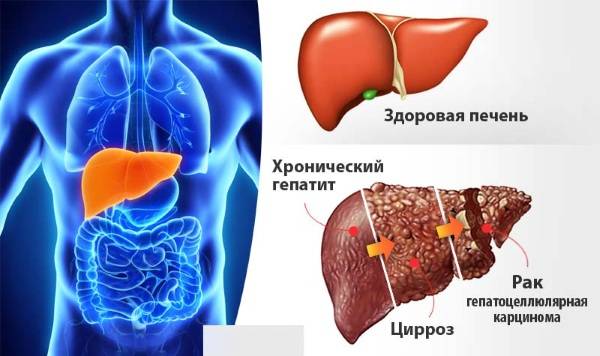
При аутоиммунной форме может развиться цирротическая перестройка печени, причем даже в начале заболевания.
Медикаментозный
Некоторые лекарственные препараты могут стать причиной хронического активного гепатита. Среди симптомов желтуха и увеличение печени (гепатомегалия). Улучшения возникают при отмене медикаментов.
Для этого типа невирусного заболевания важна ранняя диагностика, при продолжительном употреблении лекарственных средств тяжесть поражения возрастает многократно.
Алкогольный
Регулярное употребление алкоголя в значительных дозах может привести к воспалительному поражению печени, которое часто перерастает в цирроз. Симптомы заболевания: увеличение размеров органа (умеренное или незначительное), боль в правом подреберье, расстройства работы ЖКТ.
Токсический
При многократном попадании в организм небольших доз ядовитых веществ образуется невирусное воспаление печени, которое медленно развивается. Постепенное и невыраженное проявление симптомов приводит к сложной диагностике заболевания. Несвоевременное обращение за медицинской помощью может привести к серьезным последствиям в виде цирроза, печеночной недостаточности и даже смерти.
В некоторых случаях причины болезни выявить не удается, тогда ставится диагноз хронический гепатит неуточненной этиологии или неверифицированный. Для такого заболевания характерны воспалительно-деструктивные процессы, которые трансформируются в цирроз или начальные стадии рака печени.
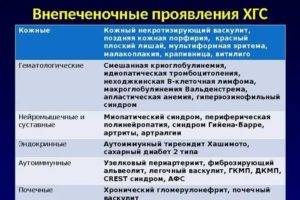
Почему возникают внепечёночные проявления
Вирус гепатита, попадая в организм, поражает один орган. В печени начинают возникать очаги воспаления. Затем, недуг сказывается на состоянии других органов. Внепечёночные проявления фиксируют примерно у 70% больных гепатитом. Чтобы понять природу сторонних нарушений, нужно ознакомиться со следующими понятиями:
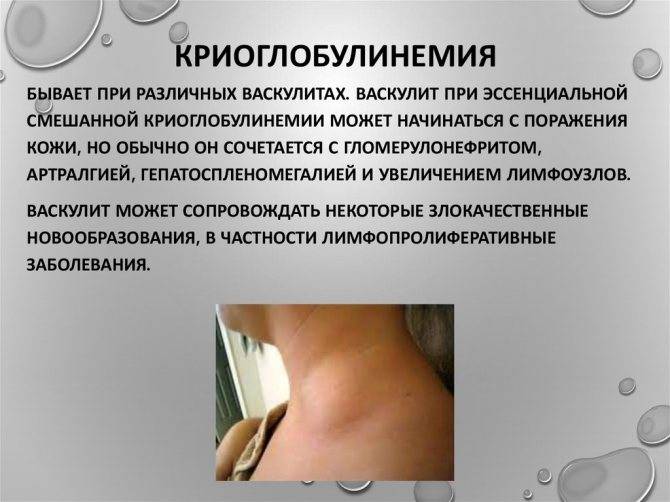
- Криоглобулины. Являются белковыми соединениями. Они синтезируются иммунной системой в качестве реакции на присутствие патогена. У здоровых людей криоглобулины отсутствуют. При температуре тела ниже 37 градусов белки-маркёры перестают растворяться в водной среде. В итоге криоглобулины закупоривают мелкие сосуды.
- Криоглобулинемия— состояние, при котором в крови пациента обнаруживаются криоглобулины. Возникает из-за наличия в организме возбудителя гепатита С. Именно криоглобулинемия «виновна» в половине случаев внепечёночных проявлений заболевания.
При нарушенном кровотоке они недополучают необходимые для функционирования вещества.
На какой стадии болезни возникают внепечёночные признаки
Реакция со стороны иммунной системы, если она работает должным образом, начинается с момента попадания вируса в организм. Это не означает, что и внепечёночные признаки проявляются сразу. На развитие сторонних патологий уходит время. Соединения, разрушающие мелкие кровеносные сосуды, накапливаются постепенно. Поэтому внепечёночные проявления диагностируются у пациентов с хронической формой гепатита. Многое зависит и от вируса, вызвавшего гепатит. Признаки поражениясторонних органоввыявляются не у всех больных с хронической формой воспаления. Врачи приводят определённую статистику:
- при хроническом гепатите типа В внепечёночные признаки фиксируются у 20% пациентов;
- в случае заболевания С-типа, внепечёночные проявления диагностируются чаще, практически у 40% пациентов.
Если здоровье пациента ослаблено и имеются сопутствующие гепатиту патологии, внепечёночные признаки могут сформироваться уже на острой стадии воспаления.Этот этап болезни, в отличие от хронического, полностью излечим. Поэтому необходимо бытьвнимательным к своему состоянию,при первых подозрениях на проникновение вируса посетить врача.
Случаи из врачебной практики
Медицинская статистика отмечает внепечёночные проявления у 45% пациентов с воспалением печени С-типа. Не все врачи находят прямую связь между гепатитом и сопутствующими недугами.
У каждого сопутствующего заболевания своя частота выявления:
- Гепатитом обусловленовыявление примерно 50% случаев сахарного диабета. Недуг развивается на стадиицирроза печени.
- Различные эндокринныесбои обнаруживаются у 7—12%больных инфекционным воспалением печени С-типа.
- Проявления криоглобулинемии наблюдаются у 13—42% инфицированных. Их беспокоят слабость, артралгия, пурпур, периферическая полинейропатия, синдром Рейно, артериальная гипертония, воспаление почек.
- Нейромышечные и суставные внепечёночные проявления обнаруживаются у трети инфицированных с хроническим воспалением печени.
Врачи приводят множество примеров из своей практики, указывающих на внепечёночные проявления. Симптоматика гепатита С всегда схожа. При этом внепечёночные проявления существенно отличаются в каждом конкретном случае:
- Больница города Новосибирск: пациент К., возрастом 52 года обратился с жалобами на тяжесть в правом подреберье, быструю утомляемость, слабость, проблемы с аппетитом. При этом проявлялись боли в суставах и проблемы с почками. Диагностированы гепатит типа С и хронический пиелонефрит.
- Больница города Москва: пациент В. 38 лет обратился с жалобами на боль в правом боку, слабость и быструю утомляемость. При осмотре на кожном покрове обнаружены высыпания. Диагностированы гепатит типа С и плоский лишай.
- Больница города Москва: пациентка Б. возрастом 49 лет обратилась с жалобами на болевые ощущения в правом боку, чувство жара, снижение аппетита. При обследовании выявлен гепатит типа С. Кроме того, обнаружены нарушения в работе щитовидной железы, а также повышенный уровень сахара в крови.
Когда терапия не даёт должного эффекта, медики начинают искать другую причину недугов. Даже в этом случае не всегда назначают анализы на гепатит. Сначала исключают холецистит, проблемы с пищеварительным трактом. Поэтому самостоятельная диагностика гепатита при наличии внепечёночных проявлений не обоснована. Коварный и многоликий недуг должны обнаружить опытные медики.
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты.
- Инфекционный мононуклеоз, желтушная форма — выраженный синдром общей инфекционной интоксикации, увеличение лимфоузлов, тонзиллит, специфические изменения общей крови и серологические тесты.
- Жёлтая лихорадка — острое начало, высокая температура, гиперемия и отёчность лица, временное улучшение, а затем ухудшение состояния.
- Лептоспироз — острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера.
- Псевдотуберкулёз — умеренно высокая температура, мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы носков и капюшона (мелкоточечные высыпания), скарлатиноподобная сыпь, бактериальные изменения крови, специфические маркеры.
- Острые кишечные инфекции, например, сальмонеллёз — острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура).
- Листериоз — высокая температура, увеличение лимфоузлов, поражения железистой ткани ротоглотки, бактериальная кровь.
- Сепсис — гектическая (изнуряющая) лихорадка, выраженные полиорганные нарушения.
- Амебиаз — характерные симптомы поражения кишечника, эозинофилия крови, выявления возбудителя.
- Токсические поражения печени — связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области — длительное постепенное начало, отсутствие яркой выраженной симптоматики, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ.
- Желчнокаменная болезнь — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований.
Лабораторные признаки хронического гепатита С
Принципы обследования пациента с подозрением на ХВГС такие же, как и для инфекции в острой стадии. Однако лабораторные признаки отличаются.
Характерные для хронической формы инфекции параметры приведены в таблице.
| Тип исследования | Показатели, указывающие на хронический HCV |
| ИФА |
Наличие антител класса G и антигенов протеинов HCV. Но у детей, рожденных от больной или недавно вылечившейся от HCV матери, наличие IgG в крови не свидетельствуют о заражении без позитивной ПЦР |
| ПЦР |
Положительный результат качественного исследования. При количественном обычно выявляют умеренную или минимальную (при латентном гепатите С) вирусную нагрузку |
| Печеночные пробы | Превышение параметров АЛТ и АСТ как минимум в 2–3 раза |
| Клинический анализ крови | Лейкопения, иногда – незначительное повышение СОЭ, возможна анемия |
Диагностика хронического течения HCV обязательно включает обследование печени при помощи ультразвука, эластометрии, томографии. По результатам этих обследований доктор принимает решение о необходимости пункционной биопсии
Это особенно важно, если симптомы указывают на наличие фиброза или цирроза
Симптомы
Клинические проявления патологии в основном зависят от вирусной нагрузки. При ХВГС с минимальной степенью активности пациент часто предъявляет жалобы на чувство усталости, которое сохраняется после полноценного отдыха, слабость, плохую переносимость физических нагрузок.
При активной репликации вируса возможны следующие симптомы ХВГС у мужчин и женщин:
- переходящая желтуха (характерна, если патология протекает с синдромом холестаза либо массивным поражением печени);
- снижения веса, связанного с отсутствием аппетита;
- периодически появляющимся дискомфортом в области печени (как правило, подобный симптом возникает на фоне употребления спиртного и других нарушений диеты);
- субфебрилитет;
- иногда возникающих приступов тошноты.
Прогрессирующий некроз гепатоцитов и разрастание в паренхиме печени соединительной ткани сопровождаются общей интоксикацией организма, метаболическими нарушениями.
Поэтому если диагностирован хронический гепатит С, его симптомы и лечение могут быть связаны с многочисленными внепеченочными проявлениями:
- раздражительностью, депрессивными расстройствами, вызванными изменением уровня гормонов щитовидной железы;
- поражением эпидермального покрова различной этиологии, это могут быть очаги сыпи или зуда, в тяжелых случаях происходит манифестация симптомов псориаза, экземы;
- боль, скованность в суставах;
- дискомфорт в области почек;
- кардиоваскулярные расстройства.
На данном этапе вылечить ХВГС крайне сложно. Необходима не только основная терапия, но также прием препаратов для коррекции сопутствующих осложнений. Кроме того, врачу необходимо провести дифференциальный диагноз с другими парентеральными гепатитами и прочими системными инфекциями.
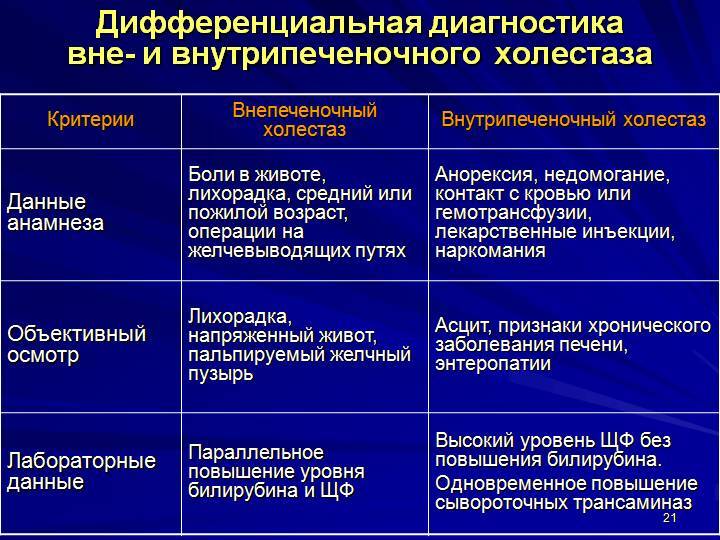
Как проводится диагностика?
Алгоритм диагностики складывается из последовательного выполнения двух этапов. Первоначально необходимо выявить снижение клубочковой фильтрации почек. Для этого используют исследование показателей биохимии крови: содержание азотистых веществ мочевины, остаточного азота, креатинина (признаки азотемии), снижение натрия и белка.
В моче также отсутствует или резко снижен натрий. Измерение суточного диуреза показывает олигурию до полной анурии (сокращение или прекращение выделения мочи). Второй этап заключается в дифференциальной диагностике печеночно-почечного синдрома с другими заболеваниями и причинами почечной недостаточности.
Необходимо учитывать, что у пациентов с патологией печени снижается синтез мочевины и креатинина, поэтому в анализах даже при начальной стадии почечной недостаточности эти показатели могут показывать норму.
Дифференциальная диагностика
Для постановки диагноза нужно исключить:
- последствия шока и патологических потерь жидкости (кровотечение, рвота, понос);
- проявление бактериальной инфекции;
- нефротоксичность применяемых в терапии лекарств;
- реакцию в виде улучшения почечной функции и снижения креатинина на прекращение применения мочегонных, проведение водной нагрузочной пробы;
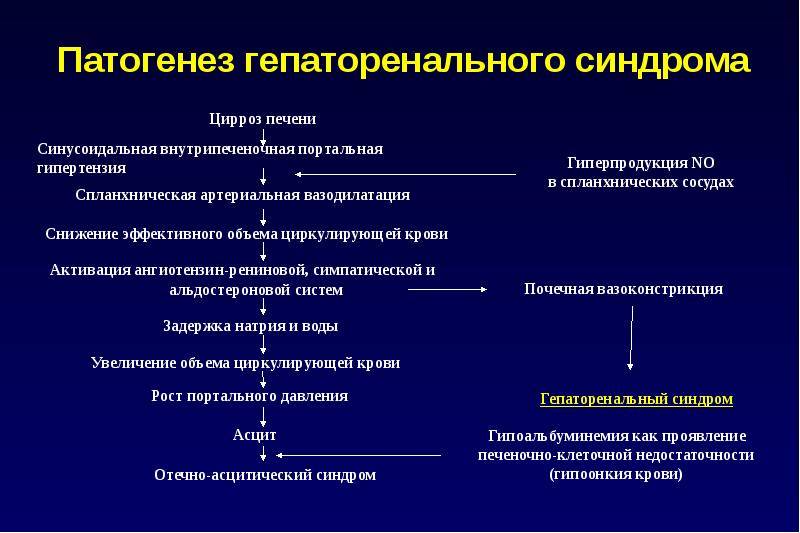
- все причины, сопровождающиеся выделением белка и эритроцитов с мочой (при гепаторенальном синдроме этого не происходит);
- возможные механические препятствия для мочевыделения при заболеваниях паренхимы почек, мочеточников, мочевого пузыря.
Почечную недостаточность могут вызвать лекарственные препараты. Она именуется «ятрогенной», значительно лучше лечится. Подобное воздействие наступает под влиянием бесконтрольного приема диуретиков, лактулозы, нестероидных противовоспалительных средств, Циклоспорина, антибиотиков аминогликозидов и Демеклоциклина.
Препараты действуют на почки путем значительного снижения выработки простагландинов, уменьшения скорости клубочковой фильтрации. При алкоголизме у пациента с циррозом печени в почках откладываются иммуноглобулины типа А, в моче определяется b2-микроглобилины.
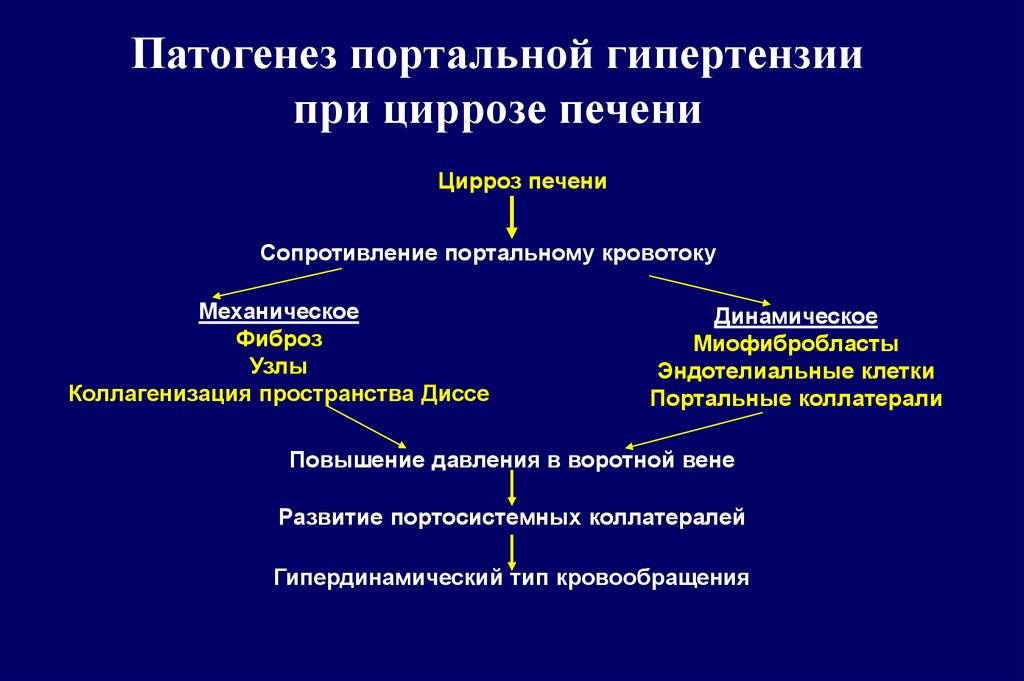
Для проверки почечного кровотока используют метод дуплексного допплеровского ультразвукового исследования. С его помощью оценивается сопротивление артериального русла. Если при циррозе без асцита и выделения азотистых шлаков в кровь показатель повышается, то следует думать о высоком риске формирования гепаторенального синдрома. Рост сосудистого сопротивления при выявленном ГРС расценивается как неблагоприятный признак.
Важные критерии в диагностике
Критерии диагностики сочетают главные и косвенные признаки, которые следует учитывать. Основные (главные) признаки: наличие у пациента хронической патологии печени, осложненной асцитом, низкий показатель клубочковой фильтрации — общий уровень креатинина в крови 1,5 мг/% и более, клиренс за сутки менее 4 мл/мин., белок в суточной моче менее 500 мг, отсутствие положительной реакции на восстановление объема циркулирующей плазмы.
Дополнительные (косвенные) признаки: суточный диурез меньше 1 л, в моче концентрация натрия до 10 ммоль/л, превышение осмолярности мочи над плазмой крови, в сыворотке содержание натрия меньше 13 ммоль/л. При прогрессировании патологии уровень креатинина и мочевины в крови нарастает. Концентрация натрия не превышает 120 ммоль/л.
В анализе мочи не выявляется значительных изменений, кроме низкого уровня натрия. В почках возможно развитие острого канальцевого некроза. Асцит не поддается терапии мочегонными средствами. При коматозном состоянии больного падает артериальное давление и диурез. Длительность терминальной стадии от нескольких дней до месяца и более.