Дифференциальная диагностика
В этом случае установить диагноз довольно сложно, так как клиническая картина указывает и на другие заболевания. К примеру, на бронхиальную астму. В то же время, времени на диагностику может просто не быть.
Если есть возможность, то после личного осмотра и выяснения анамнеза, больной направляется на диагностику. Стандартная программа включает в себя такие исследования:
- ЭКГ;
- УЗИ сердца и грудной клетки;
- дуплексное сканирование;
- рентгенография в 3-х проекциях.
Cердечная астма
Чтобы определить, как лечить сердечную астму, необходимы следующие
При прослушивании легких могут определяться рассеянные или единичные хрипы, на рентгене видны застои и полнокровие в малом круге, на ЭКГ во время сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST,
, признаки коронарной недостаточности.
Эффективность врачебной помощи будет зависеть от правильности поставленного диагноза. Специалисту придется дифференцировать кардиальную астму от нижеприведенных патологических состояний:
- медиастинальный синдром;
- стеноз гортани;
- приступ истерики;
- одышка при уремии (синдроме аутоинтоксикации);
- бронхиальная астма.
Согласно общепринятым протоколам, диагноз ставится на основании результатов инструментального обследования и осмотра. В случае с сердечной астмой их основу представляет аускультация (прослушивание с помощью фонендоскопа), электрокардиография (ЭКГ) и рентгенография. Ознакомиться с особенностями данных тестов можно ниже:
- При аускультации врач услышит характерный для кардиальной астмы ритм галопа, частый, но ослабленный пульс, аритмии и глухие сердечные тона. Отчетливо выделяются сухие хрипы в легких.
- Рентген грудного отдела позволит увидеть застойные процессы, сниженную прозрачность легочных полей, формирования линий Керли.
- Электрокардиография, проведенная во время приступа, покажет уменьшение амплитуды зубцов и сокращение интервала ST. Иногда фиксируются различные сбои в сердцебиении и проявления коронарной недостаточности.
Бронхиальная астма, в отличие от кардиальной, проявляется впервые в раннем возрасте, что считается одним из основных критериев дифференциальной диагностики. Для нее так же характерно наличие аллергических реакций и патологий дыхательной системы на фоне отсутствия недугов сердца и сосудов. Ориентируясь на приведенные факты, врач сможет поставить верный диагноз.
Перед проведением обследования потребуется сестринская помощь
Обычно пациенты поступают в тяжелом состоянии, поэтому важно не нарушать еще больше их психоэмоциональный фон. Медсестра должна будет ответить на все вопросы и рассказать о лечебных процедурах, намеченных на ближайшее время
Диагностика сердечной астмы должна быть особо тщательной, так как важно отличить этот синдром от бронхиальной астмы, от уремии, стеноза гортани, истерического припадка и медиастинального синдрома. Врач, кроме тщательного опроса и осмотра, должен изучить анамнез пациента, отправить его на прохождение ЭКГ и на рентген грудной клетки
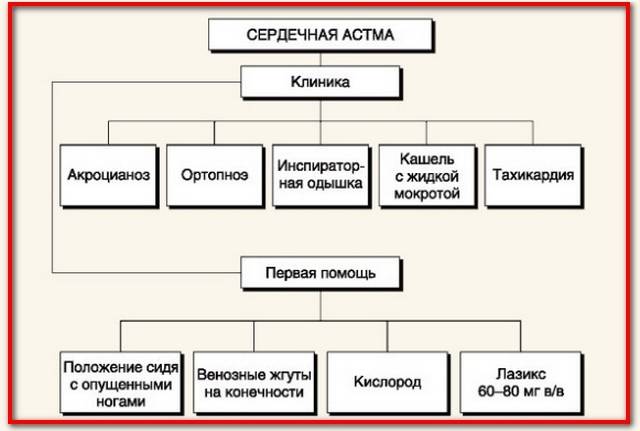
Во время приступа прослушать сердечные тоны достаточно сложно, но определить их приглушенность можно. Также слышны нарушения сердечного ритма (ритм галопа), второй тон акцентируется над легочным стволом. Пульс во время приступа слабый, иногда нитевидный. Давление сперва возрастает, а затем падает. При этом в легких выслушиваются единичные либо рассеянные сухие хрипы. Возможно появление единичных влажных хрипов.
Электрокардиограмма выявит аритмию, коронарную недостаточность, уменьшение амплитуды зубцов.
Чтобы выставить дифференциальный диагноз с бронхиальной астмой, необходимо в первую очередь обратить внимание на то, когда возникли первые симптомы заболевания. Так, сердечная астма чаще всего проявляется в пожилом возрасте
При этом у больного отсутствует аллергический анамнез, нет болезней дыхательной системы, но имеется сердечно-сосудистая патология.
Алгоритм действий неотложной помощи

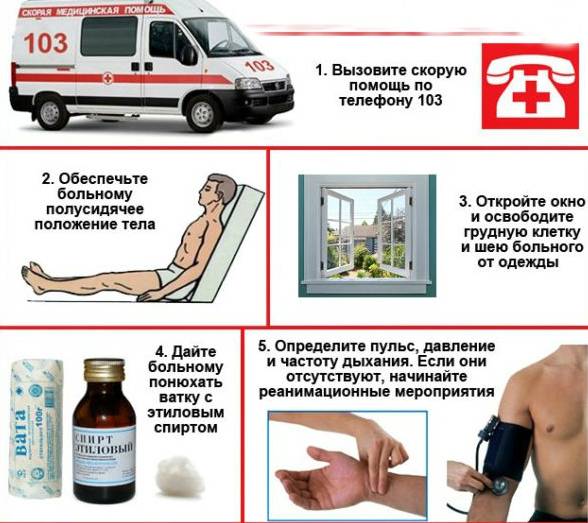
- Срочно вызывать скорую помощь. Данное жизненноопасное состояние требует оказание квалифицированной медицинской помощи.
- Больному следует обеспечить полный покой. Необходим доступ свежего воздуха. Расстегнуть стесняющую грудную клетку одежду. Это необходимо для улучшения необходимых условий для свободного дыхания и уменьшения степени кислородного голодания сердечной мышцы.
- Создать больному сидячее или полусидячее положение в постели или удобном кресле. Ноги при этом спущены вниз. Таким образом уменьшается приток крови к сердечным мышцам и снижается риск застоя крови в легких.
- Дать нитроглицерин (таблетку) под язык и полностью рассосать. Если таковой нет, можно дать таблетку валидола. Нитроглицерин расширит коронарные сосуды сердца, но противопоказан при систолическом давлении не более 100 мм.рт.ст.
- В ротовой полости следует убрать слизь и пену, если есть таковые. Это необходимо для обеспечения прохождения воздуха в легкие.
- Приступить к ингаляции с увлажненным кислородом, пропущенным через пеногаситель. Пеногаситель: 96% этиловый спирт и 10% антифомсилан. При подаче кислорода централизованной скорость составляет 2-3 литра в 1 минуту первые 5 минут, а потом 6-7 л в 1 минуту. Ингаляции кислородом улучшают условие оксигенации.
- Наложить жгуты на конечности, оставив одну свободной. Через каждые 10-15 минут необходимо перекладывать жгуты на свободную руку или ногу. Эта процедура необходима, если нет под рукой необходимых лекарственных средств. Жгуты помогут уменьшить объем циркулирующей крови, что облегчит работу сердца.
- Вместо жгутов можно сделать теплую горчичную ванну для верхней трети голени ног или приставить горчичники или грелку к ногам.
- Проводят кровопускание в объеме 300-400 мл. Процедуру проводят при нормальном артериальном давлении по назначению врача.
- Пациент должен быть все время на виду. Следует следить за его состоянием, цветом кожных покровов и характером мокроты. Периодически проверять давление, пульс, диурез. Все необходимо записывать на листе.
- Перед приходом врача следует приготовить: сердечный гликозид, мочегонное средство и наркотический анальгетик. Внутривенно вводят: анальгетик наркотический; 1 % раствор димедрола или 2% раствор супрастина; мочегонный пентамин 0,025 % раствора строфантина; в/в эуфиллин 2,4 %; 0,9 % раствора натрия хлорида и другие.
- Следует выполнять все назначения врача: вводят гидрохлорид 1 мл 1% морфина или дроперидола раствор 2,5 мл 0, 25%. Для действия анальгетика вводится в/м в объеме 1 мл 1% раствор димедрола или в объеме 1 мл 2% раствор супрастина.
- По назначению врача и в зависимости от артериального давления рекомендуется: при нормальном — в/в лазикс; при гипертензии артериальной — ганглиоблокатор (5% пентамин) в объеме 10 мл 2,4 % в/в эуфиллина; при тахикардии — 0, 025 % раствора строфантина 1 мл с 10 мл изотоническим раствором натрия хлорида в/в в очень медленном темпе и другие препараты.
- После ликвидации приступа сердечной астмы больного на носилках транспортируют в реанимационное отделение для выяснения причины его возникновения.
Ознакомьтесь с причинами и симптомами развития инфаркта миокарда
В новости (ссылка) первая помощь при сердечной недостаточности.
Препараты для лечения инфаркта миокарда! https://upheart.org/bolezni/ishemicheskie-porazheniya/infarkt-miokarda/sovremennye-metody-lecheniya.html
Узнать точно, когда наступит очередной приступ, невозможно. Но чтобы постараться его избежать лицам, страдающим на заболевания сердца, рекомендуется следить за своим образом жизни, диетой, избегать больших нагрузок, и физических, и эмоциональных.
Автор статьи: Журавлев Николай Юрьевич
Кардиолог, Терапевт
Имея большой опыт в области кардиологии, доктор Журавлев помог избавиться от проблем с сосудами и сердцем многим людям. Наиболее распространенные диагнозы, с которыми сталкивается Николай Юрьевич – атеросклероз и гипертоническая болезнь.
Комментарии для сайта Cackle
Лечение сердечной астмы

Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Особенности диеты

Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Лечение сердечной астмы

Острая сердечная недостаточность требует немедленного реагирования в виду серьезной угрозы жизни человека. При подозрении на возникновение характерных для сердечной астмы симптомов, лечение нужно начинать на месте.
Больной является нетранспортабельным до выведения из состояния приступа. После улучшения состояния обязательна госпитализация и проведение дополнительной терапевтической коррекции.
До приезда врачей можно и нужно сделать следующие лечебные мероприятия, которые помогут уменьшить нагрузку на сердце:
- удобно усадить больного, ноги должны быть опущены;
- опустить ноги в горячую воду для расширения сосудов и задержания крови в сосудах нижних конечностей;
- наложить жгуты на верхнюю часть бедер, поверх одежды. Эта мера также задержит кровь в нижних конечностях и уменьшит приток крови к сердцу. Но длительность наложения жгутов не должна превышать 20 минут, т.е. до приезда скорой;
- в крайнем случае, если врачебная помощь недоступна, нужно сделать кровопускание из локтевой вены в количестве 300-500 мл, с соблюдением асептики, и дать 1-2 таблетки нитроглицерина под язык, а при повышенном АД добавить 1 таблетку коринфара (нифедипин, который расширяет сосуды) внутрь, не разжевывая. Кровопускание – мера из прошлого, поэтому в современных условиях больницы не производится. К ней прибегают только в условиях невозможности оказания квалифицированной помощи, т.е. как к мере отчаяния.
Врачебное воздействие заключается в устранении причины, вызвавшей сердечную астму. Лечение начинает осуществляться врачами скорой помощи, а в дальнейшем продолжается лечащим врачом в больнице.
Неотложная помощь при сердечной астме:
- Возвышенное положение головы в положении лежа, или пациента можно усадить, особенно при отеке легких. Если у человека низкое АД, эти действия не выполняют для предупреждения критической ишемии головного мозга;
- Вдыхание кислорода с парами спирта для устранения пенообразования, через маску или носовой катетер (этиловый спирт – это официально признанный пеногаситель);
- Нитроглицерин применяется под язык, для расширения коронарных сосудов и снятия нагрузки с сердца (внутривенно вводят при инфаркте миокарда, в остальных случаях – под язык);
- Универсальным средством является фуросемид – он расширяет вены и за счет этого обеспечивает быструю разгрузку миокарда, которая затем усиливается мочегонным действием;
- При высоком давлении применяют коринфар (нифедипин) в таблетках внутрь;
- При сильном психомоторном возбуждении, выраженной одышке, обязательным является применение морфина, который так же обеспечивает эффективное обезболивание. Этот препарат воздействует на центр дыхания, уменьшая патологическую частоту дыхательных движений, которая не может компенсировать развивающуюся ишемию, а приносит только вред организму;
- При нарушении ритма сердца применяют антиаритмические препараты;
- При улучшении показателей гемодинамики, но при сохранении признаков отека легкого, применяют гормоны (преднизолон). Они уменьшают проницаемость сосудистой стенки и предупреждают выход плазмы в интерстиций;
- Если развивается плохо поддающийся лечению отек легких — вводят гепарин с целью коррекции микроциркуляции и предупреждения тромбозов;
- При сочетании астмы с кардиогенным шоком и снижением давления, внутривенно капельно вводят вещества оказывающие прессорное действие: допамин, норадреналин (повышают давление за счет прямого воздействия на сосуды).
Прогноз
Как любое неотложное состояние, сердечная астма угрожает жизни пациента. Благоприятный исход зависит от раннего выявления и быстрого начала лечебных мероприятий, а также от тяжести причины, вызвавшей приступ.
Без лечения сердечная астма приводит к отеку легких – состоянию, приводящему к смерти пациента. Характерные симптомы, предшествующие такому состоянию, мы описали выше.
Доврачебная помощь астматику при приступе
Квалифицированная помощь, оказанная специалистом, способствует быстрому смягчению симптомов, восстановлению дыхания больного. Однако прежде чем прибудет машина скорой помощи, необходимо самостоятельно принять меры.
Снять даже сильный приступ астмы в домашних условиях реально, если правильно произвести ряд действий
Так как основной опасностью при обострении астмы является спазм бронхов, важно как можно скорее его купировать или хотя бы уменьшить
Алгоритм неотложной помощи при приступе бронхиальной астмы
Развитию приступа предшествует воздействие раздражителя. Это может произойти внезапно, вдали от больницы. В таком случае вся ответственность за здоровье больного ложится на находящихся рядом знакомых или окружающих людей.
Даже если отсутствует опыт оказания медицинской помощи, есть ряд несложных манипуляций, которые позволят продержаться до приезда врачей. Когда необходима неотложная помощь при бронхиальной астме, алгоритм действий будет следующим:
- Позвонить в неотложку, подробно описать состояние человека.
- Выявить и убрать (если возможно) источник, спровоцировавший приступ (цветы, животные и др.).
- Усадить больного в удобную позу, дать возможность упереться руками в твердую поверхность.
- Расстегнуть пуговицы, снять тесную одежду, сдавливающую грудную клетку.
- Успокоить человека, чтобы предотвратить паническую атаку.
- Поискать по карманам или в сумке ингаляционные препараты. Часто люди, страдающие описываемым заболеванием, держат аэрозоль в доступном месте.
Доврачебная помощь при бронхиальной астме очень важна, так как позволяет избежать осложнений и облегчает задачу медикам. Поэтому не нужно проходить мимо, несколько простых манипуляций могут спасти жизнь человека. Правильный алгоритм действий при бронхиальной астме позволяет облегчить состояние больного уже через 15 минут.
Немедикаментозные способы
Когда под рукой нет ингалятора и других лекарств, а начался приступ астмы, необходимо знать, что делать в таких обстоятельствах. Разработан ряд эффективных методов, которые улучшат самочувствие без применения препаратов. Если какой-то из них не принес облегчения, можно воспользоваться сразу несколькими.
Что именно помогает при приступах астмы в каждом конкретном случае, зависит от индивидуальных особенностей организма и течения болезни
Важно при принятии мер постоянно следить за состоянием больного. Если заметно ухудшение или отсутствие прогресса, действия сразу же прекращают и ожидают приезда скорой
Снять приступ астмы без лекарств можно следующими способами:
- Приготовить раствор соды: в стакане теплой воды растворить две чайные ложки порошка. Употребляют в три подхода в течение получаса.
- Легкий массаж крыльев носа уменьшает одышку.
- Провести ингаляцию, используя лекарственные травы. Подойдет чабрец и эвкалипт. Лекарство быстро проникает в дыхательные пути, вызывая бронхорасширяющий эффект. Прежде чем проводить процедуру, необходимо убедиться в отсутствии аллергических реакций на используемые компоненты.
- Нормализовать состояние помогут дыхательные упражнения. Продолжительные вдохи и выдохи через нос в течение десяти минут предупреждают паническую атаку.
- Сделать горячие ванночки для рук и ног, положить горчичники или грелку на икроножные мышцы. Помогает уменьшить спазм, улучшить кровоток, восстановить дыхательную функцию. Метод запрещено применять людям с заболеваниями сердечно-сосудистой системы.
- Размять спинные мышцы в верхней части туловища и грудную клетку, чтобы улучшить кровоток, снять болевые ощущения. Воздействие при этом не должно быть сильным.
- Поставить в непосредственной близости к кровати больного увлажнитель воздуха. Если есть кислородная подушка, можно ее использовать.
Лечение сердечной астмы
Лечение сердечной астмыДоврачебная помощь при сердечной астме:
- Удобно усадить больного. Ноги при этом должны быть спущены с кровати, так как в лежачем положении увеличивается приток крови к легким.
- Горячая ножная ванна обеспечит приток крови к ногам и уменьшит переполнение легочных сосудов.
- Наложить жгут на нижние конечности на 15 см ниже паховой складки. Его накладывают поверх одежды на 20-30 минут. Таким образом, значительный объем крови задерживается в конечностях. Это позволяет уменьшить количество циркулирующей крови и разгрузить малый круг кровообращения.
Лечение сердечной астмы медикаментами
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Нитраты и нитратоподобные средства | Снимают спазм коронарных сосудов. Улучшают питание сердца, повышают его сократительную функцию. | Нитроглицерин | 2 таблетки под язык с повторами через 10 минут. |
| Антигипертензивные средства | Снижают артериальное давление. Улучшают снабжение сердца кислородом, облегчают его работу. | Коринфар | 1 таблетка. Глотать, не разжевывая, запивая достаточным количеством воды. |
| Наркотические анальгетики | Устраняет сильные сердечные боли и одышку. Способствует расслаблению гладкой мускулатуры. | Омнопон (пантопон) | Назначают по 0,01—0,02 г внутрь или под кожу. |
| Раствора морфина гидрохлорида | Внутривенно 1 мл 1 % раствора. | ||
| Нейролептические средства | Оказывают сильное успокаивающее действие, устраняют приступ паники и тахикардию. | Дроперидол (показан при угнетении дыхания, бронхоспазме, отеке мозга) | Вводят 2,5-5 мг внутримышечно в сочетании с 0,05-0,1 мг Фентанила. |
| Антигистаминные препараты | Снижают проницаемость стенок сосудов, уменьшают отек и тахикардию. | Пипольфен Обладает успокаивающим и обезболивающим действием. | 1-2 мл раствора внутримышечно. |
| Кислородные ингаляции с парами спирта | Для уменьшения отека легких и пеногашения. Насыщает кровь кислородом, устраняет симптомы удушья. | Кислород + пары 70% спирта | Ингаляцию выполняют с помощью специальной аппаратуры через носовые и ротовые маски или катетеры. Сеанс длится 20-60 минут. |
Нужна ли госпитализация для лечения сердечной астмы?
Показания к госпитализации:
- первый приступ сердечной астмы
- подозрение на инфаркт миокарда и другие острые состояния
- значительные изменения на ЭКГ
- нарастание отека и одышки, несмотря на проводимые мероприятия
Питание и режим дня при сердечной астме.
- Соблюдение режима работы и отдыха. Ночной сон не менее 8-ми часов. Желательно спать на высокой подушке.
- Умеренные физические нагрузки способствуют улучшению кровообращения в, а также нормализации работы дыхательного центра. Рекомендована ходьба, велотренажер, плаванье в среднем темпе, дыхательная гимнастика ежедневно. Соревновательные виды спорта необходимо исключить.
- Ежедневные прогулки на свежем воздухе улучшают работу сердца и легких.
- Избегать нервного и физического переутомления, стрессов.
- Избегать переохлаждений, так как простудные заболевания могут вызвать развитие сердечной астмы.
- Отказаться от курения и злоупотребления алкоголем.
- Регулярно контролировать уровень артериального давления.
Рекомендации по питанию
- Питание должно быть полноценным и обеспечивать потребности организма по белкам, жирам и углеводам.
- Основой рациона должны стать легкоусвояемые блюда, которые не задерживаются в желудке:
- супы
- изделия из отварного рубленого мяса и рыбы
- тушеные и приготовленные на пару блюда из овощей
- жидкие и полужидкие каши из круп
- нежирные молочные продукты
- Ограничить потребление соли – не более 8 г в сутки. Соль способствует задержке жидкости в организме, увеличению объема циркулирующей крови и развитию отеков.
- Соблюдать питьевой режим. Не желательно потреблять более 1,5 литров жидкости в день, включая первые блюда. Дополнительный объем жидкости может вызвать застой крови в сосудах легких.
- Избегать переедания. Лишний вес повышает риск развития сердечных болезней.
- Последний прием пищи рекомендован за 2-3 часа до сна. Полный желудок вызывает прилив крови, что может стать причиной переполнения сосудов легких.
Причины сердечной астмы
Причины сердечной астмы могут скрываться как в поражении самой сердечной мышцы, так и в заболеваниях, не связанных с кардиологией.
Выделяют следующие этиологические факторы, приводящие к развитию этого патологического состояния:
-
Левожелудочковая недостаточность в стадии обострения может приводить к развитию сердечной астмы.
-
Часто этот клинический синдром развивается на фоне таких форм ишемической болезни сердца, как: нестабильная стенокардия и острый инфаркт миокарда.
-
Возможно развитие сердечной астмы в постинфарктный период и на фоне атеросклеротического кардиосклероза.
-
Такие нарушения в работе сердца, как послеродовая кардиомиопатия, острый миокардит способны провоцировать развитие приступа сердечной астмы. Сюда же можно отнести аневризмы сердца.
-
Артериальная гипертензия с высокими скачками давления и избыточным тонусом миокарда левого желудочка, мерцательная аритмия, трепетания предсердий представляют потенциальную угрозу в плане развития этого сердечного синдрома.
-
К факторам-провокаторам относят пороки сердца (митральные и аортальные), так как они затрудняют нормальный ток крови. Также кровообращение нарушается на фоне имеющегося внутрипредсердного тромба, при наличии опухоли внутри полости сердца, которая называется миксома.
-
Среди болезней легких, которые оказываются причиной развития сердечной астмы, выделяют пневмонию, среди заболеваний почек – острый гломерулонефрит. Опасность в этом плане также представляют любые выраженные нарушения мозгового кровообращения.
-
Может спровоцировать приступ чрезмерная физическая нагрузка, сильное эмоциональное потрясение и стресс, гиперволемия на фоне вынашивания ребенка, при лихорадочных состояниях, при внутривенном введении большого объема жидкости и ее задержке в организме.
-
Опасность в плане развития приступа сердечной астмы представляет чрезмерное употребление пищи перед сном, это же касается жидкости. На фоне имеющихся нарушений сердца астма может развиться даже при быстром и резком переходе из вертикального положения в горизонтальное.
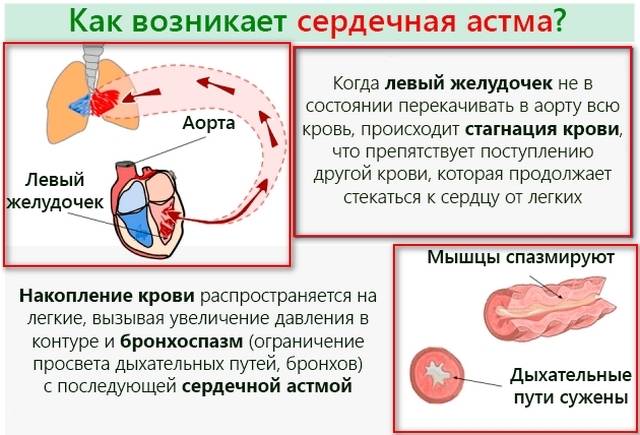
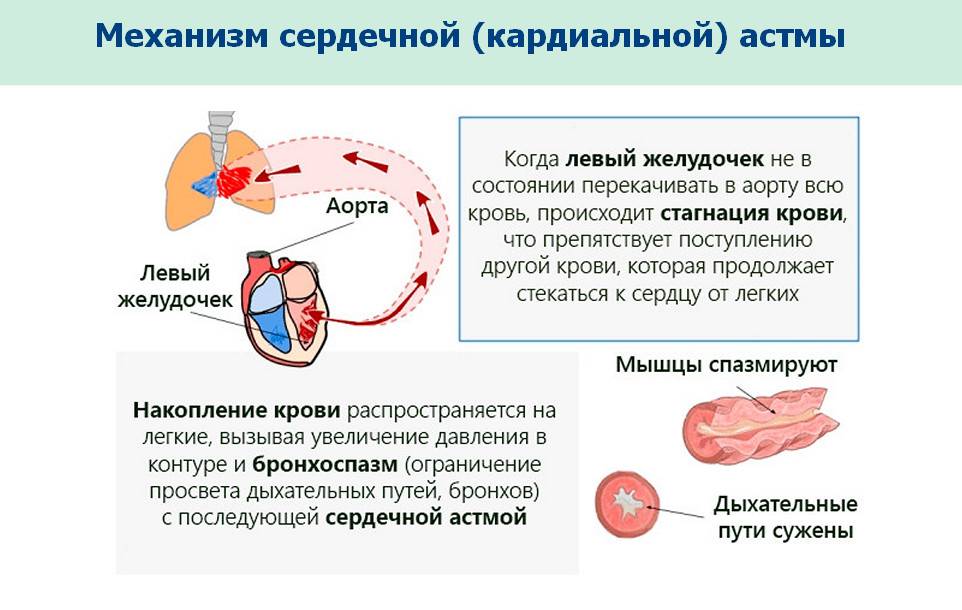
Если обращаться к патогенезу сердечной астмы, то он базируется на том, что левые отделы сердца не справляются с возложенной на них нагрузкой. Это приводит к тому, что вены и капилляры легких наполняются слишком большим объемом крови, резко возрастает гидростатическое давление в малом круге кровообращения. На фоне избыточного давления внутри сосудов, сквозь стенки капилляров просачивается плазма, попадая в легочную ткань.
К одному из патогенетических факторов сердечной астмы относят увеличение притока крови, наполняющей сосуды, например, во время беременности или при подъеме температуры тела. В данном случае возрастающий венозный ток крови, поступающей к сердцу, сопровождается затруднением её оттока из наполненных кровью легких в левые отделы сердца.
Левожелудочковая недостаточность, являющаяся причиной возникновения кардиальной астмы, развивается под влиянием сердечных и не сердечных патологий и состояний. Полный перечень причин выглядит следующим образом:
- аневризма аорты;
- инфаркт миокарда;
- воспалительные заболевания сердца;
- закупорка коронарных сосудов тромбами;
- сужение отверстия митрального клапана;
- кардиосклероз;
- опухоль сердца;
- недостаточность аортального клапана;
- кардиомиопатия.
В группе риска также находятся люди, страдающие от мерцательной аритмии, гипертонической болезни, воспаления легких и острого гломерулонефрита. Вызвать приступ могут такие триггеры (пусковые механизмы):
- чрезмерная физическая активность;
- психоэмоциональное потрясение;
- гормональные всплески;
- задержка жидкости в организме;
- лихорадочное состояние;
- длительное пребывание в лежачем положении;
- употребление пищи в ночное время (незадолго до сна).
В зависимости от возраста и пола основные триггеры немного отличаются. К примеру:
- У женщин основным фактором риска является беременность и послеродовой период из-за скачков гормональной активности. Наиболее актуален триггер в зрелом возрасте (после 40-50 лет).
- Приступы сердечной астмы у мужчин в большинстве своем начинают развиваться после получения физических нагрузок.
- Проявление левожелудочковой недостаточности у детей, в отличие от взрослых, является следствием врожденной аномалии.
Как распознать болезнь?
Чем раньше Вы распознаете болезнь, тем быстрее сможете избавиться от неё. Именно поэтому нужно знать не только, что такое сердечная астма, но и как её распознать. Основные симптомы:
- У человека появляется сильная одышка. При вдохе дыхание становится тяжелым, выдох достаточно продолжительный. Из-за сужения просвета бронхиол человеку становится трудно набрать в легкие необходимое ему количество воздуха. Часто именно с сильной одышки начинают проявляться симптомы сердечной астмы. Через нос дышать не может, приходится делать это ртом. Наблюдается ортопноэ – в положении лежа усиливается одышка, поэтому приходится постоянно сидеть.
- Сильный кашель, напоминающий удушье. У больного появляется тяжелой сухой кашель, потом выделяется определенная часть мокроты, облегчения человек при этом не чувствует. Со временем наблюдается увеличение бледно-розовой мокроты. В тяжелых случаях у человека может идти пена из носа и рта. Это один из самых опасных признаков сердечной астмы.
- Сильный страх смерти. Появляется кислородное голодание, из-за чего пациент становится слишком возбужденным.
- Кожа приобретает синеватый оттенок. Наблюдается в зоне губ и на пальцах. К этому приводит недостаток кислорода и большое количество гемоглобина. Кожа также может быть бледной, ведь у поверхностных сосудов происходит спазм.
- Большое количество холодного пота. При развитии болезни нарушается газообмен в легких. В крови накапливается достаточно много углекислоты. Это приводит к выделению холодного пота.
Распознать болезнь легко. Часто наблюдается сразу несколько симптомов. Необходимо немедленно оказать помощь при сердечной астме, как только Вы распознали недуг.
Стадии развития
Заболевание достаточно серьезное
Важно выделить стадии развития, чтобы вовремя избавить от неё больного. Есть несколько основных стадий:
- Предвестники приступа. Перед первым приступом у человека несколько дней наблюдается постоянная одышка, ему не хватает воздуха, начинается кашель. Когда человек отдыхает, у него не наблюдаются симптомы. Во время занятий спортом начинаются предвестники приступа, описанные выше.
- Приступы. Для приступа сердечной астмы характерно слишком быстрое сердцебиение, недостаточное количество воздуха. Пациент возбужден, вплоть до чувства паники. На фоне стресса слишком повышается давление.
- Отек легких. Если не начать лечение, болезнь будет развиваться, что приведет к отеку легких. В их альвеолы начинает попадать много жидкости, из-за чего дышать становится невероятно сложно. Это очень опасное состояние, человек может вовсе перестать дышать, поэтому нужна срочная неотложная помощь при сердечной астме.
Лечение обязательно сразу начинайте на первой стадии. Болезнь только зарождается, вашему организму будет легче её побороть.
Диагностика
Перед лечением обязательно необходимо дифференцировать бронхиальную астму от сердечной астмы, одышки при развитии аритмии, истерическом припадке. В этом помогает полная диагностика пациента. В нее входит ЭКГ, данные осмотра лечащего врача.
Сначала Вас должен осмотреть врач. Кардиальная астма проявляется посинением губ и пальцев, кожа пациента становится бледноватой. Когда пациент пытается вдохнуть, начинают сильно напрягаться межреберные мышцы. Больной сильно нервничает во время приступов, поэтому давление начинает повышаться. Даже в спокойном состоянии оно немного больше положенного.
Обследование с помощью специальных устройств помогает выявить причины и найти отличия бронхиальной астмы от сердечной. На рентгене грудной клетке будет видно, что появился венозный застой. На электрокардиографии при болезни наблюдается снижение амплитуды зубцов, иногда у больного проявляется коронарная недостаточность. УЗИ должно выявить дефекты клапанов и недостаточность сердца.