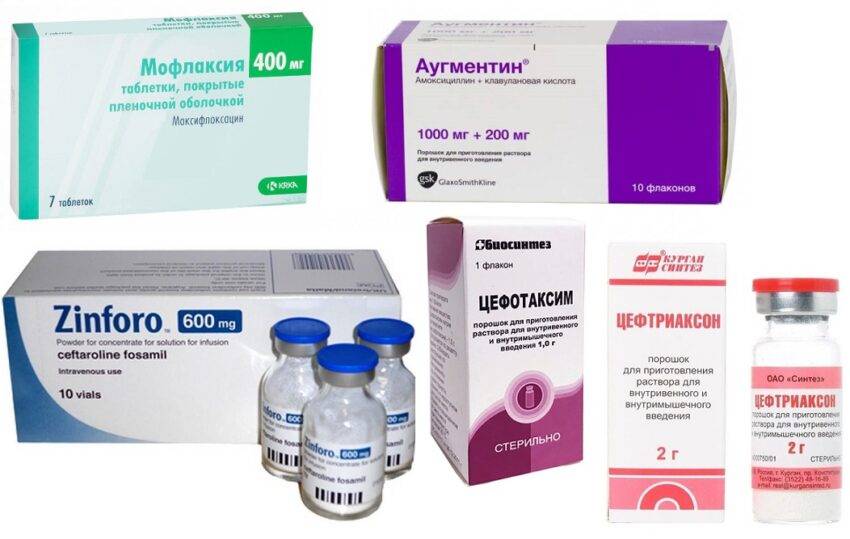
Препараты, применяемые в инъекционной форме
Симптоматическая и патогенетическая терапия при воспалении легочных тканей включает себя кроме антибактериальной группы фармакологических препаратов также и средства других направленностей, которые могут вводиться инъекционным методом. Тем не менее, препараты, которые относятся напрямую к терпи кашля не применяются в виде инъекций, чаще они вводятся в организм ингаляционным путем либо перорально.
К таким инъекционным препаратам относятся следующие:
- нестероидные противовоспалительные медикаменты, иначе – НВПС;
- противовирусные медикаменты;
- адаптогены и иммуномодуляторы.
Среди НВПС наиболее часто в терапии воспаления легких применяются такие препараты:
- Диклофенак – внутримышечные инъекции;
- Нимесил – пероральный прием при невыраженном болевом синдроме;
- Анальгин с Димедролом, как литическая смесь для внутримышечного введения.
НПВС назначаются в качестве препаратов, которые оказывают жаропонижающее воздействие и противовоспалительное действие при пневмониях. В рамках терапии пневмонии у пациентов детской возрастной группы применяются Парацетамол с Ибупрофеном, так как они признаны наиболее безопасными.
Нимесил может использоваться при выраженном болевом синдроме.
Противовирусные препараты – интерфероны и индукторы интерферонов назначаются при следующих заболеваниях:
- пневмониях вирусного характера;
- пневмониях вирусно-бактериального характера;
- пневмониях хламидийного характера;
- пневмониях, спровоцированных микоплазмами;
- ОРВИ;
- заболеваниях, обусловленных цитомегаловирусом.
К препаратам противовирусного характера относятся такие:
- Виферон;
- Гриппферон;
- Генферон.
Среди индукторов интерферонов назначается Циклоферон.
Каких-либо фармакологических исследований, которые возможно было бы назвать авторитетными по поводу степени позитивного воздействия иммуномодуляторов и адаптогенов при воспалительных процессах легочных тканей не проводилось. Но, их также назначают в рамках терапии пневмонии.
Принято считать, что экстракт алоэ в ампулах, предназначенных для внутримышечного введения, способствует более стремительному заживлению и восстановлению полной функциональности легочных тканей после воспаления.
Какой препарат, и в каких случаях применяется при пневмонии
Имеются некоторые основные схемы, на которые ориентируются при назначении и применении определенных препаратов.
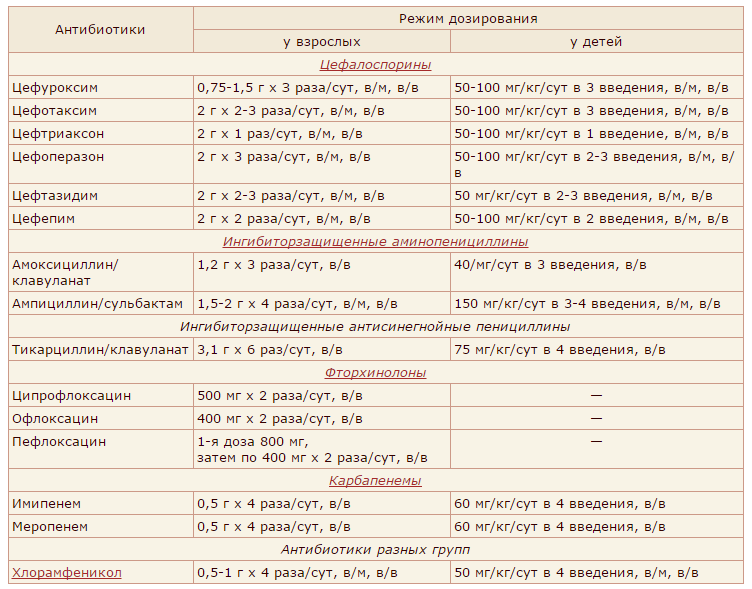
В целом, препараты при пневмонии назначаются следующим образом и применяются в дозировках, рассмотренных в таблице:
| Препараты, которые могут назначаться при пневмонии | |
| Лекарственная группа | Как используется |
| Нестероидные противовоспалительные препараты | Диклофенак назначается при выраженной болезненности при воспалении легких, а также при температуре, которая превышает 39 градусов. Взрослым показано по 75мг/сутки, вводится внутримышечно на протяжении 5 суток. |
| Индуктор интерферона | Циклоферон назначается при пневмонии, имеющей связь с ОРВИ, герпесом, хламидиями, ЦМВ. Взрослым вводится 10 инъекций по 0.25г в/м либо в/в. В детском возрасте показано по 6-10мг/кг, также 10 инъекций путем в/м либо в/в введения. |
| Иммуномодулятор | Имунофан назначается при пневмонии, которая возникла на фоне ОРВИ, микоплазменного либо хламидийного заражения, сепсиса. Взрослым требуется вводить 1 раз через 3 суток, показано 8 инъекций. Разовая дозировка составляет 50мкг, то есть 1 ампула. |
| Адаптоген | Экстракт Алоэ назначается при любой форме пневмонии, за исключением тяжелого течения. Применяется 1 ампула, 1 раз в 1 сутки, курс составляет 10 инъекций. |
| Иммуномодулятор | Полиоксидоний назначается при воспалении легких, возникшем на фоне ОРВИ, при иммунодефиците, бронхообструкции. Вводится взрослым в/м либо в/в, по 6мг/кг, порошок растворяется в физрастворе или воде. Вводится 3 подряд, далее промежуток в 1 сутки. Всего требуется 10 инъекций. В детском возрасте вводят интраназально с 6 месяцев. |
Самостоятельно назначать себе какое-либо средство запрещено, так как их бесконтрольное использование может приводить к разнообразным негативным последствиям, особенно данное касается препаратов антибактериального, противовирусного спектра воздействия и НПВС.
Какие уколы делают при воспалении легких, подскажет специалист. Самостоятельное назначение подобных медикаментозных препаратов – недопустимо. Цена такого воздействия может быть высока – как минимум усугубление состояния пациента, спровоцированное неадекватной терапией.
Поражение легких коронавирусом
Семейство коронавирусов известное науке > 50 лет,
представляют 43 вида РНК-содержащих штаммов. Виновником современной эпидемии стал
новый штамм коронавируса SARS-CoV-2. Вирус отличается от «ближайших
родственников» высокими показателями контагиозности и вирулентности, то есть
способностями передаваться и распространяться внутри организма. Шипы в форме
короны, расположенные на поверхности микроорганизма, содержат кодирующий белок
Spike, который имитирует полезные протеины. Инвазия вируса в клетки человека
происходит не через мембрану, а трансмембранные рецепторы, которые не
дифференцируют Spike-белок, как чужеродный организму агент.
Рецепторы сами закрепляют белок на мембране, и SARS-CoV-2 проталкивает свою РНК в цитоплазму клеток для дальнейшей репликации. Коронавирусу удается обмануть иммунную систему, и оккупировать верхние дыхательные пути. На следующем этапе вирионы продвигаются в нижние дыхательные пути. Развивается диффузно-воспалительное поражение альвеол, в которых вместо воздуха скапливается насыщенный вирусными белками экссудат, препятствующий газообмену кислорода и диоксида углерода. На фоне подорванного вирусной инфекцией иммунитета активизируются условно-патогенные стафилококки. Через повреждения клеточных мембран бактерии проникают в легочную ткань, усугубляя течения инфекции. Таким образом, развитие ковидной пневмонии происходит поэтапно:
- Заражение коронавирусом.
- Повышение проницаемости клеточных
мембран, и вторжение вирионов в легкие. - Аккумуляция жидкости в альвеолах.
- Присоединение бактериальной инфекции.
Вследствие нарушенного бактериально-вирусной
инвазией газообмена, развивается острый респираторный дистресс-синдром (ОРДС) и
дыхательная недостаточность. Кроме тяжелой легочной болезни, у пациентов
возникают аутоиммунные реакции. Иммунная система не дифференцирует свои клетки
от инфекционных агентов, и начинает разрушать организм, которому принадлежит.
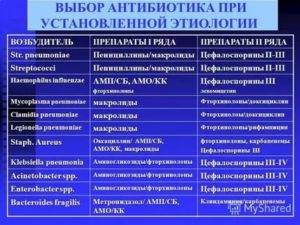
Выбор антибиотика при пневмонии, бронхите, синусите
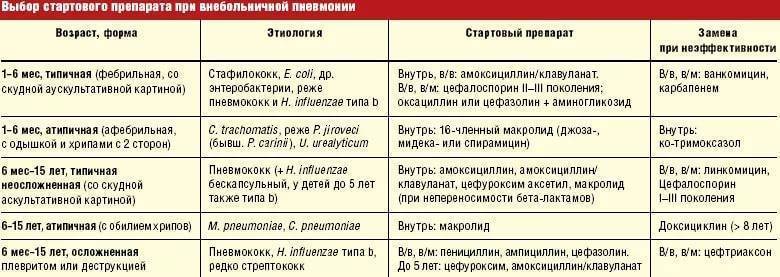
Острый ринит (насморк) с вовлечением носовых пазух (риносинусит) – самая частая инфекция у людей. В большинстве случаев он вызван вирусами. Поэтому в первые 7 дней болезни принимать антибиотики при остром риносинусите не рекомендуется. Используются симптоматические средства, деконгестанты (капли и спреи от насморка).
Антибиотики назначаются в таких ситуациях:
- неэффективность других средств в течение недели;
- тяжелое течение болезни (гнойные выделения, боль в лицевой области, или при жевании);
- обострение хронического синусита;
- осложнения заболевания.
При риносинусите в этом случае назначаются амоксициллин или его комбинация с клавулановой кислотой. При неэффективности этих средств в течение 7 дней рекомендуется использование цефалоспоринов II – III поколений.
Острый бронхит в большинстве случаев вызван вирусами. Антибиотики при бронхите назначаются только в таких ситуациях:
- гнойная мокрота;
- увеличение объема откашливаемой мокроты;
- появление и нарастание одышки;
- нарастание интоксикации – ухудшение состояния, головная боль, тошнота, лихорадка.
Препараты выбора – амоксициллин или его комбинация с клавулановой кислотой, реже используются цефалоспорины II – III поколений.
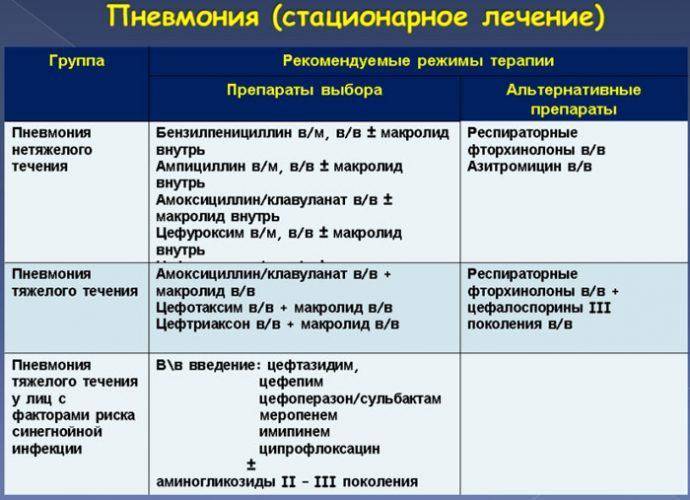
Антибиотики при пневмонии назначаются подавляющему большинству пациентов. У людей моложе 60 лет предпочтение отдается амоксициллину, а при их непереносимости или подозрении на микоплазменную или хламидийную природу патологии – макролиды. У пациентов старше 60 лет назначаются ингибитор-защищенные пенициллины или цефуроксим. При госпитализации лечение рекомендуется начинать с внутримышечного или внутривенного введения этих препаратов.
При обострении ХОБЛ обычно назначают амоксициллин в комбинации с клавулановой кислотой, макролиды, цефалоспорины II поколения.
В более тяжелых случаях при бактериальных пневмониях, тяжелых гнойных процессах в бронхах назначаются современные антибиотики – респираторные фторхинолоны или карбапенемы. Если у больного диагностирована внутрибольничная пневмония, могут назначаться аминогликозиды, цефалоспорины III поколения, при анаэробной флоре – метронидазол.
Ниже мы рассмотрим основные группы используемых при пневмонии антибиотиков, укажем их международные и торговые названия, а также основные побочные эффекты и противопоказания.
Группы пациентов с пневмонией и лечение
По современной классификации пневмония может быть госпитальной, которую человек получил, находясь в больнице, и негоспитальной, которая встречается намного чаще
Очень важно высеять возбудителя, на основании полученной информации назначается лекарство, определяется и чувствительность микроорганизмов
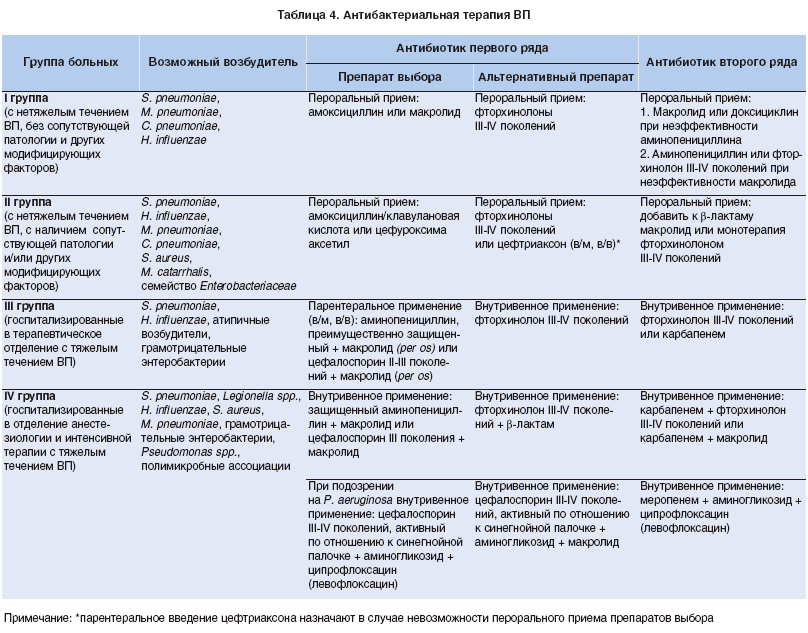
Однако, для того чтобы получить ответы на поставленные вопросы потребуется 2 дня, как минимум. Естественно такого количества времени у медиков нет, таблетки назначаются эмпирическим путем, или наугад. Но для более правильного назначения всех пациентов стоит поделить на 4 группы, для каждой есть свои препараты.
Первая группа
В эту группу относятся лица, у которых пневмония имеет нетяжелое течение, нет сопутствующей патологии и дополнительных факторов риска. При определении возбудителя получить результат сложно, а человека можно лечить амбулаторно, в условиях поликлиники. Возбудителями могут стать:
- стрептококк;
- микоплазма;
- клебсиелла.
в связи с этим назначаются препараты широкого спектра действия. В эту группу входят:
- аминопенициллины, представителем которых является амоксицилин;
- макролиды, которые составляют азитромицин, джозамицин, кларитромицин.
Если принимать вышеописанное лекарство нет возможности в силу тех или иных причин, показан прием препаратов второго ряда. К ним относятся респираторные фтоорхинолоны, среди которых ярким представителем является ципрофлоксацин. Этот препарат может выпускаться под разными названиями и содержится в таблетках «Ципролет», «Ципринол», «Ципробай», также применяют моксифлоксацин в виде препарата «Авелокс».
В том случае, когда ранее применяемый амоксицилин не оказывает положительного результата на протяжении 2-3 суток, воспаление не проходит, его стоит заменить макролидом. Дозировка таблеток подбирается врачом индивидуально.
Вторая группа пациентов
В эту категорию попадают пациенты имеют нетяжелое течение пневмонии, но у них есть тяжелая сопутствующая патология. Таковой может стать ХОБЛ (хроническая обструктивная болезнь легких), сахарный диабет, недостаточность сердца, почек, онкологические заболевания, заболевания печени с хроническим течением, патология сосудов головного мозга, расстройства психической сферы.
При этом варианте пневмонии наиболее вероятной причиной может стать стрептококк, а у лиц пожилого, старческого возраста кишечная палочка и клебсиелла. Посевы также могут быть бессмысленны. А вот на фоне сниженного иммунитета может ухудшиться состояние здоровья и человек может попасть в отделение.
В этой ситуации, какие таблетки использовать решает врач. Препаратами выбора в подобной ситуации являются защищенные аминопенициллины. Представителями этой группы являются:
- Аугментин;
- Флемоклав солютаб;
- Амоксил-К.
Также при воспалении легких у подобной категории больных применяют цефалоспорины второго поколения – цефуроксим в виде препартов Аксеф, Зиннат, Зинацеф, Цефутил. При неэффективности проводимого лечения показаны фторхинолоны третьего или четвертого поколений.
В том случае, когда при пневмонии таблетки не имеют порложительного эффекта показано внутримышечное введение антибиотиков группы цефалоспоринов третьего поколения в виде препарата «Цефтриаксон».
В ситуации, когда защищенные аминопенициллины не эффективны назначаются таблетки группы макролидов или все заменяются на фторхинолоны.
Пациенты третьей группы
В этой категории воспаление легких носит среднее течение. В этом варианте возбудителем является не только стрептококк, но и гемофильная палочка, хламидии, легионелла, кишечная палочка, клебсиелла. В некоторых случаях возбудитель не один, а сочетается с другими, образуя микст или смешанную инфекцию.
Амбулаторно таких больных лечить противопоказано и госпитализация в терапевтический стационар является обязательной. Таблетки тут будут иметь небольшую эффективность, а лечение проводится путем уколов.
Четвертая группа
У этой категории больных воспалительный процесс в легких имеет тяжелое течение и сопровождается выраженной интоксикацией. Возбудителями в этой категории принято считать микроорганизмы, что были описаны ранее, однако дополнительно может присоединиться золотистый стафилококк, микоплазма или синегнойная палочка. Человека стоит госпитализировать в отделение, наиболее часто это реанимация.
Длительность лечения составляет от 3 до 10 дней, в особенно тяжелых случаях воспаление в легких лечат 3 недели.
Какие антибиотики применяются при пневмонии?
Как было указано выше, антибиотики от пневмонии изначально назначаются из разряда общего спектра или, как их называют, первого ряда, а после получения всех необходимых результатов обследования, последнего поколения. Разнообразие препаратов на сегодняшний день позволяет подобрать подходящий медикамент в каждом индивидуальном случае. На данный выбор влияют многие факторы: от возраста пациента и его индивидуальных особенностей организма до характера проявления болезни и источника ее возникновения.
Антибиотики при пневмонии у взрослых
 Выбор групп антибиотиков при пневмонии определяется с учетом индивидуальных особенностей организма
Выбор групп антибиотиков при пневмонии определяется с учетом индивидуальных особенностей организма
Выделяют несколько основных групп антибиотиков от пневмонии у взрослых. Выбор препарата той или иной группы осуществляется врачом:
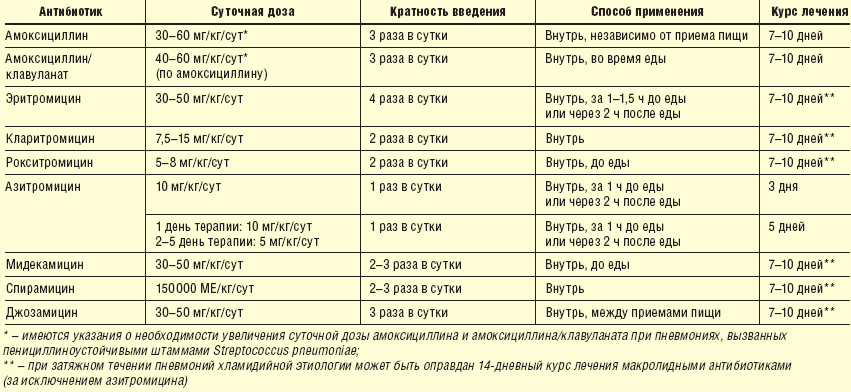
- Амоксициллин. Препараты: Амоксициллин, Флемоксин Солютаб, Оспамокс. Применяются при неосложненном варианте болезни. Курс обычно длится, не менее 10-12 дней. Данные препараты бессильны перед бактериями, производящими бета-лактамазу;
- Амоксициллин в сочетании с клавулановой кислотой. Препараты: Амоксиклав, Аугментин. Данная группа содержит низкотоксичные антибиотики, которые способны противостоять разрушительному влиянию бета-лактамазы. Это свойство обеспечивает наличие в них клавулановой кислоты;
- Макролиды. Препараты: Эритромицин, Азитромицин, Сумамед, Макропен. Представляют собой хорошую замену пенициллиновому ряду. Особо эффективны при проявлении атипичной пневмонии, вызванной бактериями хламидий, микоплазмы, легионнелы. Они также характеризуются низкой токсичностью;
- Цефалоспирины. Препараты: Цефабол, Цефтриаксон, Цефизолин, Супракс. Данный список лекарств применяется при пневмонии, возбудителями которой выступают стрептококки, пневмококки или энтеробактерии. А вот клессибелы и кишечные палочки имеют хорошую устойчивость к ним;
- Фторхинолоны. Препараты: Левофлоксацин, Спарфлоксацин. Данные лекарства оказывают сильное воздействие на пневмококки.
Поскольку при лечении воспаления легких в некоторых случаях могут быть назначены сразу несколько антибиотиков, важно следить за их совместимостью.
Антибиотики при пневмонии у детей
Антибиотики от пневмонии для детей также необходимо начать принимать, как только диагностирована болезнь. Несмотря на то, что детскому организму желательно часто не контактировать с антибиотиками, в данном случае альтернатива отсутствует. Но допустимый список препаратов короче, чем у взрослых.
 Детям антибиотики при пневмонии назначают сразу после постановки диагноза
Детям антибиотики при пневмонии назначают сразу после постановки диагноза
Детям обычно назначают природные и синтетические антибиотики пенициллинового ряда. Среди них можно выделить такие препараты, как Аугментин, Амоксиклав, Ампицилин, Флемоксин Солютаб, Цефикс. Все они допускаются к приему у детей за счет их низкой токсичности. Дозировка в данном случае определяется с учетом массы тела ребенка а способ ввода – от возраста пациента и степени выраженности болезни. Часто лечение назначается с внутримышечных инъекций противовоспалительных антибиотиков, а как только появляется положительная динамика, уколы заменяют на препараты в таблетках.
Назначаемые препараты
В список результативных препаратов, используемых при
ковидном воспалении легких, включены:
- Сумамед (500 мг). Макролидный бактериостатик с активным дигидратом азитромицина. Стандартная схема — приема раз в сутки, в течение трех дней. При коронавирусе курс применения увеличивают в 2-3 раза, с параллельным назначением инъекций цефалоспоринов. Лечебная концентрация сохраняется до 7 дней после приема последней дозы. Производится в Хорватии. Структурные заменители – сербский Хемомицин и российский Азитромицин.
- Таваник (500 мг). Представитель группы респираторных фторхинолонов на основе левофлоксацина. Быстро проникает в пораженные легочные ткани, останавливает синтез бактериальных белков. Назначают однократно в сутки, от 5 до 10 дней. В клинической практике коронавирусной пневмонии применяют для закрепления противомикробного эффекта после ударного курса основных антибиотиков. Выпускается в Украине. Идентичные по структуре лекарственные средства – Левофлоксацин, Левофлокс, Элефлокс.
- Цефтриаксон. Цефалоспорин III поколения с высокой бактерицидной активностью. Эффективно ликвидирует патогенные и условно-патогенные микроорганизмы. Рекомендуемая доза – две инъекции в сутки, с интервалов 12 часов, на протяжении 10-14 дней. При тяжелых инфекционно-воспалительных болезнях, в том числе КОВИД-19, дозировка или длительность инъекционного курса может быть увеличена. Изготавливается фармакокомпаниями России, Украины, Индии. Аналоги по действующему веществу – Цефтриабол (РФ), Роцефин (Швейцария), Лендацин (Словения).
- Цефотаксим. Цефалоспориновый антибиотик индийского производства. Относится к III генерации. По фармакодинамике мало отличается от Цефтриаксона. Способ применения – инъекционно, дважды в сутки. Аналогичные по химической структуре российские средства — Цефосин, Цефабол.
- Зинфоро. Новейший бактерицидный цефалоспориновый антибиотик V поколения. Действующий компонент — цефтаролина фосамил. Дополнен L-аргинином (аминокислотой). В пульмонологии применяется для терапии внебольничной и внутрибольничной пневмонии. Вводится инфузионно, внутривенно, в условиях стационара. Курсовое лечение занимает 10-14 дней. Страна-производитель – Великобритания.
Какие антибиотики принимать при коронавирусе и
пневмонии? Только те, которые назначит врач! Ковидное
воспаление легких – непредсказуемая инфекция, опасная для жизни. Самолечение
угрожает фиброзом легочной ткани, развитием ОРДС, гипоксемии (кислородной
недостаточностью), летальным исходом.
Category:
Статьи
Posted by Андрей Титов
Врач общей практики, стаж 10 лет.
Образование:
2005 год Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова (лечебное дело).
2012 год Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова (врач общей практики).
Лечение антибиотиками пневмонии у взрослых по типу возбудителя
Наиболее опасными формами поражения лёгких считаются инфекции, вызванные стрептококками и легионеллами (болезнь легионеров).
Смертность от данных типов пневмонии составляет 48 процентов от всех зарегистрированных случаев летального исхода.
Антибиотики при пневмонии должны назначаться с первого дня установления диагноза.
После получения результатов бактериологического посева проводится коррекция схемы лечения с учётом выявленного возбудителя.
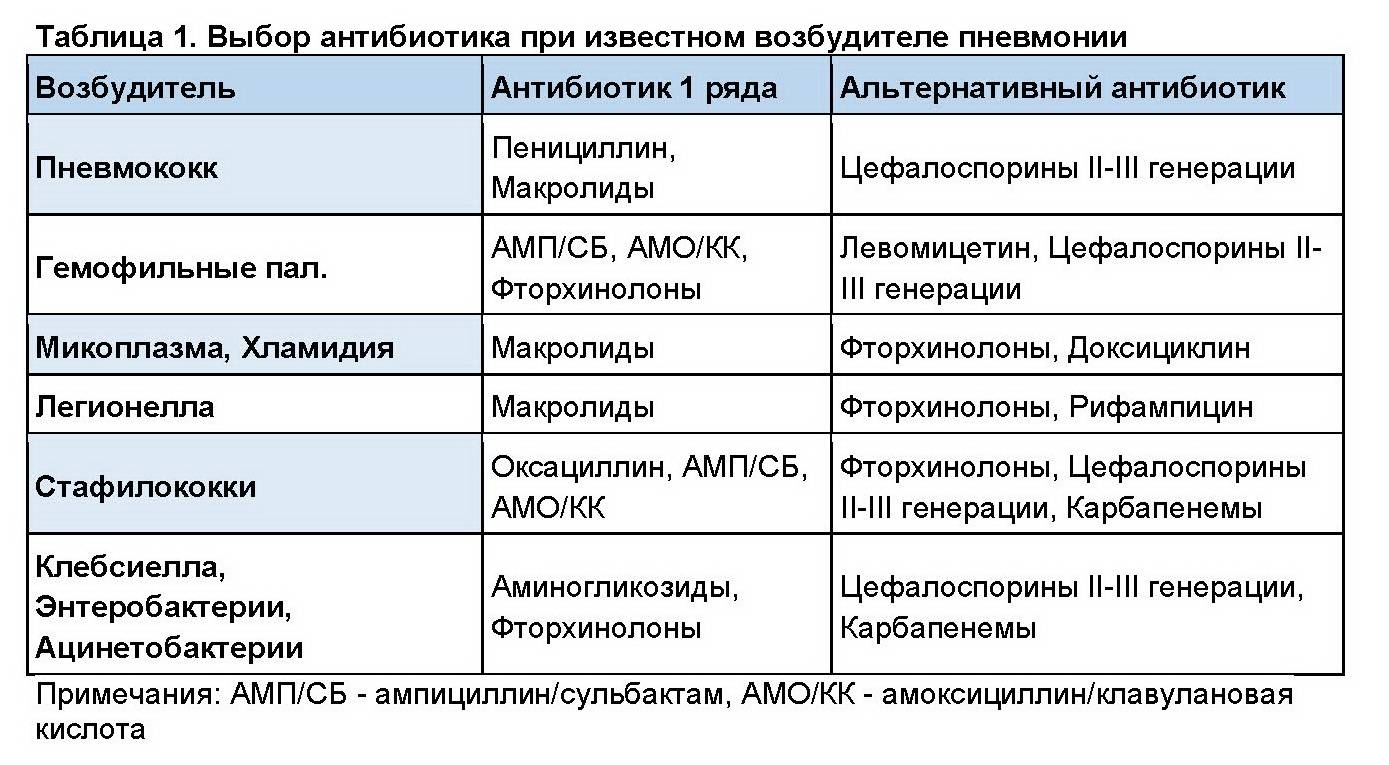
Какие препараты назначают больным при различных вредоносных агентах?
| Тип возбудителя (представителя патогенной флоры) | Антибиотики, используемые для лечения |
| Гемофильная палочка | «Амоксициллин», «Амоксиклав», «Аминопенициллин». |
| Легионелла | Эритромицин, макролиды, фторхинолоны, рифампицин. |
| Стрептококк | Бензилпенициллин, цефалоспорины третьего поколения («Цефтриаксон»), аминопенициллин, макролиды |
| Клебсиелла и кишечная палочка | Цефалоспорины третьего поколения |
| Стафилококк | «Оксациллин», аминопенициллин, цефалоспорины первого и второго поколения |
| Микоплазма, хламидии | Тетрациклин, макролиды, фторхинолоны |
Длительность лечения составляет 10-14 дней – за этот период в крови накапливается достаточное количество компонентов с биологической активностью, происходит уничтожение патогенной флоры.
При отсутствии лечебного эффекта на 3-4 день лечения производится замена препарата (при необходимости корректируется доза или схема приёма).
Антибиотики при пневмонии: как выбрать лучший препарат – Сайт о

Лечение воспаления лёгких проводится преимущественно в условиях стационара.
В некоторых ситуациях (например, при развитии дыхательной недостаточности) могут потребоваться реанимационные мероприятия, поэтому оставаться дома после установления и подтверждения диагноза недопустимо, особенно если речь идёт о тяжёлых формах пневмонии: двухсторонней, застойной, стрептококковой или клебсиеллёзной.
Антибиотики при пневмонии – базовая основа тактики лечения пациентов любого возраста и с любой формой диагноза.
Подбор эффективного препарата при лёгочной инфекции – очень непростая задача, так как все лекарственные средства обладают различной степенью активности в отношении вредоносных организмов (возбудителей инфекции).
В некоторых случаях результатов специального теста на чувствительность приходится ждать больше 10 дней.
Такой срок может стоить пациенту жизни, поэтому важно знать основы антибактериальной терапии, чтобы оказать больному необходимую помощь и начать лечение на начальном этапе.
Какие антибиотики эффективны при пневмонии? | Астманиа
Пневмония является заболеванием, которое протекает в виде воспалительного процесса, локализирующегося в легочной ткани.
Всегда ли можно Цефтриаксон при коронавирусе и пневмонии
Цефтриаксон при коронавирусе показан при признаках бактериальной пневмонии:
- боль в грудной клетке с одной стороны;
- несимметричные хрипы;
- выделение желтоватой мокроты;
- увеличение лимфоузлов;
- в анализе крови повышены лейкоциты, есть сдвиг лейкоцитарной формулы влево, высокая СОЭ и прокальцитонин.
Антибиотик не подходит для лечения в домашних условиях (при легкой форме коронавируса), его не назначают с профилактической целью. Поэтому нет никакого смысла его вводить без назначения врача, это может только ухудшить состояние, привести к более тяжелому течению пневмонии, при необоснованном применении развивается устойчивость к Цефтриаксону, он потом не помогает при действительной необходимости.
Медикамент не рекомендуется и пациентам, когда есть повод предполагать неэффективность этого препарата:
- менее чем 3 месяца до болезни уже был курс лечения Цефтриаксоном;
- хронические воспалительные процессы в бронхах, легких;
- недавно перенесенная травма, операция;
- пребывание в домах престарелых, интернатах закрытого типа;
- наличие постоянного катетера в вене (например, при подключении к аппарату искусственная почка).
Для этих групп больных выбирают другие схемы лечения. Цефтриаксон может быть отменен после получения результата посева мокроты, если обнаружено, что возбудитель инфекции проявил устойчивость к этому антибиотику.
К ограничениям для применения относятся:
- почечная или/и печеночная недостаточность;
- неспецифический язвенный колит;
- обострение воспаления в органах системы пищеварения, особенно желчевыводящих путей и кишечника.
К абсолютному противопоказанию относится аллергия на этот антибиотик или другой из группы цефалоспоринов (например, Цефотаксим, Цефалексин) или пенициллинового ряда (возможна перекрестная аллергическая реакция).
Респираторные фторхинолоны – наиболее эффективные антибиотики при пневмонии
Антибиотики из группы фторхинолонов очень часто используются в медицине. Создана специальная подгруппа этих препаратов, особо активная в отношении возбудителей инфекций дыхательных путей. Это респираторные фторхинолоны:
- левофлоксацин (Ашлев, Глево, Ивацин, Лебел, Левоксимед, Леволет Р, Левостар, Левотек, Левофлокс, Левофлоксабол, Леобэг, Лефлобакт Форте, Лефокцин, Маклево, Од-Левокс, Ремедиа, Сигницеф, Таваник, Танфломед, Флексид, Флорацид, Хайлефлокс, Эколевид, Элефлокс);
- моксифлоксацин (Авелокс, Аквамокс, Алвелон-МФ, Мегафлокс, Моксимак, Моксин, Моксиспенсер, Плевилокс, Симофлокс, Ультрамокс, Хайнемокс).
Эти антибиотики действуют на большинство возбудителей бронхо-легочных заболеваний. Они доступны в форме таблеток, а также для внутривенного применения. Назначаются эти препараты 1 раз в день при остром синусите, обострении бронхита или внебольничной пневмонии, но лишь при неэффективности других средств. Это связано с необходимостью сохранять чувствительность микроорганизмов к мощным антибиотикам, не «стреляя из пушки по воробьям».
Эти средства обладают высокой действенностью, но и список возможных побочных эффектов у них обширнее:
- кандидоз;
- угнетение кроветворения, анемия, кровоточивость;
- кожная сыпь и зуд;
- повышение уровня липидов в крови;
- тревожность, возбуждение;
- головокружение, нарушение чувствительности, головная боль;
- ухудшение зрения и слуха;
- нарушения сердечного ритма;
- тошнота, понос, рвота, боль в животе;
- боли в мышцах и суставах;
- снижение артериального давления;
- отеки;
- судороги и другие.
Респираторные фторхинолоны нельзя применять пациентам с удлинением интервала Q-T на ЭКГ, это может вызвать опасную для жизни аритмию. Другие противопоказания:
- проводимое ранее лечение препаратами хинолонов, вызвавшее повреждение сухожилий;
- редкий пульс, одышка, отеки, перенесенные ранее аритмии с клиническими проявлениями;
- одновременное использование удлиняющих интервал Q-T лекарств (это указано в инструкции по применению такого препарата);
- низкое содержание калия в крови (длительная рвота, диарея, прием больших доз мочегонных средств);
- тяжелые заболевания печени;
- лактозная или глюкозно-галактозная непереносимость;
- беременность, период грудного вскармливания, дети до 18 лет;
- индивидуальная непереносимость.
Какие антибиотики принимать при пневмонии
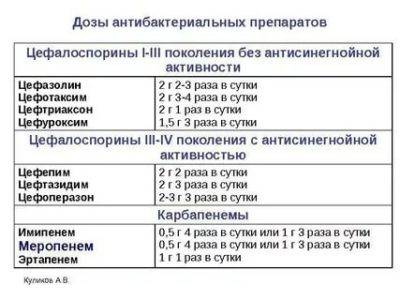
Чаще врачи назначают антибиотики от пневмонии у взрослых из следующих эффективных медикаментозных групп:
- Пенициллины: Карбенициллин, Аугментин, Амоксиклав, Ампициллин, Пиперациллин.
- Цефалоспорины: Цефтриаксон, Цефалексин, Цефуроксим.
- Макролиды: Кларитромицин, Эритромицин, Азитромицин.
- Аминогликозиды: Стрептомицин, Гентамицин, Тобрамицин.
- Фторхинолоны: Ципрофлоксацин, Офлоксацин.
Каждая из этих групп отличается от других широтой спектра применения, длительностью и силой воздействия, побочными эффектами. Для сравнения препаратов изучите таблицу:
|
Группа |
Название препаратов |
Особенности применения |
|
Цефалоспорины |
Цефотаксим, Цефтриаксон |
Лечат неосложненные пневмонии, вызванные стрепто- и пневмококками, энтеробактериями, но бессильны против клебсиелл и кишечной палочки. Назначение данной группы происходит при доказанной чувствительности микробов к препарату, при противопоказаниях к макролидам. |
|
Макролиды |
Эритромицин, Азитромицин, Кларитромицин, Мидекамицин |
Препараты первого ряда при наличии противопоказаний к пенициллиновой группе. Они успешно лечат атипичную пневмонию, воспаление легких на фоне ОРЗ. Медикаменты воздействуют на микоплазмы, хламидии, легионеллы, гемофильную палочку, но практически не убивают стафилококков и стрептококков. |
|
Полусинтетические пенициллины |
Оксациллин, Амоксиклав, Ампициллин, Флемоклав |
Назначаются при доказанной чувствительности к микроорганизмам – гемофильной палочке, пневмококкам. Препараты используются для лечения легкой пневмонии, вызванной вирусам и бактериями. |
|
Карбапенемы |
Меропенем, Имипенем |
Действуют на бактерии, устойчивые к цефалоспоринам, устраняют сложные формы заболеваний и сепсис. |
|
Фторхинолоны (хинолоны, фторхинолы) |
Левофлоксацин, Моксифлоксацин, Спарфлоксацин |
Воздействуют на пневмококков. |
|
Монобактамы |
Азтреонам |
Средства похожи по действию на пенициллины и цефалоспорины, отлично воздействуют на грамотрицательные микроорганизмы. |
При назначении антибиотиков для лечения пневмонии у взрослых врачи должны обращать внимание на совместимость препаратов. Так, например, нельзя одновременно принимать медикаменты одной группы или комбинировать Неомицин с Мономицином и Стрептомицином
На начальном этапе до получения результатов исследования бактериологии используются препараты широкого спектра, их принимают в виде непрерывной терапии три дня. Дальше пульмонолог может принять решение о замене лекарства.
При тяжелом течении взрослым рекомендовано сочетание Левофлоксацина и Таваника, Цефтриаксона и Фортума, Сумамеда и Фортума. Если пациенты младше 60 лет, и у них легкая степень пневмонии, то на протяжении пяти дней они принимают Таваник или Авелокс, до двух недель – Доксициклин, на протяжении 14 дней – Амоксиклав, Аугментин. Самостоятельно назначать антибактериальные средства нельзя, особенно пожилым людям.
Почему препарат при ангине не помогает
Цефтриаксон не помогает при ангине, если микробы – возбудители заболевания к нему не имеют чувствительности: вирусы, грибки, микоплазмы, хламидии. Есть и форма болезни (Симановского-Плаута-Венсана), когда источником инфекции становятся собственные бактерии, в норме живущие в полости рта. Они из-за низкого иммунитета, истощения, нехватки витаминов превращаются в болезнетворные.
Во всех этих случаях необходимо провести анализ слизи (соскоб с миндалин) с посевом и определением чувствительности к медикаментам, а также исследование крови. По результатам диагностики схему лечения меняют.
Вторая группа причин связана с погрешностями самого лечения:
- разные интервалы между уколами;
- пропуск инъекции;
- ранее прекращение введения препарата;
- неправильно рассчитанная доза (чаще при самолечении);
- длительное хранение готового раствора перед уколом;
- использование просроченного препарата;
- раньше пациент неправильно лечился этим антибиотиком.
 Мазок из зева
Мазок из зева
Все это приводит к развитию устойчивости микробов к Цефтриаксону, даже если до лечения они были к нему чувствительными. Таким пациентам назначается другой антибиотик. Низкая эффективность любой антибактериальной терапии может объясняться и наличием сопутствующих факторов:
- низкий иммунитет;
- проведенное ранее химиотерапевтическое или лучевое лечение;
- истощение;
- гиповитаминоз;
- курение;
- отсутствие постельного режима;
- аллергия на антибиотик.
Во всех случаях потребуется комплексное лечение, возможно в условиях стационара.
Рекомендуем прочитать о правилах применения Цефтриаксона при пневмонии. Из статьи вы узнаете о том, как работает Цефтриаксон при пневмонии, схеме и курсе лечения, противопоказаниях и побочных эффектах.
А здесь подробнее об аналогах Цефтриаксона.
Цефтриаксон при ангине помогает, но, если возбудитель имеет к нему чувствительность. Неправильное применение препарата способствует приобретению устойчивости бактерий к антибиотику и снижению эффективности лечения.
Особенности заболевания
Этот недуг может протекать без ярко выраженной клинической симптоматики.
У пациентов его можно заподозрить по следующим признакам:
- ощущается вялость, слабость, общее недомогание;
- часто мучают головные боли;
- полностью или частично отсутствует аппетит;
- наблюдается одышка (если она стремительно нарастает, то у больного в легких застаивается кровь, либо развивается интоксикация);
- появляется кашель, который изначально может быть ненавязчивым, но болезненным (скопившаяся мокрота не может выйти и из-за этого возрастает вероятность возникновения непроходимости в дыхательных путях).
Симптомы
Проявление пневмонии достаточно разнообразно. Сейчас очень часто встречается бессимптомное течение заболевания, когда не повышается температура, нет кашля, нет мокроты. Поэтому такую пневмонию начинают лечить поздно, а это чревато развитием серьезных осложнений.
Основные симптомы пневмонии:
- Повышение температуры до тридцати семи-тридцати девяти с половиной градусов.
- Одышка.
- Насморк.
- Постоянный кашель с выделением мокроты.
- Озноб.
- Простудные заболевания, которые длятся более недели, особенно, когда за улучшением следует резкое ухудшение состояния.
- Не происходит снижения температуры после приема Парацетамола.
Для воспаления легких характерен такой симптом, как боль в груди при глубоком вдохе. Обычно она появляется в том месте, где находится основной очаг воспаления.
Стоит отметить, что кашель – это не характерный признак пневмонии, так как инфекция может находиться вдали от основных дыхательных путей. Иногда может изменяться цвет кожи, появляться головная боль, лихорадка.