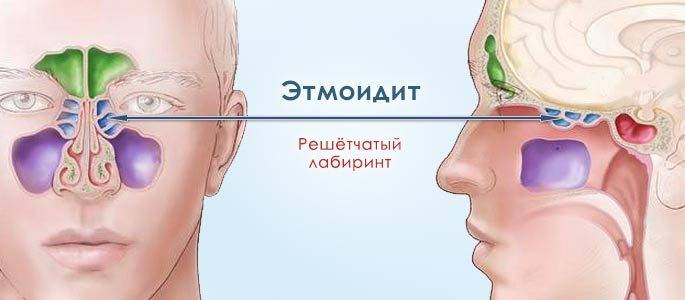
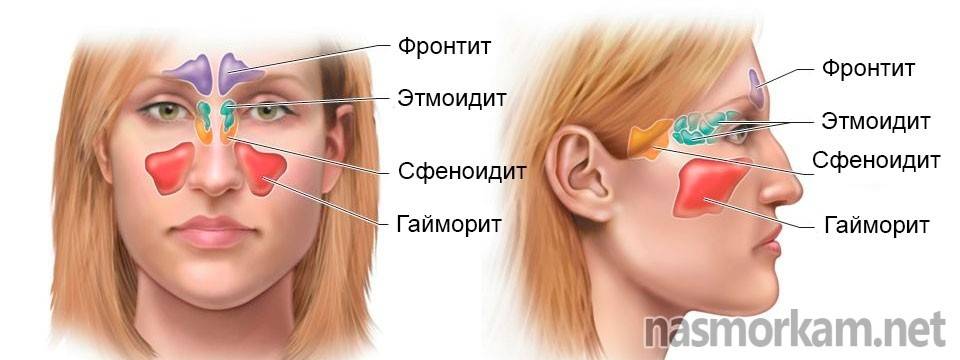
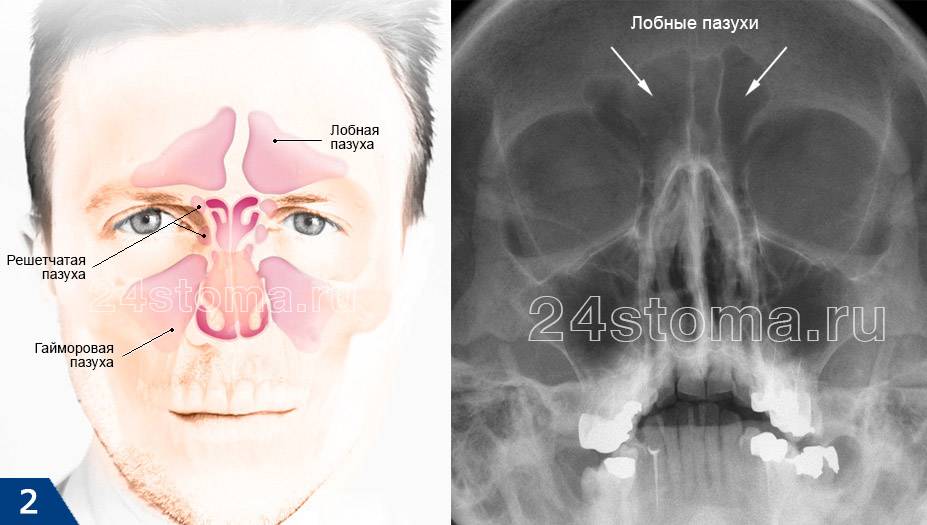
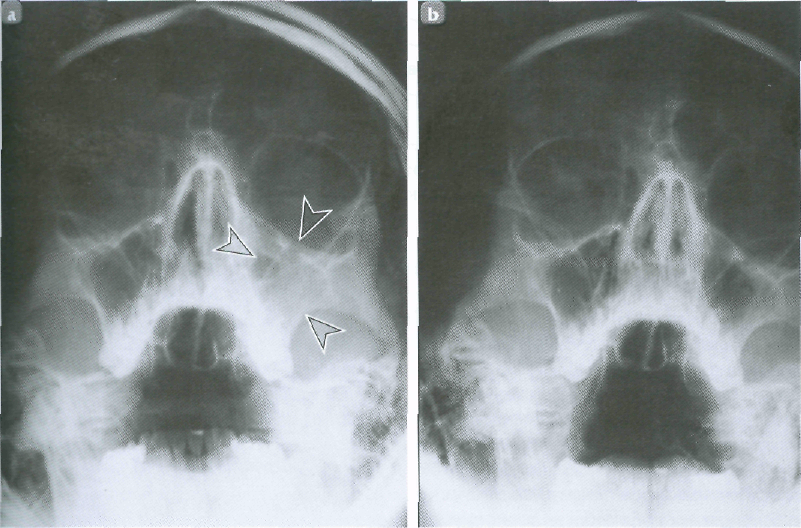
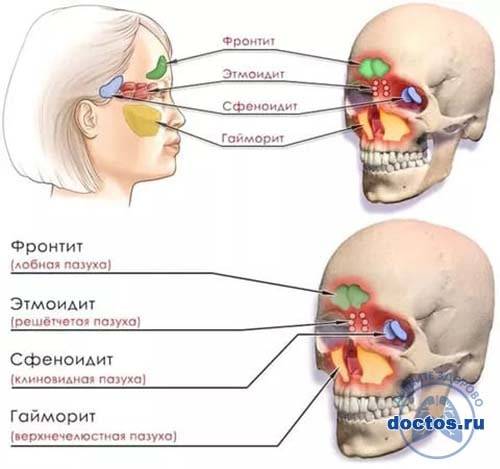
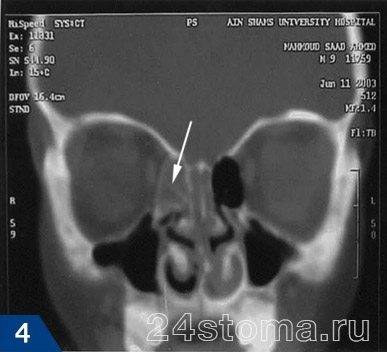
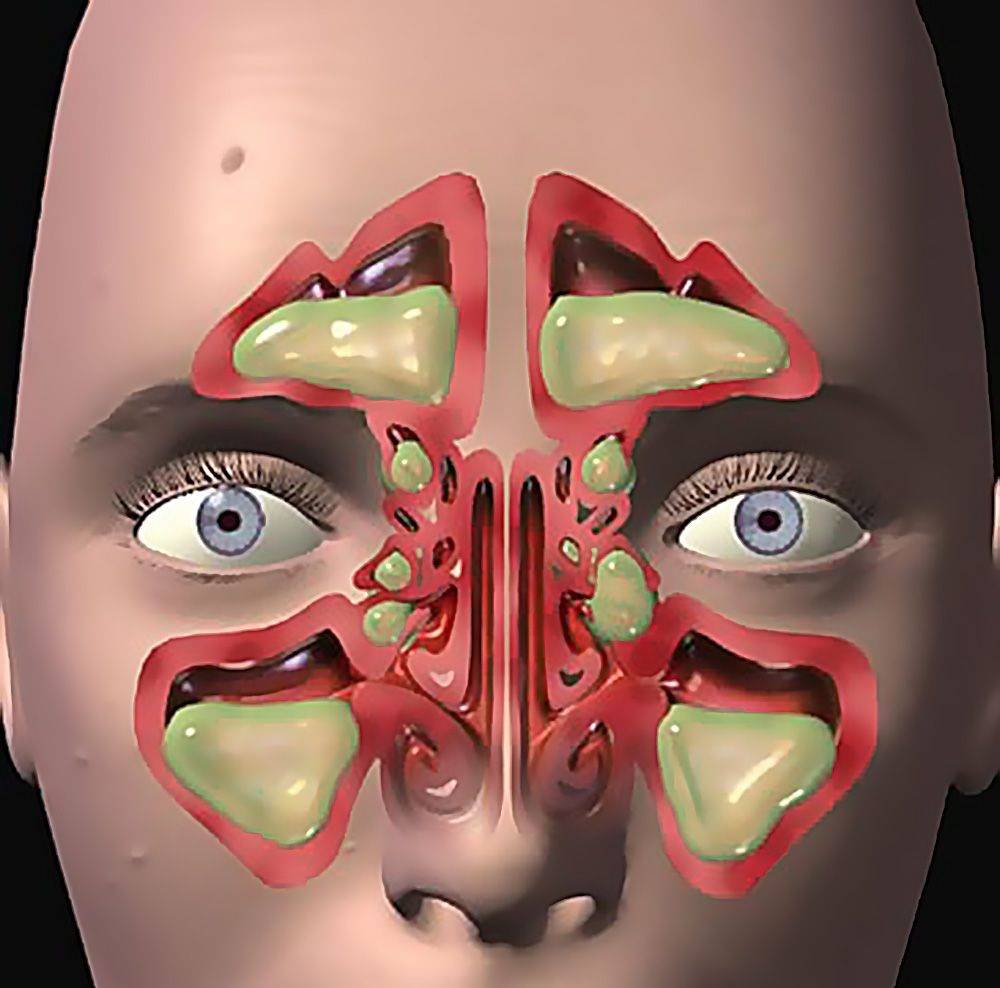
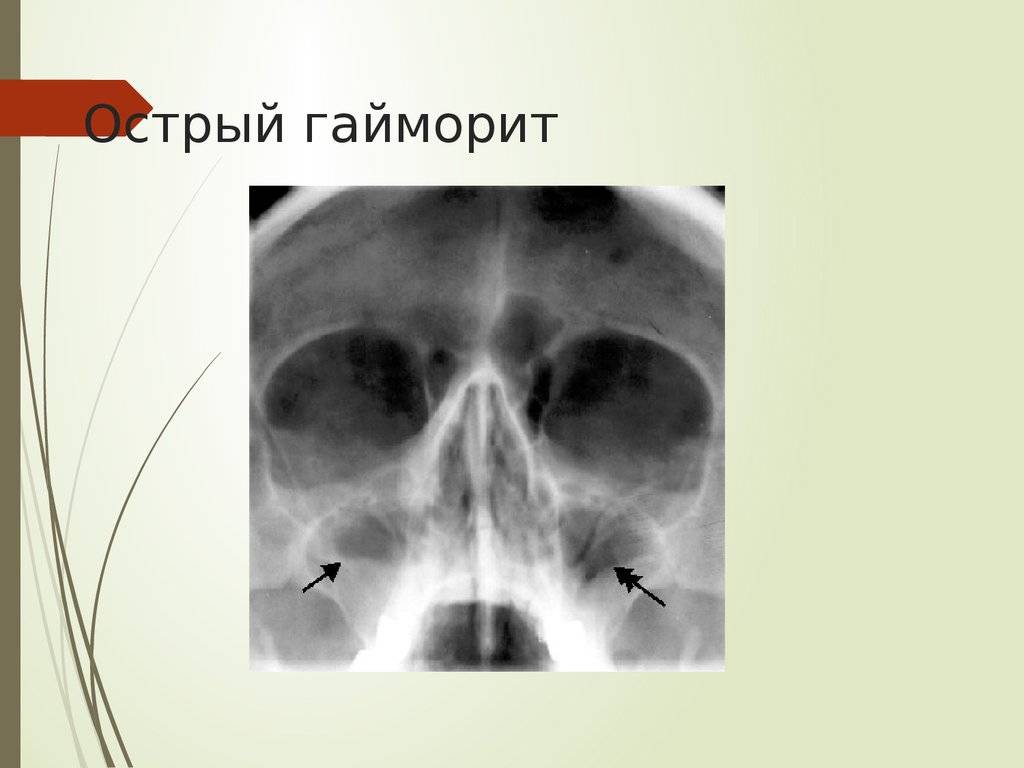
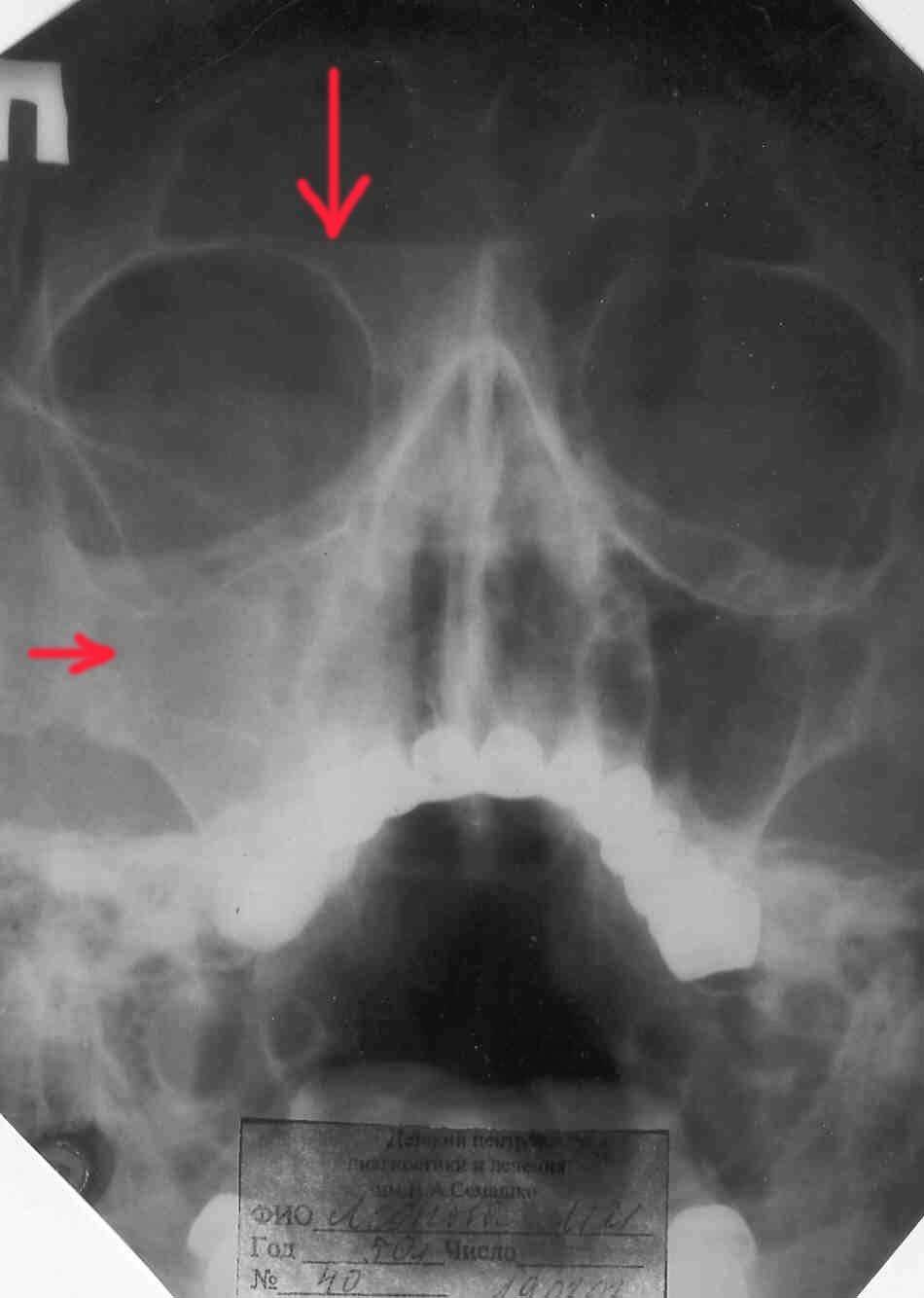
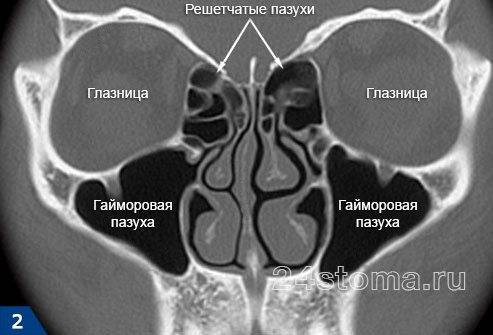
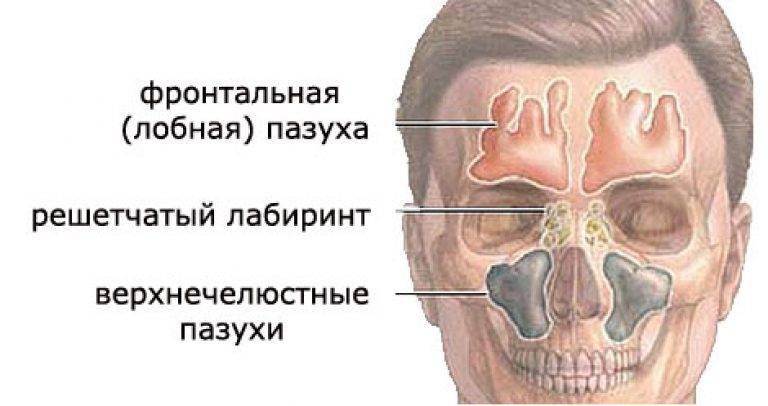
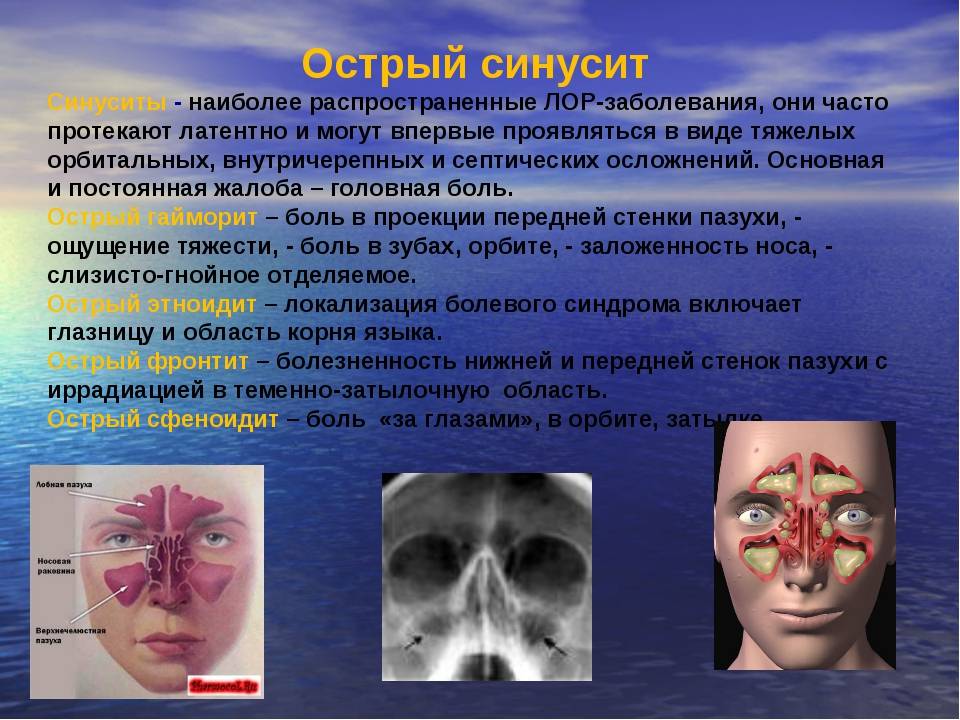
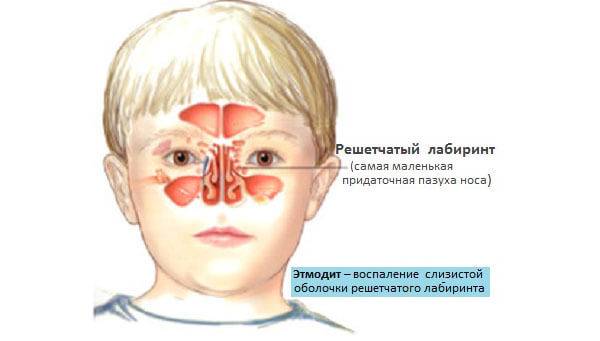
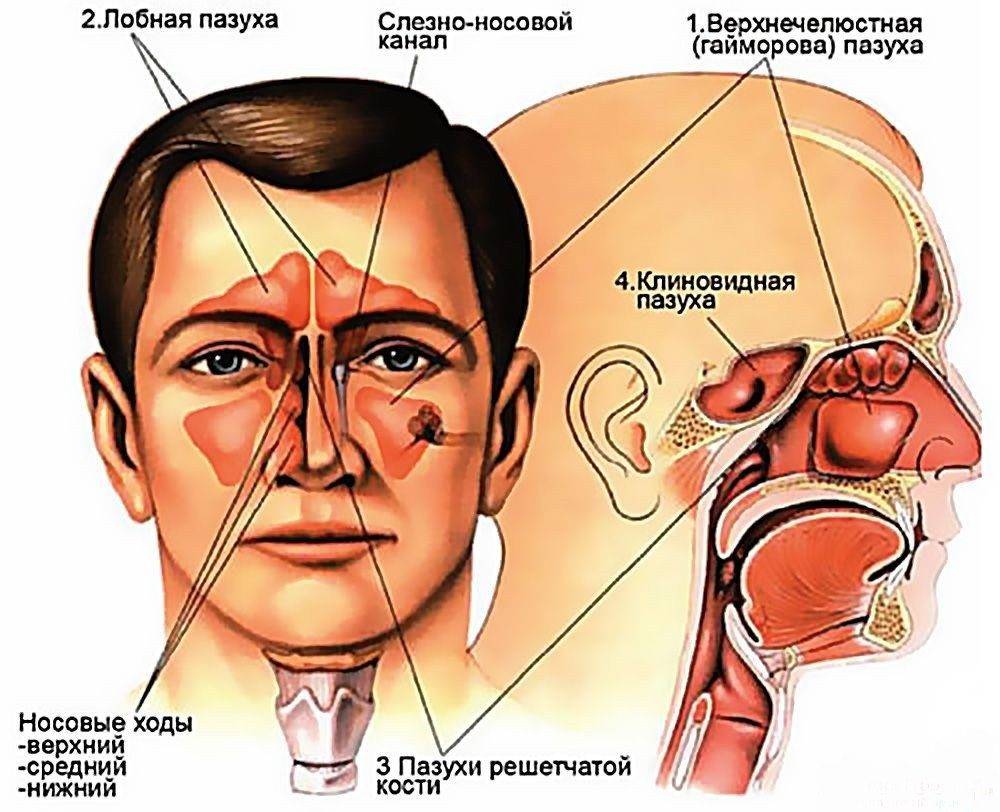
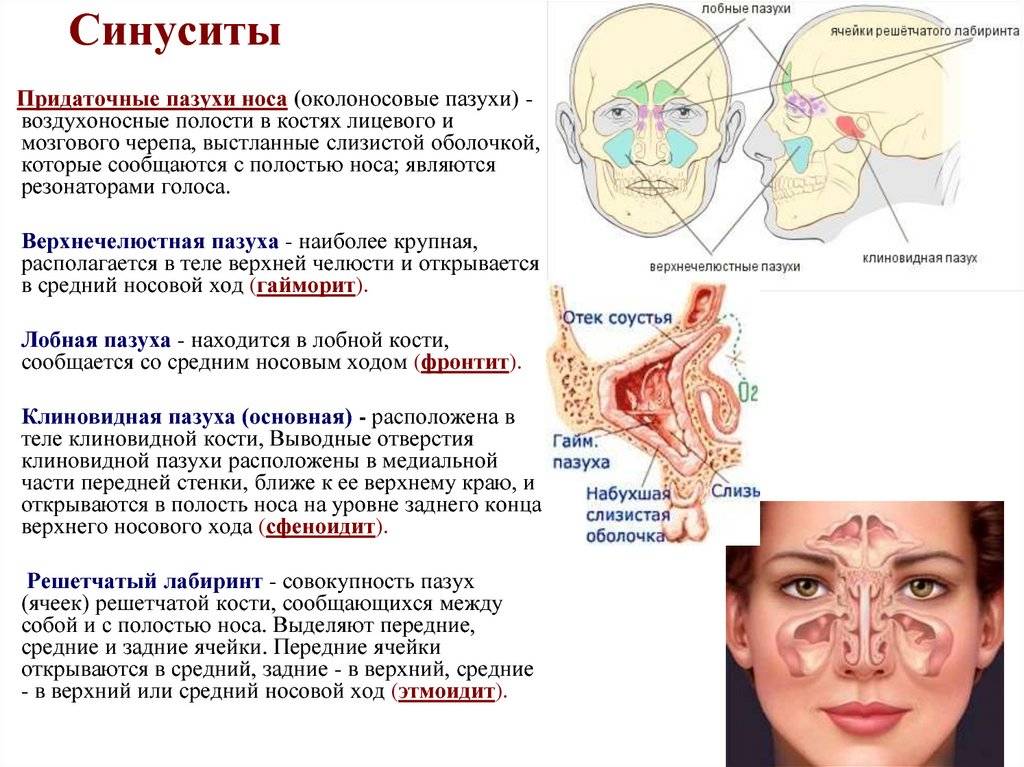
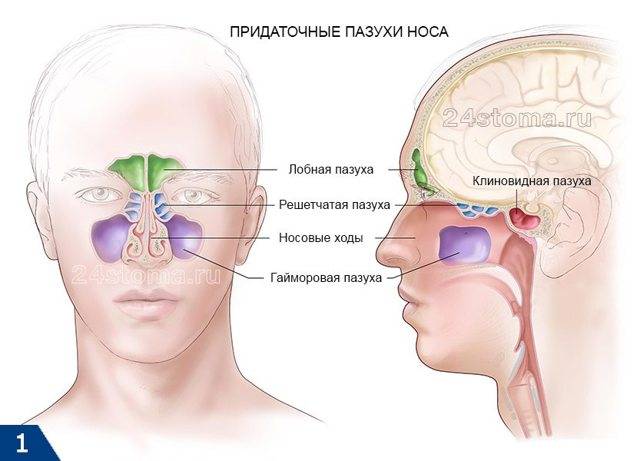
Причины этмоидита
Острая форма этмоидита не является самостоятельным заболеванием. Болезнь осложняет течение других заболеваний, в частности:
- Острых респираторных заболеваний вирусной этиологии. Грипп, «простуда», ОРЗ – все эти патологии могут стать пусковым механизмом для развития этмоидита, как и других видов синусита. Распространение инфекции на придаточные пазухи носа может произойти как при несвоевременно начатом, так и при неправильно подобранном лечении основной патологии.
- Острого ринита. Нелеченный насморк является благоприятным фактором для развития разных форм синусита. Размножение патогенных микроорганизмов в носовой слизи приводит к распространению патологического процесса на гайморовые, лобные, клиновидные или решетчатые пазухи. Отсюда вытекает развитие гайморита, фронтита, сфеноидита или этмоидита.
- Инфекционных заболеваний – кори, скарлатины и пр.
Но в некоторых случаях этмоидит диагностируется у людей, которые не переносили в недавнем прошлом вышеперечисленных патологий. При таких обстоятельствах развитие болезни может быть связано с некоторыми состояниями, нарушающими процесс оксигенации, и препятствующими выведению лишнего носового секрета. К таким факторам можно отнести:
- врожденные аномалии развития решетчатого лабиринта;
- перенесенные травмы (переломы, сильные ушибы) носа;
- состояние иммунодефицита;
- хронические заболевания носа или околоносовых пазух;
- искривление носовой перегородки.
В некоторых случаях этмоидит бывает обусловлен перенесенными пациентом операциями в области носа – полипэктомией, септопластикой, ринопластикой, конхотомией, вазотомией и пр. Развитие болезни может стать следствием несоблюдения правил асептики и антисептики самими врачами, хотя такое и случается довольно редко.
В большинстве случаев острый этмоидит возникает при неправильном или неполном промывании носа солевым раствором, которое назначается после полного извлечения турунд из полости носа. При несоблюдении рекомендаций врача больной может либо слишком мало, либо неправильно очищает носовые ходы от слизи, вследствие чего она скапливается в придаточных пазухах и, в частности, в решетчатом лабиринте. Этот процесс может занять как несколько дней, так и несколько недель или даже месяцев.
Симптомы заболевания

Симптомы этмоидита могут быть различными и зависят от многих факторов. К ним относятся форма патологии (катаральный, гнойный, полипозный), острота воспалительного процесса, общее состояние организма больного и др.
Симптомы острого этмоидита
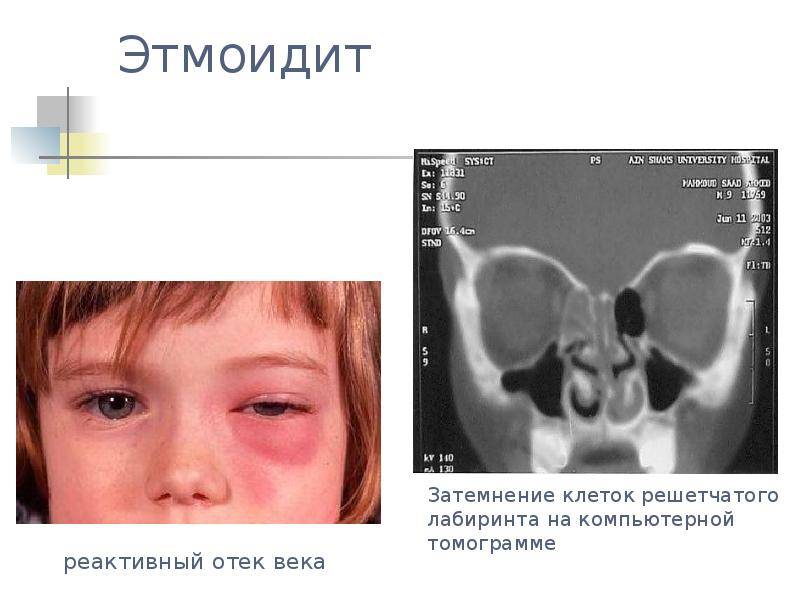
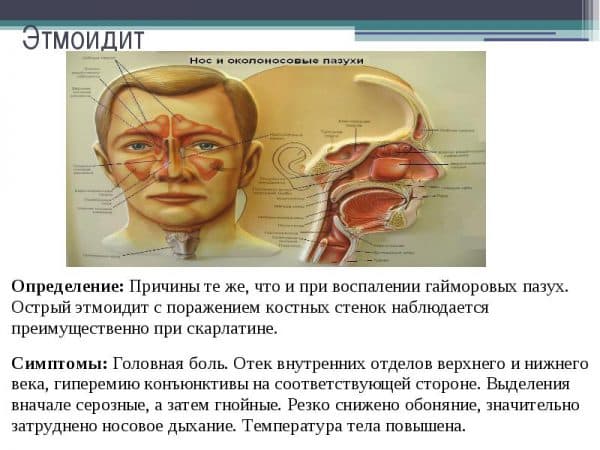
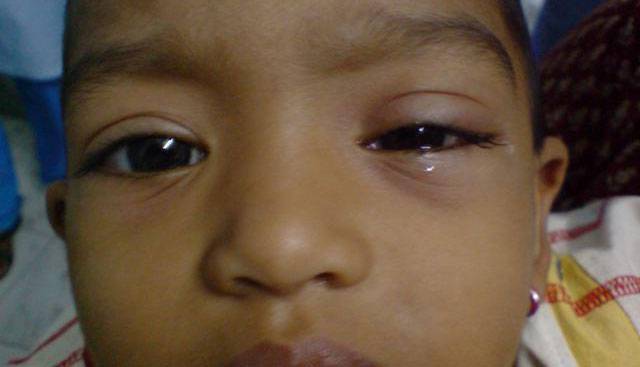
При остром воспалении оболочки решетчатого лабиринта на первый план выходят симптомы поражения глаз. Подобная особенность обусловлена их близким расположением возле носослезного канала. Признаки этмоидита:
- сильная боль между глаз, в области переносицы, может распространяться на все лицо;
- отеки вокруг глаз, особенно после сна (после принятия вертикального положения слизь стекает, а отеки спадают);
- появление массивных выделений из носа (густые, гнойные);
- усиленное слезотечение;
- боль в горле, кашель (обусловлено стеканием слизи по задней стенке глотки);
- ухудшение вкуса, нарушение обоняния;
- повышение температуры тела, общее нарушение самочувствия больного (слабость, потливость).
Признаки хронической патологии

Хронический этмоидит развивается после перенесенного острого воспаления слизистой оболочки решетчатого лабиринта. Чаще всего встречается у пациентов с ослабленным иммунитетом. Может быть осложнением после неправильного лечения фронтита, гайморита и других заболеваний околоносовых синусов.
Вне периода обострения клинические проявления заболевания практически полностью отсутствуют. Изредка пациента беспокоят головные боли, имеющие тупой, ноющий характер. Возможно появление выделений с неприятным запахом из носа. Если воспаление локализуется в области задних ячеек и воспаление постепенно перейдет на всю решетчатую кость, симптомы становятся более выраженными.
Нарушается носовое дыхание, человек не может уснуть, ухудшается сон. Это приводит к нарастающей бессоннице, повышенной раздражительности.
Осложнения могут быть в результате присоединения бактериальной инфекции. Чаще всего встречается эмпиема решетчатой кости.
Общие симптомы
Общие симптомы острого и хронического этмоидита включают головную боль, поражение глаз, появление выделений из носовой полости, стекание слизи по задней стенке глотки.
Классификация болезни
При первичном инфицировании решетчатой кости развиваеся острый этмоидит. В случае если патология приобретает запущенный характер, формируется хроническая форма болезни.Локализация воспалительного процесса определяет следующие формы патологии:
- право- и левосторонняя;
- двусторонняя.
В случае распространения воспалительного процесса возникают следующие формы заболевания:
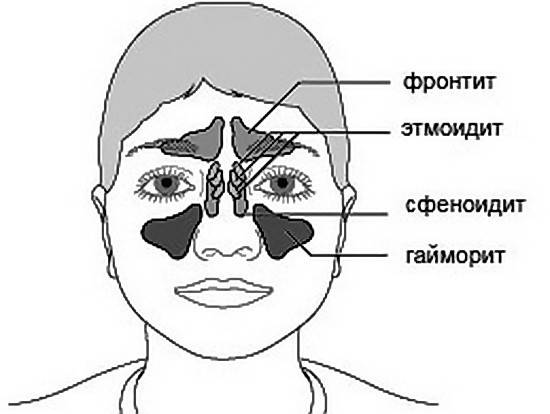
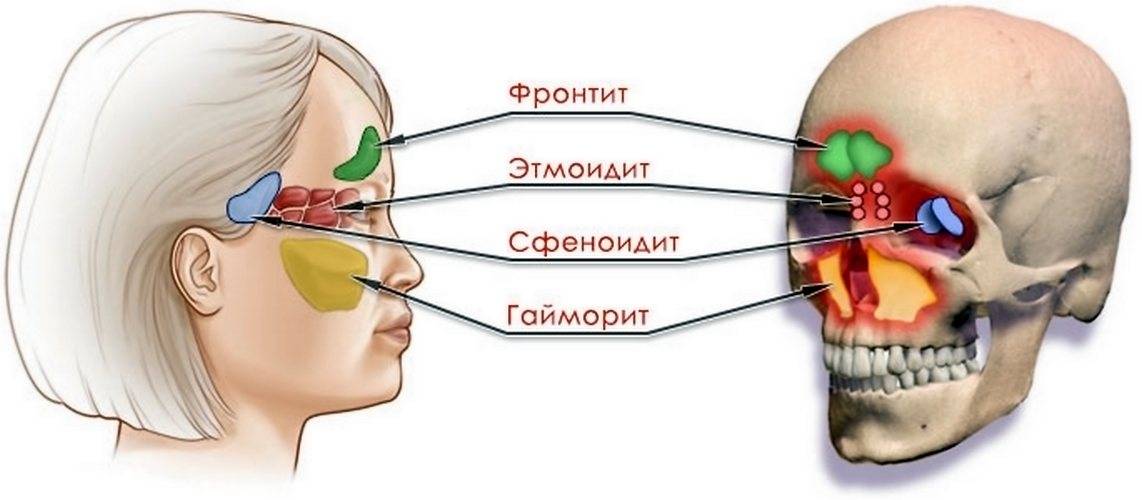
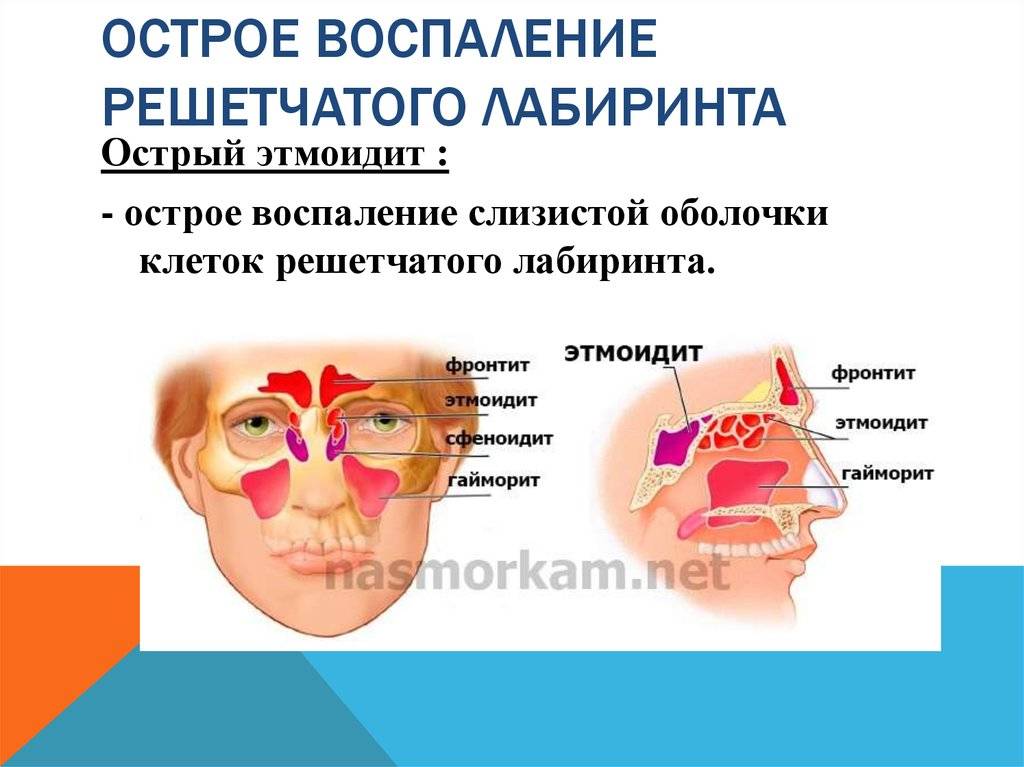
- Гаймороэтмоидит. В зону поражения входят гайморовые пазухи.
- Фронтоэтмоидит. Воспаление протекает в области лба.
- Риноэтмодит. Патология распространяется на слизистую оболочку носовой полости.
- Сфеноэтмоидит. Воспалительный процесс поражает клиновидную пазуху.
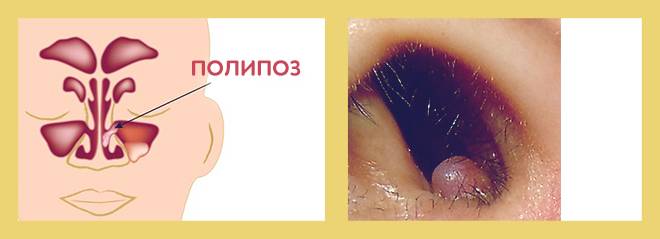
- Полипозный. Эта форма патологии развивается на фоне хронического этмоидита. Заболевание провоцируют полипы, из-за которых отек распространяется на решетчатые кости. На последней появляются аналогичные новообразования. Спровоцировать полипозную форму этмоидита может затяжной насморк (риносинусит).
- Катаральный. Причиной развития этой формы заболевания являются вирусные агенты, поразившие носовые пазухи. При катаральном типе заболевания возникают множественные симптомы, характерные для острого этмоидита.
- Гнойный. Наиболее опасная форма патологии. Характеризуется подъемом температуры тела до высоких показателей, болями в голове и глазах, общей слабостью и выраженной интоксикацией организма.
Деление этмоидита на отдельные формы позволяет подобрать наиболее оптимальное лечение.
Этиология болезни
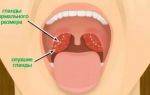
На сегодня идентифицируют две формы этмоидального синусита: острая и хроническая. По месторасположению очага инфекции выделяют правосторонний, левосторонний и двухсторонний этмоидит. Причины заболевания зачастую сводятся к следующим:
- Воздействие на организм вирусных и грибковых инфекций
- Повреждение перегородки носа вследствие травм или заболеваний
- Разнообразные наросты в носовой полости, затрудняющие дыхание (например, аденоиды, полипы)
- Осложнения после перенесенных респираторных инфекций, аллергии, переохлаждение тела
- Ослабление резистентности организма и авитаминоз
- Неблагоприятные условия окружающей среды
- Нахождение в носу инородных предметов (камешки, детали конструкторов и т.д.)
Обследование и постановка диагноза необходима в первую очередь для недопущения развития осложнений – перехода в хроническую стадию, разрушения этмоидальной кости, скопления и попадания гноя в полость черепа. Как лечить этмоидит — подскажет врач отоларинголог. Своевременное же вмешательство способно вылечить как этмоидит, так и спровоцировавший его недуг. Следует знать, что у детей в возрасте от 0 до 3 лет этмоидальный синусит проявляется исключительно как самостоятельное заболевание, у дошкольников и школьников — как комплекс заболеваний: гайморит и этмоидит (гаймороэтомоидит) или фронтоэтмоидит.
Чем лечить этомоидит у ребенка и взрослого зависит как от формы заболевания и очага инфекции, так и от причины-первоисточника патологии. Очень важна диагностика этмоидита, результаты которой помогут врачу составить полную картину болезни, назначить необходимое лечение.

Первичное заражение (острый этмоидит)
Острый этмодит возникае на фоне инфицирования носовых пазух бактериальной микрофлорой. К признакам патологии относят следующие клинические явления:
- головные боли;
- заложенность носа;
- повышенная температура тела;
- высокая утомляемость;
- боль, локализующаяся в носу либо глазницах;
- общая слабость;
- ноющая боль в области лба;
- светочувствительность;
- появление светло-желтых выделений из носовых пазух.
Важно проводить лечение этмодита при появлении первых симптомов. Запущенная патология вызывает деформацию и разрушение стенок ячеек решетчатых костей, из-за чего воспалительный процесс распространяется на глазницы
Этмоидит у детей: причины воспаления и симптомы, диагностика, клиническая картина и методы лечения, препараты и средства народной медицины
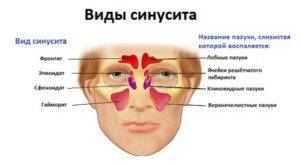
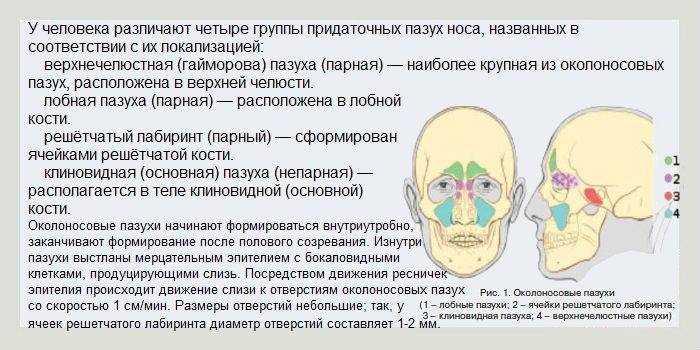
По локализации воспалительного процесса различают:
- двухсторонний – ячейки с двух сторон решетчатой кости поражены;
- правосторонний – воспалены только ячейки справа;
- левосторонний – воспалены только ячейки с левой стороны.
Также заболевание классифицируют и по особенностям его течения. Выделяют три формы:
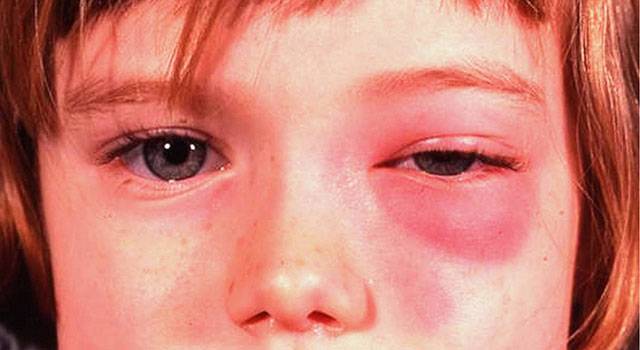
- Катаральный этмоидит. Причина возникновения – вирусы. Для этой формы характерно обильное слезотечение. У больного появляются первые признаки интоксикации – головная боль, головокружение, слабость во всём теле, тошнота. Белок глаз покрасневший. В некоторых случаях во внутреннем углу глаза могут быть лопнувшие капилляры. Переносица отёчная. Отёк распространяется на углы глаз. При данной форме полностью отсутствует обоняние.
- Полипозный этмоидит. Эта форма заболевания носит хронический характер. Возникает она вследствие продолжительного насморка. Отёчность слизистой оболочки долго не проходит и часто захватывает решетчатую кость. Внутри ячеек постепенно нарастают полипы, которые полностью перекрывают просветы. Из-за этого слизистая будет постоянно отёчная. У больных могут возникать ремиссии. В это время признаки заболевания практически полностью исчезают. Человек может свободно дышать через нос. Обострение наступает на фоне ОРВИ.
- Гнойный этмоидит. Наиболее сложная и опасная форма заболевания. Симптоматика резко выражена, температура тела поднимается до высоких цифр – 39–40 градусов. Возникает сильная боль в лобных долях и переносице, зубах, глазах. Наблюдается обильное слезотечение. Усугубляют состояние признаки общей интоксикации организма.
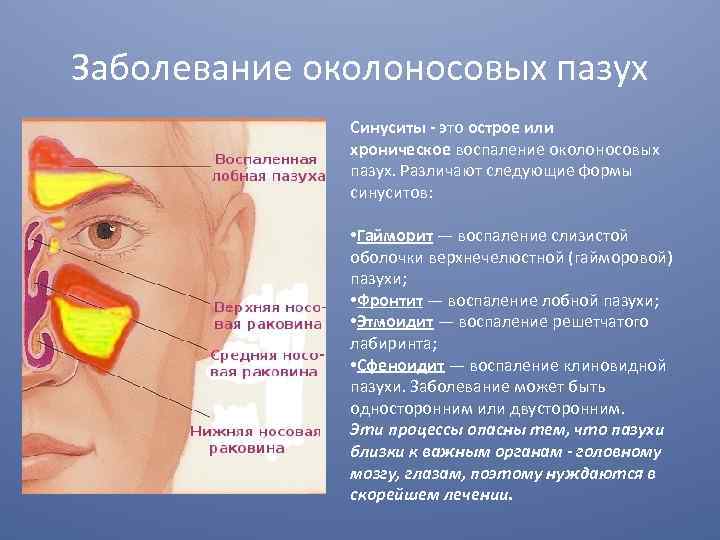
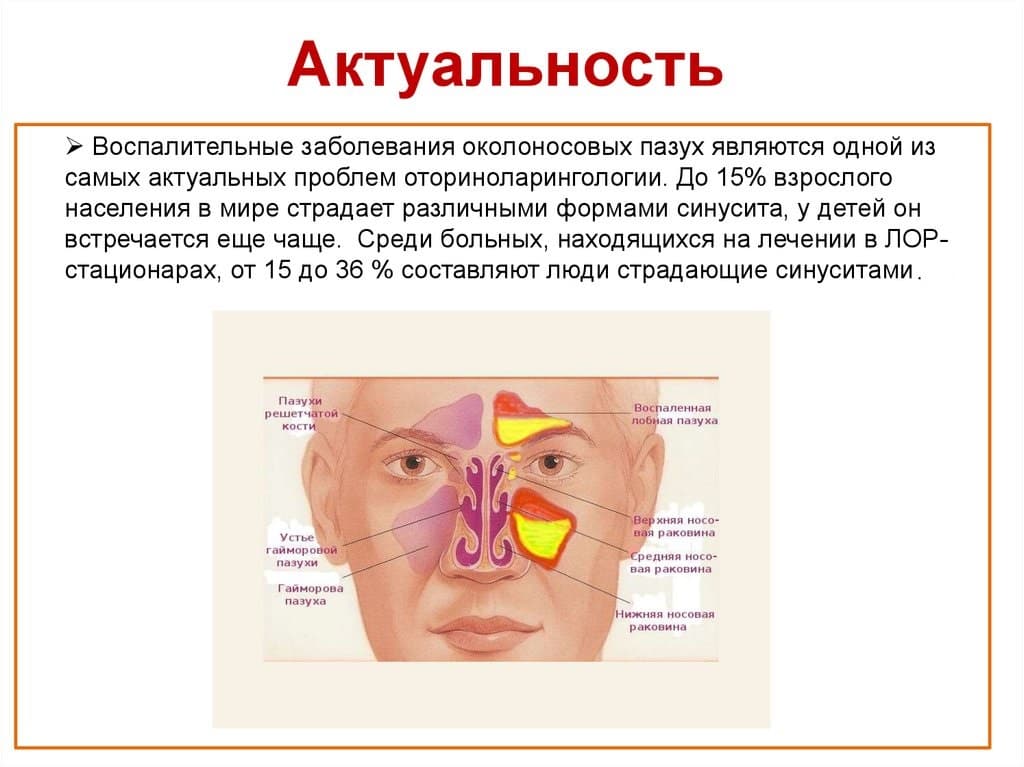
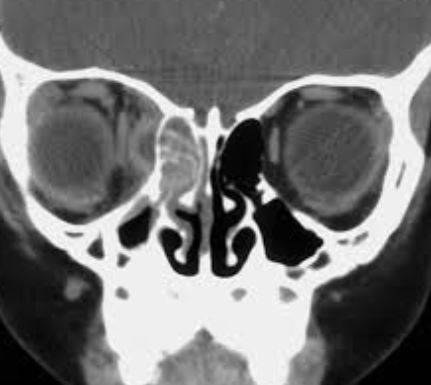
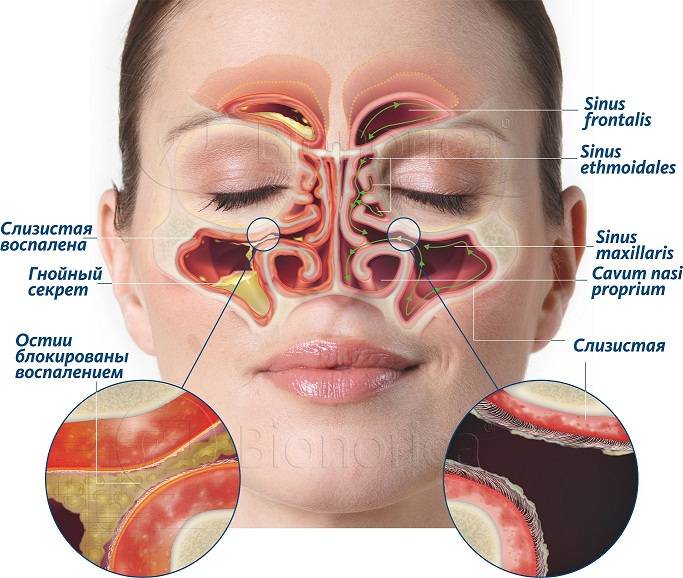
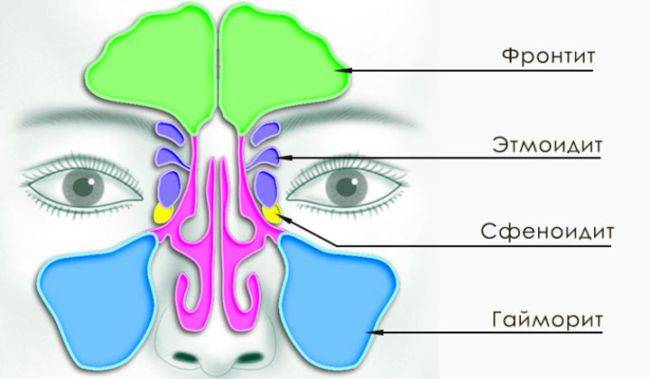
Область воспаления при этмоидите
Осложнения этмоидита
При несвоевременном обращении к врачу могут развиться опасные последствия патологии. К ним относятся:
- ухудшение носового дыхания более чем на 50%, полная потеря обоняния;
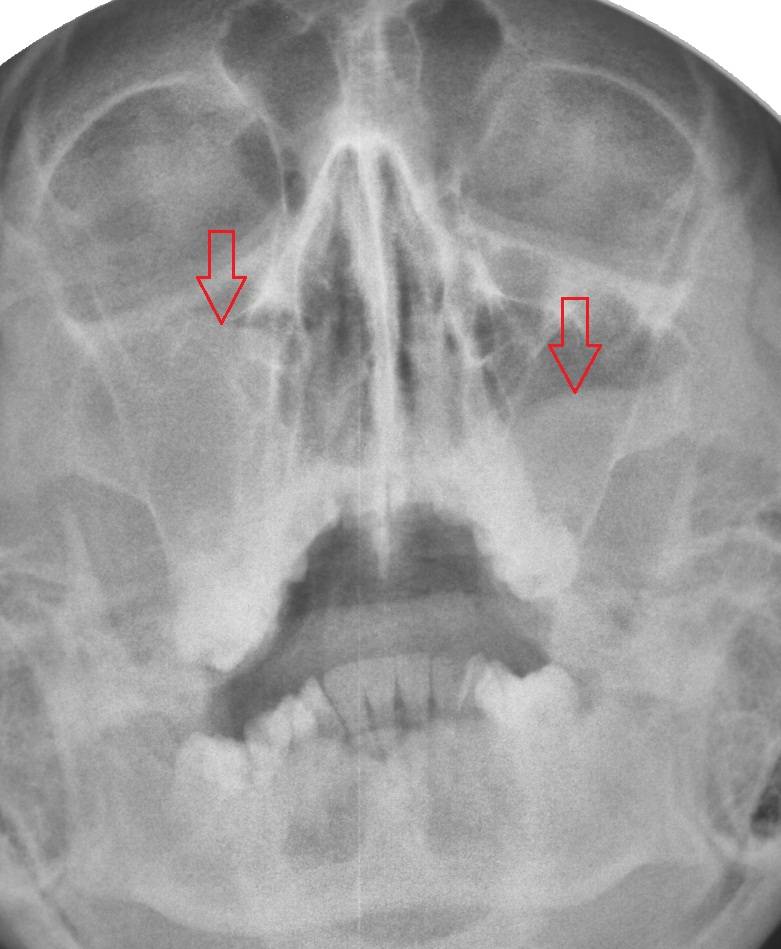
- воспаление решетчатой кости и разрушение части костной ткани;
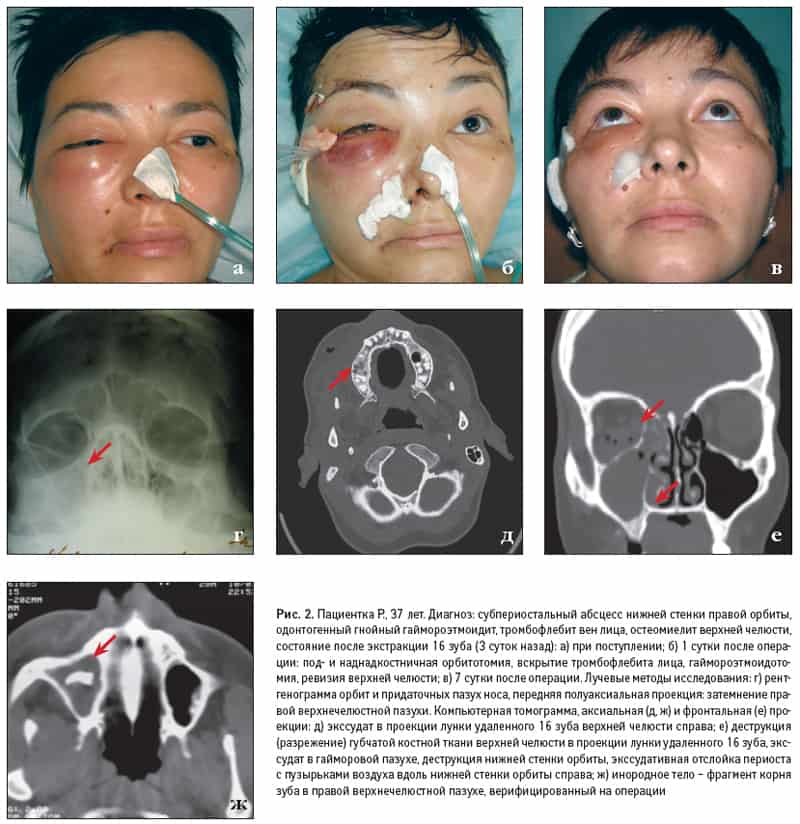
- инфицирование глазницы (ретробульбарный абсцесс, флегмона, эмпиема);
- поражения паутинной и мягкой мозговых оболочек (арахноидит, менингит);
- абсцесс головного мозга;
- другие патологии, возникшие на фоне хронического очага инфекции.
Если острый или хронический этмоидит не лечить, то гнойные массы могут распространиться на близлежащие органы. Развиваются осложнения, опасные не только для здоровья, но и для жизни человека. Наиболее часто возникают следующие проблемы:
- осложнения на глаза – флегмона глазницы, ретробульбарный абсцесс, эмпиема;
- разрушается решетчатый лабиринт;
- воспалительный процесс переходит на внутричерепные районы. Это наиболее опасное состояние, так как может развиться абсцесс мозга, разлитый гнойный менингит, арахноидит.
Более того, хронический этмоидит самостоятельно обнаружить практически невозможно. Поэтому медлить нельзя! При первых признаках заболевания необходимо сразу же посетить квалифицированного специалиста. «Залеченный» или не вылеченный полностью воспалительный процесс может привести к необратимым последствиям.
Причины развития заболевания
Патологический процесс чаще всего запускается из-за инфекционной болезни, которая поражает организм человека и ослабляет его иммунитет. Как следствие, вирусы и бактерии начинают активно развиваться на слизистой оболочке носа. К основным причинам развития гаймороэтмоидита относят:
- аномалии носоглотки (врождённые и приобретённые на протяжении жизни);
- частые простуды, насморки;
- вирусные инфекции;
- грибковые, бактериальные, вирусные синуситы;
- хронические заболевания, связанные с носовой полостью (аллергический ринит в частности);
- травмы лица;
- ослабленный иммунитет.
Что такое катаральный этмоидит, какие причины?
Воспаление бывает односторонним и двухсторонним. Заболевание развивается при попадании микробов в пазуху и их бесконтрольном размножении. Часто диагностируется риноэтмоидит, когда воспаляются слизистые пазухи и полости носа.
Предрасполагающими факторами развития синусита являются:
- Ослабление защитных факторов. При снижении иммунитета поражение бактериальными микроорганизмами, грибками и вирусами происходит чаще.
- Наличие тяжелой соматической патологии (туберкулеза, лейкоза, злокачественных опухолей, ВИЧ-инфекции).
- Курение.
- Переохлаждение. Облегчает попадание в пазухи бактерий.
- Воспалительные заболевания верхних дыхательных путей и лор-органов (средний и внутренний отиты, ангина, хронический тонзиллит, гингивит, стоматит, ринит).
- Аденоиды.
- Полипы.
- Вредные условия труда (контакт с химикатами).
- Предрасположенность к аллергии.
- Загрязнение воздуха. Этмоидитом чаще болеют жители индустриально развитых городов и районов.
- Скарлатина.
- Корь и другие вирусные заболевания (грипп, парагрипп, ОРВИ).
- Грибковая инфекция.
- Недостаток в организме витаминов, макроэлементов и микроэлементов.
- Травмы лицевого отдела черепа.
- Перелом носа и врожденная кривая перегородка.
- Врожденная узость носовых ходов.
Хирургическая операция

К оперативному лечению острого этмоидита прибегают лишь в крайних случаях — при стремительном развитии и угрозе прорыва гнойных масс в глазницу и полость черепа. Операция назначается при хроническом течении заболевания, если:
- гнойно-воспалительный процесс прогрессирует;
- образовались полипы;
- диагностирована деформация тканей;
- появились внутричерепные и лобно-орбитальные осложнения.
Во время операции врач:
- удаляет ткани, которые разрушились из-за воспаления;
- устраняет перегородки между ячейками, которые подверглись деформации;
- промывает полости решетчатой кости антибактериальными жидкостями, использует репаранты и регенеранты;
- восстанавливает дренаж слизи из полости.
В отоларингологии при синуситах хирургическое вмешательство проводят несколькими способами:
- наружным;
- эндоскопическим;
- чрезпазушным.
Современное хирургическое оборудование позволяет проводить манипуляции безболезненно. Врач в ходе операции восстанавливает и устраняет проблемы в соседних полостях. Такая операция называется пансинусотомией и считается наиболее эффективной при лечении заболеваний полости носа.
В операции могут отказать только пациентам, имеющим:
- заболевания, при которых нельзя подвергать человека общему наркозу;
- эндокринные заболевания;
- воспалительные заболевания других органов в острой фазе;
- гемофилию.
Симптомы
Симптомы и лечение этмоидита у взрослых зависят от его формы.
 Основными симптомами острого этмоидита являются головные боли, боль возле корня носа и переносицы. Очень часто происходит нарушение носового дыхания, снижение или потеря обоняния. В целом состояние ухудшается, температура повышается до тридцати семи с половиной или тридцати восьми градусов.
Основными симптомами острого этмоидита являются головные боли, боль возле корня носа и переносицы. Очень часто происходит нарушение носового дыхания, снижение или потеря обоняния. В целом состояние ухудшается, температура повышается до тридцати семи с половиной или тридцати восьми градусов.
На начальном этапе заболевания из носа выделяются серозные выделения, не имеющие запаха. Через какое-то время к ним присоединяется гной. В детском возрасте очень часто появляется отек и гиперемия возле внутреннего уголка глаз и внутреннего отдела нижнего и верхнего века. При этом увеличивается средняя носовая раковина, появляются слизистые или гнойные выделения.
Хронический этмоидальный синусит – это следствие острой формы заболевания. Его симптомы зависят от степени выраженности воспаления. В период ремиссии могут возникать редкие боли, локализующиеся у корня носа, головные боли и гнойные плохо пахнущие выделения. Если поражены задние ячейки лабиринта, то выделения накапливаются в носоглотке и плохо выводятся. Чаще всего обоняние ухудшается.
При проведении обследования врач может обнаружить полипы, скопления слизи и гноя под средней носовой раковиной. Больной хроническим этмоидитом быстро утомляется, становится раздражительным, теряет работоспособность. Выделим основные симптомы этмоидита:
- Головная боль, которая не проходит;
- Боль и тяжесть у основания носа, в области глазниц;
- Гнойные и серозные выделения;
- Нарушение обоняния,
- Заложенность носа, нарушение дыхания;
- Ухудшение памяти, потеря концентрации внимания;
- Утомляемость, слабость, снижение работоспособности;
- Повышение температуры (при остром этмоидите).
Этиология развития этмоидита и провоцирующие факторы
Этмоидит – это болезнь инфекционного генеза, которая развивается вследствие инфицирования распространенными вирусами, бактериальной и грибковой микрофлорой. Достаточно часто при анализе полученного отделяемого в лаборатории обнаруживается несколько различных видов возбудителей.
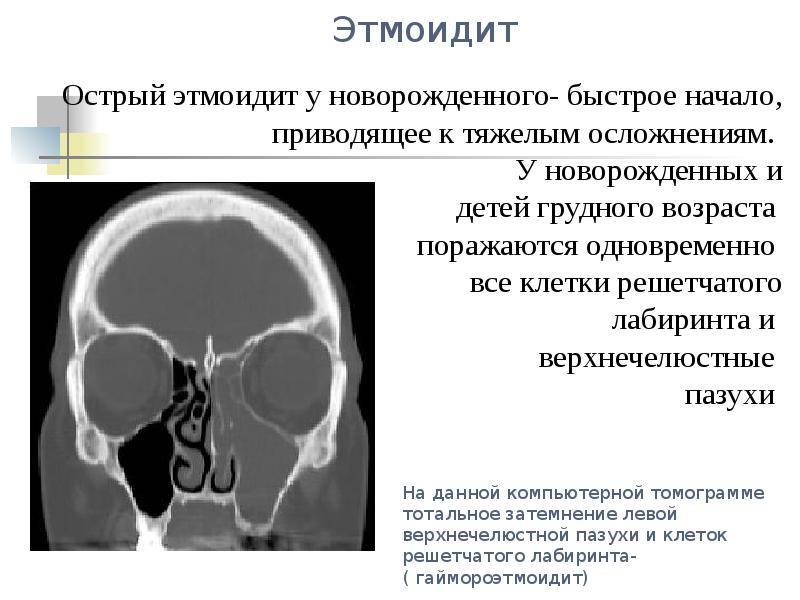
Крайне редко в клинической практике отмечается первичное развитие болезни; в подавляющем большинстве ситуаций он становится осложнением других болезней ЛОР-органов. У новорожденных воспаления является следствием внутриутробного или пупочного септического поражения.
Важно
Инфекционные агенты заносятся гематогенно или (значительно реже) при непосредственном контакте с возбудителем.
Провоцирующие факторы:
- сниженный уровень иммунитета;
- искривление носовой перегородки;
- врожденная специфика строения носоглотки;
- увеличенные носоглоточные миндалины;
- травмы лица;
- аллергические болезни органов носоглотки.
С расположенных в непосредственной близости тканей воспаление переходит на ячейки. На слизистых оболочках вирусы, грибки и бактерии стремительно размножаются, образуют колонии и проникают в более глубокие структуры. Слизистая становится отечной и гиперемированной, а ячейки сужаются, вследствие чего отток жидкости из лабиринта существенно уменьшается.
У пациентов детского возраста нередко затрагиваются костные структуры, приводя к их разрушению, в результате чего развиваются серьезные осложнения – скопления гноя и свищи. Если своевременно не начать адекватное лечение, гной может проникнуть в глазницу или полость черепа, что приводит к угрожающим жизни состояниям.