Туберкулез у детей: на что маме обратить внимание?
Туберкулез имеет множество масок, поскольку часто проявляет себя симптомами других болезней, да и те иногда выражены слабо. К тому же, многое зависит от органа, который поражен, а также активности инфекционного процесса вообще.
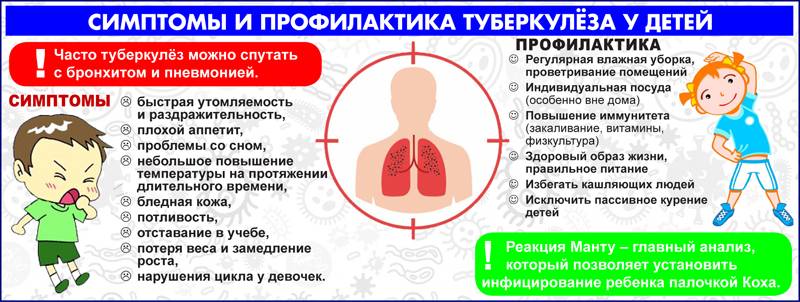
Признаки недуга наиболее четко выделены в раннем детстве, в 7-8 лет проявления недуга слабы, а в подростковом возрасте выраженность симптомов может быть разной.
Однако присутствуют некоторые общие определенные появления недуга →
- Жалобы малыша
Как правило, у ребенка нет жалоб или они незначительны.
в раннем возрасте малыш без видимой причины становится беспокойным, плаксивым, капризным, плохо спит
дошкольник быстро утомляется, раздражителен, может неадекватно реагировать на окружающих (например, немотивированная агрессия)
школьник начинает плохо учиться, становится рассеянным, у него понижается внимание и память, его может вывести из себя любая мелочь (например, сломанный карандаш).
3. Нарушения работы со стороны желудка и кишечника.
У ребенка ухудшается аппетит и нарушается пищеварение. Тревожный симптом у грудных детей — при идеальном вскармливании имеют место диспепсические расстройства (срыгивание, учащенный стул).
4. Понижение массы тела.
Происходит вследствие усиленного разрушения белков, жиров и углеводов. Кроме того, нарушается усвоение пищи в кишечнике, а затраты на энергию повышаются. Поэтому малыш худеет.
- Повышение температуры тела
На ранних этапах заболевания, а также при ограниченной форме туберкулеза у ребенка, как правило, температура тела нормальная.
При прогрессировании процесса или затяжном течении может иметь место длительный субфебрилитет — температура тела 37-37,5°С, а иногда она повышается до 38-39°С.
Повышенная температура тела при туберкулезе имеет свои особенности:
- иногда к вечеру незначительно поднимается, а в течение дня может значительно как повышаться, так и понижаться (на 1-2 градуса);
- в некоторых случаях температура тела в вечерние часы — не более 37°С, а в утренние падает до 36,0-36,2°С;
- температура тела может быть различной в разные дни, повышаясь в необычное время;
- носит длительный характер;
- обычно хорошо переносится.
6. Поражение органов дыхания
Кашель — не ведущий симптом детского туберкулеза, поэтому вначале заболевания либо он отсутствует, либо не выражен.
Однако если он присутствует, то:
- у детей младшего возраста он носит битональный характер (имеет два тона: основной — низкий, дополнительный — высокий)
- у дошкольников и школьников — сухой или коклюшеподобный (приступообразный спазматический)
- у подростков он сухой или с отделением небольшого количества мокроты
- длительный (более трех недель), усиливающийся в ночные часы.
Мокрота
Практически не выделяется, а если она имеется, то скудная и, как правило, дети её проглатывают.
Кровохаркание
Встречается редко — в основном у подростков.
Одышка (затрудненное дыхание)
На ранних этапах заболевания отсутствует. Однако при прогрессировании недуга, а также развитии осложнений (плеврит, милиарный туберкулез и другие) появляется.
Боли в грудной клетке
Как правило, они небольшие, непостоянные, усиливающиеся при глубоком дыхании.
Повышенная потливость
В силу физиологических особенностей работы потовых желез здоровые дети практически не потеют. Тогда как при туберкулезе выделения из потовых желез усиливаются: у малыша постоянно мокрая спинка и ладошки. Потливость особенно выражена в ночные часы.
Увеличение лимфатических узлов
Характерно для туберкулеза. Первыми увеличиваются лимфоузлы (ЛУ), которые находятся у корней легких. От их величины зависит выраженность кашля.
Далее могут увеличиться ЛУ над ключицами, шеей, подмышками или другие группы. При этом лимфоузлы становятся мягкими и безболезненными.
Конечно, это не все симптомы коварного недуга, его проявления во многом зависят от поражения того или иного органа (кишечника, костей и так далее). Но наиболее часто у детей наблюдаются именно эти признаки. К тому же, помните, что нередко симптомы туберкулеза могут напоминать ОРВИ или бронхит.
На заметку.
В силу особенностей иммунной системы у детей раннего возраста (до двух-трех лет) туберкулез протекает особенно тяжело, быстро приводя к развитию осложнений:
- туберкулезный сепсис (попадание в кровь МБТ)
- милиарный туберкулез (образуются туберкулезные бугорки практически во всех органах)
- плеврит (воспаление оболочки, покрывающей легкие)
- туберкулезный менингит (воспаление оболочек головного и спинного мозга) и другие.
Причины туберкулеза у детей
Возбудителем туберкулеза у детей является широко известная микобактерия туберкулеза или, второе ее название, палочка Коха.
Бактерия туберкулеза представляет собой палочку, граммположительную при окраске. При исследовании на питательных средах растет очень медленно, ожидание выросших колоний может затянуться до 60 дней.
Палочка Коха способна образовывать дремлющие формы с низкой метаболической активностью, а также L-формы, отличающиеся утолщенной клеточной стенкой и практически полным отсутствием обмена веществ в клетке. Существованием этих двух форм объясняются трудности в лечении, а также проведение профилактических курсов лечения при любых формах туберкулеза у детей, т.к. данные формы часто проявляют устойчивость к воздействию противотуберкулезных препаратов. С этим связана и длительная персистенция палочки в организме человека.
L-формы способны возвращаться в активное состояние и размножаться, как только появляются благоприятные для жизнедеятельности палочки условия. На этом этапе они приобретают чувствительность к лечению специфическими препаратами.
Источником заражения туберкулезом у детей и у взрослых, является человек-бактериовыделитель т.е. страдающий открытой формой туберкулеза. При этом микобактерия туберкулеза выделяется в окружающую среду при кашле, чихании, разговоре, с капельками мокроты. Это, так называемый, воздушно-капельный путь передачи. Палочка Коха также выделяется со слюной во время еды, остается на посуде, из которой больной принимал пищу.
Если члены семьи пользуются той же посудой, что и бактериовыделитель, то возможен бытовой путь заражения. Алиментарный путь заражения характерен для детей, находящихся на грудном вскармливании, в случае если мать имеет активную форму туберкулеза. При этом поражаются мезентериальные лимфатические узлы, что отличает эту форму туберкулеза у детей от других форм.
Описана возможность пылевого пути распространения палочек Коха. С мокротой и слюной микобактерия попадает на землю, где в высохшем состоянии может сохраняться до 18 дней. При уборке территории или неблагоприятных погодных условиях частицы пыли поднимаются в воздух и вместе с вдыхаемым воздухом могут попасть в дыхательные пути окружающих людей. Особенно подвержены такому механизму передачи бактерий маленькие дети в силу своего невысокого роста.
Внутриутробный путь передачи редок, но возможность его не исключена.
После вдыхания аэрозоля, содержащего палочку Коха, она оседает в периферических отделах легких. Если иммунная система оказалась некомпетентной в борьбе с микобактерией туберкулеза, то она оседает в легких с формированием первичного очага. Часть возбудителя проникает в лимфатические пути и разносится по лимфатическим узлам, в которых вызывает воспалительные изменения. При прогрессировании процесса воспаление сменяется участками казеозного некроза в центре лимфоузла. При разрушении ткани лимфоузла происходит распространение (диссеминация) возбудителя в организме.
Генерализация процесса через кровь всегда сочетается с лимфогенной генерализацией. При этом из очага казеозного расплавления микобактерии могут поступать не одномоментно, а порциями в течение длительного времени. Если с началом дессиминации не произошло начало лечения, то во вторичных очагах оседания микобактерий происходит массивное разрушение ткани с образованием каверны. Образование каверны связано также с закупоркой казеозными массами питающих участок легкого кровеносных сосудов.
При образовании каверн реализуется возможность бронхогенного распространения процесса, а также возможность заражения окружающих людей.
Симптомы туберкулезного процесса у ребенка раннего возраста
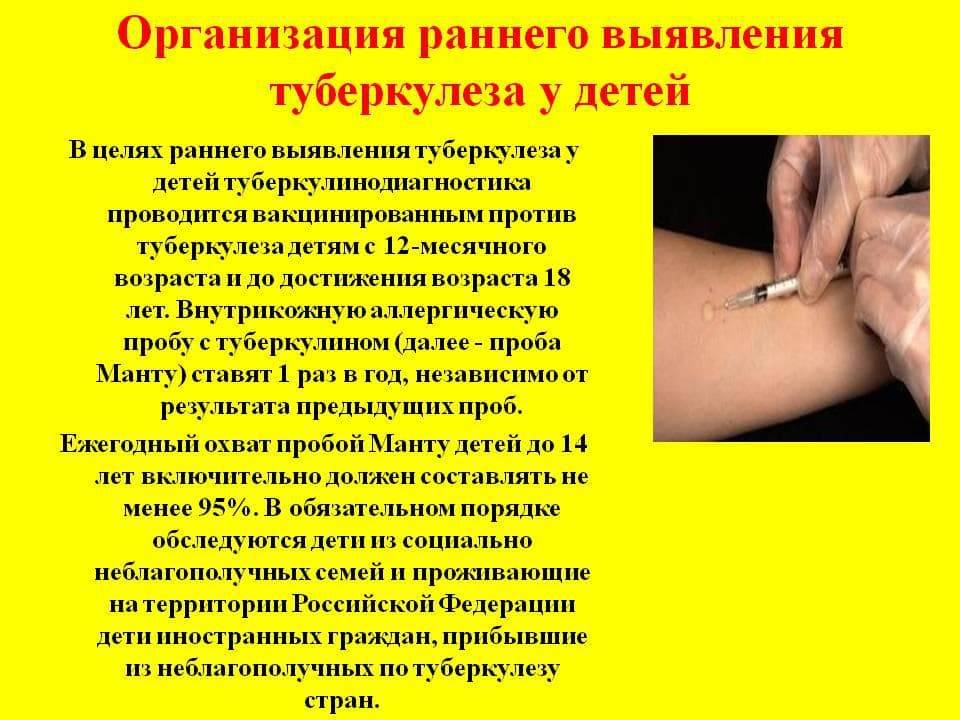
Симптомы и первые признаки туберкулеза раннего возраста не являются специфичными. Диаскинтест при такой ситуации не является положительным. При отказе от пробы Манту фтизиатры остаются незащищенными перед скрытой инфекцией.
При первых признаках следует начинать химиотерапию. Лекарства подавят активность микобактерии, будут способствовать ее полной нейтрализации или преобразованию в неактивную L-форму. Без классической пробы Манту у врачей не остается возможностей для своевременного выявления форм туберкулезного процесса у детей раннего возраста.
Первичный туберкулез: симптомы у детей и взрослых
Диагностические критерии первичного туберкулеза определяются с помощью следующих методов:
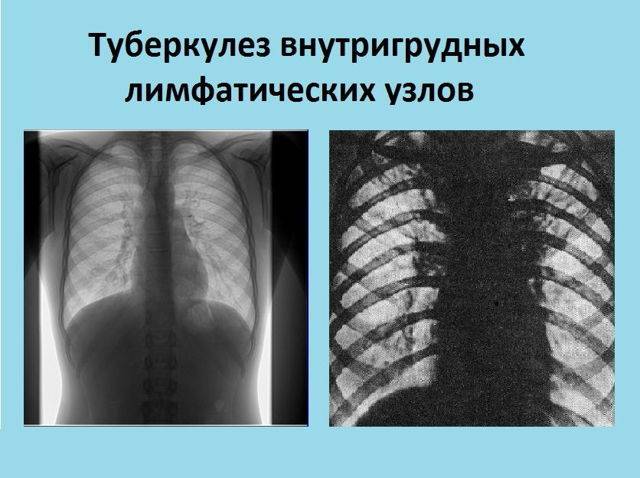
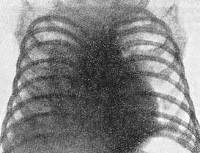
- Рентгенографические: флюорография, бронхография, томография, рентгенография;
- Бактериоскопия;
- Туберкулинодиагностика.
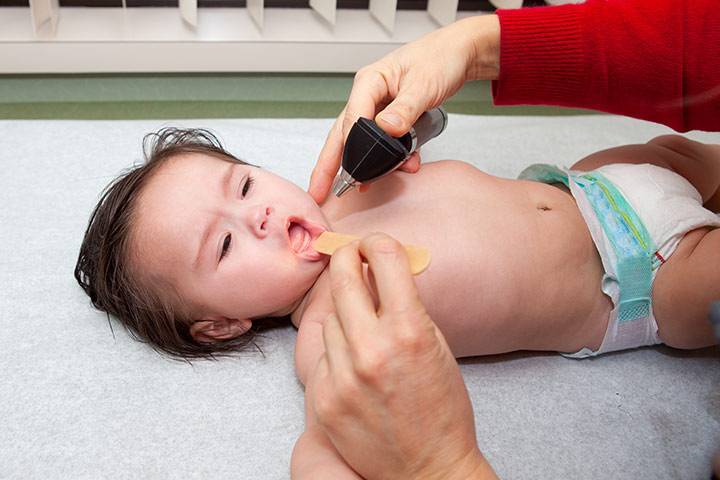
Для выявления инфицированности проводится проба Манту. Исследование рационально для детей до 15 лет. В России принята практика введения подкожной инъекции поочередно в правую и левую руку по четным и нечетным дням. Такой подход затрудняет последующую диагностику.
При оценке снимка у пациентов с туберкулезом рентгенологи нередко отмечают кальцинаты под левой рукой. Они образуются при осложнениях туберкулинодиагностики. При постановке пробы Манту в правую руку врачам приходится выяснять место инъекции.
Признаки положительной туберкулинодиагностики у вакцинированных людей:
- Папула около 9 мм при поствакцинальной аллергии, которая постепенно уменьшается;
- Папула около 12 мм при инфекционной аллергии. Образование постепенно увеличивается в размерах.
Вышеописанные признаки наблюдаются, как после вакцинации, так и вследствие ревакцинации.
Признаки инфицированных детей:
- Постоянное увеличение папулы при сравнении с предыдущим годом;
- Положительная проба Манту;
- Ранние размеры папулы меньше 6 мм с постепенным увеличением до 12 мм;
- Гиперергическая папула более 17 мм диаметром.
При обнаружении вышеописанных симптомов пациентов следует незамедлительно отправить к фтизиатру для сдачи анализов. Даже при отсутствии признаков активного туберкулезного процесса, ребенок ставится на учет.
Вираж туберкулиновой пробы определяет угрозу развития патологии, но не всегда возникает активное течение заболевания. Для динамического отслеживания ситуации требуется постановка человека на одногодичный учет. Предварительно проводится клиническая и лабораторная диагностика:
- Эпидемиологический анализ;
- Проверка состояния лимфоузлов;
- Признаки проведения и реакции на БЦЖ;
- Результаты анализов крови и мочи;
- Рентгенодиагностика.
В конце диспансерного года проводится повторная оценка Манту, проводится рентгенодиагностика. С учета ребенок снимается при нормализации показателей.
Лечение туберкулеза у новорожденных детей
Беременные с положительной туберкулиновой пробой. Лечение проводят в течение 9 мес с дополнительным назначением пиридоксина. Лечение беременной, контактировавшей с активной формой туберкулеза, должно быть отложено до окончания I триместра.
Беременные с активной формой туберкулеза. Изониазид, этамбутол, рифампицин в рекомендуемых дозах во время беременности не оказывали тератогенное действие на плод. Рекомендуемая продолжительность терапии — не менее 9 мес; если возбудитель является лекарственно-резистентным, рекомендуется рассмотреть инфекционное заболевание, и, возможно, потребуется продление терапии до 18 мес. Стрептомицин потенциально ото-нжеичен для развивающегося плода и его нельзя использовать на ранних сроках беременности, если рифампицин не противопоказан. Грудное вскармливание возможно матерям, получающим терапию и не являющимся контагиозными.
Новорожденных обычно отделяют от матерей, только если эффективное лечение матери и новорожденного не реализуется в полной мере. Как только новорожденный получает изониазид, отделение его от матери не является необходимым, если мать (или бытовой контакт) заражена микобактериями с множественной лекарственной устойчивостью или плохо придерживается лечения (в том числе не носит маску при активном туберкулезе) и лечение под непосредственным наблюдением невозможно. Контактных лиц в семье нужно обследовать для выявления недиагностированного туберкулеза до того, как младенец вернется домой.
Если приверженность лечению может быть достаточно высока и в семье отсутствуют больные туберкулезом (т.е. мать находится на лечении и другие источники инфекции отсутствуют), новорожденному назначают лечение по схеме: изониазид — и выписывают домой в обычный срок. Кожное тестирование должно быть проведено в возрасте 3-4 мес. Если новорожденные оказываются туберкулин-отрицательными, применение изониазида прекращают. При положительном кожном тесте проводят рентгенографию грудной клетки и культуральное исследование на кислотоустойчивые микобактерии, как описано выше, и при исключении активного заболевания лечение изониазидом продолжают в общей сложности в течение 9 мес. Если культуральные тесты на туберкулез всегда дают положительные результаты, новорожденному нужно будет провести лечение туберкулеза.
При отсутствии данных о тубинфицированности в окружении новорожденного можно рассмотреть вопрос о вакцинации младенца и терапию изониазидом следует начинать как можно скорее. Вакцинация БЦЖ не защищает от контакта с возбудителем и развития туберкулеза, но обеспечивает существенную защиту от тяжелой и обширной инвазии (например, туберкулезного менингита). Вакцинацию БЦЖ следует проводить, только если результат кожного теста новорожденного является отрицательным. Новорожденных необходимо наблюдать с целью выявления туберкулеза, особенно в течение первого года жизни. Как известно, вакцина БЦЖ противопоказана пациентам с иммуносупрессией и лицам с подозрением на ВИЧ-инфекцию. Тем не менее в группах высокого риска ВОЗ рекомендует вводить ВИЧ-инфицированным новорожденным, без симптомов заболевания, вакцину БЦЖ при рождении или вскоре после него.
Новорожденные с активной формой туберкулеза. При врожденном туберкулезе академия педиатрии рекомендует лечение с применением изониазида, рифампицина и аминогликозидов (амикацина или стрептомицина). Эта схема может быть изменена в соответствии с результатами оценки состояния ребенка.
Для туберкулеза, приобретенного после рождения, предлагается применение изониазида, рифампицина и пиразинамида. Четвертый лекарственный препарат — этамбутол. При подозрении на антибиотикорезистентность или наличие туберкулезного менингита в терапию должны быть добавлены аминогликозиды. После первых 2 мес лечения изониазид и рифампицин продолжают применять до завершения 6-12-месячного курса, а прием других препаратов прекращают. Грудные младенцы должны также получать пиридоксин.
Школьники и подростки
У старшей возрастной группы осложненные формы легочного туберкулеза встречаются крайне редко. Иммунная система детей от 7 до 13 лет сразу же отвечает на инфицирование микобактерией развитием интоксикационного синдрома. У подростков 14-17 лет первые признаки туберкулеза могут полностью отсутствовать или характеризуются скудной и трудноразличимой симптоматикой.
Предрасполагающие факторы
У школьников и подростков повышена чувствительность организма к возбудителю туберкулеза, которая сочетается с неполноценностью иммунного ответа на внедрение в организм инфекционного агента. Эти два фактора не только увеличивают риск заболеть туберкулезом, но и могут негативно влиять на течение болезни после инфицирования.
Специфика клинического течения туберкулеза у детей младшего школьного возраста и подростков связана с рядом факторов:
- незрелость иммунной системы и несостоятельность иммунного ответа;
- гормональная перестройка в пубертатном возрасте и резкие изменения в нейроэндокринной регуляции организма;
- изменение скорости метаболизма и увеличение уровня энергетических затрат;
- активный рост сегментов легких и интенсивное развитие эластических волокон в альвеолах (структурно-функциональная единица легочной ткани);
- изменение пищевого рациона (неправильный режим, скудное и однообразное питание) и приобретение новых привычек, в т. ч. и вредных (курение, употребление алкоголя).
Симптомы
Туберкулез у школьников и подростков имеет свои характерные особенности. С взрослением детского организма явления общей интоксикации организма становятся менее выраженными, поэтому общее состояние ребенка на ранних стадиях может оставаться удовлетворительным. При вялотекущем процессе первые подозрения на туберкулез возникают не ранее, чем через 4-7 месяцев после инфицирования, когда ребенок теряет в весе, становится безучастным и быстро устает от повседневных нагрузок.
Острые и подострые формы детского туберкулеза схожи по симптомам с проявлениями ОРВИ или бактериальных инфекций дыхательного тракта (бронхит, пневмония) и диагностируются быстрее
Через 2-3 недели с момента инфицирования родители обращают внимание на постоянно повышенную температуру тела, прогрессирующее ухудшение состояния ребенка и отсутствие эффекта от стандартной антибактериальной и противовоспалительной терапии
При массивном поражении легочной ткани или грудных лимфатических узлов появляются признаки поражения бронхопульмонального дерева, позволяющие заподозрить и распознать заболевание:
- периодическое покашливание или кашель со скудной и трудноотделяемой мокротой;
- одышка при физиологических физических нагрузках;
- боли в нижних отделах грудной клетки, усиливающиеся при дыхательных движениях;
- периодическое откашливание мокроты с небольшой примесью крови.
Особое место в структуре заболеваемости школьников и подростков занимает внелегочный туберкулез. Для него характерно многообразие, летучесть и неспецифичность симптомов заражения. Туберкулез какого-либо органа часто протекает под маской других заболеваний, что создает множество диагностических трудностей.
Новорожденные и грудные малыши
Клиническая картина легочного туберкулеза в раннем возрасте не имеет четких диагностических критериев. Причиной тому является отсутствие специфических легочных симптомов, характерных для туберкулезного поражения, и преобладание системной реакции организма.
Организм ребенка первого года жизни реагирует на инфицирование палочкой Коха бурной защитной реакцией. Клинически это проявляется общеинтоксикационным синдромом, состоящим из ряда признаков:
- плаксивость и беспокойное состояние;
- бессонница или прерывистый поверхностный сон;
- вялое сосание или полный отказ от груди;
- адинамия;
- отсутствие прибавки в росте или весе, иногда похудение;
- усиленная потливость (косвенным признаком повышенного потоотделения может являться выпадение волос на макушке);
- постоянная субфебрильная температура (до 38°), иногда сменяющаяся фебрильной в вечернее и ночное время суток;
- расстройства деятельности желудочно-кишечного тракта в виде поноса, реже запора;
- тошнота, рвота;
- увеличение лимфатических узлов.
Все перечисленные симптомы неспецифичны, что и обусловливает трудности диагностики туберкулеза у новорожденных и грудных детей. Родителями и педиатрами клиническая картина туберкулезной интоксикации часто расценивается как проявление кишечной или бронхолегочной инфекции.
При необширном поражении легочной ткани симптомы могут отсутствовать. Только при субмассивном или массивном обсеменении легких (например, при милиарном туберкулезе) у ребенка наблюдаются симптомы дыхательной недостаточности:
- одышка, усиливающая при сосании молока или при движениях;
- едва заметная синюшность кожных покровов;
- шумное присвистывающее дыхание;
- увеличение частоты дыхательных движений.
Первое место среди внелегочных форм туберкулеза занимает поражение костей и суставов. В подавляющем большинстве случаев поражаются зоны роста длинных трубчатых костей (кости конечностей) и тела позвонков. Клинически туберкулез костно-суставной системы проявляется слабой интоксикацией и разнообразными местными симптомами:
У детей первого года жизни туберкулезный остит может быть последствием вакцинации БЦЖ. При этом чаще всего поражаются ключицы, ребра или грудина.
Особую опасность представляет распространение микобактерий на мозговые оболочки с развитием туберкулезного менингита. Туберкулезный менингит может встречаться у детей любого возраста, но чаще всего он наблюдается у детей первых 3 лет жизни. Наибольшему риску подвержены новорожденные и невакцинированные дети после контакта с бактериовыделителем.
Заболевание начинается постепенно, симптомы нарастают в течение 2-3 недель. Вначале появляются неспецифические признаки: подъем температуры, тошнота, рвота, реже понос. Затем появляется общемозговая симптоматика в виде головной боли (у грудных детей определить ее наличие невозможно), напряжения затылочных мышц и других менингеальных знаков.
Вслед за развитием общемозговой симптоматики возникает выпадение функции большинства черепно-мозговых нервов. Клинически это проявляется рядом симптомов:
- опущение верхнего века (птоз);
- расширение зрачков (мидриаз);
- сходящееся или расходящееся косоглазие;
- отклонение кончика языка в сторону от срединной линии;
- затруднение глотания, поперхивание при кормлении;
- ослабление голоса или полное отсутствие криков, гуления или лепета.

Иногда клиника туберкулезного менингита у грудного ребенка настолько размыта, что единственным признаком выступает незначительно повышенная температура
В этих случаях следует обратить внимание на большой родничок: его патологическое выбухание является признаком неврологического неблагополучия. В клинической практике для диагностики также применяется симптом Лесажа
Если поднять ребенка за подмышки, то малыш тянет ножки к животу и длительно удерживает их в таком положении.
При отсутствии терапии к концу 3-ей недели присоединяется судорожный синдром и параличи. Сознание ребенка постепенно угнетается: оглушенность сменяется ступором, затем наступает кома. Без лечения туберкулезный менингит заканчивается летальным исходом в 100% случаев.
Классификация заболевания
Туберкулез существует в различных формах и видах. Закрытый тип заболевания характеризуется тем, что возбудители живут только в организме больного человека. Открытая форма туберкулеза опаснее. Носитель микобактерий может заразить окружающих людей.
Существуют также следующие виды туберкулеза:
| Название | Описание |
| Первичный туберкулез | Патологические процессы развиваются сразу после инфицирования организма. В большинстве случаев происходит самоизлечение, но легкие не восстанавливаются. Рентгенологические исследования покажут последствия после кальцификации тканей. |
| Милиарный | Тяжелая форма заболевания, которая развивается в результате поражения внутренних органов бактериями Mycobacterium tuberculosis. Без правильно подобранной терапии высокий риск смерти пациента. |
| Вторичный | Болезнь характеризуется активностью микобактерий, которые длительное время находились в спящем режиме, присутствуя в организме человека. Деятельность болезнетворных микроорганизмов провоцируют негативные факторы. |
| Внелегочный туберкулез | Болезнь диагностируют у 5% больных. Появляются характерные признаки, указывающие на поражение определенного органа. |
Симптомы и лечение туберкулеза у ребенка зависит от формыСимптомы у ребенка при туберкулезе проявляются в зависимости от поражения определенной области:
| Название | Описание |
| Туберкулез легких | Возникает болевой синдром в грудной клетке, который усиливается после глубокого вдоха. Появляются хрипы в легких, насморк, уменьшается вес ребенка, увеличиваются лимфатические узлы. Кашель тяжелый и сопровождается выделением мокроты. |
| Кишечный туберкулез | Воспаление распространяется на стенки органа, лимфаузлы и брыжейку. Микобактерии попадают в организм ребенка с зараженными продуктами. |
| Туберкулезный менингит | Опасная и тяжелая форма заболевания. Патология является следствием распространения микобактерий из легких по всему организму. Поражается головной и спинной мозг, что приводит к неврологическим нарушениям. |
| Туберкулез костей и суставов | Патологические процессы затрагивают крупные трубчатые кости и позвонки. Чаще эта форма заболевания является следствием поражения микобактерий определенного внутреннего органа. |
| Туберкулез кожи | Под кожей образуются плотные узелки. При надавливании на них возникает болевой синдром. Повреждение узелков приведет к вытеканию белой жидкости. |
| Туберкулез половой и мочевыделительной системы | В большинстве случаев болезнь поражает обе почки. Воспаление приводит к постепенному их разрушению, что влечет потерю функциональности органа. Микобактерии также поражают мочевой пузырь, мочеточники и мочеиспускательный канал, что приводит к их деформации. Нарушаются половые функции и процесс выведения мочи. |
Установить точный диагноз поможет врач фтизиатр после полной диагностики.
https://www.youtube.com/watch?v=ew4Ju3Rk8tc
Что таит туберкулез, в чем его коварство?
Все эти качества способствуют легкому заражению и весьма проблематичному и длительному лечению. Но данный возбудитель не переносит солнечного света и погибает под его прямым воздействием за несколько минут. Обнадеживает тот факт, что не каждый человек, в организм которого проник вирус, обязательно заболеет. Коварство данного заболевания заключается в том, что только при благоприятных условиях затаившаяся в организме годами инфекция способна начать свое разрушительное действие. И если просмотреть первые симптомы туберкулеза у детей, то есть риск распространения инфекции не только на легкие, но и на другие органы.
Лечение детей с диагнозом туберкулез
Если имеются данные об инфицировании палочкой Коха пациентов младшего детского возраста, то их наблюдает педиатр-фтизиатр. По достижении 3 лет пациенты переходят под наблюдение фтизиатра в диспансере.
Во избежание заболевания инфицированного, выполняется химиопрофилактика (прием противотуберкулезных медикаментов в течение 3 месяцев). Во время лечения 1 раз в 10 дней малыша нужно показывать врачу, а по завершении курса 1 раз в полгода.
Лечение туберкулеза у детей всегда комплексное и проходит в несколько этапов:
- Стационарное наблюдение.
- Санаторное лечение.
- Диспансеризация.
Продолжительность лечения зависит от формы и тяжести болезни. В среднем необходимо около двух лет. Во многом скорость выздоровления пациентов младшего детского возраста зависит от того, как родители организовали режим питания — необходимо включить ежедневное употребление высококалорийной пищи. Также ребенку нужно много времени находиться на свежем воздухе, лучше, если это будет лесистый или морской регион.
Если у ребенка вираж туберкулезной реакции, необходимость помещения в стационар отсутствует. Врач назначает монотерапию в амбулаторных условиях. Период лечения составляет около 3 месяцев, чаще всего назначается тубазид или фтивазид.
Дети с виражом туберкулезной реакции находятся на диспансерном наблюдении в течение 1 года. По истечении этого времени необходимо пройти медицинское обследование, сдать анализ крови и ПЦР. При отрицательных показателях ребенок снимается с учета.
В случае положительных результатов обследования назначается комплексная терапия, включающая от двух до четырех препаратов. Лечение поэтапное: сначала выполняется интенсивная терапия, а на завершающем этапе – поддерживающая.
Если через 6–8 месяцев интенсивного лечения у ребенка сохраняются явные остаточные симптомы, то, возможно, потребуется хирургическое вмешательство.
Симптомы у подростков

Симптомы туберкулёза у детей 7 лет и подростков несколько отличаются от признаков болезни у грудничков и дошкольников. Основная симптоматика туберкулёза у подростков выглядит так:
- К сильной слабости и апатии быстро присоединяется боль в грудине.
- Приступы кашля становятся более частыми и интенсивными.
- Наблюдается одышка. Причём она бывает даже в состоянии полного покоя. Это очень нарушает жизнь ребёнка.
У детей старшего возраста родители замечают изменение формы груди. Она становится впалой или же западает один участок грудины, со стороны поражённого органа.
Изменения наблюдаются и на кожных покровах. Эпидермис становится тонким и ранимым. На разных частях тела часто появляются необъяснимые ранки и ссадины. Часто наблюдается кровохарканье и увеличение лимфатических узлов.
Для диагностирования болезни часто проводят специальную пробу. Такие же пробу периодически делают на всех этапах лечения.