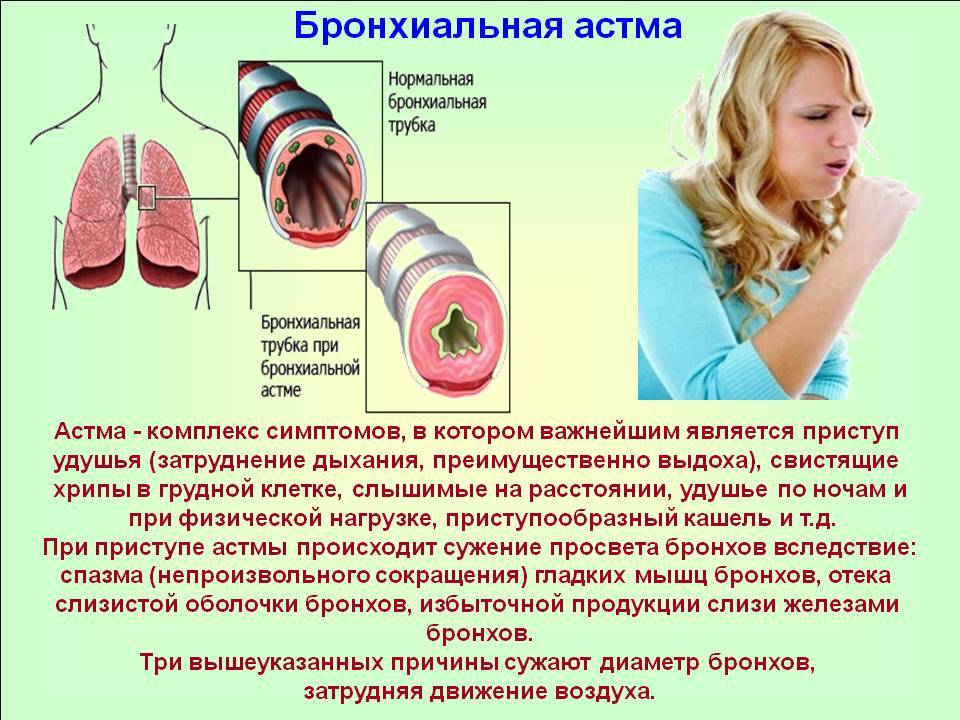
Лечение
Лечение аллергической астмы проходит строго по предписаниям врача. Оно подразделяется на несколько этапов:
- Исключение контакта с аллергенами, которые провоцируют приступ;
- Укрепление иммунной системы;
- Прием препаратов, которые направлены на защиту организма от негативного воздействия антител.
Прежде всего больному подбирают лекарственные препараты.
Антигистаминные препараты
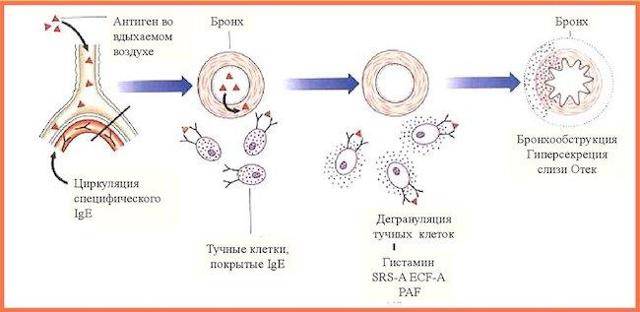
В организме больного появляется свободный гистамин, который и провоцирует удушье и приступ. Поэтому прием антигистаминных препаратов является основой всего лечения. Если у пациента есть аллергия на пыльцу, то пить лекарства необходимо за 2-3 недели до цветения растений. Данная группа препаратов подходит как взрослым, так и детям. Наиболее эффективными являются:
- Трексил, который обладает быстрым эффектом. У препарата незначительные побочные эффекты и нет серьезных противопоказаний;
- Телфаст быстро блокирует реакцию рецепторов на аллерген.

Ингаляционные препараты
С их помощью больной может сам контролировать приступы, так как наличие в них специальных антител способствует уменьшению чувствительности бронхов, предотвращая обострение заболевания.
Для снятия удушья используют:
- требуталин;
- берротек;
- фенотерол;
- сальбутамол.
Препараты с противовоспалительными свойствами:
- интал;
- тайлед.
Лечебным эффектом обладает аэрозоль пульмикорт.
Если заболевание имеет среднюю или тяжелую форму используют такие препараты, как:
- оксис;
- форадил;
- серевент.
При легкой степени заболевания используют комбинированные препараты:
- серетид;
- симбикорт.
Преимущество данного вида препаратов в том, что они обладают мгновенным лечебным действием.
СИТ-терапия
Это метод иммунотерапии, при котором под кожу больному врач вводит различные дозы аллергенов. Начиная с минимальной, дозу постепенно повышают, чтобы организм мог привыкнуть к аллергену и не реагировать на него.

Народные рецепты
- Столовую ложку травы багульника залить стаканом кипятка и настоять 30 минут. Отвар пить по столовой ложке до 6 раз в день.
- Листья мать-и-мачехи залить бутылкой водки и дать настояться смеси две недели. Из настойки делают компрессы, смачивая марлю и выкладывая ее одну ночь на спину, а другую ночь на грудь. Таких курсов должно быть 20.
- Мелко натереть корни топинамбура, чтобы получились 2 столовые ложки. Их заливают стаканом кипятка и принимают 2 раза в день по четверти стакана.
Существует еще такая форма аллергического бронхита, как инфекционная. Именно ей страдает до 80% больных. Первый приступ удушья возникает после попадания в организм инфекции. Причиной данного вида болезни в большинстве случаев является генетическая предрасположенность. Главный признак проявление – это приступы после перенесенных инфекционных заболеваний дыхательных путей. Проявляется инфекционная форма в большинстве случаев весной и осенью. У пациента возникает одышка после переохлаждения. У больного может быть повышение температуры и дыхание с сухими хрипами. Главным симптомом болезни является кашель.
Лечение данной формы такое же, как и при аллергической астме.
При грамотном лечении аллергической астмы прогнозы положительные. Главное своевременно обратиться к врачу, который подберет эффективное лечение.
Степени заболевания
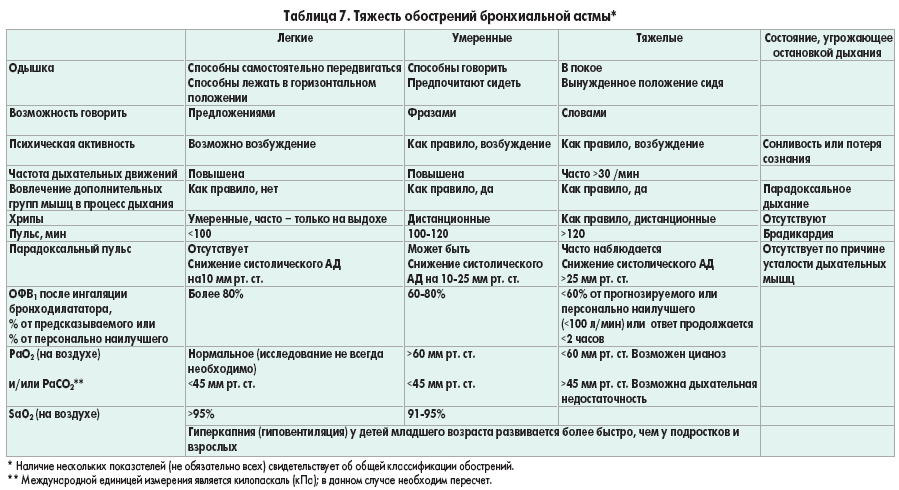
Установление тяжести заболевания основывается на количестве и «качестве» приступов. Самая лёгкая степень называется «интермиттирующей». При такой форме болезни дневные приступы случаются не чаще раза в неделю, ночные – примерно 1- 2 раза в месяц.
Другие степени заболевания:
- Персистирующая (симптомы проявляются чаще 1 раза в неделю, приводят к снижению активности);
- Средняя (приступы случаются каждый день, сказываются на качестве сна и общем состоянии организма);
- Тяжёлая (симптомы проявляются постоянно, больной не может вести нормальный образ жизни).
В тяжелых случаях болезнь требует постоянного наблюдения со стороны специалистов. При прогрессировании недуга приступы случаются чаще, их длительность также увеличивается. Больному может понадобиться экстренная помощь, иначе последствия будут необратимыми.
Осложнения

Обычное обострение симптомов аллергической астмы быстро купируется заранее приготовленными препаратами. Однако в некоторых случаях приступы удушья развиваются внезапно и стремительно, приводя к тяжелым последствиям. Например, к затрудненному дыханию, внезапной его остановке или к разрыву альвеол лёгких (в редких случаях). Без экстренной помощи осложнения приводят к летальному исходу.
Причины возникновения критического состояния:
- Сопутствующие заболевания (болезни лёгких, сердечно-сосудистые нарушения и т.д.);
- Воспалительные процессы в организме, провоцирующие повышения температуры тела;
- Продолжающийся контакт с возбудителем;
- Несоблюдение назначенной терапии;
- Неправильная техника ввода препаратов;
- Вредные привычки;
- Тяжелая степень заболевания.
Также осложнения могут возникнуть из-за врачебной ошибки: неправильно подобранной терапии или неадекватной оценки контроля бронхиальной астмы. Однако это исключительные случаи. Современные методы лечения позволяют успешно контролировать течение заболевания при помощи своевременной диагностики и медикаментов. Главное, ответственно относиться к своему здоровью и соблюдать предписания врача.
Профилактика

Главная задача в профилактике аллергической астмы – исключение контакта с веществами-аллергенами.
С этой целью можно предпринять следующие меры:
1. В период цветения растений по возможности рекомендуется не выходить на улицу. Окна дома лучше закрывать.
2. Не стоит использовать испарительные охладители, лучше брать новые кондиционеры с чистым фильтром.
3. В ковровых покрытиях и тканях живут пылевые клещи, однако они настолько маленького размера, что их невозможно увидеть невооруженным глазом. Так что настоятельно рекомендуется надеть гипоаллергенные чехлы на матрасы, подушки и пружинную сетку кровати. Как минимум раз в 7 дней необходимо стирать в горячей воде все постельное белье.
По возможности стоит избавиться от имеющихся ковров и других пылесборников: мягкой мебели, плотных штор и др. Одежду храните в закрытых шкафах. В случае, если у ребенка атопическая астма, лучше не держать мягких игрушек либо покупать лишь те, которые разрешено стирать.
4. Контролируйте влажность в квартире (с этой целью можно приобрести специальное устройство – измеритель влажности). При влажности выше 40% рекомендуется использовать кондиционер или воздухоосушитель.
Эти меры существенно снизят рост плесени, а также размножение пылевых клещей и тараканов. При необходимости следует устранить протечки в водопроводных трубах и крыше.
5. Если есть домашние животные, то следует пройти тесты, которые определят наличие аллергии. Не существует полностью гипоаллергенных животных, поэтому в случае положительных результатов теста лучше убрать домашнего питомца. Или, по крайней мере, не разрешайте животному входить в помещение, предназначенное для сна.
К сожалению, количество вдыхаемых аллергенов не снижается еженедельным мытьем собаки или кошки, а аэрозоли и прочие средства неэффективны для снижения общего числа аллергенов. Повышенный уровень содержания аллергенов в воздухе сохраняется в квартире или доме достаточно долго даже после удаления животного.
6. Ванную комнату и кухню необходимо содержать в сухости и чистоте – это исключит появление тараканов и плесени.
Если вы заметили присутствие тараканов на кухне и у вас есть аллергическая реакция на них, обратитесь в компанию, которая специализируется на уничтожении насекомых. Применения одних только инсектицидов в этом случае недостаточно. Следует оградить от тараканов продукты питания, на плите не должно быть даже капель масла и небольших крошек. После каждого приема душа или приготовления пищи включайте вытяжку для уменьшения уровня влажности.

7. Эффективно удаляют дым и прочие мельчайшие частицы (такие, как пыльца) из помещения высокоэффективные воздушные фильтры, хотя их использование не станет заменой воздухоосушителю и не защитит от пылевых клещей.
8
Следует проявлять осторожность при выполнении садовых работ. Например, сгребание листьев может поднять споры плесени и пыльцу
Работая на улице, рекомендуется надевать маску, которая предотвратит попадание в легкие аллергенов.
В заключение следует отметить, что на данный момент не существует абсолютно эффективных мер профилактики, которые могут полностью исключить риск развития аллергической астмы. Эта проблема решается только посредством устранения аллергенов и правильного лечения, направленного на снижение обострений и стабилизацию течения недуга.
Кто чаще всего болеет?
Аллергический ринит и бронхиальная астма бывают постоянные и периодические. Все зависит от факторов, которые влияют на развитие патологии: наследственность, частые инфекции, вредное производство.

Приступ удушья может развиться у людей любого возраста. Он бывает и у малышей старше 1 года. Часто развитие болезни отягощено наследственностью: у заболевших близкие родственники страдают аллергиями или астмой. Астма у одного родителя определяет вероятность развития ее у ребенка почти на 30%, при наличии ее у обоих шанс заболеть возрастает до 70%. Часто аллергическое удушье схоже с хроническим бронхитом, и лечение ведется неверно. Когда ребенок заболевает обструктивным бронхитом 4 раза в год, нужно срочно проконсультироваться у специалистов, начать обследование и лечение.
По степени тяжести болезни выделяют:
Легкую (интермиттирующую) форму: для нее характерны дневной приступ 1 раз в неделю, ночные не чаще 2 раз в месяц. Легкую персистирующую форму:1 раз в неделю или в день. Среднюю степень: приступы днем и ночью. Тяжелую степень: приступ удушья несколько раз в сутки.
Диагностируется заболевание обычно на приеме у терапевта или педиатра, но для подтверждения диагноза назначаются консультации узких специалистов: аллерголога и иммунолога. Обследование начинается с определения аллергена, вызвавшего заболевание. Собирается анамнез, пациент сдает аллергопробы, делается рентгенологическое исследование. После того как возбудитель определен, назначается комплексное лечение.

Аллергическая астма у детей

Заболевание диагностируется у детей любого возраста (старше года). Как правило, возникновению астмы предшествуют какие-либо аллергические проявления. Например, дерматит. Затем этот недуг переходит в аллергический ринит, который, в свою очередь, плавно «перетёкает» в бронхиальную астму. Цепочка таких «превращений» получила в медицине отдельное название – атопический марш.
При данном заболевании симптомы у ребенка и взрослого практически идентичны. Единственное различие – у детей наблюдается большая чувствительность к пищевым аллергенам.
Лечение бронхита у детей проводится под контролем иммунолога и аллерголога. Начинается, как и у взрослых пациентов, с выявления возбудителей. Затем основной акцент делается на иммунотерапию. Также назначаются медикаменты, оказывающие минимальное отрицательное влияние на развитие детского организма. При своевременном лечении аллергического ринита вместе с бронхиальной астмой прогноз благоприятный. Если откладывать терапию, болезнь начнёт прогрессировать, а список возбудителей заболевания увеличится.
Профилактика недуга
Для облегчения протекания заболевания и продления лечебного эффекта необходимо постоянно заботиться о своем самочувствии. Другими словами, следует помнить о профилактических мерах.
Для таких целей врачи советуют такие мероприятия:
Взрослым и детям рекомендуются пешие прогулки, несильные физические нагрузки, пребывание на свежем воздухе, контрастный душ и легкое закаливание организма.От вредных привычек стоит избавиться. Особенно от курения.Необходимо соблюдать диету с большим содержанием фруктов и овощей. Пить чаи и отвары, рекомендуемые при простуде.
Итак, теперь вы понимаете, что полностью излечиться от бронхиальной астмы нельзя. Но не стоит пренебрегать рекомендациями врачей. Необходимо использовать, назначаемые медиками лекарства. Следует обязательно носить с собой ингалятор. Пациенту нужно придерживаться диеты, избегать контакта с аллергенами, выполнять физические упражнения.
Четко следуя всем предписаниям, можно значительно улучшить состояние, сократить количество приступов и уменьшить их тяжесть.

Бронхиальную астму считают неизлечимым заболеванием. Относят к разряду хронических инфекционно-воспалительных недугов, поражающих легкие, бронхи и дыхательные пути. Из-за постоянных приступов удушья, сильнейшего кашля больному приходится постоянно применять сильные препараты, ингаляторы. Образ жизни сильно ухудшается, сон становится прерывистым (будит кашель), центральная нервная система также дает сбои, появляются депрессивные состояния, головокружение, слабость, анемия. Вопрос о том, астма лечится или нет, волнуем тысячи людей, страдающих от этого недуга.
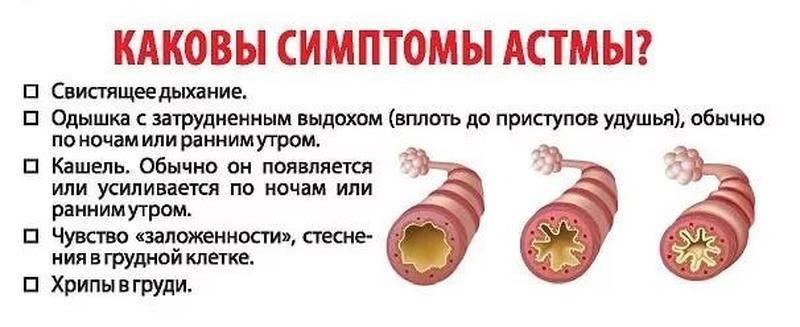
Чтобы ответить на этот архиважный вопрос, давайте разберем симптомы астмы. Прежде всего, нужно понять, откуда берется кашель, удушье и жжение в бронхах. Все дело в раздраженных легких. Они начинают реагировать на миллионы раздражителей, причем 90% из них не опасны для легких в нормальном состоянии. При реакции на раздражители в организме начинает выделяться на 70% больше слизи, чем обычно. Слизь препятствует притоку кислорода — вот вам и причина удушья. Слизь – вязкая субстанция, если ее слишком много, человек чувствует жжение, после чего сухость и острый приступ кашля.
Иными словами, если мы уберем раздражение с легких, нормализуем их работу, то и вопрос о том, лечится или нет астма, отпадет сам собой.
Первая помощь при приступе
Во время приступа больной тяжело вдыхает и выдыхает. Выдох сделать ему особенно трудно. Как правило, одышкаа начинается спустя несколько минут после контакта с аллергеном или при физической нагрузке. При вдохе и выдохе слышны свистящие хрипы.
Человек принимает вынужденную позицию: он начинает упираться руками в стол или подоконник. Приступы кашля не приносят облегчения. Во время кашля выделяется вязкая прозрачная (стекловидная) мокрота. Если у больного начинается приступ, окружающие должны в экстренном порядке помочь ему.
Что делать:
Обязательно вызвать скорую помощь. До приезда бригады успокоить больного: паника и волнение только усугубляют ситуацию. Постараться быстро определить, что вызвало удушье. От этого будет зависеть дальнейший план оказания помощи.
https://youtube.com/watch?v=uJtHgILBRiI
Как снять приступ удушья:
Вывести на воздух из помещения, если началась реакция на домашнюю пыль, шерсть животных или бытовую химию. Если это реакция на пыльцу растений, пыль и газы на улице, наоборот, переместить страдающего аллергией в помещение. При отеке, покраснении кожи на лице дать антигистаминное средство (Супрастин, Димедрол, Тавегил). Узнать, есть ли у больного средство от аллергии (обычно больные хронической формой носят с собой шприц с антигистаминным средством). Если удушье спровоцировал пищевой продукт, через полчаса после антигистаминного препарата следует дать адсорбент: Активированный уголь, Смекту, Энтеросгель.
До того, как приедет скорая помощь, нужно собрать максимум информации: что пострадавший ел, пил, с какими животными или растениями контактировал, где началась сыпь и куда дальше стала распространяться, какой препарат больной принял и его дозировку. Если правильно оказать первую помощь и лечить заболевание строго по рекомендациям специалистов, прогноз благоприятный. Запущенная болезнь, самолечение, народная медицина без контроля повышают риск осложнений в виде эмфиземы легких, сердечной недостаточности и могут стать причиной инвалидности.
Мучает пневмония?
Народный метод борьбы с пневмонией! Проверенный, эффективный способ — записывайте рецепт…! >>
Аллергия – реакция иммунной системы на воздействие какого либо раздражителя, поступившего извне или образовавшегося внутри организма.
Этим веществом может быть:
вирусы; бактерии; химические вещества; пищевые продукты; пыльца растений или деревьев.
Аллергия, а точнее сказать, ее разновидностью болеет 85% всего населения.
Неадекватную реакцию организма в ответ на действие аллергенов легче предупредить, чем вылечить.
Профилактические меры будут эффективными в том случае, когда известны причины и симптомы заболевания самому пациенту и близким людям.
В этом случае можно грамотно оказать медицинскую помощь и снять приступы удушья при аллергии.
Причины бронхиальной астмы
Не существует единственной причины бронхиальной астмы, но на вероятность ее развития могут влиять факторы окружающей среды и наследственность.
Кто подвержен риску заболеть астмой?
Риск бронхиальной астмы повышается, если:
- у вас в семье были случаи бронхиальной астмы или заболеваний, связанных с аллергией (атопических состояний), таких как экзема, пищевая аллергия или сенная лихорадка;
- вы сами страдаете аллергией, например, на пищевые продукты;
- в детстве вы болели бронхиолитом (распространенное детское заболевание легких);
- в детском возрасте подвергались действию табачного дыма, особенно, если мать курила во время беременности;
- вы родились недоношенным (особенно, если находились на искусственной вентиляции легких);
- имели низкий вес при рождении (меньше 2 кг).
-
Гигиеническая гипотеза
Одни дети имеют меньший риск астмы, чем другие. Например, исследования показали, что у детей, редко принимавших антибиотики или живущих в сельской местности бронхиальная астма развивается реже. Ученые попытались объяснить этот факт с помощью гигиенической гипотезы.
Триггеры бронхиальной астмы
У каждого больного бронхиальной астмой есть свои триггеры (раздражители), которые вызывают появление симптомов. Зная эти триггеры, можно избегать контакта с ними. Виды триггеров:
- Инфекции верхних дыхательных путей и легких, причиной которых часто становится простуда или вирус гриппа.
- Аллергены: пыльца, пылевые клещи, шерсть животных, птичьи перья.
- Раздражители из воздуха: сигаретный дым, пары химических веществ и атмосферные загрязнения.
- Лекарства: обезболивающие, относящиеся к группе нестероидных противовоспалительных средств (НПВС), в частности аспирин и ибупрофен, у некоторых людей вызывают обострение бронхиальной астмы, хотя большинство людей переносят их хорошо. Детям до 16 лет не следует давать аспирин.
- Эмоциональные факторы: стресс или смех, могут провоцировать астму.
- Продукты, содержащие сульфиты. Сульфиты — это природные соединения, содержащиеся в некоторых продуктах и напитках. Также они иногда используются в качестве пищевых консервантов. Большое количество сульфитов содержится в концентрированных фруктовых соках, варенье, креветках и многих полуфабрикатах. Обычно больные бронхиальной астмой не реагирует на подобные триггеры, но есть люди, для которых эта группа раздражителей актуальна. Некоторые вина могут спровоцировать астму у восприимчивых людей.
- Погодные условия: резкое изменение температуры, холодный или загрязненный воздух, ветер, жаркая и влажная погода.
- Домашние условия: плесень и сырость, домашние пылевые клещи и бытовая химия для ковров и напольного покрытия.
- Физическая нагрузка: иногда люди замечают, что симптомы бронхиальной астмы усиливаются при выполнении физических упражнений.
- Пищевые аллергены: некоторые люди испытывают анафилактическую реакцию на орехи и другие продукты. Эти же аллергены могут вызывать серьезные приступы астмы.
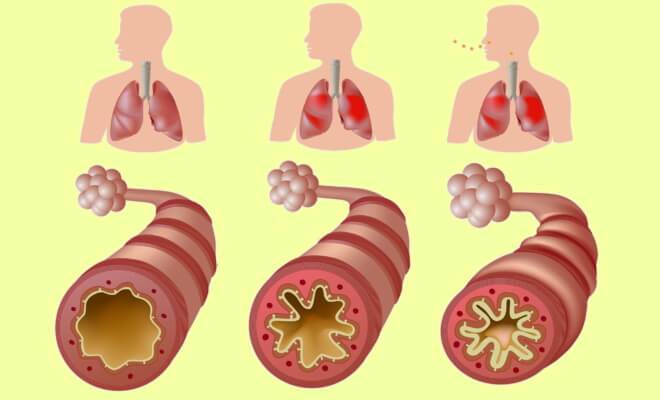
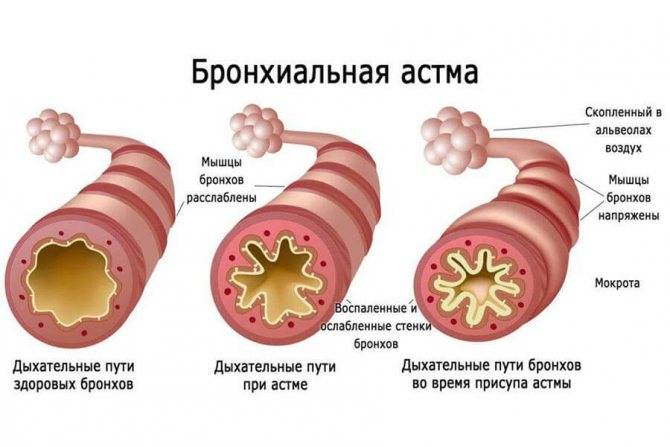
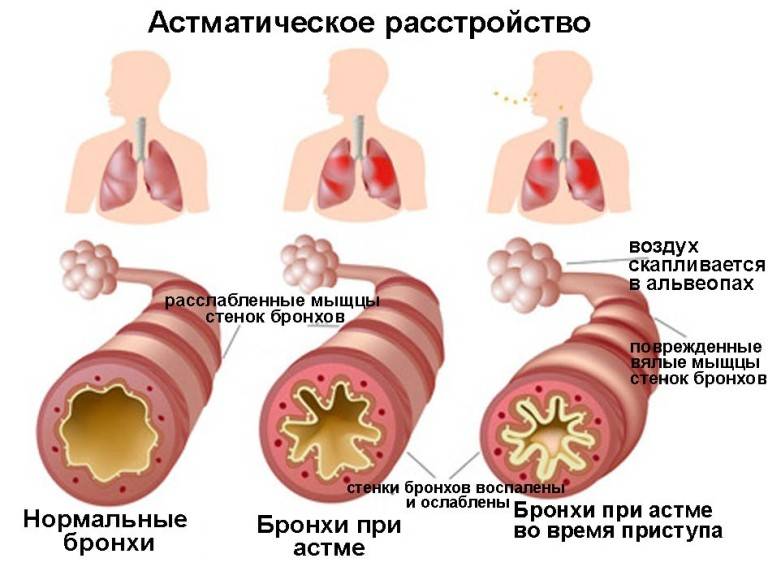
Что происходит во время приступа бронхиальной астмы?
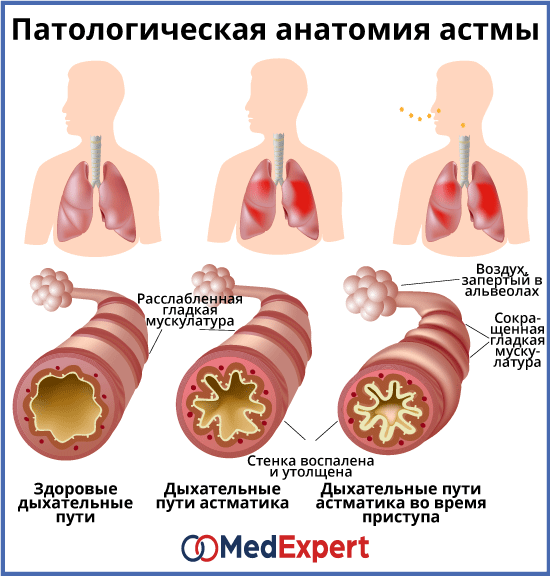
Во время приступа бронхиальной астмы:
- мышечные пучки вокруг дыхательных путей сокращаются;
- нарастает воспаление и отек слизистой оболочки дыхательных путей;
- в бронхах образуется липкая слизь (мокрота), за счет чего еще больше суживается их просвет.
Сужение бронхов затрудняет прохождение воздуха во время дыхания, что сопровождается появлением характерных хрипов, однако не у всех больных астмой. Даже во время опасного для жизни приступа не всегда появляются хрипы при дыхании.
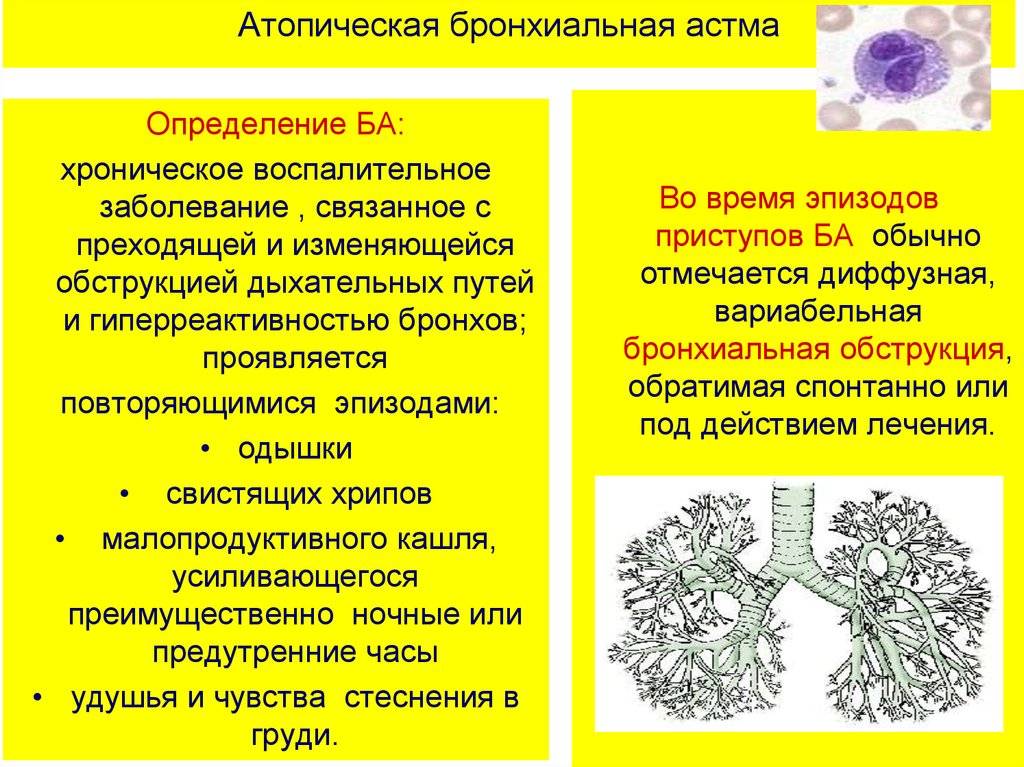
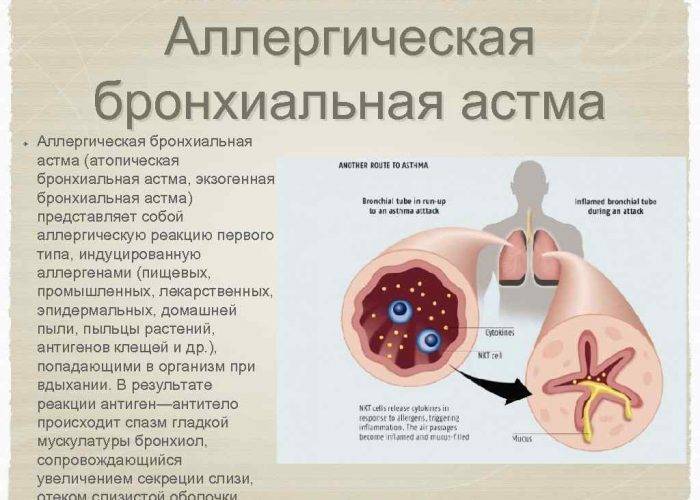
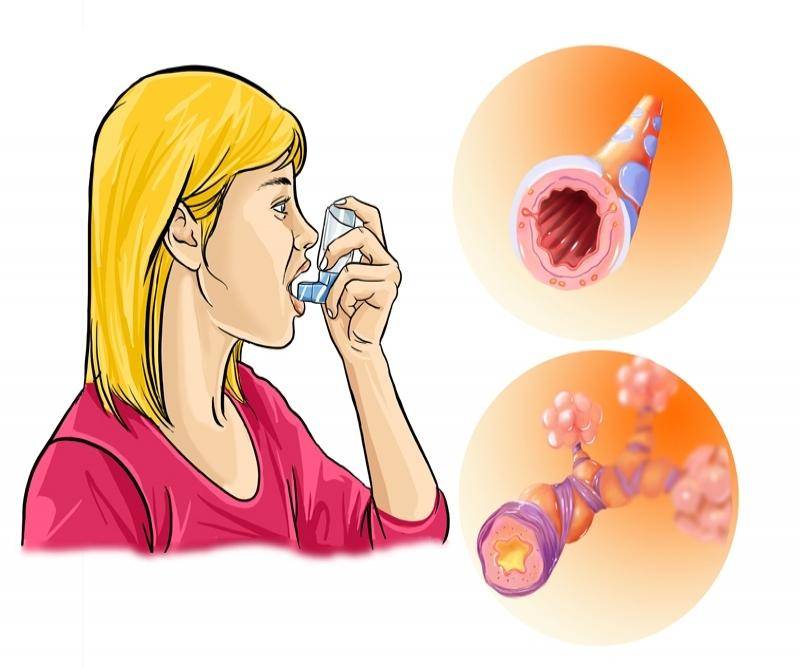
Что такое аллергическая астма?
Астма, осложненная аллергией, встречается наиболее часто, и остается с больным на всю жизнь. Дыхательная система астматика особенно чувствительна к разнообразным безопасным раздражителям. Даже незначительный контакт с аллергеном приводит к немедленному бронхиальному спазму. В течение нескольких минут человек теряет возможность вдыхать воздух полной грудью, начинается воспалительный процесс в мышцах, сопровождающийся выделением густой и вязкой слизи.
Несмотря на то, что симптомы данной болезни полностью купируемы, она относится к хроническим. Полное лечение аллергической астмы невозможно, поскольку причина кашля и приступов удушья кроется в сбитых настройках иммунной системы. Организм неадекватно воспринимает мелкие частицы, активные компоненты и некоторые микроорганизмы. Вместо того, чтобы игнорировать их, иммунитет пытается с ними бороться. Уровень иммуноглобина в крови резко повышается, начинается усиленная выработка гистамина. Чувствительность к аллергенам становится еще выше, начинается одышка, а затем – удушье.
Процент больных астмой в городах неуклонно повышается из-за неблагоприятных экологических условий. Несоблюдение санитарных норм на рабочих местах и в школах ускоряет развитие заболевания. Если есть возможность, рекомендуется сменить место жительства, проводить больше времени на природе, в обязательном порядке – добиться регулярной влажной уборки в помещениях.
Что это такое?
Бронхиальная астма неаллергического происхождения не менее «популярна», чем астма атопическая, но вызывает больше вопросов: откуда взялся недуг? Передается ли по наследству? Как выглядят основные симптомы? И главное, когда ожидать обострений?
Название болезни уже говорит о том, что она не связана с аллергическими реакциями. Областью поражения остается дыхательная система, а периодические обострения напрямую зависят от частоты в ней воспалительных процессов (бронхит, гайморит, синусит). «Дополнительными провокаторами» недуга могут оказаться травмы головы, длительная медикаментозная терапия, сбои гормонального характера, стрессовые ситуации и нервные срывы.
Основным симптомом неаллергической бронхиальной астмы является непрерывный кашель с периодическим бронхоспазмом (удушьем). Он хоть и носит эпизодический характер, но пугает своей внезапностью.

В отличие от атопической астмы, склонность к гиперчувствительности бронхиального дерева не передается от матери к ребенку. Более того, маленькие дети редко становятся жертвой такого заболевания. Чего не скажешь о старшем поколении, иммунитет которого уже в силу возраста не может бороться с развивающейся формой недуга.
Как лечить астму?
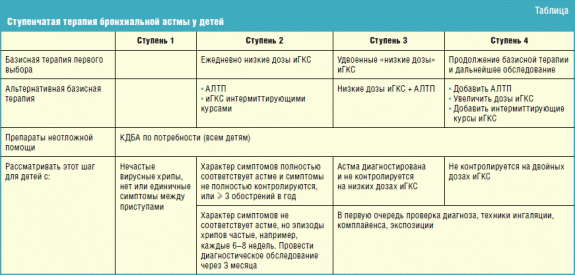
Лечение данного заболевания — это строго пошаговый процесс, который с каждым этапом и стадией болезни должен сопровождаться соответствующими корректировками в плане лечебных мероприятий. Только такой подход поможет в рациональном использовании финансовых средств с минимальным количеством побочных эффектов. Ведь основные препараты для лечения астмы вызывают массу тяжелых проявлений, которые могут быть уменьшены правильным комбинированием средств. Дифференцированная лечебная тактика при бронхиальной астме представлена в таблице.
| Вид медикаментозных средств | Базисная терапия – поддерживающее противовоспалительное лечение | Симптоматическая терапия – купирование приступов бронхиальной астмы |
| Лекарства от астмы (представлены инъекционными и таблетированными формами) | ||
| Глюкокортикостероиды | Показаны при компенсированной астме легкого и среднего течения. Достоверно уменьшают потребность в гормональной терапии (Сингуляр, Аколат) | Не эффективны в экстренных случаях, поэтому не используются |
| Лейкотриеновые антагонисты | Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита. | Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой. |
| Моноклональные антитела | Препарат Ксолар в виде инъекций показан при выраженном аллергеном компоненте бронхиальной астмы. | Не используется в экстренных случаях |
| Ксантины | Таблетированные формы: Теофиллин, Неофиллин, Теопек | Инъекционные формы: высокие дозы эуфиллина. |
| Ингалятор от астмы: карманные ингаляторы и формы для ультразвуковых ингаляторов (небулайзеров) | ||
| b2-адреномиметики | Применяют пролонгированные ингаляторы: Серевент, Беротек | Препараты короткого действия: Сальбутамол, Вентолин |
| Кромоны | Интал, Тайлед. Назначаются только при легком течении астмы. | Не эффективны при купировании приступа удушья |
| Холинолитики | Атровент, Иправент, Спирива | Препараты используются для быстрого купирования симптомов |
| Глюкокортикостероиды | Фликсотид, Беклазон, Беклотид | Эффективны для купирования астматического статуса, особенно при ингаляции через небулайзер |
| Комбинированные средства | Беродуал (холинолитик ипратропия бромид+ b2-агонист фенотерол)Серетид (b2-агонист салметерол+ глюкокортикоид флютиказон) | Симбикорт (глюкокортикоид будесонид+ b2-агонист формотерол. Применяется путем ингаляций через небулайзер. Обладает очень быстрым эффектом |
В лечении бронхиальной астмы используется патогенетический подход. Он предполагает обязательное применение препаратов, которые не только снимают симптомы болезни, но и выключают механизмы их повторного появления. Ни в коем случае нельзя ограничиваться использованием лишь одних адреномиметиков (сальбутамола, вентолина). К сожалению, так часто случается. Больных привлекает быстрый эффект от этих препаратов, но он также будет носить временный характер. По мере привыкания рецепторов бронхиального дерева действие b2-агонистов становится слабее, вплоть до полного его отсутствия. Обязательно нужна базисная терапия.
Подходы к лечению
Лечение бронхиальной астмы проходит комплексно, с соблюдением пациентом противоаллергического режима, медикаментозное лечение и немедикаментозную терапию. Врач должен проинформировать астматика, как будет проходить лечение, какие лекарственные препараты применять, как рассчитывать дозировку и пользоваться ингалятором.
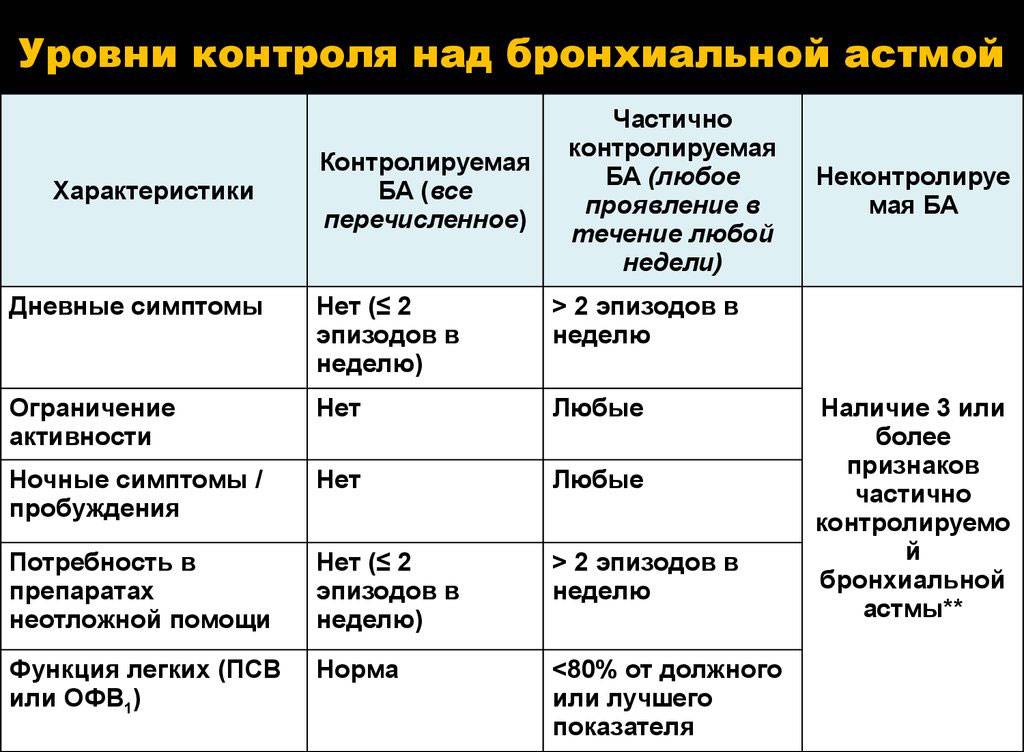
Медикаментозное лечение астмы предполагает базисную терапию и подбор лекарственных средств для быстрого купирования приступов. Выбирая средства против астмы, врач подбирает ступенчатый подход – каждый из препаратов назначается при определенной стадии патологии и выраженных симптомов. Когда состояние пациента ухудшается, назначается более сильное лекарственное средство. Это позволяет взять бронхиальную астму под контроль, не допустив перехода на следующую ступень, без большой нагрузки лекарственными препаратами на организм пациента.
Базисная терапия нацелена на продление ремиссии при минимальном приеме медикаментов. Схема лечения и перечень препаратов корректируется раз в три месяца.
Среди применяющихся методов немедикаментозной терапии:
- Массаж
- Лечение в санаториях или курортных зонах
- Применение лечебной и дыхательной гимнастики
- Спелеотерапия
- Физиолечение
Меры первичной и вторичной профилактики
 Бронхиальная астма является социально значимым заболеванием. Профилактика болезни делится на:
Бронхиальная астма является социально значимым заболеванием. Профилактика болезни делится на:
первичную, вторичную.
Первичная профилактика — это комплекс мер, направленных на недопущение развития патологического процесса в легких. Вторичная профилактика болезни — это снижение факторов риска, провоцирующих повторные приступы удушья.
О первичной профилактике астмы нужно прежде всего позаботиться тем людям, которые относятся к группе риска по этому заболеванию.
Группа риска:
курильщики с длительным стажем, люди с наследственной предрасположенностью к астме, страдающие аллергиями, работающие на вредных производствах.
Пациентам с уже имеющимся заболеванием, необходимо принимать меры по предотвращению приступов заболевания. Меры вторичной профилактики:
своевременное лечение простудных заболеваний, исключение аллергенов из пищи, тщательная влажная уборка помещений, регулярные занятия дыхательной гимнастикой, физиотерапия (соляные пещеры) и иглоукалывание.
Эти простые рекомендации помогут избежать новых приступов астмы.
Как снять приступ бронхиальной астмы
Приступ бронхиальной астмы не может не быть замеченным, как самым больным, так и его близкими. Самым главным при проявлении обострений БА считается как можно скорее купировать симптомы. Прежде чем приступать к купированию приступа, нужно успокоится, как можно глубже вдыхать воздух легкими. Если приступ усиливается, а под рукой нет нужных лекарственных препаратов «первой помощи», тогда нужно вызывать «Скорую помощь». До приезда врачей, нужно обеспечить доступ свежего воздуха – открыть окно, расстегнуть рубашку. Обычно люди, страдающие приступами бронхиальной астмы имеют при себе лекарственные препараты, которые помогут снизить или устранить симптомы.
Незаменимыми при БА считаются дозированные ингаляторы с бронхорасширяющим эффектом короткого действия: Сальбутамол (Вентолин, Сальбен), Фенотерол (Беротек). Такие лекарства помогают быстро снять приступ удушья, расширить просвет и снять спазм гладкой мускулатуры бронхов и дыхательных путей. Взрослым достаточно сделать 2 ингаляции. В случаи, когда видимого улучшения не наблюдается, через 10 минут можно провести еще 2 впрыскивания из ингалятора. Дозированные ингаляторы противопоказаны детям до 4 – 6 лет, поэтому врачи часто рекомендуют родителям покупать небулайзер для ингаляций. Для небулайзера можно использовать те же лекарства, но в форме раствора (небул). Бронхорасшыряющие ингаляции позволяют уменьшить или снять приступ уже через 2 – 3 минуты после применения. Детям доза любого лекарства для купирования симптомов БА назначается врачом индивидуально в соответствии с возрастом ребенка.
 Купирование приступа бронхиальной астмы дозированным ингалятором
Купирование приступа бронхиальной астмы дозированным ингалятором
Помимо ингаляций, для купирования приступа применяют такой препарат как Эуфиллин или Неофилин, которые выпускаются в форме таблеток для внутреннего применения
Важно отметить, что врачи «Скорой помощи» по приезду купируют приступ БА именно Эуфелином, но только внутривенно. Прием таблетки подействует только через 40 минут, а внутривенное введение препарата снимает приступ практически мгновенно
В самом начале приступа или при предпосылке на возможный приступ БА рекомендуется принять любой антигистаминный препарат: Супрастин, Димедрол, Тавегил. В случаи, когда прием вышеперечисленных препаратов не приносит видимого облегчения, нужно вызывать «Скорую помощь». По приезду специалисты могут госпитализировать больного или ввести ему внутривенно глюкокортикоидные препараты: Преднизолон или Дексаметазона. В некоторых случаях больные «со стажем» самостоятельно делают инъекции или же принимают таблетки преднизолона.
При купировании приступов бронхиальной астмы нужно строго соблюдать дозировку препаратов «первой помощи», поскольку каждый из них при передозировке может ухудшить состояние больного и не принести видимых облегчений.