Причины возникновения и возбудители
Основная причина для развития пневмонии – это слабый иммунитет. Данная причина обусловлена ранним возрастом пациентов, их неокрепшим здоровьем, Кесаревым сечением и особенностями строения.
Так, из-за своеобразного строения грудной клетки с горизонтально расположенными ребрами и лежачего положения, кровь застаивается в легких, что создает благоприятную среду для бактерий. Также располагает к заболеванию и обилие кровеносных сосудов в тонкой легочной ткани. Это способствует быстрому распространению инфекции и обширному поражению органов.
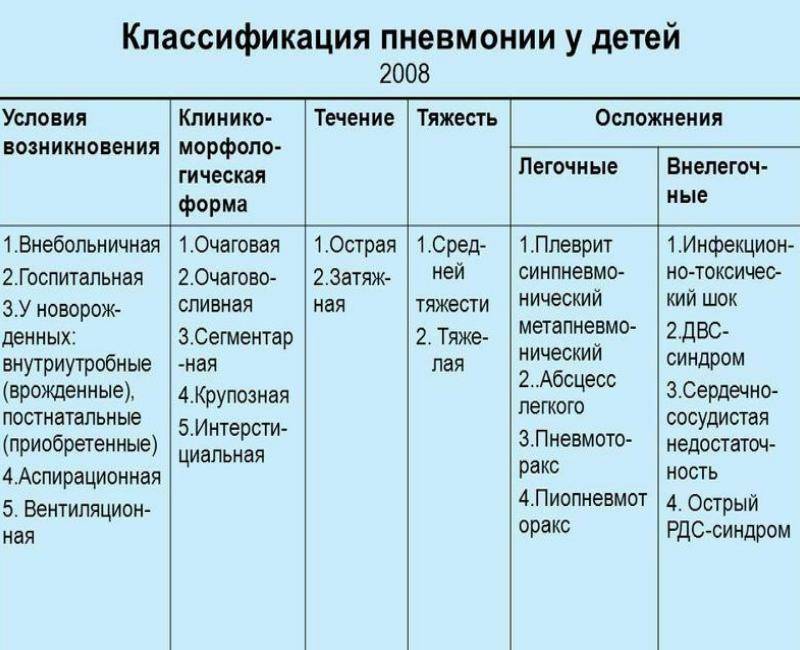
В зависимости от возникновения различают пневмонии:
- первичная – самостоятельное заболевание;
- вторичная – осложнение после или на фоне инфекций.
Первичный тип заболевания развивается на фоне заражения возбудителем в утробе матери, в момент рождения или после него.
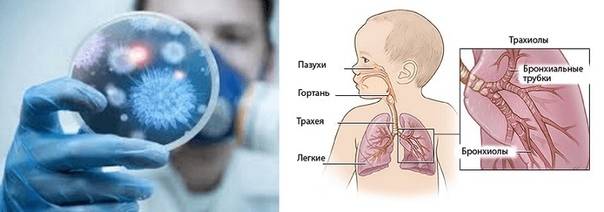
К возбудителям относят следующие группы микроорганизмов:
- бактерии – пневмококки, стафилококки, стрептококки;
- вирусы – грипп, герпес, аденовирус;
- грибы – кандида.
Факторы риска для развития пневмонии:
- рождение раньше срока;
- дети с пороками развития;
- родовые травмы;
- перенесенные заболевания;
- легочная недостаточность;
- иммунодефицит.
Пневмония у годовалых детей, как заболевание делится на разные виды.
Заболевание может поражать только одно легкое (односторонняя пневмония) либо оба сразу (двусторонняя). Случаи одностороннего заболевания наиболее часты, больше всего страдает правое легкое – правосторонняя пневмония.
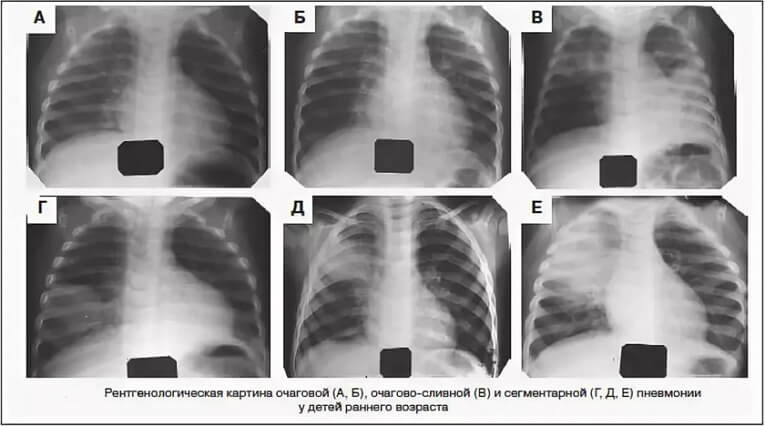
Размеры очага воспаления тоже отличаются. В зависимости от этого признака выделяют:
- Очаговая – мелкие очаги воспаления.
- Сегментарная – поражен весь сегмент органа.
- Долевая – все сегменты одной доли.
- Интерстициальная – воспалены легочная и соединительная ткани.
Врачи отмечают, что заболевание протекает по-разному у разных пациентов. Поэтому введена соответствующая классификация по зависимости от течения болезни:
- Острая – симптомы ярко выражены, длится до двух месяцев.
- Хроническая – признаки заболевания выражены незначительно, длится от года. Приводит к гибели ребенка.
- Затяжная – ярко выраженные симптомы, длится до восьми месяцев.
Кроме того, ребенок может заболеть разными путями. В зависимости от способа заражения отличаются возбудители инфекции. Потому имеет смысл использовать следующую классификацию:
- Госпитальная – инфицирование произошло в стационарном отделении.
- Внебольничная – ребенок заразился, находясь дома.
- Вследствие медицинского вмешательства – возбудитель проникает в организм из-за недостаточных мер стерилизации инструментов.
- Аспирационная – пневмония развивается из-за попадания инородных тел в дыхательные пути.
Пневмония у малышей начинается с нарушений поведения, они отказываются есть и часто плачут, кашель сопровождается рвотой. Далее появляются симптомы затрудненного дыхания:
- хрипы в легких;
- одышка;
- кашель с мокротой;
- посинение носогубной области при сосании;
- бледность кожи;
- снижение темпа сердцебиения.
Кроме того, проступают признаки интоксикации организма в виде высокой температуры вплоть до сорока градусов. Этот симптом не обязателен, поскольку часто болезнь сопровождается нормальной и субфебрильной температурой.
Методы терапии
Нельзя отрицать тот факт относительно важности применения антибиотиков во время устранения пневмонии бактериального типа у детей. Наблюдая за статистикой, можно отметить, что до массового применения антибиотиков против бактериальной пневмонии, многие дети умирали
 Такого рода информация очень нужна родителям, которые отказываются от антибиотиков, как средства лечения пневмонии у детей. Что оказывает очень пагубное воздействие на протекание самой болезни и приводит к непредвиденным обстоятельствам.
Такого рода информация очень нужна родителям, которые отказываются от антибиотиков, как средства лечения пневмонии у детей. Что оказывает очень пагубное воздействие на протекание самой болезни и приводит к непредвиденным обстоятельствам.
Если у вашего ребенка обнаружили пневмонию, то лучше лечить ее в больнице, так как ребенок будет под присмотром врача и никаких упущений относительно проведения лечения допущено не будет. Как мы уже говорили, эффективный и надежный метод лечения – антибиотики.
Есть огромное количество антибиотиков. Врач подберет для вашего ребенка такие, которые можно колоть в возрасте от 2 до 3 лет. Иногда может быть такое, что антибиотик не оказывает никакого действия. По истечении трех дней его должны заменить.
Если у ребенка обнаружили вирусное воспаление легких, то этот недуг не устраняется с применением антибиотиков. Лечение этого вида зависит от тяжести. Легкая форма проходит самостоятельно. При тяжелой форме лечение проводят в больнице и практикуют дыхание кислородом.
 Если вы хотите, чтобы лечение воспаление легких у вашего ребенка прошло достаточно эффективно, то должны строго придерживаться назначений и советов врача. Это в том случае, если вы решили провести лечение в домашних условиях. На лечение может уйти 2 недели, а может и месяц. Все зависит от тяжести и эффективности применяемых препаратов. Немаловажную роль играет иммунитет ребенка – чем он сильнее, тем организм быстрее может справиться с любым недугом. А ослабленным детям времени для восстановления требуется много.
Если вы хотите, чтобы лечение воспаление легких у вашего ребенка прошло достаточно эффективно, то должны строго придерживаться назначений и советов врача. Это в том случае, если вы решили провести лечение в домашних условиях. На лечение может уйти 2 недели, а может и месяц. Все зависит от тяжести и эффективности применяемых препаратов. Немаловажную роль играет иммунитет ребенка – чем он сильнее, тем организм быстрее может справиться с любым недугом. А ослабленным детям времени для восстановления требуется много.
Не забывайте, что ребенку полезно и гулять и двигаться. Не запрещайте ему делать то, что он в силах сделать. Также родителям необходимо позаботиться о том, чтобы не было перегрева и переохлаждения. Одеваться нужно по погоде.
Не торопитесь с лечением, ведь лучше избавиться от болезни окончательно, чем ждать рецидива в случае неполноценного лечения.
Статистика и методы профилактики
Как вы уже заметили причин, которые могут спровоцировать возникновение пневмонии, достаточно много – как респираторные, так и ряд патологий, не имеющих ничего общего с дыхательной системой.
Профилактические меры в борьбе с пневмонией у детей не заключаются в том, чтобы употреблять лекарства. Она необходима для того, чтобы предостеречь легкие от скапливания в них мокроты.
Так, известны следующие меры:
- сказать «нет» постельным режимам; когда ребенок постоянно в лежачем положении, происходит застой слизи в органах дыхания, что очень вредно;
- обеспечьте наличие прохладного и влажного климата в комнате ребенка; это облегчит ему дыхание и будет препятствовать тому, чтобы мокрота засыхала в легких;
- не забывайте о питье; оно должно быть обильным, ведь это способствует разжижению крови в организме и слизи в органах дыхания.
Соблюдая эти несложные меры профилактики, вы сможете предостеречь вашего ребенка от более серьезных осложнений. Следите за состоянием детей, смотрите, в чем они ходят, что трогают, спрашивайте об их состоянии и желаниях.



Профилактика пневмонии
Поскольку пневмония может возникнуть в результате внутриутробного заражения, то будущая мама должна заблаговременно заботиться о здоровье малыша и укреплять свой иммунитет, остерегаться простудных заболеваний и ограничивать общение с заболевшими людьми, вести здоровый образ жизни, рационально питаться, устранять хронические очаги воспалений (санация зубов, лечение молочницы), принимать витамины, регулярно наблюдаться у врача, чаще бывать на свежем воздухе.
Профилактикой пневмонии у детей грудного возраста являются грудное вскармливание (с молоком матери ребенок получает противовирусные антитела), профилактика рахита (прием витамина Д или рыбьего жира), общеукрепляющие массаж и гимнастика, закаливание (воздушные ванны и обтирание). Также в период эпидемий респираторных инфекций нужно ограничить контакт грудничка с посторонними людьми и родственниками. Заболевшая ОРВИ мать должна продолжать кормление ребенка грудным молоком, ограничивая общение с малышом и надевая маску.
Полезная профилактика предупреждения пневмоний у детей при появлении симптомов вирусного заболевания сводится к тому, чтобы не допустить скопления и засыхания мокроты в легких:
- Никакого постельного режима (меньше застаивается слизь в дыхательных путях), а для этого почаще брать малыша на руки (так есть возможность избежать застойных явлений в легких).
- В детской должен быть прохладный (21 градус в норме) и влажный климат. Это облегчает процесс дыхания ребенка и не позволяет мокроте засыхать в легких.
- Нужно обеспечить ребенку обильное питье (происходит разжижение не только крови, но и слизи в дыхательных путях).
В детской комнате необходимо часто регулярно проветривать, делать влажную уборку. Следить, чтобы не было сухого воздуха. Малышей до года нужно регулярно наблюдать у педиатра и приходить на осмотры. Ребенка нужно закаливать, гулять с ним в любую погоду, проводить воздушные ванны, физкультуру, одевать детей по погоде и не перегревать их.
Симптомы пневмонии у грудничков
Болеют пневмонией приблизительно 20 детей из 1000 в возрасте до 3-х лет.
В зависимости от возраста ребёнка проявление пневмонии имеет свои особенности и признаки.
Симптомы пневмонии у грудничка от 1 месяца
Возбудителями заболевания являются:
- стрептококки;
- клебсиелла;
- пневмококко-гемофильная флора;
- хламидии;
- микоплазмы.
Заражение происходит, как правило, от окружающих. Часто инфекция присоединяется во время острого респираторного заболевания или является осложнением после гриппа, кори и пр.
Признаки пневмонии у грудничка обычно ярко выражены:
Если пневмония развивается на фоне ОРЗ, то присутствует сильная заложенность носа.
Кашель не проходит, а становится более частым и глубоким.
Поднимается высокая температура (38°С и более), которую тяжело сбить. Повышение температуры – защитная реакция организма на инфекцию. Вирусы и бактерии состоят из белков, при нагревании они погибают. Однако высокая температура на протяжении длительного времени начинает наносить вред самому организму ребёнка.
Дыхание становится частым, появляется одышка. Это проявления дыхательной недостаточности. Лёгкие отвечают за процесс газообмена, – проводят в кровь кислород из воздуха и выводят углекислый газ. При недостатке кислорода начинают страдать все органы и системы организма.
Срыгивания, рвота, неустойчивый стул. Эти признаки свидетельствуют об интоксикации. Патогенные микроорганизмы отравляют детский организм продуктами своей жизнедеятельности. Как следствие – слабость, вялость, плач ребёнка.
Бледность кожи. При прогрессировании заболевания кожные покровы могут приобретать даже синюшкый или сероватый оттенок
Особенное внимание следует обратить на носогубный треугольник, он меняет цвет на синеватый или сероватый во время кашля, при кормлении, беспокойстве ребёнка. Эти симптомы свидетельствуют о нарушениях в работе сердечно-сосдистой системы.
Малыш тяжело переносит своё состояние. Ребенок отказывается от еды или плохо ест, вес не прибавляется.
Приступы кашля мешают спать. Малыш постоянно беспокоен, плачет и капризничает.

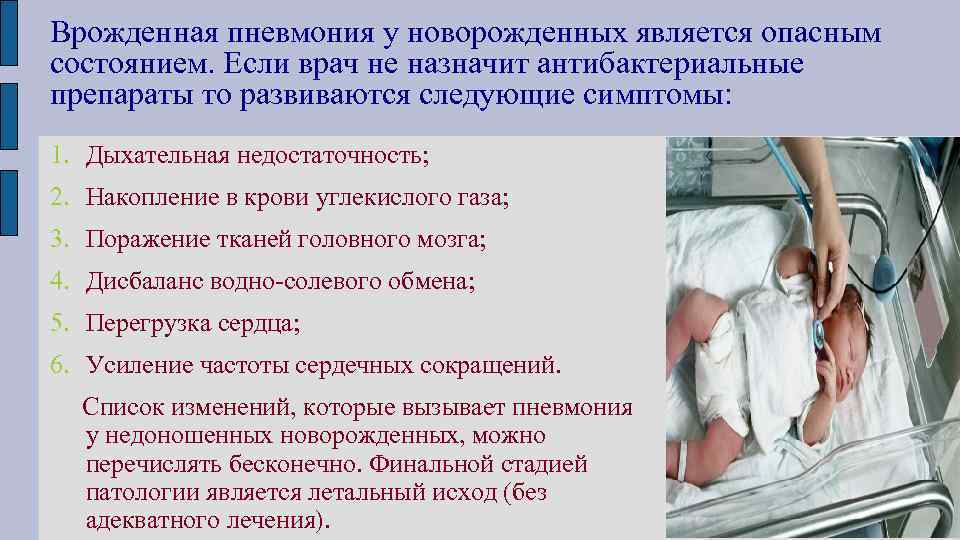
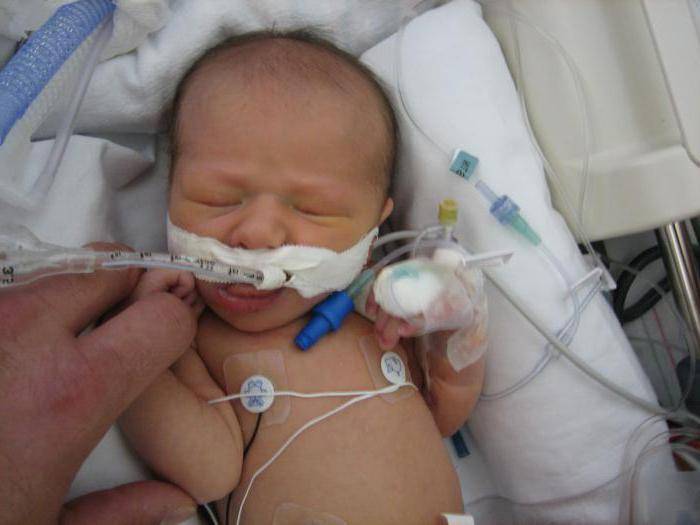
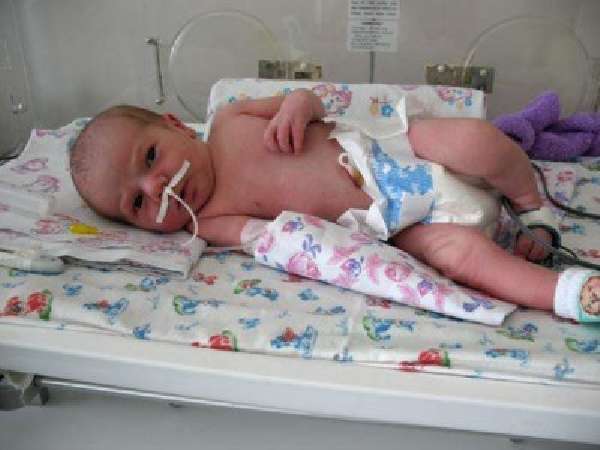
Врождённая пневмония
Врождённая пневмония у новорождённых: причины и последствия. Здоровье маленького человека всегда на первом …«Подробнее»
Симптомы пневмонии у грудничка до 1 месяца

У детей этого возраста симптомы пневмонии могут быть стёрты. Исключение – врождённая пневмония.
При врождённой пневмонии (плацентарной или бронхогенной антнатальной) сразу после рождения ребёнка присутствуют признаки заболевания:
- слабый крик или его отсутствие;
- затруднённое дыхание;
- сухая бледная кожа с синеватым оттенком, отёки конечностей;
- отсутствие рефлексов или слабые рефлексы;
- слабый мышечный тонус;
- увеличенная печень и пр.
Таким детям ставят не выше 6 баллов по шкале АПГАР, сразу проводят исследования и начинают лечение.
При интранатальной и постнатальной пневмонии симптомы проявляются на 3-7 день.
Исключение – хламидийная инфекция, в этом случае до проявления заболевания проходит от 3 до 6 недель.
Как правило, основные симптомы заболевания у ребёнка этого возраста выражены в основном проявлениями интоксикации организма:
- срыгивания, отказ от еды;
- вялость;
- нарушение сердечно-сосудистой деятельности: глухость тонов сердца, тахикардия, учащённый пульс;
- температура может подниматься, понижаться или оставаться на одном уровне.
Степень проявления симптомов свидетельствует о тяжести заболевания.
Если воспалением затронут небольшой участок лёгкого, то речь идёт об очаговой пневмонии.
Но воспалительный процесс может распространиться на долю лёгкого или на всё лёгкое, что значительно увеличит тяжесть заболевания.
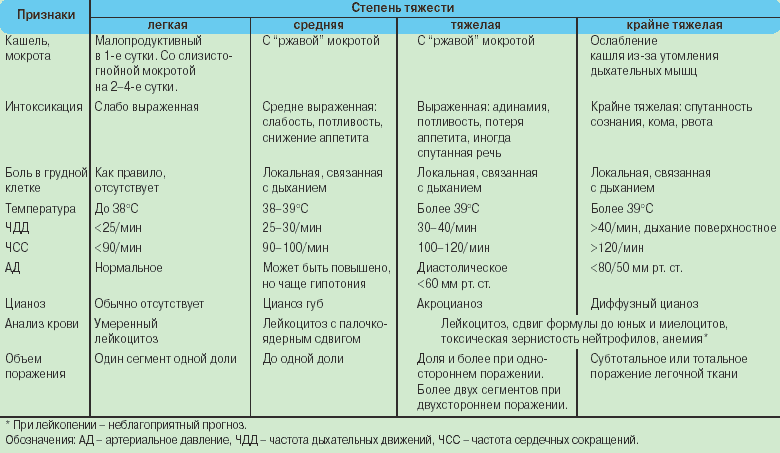
Различают три стадии пневмонии:
- Лёгкая. Характеризуется высокой температурой (около 39°С) и незначительным ухудшением состояния здоровья.
- Среднетяжёлая. Присутствует интоксикация организма, одышка, синеет носогубный треугольник. Ребёнок вялый или, наоборот, очень беспокойный.
- Тяжёлая. При температуре около 40°С нарастает одышка, учащается сердцебиение. Кожа приобретает серый или синеватый цвет.
Важно знать, что у грудных детей при пневмонии состояние может стремительно ухудшаться. Поэтому своевременное обращение за медицинской помощью очень важно.
Лечение пневмонии у детей

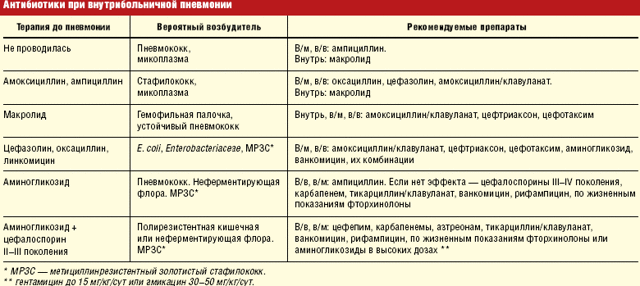
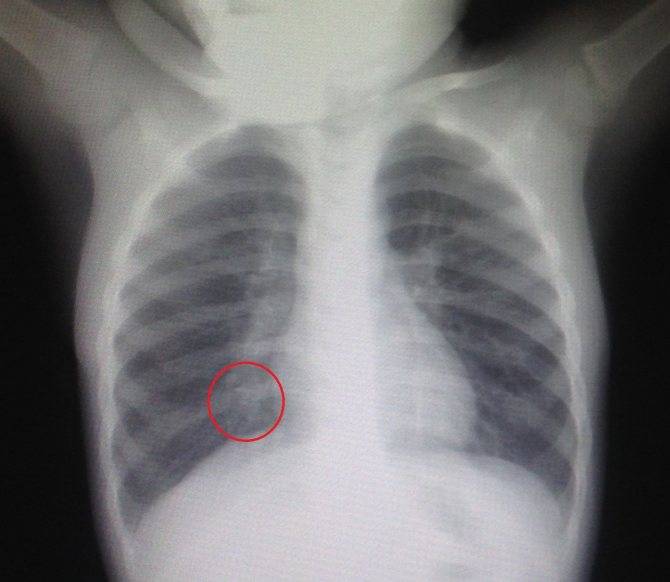
- Ребенку в тяжелом состоянии антибиотик сразу назначают. Если врач сомневается в диагнозе и состояние маленького пациента удовлетворительное, то препарат выбирают после рентгенографии.
- При неосложненном течении антибактериальные препараты дают перорально. Состояние ухудшается – переходят на парентеральное введение. Если лечить начинали парентерально, после нормализации температуры и улучшения самочувствия переходят на пероральный прием.
- Во время и после антибактериального курса целесообразно давать ребенку биопрепараты.
Детская иммунная система недостаточно развита. Еще больше ее ослабляет пневмония.
Поэтому в ходе лечения показана витаминотерапия. В большинстве случаев антибактериальный препарат назначается эмпирически.
Для получения сведений о возбудителе болезни нужно время. В течение 24-48 часов оценивают эффективность выбранного лекарства.
Если температура снижается, общее состояние улучшается, воспалительные процессы не нарастают, то менять антибиотик не имеет смысла.
При отсутствии терапевтического эффекта в течение 36-48 часов лекарственное средство меняют или добавляют еще один антибиотик.
При тяжелой форме пневмонии замену производят уже через 24 часа, если ребенку не становится легче.
Другое лечение выбирается в зависимости от клинической картины. Есть ли кашель, насморк, аллергия.
Уход за больным пневмонией ребенком в домашних условиях:
- Пока не пройдет лихорадка и озноб, показан постельный режим.
- Питание соответствует возрасту. Рацион полноценный и разнообразный.
- Объем жидкости для деток до года – 140-150 мл на килограмм веса (с учетом грудного молока и молочной смеси).
- Треть дневного объема жидкости – глюкозо-солевой раствор или фруктовый, овощной отвар.
- Ограничения в диету вводят в зависимости от аппетита и характерных особенностей стула ребенка.
- В комнате с больным ребенком поддерживают температуру воздуха 18-19 градусов, увлажняют. Дыхание в таких условиях становится глубже, потери воды минимизируются – выздоровление наступает быстрее.
Все время давать жаропонижающие средства нельзя: трудно оценить эффективность антибактериальной терапии.
Лихорадка даже стимулирует защитные силы организма. При повышенной температуре быстрее погибают вирусы и бактерии.
При пневмонии у детей назначаются следующие физиотерапевтические процедуры:
- 5-7 сеансов СВЧ, индуктотермии;
- 10 процедур электрофореза с калием йодидом (3%);
- массаж, как только нормализуется температура тела;
- ЛФК после снятия острых симптомов.
После излечения ребенок нуждается в курсе реабилитации. Нужно создать все условия для скорейшего восстановления сил и укрепления организма.
Спланировать мероприятия, режим дня и отдыха в домашних условиях поможет врач.
Для грудничков восстановительный этап длится около трех месяцев, для детей постарше – около двух.
Оздоровительный комплекс включает:
- ингаляции и теплолечение;
- травяные и соковые коктейли;
- общий массаж и лечебную физкультуру.
Важный реабилитационный момент – ежедневные прогулки на свежем воздухе и постепенное закаливание организма.
Клиническая картина у детей раннего возраста (1-3 лет)
Пневмония у детей раннего возраста (1-3 лет) вызывается:
- Пневмококком;
- Стрептококком;
- Гемофильной палочкой;
- Атипичной флорой – хламидии, микоплазмы, легионеллы;
- Вирусами.
В этом возрасте окреп иммунитет, сформирован сурфактант, поэтому не каждый бактериальный агент способен спровоцировать воспаление легких. На первый план выходит высокопатогенная флора, обладающая повреждающими токсинами, разрушающими бронхиальный эпителий.
Вирусная инфекция также способна обусловить множественные изменения легочной ткани у малышей до 3 лет.
Пневмококковая пневмония часто провоцирует двухстороннее воспаление и протекает тяжело. У окрепшего младенца при своевременном и правильном назначении антибиотиков врачам удается предотвратить осложнения и излечить патологию в течение 10-14 дней. При наличии вторичных заболеваний – течение патологии затягивается.
По статистике у малышей в возрасте 1 года чаще наблюдаются следующие осложнения:
- Экссудативный плеврит (воспаление плевры со скоплением жидкости);
- Аллергическое сужение бронхов;
- Присоединение отитов, ангины, фарингитов к воспалению легочной паренхимы.
Симптомы воспаления легких у детей 1-3 лет:
- Высокая температура более 3 дней;
- Жесткое дыхание (выслушивается фонендоскопом);
- Одышка более 50 дыхательных актов в минуту (у детей от 4 до 16 месяцев); более 40 – в 1-3 года;
- Втяжение межреберных промежутков внутрь;
- Синюшность кожных покровов;
- Интоксикационные симптомы (слабость, вялость, сонливость).
У годовалого малыша на фоне вирусной пневмонии врачи часто наблюдают вздутие носогубного треугольника. Как правило, воспалительные изменения легочной паренхимы в возрасте 1-2 лет протекает по типу сегментарного или долевого поражения. Нередко прослеживается ателектаз (спадение участка легкого в месте поражения).
Какие симптомы пневмонии в год
Когда младенцу исполняется 1 год, врачи считают, что самые сложные этапы, которые, приводят к тяжелым болезням, малыш уже прошел. Воспалительные процессы в легких, начиная с этого возраста, проходят менее тяжело, чем в возрасте 1-6 месяцев.
Дыхательная недостаточность у детей после 1 года протекает менее выражено. Это обуславливает возможность лечения легких форм болезни в домашних условиях под контролем педиатра. Тем не менее, учитывая опасность затруднения дыхания и бронхиальной обструкции, малыши после 1 года чаще всего лечатся в педиатрическом отделении.
Когда ребенку исполняется 3 года, в некоторых странах производится его госпитализация в отделение без родителей. Ребенок уже достаточно большой, чтобы самостоятельно лечиться.
Специфика легочного воспаления в 2 года
В 2 года воспалительные изменения легочной ткани вызываются преимущественно бактериальной инфекцией (пневмококк, стрептококк, гемофильная палочка). Каждый из этих возбудителей имеет специфику.
К примеру, пневмококковая пневмония в 2 года редко приводит к двухсторонним воспалительным изменениям легочной паренхимы. Если у младенца не снижен иммунитет, на фоне антибактериальной терапии патология исчезает в положенные сроки (7-14 дней).
В 2 года сформирован иммунитет против вирусных инфекций, так как малыш переболел ими.
Возраст 2 года характеризуются окрепшими системами защиты от вирусов и бактерий, но не всегда иммунная система способна самостоятельно справиться с инфекцией. В раннем возрасте ей нужно помочь, чтобы предотвратить серьезные осложнения.
Симптомы заболевания в 3 года
В 3 года происходит «перекрест», когда физиологически в крови ребенка начинает увеличиваться количество лейкоцитов и снижается содержание лимфоцита. В этот момент могут ослабиться иммунные факторы, поэтому повышается риск воспалительных заболеваний.
Какие симптомы пневмонии у ребенка в 3 года:
- Учащение дыхания до 40 актов в минуту (у детей 1-4 лет);
- Синюшность носогубного треугольника;
- Повышение температуры;
- Общие интоксикационные синдромы – сонливость, бледность, повышенная температура.
При возникновении вышеописанных симптомов малыш обязательно помещается в стационар.