Чем опасно самолечение
Неправильно подобранная, несвоевременно начатая или незавершенная терапия недуга приводит к интоксикации, которая тяжело переносится детским организмом. В запущенных случаях ребенку требуется скорая госпитализация, поскольку существует риск летального исхода. Самолечение заболевания способно вызвать развитие осложнений, как легочных (воспаление плевры, гангрена, образование гнойных очагов, отек), так и внелегочных, когда патологический процесс распространяется на близлежащие органы и ткани. Наиболее опасным последствием заболевания является заражение крови, при котором патогены проникают в кровоток и разносят инфекцию по всему организму.
Как пневмонию лечит врач?
Даже если ребенок остался дома, необходимо обеспечить полное и точное соблюдение рекомендаций врача. Если родным кажется, что выписанный препарат плохо влияет на состояние больного, не надо его самостоятельно отменять — сперва сообщить о своих подозрениях лечащему врачу. И самолечением заниматься не надо — все можно обсудить с доктором, он более компетентен и несет ответственность за ребенка вместе с его родителями.
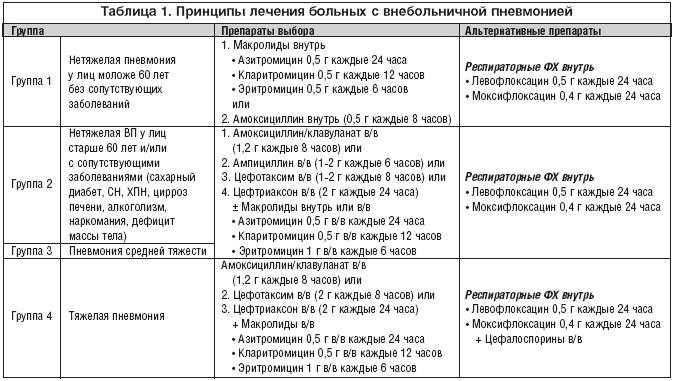
Следует знать, что лечение пневмонии является комплексным, направленным на решение четырех задач — и препараты, назначенные врачом, тоже делятся на четыре группы:
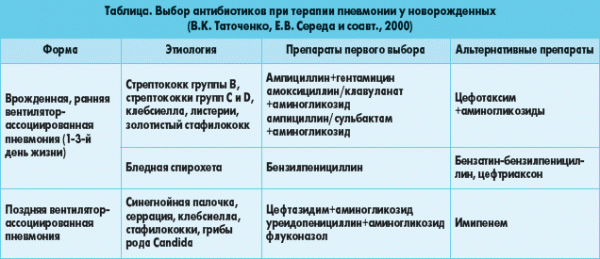
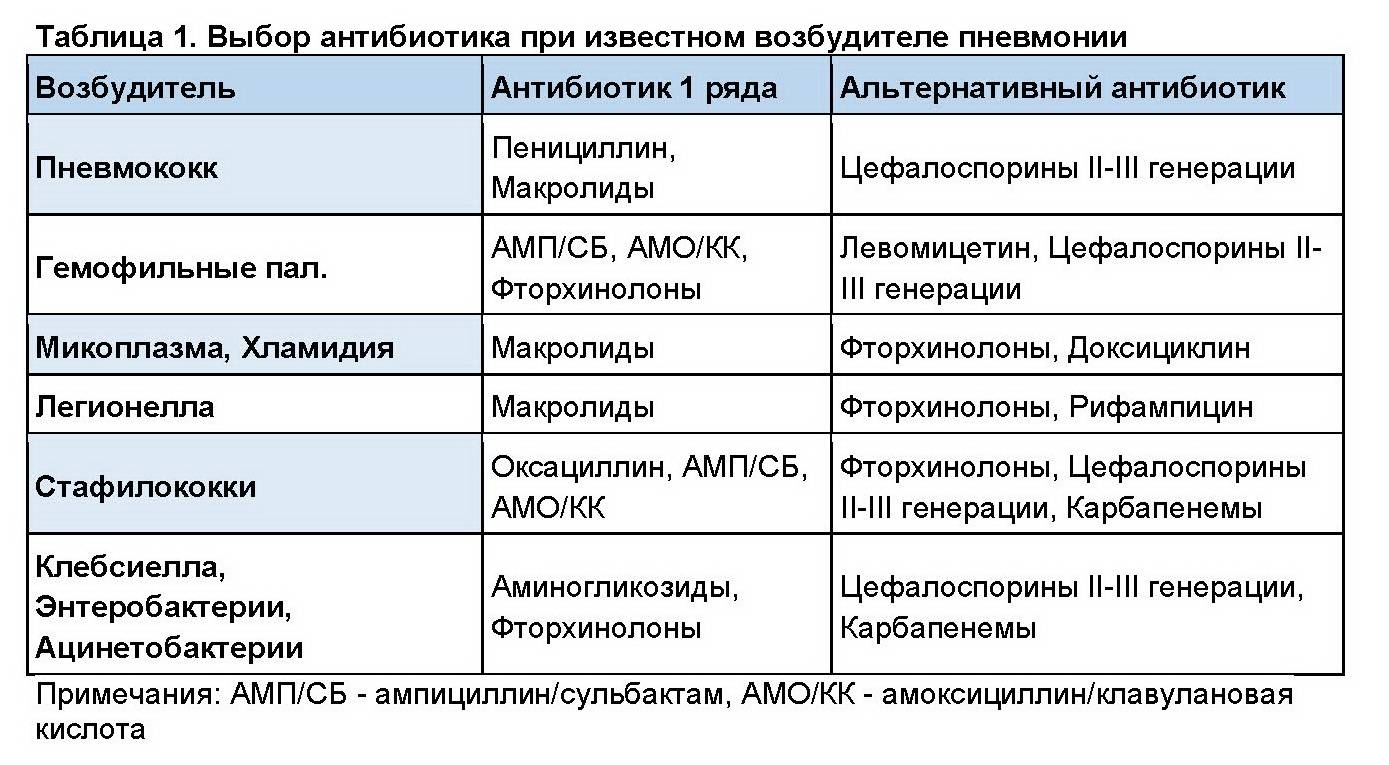
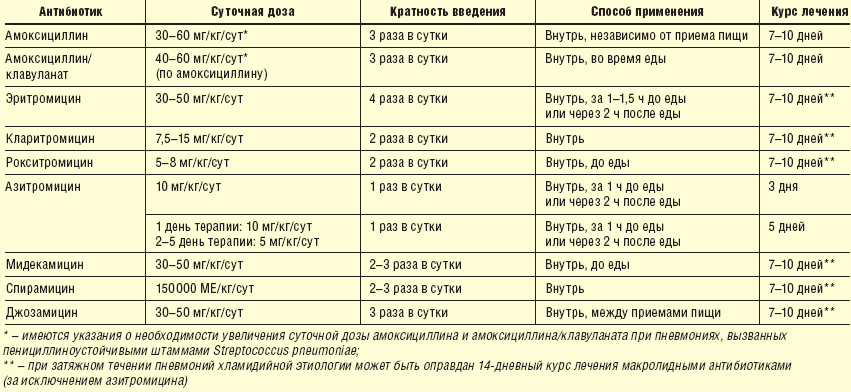
Устранение инфекции — для этой цели применяются антибиотики и сульфаниламиды. Без этих лекарств терапия воспаления легких не будет эффективной
И особое внимание надо уделять дозировке и срокам лечения: дозу определяет врач, учитывая вес и состояние больного. Прием одного препарата обычно не превышает недели
Если через семь дней эффекта от препарата нет, его следует заменить на более эффективный.
Устранение симптомов инфекции. Жаропонижающие: парацетамол, аспирин назначаются только при фебрильной температуре. Как только температура становится субфебрильной, прием этих жаропонижающих лекарств прекращается. Следует помнить, что парацетамол имеет много разных товарных названий — нурофен, эффералган. Применять их одновременно нельзя категорически — возможна опасная передозировка. Отхаркивающие и противокашлевые средства: первый тип назначается при кашле с мокротой (АЦЦ, геделикс), второй — при сухом кашле (бромгексин, либексин). Для снятия симптомов интоксикации применяются диуретики и мочегонные препараты. Следует помнить, что выбор лекарства и его дозировка — это компетенция врача.
Ликвидация последствий инфекции: это не только медикаменты, стимулирующие ослабленный после болезни иммунитет, но и физиотерапия. Применяется физиотерапия при пневмонии у детей и для лечения: облучение ультрафиолетом, ингаляции, компрессы для снижения температуры, воздушные ванны.
Реабилитация представляет собой комплексные меры, направленные на усиление иммунитета — обычно это физиотерапия, прием витаминно-минеральных комплексов, санаторно-курортное лечение.

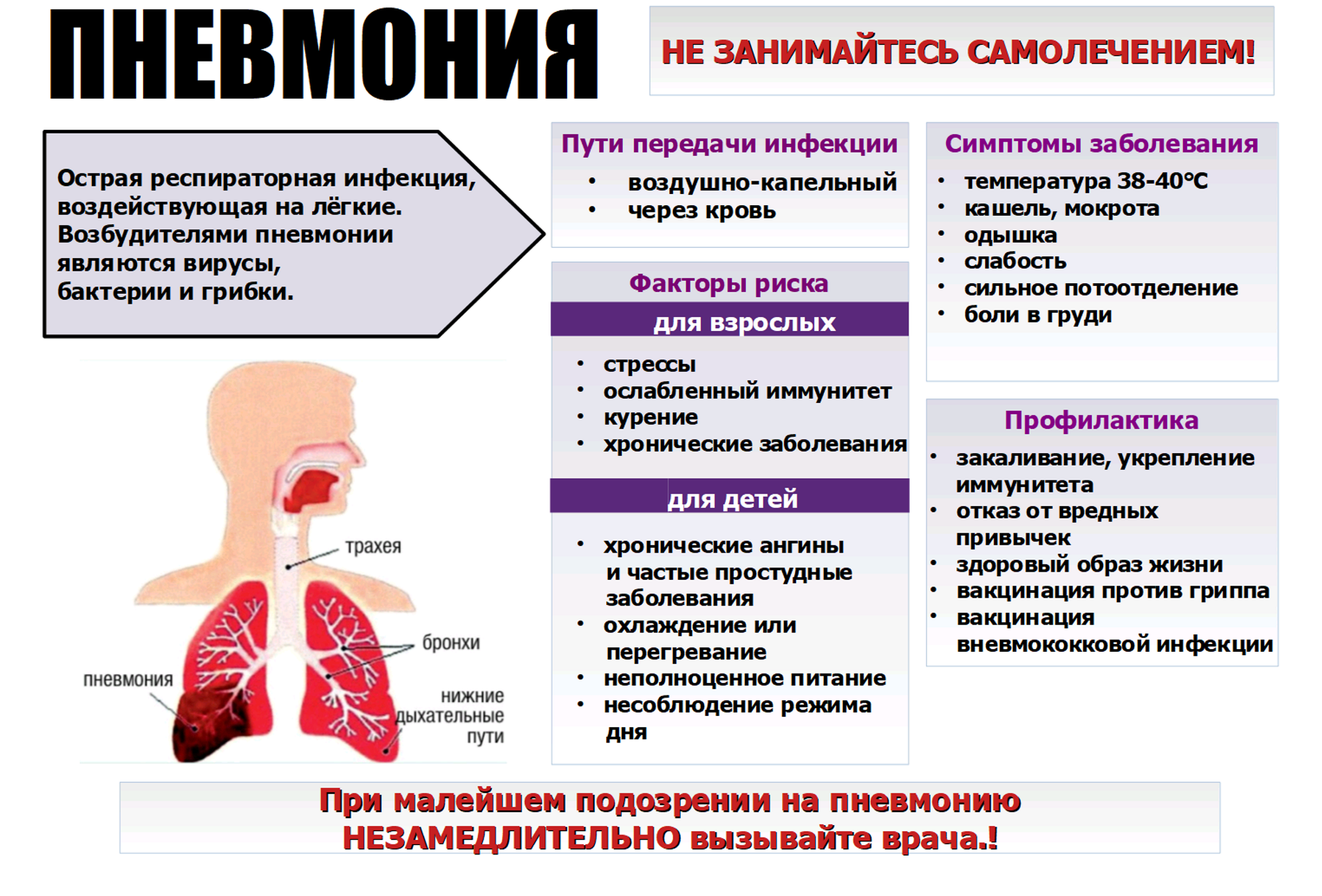
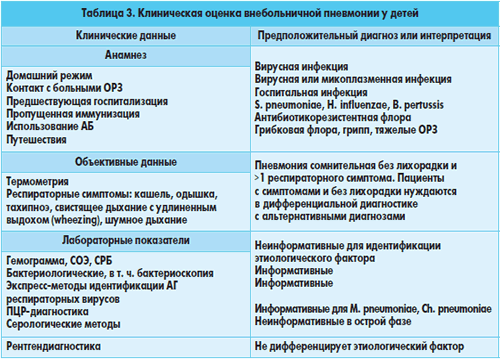
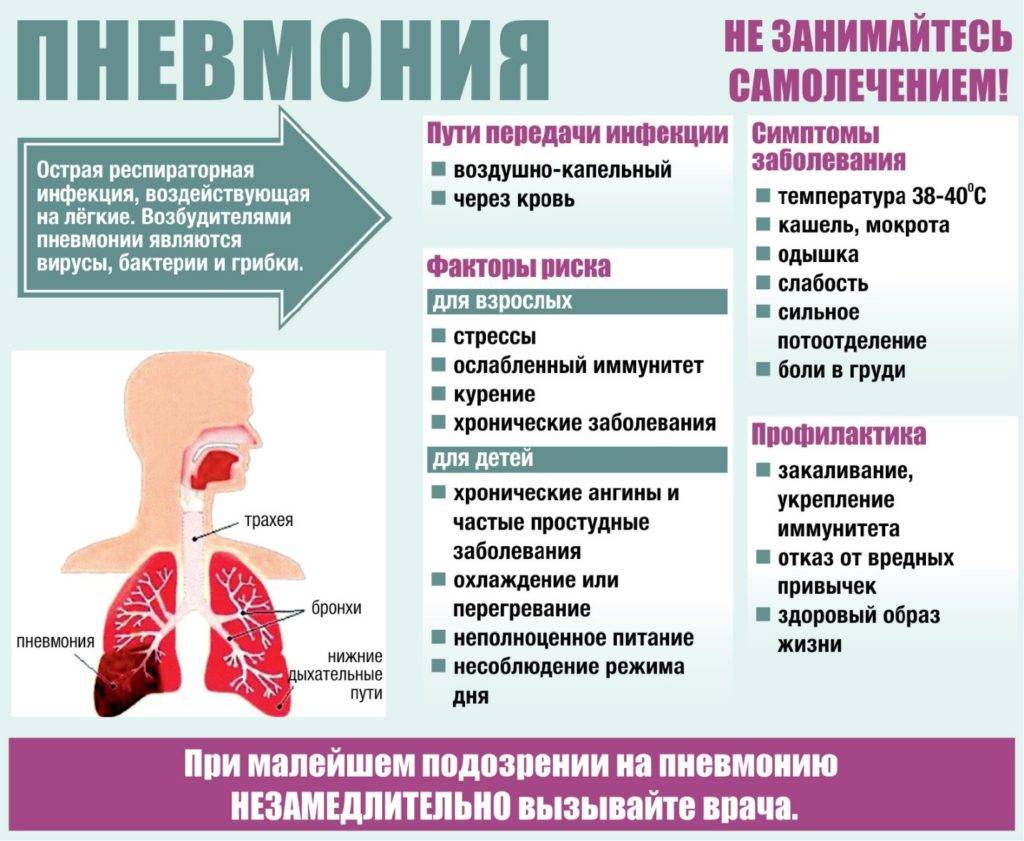
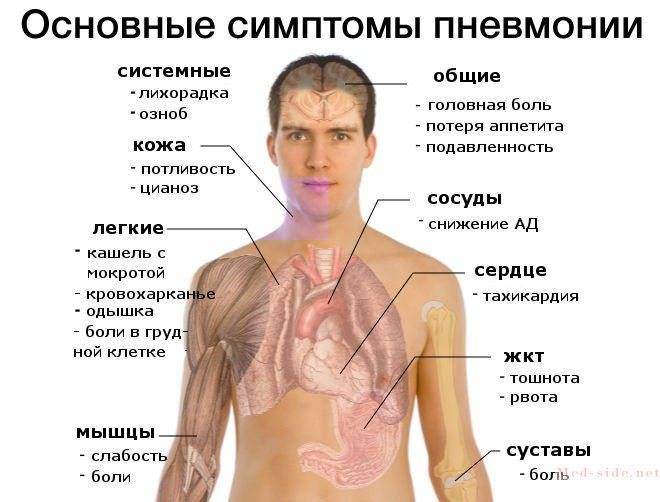
Симптомы
Чтобы понять, как начинает развиваться пневмония, нужно хорошо представлять себе, как вообще работает дыхательная система. Бронхи постоянно выделяют слизь, задача которой – блокировать пылинки, микробов, вирусы и прочие нежелательные объекты, попадающие в органы дыхания. У бронхиальной слизи есть определенные характеристики, такие, как вязкость, например. Если она теряет часть свойств, то вместо того, чтобы бороться со вторжением чужеродных частиц, она сама по себе начинает доставлять немало «хлопот».
К примеру, слишком густая слизь, если ребенок дышит пересушенным воздухом, закупоривает бронхи, мешает нормальной вентиляции легких. Это, в свою очередь, приводит к застойным явлениям в некоторых участках легких — развивается пневмония.
Заподозрить у чада пневмонию родители могут по ряду признаков:
- Кашель стал основным признаком болезни. Остальные, присутствовавшие раньше, постепенно проходят, а кашель только усиливается.
- Ребенку стало хуже после улучшения. Если болезнь уже отступила, а потом внезапно малыш почувствовал себя опять плохо, это вполне может говорить о развитии осложнения.
- Ребенок не может глубоко вдохнуть. Каждая попытка сделать это приводит к сильному приступу кашля. Дыхание сопровождается хрипами.
- Пневмония может проявляться через сильную бледность кожных покровов на фоне перечисленных выше симптомов.
- У ребенка появилась одышка, а жаропонижающие средства, которые раньше всегда быстро помогали, перестали оказывать действие.


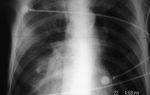
Важно не заниматься самодиагностикой, поскольку стопроцентным способом установить наличие воспаления легкий является даже не сам врач, а рентгеновский снимок легких и бактериальный посев мокроты, который даст врачу точное представление о том, какой именно возбудитель стал причиной воспалительного процесса. Анализ крови покажет наличие антител к вирусам, если воспаление вирусное, а обнаруженные в кале клебсиеллы, натолкнут на мысль о том, что пневмония вызвана именно этим опасным возбудителем
На дому же доктор обязательно будет выслушивать и выстукивать область легких маленького пациента, слушать характер хрипов при дыхании и во время кашля.

Какие народные средства можно применять для лечения пневмонии у детей? | Астманиа

Пневмония очень распространенное заболевание, которое встречается как у взрослых, так и детей. Оно представляет собой инфекцию, которая вызывает воспаление в легких. Выбор терапии зависит от характера болезни и сложности ее протекания. Очень часто, применяется лечение пневмонии у детей народными средствами.
Как протекает заболевание у детей?
Малыши болеют воспалением легких очень часто, особенно новорожденные. Вызвать развитие заболевания могут разные виды грибков, вирусов, стрептококков, пневмококков, стафилококков и других болезнетворных организмов. После того, как они попадают в организм, начинается воспалительный процесс, который приводит к такой симптоматике:
- непрекращающийся сильный кашель;
- повышение температуры;
- бледность кожи;
- проблемы с дыханием.
Отек слизистых оболочек создает определенные преграды для нормального доступа кислорода. Ребенок старается как можно глубже вдохнуть, но это очень часто заканчивается кашлем. В результате кислородного голодания страдают не только легкие, но и другие органы.
Ребенок становится пассивным и быстро устает. Он может отказываться кушать и капризничает. Многие родители думают, что у ребенка обычная простуда, так как воспаление легких не всегда имеет выраженную симптоматику
Необходимо обращать внимание на поведение малыша и вовремя обратиться к врачу и начать лечение, чтобы заболевание не привело к различным осложнениям
Почему при пневмонии применяют народные средства?
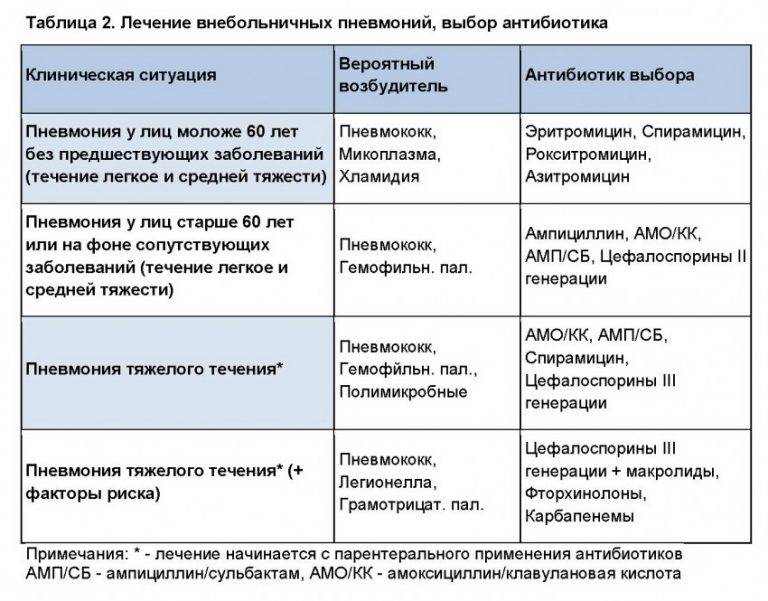
Если после проведения диагностики ребенку был поставлен диагноз пневмония, в большинстве случаев основным средством лечения является антибиотик. Он дает возможность побороть патогенную микрофлору, которая вызывает воспалительный процесс. Если обращение к врачу было своевременным и лечение проводилось правильно, симптоматика проходит уже через несколько дней.
Схематическое изображение пневмонии
Антибиотик обладает как положительными свойствами, так и отрицательными.
Вместе с патогенной микрофлорой он убивает и полезную, а также может вызывать определенные побочные реакции, в связи с этим, очень часто в лечении детей применяют народные средства.
Они могут быть как дополнением к основной медикаментозной терапии, так самостоятельным методом лечения.
Как правило, все народные средства являются натуральными. Это могут быть лекарственные травы, растения, листья деревьев и многое другое. Они не только помогают убрать проявление симптомов, но и укрепить весь организм. Такие средства безопасны для детей и достаточно эффективны, поэтому их применяют очень часто.
Одним из самых распространенных и сложных заболеваний дыхательной системы считается пневмония. Лечение народными средствами у детей может не всегда быть эффективным, поэтому перед их применением нужно посоветоваться с врачом.
Что можно использовать в качестве отхаркивающих средств?
Как правило, пневмония сопровождается кашлем и выделением мокроты. Есть несколько рецептов, которые помогают улучшению ее выведения.
Корень солодки, как отхаркивающее средство
К наиболее эффективным относятся:
- Черная редька. Это очень популярный рецепт. Необходимо вымыть одну крупную редьку и вырезать серединку. Далее в углубление добавляется натуральный мед. Корнеплод должен постоять ночь, после чего в нем образуется сок, который нужно давать малышу по 1 ст. л. 3 раза в день перед едой. Если у ребенка высокий показатель кислотности, такое средство не подойдет, так как сок редьки может раздражать слизистые оболочки.
- Солодка. Потребуется 2 ч. л. измельченного корня солодки и 1 стакан кипятка. Нужно прокипятить растительное сырье в течение 20 минут на слабом огне, затем настоять в течение 2 часов. Готовый отвар разбавляется кипяченой водой, чтобы получился объем 200 мл. Давать малышу по 1 ст. л. 5 раз в день.
- Капуста. Необходимо взять ¼ капусты, мелко ее нарезать и выжать сок, затем добавить к нему столько же меда. Принимать нужно по 1 ст. л. перед едой, 3 раза в день.
- Калина. Очень хорошо при кашле помогает чай из калины. Для этого нужно взять консервированные ягоды и залить их кипятком, добавив немного сахара. Принимать можно вместо обычного чая, до трех раз в день.
- Алтей. Необходимо налить в емкость пол литра воды и добавить 15 грамм корня алтея, затем в течение суток настоять. Процеженный настой применяется по 1 ст. л. 5 раз в день.
- Лук. Нужно очистить одну небольшую луковицу и натереть на мелкой терке или измельчить в блендере. В полученную кашицу добавить 1 ст. л. меда. Давать ребенку по 1 ст. л. после приема пищи 3 раза в день.
Когда лучше лечь в стационар
 Стационарное лечение
Стационарное лечение
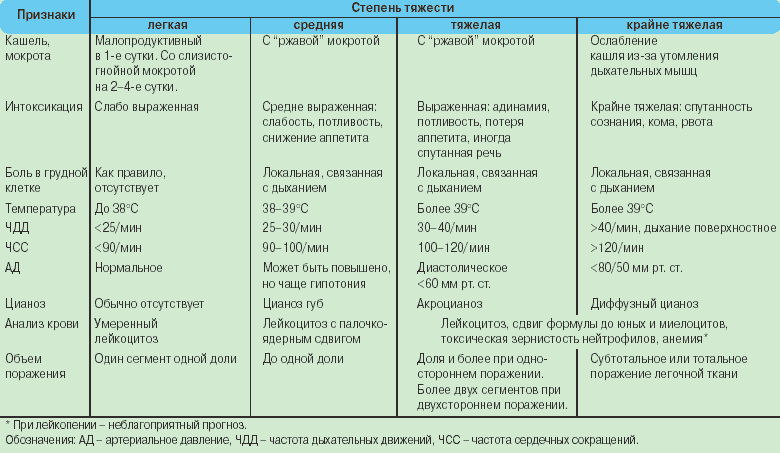
Помещение ребенка в стационар необходимо, если заболевание проходит в тяжелой форме или началось развитие осложнений – отмирание тканей, образование гнойных абсцессов, вовлечение в патологический процесс серозной оболочки легкого (плевры), скопление в полости между ее листками воздуха, вызывающего гипоксию. Заболевание с осложненным течением сопровождается высокой температурой, которую бывает трудно сбить, сильным обезвоживанием, нарушением дыхательной функции, обмороками. Госпитализация ребенка в больницу необходима, если пневмония распространилась на две и более доли органа.
У детей первого года жизни к факторам риска развития тяжелой формы заболевания относят наличие внутриутробной инфекции и врожденных пороков, дефицита массы тела, поражений головного мозга. При сопутствующих хронических недугах органов дыхания, почек, печени или сердца, иммунодефиците, а также если терапия заболевания не принесла результата в течение 2–3 суток, ребенку показана госпитализация.
Можно ли лечить пневмонию у ребенка дома
Решение о том, где проводить терапию заболевания, принимает врач. Он учитывает такие факторы, как возраст ребенка, интенсивность симптомов, особенности недуга и тип возбудителя.
Лечить пневмонию в домашних условиях у детей можно в случаях, если:
- возраст ребенка более 3 лет;
- отсутствуют осложнения заболевания;
- нет нарушения функции дыхания, при котором воздухоносные органы не могут поддерживать нормальный газообмен;
- у ребенка отсутствуют признаки интоксикации, такие как головная боль, тошнота, рвотные позывы, одышка, судороги и потеря сознания;
- есть возможность поддерживать необходимые для выздоровления ребенка условия – регулярно проветриваемое помещение с увлажненным;
- воздухом, ежедневная влажная уборка, спокойная обстановка, качественное, легкоусвояемое питание;
- родители готовы и способны тщательно следить за состоянием ребенка, регулярно измерять температуру и точно соблюдать график приема лекарств.
Причины заболевания пневмонией у детей
Особенно подвержены воспалению лёгких малыши до трёх лет, дети более старшего возраста болеют гораздо реже. Такая статистика заставляет задуматься, отчего это происходит?
Отмечается, что у детей разного возраста болезнь вызывают разнородные патогенные микроорганизмы. У малышей от двух до пяти лет патологию провоцируют пневмококки, и гемофильная палочка. Дети постарше сталкиваются с заболеванием из-за такого возбудителя, как микоплазма. Внутриклеточные паразиты типа хламидии нередко поражают подростков.
Кроме этих болезнетворных организмов, причиной недуга могут стать кишечные и синегнойные палочки, гноеродные бактерии (стафилококки), вирусы гриппа, герпеса, краснухи, ветрянки. При простуде активируется собственная флора организма, преобладающая в ротовой полости, горле и носу.
Другие причины воспаления:
- дефицит полезных веществ в организме ребёнка;
- сниженное состояние иммунитета;
- врождённые дефекты сердечной мышцы;
- стрессы, перевозбуждение нервной системы;
- нарушение костеобразования (рахит);
- респираторные заболевания;
- у грудничков – наличие инородных тел в дыхательных путях, в том числе пища, забрасываемая в них при срыгивании.
У новорождённых пневмония может быть итогом внутриутробного заражения. Маленькие дети, при лечении в больничных условиях, нередко страдают от патологии, вследствие воздействия антибиотиков на нежную лёгочную ткань. Для таких детей болезнь представляет особую опасность.
Возникновение её связано с тем, что у грудничков система дыхания не развита до конца, у них преобладает брюшной вид дыхания, также не полностью сформирована иммунная система из-за искусственного кормления, неправильного ухода за малышом, рахита, недостаточной массы тела.
Режим и симптоматическая терапия
При соблюдении постельного режима, точного приема антибактериальных препаратов, грамотной симптоматической терапии, ребенок идет на поправку через 7 дней. При легкой форме пневмонии ребенку разрешаются прогулки на 7-10 день после начала лечения.
Кроме антибиотиков и лекарств от кашля врачи могут назначить:
- При развитии осложнения воспаления легких (плеврита), вероятно назначение кортикостероидов коротким курсом.
- Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).
- Ингаляции с раствором соды, щелочной водой. Применяются для активации отхождения мокроты при упорном кашле у детей старшего возраста.
- Жаропонижающие средства. Назначаются детям старше 3 лет при температуре выше 39°, грудничкам при температуре выше 38°. Однако, если бы зафиксирован случай фебрильных судорог, необходимо сбивать температуру уже на отметке 37,5°.
Родители должны следить за температурой в комнате, где находится больной ребенок. Ежедневно помещение необходимо проветривать, поддерживать температурный режим на уровне 18-19°. Обязательным условием является ежедневное мытье полов.
Отказ от пищи в начале болезни — естественная реакция организма на инфекцию, поэтому не стоит насильно кормить ребенка. Задача родителей обеспечить питьевой режим: дети должны постоянно пить воду, настой шиповника, чай с малиной, морс, компот с сухофруктами.
Диета щадящая — легкие овощные супы, нежирное мясо, фрукты, кисломолочные продукты, овощные пюре. На этапе обострения пневмонии рекомендуется дробное питание: маленькими порциями 6 раз в день
Детям на грудном вскармливании, крайне важно, чтобы он регулярно получать материнское молоко. В нем содержатся антитела, которые помогут быстрее справиться с инфекцией
После выздоровления дети должны регулярно наблюдаться у ЛОР-специалиста, пульмонолога, периодически сдавать контрольный анализ крови. При подозрении на хроническую пневмонию, врач выпишет направление на рентген снимок.
Воспаление легких — тяжелая патология, которая развивается в любом возрасте. Если у ребенка появились признаки пневмонии, его немедленно нужно показать врачу. Несвоевременное обращение к доктору зачастую приводит к грозным осложнениям со стороны сердца и органов дыхания.


Признаки воспаления лёгких в детском возрасте
Когда инфекция попадает в лёгочные ткани, происходит отёк слизистых оболочек. По этой причине воздух хуже проникает в альвеолы, в результате, кислород недополучают все внутренние органы.
Взрослым важно уметь различать симптомы болезни и не допускать её прогрессирования, так как для детей это чревато тяжёлыми осложнениями и даже летальным исходом. Обращаться к врачу необходимо в следующих случаях:
Обращаться к врачу необходимо в следующих случаях:
- ребёнок вялый, плохо спит, проявляется капризность, теряет аппетит;
- если недавно перенесено простудное заболевание, а, спустя несколько дней, снова повышается температура и появляется кашель и одышка;
- температуры нет, но дыхание затруднено;
- одновременно с кашлем и одышкой появляется насморк, кожные покровы бледнеют;
- если при высокой температуре не помогают медикаменты для снижения жара, ребёнок срочно нуждается в помощи.
Если недавно перенесено простудное заболевание, повышается температура и появляется кашель.
У грудничков может протекать пневмония без кашля – эта скрытая форма недуга характеризуется лишь сонливым, вялым состоянием малыша, его быстрой утомляемостью. При этом температура отсутствует, но появляется нездоровый румянец на бледной, в целом, коже, а дыхание отличается отрывистостью. Ребёнок может сильно потеть и испытывать жажду. Иногда у него учащается ритм сердца.
К сожалению, дитя в этом возрасте не может поведать о своём состоянии родителям, поэтому взрослым нужно быть особенно внимательными в отношении неестественного поведения ребёнка и быстро принять соответствующие меры.
У школьников при инфицировании хламидиями также может отмечаться гипертрофия лимфатических узлов. Крупозное воспаление сопровождается головной болью, приступами рвоты, даже бредом. Нередко, при этом наблюдаются боль в животе, жидкий стул. При поражении микоплазмами, температура слегка повышена, и типичны такие признаки, как сиплость голоса и кашель.
Когда присутствует пневмония, симптомы и лечение у детей должны обсуждаться с врачом. Родители не должны заниматься самостоятельным лечением, так как это крайне опасно для ребёнка.