Причины и механизмы
Если слизистая оболочка утолщается, значит в ней идут патологические процессы. Они проявляются отеком, повышением сосудистой проницаемости, инфильтрацией и усиленным делением клеточных элементов. Поэтому механизм нарушений бывает различным:
Инфекция в пазухи попадает из полости носа, а ее дальнейшему развитию способствует нарушение оттока физиологического секрета. Слизь застаивается и становится благоприятной средой для размножения микробов. Но пристеночный отек слизистой может возникнуть не только при гайморите, но в результате ОРВИ или другого простудного заболевания, сохраняясь в том числе и в период выздоровления. А дополнительными факторами становятся:
- Курение.
- Сухой и загрязненный воздух.
- Травмы и полипы носа.
- Искривление носовой перегородки.
Аллергические реакции, как и воспаление, сопровождаются отеком. Но он имеет иное происхождение. Повышение сосудистой проницаемости инициируют медиаторы аллергии (гистамин, серотонин). Последние выделяются тучными клетками в ответ на связывание аллергена с иммуноглобулинами E, абсорбированными на их поверхности.
Реакция с отеком слизистой может возникнуть и при нейровегетативных нарушениях. Снижение сосудистого тонуса приводит к расширению кавернозных тел и утолщению стенок синусов. Этому способствуют гормональные расстройства, длительное использование назальных деконгестантов. А гиперплазия слизистой гайморовых пазух – это признак хронического процесса, когда длительно существующая клеточная инфильтрация перерастает в тканевые нарушения сродни опухолевым.
Слизистая оболочка верхнечелюстных пазух может утолщаться по различным причинам. Но чтобы установить источник патологии, необходима диагностика.
Клиническая картина рассматриваемого состояния вариабельна. При незначительном утолщении никаких симптомов может и не быть. Но даже отек около 3 мм в области устьев пазух способен повлечь за собой ухудшение аэрации и оттока секрета. А при более выраженных изменениях симптоматика станет явной:
- Затруднение носового дыхания.
- Выделения из носа.
- Чихание.
- Снижение обоняния.
- Ощущение давления в области пазух.
Острый синусит в случае несвоевременной диагностики трансформируется в хронический воспалительный процесс (включая гипертрофический). В дополнение к вышеприведенным симптомам, он характеризуется чувством тяжести в проекции гайморовых пазух, периодическими головными болями. Из-за нарушенного носового дыхания высыхает слизистая ротоглотки, иногда закладывает уши, нарушается сон и снижается трудоспособность. А в периоды обострения повышается температура, возникают недомогание и слабость.
Атопический ринит сопровождается обильной ринореей, пароксизмальным чиханием, зудом в носу и слезотечением. У таких пациентов есть вероятность развития сопутствующих заболеваний (конъюнктивита, дерматита, бронхиальной астмы). Сходные симптомы имеет и нейровегетативный насморк, однако он несвязан с аллергенами. Если же обследование проводилось в период выздоровления ОРВИ, то среди вероятных признаков могут быть лишь незначительные выделения из носа и покашливание.
Хронический синусит: симптомы
Острый верхнечелюстной синусит у взрослых при отсутствии или неправильном лечении очень быстро может перейти в хроническую форму. Если у вас развился хронический синусит – симптомы у взрослых зависят от формы хронического воспаления, которое может быть либо катаральным, либо гнойным, либо полипозным, либо гнойно-полипозным.
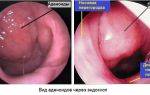
Катаральная форма – эта форма обычно протекает практически бессимптомно, но с периодическим не ярко выраженным обострением воспалительного процесса. В период обострений больные могут жаловаться на чувство тяжести в определенной половине лица (со стороны воспалительного процесса), на периодическое нарушение носового дыхания, а также некоторое недомогание к концу дня. При инструментальном осмотре носовых ходов ЛОР-врач может обнаружить отечность и синюшность их слизистой оболочки.Рентгенография при данной форме синусита обычно вообще не дает результатов, а вот КТ может показать утолщение отдельных участков слизистой оболочки в пазухе (в местах ее воспаления). Увидеть катаральную форму синусита вы можете на снимке КТ на рис.9 — в пазухе (на снимке она слева) видно утолщение слизистой оболочки в области дна пазухи, а также стенки, прилегающей к носовым ходам.
Гнойная и полипозная формы – диагноз хронического синусита ставится, исходя из симптомов и данных рентгенографии или КТ, а также эндоскопической гаймороскопии. При гнойной форме пазуха будет частично заполнена гнойным экссудатом, а при полипозной форме на поверхности слизистой оболочки будут разрастания полипов (может встречаться и сочетанная гнойно-полипозная форма синусита). Полипы в верхнечелюстной пазухе ничем не отличаются от полипов, которые часто разрастаются в носовых ходах, и выглядят также (рис.12).
Пациенты при гнойной и полипозной формах хронического синусита обычно предъявляют следующие жалобы:
→ на быструю утомляемость, → гнилостный запах, → периодическое выделение гноя из соответствующей половины носа, → температуру 37,5 – 37,8.
Хронический синусит в фазе обострения –
Если источник воспаления слизистой оболочки пазухи не был устранен, либо было проведено неправильное лечение или самолечение – острый воспалительный процесс переходит в хронический, для которого в свою очередь характерно волнообразное течение. Последнее означает, что периоды ремиссии будут периодически сменяться обострениями (волнообразное течение воспаления). Обострения хронического синусита могут происходить в силу разных причин, например, на фоне переохлаждения или снижения иммунитета, на фоне ОРВИ, обострения хронического воспаления в области верхушек корней 5-6-7 зубов и т.д.
Для хронического синусита в фазе обострения характерны симптомы как для острого верхнечелюстного синусита, о котором мы рассказали выше. Очень часто развитие хронического синусита является осложнением неправильных действия врача, либо когда пациент увлекается самолечением. Ниже я продемонстрирую пример из собственной клинической практики.
Диагностика заболевания
Опрос и осмотр
Прием у врача-оториноларинголога начинается с опроса пациента, выяснения основных жалоб и анамнеза заболевания, определения наличия факторов риска. Врач оценивает общее состояние больного, обязательно проводится перкуссия (простукивание) в проекции пазух. На осмотре проводится риноскопия — осмотр носовой полости при помощи носовых расширителей и зеркал. При визуальной оценке определяется отечная, иногда цианотичная слизистая с ярко выраженной гиперемией (покраснением) и слабой реакцией в ответ на закапывания сосудосуживающих препаратов
Риноскопия позволяет детально изучить отделяемый секрет, что важно для предварительного определения возбудителя и определения тактики лечения
Лабораторное обследование
- Клинический анализ крови — при воспалительных заболеваниях в стандартной клиническом анализе крови наблюдается лейкоцитоз со сдвигом лейкоцитарной формулы влево (увеличение количества нейтрофилов), увеличение СОЭ. При остром синусите изменения более выражены. При хронической вялотекущем процессе изменения в анализе минимальны или не определяются вовсе.
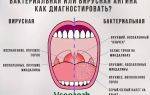
- С-реактивный белок — биохимический показатель крови, повышение которого указывает на острую воспалительную реакцию организма. Высокий уровень С-реактивного белка указывает на бактериальную природу синусита, более умеренное повышение встречается при вирусной или грибковой инфекции.
- Бактериологическое исследование отделяемого — посев мазка отделяемого из пазух для определения конкретного возбудителя, что необходимо для выбора эффективной антибактериальной терапии.
- Цитологическое исследование (риноцитограмма) — исследование выделений из полости носа с помощью микроскопического оборудования. При синуситах определяются общие признаки воспаления: увеличение количества лейкоцитов и лимфоцитов, слизи, слущенного эпителия.
Функциональная, лучевая и инструментальная диагностика
- Эндоскопическое исследование полости носа и пазух проводится с помощью тонкого эндоскопа для визуального осмотра слизистой оболочки полости носа, носоглотки и околоносовых пазух.
- Рентгенография лицевого скелета — рентгенологическое исследование костей, формирующих околоносовые пазухи. С помощью рентгенографии возможно установить наличие воспаления, жидкости (экссудата). Исследование предпочтительно проводить в положении сидя в прямой и боковой проекциях.
- КТ (компьютерная томография) полости носа — метод, основанный на рентгенологическом исследовании с формированием послойных изображений (срезов). Обследование дает возможность детального изучения особенной анатомической структуры, позволяет выявить аномалии костного скелета, наличие признаков воспаления и объемных образований. КТ выполняется при планировании оперативного вмешательства по поводу острого синусита или его осложнений.
- Пункция околоносовых пазух — прокол пазухи с аспирацией содержимого и последующим бактериологическим исследованием. Данная процедура также может проводиться и с лечебной целью, в таком случае через пункционного иглу вводят лечебный раствор для местного лечения.
- Риноманометрия — исследование функции носового дыхания с помощью специального прибора риноманометра. Метод позволяет выявить снижение скорости прохождения воздушного потока, что наблюдается при воспалительных заболеваниях полости носа и околоносовых пазух.
Острый синусит: симптомы и лечение
Острый верхнечелюстной синусит часто диагностируется у детей 7-10 лет. Заболевание известно в народе под названием “гайморит”, хотя современная медицина не применяет данный диагноз. Клинические симптомы определяются причиной заболевания, реакцией организма на воспаление.
Причины бактериального синусита
Ведущая роль в развитии заболевания принадлежит гемофильной палочке (Haemophilus influenzae, палочка Пфайфера). На втором месте инфицирование Streptococcus pneumoniae (пневмококк). Более редкие бактерии, вызывающие синусит:
- Moraxella catarrhalis;
- Staphylococcus aureus (золотистый стафилококк);
- Вирусы, грибы, анаэробы.
Провоцирующие факторы синусита:
- Аномалии решетчатого лабиринта;
- Деформации носовой перегородки;
- Хроническое воспаление носа;
- Острые вирусные инфекции;
- Тампонада носа;
- Сенсибилизации организма;
- Некачественная зубная экстракция;
- Частые переохлаждения;
- Неоправданный прием антибиотиков;
- Длительное использование сосудосуживающих капель в нос;
- Вдыхание химических веществ;
- Аденоиды;
- Полипоз;
- Гипотиреоз;
- Генетические заболевания.
У пожилых людей воспаление придаточных пазух носа формируется, как вторичное состояние при некоторых болезнях:
- Сахарный диабет;
- Болезни зубочелюстной системы;
- Гипотиреоз;
- Синдром Карагенера.
Постепенное загрязнение пазух формируется вследствие нарушения вентиляции, дефицита кислорода. На фоне этих состояний в пазухах создаются неблагоприятные условия для развития бактерий.
Диагностика синуситов верхнечелюстных пазух
Любой специалист-отоларинголог без труда способен определить гайморит, но для уточнения диагноза больному все-таки придется пройти несколько исследовательских процедур. Прежде чем направлять пациента на диагностику, врач ознакомится с его историей болезни и попытается найти причины болезни
Кроме того, для успешного лечения недуга немаловажно уточнить характер его течения – хронический или острый. Для этого выясняют степень интенсивности симптомов
Диагностика верхнечелюстного гайморита подразумевает использование инструментальных методов исследования:
- рентгенография;
- магнитно-резонансная томография;
- риноскопия;
- эндоскопия носовой полости;
- УЗИ;
- пункция.
Помимо лор-обследования пациентам обычно рекомендуют получить консультацию стоматолога о состоянии верхней челюсти и зубов на ней. Лечение начинают только после результатов всех исследований, убедившись, что у больного именно острый верхнечелюстной синусит. В истории болезни врач расписывает оптимальную терапевтическую тактику, которая может подлежать корректировке в зависимости от индивидуальных особенностей организма и темпов выздоровления.
Механизм развития заболевания
К факторам, провоцирующим синусит, относятся длительное вдыхание холодного воздуха через нос и рот, вдыхание воздуха, загрязненного вредными веществами и пылью.
Помимо патогенной микрофлоры, вызывающей воспаление в пазухах, причинами катарального синусита являются:
- Врожденное или приобретенное вследствие травмы искривление носовой перегородки.
- Патологическое анатомическое строение носа.
- Пересыхание слизистой оболочки пазух.
- Неправильное развитие верхнечелюстных зубов.
- Травмы лицевых костей.
- Резкая перемена климата.
- Попадание в носовые ходы посторонних мелких предметов.
- Злокачественные или доброкачественные новообразования в носоглотке.
- Грибковая инфекция.
Воспаление возникает, если повреждения слизистых оболочек носят постоянный характер из-за воздействия на эпителий паров, пыли, химических веществ на производстве.
Когда патогенный микроорганизм попадает на слизистую полости и внедряется в нее, начинается быстрое размножение бактерий на этом участке оболочки. Большая концентрация микроорганизмов приводит к интоксикации тканей, что проявляется их воспалением и отечностью. Проницаемость клеточных стенок нарушается, происходит увеличение кровяного давления в кровеносных сосудах.
По мере развития болезни в полости пазух из сосудов начинает выделяться серозная или слизистая жидкость, называемая экссудатом. Из-за отека экссудат скапливается в носовых ходах, затрудняя дыхание человека. Это приводит к усугублению воспаления и попаданию в организм вторичной инфекции. Тогда в выделяемом экссудате появляются примеси гноя.
У человека имеется 4 группы воздухоносных полостей: 3 парные (лобные, верхнечелюстные, или гайморовы, и решетчатый лабиринт) и 1 непарная (клиновидная). Воспалительный процесс может развиваться в одном или нескольких каналах. В зависимости от того, в каком месте произошло воспаление, выделяют следующие формы катарального синусита:
- Гайморит (верхнечелюстной синусит). Проявляется частичной заложенностью носа (с середины к крыльям), т. к. посередине носовых ходов находятся отверстия, посредством которых они сообщаются с гайморовыми каналами. Патология поражает обе пазухи, а в экссудате отсутствуют гноеродные бактерии. При гайморите тяжело дышать носом, поэтому больные прибегают к ротовому дыханию. В результате слизистые ткани зева пересыхают, развивается кашель, вирусы инфицируют гортань. Встречается чаще других форм, при своевременной диагностике лечится быстро, т. к. хорошо изучен.
- Катаральный фронтит — это патология, при которой воспаляется 1 или 2 лобных синуса. Инфекция попадает в организм через кровь. Из-за отечности слизистой полости человека в течение светового дня беспокоят боли, локализующиеся в области лба. К вечеру больному становится легче. Основными признаками фронтита являются светобоязнь и слезоточивость.
- При катаральном этмоидите воспаляются ячейки решетчатого лабиринта (полости, располагающиеся в глубине черепа между лобной и верхнечелюстной костями). Особенностью заболевания является интенсивный болевой синдром, который тяжело купировать ненаркотическими анальгетиками. Патология опасна тем, что воспалительный процесс может перекинуться на головной мозг, глазницы и артерии. Этмоидит тяжело поддается лечению и считается самым коварным видом синусита.
- Острый сфеноидит встречается редко. Это воспаление клиновидной пазухи, при котором человека беспокоит боль в области глазниц, висков и затылка. При нем инфекция распространяется быстро и может затронуть головной мозг и лицевые кости.
Иногда у одного пациента развивается несколько видов катаральной патологии. Например, происходит инфицирование бактериями решетчатого лабиринта и клиновидного канала (острый этмоидит со сфеноидитом).
Отчего развивается недуг? Катар органа, вызванный патогенными микроорганизмами, может развиваться на фоне:
- Простуды;
- Гриппа;
- Продолжительного насморка;
- Травмы тканей придаточных участков.
Строение запястья
Симптоматика
Что же касается симптомов катарального гайморита и его проявлений, именно от этого во многом зависит правильное лечение болезни.
К основным признакам можно причислить:
- насморк, который не проходит более пары недель;
- мигрень, становящаяся сильнее, если наклонить голову;
- болевые ощущения в глазницах, а также в зоне лба;
- трудности с носовым дыханием;
- повышение объема выделений из носа.
Впрочем, при отечной форме как раз выделений из носовых ходов может не быть. До тех пор, пока форма болезни не приобретет острый характер.
Не обходится и без интоксикационного синдрома, который сопровождается:
- слабостью;
- беспричинной усталостью;
- ухудшением аппетита;
- повышением температурных показателей.
Поначалу все эти признаки нельзя назвать особо выраженными, но со временем они становятся все более интенсивными.
 Уже на начальной стадии болезни ухудшается аппетит
Уже на начальной стадии болезни ухудшается аппетит
Диагноз левостороннего воспаления ставится по:
- заложенной левой стороне;
- наличие продолжительного ринита;
- болям в зоне лба (даже если легко надавить, они становятся сильнее);
- выделениям, которые, в основном, идут из левого назального входа;
- жидкой консистенции выходящей слизи поначалу и ее вязкости с густотой впоследствии (расцветка тоже меняется – от прозрачной к желтой и даже коричневатой);
- припухшей левой лицевой половине (с возможным отеком левого века);
- заметному повышению температуры;
- недомоганию и слабости.
Под воздействием определенных факторов данная болезнь способна приобрести хронический характер.
 Боль в области лба — один из симптомов катарального гайморита
Боль в области лба — один из симптомов катарального гайморита
Усложненную форму заболевания можно подозревать по таким симптомам катарального гайморита:
- закупориваются носовые ходы (иногда только один из них) – дышать носом становится сложнее;
- в горле чувствуется сухость;
- из носоглотки исходит неприятный специфический запах;
- мигрени становятся все сильнее;
- назальные выделения (которые могут содержать гной);
- чувство усталости без причины;
- образуются корки;
- кожа трескается в области ноздрей.
На все эти признаки следует обращать особенное внимание. Но это вовсе не обозначает, что, заметив их у себя, необходимо самостоятельно ставить себе диагноз и назначать лечение. Это прерогатива квалифицированного отоларинголога, а без медицинской подготовки вы рискуете ошибиться и лечить совсем не то, что требуется
Это прерогатива квалифицированного отоларинголога, а без медицинской подготовки вы рискуете ошибиться и лечить совсем не то, что требуется.
Редкие осложнения болезни
К редко встречающимся осложнениям относится субпериостальный абсцесс глазных яблок, развивающийся в стенке глазной орбиты. Наиболее острые симптомы наблюдаются, если болезнь возникает после фронтита, проявляясь:
- высокой температурой;
- отеком, болезненностью кожи лба и века;
- отечностью конъюнктивы пораженного глаза;
- снижением остроты зрения, двоением в глазах.
Если субпериостальный абсцесс формируется как осложнение этмоидита, то проявления болезни менее выражены. Симптомами осложнения служат:
- болезненность глаза;
- покраснение конъюнктивы;
- воспаление слезного мешка.
Абсцесс, появившийся после синусита гайморовой полости, часто сопровождает слезотечение, болезненность, покраснение нижнего века. Если в воспалительный процесс вовлечены клиновидные пазухи, то субпериостальный абсцесс осложняется невритом или атрофией зрительного нерва, слепотой, менингитом, энцефалитом.
Гнойное воспаление синусов может привести к периоститу глазницы. Заболеванию сопутствуют:
- жар;
- слабость;
- острая боль, усиливающаяся при нажатии на глазное яблоко;
- нарушение свободного движения глаза в орбите.
Если своевременно не применить антибиотики, проявления гнойной формы недуга усиливаются и приводят к слепоте, сепсису, абсцессу мозга, менингиту.
Возбудители
Возбудителями гриппа являются вирусы, которые подразделяют на три рода: «А», «В» и «С». Самой высокой патогенностью обладает грипп «А». Основным источником заражения при этом служит больной человек с клинически выраженной формой заболевания. Механизм передачи данной инфекции, как это бывает при большинстве ОРВИ, является воздушно-капельный путь передачи вирусов. Восприимчивость людей к данной болезни является абсолютной. Этот вирус очень широко распространен среди населения. Это влияет на то, что у новорожденных обнаруживают полученные от матери через молоко противогриппозные антитела, благодаря которым обуславливается временная невосприимчивость к этой инфекции. Катаральный синдром у детей от 3 лет встречается так же часто, как и у взрослых.
Клиника гриппа существенно варьируется, что зависит от возраста пациента, от состояния его иммунитета, серотипа вируса наряду с вирулентностью и множества других причин. Грипп может развиваться в осложненной или неосложненной формах. По тяжести своего течения он может обладать легкой, средней или же тяжелой формой.
Виды
Существует несколько классификаций гайморита. По причине возникновения различают шесть видов, рассмотрим их в следующей таблице.
Транспортировка инфекции путем циркуляции крови к пазухе.
| Названия | Описание |
|---|---|
| Риногенный | Возбудитель – грибы, инфекция или затяжной насморк. Изначально воспалительный процесс прогрессирует в слизистой носа, а потом локализируется на пазухи. |
| Одонтогенный | Чужеродные агенты попадают в пораженные зубы верхней челюсти. Еще одна причина – осложнение после пломбирования или операции зуба. |
| Гематогенный | Транспортировка инфекции путем циркуляции крови к пазухе. |
| Аллергический | Возникает на фоне затяжного насморка, спровоцированного аллергической реакцией организма. |
| Травматический | Обусловлен механическим повреждением верхней челюсти, ее переломом. |
| Вазомоторный | Развивается на фоне нарушения реакции организма внешние факторы, например, неприятный запах или резкие смены температуры. |
Кроме того, заболевание делят на катаральный и гнойный верхнечелюстной синусит. Первая форма похожа на обычный насморк, так как основная симптоматика – слизистый экссудат и нарушение дыхания. Если неправильно лечить этот вид патологии, то он перейдет в гнойный верхнечелюстной синусит, который характерен скоплением гноя в гайморовых пазухах. Кроме того, катаральная форма протекает с не такой сильной головной болью и с меньшей интоксикацией.
Кроме того, хронический верхнечелюстной синусит также классифицируется на:
- катаральную;
- кистозную (развивается из-за кистозных образований в носовой полости);
- полипозную (формируется из-за полипов в носу);
- гнойную;
- смешанную (комбинация нескольких форм недуга).
Консервативное лечение
Утолщение слизистой оболочки верхнечелюстных пазух в катаральной и гнойной форме лечится с помощью консервативных методов. Используются медикаменты, физиопроцедуры и другие способы облегчения состояния.
Дренаж выделений
При остром развитии патологии необходимо использовать специальную грушу небольшого размера, которую можно приобрести в аптеке. Она помогает вывести жидкую слизь и облегчить дыхание
Проводить процедуру необходимо с осторожностью от 2 до 4 раз в сутки
Дополнительно рекомендуется применять сосудосуживающие капли, например, Нафтизин, Ринорус или Ксилометазолин. Они обладают выраженным действием и уже через 4-5 мин облегчают дыхание. Вводить Капли можно не чаще 3 раз в сутки, максимальная продолжительность курса составляет 10 дней.
Антибиотики
При гнойном воспалении антибактериальные препараты являются обязательным элементом терапии. Специалисты назначают средства из разных групп, которые подбирают индивидуально каждому больному.
Наиболее эффективные лекарства:
- Аугментин – эффективное средство из группы пенициллинов, помогает быстро уничтожить бактерии и предупредить осложнения. Назначается при любой форме патологии, когда повышается температура тела, и появляются сопутствующие расстройства. В сутки пациент получает 2 внутривенные инъекции. На 1 раз берется 1 флакон препарата и добавляется 10 мл натрия хлорида. Лечение длится не менее 10 дней. Препарат не используется в период беременности, непереносимости его компонентов и тяжелых поражениях печени.
- Цефтриаксон используется при гипертрофии с признаками нагноения довольно часто. Он обладает высокой эффективностью и помогает быстро устранить общие симптомы. В сутки больной получает внутривенно или внутримышечно от 2 до 4 г лекарства в зависимости от запущенности состояния. Лечение длится от 7 до 14 дней. Препарат противопоказан пациентам с тяжелыми поражениями печени и почек, а также при аллергии на его компоненты.
- Азитрал – один из наиболее эффективных антибиотиков, которые помогает за короткий период уничтожить патогенные микроорганизмы. Назначается при тяжелом течении гипертрофии с признаками нагноения, образовании полипов. Не используется при непереносимости составляющих. Суточная дозировка для пациента колеблется в пределах 1-2 г в зависимости от выраженности симптоматики. Курс длится не более 10 дней, чаще достаточно 1 недели. Таблетки принимают внутрь по 2-4 в сутки.
- Кларитромицин – эффективный медикамент, который используют при тяжелом течении гнойного типа гипертрофии. Лекарство принимают по 1 таблетке 2-3 раза в сутки в зависимости от тяжести заболевания. Курс длится до 10 дней. Препарат противопоказан пациентам с аллергией на его состав, а также терминальными стадиями почечной недостаточности.
Существуют и другие медикаменты, подбор препарата осуществляется с учетом индивидуальных особенностей каждого пациента и степени запущенности состояния.
Натуральные капли
Утолщение слизистой оболочки верхнечелюстных пазух катарального типа хорошо поддается лечению с помощью капель на основе натуральных ингредиентов.

- Наиболее популярным медикаментом считается Пиносол. Этот медикамент содержит эфирное масло эвкалипта, за счет которого и осуществляется терапевтический эффект. Назначается при любых патологиях носовых пазух, сопровождающихся заложенностью и выделением слизи в большом количестве. В сутки необходимо закапывать капли 2-3 раза, повторять на протяжении 1-2 недель. Единственным противопоказанием считается аллергия на состав лекарства.
- Синуфорте — средство растительного происхождения, которое выпускается в виде лиофилизата для приготовления раствора. После получения капель их необходимо 3 раза в сутки вводить в носовые ходы. Лечение длится до 2 недель. Медикамент помогает снять отек, используется при катаральной форме гипертрофии, разжижает слизь и выводит ее из пазух. Не стоит применять медикамент при полипозной форме патологии, в возрасте до 12 лет, а также неконтролируемой артериальной гипертензии.
- Аква Марис – натуральные капли на основе морской воды. Применяются тольк
Лечение
Для снятия воспалительного процесса в околоносовых пазухах и значительного улучшения состояния больного применяются разные способы, выбор которых основывается на запущенности заболевания и индивидуальных особенностей организма.
Хирургическое
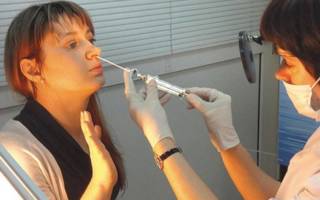
Прокол
Данный способ излечения предполагает прокол гайморовых пазух. Но учитывая частое возникновение осложнений после этой процедуры, сегодня врачи используют более современный способ лечения – применение аппарата Ямик, который позволяет проводить выведение жидкости из пазух без прокола. Процедура осуществляется под анестезией и больной не ощущает никаких болезненных проявлений.
Доктор вводит мягкий катетер в носоглотку через носовой ход и при помощи баллончика вводит воздух. Создавая герметизацию в полости посредством шприца высасывается скопившийся гной, слизь. Прокалывают пазухи чаще всего у пациентов с хроническим гайморитом.
Видео о технике проведения процедуры ЯМИК:
https://youtube.com/watch?v=1jES9VSt1D4
Медикаментозное
Мази. Чтобы доставить активное вещество к носовым полостям, используют турунды. Высокой эффективностью обладают Оксалиновая мазь, Флеминга, Левомеколь. Ватный тампон с мазью вставляют в нос и держат в течение 15 мин.
Антибиотики. Их применяют исключительно при бактериальной природе заболевания. В большинстве случаев назначают Флемоклав, Амоксиклав, Цефотаксим, Цефазолин, Суммамед, Кларитромицин, Полидекса, Изофра, Офлоксацин и др.
Антигистаминные средства – Лоратадин, Кларисенс.
Препараты с обезболивающим эффектом – Аспирин, Ибупрофен.
Противоотечные препараты, к примеру Фенилэфрин.
Фенилэфрин
Физиотерапевтическое
Благодаря физиотерапевтическим процедурам, применяется как дополнительное лечение для стимуляции кровообращения, уменьшения отека и снятия боли при воспалении гайморовых пазух.
Положительная динамика наблюдается при:
- УВЧ, которое действует точечно на полость с глубиной проникновения 6 см. Генератор ультравысоких частот способствует снижению метаболизма патогенных микроорганизмов, снимает отечность и уменьшает выделение гнойной слизи при поражении гайморовых пазух.
- УФО – ультрафиолетовое облучение, которое способствует активизации фагоцитоза.
- Электрофорез, позволяющий доставить лекарство к очагу воспаления через кожу и слизистые, а после в кровоток.
Смотрите видео о лечении гайморита:
Народные методы
 Существует множество действенных рецептов избавления от воспалительного поражения гайморовых пазух, среди которых:
Существует множество действенных рецептов избавления от воспалительного поражения гайморовых пазух, среди которых:
- Нужно взять 0,5 л Кагора, добавить в него мед (3 ч. л.) и свежевыжатый сок алоэ (3 ч. л.). Ингредиенты смешать и дать настояться в темном месте в течение 10 дней. Употреблять средство по 2 ч. л. три раза в день, применение независимо от приема еды.
- Закапывать нос маслом облепихи либо шиповника, частота процедур составляет 6-8 раз в день.
- Приготовить смесь из натертого хозяйственного мыла, натурального меда, сока репейного лука, спирта, растительного масла и молока. Все компоненты берутся в равных количествах. Смесь необходимо прогреть на водяной бане, пока все компоненты не растворятся. Пользоваться смесью только после ее остывания, нанося на область пазух на лбу, под глазами. Использовать каждый день, до полного выздоровления.
Другие способы

Промывание |
Процедуру проводят шприцом без иглы, спринцовкой. Голову наклоняют на одну сторону над ванной и начинают через верхнюю ноздрю вводить жидкость.
После чего медленно нужно наклонить голову в противоположную сторону для выведения этой жидкости. Для этих целей подходит Аква Марис, Долфин, Хьюмер, Аквалор Софт. |

Прогревание |
Процедура используется в домашних условиях в период восстановления.
Ее выполняют при помощи прогретой соли, песка или сваренного яйца. Согревающие средства прикладывают на область гайморовых пазух. |

Закапывание |
Для снятия отечности и восстановления дыхания назначают сосудосуживающие средства, к примеру Назол, Називин, Африн.
Из разжижающих препаратов большой популярностью пользуются Синуфорте, Ринофлуимуцил. К действенным каплям с добавлением антибиотика относят Полидексу, Изофру, Биопарокс. |

Ингаляции |
Достаточно эффективным устройством для проведения ингаляционных процедур считается небулайзер.
В качестве ингредиентов для лечения гайморовых пазух используют ромашку лекарственную, шалфей, эвкалипт, прополис, мед и др. Перед процедурой нос обязательно нужно очистить. |