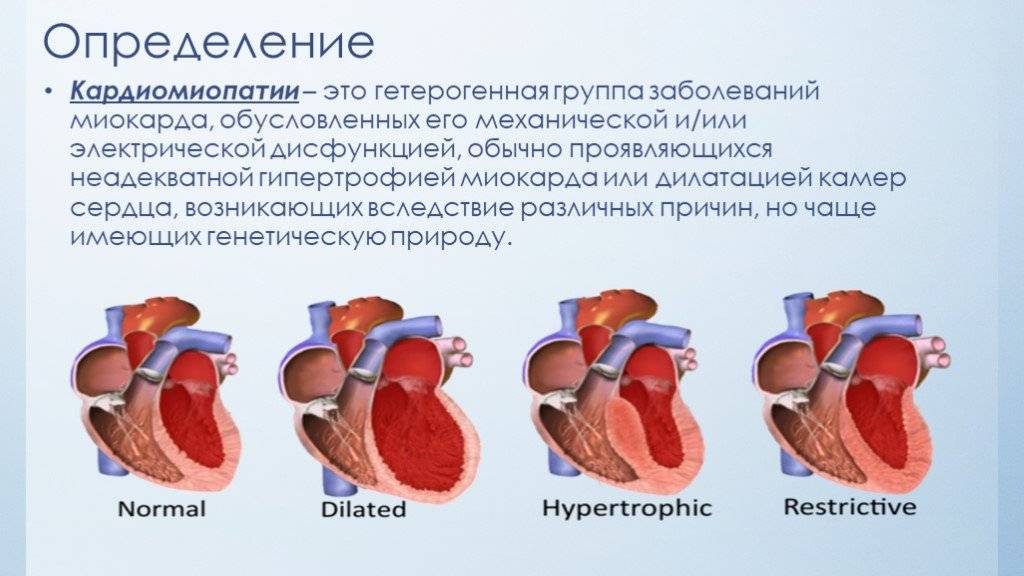
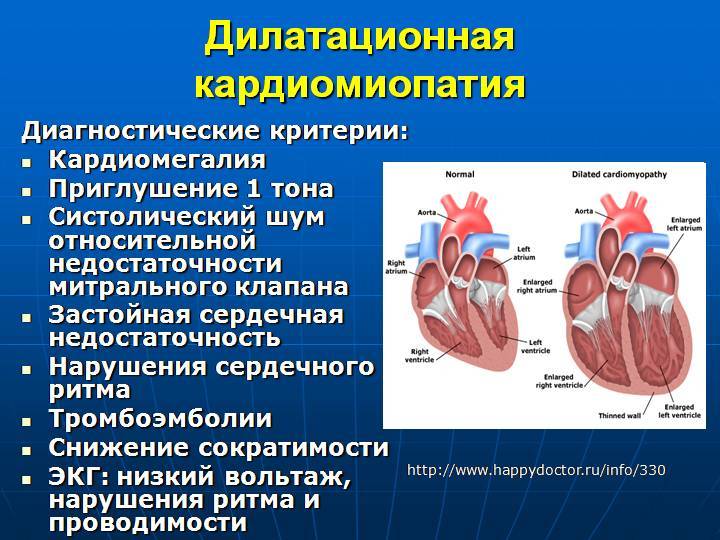
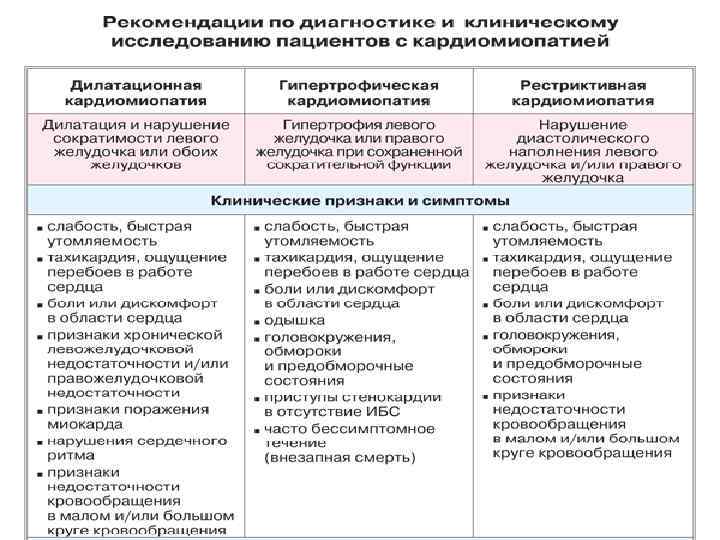
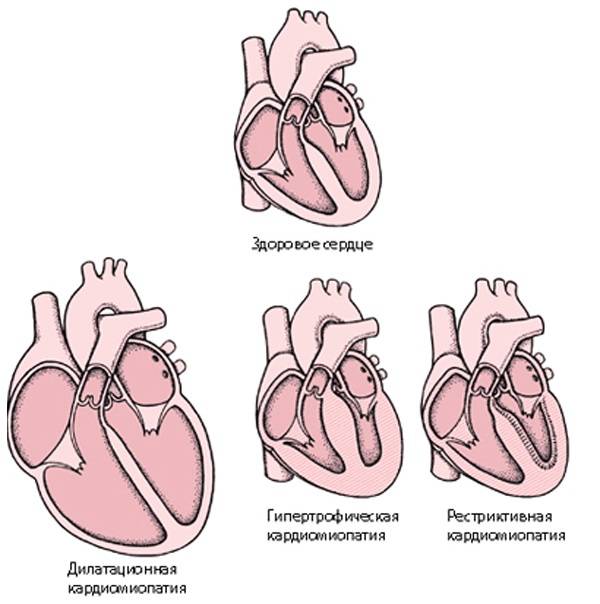
Особенности иммуноферментного анализа крови на паразитов — что это такое и как проводят
Профилактика заболевания
Пациентам, которые относятся к группе риска развития этой патологии, следует всячески избегать профессионального занятия спортом, а, кроме того, выбора профессий, которые связаны с перегрузкой. Стоит упомянуть, что к группе риска относятся люди, среди родственников которых присутствуют лица с тяжелой недостаточностью сердца в молодом возрасте.
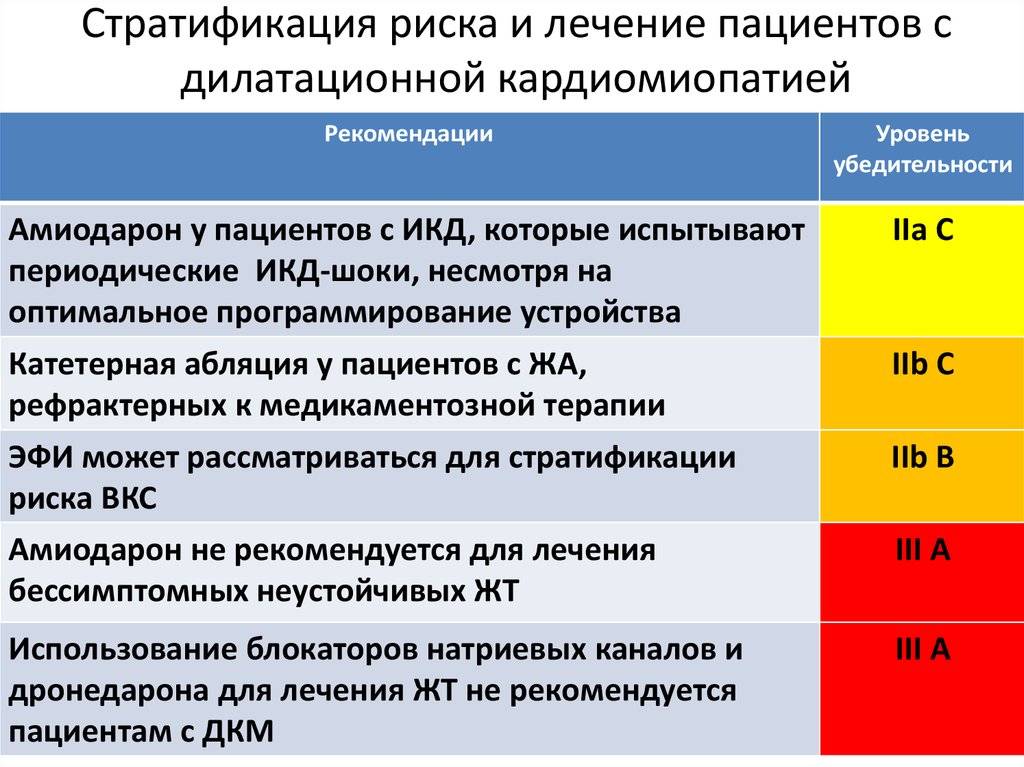
В случае обнаружения у пациентов дилатационной кардиомиопатии главная задача будет состоять в том, чтобы предупредить прогрессирование недостаточности сердца. Назовем основные направления по оцениванию факторов риска:
- Проведение анкетирования.
- Выполнение психологического тестирования на определение уровня тревожности.
- Оценивание состояния здоровья. При этом анализируется функциональное состояние предполагаемых пациентов и клинические проявления возможной патологии.
- Проведение мониторинга рисков, которые воздействуют на здоровье.
- Оценивание эффективности профилактических вмешательств и лечения. При этом контролируются способы оздоровления наряду с выполнением врачебных предписаний и рекомендаций. Также отслеживается мотивация пациентов, их обученность основным техникам оздоровления, проводятся сравнительные характеристики.
Что касается рекомендаций кардиологов касательно профилактики дилатационной кардиомиопатии, то они, прежде всего, включают в себя медико-генетические консультации при наличии семейных случаев заболевания
Не менее важно активное лечение той или иной респираторной инфекции. Необходимо исключить употребление алкоголя
Таким людям особенно важно сбалансированное питание, которое будет обеспечивать достаточное поступление минералов с витаминами в организм.
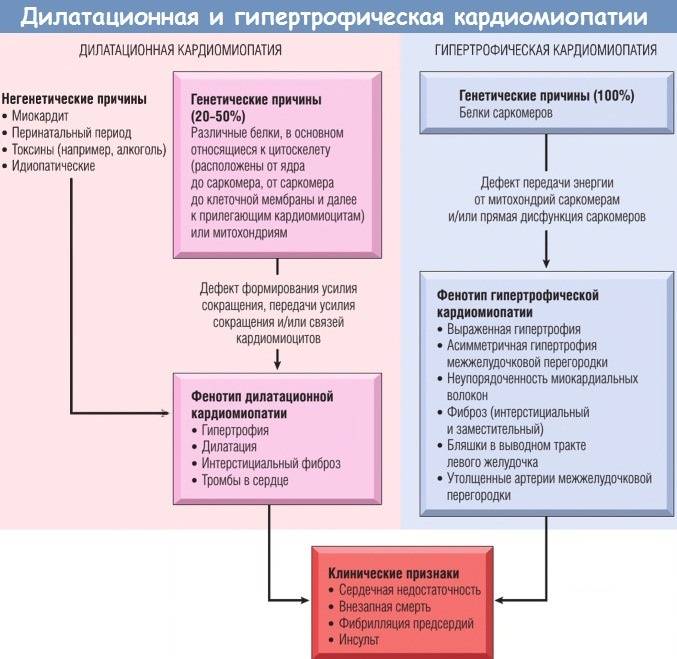
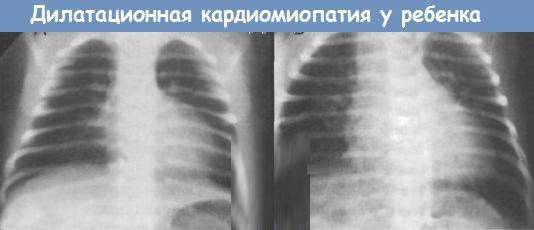
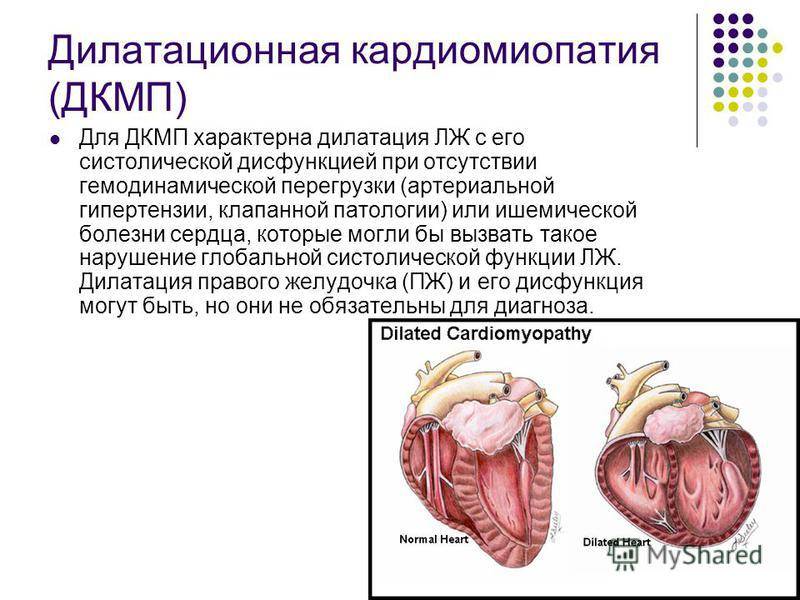
Таким образом, дилатационная кардиомиопатия является миокардиальным поражением, которое характеризуется расширением полости левого желудочка или обоих сразу. Помимо этого, данное заболевание сопровождается нарушением сократительных функций сердца. Дилатационная кардиомиопатия может проявляться в виде признаков застойной недостаточности сердца, тромбоэмболического синдрома и нарушений ритма. Диагностирование патологии базируется на данных общей клинической картины, а, кроме того, отталкивается от объективных обследований, электрокардиограммы, фонокардиографии, эхокардиографии и рентгенографии. Помимо этого, в рамках диагностики врачи дополнительно проводят сцинтиграфию, магнитно-резонансную томографию и биопсию миокарда. Лечение заболевания проводится преимущественно ингибиторами и адреноблокаторами. Нередко применяются диуретики, нитраты, антикоагулянты и антиагреганты. В связи с опасностью для жизни пациентам, находящимся в зоне риска, требуется регулярно наблюдаться у кардиолога, соблюдая все необходимые профилактические меры. К сожалению, внезапная смерть при дилатационной кардиомиопатии не редкость.
Дифференциальный диагноз
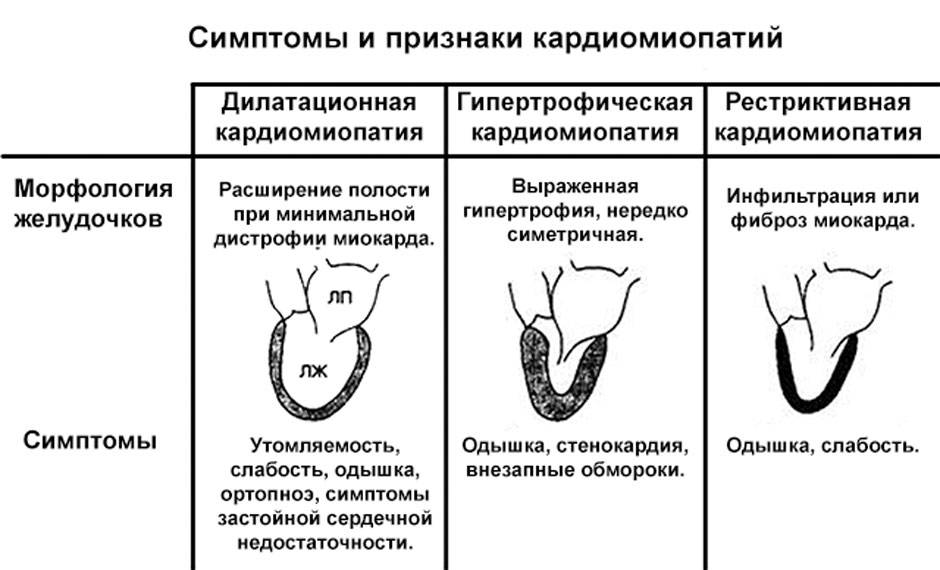
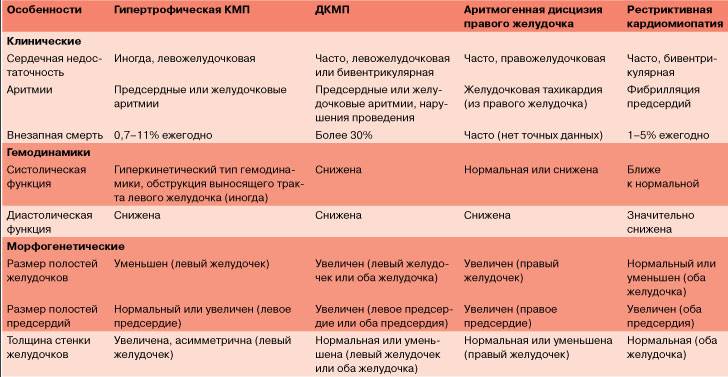
1. Ишемическая болезнь сердца (ИБС) Наиболее часто ДКМП дифференцируется с ИБС, в особенности у лиц мужского пола в возрасте 40-50 лет.
Основные отличия ДКМП и ИБС:
1.1 При ДКМП болевой синдром носит характер кардиалгий: — чаще ноющие боли; — боли локализуются преимущественно в левой половине грудной клетки, не иррадиируют; — боли не всегда купируются нитроглицерином; — болевой синдром появляется на фоне уже развившейся декомпенсации и кардиомегалии . При стенокардии боли имеют приступообразный характер, связаны с физической нагрузкой, локализуются за грудиной и имеют типичную иррадиацию, купируются нитратами. При инфаркте миокарда выраженный болевой синдром предшествует развитию сердечной недостаточности.
1.2 При ДКМП наблюдается расширение всех границ сердца, что подтверждается перкуссией, рентгенологическими исследованиями, ЭКГ, ЭхоКГ. При ИБС на поздних стадиях развития, отмечается преимущественное расширение левой границы относительной сердечной тупости.
1.3 При ИБС ЭКГ выявляет признаки хронической коронарной недостаточности или рубцовых изменений, которые свидетельствуют о перенесенном инфаркте миокарда. При ДКМП наблюдаются ЭКГ-признаки гипертрофии и перегрузки отделов сердца. В некоторых случаях при кардиомиопатии регистрируются признаки очагово-рубцовых изменений — патологические зубцы Q и QS, связанные с очаговым фиброзом некоронарогенного происхождения. В этом случае применяется ЭКГ-картирование с регистрацией 35 отведений.
1.4 При коронарографии у больных ИБС, как правило, выявляются признаки атеросклеротического поражения коронарных артерий; при ДКМП артерии сердца интактны.
1.5 Для ДКМП более характерен ритм галопа.
3. Аортальный стеноз. У пациентов с тяжелым аортальным стенозом в стадии декомпенсации могут наблюдаться выраженная дилатация левого желудочка и снижение его сократимости. Вследствие падения сердечного выброса шум аортального стеноза становится слабее и может даже исчезнуть.
4. Аортальная недостаточность. Аортальная недостаточность приводит к перегрузке левого желудочка объемом.
5. Митральная недостаточность. Из всех приобретенных пороков сердца именно митральную недостаточность труднее всего отличить от ДКМП. Это связано с тем, что расширение митрального кольца и дисфункция сосочковых мышц, которые почти всегда присутствуют при ДКМП, сами по себе вызывают митральную недостаточность. Первичный характер митральной недостаточности и о тот факт, что именно она привела к дилатации левого желудочка, а не наоборот, возможно предполагать если митральная недостаточность умеренная или тяжелая, если известно, что она возникла раньше дилатации левого желудочка, или если выявлены выраженные изменения митрального клапана при ЭхоКГ.
6. Митральный стеноз. Выраженное увеличение правого желудочка в некоторых случаях возникает при тяжелом митральном стенозe, высокой легочной гипертензии и правожелудочковой недостаточности. В результате увеличения правого желудочка на рентгенограмме грудной клетки видна увеличенная тень сердца, а также появляется пальпируемый и выслушиваемый III тон сердца.
7. Экссудативный перикардит. Перикардиальный выпот может обуславливать значительное расширение тени сердца и сердечную недостаточность, которые вызывают подозрение о наличии ДКМП. Исключить кардиомиопатию позволяет нормальная сократимость желудочков. Экссудативный перикардит надо исключить в первую очередь, поскольку он излечим.
Лечение
 Лечение кардиопатии у детей и подростков довольно результативно. Если придерживаться всех рекомендаций врача, то заболевание останется только детским воспоминанием. Стоит отметить, что лечение обычно довольно длительное и во многом зависит от разновидности патологии.
Лечение кардиопатии у детей и подростков довольно результативно. Если придерживаться всех рекомендаций врача, то заболевание останется только детским воспоминанием. Стоит отметить, что лечение обычно довольно длительное и во многом зависит от разновидности патологии.
Основным способом лечения является медикаментозная терапия. Набор препаратов назначает только врач, исходя из индивидуальных особенностей организма и болезни. Часто выписывают Верапамил, Анаприлин, ингибиторы АПФ, а также лекарства на основе валерианы. Иногда для кардинального лечения проводится гормональная терапия.
Функциональная кардиопатия у детей может лечиться санаторными методами с помощью физиотерапии. Также в качестве рекомендации родителям предписывают следить за распорядком дня ребенка. Он должен больше времени проводить на свежем воздухе, заниматься лечебной физкультурой. Прописывается даже специальная диета. Наличие даже обычной простуды при кардиопатии должно стать поводом для похода к врачу.
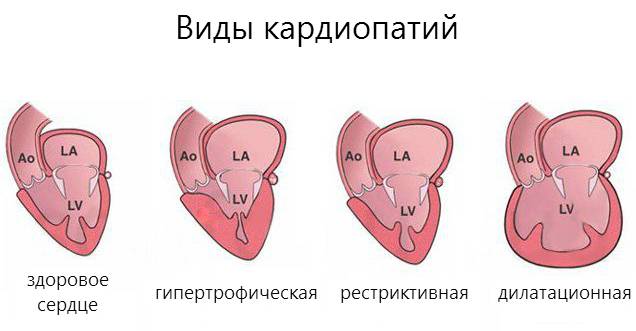
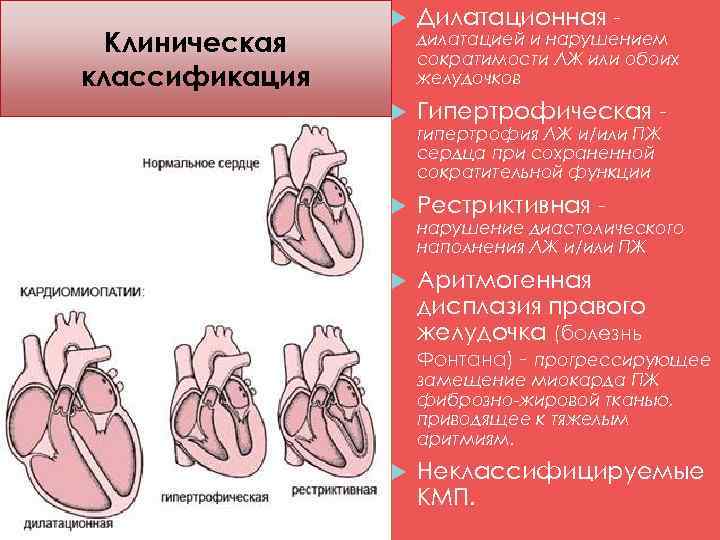
Классификация по типу изменений, происходящих с сердцем
Сердечные болезни, связанные с нарушением работы миокарда, принято классифицировать по видам в зависимости от зоны поражения (глубины и площади) миокарда. Ниже приведены основные виды кардиомиопатий.
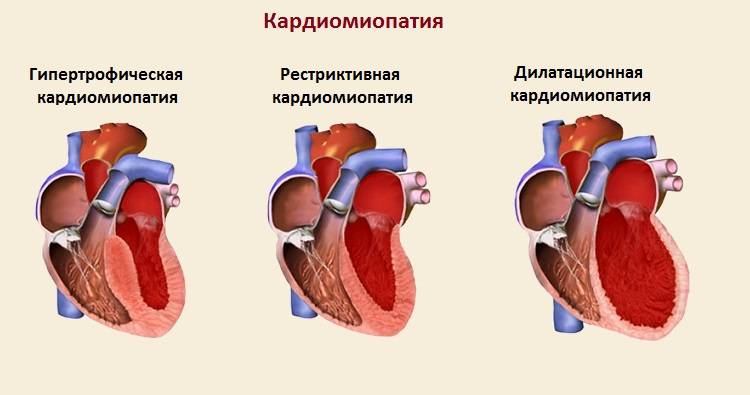
Дилатационная
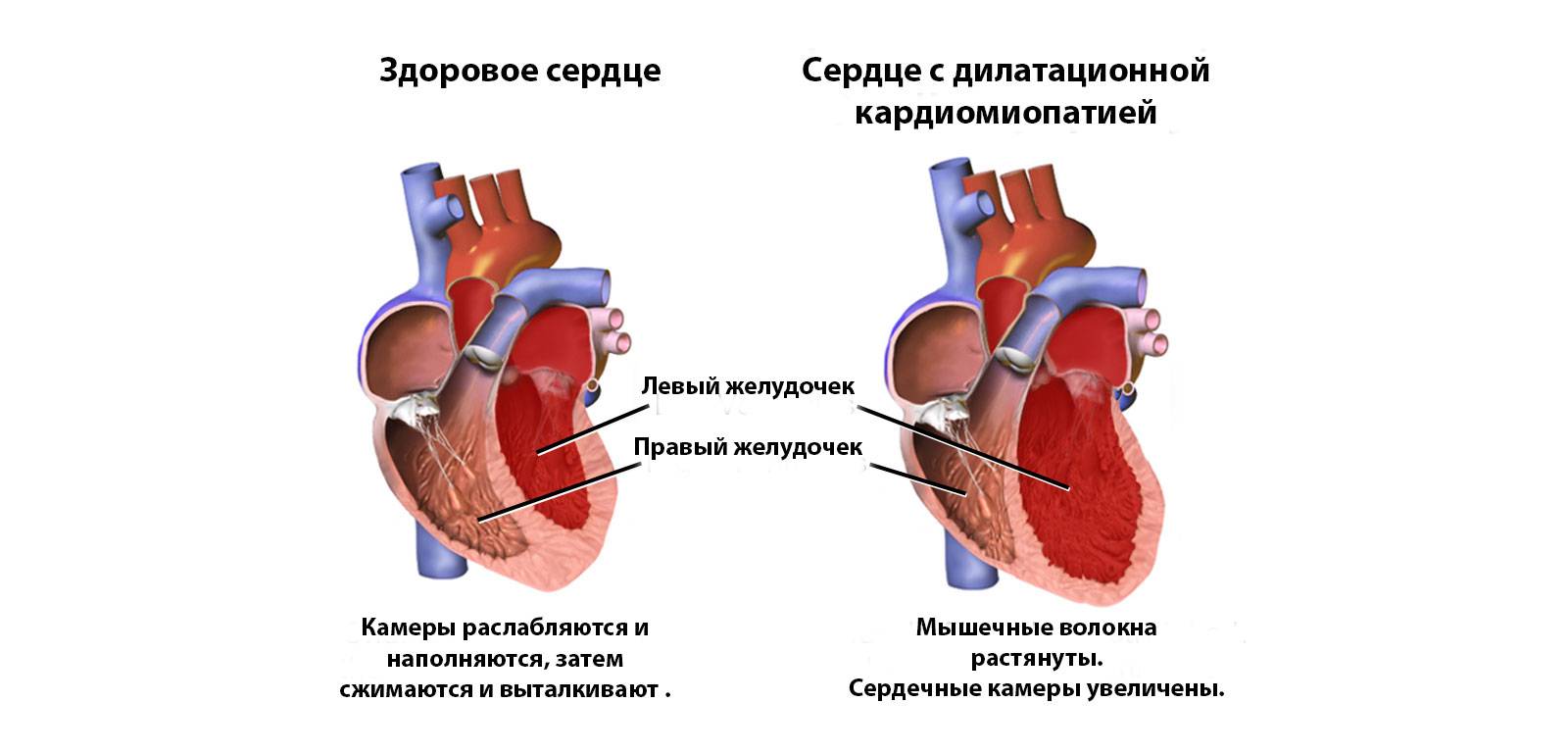
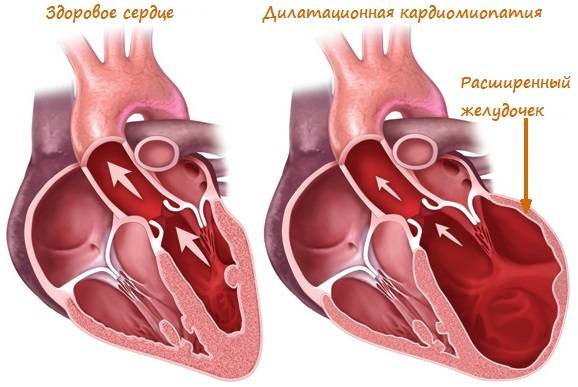
Самая опасная для человека кардиомиопатия. Характерна тем, что в ходе болезни поражается миокард межжелудочковой перегородки и самих камер сердца. В результате желудочки (камеры) или один из них склонен к сильной дилатации (растяжению). Как правило, пострадавший желудочек сильно увеличивается (растягивается) в объеме, что приводит к серьезным нарушениям работы сердца. А именно — камера больше не может сдерживать нормальное сердечное давление. Ток крови по организму серьезно нарушается. То есть при поступлении крови в растянутую камеру объем жидкости заметно увеличивается. Ведь она старается заполнить собой всю полость сердца. В свою очередь, растянутые и расслабленные стенки желудочка не способны сокращаться с нужной силой, чтобы вытолкнуть кровь наружу. В результате не весь объем крови покидает камеру. Происходят своеобразные застойные явления в желудочке. На фоне этого начинают страдать и клапаны сердца. Между ними формируется большой зазор, и работа клапанной системы сильно нарушается.
Возникает дилатационная кардиомиопатия по таким причинам:
- серьезное нарушение электролитного баланса;
- снижение концентрации кардиомиоцитов (клеток миокарда);
- сбои в работе нервной регуляции на фоне нейромышечных патологий;
- снижение концентрации миофибриллов (составляющих частиц кардиомиоцитов).
Гипертрофическая
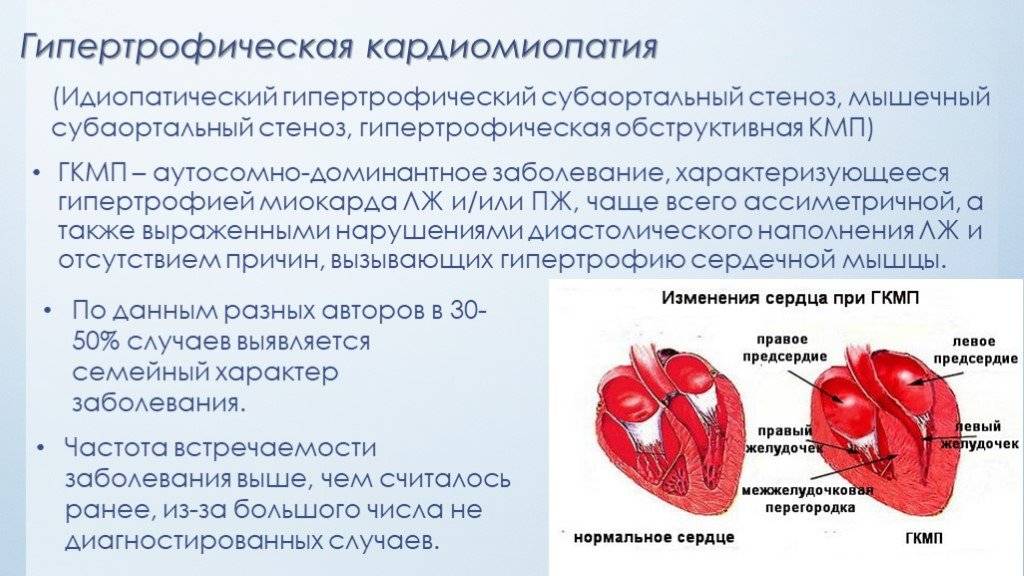
При таком виде нарушения работы сердца страдает в основном стенка одного из желудочков. В зоне миокарда она чрезмерно уплотняется (становится толще), что значительно нарушает работу сердечной камеры. В большинстве случаев гипертрофическая кардиомиопатия развивается на фоне генетических сбоев. Самым распространенным видом подобной патологии является гипертрофический субаортальный стеноз. При таких нарушениях страдает исключительно межжелудочковая перегородка. Слишком уплотнившись, она создает неблагоприятные условия для выброса крови из левой сердечной камеры. А помогает ей в этом нарушенная работа клапанов.
Рестриктивная
Это самая редкая форма из всех встречающихся кардиомиопатий. При рестриктивной патологии сильно нарушена сократительная способность миокарда. Его структура становится слабой (ригидной). Стенки сердечных камер не способны сокращаться и растягиваться. В результате наполнение левого желудочка сильно страдает. При рестриктивной кардиомиопатии не наблюдается значительных изменений в толще стенок желудочков, чего не скажешь о предсердиях. Рестриктивная кардиомиопатия может быть как первичной (идиопатической), так и вторичной. Если патология является вторичной, то развивается чаще на фоне таких заболеваний:
- амилоидоз;
- саркоидоз;
- гемохроматоз или болезнь Фабри.
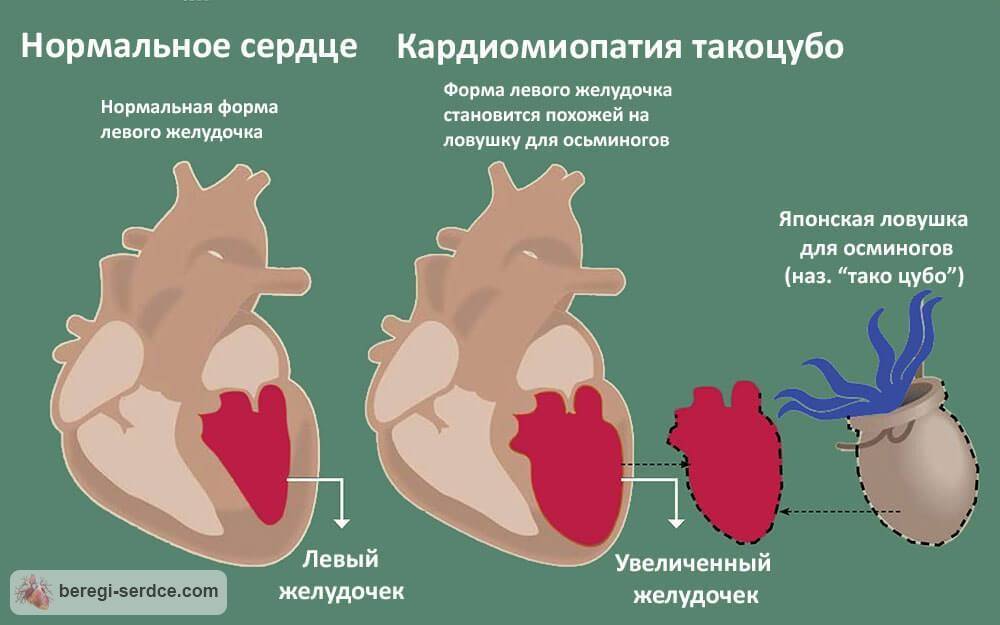
Кардиомиопатия такоцубо
Или просто «синдром разбитого сердца». Считается одной из самых неопасных сердечных патологий, при которой страдает верхушка желудочка. В результате стресс-индуцирования происходит ее расширение по типу внешнего вида ловушки для осьминога (образуется расширенный узел, который хорошо виден на УЗИ). Отсюда и японское название «тако цубо». Формируется кардиомиопатия такоцубо на фоне сильного эмоционального стресса. Патология полностью нейтрализуется в течение 1,5–2 месяцев эффективного лечения.

Осложнения
Получить консультацию по медтуризму
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
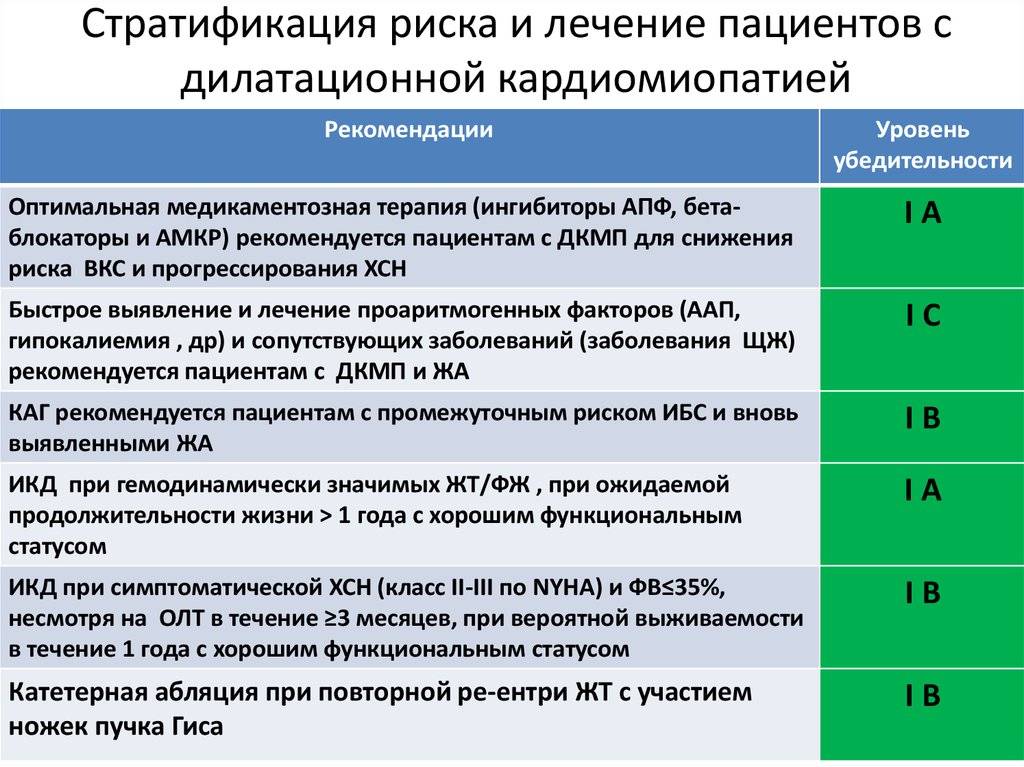
1. Ингибиторы АПФ — препараты первого выбора. При отсутствии противопоказаний, их назначение целесообразно на всех стадиях развития ДКМП, даже если выраженные клинические проявления хронической сердечной недостаточности (ХСН) отсутствуют.
Свойства: — предупреждают некроз кардиомиоцитов и развитие кардиофиброза; — способствуют обратному развитию гипертрофии; — снижают величину постнагрузки (внутримиокардиальное напряжение); — уменьшают степень митральной регургитации; — применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
Начальная доза: эналаприл — 2,5 мг 2 раза в сутки; рамиприл 1,25 мг 1 раз в сутки; периндоприл 2 мг 1 раз в сутки. При хорошей переносимости дозы необходимо увеличить до 20-40 мг/сутки — эналаприл, 10 мг — рамиприл, 4 мг — периндоприл.
2. Бета-адреноблокаторы целесообразно назначать в комбинации с ингибиторами АПФ. Бета-адреноблокаторы особенно показаны пациентам со стойкой синусовой тахикардией или мерцательной аритмией. Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол). Терапию начинают с малых доз препаратов, постепенно увеличивая дозу до максимально переносимой. В первые 2-3 недели лечения бета-адреноблокаторами у части пациентов возможно уменьшение фракции выброса и ударного объема, а также некоторое ухудшение состояния, что обусловлено в основном отрицательным инотропным действием препаратов. Тем не менее у основной части таких пациентов постепенно начинают преобладать положительные эффекты бета-адреноблокаторов, связанные со стабилизацией нейрогормональной регуляции кровообращения, восстановлением плотности бета-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов . Со временем возрастает фракция выброса и уменьшаются клинические проявления ХСН.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ. Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется. Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал). У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Трансплантация сердца — высокоэффективный способ лечения рефрактерных к медикаментозной терапии кардиомипатий. Показания: — быстрое прогрессирование сердечной недостаточности; — отсутствие эффекта от консервативной терапии; — возникновение жизнеопасных нарушений сердечного ритма; — высокий риск тромбоэмболических осложнений.
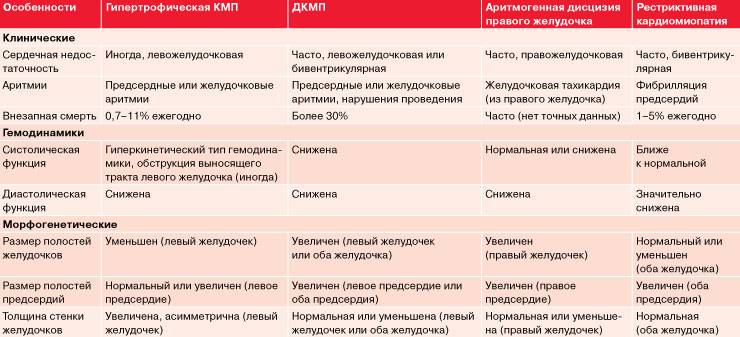
Гипертрофическая кардиомиопатия
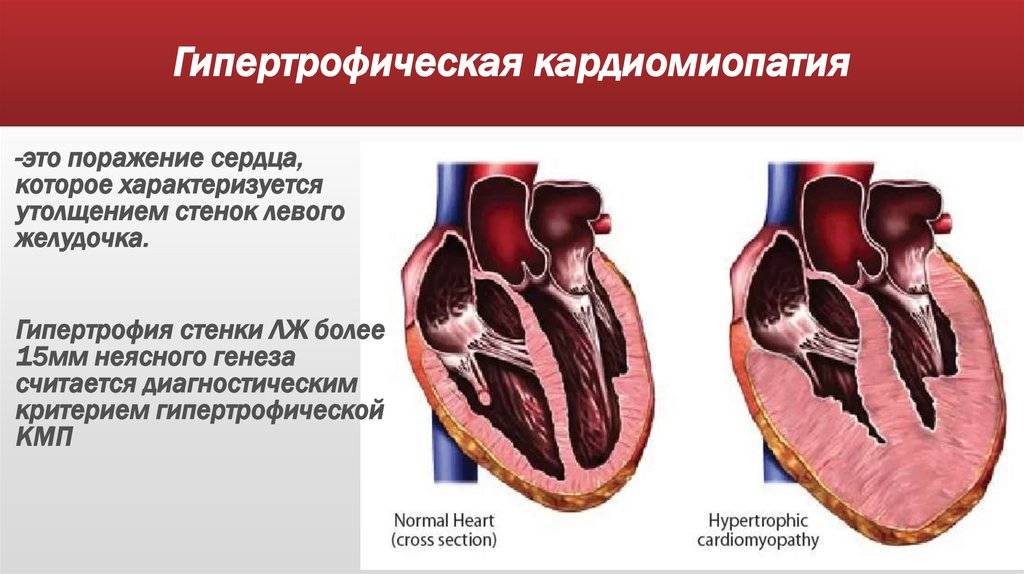
Гипертрофическая кардиомиопатия — заболевание, характеризующееся значительным увеличением толщины стенки левого желудочка без расширения его полости. Гипертрофическая кардиомиопатия может быть как врожденной, так и приобретенной. Вероятной причиной болезни являются генетические дефекты.
Симптомы гипертрофической кардиомиопатии
Чаще всего болезнь протекает бессимптомно или с незначительными симптомами. Многие больные порой даже не подозревают, что у них серьезное сердечное заболевание.
Проявления гипертрофической кардиомиопатии определяется жалобами на одышку, боли в грудной клетке, склонностью к обморокам, сердцебиению.
Вследствие нарушений ритма больные часто умирают внезапно. Гипертрофическая кардиомиопатия нередко обнаруживается у молодых мужчин, умерших во время занятий спортом.
У части больных постепенно развивается сердечная недостаточность. Иногда, особенно у пожилых, недостаточность кровообращения развивается внезапно после длительного благоприятного течения болезни на протяжении многих лет.
В результате нарушения расслабления левого желудочка наблюдается картина сердечной недостаточности, хотя сократимость левого желудочка остается на нормальных показателях вплоть до начала терминальной стадии болезни.
Причиной нарушения кровообращения при гипертрофической кардиомиопатии является снижение растяжимости камер сердца (прежде всего левого желудочка). Левый желудочек изменяет свою форму, что определяется преимущественной локализацией участка утолщения миокарда.
Диагностика
Для обследования пациента с подозрением на гипертрофическую кардиомиопатию используют лабораторные и инструментальные методы.
Лабораторные
1. Рутинная лабораторная диагностика:
- общий анализ крови,
- общий анализ мочи,
- глюкоза,
- кардиальные ферменты — КФК, АСТ, АЛТ, ЛДГ),
- липиды крови,
- гормоны щитовидной железы,
- почечные и печеночные тесты,
- электролиты,
- мочевая кислота.
Все это позволяет выявить внесердечные состояния, которые могут ухудшить течение сердечной недостаточности.
2. Анализ крови на уровень мозгового натрийуретического пептида для оценки тяжести сердечной недостаточности. Его высокий показатель четко коррелирует с выраженностью диастолической (расслабляющей) функции сердца.
Инструментальные
Электрокардиограмма характеризуется прежде всего признаками утолщения левого желудочка, а также различными нарушениями ритма сердца.
Рентгенологически заболевание может не обнаруживаться долгое время, так как внешний контур сердца не меняется. Позднее появляются признаки легочной гипертензии.
УЗИ сердца (эхокардиография) — надежный способ ранней диагностики данного заболевания, поскольку способен обнаружить изменение внутреннего очертания полости левого желудочка.
Магнитно-резонансная томография МРТ сердца — более затратный метод, нежели УЗИ, но обладает большей разрешающей способностью. Благодаря ему специалисты получают более четкую картинку и информацию о структуре органа.
Прогноз при гипертрофической кардиомиопатии
Прогноз заболевания наиболее благоприятен в сравнении с другими формами кардиомиопатий.
Больные остаются длительное время работоспособны (с учетом их профессии). Однако у таких больных с повышенной частотой регистрируются случаи внезапной смерти.
Клиника сердечной недостаточности формируется достаточно поздно. Присоединение мерцательной аритмии ухудшает прогноз. Беременность и роды при гипертрофической кардиомиопатии возможны.
Лечение
Лечение направлено на снижение выраженности симптомов заболевания, улучшение качества жизни больного и предупреждение приступов внезапной сердечной смерти и прогрессирования заболевания.
Чаще всего используется верапамил или дилтиазем. Широко используются бета-блокаторы, которые способствуют уменьшению сердцебиения, препятствуют возникновению нарушений ритма и снижают потребность миокарда в кислороде.
Рекомендуется применение дизопирамида (ритмодан).
При выявленных нарушениях ритма (мерцательная аритмия) применяют амиодарон или соталол. В этом же случае необходима профилактика тромбообразования в левом предсердии, для чего вводят антикоагулянты (варфарин).
Также существует и хирургическое лечение гипертрофической кардиомиопатии:
- иссечение части межжелудочковой перегородки в ее основании;
- прижигание гипертрофированного основания перегородки 96% спиртом при помощи катетера;
- в последние годы рекомендовано применение пейсмекера для двухкамерной постоянной электрокардиостимуляции.
Меры профилактики
Продолжительность жизни после появления симптомов ДКМП варьируется от 4 до 7 лет. Пациент может скончаться от несинхронизированных сокращений желудочков, продолжительной недостаточности кровообращения, лёгочной тромбоэмболии. Клинические рекомендации для профилактики дилатационной кардиомиопатии содержат медико-генетическое консультирование (когда заболевание наследственное), лечение респираторных инфекций, прекращение употребления алкоголя, баланс при питании, контроль достаточного уровня витаминов и минералов.
Особенности питания
Питание при дилатационной кардиомиопатии должно быть, в первую очередь, сбалансированным, включать в себя все необходимые витамины и минералы в достаточном количестве. Врачи рекомендуют исключить из употребления солёную пищу, наваристые бульоны, супы с бобовыми культурами, сладкое, жирное мясо и рыбу, копчёные продукты, консервы, переработанное мясо (колбасу и подобное), жирные молочные продукты, фаст-фуд, крепкие напитки (алкоголь, крепкий чай или кофе), газировку, грибы, капусту, редиску, зелёный горох, различные заправки и соусы, слишком пряные блюда, полуфабрикаты.
Желательно употребление блюд, приготовленных на пару, без обработки, без сильных специй и соли, нежирной еды (в том числе кисломолочные продукты, мясо, рыбу), мучные изделия из твёрдых сортов пшеницы, фрукты, овощи, свежевыжатые соки
Важно помнить, что все употребляемые в пищу продукты должны быть качественными, чтобы не вызвать проблем с пищеварением. При таких проблемах идёт дополнительная нагрузка на сердце
Причины внезапной смерти при дилатационной кардиомиопатии
Летальный исход наступить может внезапно в 50% случаев. Чаще всего причиной этого становится тяжелая патология сердечного ритма, фибрилляция, а так же тромбоэмболия. Остальные пациенты погибают в результате постепенного развития сердечной недостаточности.
Классификация
Согласно существующей классификации ВОЗ, различают следующие формы ДКМП: семейную (генетическую), идиопатическую, алкогольную (токсическую), иммунную, или вирусную, а также специфические кардиомиопатии при других патологиях сердца.
По классификации Maron et al. (2006) все случаи ДКМП делятся на две группы: первичные (приобретенные, генетические, негенетические), при которых поражается преимущественно миокард, и вторичные, возникающие при различных системных нарушениях.
Рабочая группа ESC (2008) разработала новую классификацию кардиомиопатии, исключающую наличие ишемической, гипертензивной и клапанной форм ДКМП.
Диагностические критерии идиопатической (первичной) дилатационной кардиомиопатии
- Фракция выброса левого желудочка
- Конечно-диастолический размер левого желудочка >117% от предполагаемого значения, скорректированною в зависимости от возраста и площади поверхности тела.
- Критерии исключения диагноза ДКМП.
- Системная гипертензия (>160/100 мм рт.ст.).
- Атеросклеротическое поражение коронарных артерий (стеноз >50% в одной или более крупных ветвях).
- Злоупотребление алкоголем (>40 г/сут для женщин и >80 г/сут для мужчин в течение более 5 лет после 6-месячного воздержания).
- Системное заболевание, которое могло привести к развитию дилатационной кардиомиопатии.
- Заболевания перикарда.
- Врожденные и приобретенные пороки сердца.
- Легочное сердце.
- Подтвержденная ускоренная суправентрикулярная тахикардия.
Пациенты обычно описывают наличие различных симптомов сердечной недостаточности, которые нарастали «течение нескольких последних месяцев или лет. Симптомы могут появляться раньше, чем с помощью ЭхоКГ и рентгенографии органов грудной клетки будет выявлена кардиомегалия. Необходимо активно уточнять факт злоупотребления алкогольными напитками, так как он может играть роль в прогрессировании первичной дилатационной кардиомиопатии. При общем осмотре определяют признаки сердечной недостаточности: акроцианоз, отеки нижних конечностей, положение ортопноэ, увеличение объема живота, набухание шейных вен.
При аускультации легких в нижних отделах могут выслушиваться влажные незвонкие мелкопузырчатые хрипы.
При пальпации сердца отмечают усиленный, разлитой, смещенный влево и вниз верхушечный толчок. Часто выявляют разлитой и усиленный сердечный толчок и эпигастральную пульсацию вследствие гипертрофии и дилатации правого желудочка.
При перкуссии обычно определяют смещение границ относительной тупости сердца влево и вправо за счет дилатации левого и правого желудочков, а при дилатации левого предсердия — вверх. Абсолютная тупость сердца может быть расширена вследствие дилатации правого желудочка.
При аускультации сердца I тон па верхушке ослаблен, также на верхушке может выслушиваться протодиастолический ритм галопа (за счет появления III тона), что связано с объемной перегрузкой желудочков. Характерны шумы относительной недостаточности митрального и трехстворчатого клапанов. При развитии фибрилляций предсердий или экстрасистолии тоны сердца аритмичны.
Для более точной оценки клинического состояния пациента с ДКМП и ХСН предложена Российская шкала оценки клинического состояния (ШОКС), содержащая 10 пунктов. Расспрос и осмотр больного в соответствии с пунктами ШОКС напоминает врачу обо всех необходимых исследованиях, которые он должен предпринять для обследования больного. Во время осмотра врач задает вопросы и проводит исследования, соответствующие пунктам от 1 до 10. В карте отмечают баллы, которые затем суммируют. I ФК ХСН соответствует по шкале ШОКС 9 баллов.
Шкала оценки клинического состояния при ХСН (ШОКС) (модификация Мареева В.Ю., 2000)
- Одышка: 0 — нет, 1 — при нагрузке, 2 — в покое.
- Изменился ли за последнюю неделю вес: 0 — нет, 1 — увеличился.
- Жалобы на перебои в работе сердца: 0 нет, 1 — есть.
- В каком положении находится в постели: 0 — горизонтально, 1 — с приподнятым головным концом (две подушки), 2 — с приподнятым головным концом и просыпается от удушья, 3 — сидя.
- Набухшие шейные вены: 0 — нет, 1 — лежа, 2 — стоя.
- Хрипы в легких: 0 — нет, 1 — нижние отделы (до 1/3), 2 — до лопаток (до 2/3), 3 — над всей поверхностью легких.
- Наличие ритма галопа: 0 — нет, 1 — есть.
- Печены 0 — не увеличена, 1 — до 5 см, 2 — более 5 см.
- Отеки: 0 — нет, 1 — пастозность, 2 — отеки, 3 — анасарка.
- Уровень систолического артериального давления: 0 — >120 мм рт.ст., 1 — 100-120 мм рт.ст., 2 —
В лабораторных исследованиях при первичной дилатационной кардиомиопатии не обнаруживают специфических изменений. Они должны быть направлены на исключение вторичной ДКМП: оценку уровня в сыворотке крови фосфора (гипофосфатемии), кальция (гипокальциемии), креатинина и азотистых оснований (уремии), гормонов щитовидной железы (гипотиреоза или гипертиреоза), железа (гемохроматоза) и др Обязательно обследование на ВИЧ-инфекцию и на вирусы гепатита С и В.
[], [], [], [], [], [], [], []
Виды и их характеристика
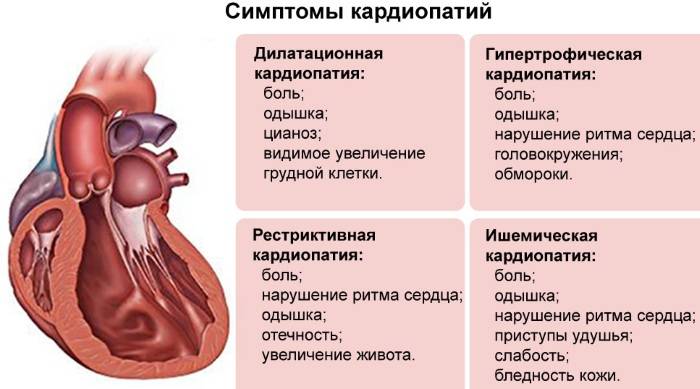
 На практике чаще всего используется классификация кардиомиопатий по клиническим признакам. Она основана на характере морфологических изменений в миокарде и симптомах болезни. Это разделение позволяет врачам проводить правильное лечение в соответствии с поставленным диагнозом, контролировать сердечную недостаточность, уменьшать риск ранних осложнений и определять прогноз для пациента. В зависимости от механизма развития выделяют три основных вида поражения миокарда.
На практике чаще всего используется классификация кардиомиопатий по клиническим признакам. Она основана на характере морфологических изменений в миокарде и симптомах болезни. Это разделение позволяет врачам проводить правильное лечение в соответствии с поставленным диагнозом, контролировать сердечную недостаточность, уменьшать риск ранних осложнений и определять прогноз для пациента. В зависимости от механизма развития выделяют три основных вида поражения миокарда.
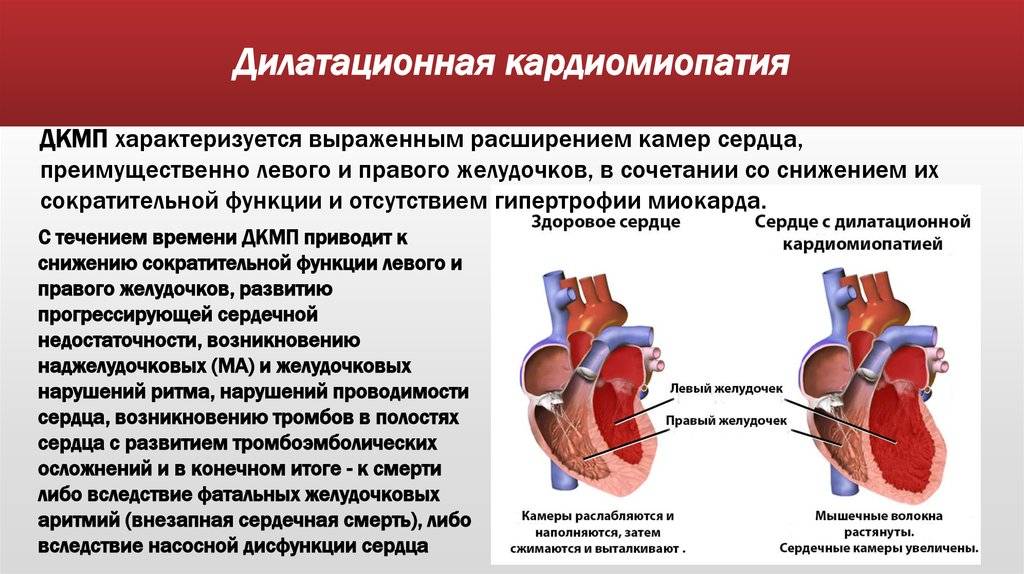
Дилатационная кардиомиопатия
Это самая распространенная и тяжелая форма заболевания. Она характеризуется значительным увеличением сердечных полостей за счет чрезмерного растягивания их стенок. В результате они теряют способность противостоять внутреннему давлению поступающей крови, что сильно сказывается на работе сердца и самочувствии человека.
На начальных этапах патологический процесс затрагивает обычно одну камеру, самой неблагоприятной является дилатация желудочков. Уменьшение количества полноценных мышечных волокон и истончение стенок камер может произойти вследствие разных причин врожденного (наследственность) или приобретенного характера (вирусы, хроническая алкогольная интоксикация, кардиосклероз, обменные или электролитные нарушения).
Организм долгое время пытается компенсировать недостаточную работу сердца за счет включения компенсаторных механизмов – увеличения частоты сокращений (тахикардия) и их усиления (увеличение ударного объема) при большем потреблении кислорода сердечной мышцей. Эти механизмы являются временными, кардиомиопатия неизбежно приходит к развитию сердечной недостаточности.
Гипертрофическая кардиомиопатия
Эта форма заболевания является одной из основных причин внезапной смерти у молодых физически активных людей (спортсмены). Характеризуется увеличением толщины стенок сердечных камер (до 1,5 см и более) при сохраненном или уменьшенном их объеме. Чаще всего процесс затрагивает желудочки сердца и характеризуется невозможностью полноценной передачи электрических импульсов.
Наследственная (семейная) гипертрофическая кардиомиопатия симптомы проявляет уже в первые годы жизни. Чаще встречается у мужчин, в ее основе лежат мутации генов. Скорость прогрессирования зависит от наличия отягчающих факторов (вредные привычки, стрессы, уровень сахара в крови, тиреотоксикоз и т. д.).
Рестриктивная форма
Это редкая патология, при которой сильно снижены эластичные свойства сердечных стенок, характерно резкое сокращение объема желудочков в фазе расслабления, во время диастолы они не могут вместить нормальное количество крови, поступающей из предсердий, последние постепенно расширяются. Причиной может быть разрастание соединительной ткани (идиопатический фиброз) или инфильтрация миокарда накопленными посторонними веществами.
Такой вид как специфическая кардиомиопатия в классификацию не включен, здесь у специалистов нет единого мнения. Это вторичное поражение миокарда, причина которого известна, рассматривается как осложнение разных патологических процессов (аллергии, воспаления, ишемии).
Диагностика
Диагностические критерии идиопатической дилатационной кардиомиопатии (Mestroni u соавт.,1999) делятся на большие и малые.
Большие диагностические критерии:
- Дилатация сердца.
- Фракция выброса менее 45% и/или фракционное укорочение переднезаднего размера левого желудочка < 25%.
Малые диагностические критерии:
- Необъяснимые суправентрикулярные (фибрилляция предсердий или другие устойчивые аритмии) или желудочковые аритмии в возрасте до 50 лет.
- Расширение левого желудочка (конечный диастолический размер левого желудочка более 117% от рассчитанной нормы с учетом возраста и поверхности тела).
- Необъяснимые нарушения проводимости: атриовентрикулярная блокада 2-3 степени, полная блокада левой ножки пучка Гиса, синоатриальная блокада.
- Необъяснимая внезапная смерть или инсульт в возрасте до 50 лет
Обследование пациентов подчинено стандартному алгоритму:
Лабораторная диагностика
- повышение содержания в крови КФК и МВКВК может быть обусловлено продолжающимся прогрессирующим повреждением миокарда с развитием в нем явлений некроза кардиомиоцитов;
- у многих больных выявляется повышение свертывающей активности крови (в частности, высокий уровень в крови плазменного D-димера).
Иммунологические исследования
- снижение количества и функциональной активности Т-лимфоцитов-супрессоров;
- повышение количества Т-лимфоцитов-хелперов;
- увеличение концентрации отдельных классов иммуноглобулинов.
Инструментальные методы диагностики – электрокардиография
- наибольшая амплитуда зубца R в отведении V6 и наименьшая – в отведениях I, II или III;
- отношение высоты зубца R в отведении V6 к амплитуде наибольшего зубца R в отведениях I, II или III > 3 (у 67% больных с дилатационной кардиомиопатией);
- патологические зубцы Q в отведениях I, аVL, V5, V6, что обусловлено очаговым или диффузным кардиосклерозом при дилатационной кардиомиопатии;
- полная блокада левой ножки пучка Гиса;
- признаки гипертрофии миокарда левого желудочка и левого предсердия.
Холтеровское мониторирование ЭКГ
- 90% – желудочковая экстрасистолия;
- 10–15% – пароксизмы желудочковой тахикардии;
- 25–35% – пароксизмы фибрилляции предсердий;
- 30–40% – атриовентрикулярные блокады различной степени.
ЭхоКС
- дилатация всех полостей сердца;
- диффузная гипокинезия миокарда;
- снижение ФВ (35% и ниже);
- увеличение КСР и КДР левого желудочка;
- увеличение КДР правого желудочка;
- митральная и трикуспидальная регургитация;
- наличие внутрипредсердных тромбов;
- повышение давления в легочной артерии.
Рентгенография ОГК

- кардиомегалия – сердце шаровидной формы;
- увеличение кардиоторакального индекса (отношение поперечного размера сердца к размеру грудной клетки), который всегда превышает 0,55 и может достигать 0,6–0,65; признаки венозного застоя в легких;
- признаки легочной гипертензии.
- Стресс-эхокардиографическое исследование с добутамином позволяет обнаружить участки жизнеспособного миокарда и рубцовые изменения, проводится в целях дифференциальной диагностики с ишемической ДКМП.
- Радионуклидная вентрикулография. Метод основан на регистрации с помощью гамма-камеры импульсов от введенного внутривенно меченного йодом радиоактивного альбумина, проходящего с кровью через левый желудочек. Позволяет оценить сократительную функцию миокарда, рассчитать объем левого желудочка, фракцию выброса, время циркулярного укорочения волокон миокарда.
- Сцинтиграфия миокарда. При сцинтиграфии миокарда с радиоактивным таллием 201Т1 могут обнаруживаться мелкие, напоминающие мозаику очаги снижения накопления изотопа, что обусловлено множественными очагами фиброза в миокарде. Катетеризация сердца и ангиография рекомендуются для оценки размеров полостей сердца с определением конечно-диастолического давления в левом желудочке и левом предсердии, давления заклинивания легочной артерии и уровня систолического давления в легочной артерии. А также для исключения атеросклероза коронарных артерий (ИБС) у больных старше 40 лет, если есть соответствующие симптомы или высокий сердечно-сосудистый риск.
- Эндомиокардиальная биопсия. В биоптатах отмечаются выраженные дистрофические изменения кардиомиоцитов, явления их некроза, интерстициальный и заместительный склероз различной степени выраженности. Характерно отсутствие активной воспалительной реакции. Нерезко выраженные лимфоцитарные инфильтраты могут встречаться в отдельных участках биоптата, но количество лимфоцитов не превышает 5 или 10 в поле зрения при увеличении микроскопа в 400 и 200 раз соответственно