Целиакия – симптомы у детей
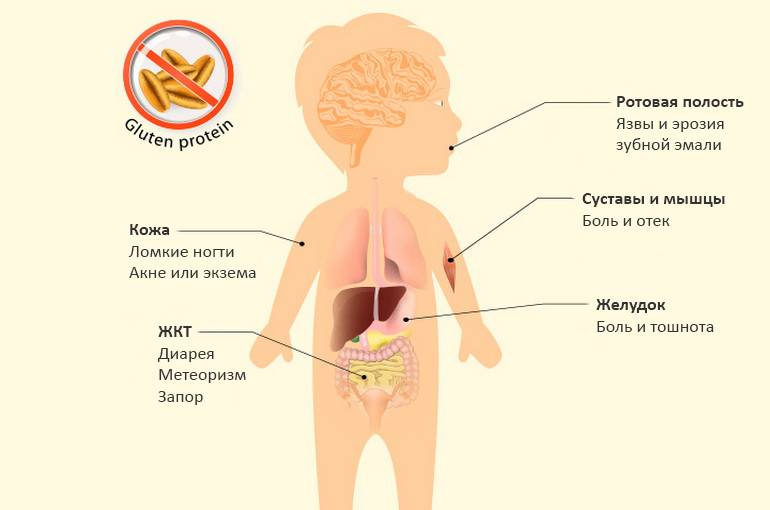
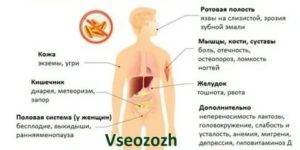
Узнав про болезнь целиакия, что это такое, родители хотят знать все о внешних проявлениях ее. У такого заболевания, как целиакия, симптомы настолько разнообразны, что родители не всегда самостоятельно могут заподозрить патологию. Практически в 70% случаев первые признаки заболевания появляются на 8–24 месяцах жизни ребенка. Как показали наблюдения, первые симптомы отмечались спустя 6–12 недель после включения в рацион ребенка продуктов с глютеном (овсяная и манная каша, детские смеси).
Заболевание проявляется изменением стула, что сопровождается болями внизу живота. Частый, жидкий стул сопровождается болезненными ощущениями в мезогастрии. Болевой синдром усиливается спустя 3–5 часов после приема пищи.
Среди других симптомов болезни у детей:
Стул при целиакии у детей
Когда у ребенка развивается целиакия, признаки, на которые родители сразу обращают внимание, это изменение стула. У детей с данной патологией диарея нередко сменяется запорами
Такой неустойчивый стул сопровождается метеоризмом и болью в животе. При выраженных нарушениях живот становится таким большим, что выделяется на фоне похудевшего тела.
При осмотре испражнений в них обнаруживаются примеси пены и слизи. Кал приобретает характерный блестящий оттенок из-за присутствия в нем большого количества жира (стеаторея) и неприятный запах. В большинстве случаев наблюдается учащение испражнений до 5 раз в сутки и более. Нередко после поноса развивается запор. Рассказывая про болезнь целиакия, что это за такое нарушение медики указывают нарушение стула среди первых признаков нарушения.
Сыпь при целиакии
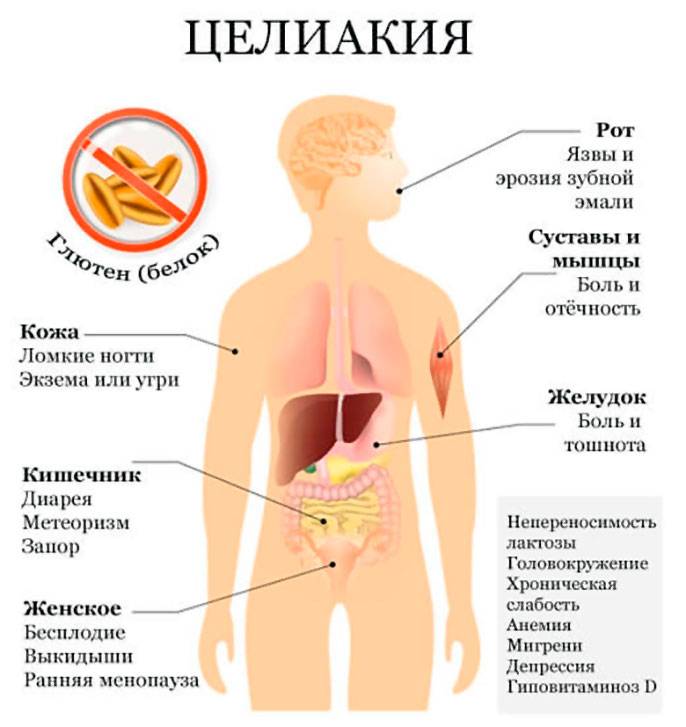
Рассказывая о том, как проявляется целиакия у детей, врачи отмечают возможность повреждения кожных покровов. Из-за того, что кишечник не способен нормально воспринимать глютен, иммунная система реагирует на дисфункцию синтезом антител. Они то и вызывают сухость кожных покровов, зуд. В редких случаях возможно развитие витилиго – потери коричневого пигмента отдельными участками ткани. В результате появляются молочно-белые пятна, при отсутствии признаков воспаления (гиперемии, отеков).
Определение болезни. Причины заболевания
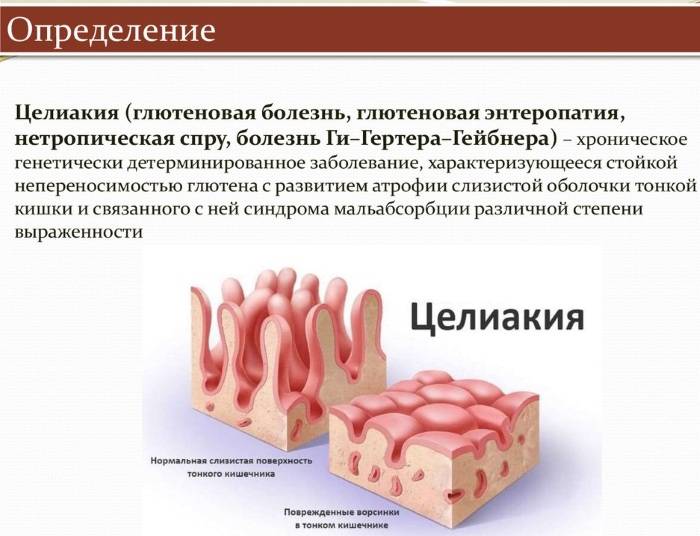
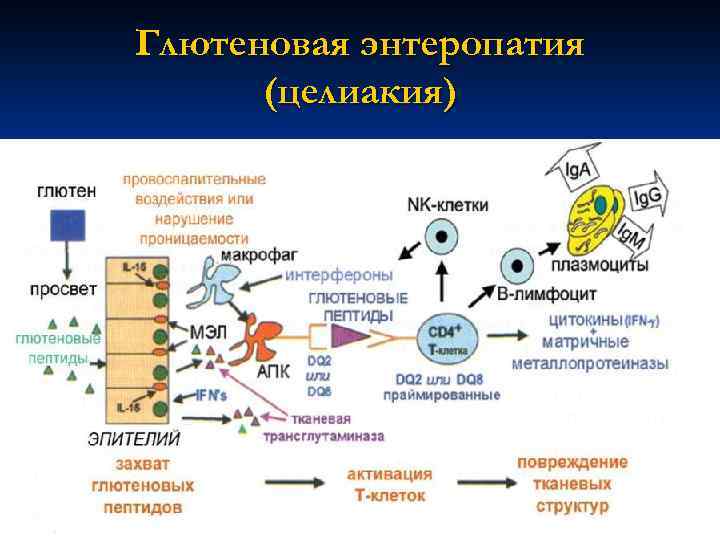
Целиакия (глютеновая непереносимость) — это хроническое генетическое заболевание, при котором пища, содержащая глютен (выпечка, макароны, сухие завтраки, йогурты), повреждает слизистую оболочку тонкого кишечника, в которой происходит основное всасывание питательных веществ. При целиакии организм не получает белки, жиры, углеводы и витамины в полном объёме, что приводит к снижению веса .
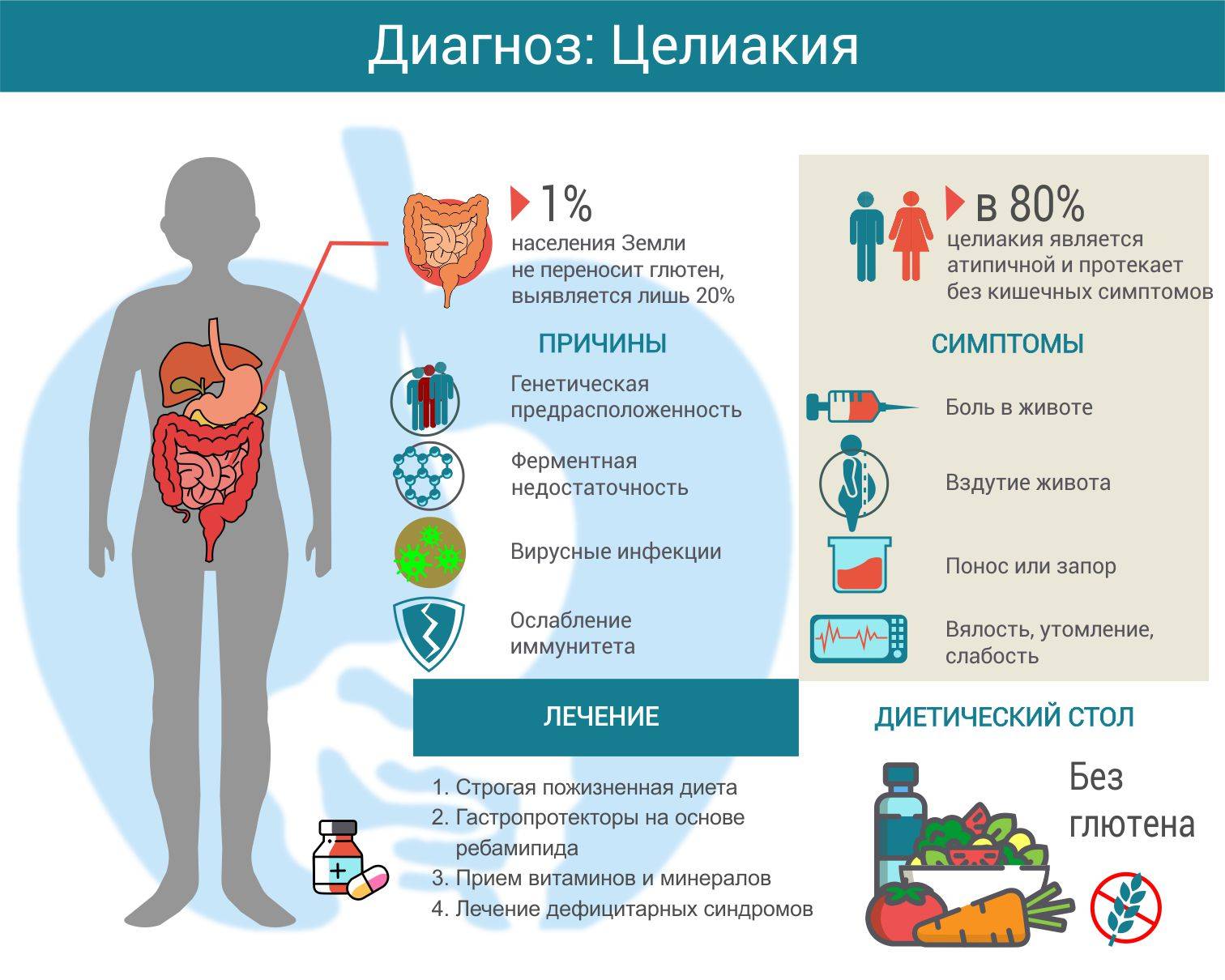
По статистическим данным Европы и Северной Америки, распространённость целиакии достигает 1 %, т. е. она встречается у одного человека из ста . Чаще всего с этим заболеванием сталкиваются педиатры, так как обычно заболевание впервые даёт о себе знать в детском возрасте .
Основной причиной возникновения целиакии является глютен — белковый компонент злаковых культур: пшеницы, ржи, ячменя. Он, как клейковина, связывает между собой белки этих злаковых культур.
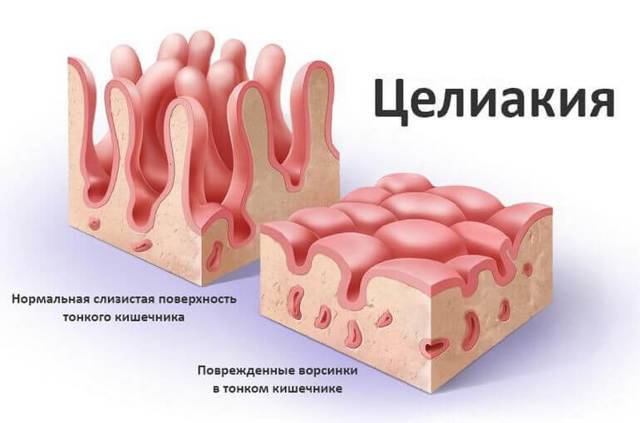
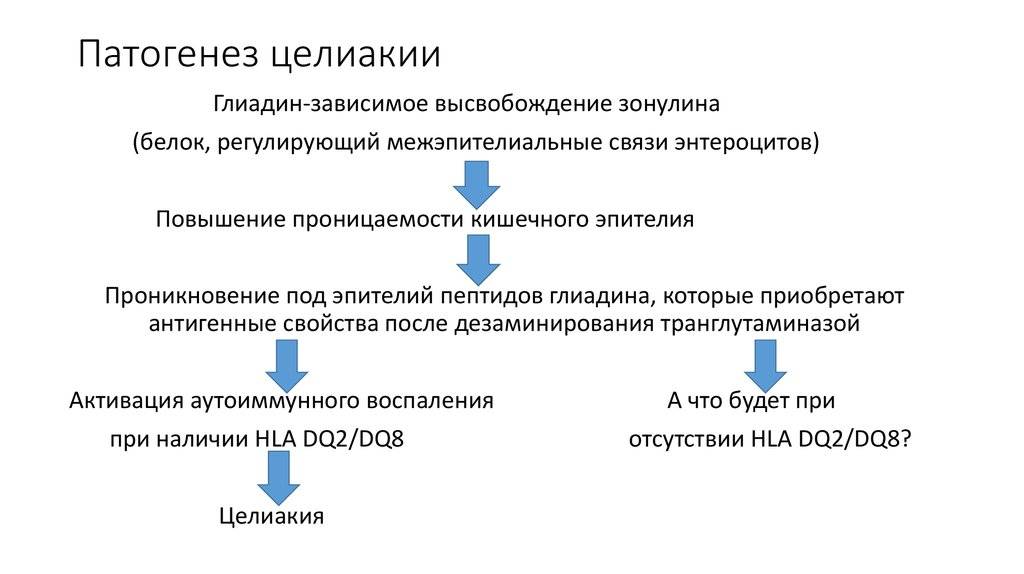
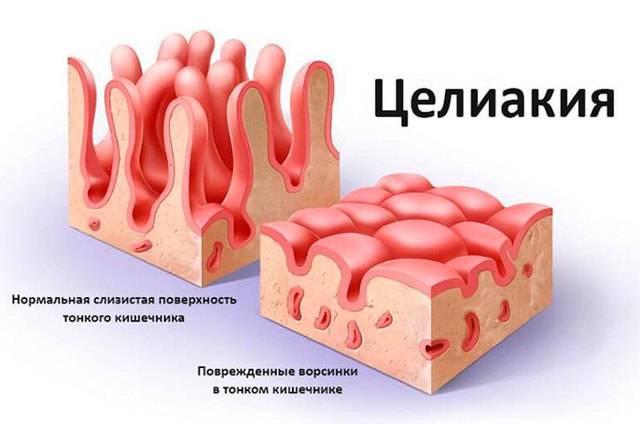
Непереносимость глютена развивается только у людей с генетической поломкой в иммунной системе. В таких случаях продукты с этим компонентом воспринимаются организмом как аллерген, «чужеродный» агент. Он приводит к активации иммунного ответа, который способствует повреждению ворсинок кишечника. Это приводит к уменьшению всасывания питательных веществ, из-за чего у человека с глютеновой непереносимостью не только снижается вес, но и появляется множество других заболеваний, маскирующих основную проблему.
Если человек болен целиакией, то с вероятностью 20 % эта болезнь может быть диагностирована у его родственников. Гораздо чаще целиакию выявляют среди близнецов — в 86 % случаев .
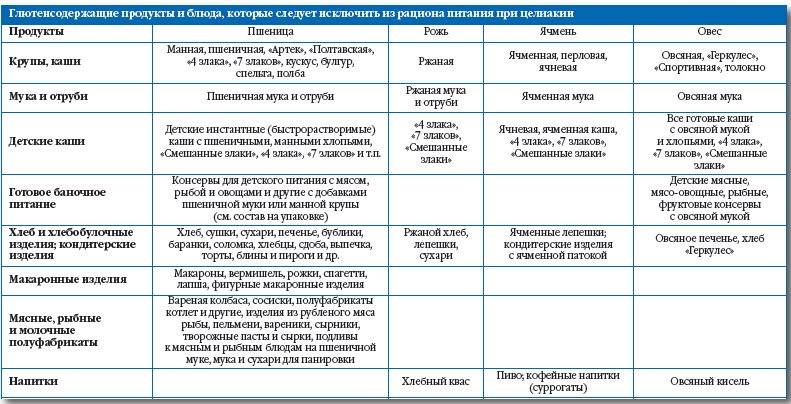
В каких изделиях может содержаться глютен
- в изделиях из пшеничной муки: хлебе, макаронах, выпечке;
- в изделиях, содержащих рожь, овёс, ячмень.
Учитывая его широкое применение в качестве «загустителя», глютен также содержат:
- сладости;
- йогурты;
- мороженое;
- консервы;
- пиво;
- густые соусы;
- сухие завтраки, исключая настоящие кукурузные хлопья.
Так как глютен входит во множество продуктов, он неизбежно попадает в организм во время еды. От какого именно количества разовьётся целиакия у предрасположенных людей, пока не установлено — каждый случай индивидуален. То, насколько серьёзными будут проявления заболевания, зависит в первую очередь от активности аутоиммунного процесса.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Что представляет собой целиакия
Целиакия – это серьезное аутоиммунное заболевание, при котором преимущественно поражается тонкая кишка. Вызывается потреблением глютена, поэтому его еще называют глютеновой болезнью. Другие названия патологии: глютенэнтеропатия, болезнь Ги-Гертера-Гейбнера, кишечный инфантилизм.
Относится к мультифакториальным, то есть встречается у генетически предрасположенных людей и развивается под воздействием на них определенных факторов окружающей среды.
По оценкам специалистов, поражает 1 из 100 человек во всем мире. Заболевание не диагностировано у миллионов людей, поскольку его симптомы разнообразны и “маскируются” под другие патологии. Считается что в США, стране с высокоразвитой медициной, около 80% страдающих целиакией остается не диагностированным. Это подвергает их повышенному риску развития серьезных осложнений..
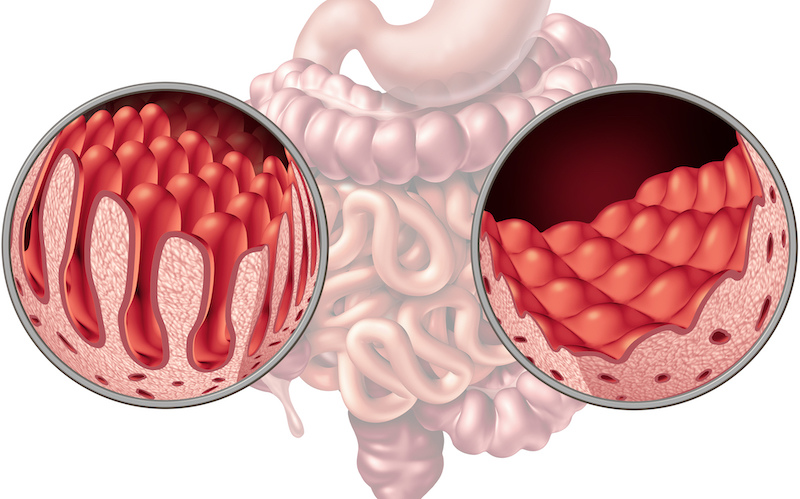
Когда страдающие целиакией потребляют глютен (белок, содержащийся в пшенице, ржи и ячмене), в их организме возникает иммунный ответ. Своеобразная атака тонкой кишки. Она приводит к повреждению ворсин, которые располагаются на поверхности и способствуют всасыванию различных веществ. Если ворсинки повреждаются, витамины, микроэлементы, питательные вещества не могут правильно всасываться и попадать в организм. Для развития поражения кишечника достаточно даже незначительных количеств глютена, например, хлебных крошек с разделочной доски или тостера. Поэтому поступление в организм этого белка должно быть полностью исключено.
Поверхность кишечника при целиакии
Глютеновая болезнь относится к генетическим заболеваниям, передается по аутосомно-доминантному типу.
У людей с родственниками первой линии с глютеновой болезнью (родителей, детей, братьев и сестер) имеется достаточно высокий риск ее развития (в 1 из 10 случаев).
Развитие целиакии возможно в любом возрасте. Это происходит потребления продуктов или лекарств, которые содержат глютен.
Без лечения целиакия приводит к дополнительным серьезным проблемам со здоровьем:
- у страдающих глютеновой болезнью риск развития ишемической болезни сердца повышен в 2 раза, а риск рака тонкой кишки – в 4 раза;
- бремя лечения целиакии сравнимо с лечением терминальной почечной недостаточности, а бремя члена семьи/партнера сравнимо с уходом за больным раком;
- приводит к развитию других серьезных аутоиммунных заболеваний (диабету 1 типа, рассеянному склерозу), повреждению нервной (периферической и центральной) системы,
- если возникает в детском возрасте, приводит к задержке роста, развития и полового созревания;
- негативно сказывается на состоянии репродуктивной системы.
Установлено, что чем старше возраст диагноза для людей с целиакией, тем больше вероятность развития другой аутоиммунной патологии.
| Возраст диагноза | Вероятность развития другого аутоиммунного состояния |
| 2-4 | 10,5% |
| 4-12 | 16,7% |
| 12-20 | 27% |
| более 20 | 34% |
Не диагностированная или нелеченная целиакия может привести к:
- железодефицитная анемия;
- раннее начало остеопороза или остеопении;
- бесплодие и выкидыш;
- непереносимость лактозы;
- недостаток витаминов и минералов;
- расстройства центральной и периферической нервной системы;
- недостаточность поджелудочной железы;
- лимфомы кишечника и другие виды злокачественных новообразований желудочно-кишечного тракта;
- сбой работы желчного пузыря;
- серьезные неврологические патологии, включая атаксию, эпилептические припадки, деменцию, мигрень, невропатию, миопатию и мультифокальную лейкоэнцефалопатию.
Мигрень
Недостаточность поджелудочной железы
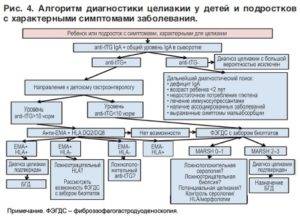
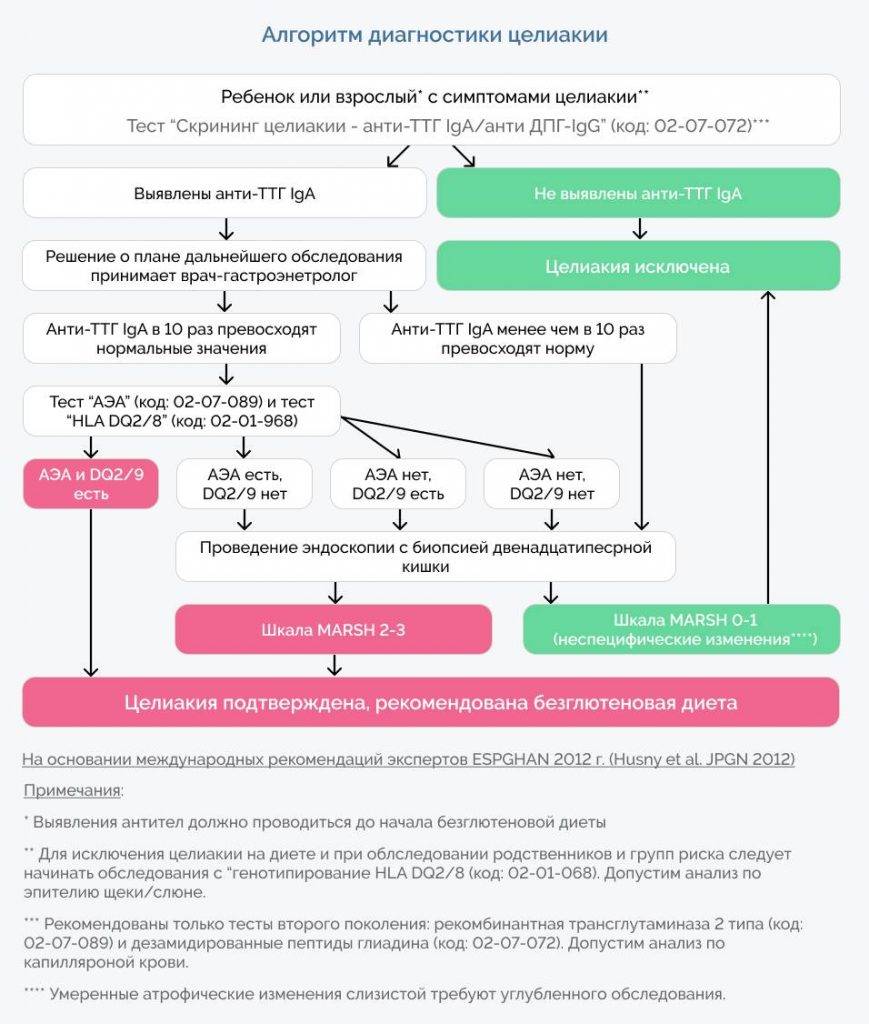
Диагностика целиакии
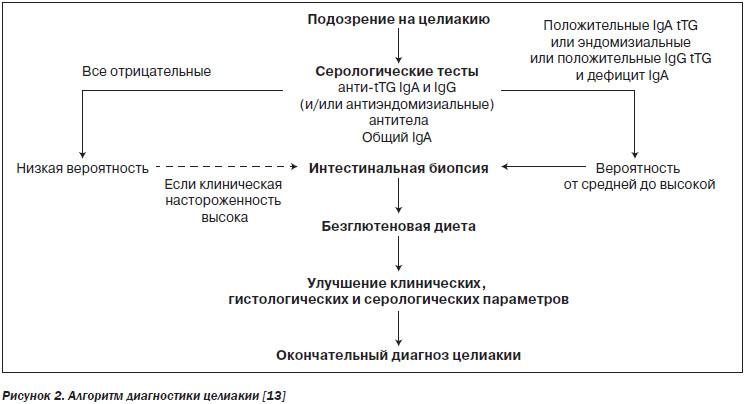
Чтобы подтвердить диагноз, больному потребуется пройти три этапа исследований:
- Анализ крови. Необходимо определить количество антиглиадиновых антител, обнаружить наличие или отсутствие антител к эндомизию, ретикулину и тканевой трансглютаминазе.
- Если результат положительный, то необходима биопсия тонкого кишечника. Исследование даст информацию о состоянии ворсинок слизистой оболочки, о том, имеется ли воспалительная реакция и присутствуют ли лимфоциты, имеющие измененные рецепторы. Именно биопсия является самым важным этапом исследования.
- Больному назначается безглютеновая диета на срок 6 месяцев. Если его самочувствие улучшается, то диагноз подтверждается окончательно.
Диета будет назначена, даже если были получены отрицательные результаты биопсии, но при положительных иммунных тестах. Когда безглютеновая схема питания даёт видимые результаты, врачи говорят о потенциальной целиакии.
По прошествии 12 месяцев, больной вновь сдает кровь на иммунологическое исследование. Спустя ещё 12 месяцев необходимо выполнение биопсии, состояние кишечника должно быть отличным.
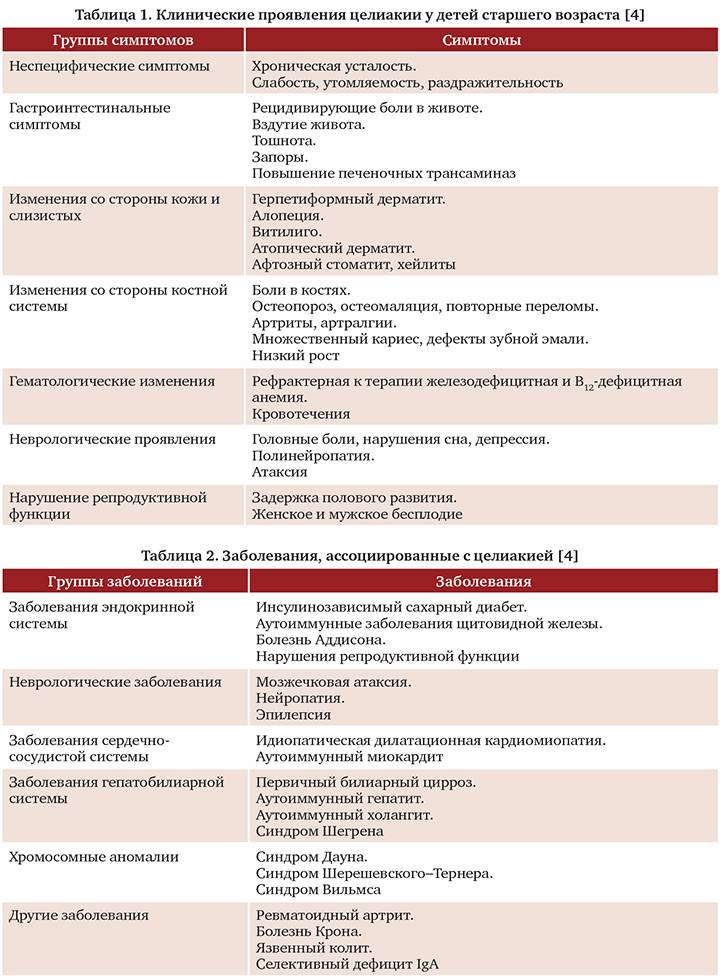
Симптомы у взрослых и детей
Симптомы и лечение целиакии у взрослых и детей взаимосвязаны. Первичные признаки болезни проявляются уже с рождения ребенка.
При латентной (скрытой) форме симптомы проявляются слабо, постепенно, пик клинических проявлений приходится на пубертатный период или другие эпизоды гормональных всплесков. Раннее активное развитие целиакии в большей степени влияет на психофизическое здоровье.
Основные симптомы:
- мышечная слабость, болезненный вид;
- частая утомляемость;
- диарея (у детей стул чаще 10-12 раз в сутки);
- вздутие живота;
- истощение.
Симптомы целиакии у детей активнее, чем у взрослых, однако общие проявления одинаковы. При тяжелом течении отмечается присоединение внекишечных осложнений со стороны сердца, щитовидной железы, печени, почек, головного мозга.
Правила питания
Безглютеновая диета, рекомендованная для больных целиакией, основывается на таких правилах:
- продукты, используемые в рационе, не должны содержать глютена;
- суточная калорийность не должна превышать 3 000 калорий;
- на первом этапе лечения в меню не должно быть пищи пюреобразной консистенции;
- приветствуется дробное питание (до 6 приемов пищи в день, небольшими порциями), поскольку оно является щадящим для пищеварительной системы;
- сначала пищу нужно готовить на пару, отваривать или тушить, и только через 2 месяца от начала соблюдения безглютеновой диеты продукты можно запекать в духовом шкафу;
- в первые месяцы лечения в рационе запрещена грубая клетчатка, которая содержится в овощах, фруктах, бобовых и других продуктах;
- молочные продукты промышленного производства не рекомендованы даже в том случае, если они выпущены проверенным изготовителем, разрешается лишь добавлять их в незначительных количествах во время приготовления блюд;
- если отсутствует непереносимость лактозы, можно пить домашнее молоко;
- рекомендуется включить в рацион облепиховое масло, мед (по 1−2 чайной ложке в день).
Больному целиакией желательно выделить отдельный шкаф, где будут храниться его продукты и посуда.
На заметку! Безглютеновую диету соблюдают не только больные целиакией. Некоторые люди используют ее с целью похудения. Как отмечают похудевшие в своих отзывах, такой способ питания помогает избавиться от лишнего веса, улучшить состояние кожи, обрести легкость и хорошее самочувствие.
Диагностика целиакии
Обычное тестирование на целиакию не рекомендуется, если у вас нет симптомов или повышенного риска их развития.
Тестирование на целиакию включает в себя:
- анализы крови – помогают выявить у человека целиакию;
- биопсия – проводится для подтверждения диагноза.
Эти процедуры описаны более подробно ниже.
При тестировании на целиакию вам нужно будет есть продукты, содержащие глютен, чтобы гарантировать, что тесты точны. Вы также не должны начинать придерживаться безглютеновой диеты, пока диагноз не подтвердится специалистом, даже если результаты анализов крови будут положительными.
Анализ крови
Ваш терапевт возьмет образец крови и проверит его на наличие антител, обычно присутствующих в крови людей с целиакией. Перед обследованием вам необходимо включить глютен в свой рацион – это поможет избежать неточного результата. Если в крови присутствуют определенные антитела, ваш терапевт направит вас на биопсию тонкого кишечника.
Однако иногда возможно иметь целиакию и не иметь этих антител в крови. Если у вас продолжаются симптомы, связанные с целиакией, несмотря на отрицательный анализ крови, ваш врач может по-прежнему рекомендовать вам биопсию.
Биопсия
Биопсия проводится в больнице, как правило, гастроэнтерологом (специалистом по лечению заболеваний желудка и кишечника). Биопсия может помочь подтвердить диагноз целиакии
Если вам нужно провести биопсию, вам в рот будет вставлен эндоскоп (тонкая гибкая трубка с подсветкой и камерой на одном конце) и осторожно введен в тонкую кишку
Перед процедурой вам дадут местный анестетик, чтобы вызвать онемение в горле или успокоительное средство, чтобы помочь вам расслабиться. Гастроэнтеролог введет крошечный инструмент для биопсии с помощью эндоскопа, чтобы взять образцы слизистой оболочки тонкой кишки. Затем образец исследуют под микроскопом на наличие признаков целиакии.
Тесты после диагностики
Если вам поставили диагноз целиакия, вас также могут направить на другие тесты, чтобы оценить, как это заболевание повлияло на вас.
Вам могут сделать дополнительные анализы крови, чтобы проверить уровень железа и других витаминов и минералов в крови. Это поможет определить, привела ли целиакия к развитию анемии (отсутствие железа в крови) в результате плохого пищеварения.
Если у вас появляется герпетиформный дерматит (зудящая сыпь, вызванная непереносимостью глютена), вам могут сделать биопсию кожи, чтобы подтвердить это заболевание. Биопсия кожи будет проводиться под местной анестезией и включает в себя небольшой образец кожи, взятый из пораженного участка, чтобы его можно было исследовать под микроскопом.
DEXA-сканирование также может быть рекомендовано в некоторых случаях целиакии. Это тип рентгеновского обследования измеряет плотность костной ткани. Это может быть необходимо, если ваш терапевт думает, что ваше заболевание, возможно, начало истончать ваши кости.
При целиакии отсутствие питательных веществ, вызванное ухудшением степени усвоения питательных веществ может сделать кости слабыми и хрупкими (остеопороз). Сканирование DEXA не используется для выявления и оценки артрита, и только измеряет плотность кости, чтобы определить, подвержены ли вы переломам костей по мере взросления.
Руководство NICE
В руководстве 2015 года, опубликованном National Institute for Health and Care Excellence (NICE), содержится подробная информация о том, когда следует проводить диагностику на целиакию.
Взрослые или дети должны быть протестированы, если у них есть следующие признаки или симптомы:
- постоянные необъяснимые желудочно-кишечные симптомы (описаны выше);
- задержка в росте;
- длительная усталость (чувство усталости все время);
- непредвиденная потеря массы тела;
- сильные или постоянные язвы во рту;
- необъяснимая железодефицитная анемия, витамин-B12-дефицитная или фолиеводефицитная анемия;
- обнаружен сахарный диабет 1 типа;
- обнаружена аутоиммунная болезнь щитовидной железы (малоактивная щитовидная железа или гиперактивная щитовидная железа);
- синдром раздраженного кишечника (СРК) — у взрослых.
Тестирование также рекомендуется, если у вас есть родственник первой степени родства (родитель, родной брат или ребенок) с целиакией. ()
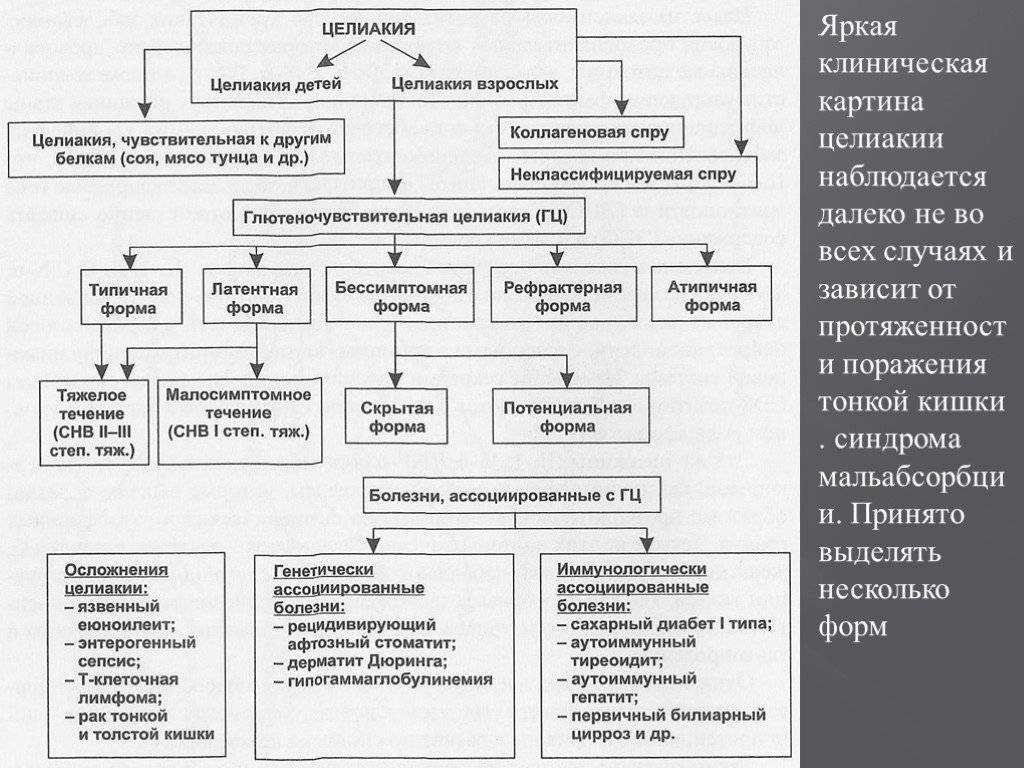
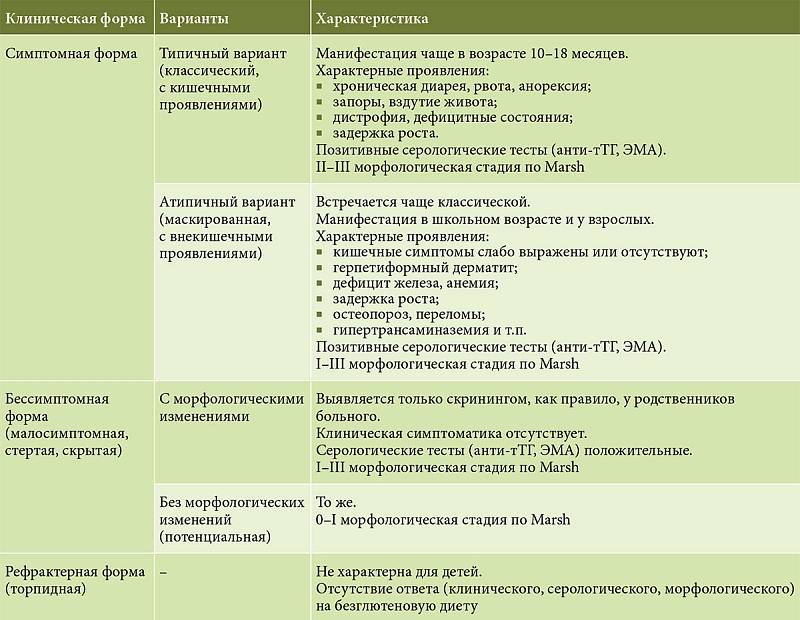
Формы коварной непереносимости
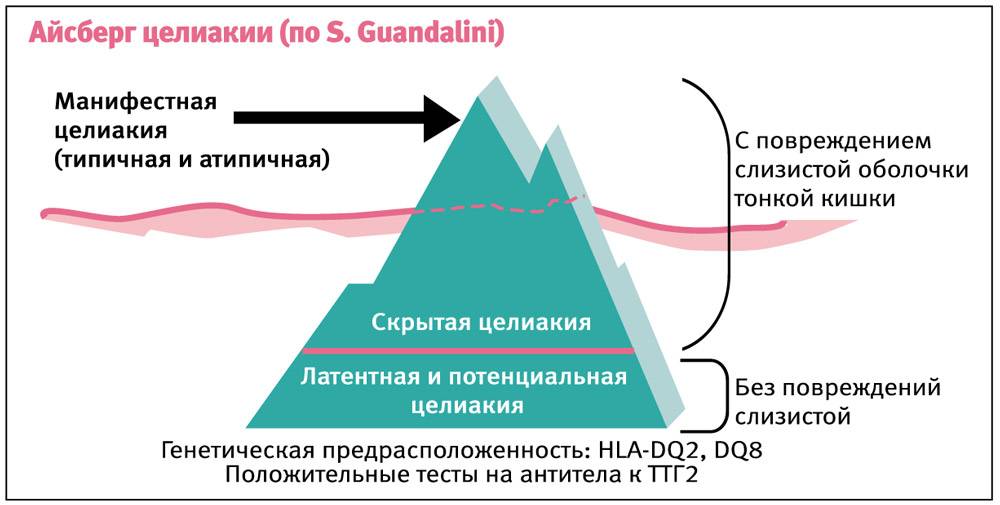
Отмечают типичную, атипичную (мапосимптомную) и скрытую формы целиакии.
Типичная целиакия

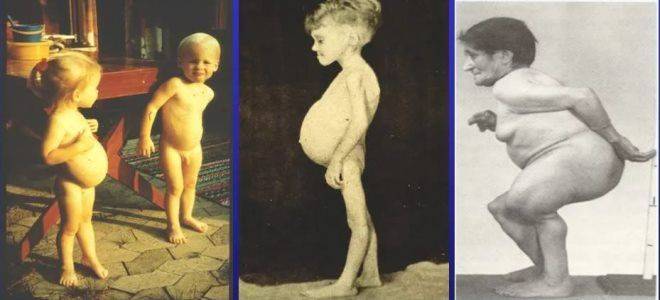
При типичном течении целиакии у ребенка второго полугодия жизни, иногда старше, получающего злаковый прикорм, развивается длительная диарея: частый, обильный, зловонный и жирный стул.
Изменяется настроение он становится вялым или раздражительным, агрессивным, у него нарушается аппетит, возникает беспричинная рвота. Малыш перестает набирать вес, расти, начинает худеть, у него развивается атрофия мышц конечностей, увеличивается животик, развиваются белковые отеки.
Атипичная форма заболевания
При атипичной форме заболевания кишечные расстройства и рвота наблюдаются реже. Однако вследствие нарушения функционирования различных систем организма возникают неврологические расстройства, беспричинное повышение температуры тела, быстрая утомляемость, стоматит, анемия, выпадение волос,
Заболевания суставов, дерматит, часто наблюдается кариес молочных зубов, отставание в росте и развитии.
Латентная форма
В латентной (скрытой) форме заболевание может протекать после лечения типичной или атипичной целиакии. Слизистая оболочка кишечника при этом частично восстановлена, поэтому питательные вещества продолжают поступать в организм.
Однако постепенно проявляется их дефицит и вредное воздействие глютена на другие органы. При этом явные симптомы отсутствуют, но понемногу дают о себе знать последствия отравления организма.
Как проявляется целиакия у подростков и взрослых
У подростков болезнь может стать причиной нарушения развития репродуктивных органов и задержки полового созревания, что впоследствии грозит бесплодием. Недостаток кальция и фосфора сказывается на состоянии костей.
Они становятся хрупкими, происходит их искривление, увеличивается риск переломов. Повышается вероятность появления онкологических заболеваний.
У взрослых целиакия маскируется под хронические заболевания кишечника и желудка. Пациент может длительное время безуспешно лечить неустойчивый стул, метеоризм и прочие недуги, связанные с диспепсией, не подозревая о глютеновой непереносимости.
Осложнения
Последствия длительного течения недолеченной (недиагностированной) целиакии очень опасны. Они могут перерастать в клинические обострения: остеопороз, железо-фолиеводефицитную анемию, задержку роста, бесплодие, повышенную утомляемость, депрессии.
Кроме того, возрастает риск развития аутоиммунных заболеваний склеродермии, системной красной волчанки, ревматоидного артрита, цирроза печени.
Диагностика
Целиакия (симптомы у взрослых напоминают большинство других заболеваний ЖКТ) является заболеванием, которое не представляет сложности в его диагностировании. Кроме внешних признаков проявления, которые устанавливаются доктором после предварительного осмотра, окончательная постановка диагноза осуществляется по результатам следующих видов обследования.
Копрограмма
Данный вид диагностики предусматривает исследование каловых масс пациента, у которого присутствуют подозрения на непереносимость глютена. Копрограмма показывает возможное наличие пищевых волокон, непереваренных частиц пищи, повышенную концентрацию жирных кислот, наличие которых свойственно для больных целиакией.
Анализ сдаётся в утреннее время суток после пробуждения ото сна. Биологический материал должен быть собран в одноразовый стерильный контейнер и доставлен в отдел биохимической лаборатории в течение 2 ч от акта дефекации.
Рентгенологическое исследование
Этот вид диагностики позволяет определить состояние тканей кишечника, а также костей, которые страдают от систематического дефицита минеральных веществ. Проводится рентген брюшной полости, грудной клетки и нижних конечностей.
У людей, больных целиакией обнаруживается дискинезия кишечника, образование горизонтальных уровней в петлях кишок, остеопороз костей. Данный вид обследования может быть проведён в любое время суток.
Эндоскопия
Эндоскопическое исследование кишечника является золотым стандартом в определении признаков атрофии слизистой оболочки и тканей тонкого отдела кишечника, которые вызваны прогрессирующей целиакией.
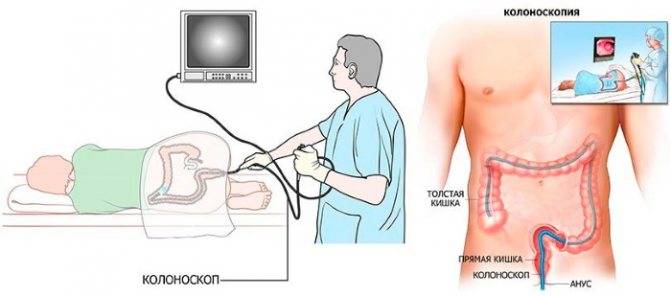
Принцип проведения диагностики заключается в том, что через анальное отверстие в полость кишечника пациента вводят эндоскопический зонд, оснащённый цифровой видеокамерой. Врач, выполняющий обследование, получает подробную информацию о состоянии здоровья пищеварительной системы больного.
Биопсия
В процессе выполнения эндоскопии кишечника осуществляется сбор слизистого содержимого кишечника, а также частицы его тканей. В дальнейшем биологический материал подвергается исследованию на предмет возможного наличия перерождённых и изменённых клеток. По результатам анализа делается вывод о дальнейшей работоспособности органа.
Биохимический анализ крови
Для проведения данного анализа пациенту необходимо посетить лабораторию и сдать 5-10 мл венозной крови, которая подлежит биохимическому исследованию.
В первую очередь медиками определяется концентрация протеинов, кальция, фосфора, альбумина, калия, холестерина и других липидов. В условиях нарушения процесса всасывания питательных веществ в стенки тонкого кишечника происходит снижение уровня минерализации крови.
Клинический анализ крови
Этот вид диагностики предусматривает сдачу капиллярной крови, которая собирается в условиях лаборатории с пучки безымянного пальца. Исследование позволяет установить клеточный состав крови, возможное снижение уровня гемоглобина и начальную стадию развивающейся анемии.
Во время обследования пациента лечащий врач в обязательном порядке осуществляет дифференциальную диагностику, исключая возможное наличие кишечной разновидности муковисцидоза, а также дисахаридазной недостаточности.
В государственной поликлинике вышеперечисленные методы обследования проводятся бесплатно. В частной клинике за комплексную диагностику крови и системы пищеварения придётся заплатить от 7 до 10 тыс. руб.
Целиакия – диагностика
Обследование начинается с осмотра пациента. Доктор оценивает наличие внешних признаков, жалобы больного, семейный анамнез, сопутствующие заболевания; проводит пальпацию и измерение окружности живота. Очень важна при диагностике целиакии реакция организма пациента на соблюдение безглютеновой диеты. Если исключение глютеновых продуктов приводит к улучшению состояния, это свидетельствует о высокой вероятности поражения целиакией.
Дальнейшие диагностические мероприятия:
- копрологическое исследование – проверяется уровень липидов, наличие жирных кислот, мыла в каловых массах;
- ФГДС – изучение ЖКТ;
- рентгенологическое исследование;
- анализ кала на скрытую кровь;
- УЗИ брюшной полости и костей.
Анализ на целиакию
Перечисленные ранее методы диагностики могут косвенно указать на глютеновую энтеропатию. Для уточнения диагноза назначают анализы на целиакию:
- Биохимическое исследование крови. Снижение концентрации холестерина, жиров, кальция и фосфатов зачастую подтверждают наличие глютеновой энтеропатии.
- Биопсия – изучение биоптатов слизистой оболочки тонкой кишки, помогающее оценить степень ее атрофии. Она выполняется в период обострения глютеновой энтеропатии.
- Серодиагностика. Проводится для обнаружения специфических антител, указывающих на наличие в организме определенных антигенов.
- Генетическое тестирование. Если есть варианты генов DQ2 и DQ8, риск глютеновой энтеропатии высокий. Их отсутствие исключает вероятность заболевания.
Заключение
Осведомленность о целиакии резко улучшается, так как все больше людей предполагают, что глютен может быть причиной их проблем со здоровьем. За последние несколько лет диагностика этого состояния также резко возросла. Кроме того, стало легче употреблять безглютеновую пищу, так как все больше производителей продуктов питания производят продукты, которые безопасны для употребления.