Как развивается серотониновый синдром?

В норме в некоторых отделах головного мозга существуют нейроны, функционирование которых регулируется серотонином. Какое-то количество этого «гормона счастья» (как его называют) позволяет нервной системе слаженно работать. Серотонин в отростке одной нервной клетки образует пузырьки, с которыми выделяется в синаптическую щель (пространство между двумя нейронами). Там серотонин присоединяется к специальным рецепторам на мембране другого нейрона, тем самым активируя этот нейрон. Последний реализует свою функцию.
Количество серотонина в синаптической щели регулируется несколькими способами:
- обратным захватом, то есть возвращением его в отросток первого нейрона;
- обратной связью (сведения об имеющемся в синаптическом пространстве серотонине);
- ферментами, расщепляющими серотонин.
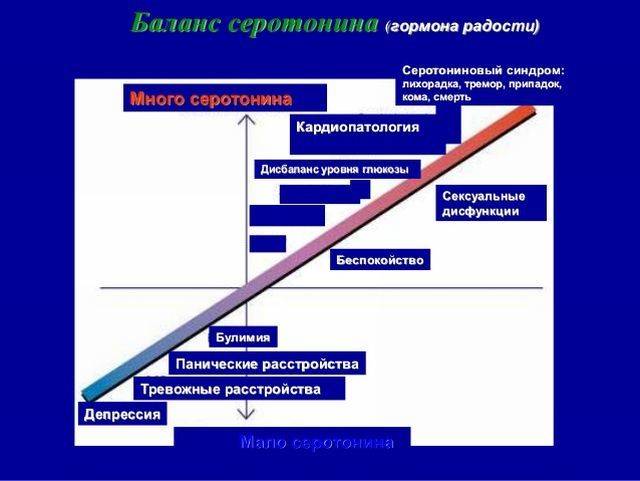
Максимальное количество серотониновых нейронов содержится в стволе мозга, в области ретикулярной формации. Они регулируют:
- цикл сна и бодрствования;
- аппетит и насыщение;
- сексуальное влечение;
- терморегуляцию;
- эмоции;
- уровень восприятия боли;
- частично – мышечный тонус.
Отмечена роль серотониновых процессов в развитии мигрени. На периферии серотониновая передача определяет функционирование желудочно-кишечного тракта (его моторику) и поддерживает тонус сосудов.
Серотониновый синдром развивается при избытке серотонина в синаптической щели. Это может быть связано с блокадой ферментов, расщепляющих серотонин, с нарушением его обратного возврата, с избыточной активацией серотониновых рецепторов, с повышением синтеза серотонина. Все эти изменения провоцируются приемом препаратов, влияющих на метаболизм серотонина. И вот тогда происходит срыв всех процессов, в регуляции которых участвует серотонин. Это вызывает клинические симптомы (нарушение цикла сна и бодрствования, эмоций, терморегуляции, мышечных сокращений, моторики желудочно-кишечного тракта и так далее, о чем мы поговорим чуть ниже).
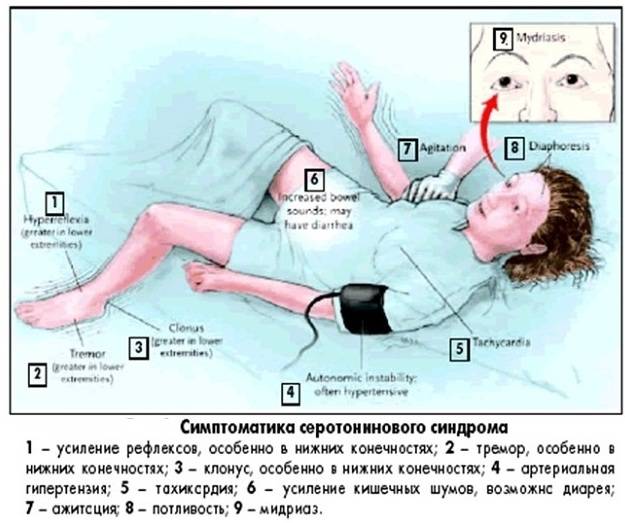
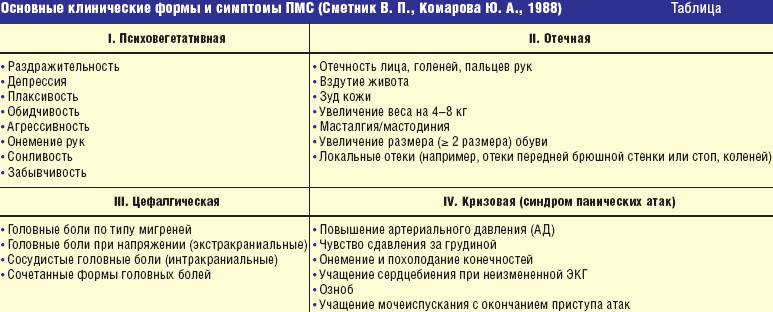
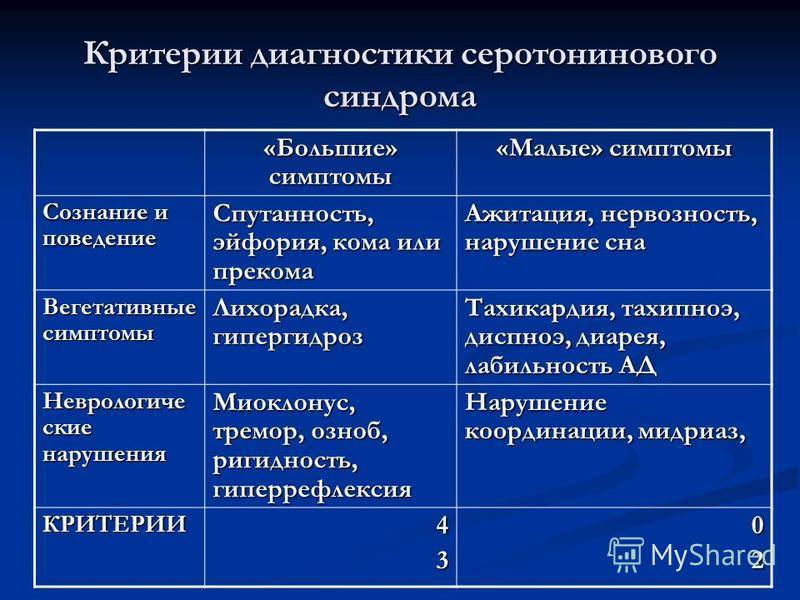
Симптомы
Интоксикация серотонином проявляется в виде конкретных симптомов. Это могут быть отклонения в психики, вегетативные изменения и сбои в нервно-мышечной системе. При возникновении болезни могут появится симптомы из разных групп.
Нарушения психики
В первую очередь больной серотониновым синдромом столкнётся с психическими нарушениями, которые начнут стремительно прогрессировать.
Основные психические отклонения при серотониновом синдроме:
- внезапная эмоциональная возбуждённость;
- неспособность ориентироваться в пространстве;
- тревожное чувство, неожиданно сменяющееся на эйфорию;
- ослабленная реакция на внешние раздражители;
- сонливость и упадок сил;
- галлюцинации и спутанность сознания;
- маниакально-депрессивное состояние, превращающееся в психоз при отсутствии своевременного лечения;
- бессонница;
- навязчивые идеи.
В совсем запущенных случаях человек может нести бред и впасть в тяжёлую кому. Это самые опасные для жизни симптомы болезни.
Вегетативные симптомы
Серотониновый синдром при приеме антидепрессантов может вызвать симптомы со стороны вегетативной системы. Признаки болезни обычно представлены сбоями в работе пищеварительной системы.
К вегетативным симптомам серотонинового синдрома можно отнести:
- острую боль в животе;
- тошноту с последующей рвотой;
- расстройство стула в виде поноса;
- поверхностное и учащённое дыхание;
- резкие скачки артериального давления;
- сильные приступообразные головные боли;
- чрезмерную потливость;
- усиленную слезоточивость;
- пересыхание слизистых оболочек в полости рта;
- ускоренную частоту сердечных сокращений;
- озноб;
- нарушение зрения.
При тяжёлой стадии заболевания происходит повышение температуры тела до 40-42°С. Это опаснейший вегетативный симптом. Такое часто случается незадолго до наступления летального исхода.
Нервно-мышечные симптомы
Среди нервно-мышечных проявлений болезни выделяется машинальное сокращение мышц либо мышечных волокон. Из-за неконтролируемого сокращения мышц больной может утратить способность внятно воспроизводить речь.
| Симптомы | Описание |
| Нервно-мышечные симптомы |
|
При тяжёлом осложнении лицо лишается мимики, кожа становится сальной, происходит обильное выделение пота и поднимается температура. Подобное состояние может закончиться летальным исходом.
Польза антидепрессантов
Депрессия это сложное заболевание, имеющая очень много причин, во многих случаях сложно поддающаяся лечению. Нарушение нейрохимических процессов в головном мозгу могут возникнуть от множества факторов.
Часто это приводит к большим перекосам в психике, к нарушению нормального функционирования организма и человек не может с этим справиться. Он теряет последние жизненные силы, пропадает воля, желание что-то делать, да просто пропадает желание жить. Возникают суицидальные мысли.
Если не принять срочно меры, человек окажется в такой тяжелой депрессии, из которой потом очень сложно будет вырваться. В таких случаях на помощь приходят антидепрессанты. Они помогают не провалиться в пучину глубокой депрессии, помогают прийти в себя.
Поэтому если у вас очень тяжелая депрессия, у вас совсем нет сил, не занимайтесь самолечением, бегите к врачу. Обратитесь к психологу, к психотерапевту или даже к психиатру. В тяжелых случаях только специалист сможет вам помочь, только он пропишет вам нужные медикаменты.

В тяжелых случаях антидепрессанты нужны в комплексной терапии.
Но нужно помнить, что это лишь временная мера, облегчающая симптомы депрессивного состояния, но не лечащая на самом деле депрессию. А при длительном применении часто дающая обратный эффект. Не забывайте, что антидепрессанты делают вас слабее, а чтобы по-настоящему справиться с депрессией, нужна внутренняя сила, которую так не хватает тем, кто борется с депрессией, искусственно повышая биохимию мозга.
Когда человек уже летит в пропасть нужно хоть что-нибудь, хоть небольшая веточка, чтобы удержаться и не упасть на самое дно. Но чтобы потом выбраться из этой пропасти нужно приложить старание и силу. Сделать рывок и забраться наверх. А если человек будет продолжать держаться за ту же ветку, он не только останется в висячем положении, но может также упасть и разбиться насмерть. Ветка не сможет долго держать человека. Так и с антидепрессантами.
Поэтому если у вас не очень тяжелая депрессия, лучше вообще не принимайте антидепрессанты. Не загоняйте себя в ловушку, из которой сложно будет вырваться. Задумайтесь, стоит ли принимать, пить антидепрессанты, если в будущем они принесут еще больше проблем.
Лечение серотонинового синдрома
Первым и самым главным мероприятием в лечении серотонинового синдрома является полная отмена серотонинергических средств. Только один этот факт способствует уменьшению симптомов в течение 6-12 часов. Иногда через сутки уже нет ни одного признака серотонинового синдрома. Но так бывает только в незапущенных случаях.
Следующим пунктом следует выведение оставшегося препарата из организма. Если есть целесообразность, то производят промывание желудка, назначают сорбенты.
В случаях тяжелого и среднетяжелого серотонинового синдрома назначают антагонисты серотониновых рецепторов Ципрогептадин и Метисергид. Препараты блокируют действие серотонина. Ципрогептадин используется в дозе 12-32 мг/сутки, Метисергид – по 4-6 мг/сутки в несколько приемов.
В остальном меры по избавлению от серотонинового синдрома являются симптоматическими. Они направлены на борьбу с возникшими изменениями в вегетативной, психической и мышечной сферах, чтобы их выраженность не стала угрожать жизни больного. С этой целью применяют:
- бензодиазепины (Сибазон, Лоразепам). Они способны уменьшать мышечный тонус и ригидность, а также снимать психические явления возбуждения и эпилептические приступы;
- Парацетамол для снижения температуры тела. Но здесь есть один нюанс: дело в том, что гипертермия при серотониновом синдроме, в основном, обусловлена повышением двигательной активности и постоянным мышечным напряжением, что продуцирует много тепла. Именно поэтому привычные жаропонижающие препараты класса нестероидных противовоспалительных средств не оказывают должного эффекта. Исключение составляет Парацетамол. Температуру тела также снижают с помощью холодных обтираний, прикладывания пузыря со льдом и других внешних способов охлаждения. Если температура тела повышается более 40°С, то тогда используют миорелаксанты;
- миорелаксанты. Препараты используются, когда гипертермия угрожает жизни пациента. Поскольку их применение нарушает способность человека самостоятельно дышать, то вначале больного переводят на искусственную вентиляцию легких, а затем вводят миорелаксанты. Они способствуют расслаблению мышц, тем самым снижая температуру тела и уменьшая риск развития нарушений свертывания крови;
- внутривенные инфузии различных жидкостей. При серотониновом синдроме средней и тяжелой степени повышенная температура тела, бесконечное мышечное напряжение, двигательное беспокойство, профузный пот, диарея становятся причиной резкого снижения объема циркулирующей крови. Это усугубляет и без того тяжелую ситуацию, способствует развитию почечной и печеночной недостаточности на фоне распадающихся мышечных волокон (от сильного напряжения и постоянного сокращения). Поэтому таким больным необходимо восполнение потерь жидкости, что и проводится с помощью инфузий.
При серотониновом синдроме может возникнуть необходимость коррекции нарушений сердечного ритма (тахикардии и аритмий). Аритмии могут возникать из-за гиперкалиемии (а та, в свою очередь, связана с распадом мышечных волокон от избыточного напряжения). Также следует контролировать артериальное давление.
Таким образом, серотониновый синдром является последствием необдуманного применения серотонинергических средств. В ряде случаев он довольно предсказуем (например, при одновременном употреблении комбинации некоторых препаратов). Иногда возникает даже в ответ на первые дозы антидепрессантов. Диагноз выставляется исключительно по клиническим признакам. Не существует лабораторных методов диагностики этого состояния. В большинстве случаев, при отмене спровоцировавших синдром препаратов, человек выздоравливает. Однако в тяжелых случаях все может закончиться весьма печально. Поэтому любое применение серотонинергических препаратов, в частности антидепрессантов, должно находиться под контролем компетентного врача. Не стоит рисковать жизнью, самостоятельно выбирая себе лекарства для лечения или заменяя их на аналогичные препараты.
Причина
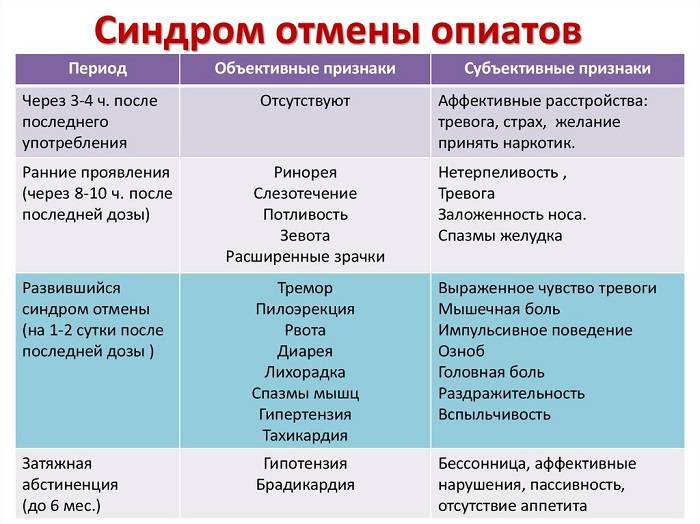
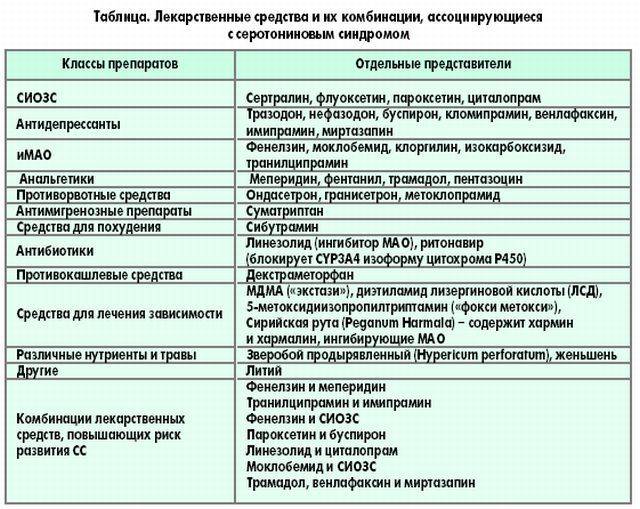
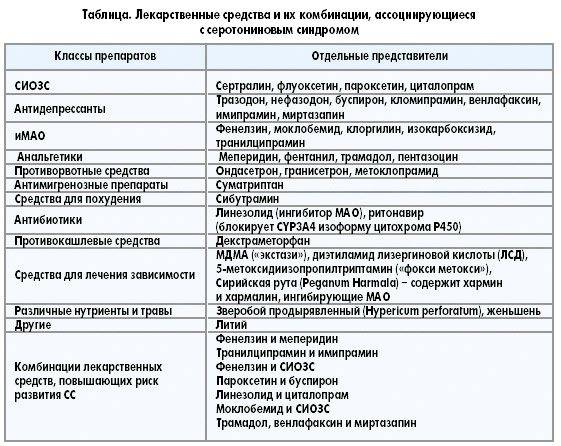
Большое количество лекарств и уличных наркотиков может вызвать серотониновый синдром, если принимать их в высоких дозах или в комбинации с другими серотонинергическими препаратами. В таблице ниже перечислены некоторые из этих препаратов.
| Учебный класс | Лекарства, которые могут вызвать серотониновый синдром |
|---|---|
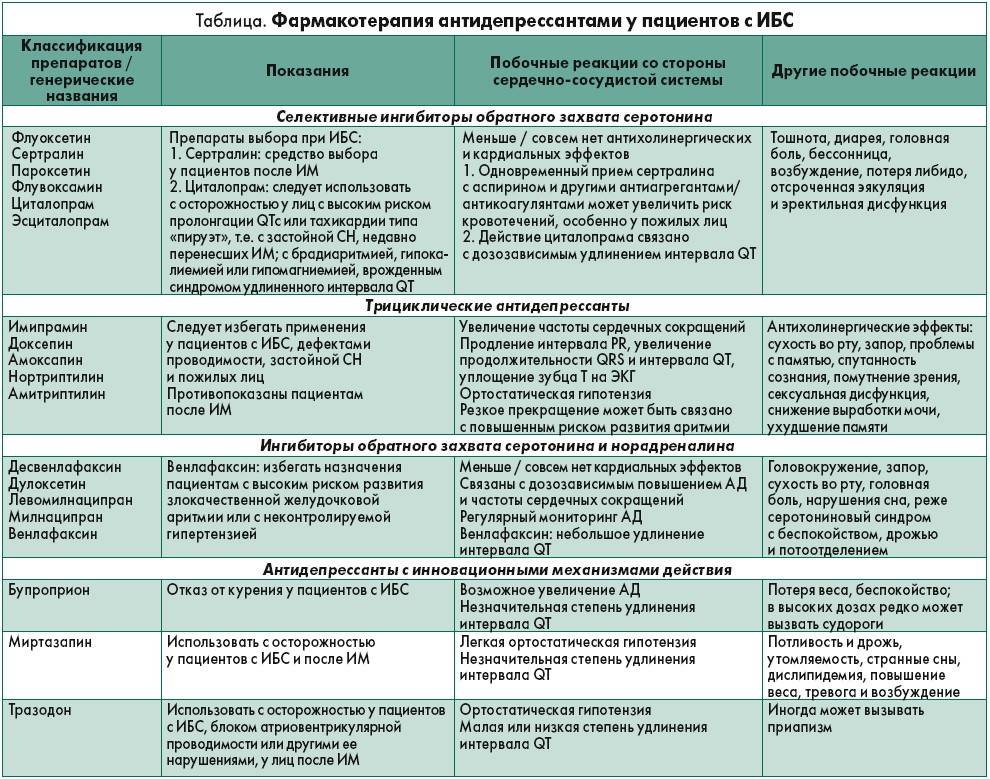
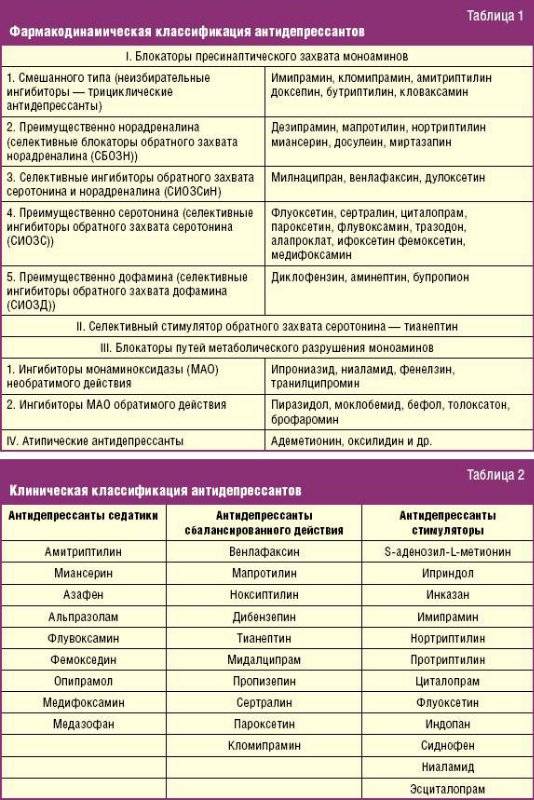
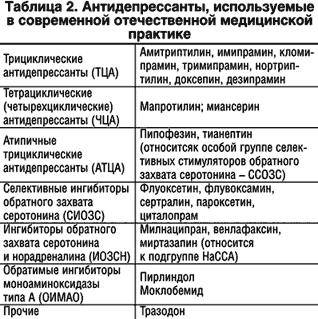
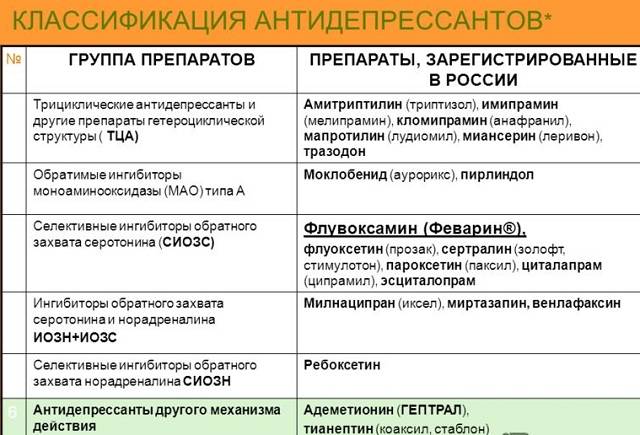
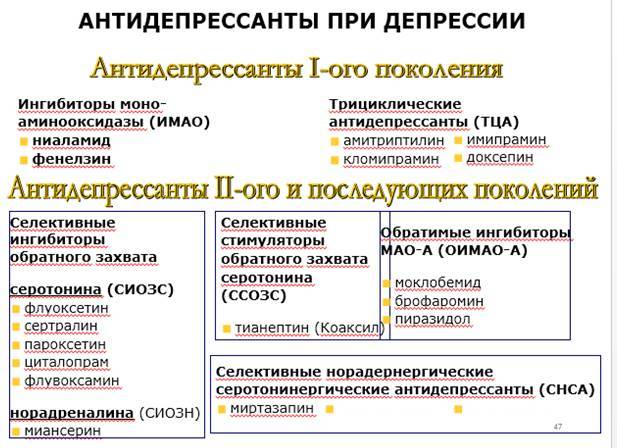
| Антидепрессанты | Ингибиторы моноаминоксидазы (МАО) , ТЦА , СИОЗС , SNRIs , нефазодон , тразодон и миртазапин |
| Опиоиды | Декстропропоксифен , трамадол , , петидин (меперидин), фентанил , пентазоцин , бупренорфин оксикодон , гидрокодон |
| ЦНС стимуляторы | МДМА , МДА , метамфетамин , лиздексамфетамин , амфетамин , фентермин , амфепрамон (диэтилпропион), высвобождающие серотонин агенты, такие как галлюциногенные замещенные амфетамины , сибутрамин , метилфенидат , кокаин |
| 5-HT 1 агонисты | Триптаны |
| Психоделики | 5-Метокси-диизопропилтриптамин , альфа-метилтриптамин , ЛСД |
| Травы | Сент — Джонс Ворт , сирийская рута , Женьшень , мускат , йохимбе |
| Другие | Триптофан , L-допа , вальпроат , буспирон , литий , линезолид , декстрометорфан , 5-гидрокситриптофан , хлорфенирамин , рисперидон , оланзапин , ондансетрон , гранисетрон , метоклопрамид , ритонавир , метаксалон |
Многие случаи серотониновой токсичности возникают у людей, которые принимали комбинации препаратов, которые синергетически повышают синаптический серотонин. Это также может произойти из-за передозировки одного серотонинергического агента. Комбинация MAOI с предшественниками, такими как L-триптофан или 5-HTP, создает особенно высокий риск угрожающего жизни серотонинового синдрома. Комбинация ИМАО с агонистами триптамина (широко известными как аяхуаска ) может представлять те же опасности, что и их комбинация с предшественниками, но это явление в общих чертах было описано как « сырный эффект ». Многие MAOI необратимо ингибируют моноаминоксидазу . Для замены этого фермента организмом в случае необратимых ингибиторов может потребоваться не менее четырех недель. Что касается трициклических антидепрессантов, только кломипрамин и имипрамин могут вызвать СС.
Многие лекарства могли ошибочно считаться причиной серотонинового синдрома. Например, в некоторых отчетах о случаях заболевания атипичные антипсихотики упоминаются в серотониновом синдроме, но, судя по их фармакологии, они вряд ли могут вызвать синдром. Также было высказано предположение, что миртазапин не имеет значительных серотонинергических эффектов и, следовательно, не является препаратом двойного действия. Также предполагалось, что бупропион вызывает серотониновый синдром, хотя, поскольку нет доказательств того, что он обладает какой-либо значительной серотонинергической активностью, считается, что он вряд ли вызовет синдром. В 2006 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США выпустило предупреждение, предполагающее, что комбинированное использование СИОЗС или СИОЗСН и препаратов триптана или сибутрамина потенциально может привести к тяжелым случаям серотонинового синдрома. Это оспаривается другими исследователями, поскольку ни один из случаев, о которых сообщает FDA, не соответствовал критериям Хантера для серотонинового синдрома. Однако это состояние возникало в неожиданных клинических ситуациях, и из-за фенотипических различий среди людей оно было связано с неожиданными лекарствами, включая миртазапин.
Относительный риск и серьезность серотонинергических побочных эффектов и токсичности серотонина для отдельных препаратов и комбинаций являются сложными. Сообщалось о наличии серотонинового синдрома у пациентов всех возрастов, включая пожилых людей, детей и даже новорожденных из-за внутриутробного воздействия. Серотонинергическая токсичность СИОЗС увеличивается с дозой, но даже в передозировке ее недостаточно, чтобы вызвать смертельный исход от серотонинового синдрома у здоровых взрослых. Повышение уровня серотонина в центральной нервной системе обычно достигает потенциально смертельного уровня только при смешивании лекарств с разными механизмами действия . Различные препараты, кроме СИОЗС, также обладают клинически значимой эффективностью в качестве ингибиторов обратного захвата серотонина (например, трамадол , амфетамин и МДМА ) и связаны с тяжелыми случаями синдрома.
Причины серотонинового синдрома
Серотониновый синдром чаще всего возникает после увеличения дозы (или передозировки) сильнодействующего серотонинергического препарата или вскоре после добавления второго препарата. Некоторые из лекарств имеют очень длительный период полураспада (например, флуоксетин) и их прием может быть прекращен за несколько недель до синдрома. У пострадавшего может быть история недавней передозировки или употребления запрещенных наркотиков, особенно экстази, амфетаминов или кокаина. Травяные лекарства также могут быть виновниками (зверобой, женьшень, S-аденозил-метионин).
Всего одна таблетка Паксила и …
… После однократного приема паксила (пароксетина) в дозировке 20 мг через 4 часа развился тяжелый серотониновый синдром с гипертермией, вегетативными кризами, миоклонусами и ригидностью жевательных и глотательных мышц, гипертензией до 170/100 мм рт ст и тахикардией до 140 в мин, а также пароксизмами мидриаза и тремором. … Состояние значительно улучшилось, однако через 72 часа вновь возникли вышеуказанные симптомы. … Еще через неделю-рецидив в легкой форме … Вроде бы выздровела, работала, однако вчера ночью на фоне полного здоровья после 10 -дневной полной ремиссии вновь возникли серотониновые кризы с сильной ригидностью жевательных и глотательных мышц, тремор, ажитация и тахакардия. Сижу сейчас и пишу вам в таком состоянии … Коллеги, большая просьба, если владеете малейшей информацией по этому вопросу, пишите мне в личку, мне срочно нужна ваша консультация и помощь! Источник
4. Не знаю,что заставило бы меня перестать их пить
«У меня хроническая депрессия с 16 лет. Сначала я думала,что все в порядке,что так и должно быть,пробовала разные техники,но потом оказалось,что нужны лекарства. И только они сделали из меня нормального человека. Врач сказала мне: „Будь у тебя диабет,пришлось бы принимать инсулин. У тебя низкий серотонин,для его повышения тоже нужно пить таблетки!“

Поначалу я чувствовала себя не очень хорошо,появилась бессонница. А потом все наладилось. Они не сделали мою жизнь невероятно легкой или бесстрессовой,но я хотя бы могу делать все то же,что делают обычные люди.
Мне кажется,надо отказаться от слова „антидепрессанты“, чтобы люди не пугались. Назвать эти лекарства,например,„серотониновыми добавками“ — и мнение тех,кто не сталкивался с депрессией,точно улучшится», — Ксения,32 года.
Головная боль при метеозависимости
Головная боль при метеозависимости
Проблема метеозависимости в настоящее время очень актуальна и злободневна. Все чаще люди жалуются на резкое ухудшение самочувствия при перемене погоды: не только на сильную головную боль, но и на сбои в работе многих других органов и систем.
Воздействие погоды на организм человека осуществляется через рецепторы организма, что и проявляется в изменении работы, прежде всего вегетативной нервной системы, центральной нервной системы организма.
Выходящие за рамки нормы метеорологические факторы раздражают термо– баро– и кожные рецепторы, ирритантные рецепторы легких, вызывая соответствующие неблагоприятные реакции организма.
В ответ на воздействие климата на организм человека в нем возникают адаптационные реакции на уровне как центральной, так и вегетативной нервной системы. Также надо сказать, что человек реагирует на изменение погоды, даже если скрывается, как ему кажется, от «непогоды» в толстых каменных стенах своего дома. Как это ни грустно, но оградить себя таким способом от воздействия колебаний электромагнитных полей, атмосферного давления и некоторых других неблагоприятных факторов окружающей среды практически невозможно.
Утверждают, что при изменении магнитной обстановки замедляется движение крови по капиллярам, и, как следствие, артериальное давление падает, что ведет к включению рефлекса, предохраняющего организм от остановки кровообращения. Хотя у многих людей АД повышается.
В любом случае артериальное давление крови зависит от систолического объема сердца и силы его сокращений. Когда сердце с большей силой выталкивает кровь в аорту, АД возрастает, и наоборот.
Организм всегда старается самосохраниться, и неприятные ощущения – это результат компенсаторных реакций по возвращению организма в изначальное состояние. По данной концепции, все якобы сводится к несовершенству человеческого организма, в частности сосудов, которые болезненно реагируют на различные изменения погоды. И все-таки человек достаточно совершенен. Природа не создавала его для легкой и сытной жизни, и сознательный уход от нее приводит к тому, что в организме появляются многие болезненные проблемы, включая и метеозависимость.
Причина метеозависимости лежит в психофизическом конфликте между Природой и человеком, прежде всего, в его нежелании контактировать с ней и следовать ее незыблемым законам.
Современный человек воспринимает многие природные факторы как «неблагоприятные» (слякоть, дождь, очень низкая или высокая температура, порывистый ветер и т. д.) и дистанцируется от нее, прячась в уютной квартире, комфортной одежде.
Все органы и системы большинства жителей Земли адаптировались к функционированию в тепличных условиях и в случае резких перепадов атмосферного давления и изменений погоды начинают реагировать на это болезненно. Причина всех наших недугов кроется в наших мыслях, сознании, подсознании. Именно там следует искать ключ к разгадке не только метеозависимости, но и многих других болезненных проблем человека.
Немедикаментознное лечение и профилактика головной боли при метеозависимости
Непременное условие в профилактике головной боли при метеозависимости – постоянный контакт с природой! Следует учиться выполнять физическую работу (или ее аналог – физические упражнения, движение) именно на природе, независимо от ее «капризов».
При выраженной головной боли показано дыхание с мануальной энергетической подпиткой (на выдохе мысленно проговаривать: «Мое состояние улучшается, улучшается, артериальное давление крови нормализуется, нормализуется»).
Самомассаж головы с точечным массажем БАТ может не только уменьшить головную боль, но и улучшить самочувствие в целом.
Упражнения психофизической разгрузки нормализуют тонус кровеносных сосудов, качественно улучшают работу всех энергетических центров организма.
При низком АД крови – «писание» кончиком носа букв алфавита и контрастный душ. При высоком – теплый или горячий душ на шейно-затылочную область.
Показан специальный дыхательный комплекс упражнений, который улучшит питание мозга, значительно обострит память.
При повышении артериального давления крови – обязательная релаксация. При низком АД – медитация с мысленным проговариванием текстов, направленных на повышение артериального давления крови.
При склонности к метеозависимости, сопровождающейся выраженными головными болями, показаны регулярные занятия физкультурой и спортом под строгим самоконтролем. Лучше практиковать аэробные нагрузки, позитивно сказывающиеся на работе практически всех органов и систем организма; аэробный тренинг следует проводить при любой погоде.
Антидепрессанты как эффективный метод лечения депрессии
По данным статистики, депрессией страдает до 5 % населения планеты и она является актуальной проблемой современного человека. Для заболевания характерно состояние тревожности, угнетения, тоски. Возможно появление заторможенности (как психической, так и двигательной). Депрессия также вызывает проблемы со сном, вплоть до бессонницы.
Для лечения депрессии используют различные средства, в том числе лекарственные препараты – антидепрессанты. Их действие направлено на снятие симптомов заболевания. Во время приема препарата у больного депрессией исчезает повышенная тревожность, апатия и напряжение, вызванное угнетенным эмоциональным состоянием. Взамен появляется активность и жизнерадостность.
Но эффект от применения препарат не появляется сразу. Первые результаты наступают в среднем после 2 недель применения, а иногда и на 10-й неделе с момента начала приема. По этой причине у человека возникает привыкание к препарату.
Самодельные игрушки на базе электроники
Машина на радиоуправлении – мечта любого мальчишки, но большинство разновидностей такой игрушки не умеет и половины того, что сумеет собранная из конструктора «Знаток». Дополнительной гордостью, конечно, станет тот факт, что она собрана самостоятельно, пусть и из готовых деталей. Ключевой особенностью таких комплектов является отсутствие многочисленных схем для сборки – собрать можно будет только одну модель, но зато какую!
К таким наборам «Знатока» относятся радиоуправляемый вездеход «Лидер» и так называемая «Умная машина». Если «Лидер» фактически является обыкновенной машиной на радиоуправлении, которая отличается разве что возможностью включать фары, то «Умная машина» допускает даже такие продвинутые опции, как управление голосом и подача сигнала. Что интересно, последний набор может ехать даже без внешнего управления, безошибочно объезжая возникающие на пути преграды, однако стоят оба варианта одинаково – по 7 тысяч рублей.
Причины и профилактика
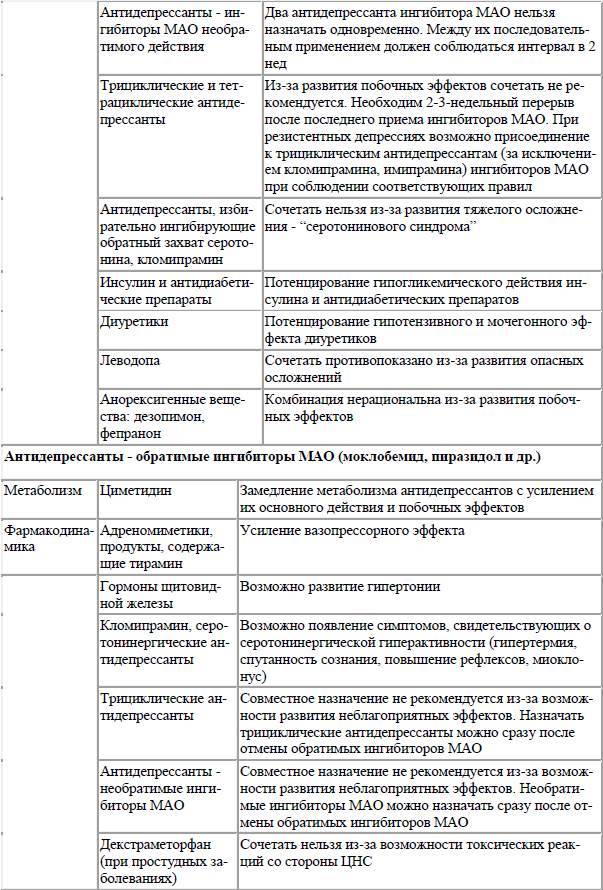
Основной принцип профилактики: ограничение использования серотонинергических препаратов в комбинированной терапии и тщательное наблюдение за состоянием пациента при её применении. Также необходимо наблюдать за состоянием пациента в периоды включения в схему нового препарата или повышения дозы. В особенности необходимо избегать сочетания ИМАО и СИОЗС, ИМАО и кломипрамина. Одним из принципов профилактики является также соблюдение рекомендуемых дозировок и режима приёма антидепрессантов.
Необходим перерыв длительностью не менее двух недель:
- в промежуток между отменой флуоксетина (прозака) и назначением СИОЗС;
- между отменой СИОЗС и назначением других серотонинергических средств;
- между отменой СИОЗС и назначением ИМАО.
Промежуток не менее пяти недель необходим между отменой флуоксетина и назначением необратимого ИМАО, для пожилых пациентов — не менее восьми.
При переводе с необратимых ИМАО на СИОЗС следует выдерживать перерыв четыре недели (по другим данным — две недели); при переводе с моклобемида на СИОЗС достаточно 24 часов.
После лечения кломипрамином перед назначением других серотонинергических средств необходимо выждать три недели.
Длительность периода отмены зависит от длительности периодов полувыведения препаратов. Период отмены составляет не менее пяти периодов полувыведения, но это минимальная рекомендуемая продолжительность периода отмены. Длительный период полувыведения флуоксетина и его основного активного метаболита норфлуоксетина может вызывать значительные трудности при клиническом применении.
Кроме того, серотониновый синдром отмечался:
- при совместном приёме СИОЗС или ИМАО с противопростудными препаратами, содержащими декстрометорфан, который способен подавлять обратный захват серотонина, СИОЗС или ИМАО с меперидином, трамадолом, с нефазодоном, с растительными антидепрессивными препаратами, содержащими зверобой, с 5-гидрокситриптофаном и триптофаном;
- совместном приёме СИОЗС с опиоидными анальгетиками, S-аденозилметионином (SAM, гептралом),метоклопрамидом, тразодоном, кломипрамином, амитриптилином, буспироном, препаратами против мигрени, леводопой;
- сочетанном приёме ИМАО с циклическими антидепрессантами, венлафаксином, специфическими серотонинергическими антидепрессантами, метилендиоксиметамфетамином (MDMA, «экстази»);
- сочетанном приёме следующих антидепрессантов: имипрамина и моклобемида, тразодона и флуоксетина, тразодона и буспирона, венлафаксина и транилципромина, венлафаксина и фенелзина, флуоксетина иселегилина (при высоких дозах селегилина — свыше 10 мг/сут);
- сочетанном приёме антидепрессанта и нормотимика: СИОЗС и карбамазепина, СИОЗС и лития, ИМАО и лития;
- совместном приёме СИОЗС и лекарств, влияющих на метаболизм СИОЗС (ингибирующих CYP2D6 иCYP3A4 изоформы цитохрома Р450);
- совместном приёме трамадола и антидепрессантов многих групп (в том числе СИОЗСиН).
Существуют отдельные сообщения о возникновении серотонинового синдрома при монотерапии СИОЗС (в начале курса лечения, при резком повышении дозировки или при интоксикации), а также при монотерапии кломипрамином или тразодоном.
Серотониновый синдром возможен также при приёме опиоидных анальгетиков, противокашлевых средств, антибиотиков, препаратов, снижающих вес, противорвотных средств, препаратов против мигрени и др.
Серотониновый синдром: симптомы
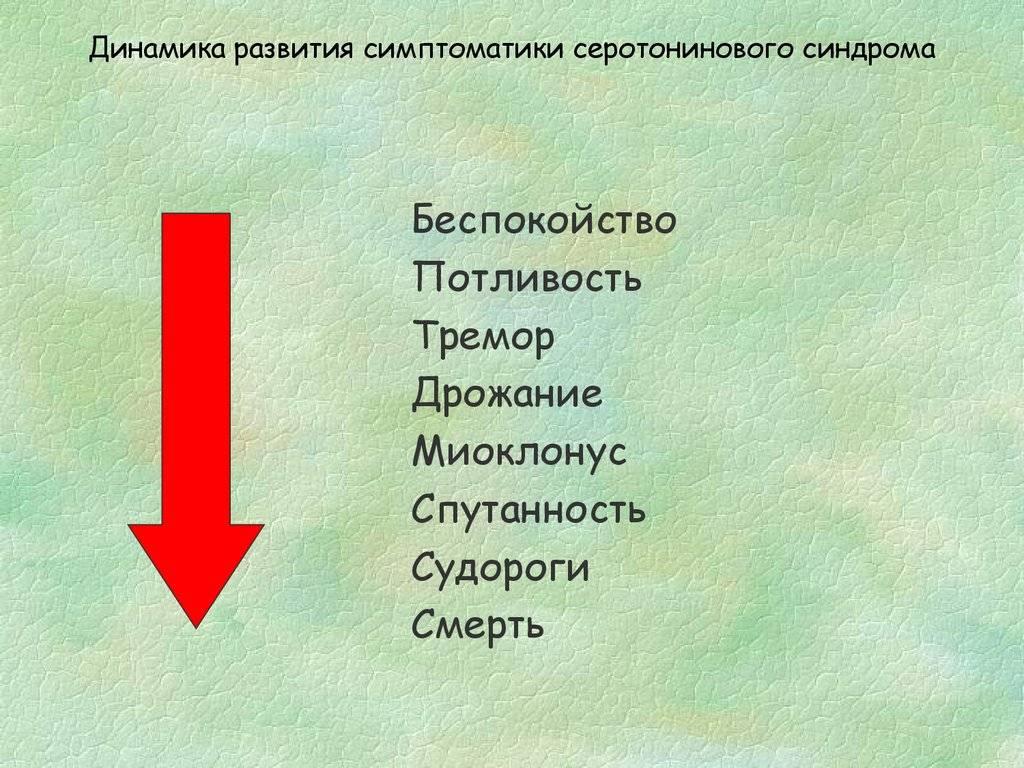
Серотонин влияет на многие реципиентные структуры (рецепторы) в организме. Поэтому избыток серотонина может вызывать множество различных признаков заболевания. Они обычно возникают в течение первых 24 часов после приема лекарства.
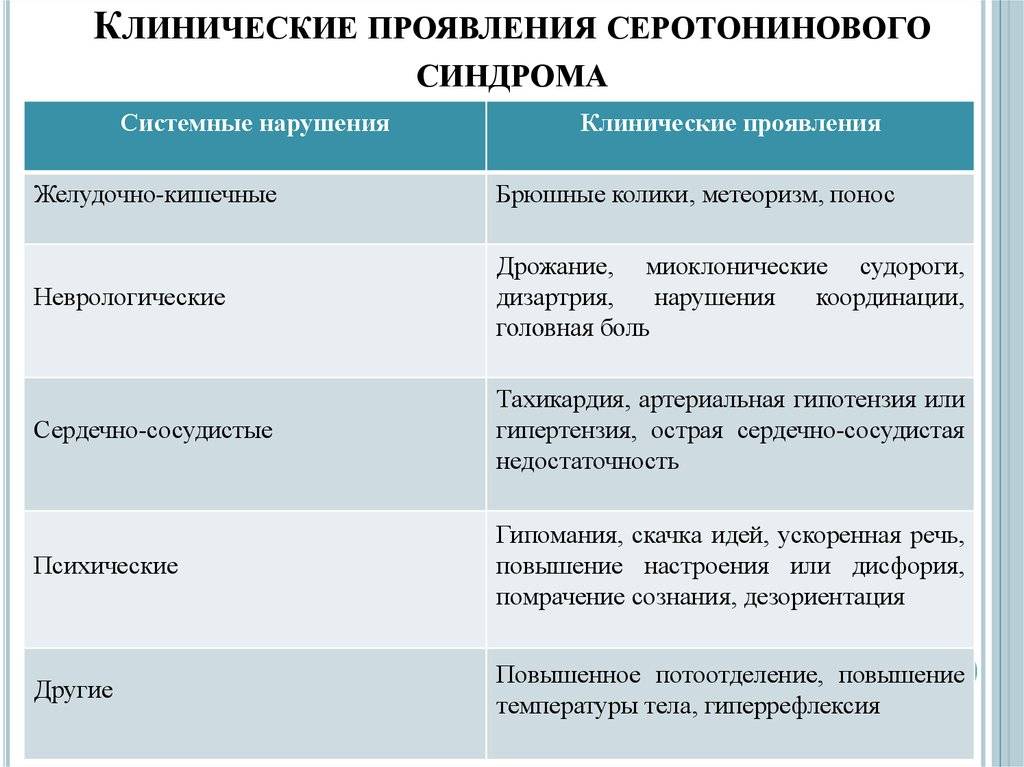
Согласно описаниям психиатра США Штернбаха, сегодня специалисты делят симптомы синдрома серотонина на три группы.
Вегетативные жалобы
Пациенты страдают от лихорадки и озноба, поэтому они часто чувствуют себя очень плохо (гриппоподобное состояние). Другие вегетативные симптомы, которые обычно возникают при синдроме серотонина:
- Увеличение сердечного ритма и артериального давления (тахикардия и гипертония),
- Учащенное дыхание (гипервентиляция),
- Сильная потливость (гипергидроз),
- Тошнота, рвота и диарея,
- Головные боли.
Нарушение взаимодействия между мышцами и нервами
Дальнейшие симптомы синдрома серотонина обусловлены нарушением взаимодействия нервов и мышц (нервно-мышечные симптомы).
Пациенты дрожат (тремор), имеют легко вызываемые и чрезмерные рефлексы (гиперрефлексия), непроизвольное подергивание мышц (миоклонус) и могут с трудом двигаться из-за повышенного мышечного напряжения (ригидность). Также возможны мышечные спазмы.
Психические эффекты
Кроме того, пациенты страдают от симптомов, вызванных серотониновым синдромом в центральной нервной системе. Избыток серотонина приводит к усилению возбуждения. В результате, при синдроме серотонина могут возникать следующие психические нарушения:
- Беспокойство, нервозность, неусидчивость,
- Галлюцинации,
- Расстройства внимания,
- Улучшение настроения,
- Проблемы с тонкой настройкой движений (нарушения координации).
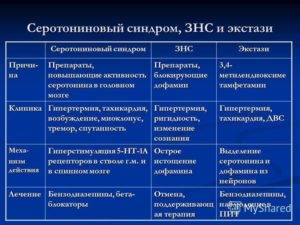
Серотониновый синдром: опасность для жизни
В конечном счете, серотониновый синдром может быть опасным для жизни. Серьезные последствия или осложнения возникают, например, из-за нарушений ритма сердца. Пациенты обычно испытывают ощущение сдавливания в груди, учащенное и нерегулярное сердцебиение.
Поскольку серотонин также действует на свертывание крови, серотонинергический синдром приводит в некоторых случаях к так называемой коагулопатии потребления. Система свертывания (включая тромбоциты) в кровеносных сосудах активируется, в результате в различных органах образуются сгустки крови, в которых нет необходимости. Кроме того, на более позднем этапе это приводит к отсутствию факторов свертывания (из-за повышенного потребления) и, следовательно, к спонтанному кровотечению.
Смерть от синдрома серотонина обычно происходит из-за полиорганной недостаточности.
Нигатив – Дети земли
Что нужно знать об антидепрессантах?
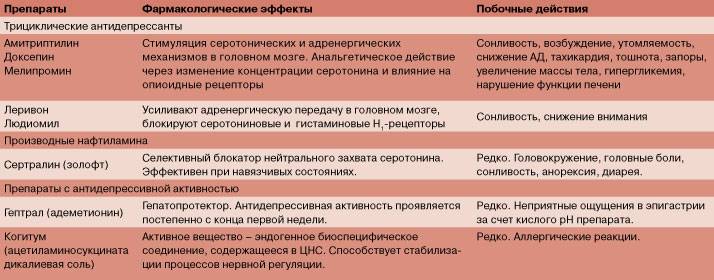
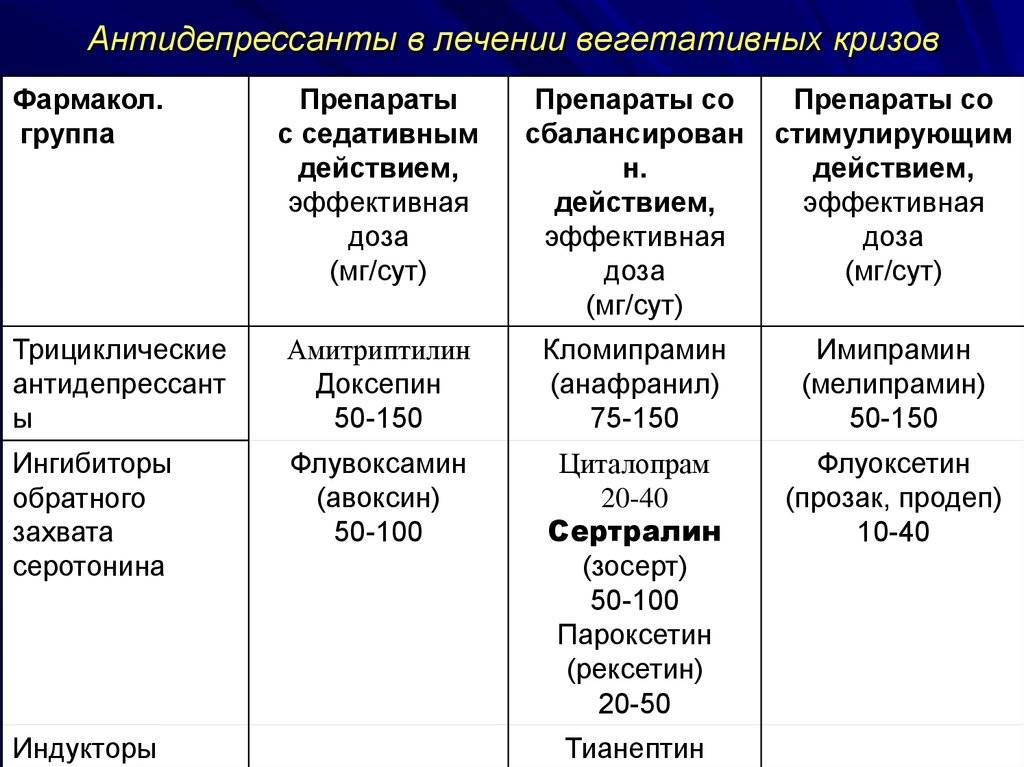
Антидепрессанты – психотропные лекарства, которые применяются строго по назначению врача и предназначены для облегчения симптомов депрессии. Также он оказывает седативное и стимулирующее действие. Проявление эффекта зависит от особенностей конкретного препарата.
Антидепрессанты делятся на два вида:
- стимуляторы;
- седативные.
По силе действия:
- большие;
- малые.
Направленность действия
Большие антидепрессанты-стимуляторы улучшают настроение, убирают апатию. А еще они способствуют мыслительному процессу и двигательному торможению.
Теперь рассмотрим малые антидепрессанты-стимуляторы. Основной направленностью действия является регулирование и улучшение настроения. Они оказывают стимулирующий и транквилизирующий эффект. Назначаются в основном при легко протекающей депрессии в совокупности с астенией.
Возможно появление побочных эффектов во время приема антидепрессантов. Могут возникнуть: сухость в ротовой полости, мигрень, головокружение, повышенная потливость, неприятные ощущения в конечностях. Часто пропадает аппетит, появляется запор либо диарея, тошнота и задержка мочеиспускания. Редко появляется сонливость, повышенная утомляемость, падение артериального давления, обморок.
В случае значительной передозировки препарата возможно появление беспокойства, бессонницы, нервное возбуждение, а также непроизвольное сокращение мышц, тремор и редко припадки. Препарат не вызывает чувство эйфории у здорового человека. Такой препарат назначают в особом случае, когда другие методы не оказывают результата, поскольку он может вызвать тяжелые побочные эффекты, если больной принимает их длительное время.
Развитие серотонинового синдрома
Повышенную концентрацию гормона в крови вызывает неправильный прием антидепрессантов, среди которых:
- ингибиторы обратного захвата серотонина (СИОЗ);
- ингибиторы моноаминоксидазы (МАО).
Под действием этим фармакологических препаратов в синапсе (пространстве между двумя нейронами) накапливается большое количество гормона или происходит перевозбуждение рецепторов серотонина, расположенных в мембранах нервных клеток.
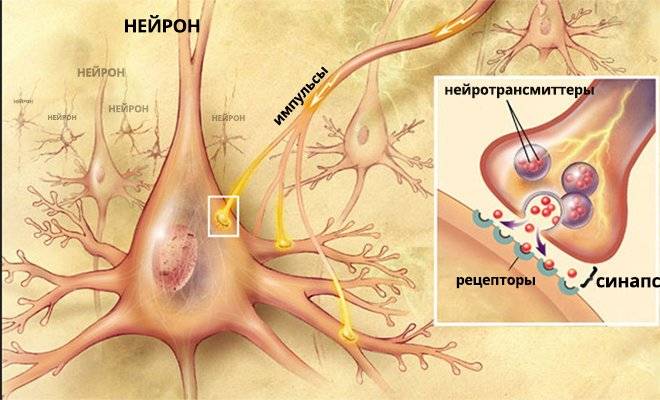
В головном мозге есть нейроны , функциональность которых регулируется серотонином. С помощью этого вещества координируется работа нервной системы. Происходит это следующим образом:
- серотонин в отростке одного нейрона создает пузырьки;
- вместе с пузырьком гормон выделяется в синапс;
- серотонин влияет на рецепторы мембраны другого нейрона;
- нервная клетка под действием гормона активируется и выполняет свою функцию.
Количество серотонина в синапсе регулируется несколькими способами:
- Происходит обратный захват вещества и возвращение его в отросток первого нейрона.
- Посредством обратной связи головной мозг получает и анализирует сведения о количестве серотонина в синаптической щели и регулирует его секрецию.
- С помощью ферментов, которые расщепляют активное вещество.
При избытке гормона в синапсе развивается серотониновый синдром. Это может быть связано с нарушением секреции серотонина или сбоем одного из трех физиологических механизмов, которые регулируют его количество в пространстве между нейронами.
Впервые симптомы серотонинового синдрома были описаны в 1960 году. Патологическое состояние возникло у больных на фоне приема антидепрессантов. Позднее стало известно, что такую реакцию организма провоцируют:
- сочетание отдельных антидепрессантов и монотерапия с использованием этой фармакологической группы;
- одновременный прием антидепрессантов и препаратов от кашля, средств для похудения и других лекарств;
- наркотические вещества.
Самыми востребованными являются СИОЗ. Это лекарственные средства последнего (третьего) поколения. Покупательский спрос на них объясняется отсутствием побочных эффектов в сравнении с другими группами антидепрессантов. Они свободно продаются в аптеках, поэтому чаще всего их покупают без предварительной консультации с врачом.
Самолечение нередко приводит к развитию серотонинового синдрома. Группу риска составляют наркозависимые.
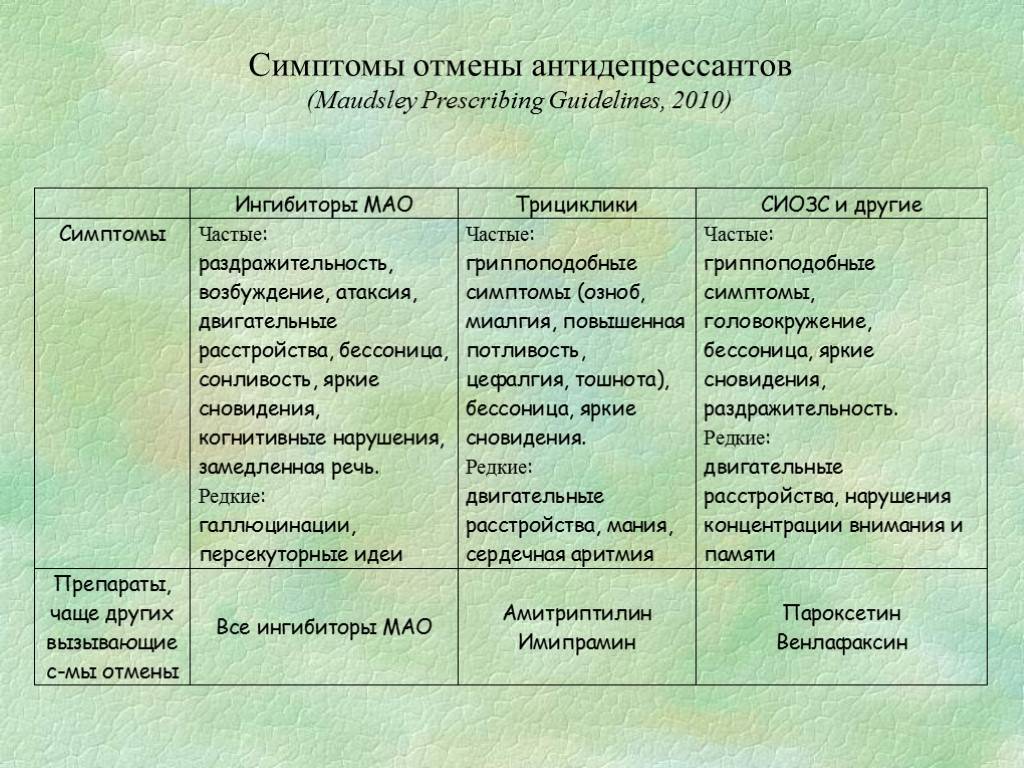
Что такое синдром отмены препарата?
Механизм действия антидепрессантов заключается в воздействии на определенные нервные окончания, которые влияют на работу мозга. Они насыщаются активным действующим веществом, которое входит в препарат и под его действием блокирует некоторые химические и биологические процессы в организме. Резкая отмена применения антидепрессантов приводит к высвобождению заблокированных процессов. В итоге организм начинает беспорядочно проявлять различные негативные реакции похожие на рецидив депрессии.
Синдром отмены антидепрессантов может появиться под влиянием двух факторов:
1. Нерегулярное применение препарата. Может возникнуть временное ухудшение незадолго перед приемом препарата или в случае его опоздания.
2. Резкий вывод лекарства из организма. Возникает из-за быстрой отмены лечения. Возвращаются первоначальные симптомы, при этом параллельно могут появиться новые.
Также у каждого человека существует «индивидуальный антидепрессивный порог». Это означает, что дозировка препарата назначается индивидуально, в зависимости от его восприимчивости к препарату. Низкая дозировка не приносит результата, а завышенная – опасна.
Ошибки в лечении
Сочетание транквилизаторов, таких как Фенибут с антидепрессантом – это нормальный терапевтический ход. Подобный комплекс позволит облегчить состояние пациента от симптомов депрессии и побочных эффектов основного лекарства с помощью транквилизатора. В это время успевает подействовать антидепрессант и человек сможет адекватно воспринимать психологическую помощь.
Но иногда врачи или пациенты самостоятельно продолжают пить Фенибут, который разрешено использовать не более 2 недель. Они чувствуют себя хорошо после таблетки, но даже один пропущенный прием вызывает ухудшение состояния. Здесь уже можно говорить о синдроме отмены транквилизаторов, которые формируют стойкую химическую зависимость. Лечиться пациенту придется у нарколога.
К сожалению, недобросовестные врачи используют этот прием, чтобы получить быстрый эффект и «постоянных клиентов». Ни о каком лечении речь не идет.
Самостоятельно или по назначению врача пациент принимает другие лекарства, которые также могут вызывать побочные действия и зависимость. Антидепрессанты ошибочно обвиняют при синдроме отмены снотворных препаратов, нейролептиков.
Ошибкой являются упомянутые выше недостаточное лечение или неправильное прекращение приема. А также отказ от психотерапии. Депрессия не возникает у любого человека. Подвержены личности с определенным темпераментом, складом характера, в особых обстоятельствах.
Ошибкой является представление, что антидепрессант можно пить единоразово в стрессовой ситуации, как но-шпу при спазме. Такие препараты лечат, а не снимают симптомы, они эффективны на длительной дистанции.
Если синдром отмены проявляется слишком жестко и признаки совпадают с состоянием до лечения, то врач может назначить продолжение терапии с увеличением дозировки. А следующая попытка прекращения будет более плавной.
Что такое синдром отмены препарата?
Механизм действия антидепрессантов заключается в воздействии на определенные нервные окончания, которые влияют на работу мозга. Они насыщаются активным действующим веществом, которое входит в препарат и под его действием блокирует некоторые химические и биологические процессы в организме. Резкая отмена применения антидепрессантов приводит к высвобождению заблокированных процессов. В итоге организм начинает беспорядочно проявлять различные негативные реакции похожие на рецидив депрессии.
Синдром отмены антидепрессантов может появиться под влиянием двух факторов:
1. Нерегулярное применение препарата. Может возникнуть временное ухудшение незадолго перед приемом препарата или в случае его опоздания.
2. Резкий вывод лекарства из организма. Возникает из-за быстрой отмены лечения. Возвращаются первоначальные симптомы, при этом параллельно могут появиться новые.
Также у каждого человека существует «индивидуальный антидепрессивный порог». Это означает, что дозировка препарата назначается индивидуально, в зависимости от его восприимчивости к препарату. Низкая дозировка не приносит результата, а завышенная – опасна.