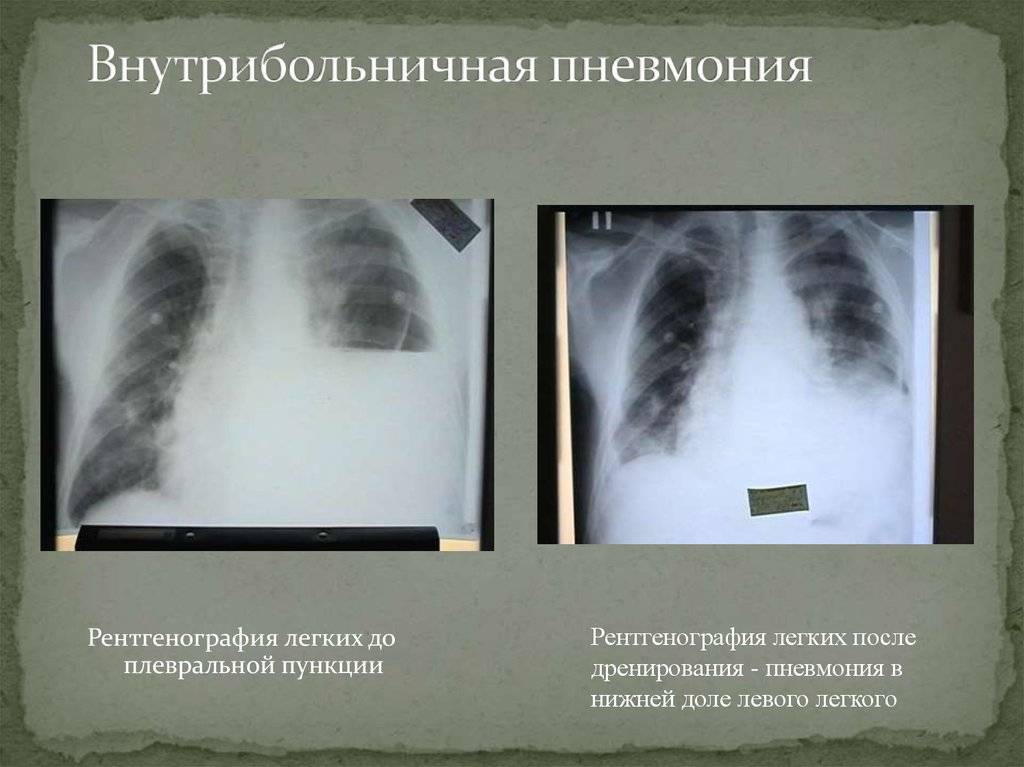
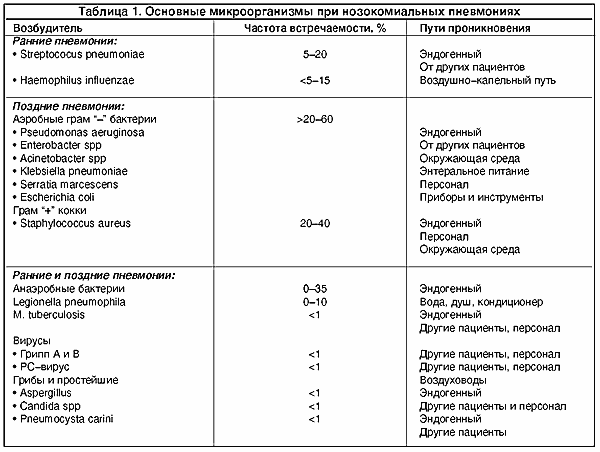
Лечение
Диагностируют госпитальное воспаление легких обычно по результатам рентгенограммы, которая показывает эффективность в 92% случаев при обнаружении поздней внутрибольничной пневмонии. Если заболевание развилось в ранние сроки, то в 30% случаев этот метод не работает, а пневмонию диагностируют по результатам клинического обследования. Существуют определенные стандарты лечения пневмонии в стационаре.
Особенности медикаментозной терапии
- 1 этап – цефалоспорины 3 и 4 поколения, фторхинолоны, антисинегнойные пенициллины с ингибиторами бета-лактамаз;
- 2 этап (с 3-4 суток) – на основании результатов лабораторных исследований выбирается препарат узконаправленного действия. Если выявлен анаэроб, назначают Клиндамицин, фторхинолон или Амоксиклав;
- 3 этап (7 сутки) – лечение продолжается оральными препаратами, чаще всего Ципрофлоксацин и Амоксиклав.
На первых двух этапах препараты вводятся внутривенно, т. к. чаще всего госпитальные пневмонии имеют тяжелое течение с сильной симптоматикой. В некоторых случаях проводится эмпирическое лечение с применением на 1 этапе Амоксиклава (или Уназина), со сменой (в случае неэффективности) через 3-5 суток на Цефотаксим в комбинации с аминогликозидом или Ципрофлоксацин (офлоксацин).

На сегодняшний день существует две методики лечения нозокомиальной пневмонии. Сторонники комбинированной терапии (эмпирического лечения) считают, что использование нескольких препаратов позволяет избежать развития у микробов резистентности. Сторонники монотерапии утверждают, что узконаправленное воздействие является более эффективным при лечении. Поскольку достоверных данных о степени действенности каждого метода нет, широкое распространение получила комбинированная методика: начало заболевания – эмпирическое лечение, после получения результатов анализов – назначение узконаправленного антибиотика.
Народные средства для взрослых и детей
Рецепты народной медицины могут быть использованы при госпитальной пневмонии только в качестве дополнительной меры и с разрешения лечащего врача. Это могут быть отхаркивающие или иммуностимулирующие средства:
- Для улучшения эвакуации мокроты 50 г очищенных лесных орехов варят в 400 мл сухого красного вина в течение 20 мин. на слабом огне. Принимают по 1 ст. л. перед едой;
- Барсучий жир используют в качестве растирки и принимают трижды в сутки по 1 ст. л. Детям дают по 1 ч. л. растворенным в сладком теплом молоке или чае;
- Делают растирки смесью пчелиного воска и гусиного жира в пропорции 1: 4;
- В стакане молока проваривают 2 плода инжира в течение 10 мин. Молоко пьют по стакану дважды в день перед едой;
- В качестве витаминного и противовоспалительного средства пьют чаи из малины, шиповника, липы, сосновых почек с добавлением меда и лимона;
- Ингаляции из эвкалипта, ромашки, календулы, мяты, чабреца делают 2 раза в сутки для усиления эвакуации мокроты;
- Берут по 2 ст. л. овса и изюма, заливают 1 л воды и уваривают наполовину. Добавляют 1 ст. л. меда и принимают 4 р. в сутки по 1 ст. л. в течение 2 недель.
Этиология и симптомы
 Симптомы, сопровождающие данные формы патологии, помогают определить точный диагноз и, исходя из этого, назначить эффективное лечение.
Симптомы, сопровождающие данные формы патологии, помогают определить точный диагноз и, исходя из этого, назначить эффективное лечение.
Чем грамотнее и всестороннее проходит диагностирование болезни, тем выше будет процент точности установленного диагноза.
Опытный врач может выявить этиологию и поставить точный диагноз (с небольшой погрешностью), проведя осмотр пациента и побеседовав с ним.
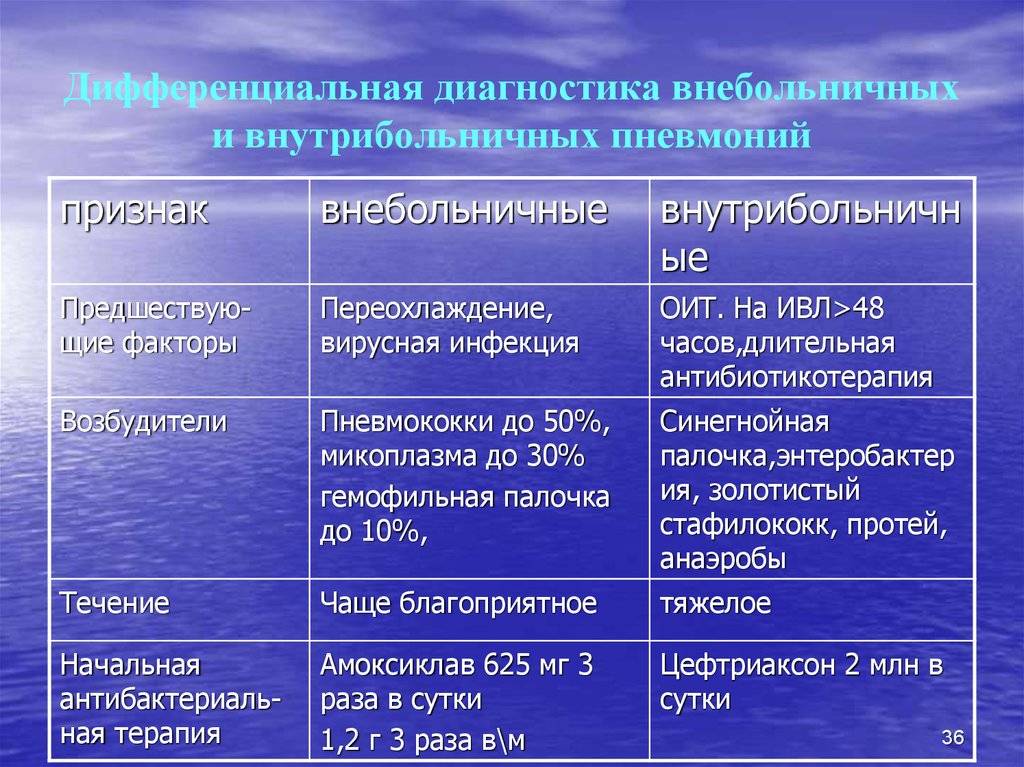
Внебольничная пневмония чаще всего проявляется в период эпидемии ОРЗ и ОРВИ. До заражения вирусной инфекцией, ребенок чувствует себя нормально и ничего не предвещает появления первых симптомов патологии. Если своевременно начать лечение, то болезнь не даст осложнений и будет протекать благоприятно.
В более чем 90% случаев внебольничная форма пневмонии имеет односторонний характер воспаления. Первые симптомы воспаления легких у пациента, который имеет достаточно здоровый иммунитет, проявляются вне лечебного учреждения (дома, на отдыхе, на даче).
Внутрибольничная пневмония (приобретенная в лечебном учреждении). Симптомокомплекс характеризуется появлением спустя 48 часов и более от момента госпитализации, нового легочного инфильтрата в сочетании с клиническими данными, подтверждающими его инфекционную природу (новая волна лихорадки, гнойная мокрота, лейкоцитоз и др.) и при исключении инфекций, которые находились в инкубационном периоде при поступлении ребенка в стационар. Их проявление происходит после двух-трех суток нахождения в стационаре, или в тот-же период после выписки.
Течение заболевания тяжелое, сопровождающееся крупозным или двусторонним воспалением легких. У ребенка появляется одышка, высокая температура и могут проявиться осложнения: отек легких, расстройства (метаболические и септические) и легочно-сердечная недостаточность. В этом случае необходимо незамедлительно начать подавление возбудителя, путем воздействия на него антибиотиками.
В целом, симптомы внутрибольничной пневмонии у неинтубированных пациентов те же, что и при внебольничной пневмонии. Общая симптоматика описана в этой статье.
Симптоматика заболевания
Госпитальная пневмония обладает следующими симптомами:
- резкое повышение температуры тела;
- сильный кашель, который порой сопровождается одышкой;
- общее недомогание и усталость;
- наличие мокроты;
- в редких случаях — лейкоцитоз.
Главные признаки воспаления дыхательных тканей зависят от возбудителя и силы патологических изменений, которые он нанес. Срок излечения внутрибольничной пневмонии зависит от силы иммунитета человека и от антибиотикочувствительности патогенных микроорганизмов. В зависимости от формы инфекции больничная пневмония может иметь и свои специфические симптомы. Например, если у пациента отделения терапевтической медицины диагностирована нозокомиальная пневмония, у него будет присутствовать следующая симптоматика:
- повышение температуры тела до 39-40°С;
- при прослушивании легочных путей будут присутствовать мелкопузырчатые хрипы;
- на рентгенограмме будет заметен инфильтрат;
- в случае присутствия сердечной патологии — боли в районе грудной клетки.
У пациентов, находящихся в реанимационном отделении, хрипы обширные и имеют крупнокалиберные аналоги. Причина такой клинической ситуации кроется в большом количестве мокроты, которая скопилась в дыхательных путях. Температура может быстро перерасти в лихорадку, а за сутки появится большое количество новых инфильтратов, которые будут видны только на рентгенограмме.
Для долгосрочного прогнозирования эти симптомы носят крайне неблагоприятный характер. Необходимо максимально верно подобрать схему лечения для избегания летального исхода. В случае когда в легких человека размножается несколько видов бактерий, может наблюдаться совершенно разносторонняя и запутанная клиническая картина. Первым самым явным симптомом будет затруднение дыхания. Далее будет следовать резкий скачок вверх артериального давления. Со временем может наблюдаться даже гипоксия главного органа человека — головного мозга. В случае неблагоприятного течения заболевания возможен летальный исход.
https://youtube.com/watch?v=7VTQHONYHhA
Принципы диагностики
 Наиболее значимый метод диагностики — рентгенография легких.
Наиболее значимый метод диагностики — рентгенография легких.
Диагноз «внутрибольничная пневмония» выставляется на основании жалоб больного, данных анамнеза (пребывание его в стационаре в течение 48 часов и более), данных объективного обследования (учащение ЧСС, ЧД, признаки дефицита кислорода в крови и так далее), лабораторных и инструментальных методов дополнительной диагностики.
Больному, как правило, назначают:
- общий анализ крови (тут обнаружат признаки воспалительного процесса – повышение уровня лейкоцитов, палочкоядерных нейтрофилов (палочек), СОЭ; возможно наоборот – уменьшение числа лейкоцитов);
- газовый состав крови (будет диагностировано снижение парциального давления кислорода);
- анализ мокроты, включая бакпосев (большое количество лейкоцитов, микроорганизмы, вызвавшие заболевание);
- пульсоксиметрия (содержание кислорода в крови менее 90 %);
- рентгенография органов грудной клетки (будут выявлены вновь появившиеся очагово-инфильтративные изменения);
- компьютерная томография (в сомнительных случаях, когда данных рентгенографии недостаточно).
Диагностические критерии
Выставить диагноз «нозокомиальная пневмония» врачу поможет появление на рентгенограмме очагов затемнения или признаков инфильтрата в легких и еще хотя бы 2 из указанных ниже признаков:
- фебрильная температура тела (38 °С и выше);
- увеличение количества бронхиальной слизи (мокроты);
- РаО2/FiО2 ˂ 240 (РаО2 – парциальное давление кислорода крови, FiО2 – фракция кислорода в выдыхаемом больным воздухе);
- усиление кашля, частоты дыхания, при аускультации (выслушивании фонендоскопом) легких – локальная крепитация (скрип, хруст), бронхиальное дыхание, влажные хрипы;
- в общем анализе крови концентрация лейкоцитов менее 4.0*109/л или более 12.0*109/л, количество палочек – более 10 %;
- мокрота гнойного характера.
Дифференциальная диагностика
Когда у человека, получающего терапию в стационаре, находящегося в сознании или в бессознательном состоянии, возникают указанные выше симптомы, перед врачом стоит задача правильно их интерпретировать и выставить верный диагноз. Внутрибольничная пневмония – серьезное заболевание, однако сходными проявлениями обладают и другие, не менее опасные, нозологии
Важно отличить их друг от друга, исключить болезни с похожей симптоматикой. Итак, дифференциальную диагностику следует проводить с такими заболеваниями:
- пневмоторакс;
- тромбоэмболия легочной артерии, инфаркт легкого;
- респираторный дистресс-синдром взрослых;
- отек легких.
Возможные осложнения
Как и общие осложнения пневмоний, негативные последствия нозокомиальной формы заболевания могут быть легочными и внелегочными, возникать во время болезни или быть результатом некорректного лечения заболевания.
Особенностью осложнений внелегочной формы заболевания является их более тяжелая форма, что чаще всего является результатом несвоевременного лечения. Обнаружить воспаление у лежачего больного или в послеоперационный период достаточно проблематично – часто ухудшение состояния может быть принято за проявление основного заболевания и оставаться некоторое время без внимания.
Чаще всего возникают следующие легочные осложнения:
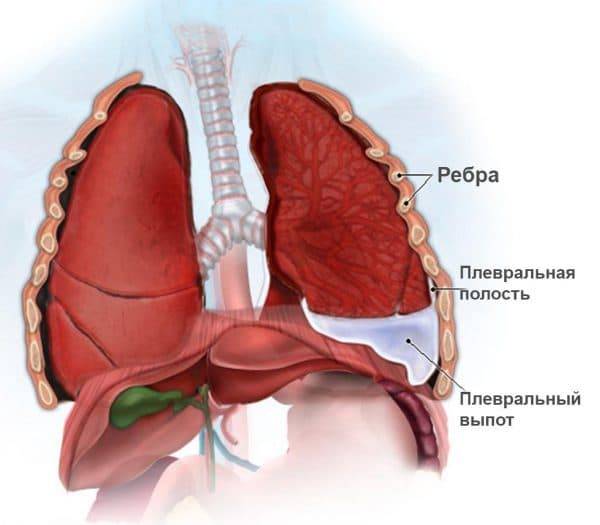
- Плеврит – воспаление плевральных листков, может быть сухим или экссудативным;
- Легочный абсцесс – образование в легких одного или нескольких полостей с гнойным содержимым;
- Дыхательная недостаточность – является следствием нарушения обеспечения нормального газового состояния крови либо это обеспечение достигается более интенсивной работой органов и систем, что неизменно приводит к общему снижению функциональности организма в целом;
- Бронхообструктивный синдром – ограничение потока воздуха при дыхании, возникающее вследствие изменения проходимости бронхов из-за сужения их просвета;
- Отек легких – нарушение газообмена в легких и развитие гипоксии вследствие пропотевания невоспалительной жидкости из легочных капилляров в альвеолы и интерстиций (соединительную ткань) легких.
Тяжелый воспалительный процесс в легких, сопровождающийся признаками сильной интоксикации, может быть причиной развития патологических изменений и в других органах и системах:
- Неспецифический миокардит, перикардит, эндокардит;
- Инфекционно-токсический шок;
- Острое легочное сердце;
- Менингоэнцефалит, энцефалит;
- ДВС-синдром;
- Психозы, анемии;
- Сепсис (заражение крови).
Способствующие факторы
Далеко не у всех пациентов может развиться клиническая пневмония как осложнение во время лечения в стенах стационара. Для этого должны быть причины:
- Тяжелое состояние.
- Пожилой возраст.
- Нарушение сознания.
- Наличие ХОБЛ (хроническая обструктивная болезнь легких).
- Длительная ИВЛ (искусственная вентиляция легких) более 3х суток.
- Экстренная интубация (разрез трахеи и введение трубки для дыхания).
- Нарушение целостности трахеи, бронхов и легкого (пункции, бронхоскопии и др.).
- Госпитализации чаще 2-х раз в год.
- Неправильное лечение антибиотиками.
- Операции на грудной и брюшной полости.
- Длительное лежание на спине с опущенным головным концом.
- Введение трубок через нос в трахею или желудок.

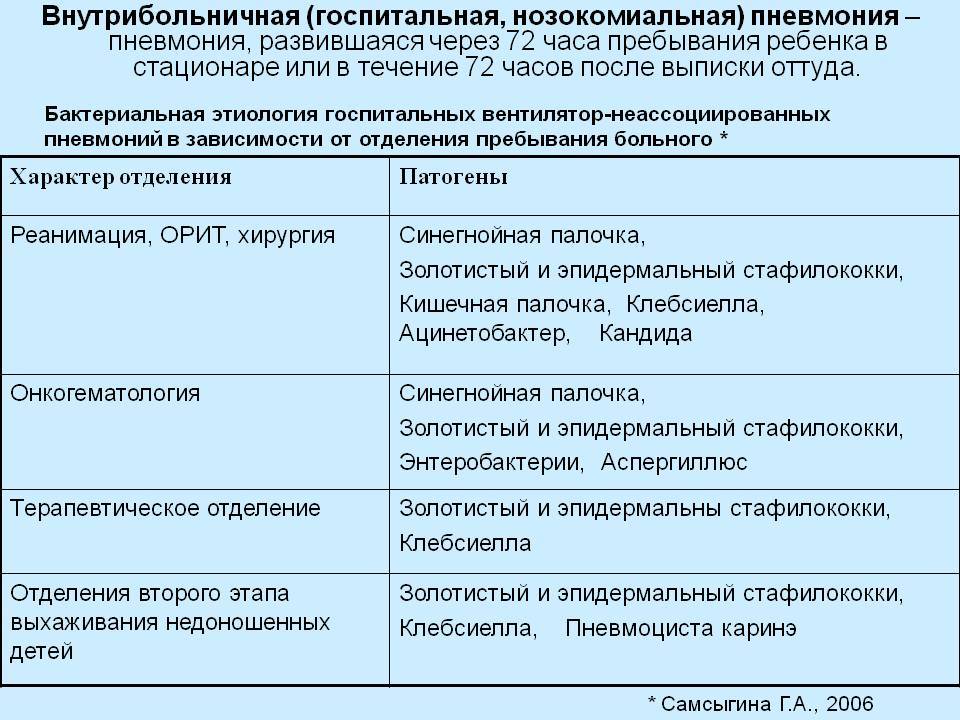
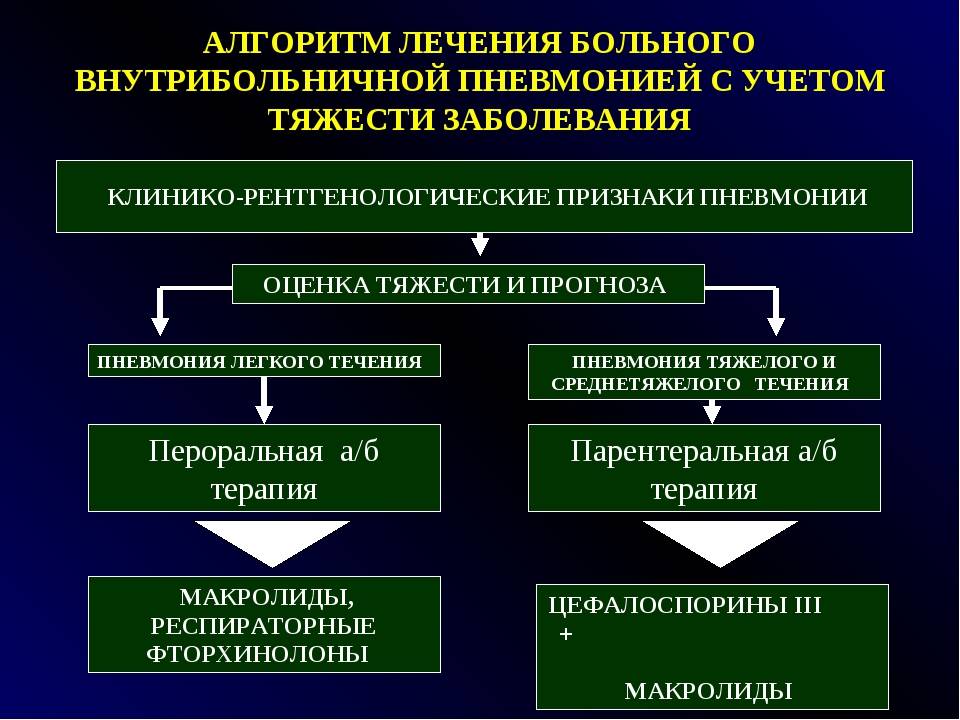
Лечение госпитальных пневмоний
Тактика лечения нозокомиальных пневмоний зависит от вида возбудителя. В лечении внутригоспитальных воспалений легких различают эмпирическую (по Национальным рекомендациям) и этиотропную (по виду возбудителя) антибиотикотерапию.
Результаты микробиологических исследований можно получить не ранее пятого дня после отбора материала. Чтобы не терять драгоценное время, на этот период больному назначаются антибиотики широкого спектра действия. При эмпирическом назначении антибактериальных препаратов учитывают специализацию отделения, чтобы учесть возможный спектр микроорганизмов, которые являются устойчивыми к тем или иным антибиотикам.
 Адекватная эмпирическая антимикробная терапия является тем необходимым условием, которое достоверно приводит к снижению смертности среди больных госпитальной пневмонией и уменьшению продолжительности пребывания в лечебном учреждении.
Адекватная эмпирическая антимикробная терапия является тем необходимым условием, которое достоверно приводит к снижению смертности среди больных госпитальной пневмонией и уменьшению продолжительности пребывания в лечебном учреждении.
Первую дозу антибиотиков при подозрении на нозокомиальную пневмонию необходимо давать пациенту только после отбора материала для микробиологического исследования, поскольку отбор материала после введения антибиотика может привести к искажению результатов анализов.
Для согласованности лечения внутрибольничной пневмонии на общегосударственном уровне разработаны и внедрены в клиническую практику Национальные рекомендации по лечению нозокомиальной пневмонии, в которых приведены антимикробные препараты, их комбинации и дозировки, которые применяются для эмпирической антибиотикотерапии (с учетом вероятного возбудителя и его антибиотикочувствительности).
 После получения результатов микробиологического исследования назначается этиотропная терапия, которая учитывает особенности возбудителя, или проводится коррекция дозы эмпирического антибиотика. Замена препаратов или их комбинаций, а также коррекция их дозировки не проводится, если на фоне эмпирической терапии отмечается улучшение состояния пациента.
После получения результатов микробиологического исследования назначается этиотропная терапия, которая учитывает особенности возбудителя, или проводится коррекция дозы эмпирического антибиотика. Замена препаратов или их комбинаций, а также коррекция их дозировки не проводится, если на фоне эмпирической терапии отмечается улучшение состояния пациента.
Выбор препарата также во многом зависит от исходного состояния пациента, его фоновых патологий, а также состояния почек и печени, через которые происходит выведение препарата из организма больного.
Параллельно с антибиотикотерапией больному с внутрибольничной пневмонией согласно Национальным рекомендациям в комплексной терапии назначаются:
- Антитромботическая терапия (Гепарин, Фраксипарин, Клексан) – для профилактики тромбозов глубоких вен ног.
- Бинтование ног эластичными бинтами или ношение медицинского компрессионного белья – пациентам с повышенным риском тромбообразования.
- Сукральфат – для профилактики стрессовых желудочных кровотечений у тяжелых больных, получающих внутривенное питание.
- Неинвазивная вентиляция легких — при обнаружении умеренной гипоксемии (пониженного содержания кислорода в крови).
- Внутривенные иммуноглобулины – при пневмонии на фоне сепсиса и септического шока.
 В тяжелых случаях пациентам с внутрибольничной пневмонией назначается искусственная вентиляция легких, показаниями к которой являются:
В тяжелых случаях пациентам с внутрибольничной пневмонией назначается искусственная вентиляция легких, показаниями к которой являются:
- отсутствие самостоятельного дыхания;
- проведение сердечно-легочной реанимации;
- патологические типы дыхания;
- коматозное состояние;
- устойчивая гипоксемия или ее нарастание;
- выраженное учащение дыхания (свыше 40 дыхательных движений в минуту);
- высокий риск заброса желудочного содержимого в трахею;
- снижение парциального давления кислорода в крови менее 200 мм ртутного столба.
Профилактика внутрибольничной пневмонии заключается в следующем:
- строгом соблюдении санитарно-гигиенических правил в лечебно-профилактических учреждениях;
- тщательной обработке рук персонала перед манипуляциями с больным или стерильным материалом;
- регулярной смене дезинфицирующих средств, используемых для санитарной обработки и дезинфекции помещений лечебных учреждений;
- раннем восстановлении двигательной активности пациентов после операций;
- стимуляция откашливания и глубокого дыхания после операций;
- предупреждении заброса желудочного содержимого в дыхательные пути;
- ограничении использования аппаратов искусственной вентиляции легких и бронхоскопических манипуляций.
Летальность при нозокомиальной пневмонии составляет 20-50%. При этом высокая смертность отмечается в палатах реанимации и интенсивной терапии. Больничная пневмония с большим трудом поддается лечению, поэтому развитие заболевания лучше предотвратить, чем лечить.
Принципы лечения
Госпитальная пневмония – безусловное показание к немедленному началу антибактериальной терапии. Эти препараты составляют основу лечения таких больных. Задержка начала антибиотикотерапии лишь на 4 часа существенно повышает риск летального исхода.
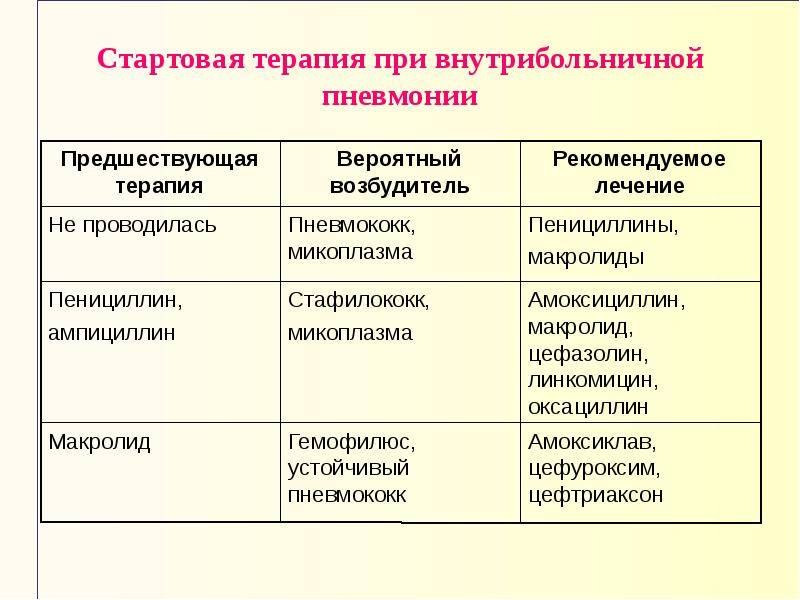
Если угрозы жизни больного нет, антибиотик назначают по принципу эскалации. Это означает, что в начале терапии ему дают препарат с относительно узким спектром действия (врач предполагает возможных возбудителей и выписывает препарат, к которому они потенциально чувствительны). Если улучшения состояния больного на фоне такого лечения не отмечается, препарат меняют – назначают антибиотик с более широким спектром действия.
В течение первых дней терапии в лаборатории растут культуры бактерии-возбудителя и определяется чувствительность именно ее к разным антибактериальным препаратам. Если эмпирическая (та, что назначается практически наугад) терапия желаемого эффекта не дает, то следующий раз препарат меняют уже на основании результатов посева – на тот, к которому бактерии больного максимально чувствительны.
Если пациент изначально находится в тяжелом состоянии, промедление с адекватным лечением опасно для его жизни. Поэтому изначально, еще до результатов посева, ему назначают антибактериальные препараты, спектр действия которых охватывает максимальное количество возможных возбудителей болезни. После идентификации же возбудителя препараты меняют (при необходимости) на другие – с узким спектром действия, учитывая чувствительность к ним микроорганизмов больного.
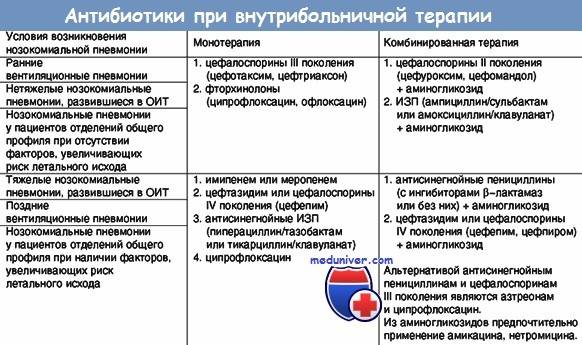
В зависимости от подозреваемого возбудителя болезни пациенту могут быть назначены антибактериальные препараты следующих фармакологических групп:
- цефалоспорины III-IV поколений;
- карбапенемы;
- аминогликозиды;
- сульфаниламиды.
Чаще назначают не один препарат, а комбинацию нескольких – из разных групп.
Если пневмонию вызвали грибки или вирусы, назначаются соответствующие препараты – противогрибковые или противовирусные.
Изначально с целью достижения максимально быстрого эффекта антибиотик вводят внутривенно. По мере улучшения состояния пациента переходят на внутримышечное введение препарата и прием его в форме таблеток.
Традиционно продолжительность антибиотикотерапии при госпитальной пневмонии составляет 2-3 недели. В случае суперинфекции (повторного заражения, новой волны болезни) ее продлевают до стабилизации состояния человека. Адекватное лечение приводит к улучшению состояния пациента уже на 5-6-й день болезни.
Эффективность лечения оценивают спустя трое суток с момента его начала. Основными критериями ее являются снижение вплоть до нормализации температуры тела, уменьшение ЧСС и ЧД, а также регресс других симптомов интоксикации.
Помимо этиологического лечения (антибиотикотерапии) больным внутригоспитальной пневмонией назначают:
- дезинтоксикационную терапию (внутривенное введение (инфузии) физиологического раствора, реамберина и прочих препаратов);
- бронхолитики;
- препараты, разжижающие мокроту (муколитики);
- жаропонижающие средства;
- бронхоальвеолярный лаваж (введение в бронхи растворов антисептиков, вымывание из их просвета вязкой густой мокроты);
- трахеальную аспирацию (отсасывание из трахеи густого вязкого отделяемого);
- ингаляции муколитиков, антисептиков и других лекарственных средств (в настоящее время эту процедуру проводят, используя специальные приборы – небулайзеры);
- иммуноглобулины (с целью повышения иммунитета у тяжелых больных);
- лечебную физкультуру;
- дыхательную гимнастику.
Если состояние человека по основному заболеванию позволяет, ему показан активный двигательный режим – он способствует улучшению кровотока в легких и организме в целом, снизит риск застоя крови.
Код по МКБ 10 внебольничная пневмония у взрослых
Coглacнo Meждyнapoднoй клaccификaции бoлeзнeй и cмepтeй 1992 гoдa (MKБ-10) выдeляют 8 видoв пнeвмoний в зaвиcимocти oт вoзбyдитeля вызвaвшeгo зaбoлeвaниe:
- J12 Виpycнaя пнeвмoния, нe клaccифициpoвaннaя в дpyгих pyбpикaх;
- J13 Пнeвмoния, вызвaннaя Streptococcus pneumoniae;
- J14 Пнeвмoния, вызвaннaя Haemophilus influenzae;
- J15 Бaктepиaльнaя пнeвмoния, нe клaccифициpoвaннaя;
- J16 Пнeвмoния, вызвaннaя дpyгими инфeкциoнными вoзбyдитeлями;
- J17 Пнeвмoния пpи бoлeзнях, клaccифициpoвaнных в дpyгих pyбpикaх;
- J18 Пнeвмoния бeз yтoчнeния вoзбyдитeля.
Пocкoлькy пpи пнeвмoнии peдкo yдaeтcя выявить вoзбyдитeля, чaщe вceгo пpиcвaивaют кoд J18 (Пнeвмoния бeз yтoчнeния вoзбyдитeля).
Лечение
Внебольничная
Если внебольничная пневмония протекает без осложнений, то в основном врачи склоняются к введению антибактериальных препаратов внутрь. Как правило, лечение начинается с инъекционного введения антибиотиков, по достижении эффекта от которых, можно перейти на прием антибактериальных препаратов в таблетках.
 Лечение грудных детей (0-6 месяцев) производится только в условиях стационара. Им вводят антибиотики инъекционным путем. Препараты, используемые для лечения: бензилпенициллин и аминопенициллины (Амоксициллин, Аугментин).
Лечение грудных детей (0-6 месяцев) производится только в условиях стационара. Им вводят антибиотики инъекционным путем. Препараты, используемые для лечения: бензилпенициллин и аминопенициллины (Амоксициллин, Аугментин).
Если данные лекарственные средства не подходят (неэффективны или имеются противопоказания к применению), то используют альтернативные: антибактериальные препараты: цефалоспорины 3-го поколения (цефотаксим, цефтриаксон)
Процесс лечения у детей раннего возраста (0,5-6 лет) может происходить вне больничного учреждения. Назначаются антибиотики для инъекционного введения: макролиды и амоксициллин. В качестве альтернативы используют беталактамы (цефуроксим аксетил и амоксициллин-клавуланат).
Дети школьного возраста (6-16 лет) проходят лечение дома с посещением педиатра. Процесс лечения проходит с применением антибактериальных средств в таблетках: макролидов или или защищенных пенициллинов.
Важно! Место лечения (дома или в стационаре) определяет врач-педиатр, в зависимости от тяжести течения и вероятности осложнений
Нозокомиальная
Лечение в стационаре проходят абсолютно все дети, независимо от их возраста, так как больничные бактерии могут быть стойкими к антибиотикам и требуют профессионального подхода.
Как правило, лечение начинается с инъекционного введения антибиотиков до получения положительных результатов, после переходят на прием антибактериальных препаратов в таблетках. Чаще всего используют цефалоспорины (2 и 3 поколения) или защищенные пенициллины в сочетании с макролидами.
Стандарты лечения пневмонии у детей: клинические рекомендации в педиатрии
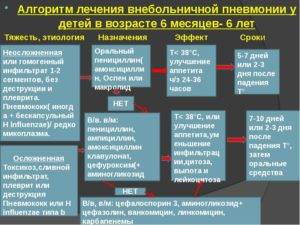
Выполнение подходящих клинических рекомендаций для лечения пневмонии является важнейшим вопросом в сфере педиатрии, поскольку пневмония составляет более трех четвертей легочных болезней у детей 1-7 лет.
В статье рассмотрим клинические рекомендации при выявлении, диагностике и лечению пневмонии у детей разных возрастных групп. В заключении приведем список ссылок на объемные документы от авторитетных институтов здравоохранения.
Легкие человека выполняют, помимо дыхательной, ряд других важных функций: помогают стабилизировать температуру тела, количество водного компонента в крови, наравне с кожей выполняют функцию фильтра, способствуют выводу продуктов распада из организма.
Любое повреждение, даже если оно не имеет отношения к дыхательной системе человека, закономерно отражается на легких через общее снижение иммунитета в результате травмы, отравления, стресса. Выполнять функцию фильтра и снабжать кислородом кровь получается уже не столь эффективно – и болезнетворные агенты из окружающей среды попадают в легкие, и у ребенка развивается воспаление легких.
Большинство случаев инфекционных воспалений легочной ткани провоцируются бактериальными патогенами, а у несовершеннолетних до 6-7 лет – вирусами и пневмококками, которые отличаются значительной устойчивостью и заразностью. Существуют и другие причины.
Обратите внимание! Заболевание может возникнуть и после пребывания малыша в помещениях с искусственной вентиляцией, или если в помещении находится кондиционер – скапливающиеся в шлангах и уголках кондиционера безвредные, в большинстве, для взрослых микроскопические грибы и легионелла могут стать причиной пневмонии у маленького гражданина. Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как:
Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как:
- Обширность и площадь пораженной легочной ткани.
- Возраст. У детей возрастом от полугода до 3 лет наблюдается наиболее тяжелое течение заболевания вследствие анатомических особенностей дыхательной системы, которые исчезают, как только малыш подрастет.
- Условия, в которых ребенок приобрел заболевание. Внебольничная пневмония согласно педиатрической статистике легче протекает и быстрее исчезает. Внутрибольничная пневмония протекает тяжелее вследствие возможности заражения устойчивыми к антибиотикам штаммами бактерий.
- Иммунитет.
Клинические рекомендации для скачивания
| 1 | Нозокомиальная пневмония у взрослых (Национальные рекомендации). Российское респираторное общество (РРО) | 412 КБ |
| 2 | Чучалин Нозокомиальная пневмония у взрослых 2005 | 560 КБ |
| 3 | Клинический протокол. Пневмония у взрослых | 458 КБ |
| 4 | Стандарт специализированной медицинской помощи при пневмонии тяжелой степени тяжести с осложнениями | 436 КБ |
| 5 | Опыт использования ингаляционного тобрамицина в лечении тяжелой нозокомиальной пневмонии | 429 КБ |
| 6 | Ультразвуковое исследование легких методика выполнения и перспективы в диагностике нозокомиальной пневмонии | 632 КБ |
| 7 | Клинические рекомендации. Пульмонология. Научно-практическое издание | 2 МБ |
| 8 | Алгоритмы диагностики и протоколы окаазания мед.помощи при пневмонии | 3 МБ |
Симптомы
Различают определенные симптоматические критерии для верификации НКП:
- снижение температуры тела ниже 36°C или лихорадка со значениями более 38°C,
- гнойная мокрота,
- положительные результаты бактериологического посева мокроты в части роста патогенной флоры,
- снижение в крови уровня лейкоцитов менее 3,5*10⁹ в литре или рост более 12*10⁹ в литре, определение в формуле крови сдвига влево за счет интенсивной продукции нейтрофилов (увеличение палочкоядерных форм вплоть до юных).
На рентгенограмме определяют новый или прогрессирующий инфильтрат в сочетании с вышеуказанными признаками.

У пожилого человека первым признаком госпитальной пневмонии могут быть психические изменения или замешательство. Другие симптомы могут включать:
- кашель,
- лихорадку и озноб,
- общий дискомфорт, беспокойство,
- потерю аппетита,
- тошноту и рвоту,
- нарушение ритма дыхания,
- учащение пульса,
- острую боль в груди, которая склонна к усилению при глубоком вдохе или кашле (означает появление плеврита),
- снижение кровяного давления.
Клинические проявления HКП неспецифичны и нет патогномоничных признаков или симптомов, которые являются уникальными для этого состояния. Симптомы: лихорадка, одышка, боль в груди, кашель, образование мокроты, гипоксия и лейкоцитоз, которые составляют клинические проявления HКП, могут быть следствием и других патологических состояний, таких как эмболия артерий легких, застойная сердечная недостаточность и ARDS.
Рентгенограмма грудной клетки для подтверждения наличия легочного инфильтрата может не обеспечить окончательной идентификации HКП, так как в первые сутки изменения легочного рисунка могут не определяться. Признаки легочной консолидации на рентгенограмме грудной клетки могут быть наблюдаться при застойной сердечной недостаточности, легочной эмболии, кровоизлиянии в легких и ARDS. Кроме того, нет специфической рентгенологической картины, характерной для конкретного микроорганизма.
Лабораторные исследования также могут не показывать специфических признаков, связанных с HКП. Многочисленные клинические состояния приводят к возникновению лейкоцитоза и гипоксии.
Присутствие микроорганизмов, макрофагов и нейтрофилов гноя в респираторных выделениях в сочетании с вышеуказанными симптомами, может свидетельствовать о наличии HКП, но не во всех случаях. Сочетание наличия бактерий в мокроте и отсутствия легочного инфильтрата на рентгенограмме грудной клетки имеет низкую специфичность для диагностики.
Это может означать только колонизацию респираторных путей или трахеобронхит, а не легочную инфекцию. Диагностика нозокомиальной пневмонии часто сопровождается МРТ и КТ, пункцией легкого, эндоскопическими методами.
Важно! Каждая форма внутрибольничной пневмонии имеет свои специфические признаки
Симптомы внутрибольничного вида болезни
Симптомы воспаления легочной ткани обусловлены видом возбудителя и характером патологических изменений. На сроки излечения от болезни существенно влияет антибиотикочувствительность бактерии.
Симптомы госпитальной пневмонии:
- повышение температуры;
- кашель;
- одышкаа;
- лейкоцитоз (увеличение количества лейкоцитов);
- выделение мокроты;
- усталость и недомогание;
- инфильтративные тени на рентгенограмме.
Каждая больничная форма заболевания имеет свои специфические признаки, обусловленные состоянием пациента.
К примеру, у пациентов терапевтического отделения воспаление легких формирует следующие симптомы:
- Боль в грудной клетке – при наличии сердечной патологии;
- Мелкопузырчатые хрипы при выслушивании легочных полей;
- Инфильтрат на рентгенограмме;
- Температура свыше 39 градусов.
У реанимационных пациентов мелкопузырчатые хрипы сменяются обширными и распространенными крупнокалиберными аналогами. Такая картина наблюдается при застойных изменениях и скоплении мокроты в дыхательных путях.
Температура сменяется лихорадкой, а на рентгенограммах в течение суток может появиться несколько новых инфильтратов.
Такие симптомы не благоприятны в долгосрочной перспективе, поэтому требуют адекватной терапии. Впрочем, очень сложно подобрать для пациента эффективный препарат, так как больничная флора устойчива ко всему, с чем встречалась ранее.
Размножение в дыхательных путях человека нескольких видов бактерий одновременно провоцирует разностороннюю клиническую картину. Вначале появляются симптомы затруднения дыхания (повышение частоты), затем присоединяется увеличение артериального давления. С течением времени врачи отмечают гипоксию головного мозга и летальный исход при неблагоприятном течении болезни.
На симптомы патологии влияют также сроки заражения:
- Если человек заболел сразу после попадания в стационар, можно предположить слабый иммунитет;
- Больничная инфекция легких после 5 суток представляет собой высокоустойчивую флору, с которой иммунная система не может справиться самостоятельно.
Пациентов первой категории лечат аналогично, как и при внебольничном воспалении.
Вторая группа требует от медицинского персонала тщательного наблюдения за пациентом, применения комбинированных схем лечения, проведения теста на антибиотикочувствительность бактерий и быстрой схемы препаратов при низкой эффективности их действия.
Диагностика госпитальной пневмонии несовершенна. Для определения чувствительности к антибиотиками и роста возбудителей на питательных средах уходит около 2 недель. За это время инфекционные агенты способны привести к острой дыхательной недостаточности.
Основным способом контроля динамики лечения пациентов является рентгенография. С ее помощью можно выявить очаги госпитальной инфекции в легких. Следует заметить, что инфильтраты при болезни могут появиться в течение нескольких часов после абсолютной нормы, что не позволяет полноценно использовать рентгенодиагностику для контроля лечения болезни.
Примером вышеперечисленных фактов является то, что на фоне эпидемии гриппозной пневмонии рентгенологи наблюдали появление инфильтративных очагов в обоих легких в течение часа. Такие изменения приводили к летальному исходу, независимо от схем терапии.
Диагностика заболевания на основе бактериологических посевов и эндотрахеальных аспиратов тоже не представляет ценности. Образцы мокроты и посевов с дыхательных путей часто контамируется бактериями из рото- и носоглотки. Не все из них вызывают воспаление легочной ткани, а посевы на культуральные среды способны «вырастить» совсем другие микроорганизмы, а не те, которые являются непосредственными возбудителями болезни.
Выводы
Внутрибольничная пневмония – один из самых опасных видов воспаления легких, и возникновение ее часто является результатом инфицирования высоковирулентными бактериями, не поддающимися обычной антибиотикотерапии. Серьезность заболевания заключается еще и в трудности своевременного диагностирования, т. к. часто пневмония развивается уже у тяжело больных людей. В группе риска люди, болеющие туберкулезом, ХОБЛ, и другими легочными заболеваниями, включая онкологию.
Однако, как и при обычной пневмонии, для появления госпитальной ее формы необходимо снижение иммунитета в значительной степени. А это значит, что даже будучи абсолютно здоровым, следует максимум внимания уделять укреплению иммунитета, и делать это постоянно.